Неотложные обследования при черепно-мозговой травме. Показания к КТ
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Черепно-мозговая травма (ЧМТ) - собирательное понятие, которое включает в себя различные виды и степени тяжести механического повреждения, как самого черепа, так и внутричерепных образований: мозговых оболочек, тканей мозга, церебральных сосудов, черепных нервов.
Компьютерная томография при травматическом повреждении головного мозга.
Черепно-мозговая травма (ЧМТ) - собирательное понятие, которое включает в себя различные виды и степени тяжести механического повреждения, как самого черепа, так и внутричерепных образований: мозговых оболочек, тканей мозга, церебральных сосудов, черепных нервов.
Черепно-мозговая травма (ЧМТ) относится к наиболее распространенным видам повреждений и составляет до 40% всех видов травм и согласно статистике Всемирной Организации Здравоохранения имеет тенденцию к нарастанию на 2% в год.
Летальность в целом при ЧМТ составляет 5-10%, а при тяжелой ЧМТ достигает 70%. Смертность от черепно-мозговой травмы составляет 1% от всеобщей смертности.
Средний возраст большинства пострадавших 20 - 50 лет, т.е. в период наибольшей трудоспособности, при этом мужчин в 2,5 - 3 раза больше чем женщин.
Среди причин черепно-мозговых травм первые места занимают бытовой и дорожно-транспортный травматизм, затем идут спортивная травма, производственная травма , вторичная травма вследствие падения больного в обморок, при эпилепсии, при инсульте.
У большинства пострадавших (до 60%) как исход полученных повреждений наблюдаются снижение работоспособности и инвалидизация.
Частота черепно-мозговой травмы и тяжесть ее последствий придают проблеме большое социальное значение.
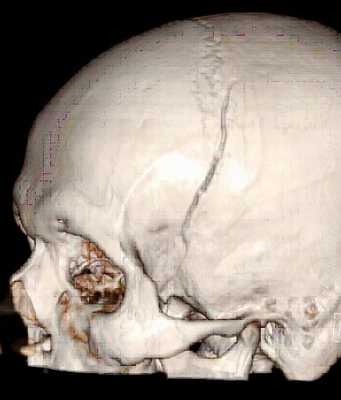
По степени целостности тканей головы выделяют:
Закрытая черепно-мозговая травма - сохранение целостности мягких тканей головы или наличие раны мягких тканей, не затрагивающей апоневроз черепа. Открытая черепно-мозговая травма - наличие ранения мягких тканей головы, включающее, как минимум, повреждение апоневроза черепа, а также, возможно, вовлекающее более глубинные образования (свод и основание черепа, оболочки, ткань мозга).
Проникающая черепно-мозговая травма - при которой имеется повреждение твердой мозговой оболочки (как при наличии раны головы, так и при её отсутствии).
Непроникающая черепно-мозговая травма, при которой твердая мозговая оболочка остается неповрежденной.
По характеру и тяжести повреждения вещества мозга выделяют следующие к линические формы ЧМТ:
- сотрясение головного мозга,
- ушибы головного мозга различной степени тяжести,
- диффузное аксональное повреждение,
- сдавление головного мозга,
Диагностика черепно-мозговой травмы основывается на данных анамнеза, выяснении обстоятельств и механизма получения травмы, выявления классической анамнестической триады : потеря сознания, тошнота или рвота, амнезия. Затем производится тщательный внешний осмотр, неврологическое обследование и дополнительные методы исследования.
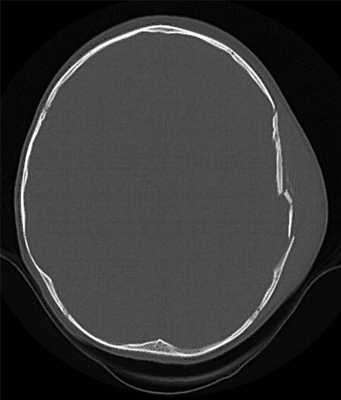
Современные неинвазивные диагностические технологии (КТ, МРТ, УЗИ, ПЭТ) совершили подлинный переворот в расшифровке патологоанатомического субстрата ЧМТ, опережая по информативности рутинное рентгенологическое исследование черепа и головного мозга, и имеют решающее значение для определения характера повреждений и выработки дальнейшей тактики ведения этих больных.
Применение компьютерной томографии в нейротравматологии существенно изменило представление о возможностях диагностики различных черепно-мозговых повреждений. КТ является в настоящий момент «золотым стандартом» - наиболее информативным методом обследования больных с черепно-мозговыми травмами и позволяет в самые короткие сроки судить о механизмах возникновения поражения мозга, его характере, распространенности, выраженности отека и дислокации мозга, а также динамике этих изменений.
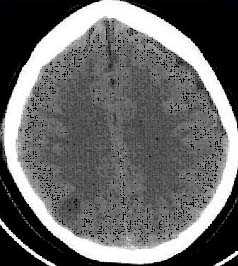
КТ позволяет последовательно изучить мягкие ткани головы, кости черепа, вещество мозга, эпидуральные, субдуральные, субарахноидальные пространства, цистерны основания и желудочки мозга:
- выявить переломы свода и основания черепа (с чувствительностью, намного превышающей традиционную рентгенографию) ,
- выявить наличие внутричерепной гематомы (её характер, локализацию, размеры),
- выявить наличие очага ушиба головного мозга (его локализацию, размеры, характер, наличие геморрагического компонента),
- определить степень сдавления или дислокации головного мозга объемным процессом,
- выявить наличие диффузного или перифокального отека и его степени,
- выявить субарахноидальное кровоизлияние,
- выявить внутрижелудочковую гематому,
- выявить наличие пневмоцефалии.
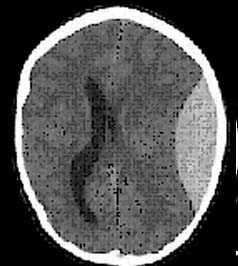
Поэтому в настоящее время следует считать правилом, что при наличии соответствующей аппаратуры, в первую очередь необходимо проведение компьютерной томографии. Вопрос заключается лишь в сроках выполнения данного исследования: пострадавшим с тяжелой ЧМТ, особенно в неясных случаях, КТ должна выполняться по срочным показаниям, при легкой ЧМТ КТ может быть проведена в плановом порядке, но не позже следующего дня.
КТ с внутривенным контрастированием (КТ-ангиография) по неотложным показаниям, как правило, не выполняется. Показанием к такому исследованию является обнаружение на нативных томограммых внутримозговых гематом, локализующихся в местах возможного разрыва аневнизмы.
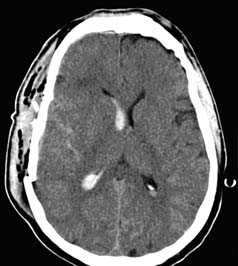
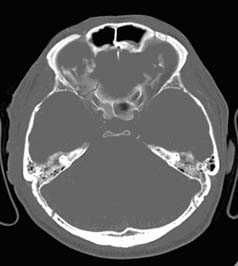
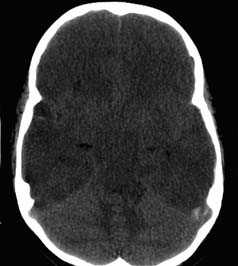
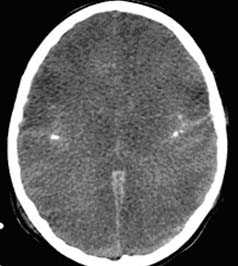
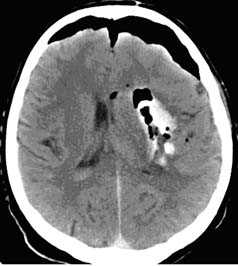
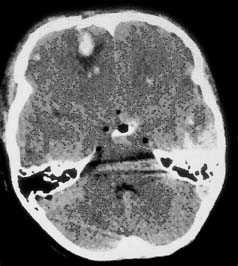
Визуализация минимальных количеств излившейся свежей крови, уверенная дифференциация ее от других внеклеточных жидкостей, слежение за динамикой отека и набухания головного мозга, некроза и восстановления его структур с одновременным распознаванием переломов костей черепа, особенно его основания, составляют преимущества КТ перед магнитно-резонансной томографией.
Кроме того положительными сторонами данного метода нейровизуализации являются малое время исследования, возможность фиксации пациента и использования аппаратов ИВЛ, меньшее количество противопоказаний к обследованию, что невозможно при технически более сложной МР-томографии.
Очаговая травма головного мозга
Категории МКБ: Внутричерепная травма с продолжительным коматозным состоянием (S06.7), Диффузная травма головного мозга (S06.2), Очаговая травма головного мозга (S06.3), Травматический отек головного мозга (S06.1), Травматическое субарахноидальное кровоизлияние (S06.6), Травматическое субдуральное кровоизлияние (S06.5), Эпидуральное кровоизлияние (S06.4)
Общая информация
Краткое описание
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: S06.1 S06.2 S06.3 S06.4 S06.5 S06.6 S06.7
Черепно-мозговая травма (ЧМТ)- повреждения черепа, головного мозга, мозговых оболочек, сосудов и черепно-мозговых нервов сопровождающиеся клинической симптоматикой и в большинстве случаев морфологическими изменениями. Крайне важным является наличие четкого травматического анамнеза.
Тяжелая черепно-мозговая травма - остро развившееся нарушение функции мозга, вследствие воздействия механической энергии, при котором пострадавший при поступлении в стационар находится в тяжелом или крайне тяжелом состоянии со снижением уровня бодрствования от 8 до 3 баллов по шкале комы Глазго и/или с выраженными повреждениями головного мозга очагового, диффузного или смешанного характера.
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической классификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация ЧМТ основана на ее биомеханике, виде, типе, характере, форме, тяжести повреждений, клинической фазе, периоде течения, а также исходе травмы [41].
По клиническим формам : 1) сотрясение мозга, 2) ушиб мозга легкой степени, 3) ушиб мозга средней степени, 4) ушиб мозга тяжелой степени, 5) диффузное аксональное повреждение, 6) сдавление мозга, 7) сдавление головы.
По генезу повреждения мозга при ЧМТ дифференцируют: 1) первичные повреждения которые возникают в результате непосредственного воздействия травмирующих факторов - очаговые ушибы и размозжения мозга, диффузные аксональные повреждения, первичные внутричерепные гематомы, их сочетания; 2) вторичные интракраниальные повреждения являются результатом воздействия таких факторов, как нарушение проницаемости ГЭБ, увеличения объема мозга или его набухания вследствие отека, гиперемии или венозного полнокровия, повышения интракраниального давления, смещений и деформаций мозга, отсроченных гематом (эпи-субдуральных, внутримозговых), нарушения гемо- и ликвороциркуляции в результате субарахноидального или внутрижелудочкового кровоизлияния, внутричерепной инфекции и др. б) вторичные экстракраниальные факторы: артериальная гипотензия, гипоксемия, гиперкапния, анемия и др. Вторичные факторы могут быть предупреждены или излечены, что зависит от своевременной и правильной диагностики, организации и качества нейрохирургической помощи.
По течению травматической болезни головного мозга [21,23] 1) острый, 2) промежуточный, 3) отдаленный.
Примечание. Острый период - это промежуток времени от момента повреждающего воздействия механической энергии на головной мозг с внезапным расстройством его интегративно-регуляторных и локальных функций до стабилизации на том или ином уровне нарушенных общемозговых и общеорганизменных функций, либо смерти пострадавшего. Временная протяженность острого периода от 2 до 10 недель в зависимости от клинической формы ЧМТ. Примерные сроки острого периода ЧМТ при сотрясении мозга - до 2 недели легком ушибе мозга - до 3 недели, средне- тяжелом ушибе мозга - до 4 - 5 неделей, тяжелом ушибе мозга - до 6 - 8 неделей6 диффузном аксональном повреждении - до 8 -10 неделей, сдавлении мозга - от 3 до 10 неделей (в зависимости от фона).
Промежуточный период - это промежуток времени от стабилизации нарушенных травмой общеорганизменных, общемозговых, очаговых функций до их полного или частичного восстановления или устойчивой компенсации. Временная протяженность промежуточного периода: при легкой ЧМТ - до 2 месяцев, при среднетяжелой ЧМТ - до 4 месяцев, при тяжелой ЧМТ - до 6 месяцев.
Отдаленный период - это период клинического выздоровления, либо максимально достижимой реабилитации нарушенных функций, либо возникновения и/или прогрессирования обусловленных перенесенной ЧМТ новых патологических состояний. Временная протяженность отдаленного периода: при клиническом выздоровлении - до 2 лет, при проградиентном течении - не ограничена [21,23].
По характеру ЧМТ (закрытая/открытая; проникающая/непроникающая; изолированная/сочетанная/комбинированная)
По субстрату повреждения: (ДАП/очаги ушибов/оболочечные гематомы; повреждения костных структур; наличие или отсутствие субарахноидального кровоизлияния; а также подробно описать повреждение мягких тканей и экстракраниальных структур (грудная/брюшная полость; шейный отдел позвоночника; скелетная травма, таз).
По наличию повреждений мягких тканей выделяют закрытую тяжелую ЧМТ (с повреждением мягких тканей до апоневроза) и открытую (с повреждением мягких тканей глубже апоневроза).
По наличию повреждений ТМО выделяют проникающую (ТМО повреждена) и непроникающую (ТМО не повреждена) тяжелую ЧМТ.
По типу ЧМТ различают: изолированную (если отсутствуют какие-либо внечерепные повреждения), сочетанную (если механическая энергия одновременно вызывает внечерепные повреждения) и комбинированную (если одновременно воздействуют различные виды энергии — механическая и термическая или лучевая, или химическая) травмы
Комментарий. Используемые шкалы для оценки состояния пациентов с исходами ЧМТ: шкала исходов Глазго (в том числе расширенная, модифицированная) (приложения Г6, Г7)
Этиология и патогенез
Черепно-мозговая травма (ЧМТ) — одна из главных проблем современного здравоохранения. По данным Всемирной организации здравоохранения, травма, в том числе ЧМТ, является одной из 3 основных факторов (наряду с сердечно-сосудистыми и онкологическими заболеваниями) смертности населения в мире. Для трудоспособного населения травматизм — ведущая причина летальных исходов [50]. По данным Всемирной организации здравоохранения дорожно-транспортный травматизм в настоящее время является ведущей причиной смертности у детей и молодых людей в возрасте от 5 до 29 лет, а также является одной из ведущих причинсмертности для людей всех возрастов. Более 1,35 млн. человек в мире погибли в 2016 году только в результате ДТП [11,1].
В основе развития заболевания лежит концепция первичных и вторичных повреждений. Первичные повреждения возникают результате непосредственного воздействия механической энергии. Вторичные повреждения - возникают вследствие сложных и многообразных механизмов, которые «включаются» в момент травмы. При воздействии внешнего травмирующего фактора возникают контактные повреждения черепа, его оболочек, сосудов головного мозга и его вещества. При травме высоких скоростей (автоаварии, падение с высоты и др.) возникают линейные и угловые ускорения головы, происходят смещение и ротация мозга в полости черепа, полушарий мозга относительно его оси, кавитационные процессы, что также приводит к первичному повреждению головного мозга [13,23].
В зависимости от особенностей биомеханики травмы выделяют локальные и диффузные повреждения мозга. Локальные повреждения , как правило, возникают в результате прямого воздействия травмирующей силы или в результате контрудара. Диффузные повреждения мозга , среди которых выделяют диффузное аксональное и диффузное сосудистое повреждения, возникают в результате ускорения/торможения и ротационных механизмов. Чаще всего при ЧМТ наблюдают сочетание как локальных, так и диффузных повреждений головного мозга [10].
Патогенез ЧМТ. При первичном повреждении происходит нарушение структуры нейронов и глиальных клеток, образуются синаптические разрывы, возникает тромбоз сосудов и нарушается целостность сосудистой стенки. Вокруг очага первичного повреждения формируется перифокальная зона, в которой клетки сохраняют свою жизнеспособность, но становятся крайне чувствительными к малейшим изменениям доставки кислорода и питательных веществ (зона пенумбры).
Вследствие сложных и многообразных патофизиологических механизмов, которые индуцируются в момент травмы и развиваются с течением времени, возникают вторичные повреждения мозга. В ответ на первичное механическое повреждение в веществе мозга возникает патологический процесс, являющийся эволюционно выработанной воспалительной реакцией. Действие первичного травмирующего агента инициирует биохимические и иммунологические деструктивные процессы. Нарушаются процессы окислительного фосфорилирования в митохондриях, увеличивается концентрация внутриклеточного кальция, освобождаются свободные радикалы кислорода и вазоактивные метаболиты арахидоновой кислоты, активируются механизмы комплементного каскада и перекисного окисления липидов. Происходит накопление «возбуждающих» аминокислот, таких как глутамат и аспартат, что приводит к повреждению мембран нейронов и эндотелия мозговых капилляров (эксайтотоксичность). Нарушаются церебральная микроциркуляция и метаболизм клеток, развивается отек мозга [13,23]..
Вследствие повреждения мозга происходит активация метаболизма нейронов, что сопровождается истощением АТФ и нарушением функции кальциевого насоса. В результате увеличивается проницаемость клеточных мембран для ионов кальция и выход кальция из внутриклеточных депо, что вызывает деполяризацию нервных окончаний и выброс из них «возбуждающих» нейротрансмиттеров (глутамата). Глутамат, активируя постсинаптические комплексы, вызывает приток в клетку ионов натрия, деполяризацию, и еще большее поступление ионов кальция через ионные каналы. Следствием перегрузки клетки кальцием является ее повреждение, обусловленное активацией фосфолипаз, протеаз и нуклеаз, ведущее к нарушению целостности клеточных мембран, фосфорилирования и синтеза белков и экспрессии генома, лизису структурных белков клетки. Гибель нейронов при ЧМТ также возникает вследствие процессов апоптоза. Апоптоз может запускаться как прямым воздействием травмирующего агента на геном клетки, так и опосредованно - путем повреждающего действия медиаторов воспаления. Следствием действия факторов вторичного повреждения мозга являются нарушение доставки кислорода и питательных веществ к клеткам головного мозга и недостаточная их утилизация. Особенно страдают клетки, близко расположенные к очагу первичного повреждения мозга (зона пенумбры). Возникают нарушения церебральной микроциркуляции, оксигенации и метаболизма нейронов, развивается отек мозга и его ишемия. Вторичные ишемические повреждения мозга возникают у 36-42,6% пострадавших с ЧМТ средней степени тяжести и у 81-86,4% больных с тяжелой ЧМТ. Развитие вторичных повреждений мозга существенно усугубляет тяжесть состояния пострадавших с ЧМТ, ухудшает восстановление психической и моторной деятельности больных и повышает риск развития неблагоприятного исхода. В связи с этим предупреждение и своевременная коррекция факторов вторичного повреждения мозга являются важнейшей задачей лечения пострадавших с тяжелой ЧМТ [13].
Эпидемиология
По данным НИИ скорой помощи им. Склифосовского число госпитализированных с ЧМТ пациентов в г. Москве составляет от 10000 до 13000 в год. Преимущественно страдают мужчины, средний возраст до 43 лет, при этом от 15 до 25% пациентов имеют сочетанные повреждения [13].
Наиболее сложной группой являются пострадавшие с угнетением сознания до уровня комы (8 баллов и менее по шкале комы Глазго, что свидетельствует о тяжелой ЧМТ. Адекватная диагностика первичных повреждений мозга, своевременное предупреждение и лечение вторичных патофизиологических реакций и механизмов повреждения во многом определяют возможность снижения летальности и тяжелых инвалидизирующих последствий [1]. В большинстве исследований отмечено, что черепно- мозговая травма чаще встречается среди детей, молодых людей до 30 лет и среди пожилых пациентов. Преимущественно ЧМТ получают мужчины. В различных исследованиях посвященных ЧМТ доля мужчин колеблется от 70 до 81%. Доля мужчин и женщин в разных странах составляет от 1.2:1 в Швеции до 2.7:1 в Испании. В развивающихся странах это соотношение составляет- 4.8:1.
Клиническая картина
Cимптомы, течение
Клиническая картина ЧМТ обусловлена сложным симтомокомплексом, включающим общемозговую, менигеальную, очаговую симптоматику. Для клиники внутричерепных гематом характерно трехфазное течение - первичная утрата сознания, далее светлый промежуток и повторное ухудшение состояния с развитием снижения уровня сознания до сопора или комы [11,1]. Следует иметь ввиду, что помимо классического «светлого» промежутка после первичной утраты сознания может отмечаться редуцированный «светлый» промежуток или его отсутствие. Острая субдуральная гематома может быть как изолированной, так и сочетаться с контузионными очагами повреждения головного мозга. Ушиб головного мозга тяжелой степени характеризуется утратой сознания на срок от нескольких часов до нескольких суток, развивается снижение бодрствования до сопора или комы, может отмечаться психомоторное возбуждение, стволовые симптомы, горметония, менингеальные знаки, эпилептические приступы, нарушение витальных функций.
Появление брадикардии при ЧМТ обусловлено рефлекторным раздражением ядер блуждающего нерва вследствие ВЧГ и дислокации. Анизокория чаще развивается на стороне гематомы при начальной фазе височно-тенториальной дислокации, чаще при острых субдуральных гематомах, однако не во всех случаях (до 30% по данным НИИ СП им. Склифосовского, 2019). При наличии анизокории в 82% случаев она отмечалась на стороне гематомы, в 18% на противоположной стороне [1]
Клиническая картина острой эпидуральной гематомы зависит от темпа ее развития и локализации, при быстром развитии дислокационного синдрома пациенты могут поступать в стационар в тяжелом состоянии, при этом частота сопора и комы доходит до 60% [11,1]. Часто при данном виде гематом отмечается отсутствие светлого промежутка до 40% случаев. При прогрессировании дислокационного синдрома развивается общемозговая, гипертензионная, менингеальная симптоматика, сонливость, психомоторное возбуждение, брадикардия и последующее снижение уровня бодрствования. У 7% пациентов возможны судороги [1]. Особенностью клинического течения ОЭГ является возможность их отсроченного нарастания в динамике, в связи с этим всем пострадавшим с тяжелой ЧМТ при ухудшении состояния или при выявлении ОЭГ небольшого объема необходимо проведение повторной СКТ головного мозга. До 90% пациентов с ОЭГ имеет перелом костей черепа.
В отличие от эпидуральных, субдуральные гематомы не ограничены в своем распространении и могут располагаться над 2 долями мозга и более, при этом переломы костей черепа при ОСГ встречаются реже, чем при ОЭГ - до 45% [11,1]. В отличие от ОЭГ при ОСГ дислокационный синдром развивается медленнее, в клинической картине преобладают общемозговые симптомы и психические нарушения, несколько чаще встречаются эпилептические приступы (до 12%). Трехфазное течение при ОСГ встречается редко, однако чаще выражена анизокория (до 56%) и брадикардия (50%), до 28% пациентов имеет контралатеральную пирамидную недостаточность. Тяжесть состояния пациента с ОСГ обусловлена ее объемом, так при объеме гематомы до 50 см3 пациенты не имеют грубого нарушения уровня бодрствования.
Диффузное аксональное повреждение головного мозга характеризуется длительным (до 2—3 нед.) коматозным состоянием, выраженными стволовыми симптомами (парез взора вверх, разностояние глаз по вертикальной оси, двустороннее угнетение или выпадение световой реакции зрачков, нарушение или отсутствие окулоцефалического рефлекса и др.). Часто наблюдаются нарушения частоты и ритма дыхания, нестабильность гемодинамики. Характерной особенностью клинического течения диффузного аксонального повреждения является переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует появление ранее отсутствовавшего открывания глаз спонтанно либо в ответ на различные раздражения. При этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций (данное состояние называют апаллическим синдромом). Вегетативное состояние у таких больных длится от нескольких суток до нескольких месяцев и характеризуется функциональным и/или анатомическим разобщением больших полушарий и ствола мозга. По мере выхода из вегетативного состояния неврологические симптомы разобщения сменяются преимущественно симптомами выпадения. Среди них доминирует экстрапирамидный синдром с выраженной мышечной скованностью, дискоординацией, брадикинезией, олигофазией, гипомимией, мелкими гиперкинезами, атаксией. Одновременно четко проявляются нарушения психики: резко выраженная аспонтанность (безразличие к окружающему, неопрятность в постели, отсутствие любых побуждений к какой-либо деятельности), амнестическая спутанность, слабоумие и др. Вместе с тем наблюдаются грубые аффективные расстройства в виде гневливости, агрессивности [11,1].
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
КТ и МРТ при черепно-мозговой - что покажет
КТ головного мозга, МРТ головного мозга являются аппаратными методами диагностики черепно-мозговой травмы головного мозга. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач невролог или вертебролог назначает необходимые способы обследования. В большинстве случаев, КТ головного мозга выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается МРТ головного мозга. Тяжелые травмы головы требуют немедленной медицинской помощи, поскольку существует риск серьезного повреждения головного мозга.
Черепно-мозговая травма обычно возникает в результате сильного удара или толчка по голове или телу. Инородное тело, которое проходит через ткань мозга, например пуля или осколки черепа, также может вызвать черепно-мозговую травму. Легкая черепно-мозговая травма может временно повлиять на клетки головного мозга. В то время, как более серьезные черепно-мозговые травмы могут привести к кровоподтекам, разрывам тканей, кровотечению и другим физическим повреждениям тканей мозга. Эти травмы могут привести к долгосрочным осложнениям или летальному исходу.
Виды ЧМТ
Черепно-мозговая травма классифицируется по 2-м типам:
закрытая. В данном случае повреждение происходит без перелома черепа. Зачастую такие травмы возникают при занятиях спортом, в результате падений или ДТП. Одной из вариаций ЧМТ является синдром тряски младенца, который возникает вследствие неосторожного обращения с ребенком. Характерными симптомами закрытого повреждения являются обморок, головокружение, видимые кровоподтеки кожи головы и внутренние кровоизлияния в головной мозг.
открытая (проникающая). Такие травмы случаются при переломе черепа: пулевое ранение, серьезное ДТП и так далее.
Что такое диффузное аксональное повреждение (ДАП)?
Данный вид черепно-мозговой травмы происходит при резком смещении головного мозга внутри черепа. Это приводит к повреждению аксонов — отростков, проводящих нервные импульсы по телу. В результате ДАП повреждаются различные части мозга. В некоторые случаях изменения бывают микроскопическими, поэтому диагностируются только в ходе выполнения КТ или МРТ.
Что такое первичная и вторичная черепно-мозговая травма?
Первичное повреждение возникает непосредственно в момент получения травмы.
Вторичным повреждением считается осложнение, возникшее через некоторое время после получения основной ЧМТ. Как правило, оно развивается вследствие целого комплекса клеточных, химических, тканевых или кровеносных изменений, приводящих к постепенному разрушению мозговой ткани.
Симптомы тяжелой травмы головы
Симптомы тяжелой травмы головы могут включать:
- бессознательное состояние - когда человек теряет сознание и не реагирует даже на короткий период времени;
- сотрясение мозга - внезапная, но кратковременная потеря психической функции, возникающая после удара или другой травмы головы;
- человек с сотрясением мозга может казаться растерянным, но не обязательно без сознания;
- судорожные припадки;
- трудности с речью или бодрствованием;
- проблемы с органами чувств - например, потеря слуха или двоение в глазах;
- повторяющиеся эпизоды рвоты;
- кровь или прозрачная жидкость, выделяющаяся из ушей или носа;
- потеря памяти (амнезия);
- внезапный отек или синяк вокруг обоих глаз или за ухом;
- трудности с ходьбой или координацией движений.
Ударно-противоударные травмы
Ушиб головного мозга и повреждение его тканей происходят вследствие ударно-противоударного механизма. Об этом подробнее.
Травма, полученная сразу после удара, называется ударным поражением. После этого мозг по инерции отскакивает назад, ударяясь о противоположную сторону черепа. Данное повреждение называется контррецидивом. Ударно-противоударные сотрясения могут привести к разрывам внутренней оболочки органа, его тканей и кровеносных сосудов.
Когда следует обратиться к врачу
Человеку также следует обратиться в отделение неотложной помощи, если кто-то другой повредил голову и:
- черепно-мозговая травма была вызвана сильным ударом по голове на большой скорости, например, столкновение с автомобилем или падение с высоты 1 метр и более;
- пострадавший ранее перенес операцию на головном мозге;
- у пострадавшего ранее были проблемы с неконтролируемым кровотечением или нарушением свертываемости крови, или он принимает лекарства, которые могут воздействовать на кровоток, такие как варфарин;
- пострадавший употреблял алкоголь или принимал наркотики;
- травма головы не была случайной - например, умышленное причинение вреда себе или другому человеку.
Диагностика тяжелой травмы головы на МРТ и КТ
Если у другого человека или у самого пациента присутствуют какие-либо из симптомов черепно-мозговой травмы, следует немедленно обратиться в местное отделение неотложной помощи или вызвать скорую помощь. Лечащие врачи сначала убедятся, что состояние пострадавшего стабильно, а затем зададут несколько вопросов, которые помогут с диагностикой и лечением полученной травмы. Чтобы определить степень тяжести травмы и оценить риск развития осложнений, специалисты проведут в первую очередь компьютерную томографию головы. КТ головного мозга дает подробное изображение головы и показывает, есть ли переломы костей черепа, если ли в головном мозге кровоизлияния, гематомы или опухоль. Также врачи оценят состояние пациента с помощью шкалы комы Глазго.
Шкала комы Глазго
Шкала Глазго часто используется для оценки степени поражения головного мозга. Она дает следующие оценки:
- словесные ответы пациента и способности его речи, понимания ситуации;
- физические движения;
- как легко он может открыть глаза.
Баллы для каждого пункта плюсуются, чтобы получить общую сумму. В зависимости от оценки по Глазго травмы головы классифицируются как:
- легкие - 13 баллов и выше;
- умеренные - от 9 до 12;
- тяжелые - 8 баллов и ниже (человек будет без сознания).
Разница между МРТ и КТ
Компьютерная томография и магнитно-резонансная томография используются для получения изображений органов и тканей в трехмерной проекции. Разница в томографии заключается в том, что при МРТ используются радиоволны, а при КТ - рентгеновские лучи для получения изображения. Хотя оба томографических метода имеют высокую информативность, есть диагностические различия, которые могут сделать каждый из них более подходящим вариантом в зависимости от обстоятельств.
КТ-сканирование более быстрая форма диагностики, чем магнитно-резонансная томография, и обычно используется для экстренного обследования. При использовании как КТ, так и МРТ существуют определенные риски. Они зависят от типа визуализации, а также от способа ее проведения. К рискам КТ относятся: вред для внутриутробного ребенка при беременности и доза радиации. Риски МРТ включают реакции на металлические импланты в теле из-за сильного магнитного поля, громкий шум от аппарата, повышенная, клаустрофобические риски.
Если врачу нужны более детальные изображения мягких тканей, связок или органов высоким состоянием воды, обычно назначается магнитно-резонансная томография. Если необходимо получить хорошие изображение костных структур и полых органов, обычно рекомендуется компьютерная томография.
Лечение тяжелой черепно-мозговой травмы
Тяжелые травмы головы всегда требуют госпитализации. После осмотра невролога и КТ обследования пациента могут отпустить домой только в том случае, если результаты компьютерной томографии покажут, что у него нет травмы головного мозга, и низкий риск развития осложнений. При этом больному понадобится кто-то, кто отвезет его домой, потому что ему не разрешат водить машину до полного восстановления. Но чаще всего пострадавшему требуется госпитализация для наблюдения после тяжелой травмы головы. Это может быть потому, что:
- сканирование выявило проблему;
- есть стойкие симптомы возможной неврологической проблемы;
- его оценка по шкале Глазго не вернулась к 15 баллам;
- у пациента есть другие травмы, такие как переломы костей или внутреннее кровотечение;
- он находится под действием алкоголя или наркотиков;
- нет никого дома, чтобы заботиться о пострадавшем.
При оказании первой помощи врачи будут уделять первоочередное внимание любым потенциально опасным для жизни состояниям, например, они могут:
- проверить проходимость дыхательных путей;
- начать сердечно-легочную реанимацию при необходимости;
- стабилизировать шею и позвоночник (например, с помощью шейного бандажа);
- остановить любое сильное кровотечение;
- ввести обезболивающее, если пациент испытывает сильную боль; наложить шину на сломанные кости, закрепив их в правильном положении.
Когда состояние больного стабилизируется, ему проведут компьютерную томографию, чтобы определить тяжесть травмы. В дальнейшем за пациентом будет вестись тщательное наблюдение, и лечащие врачи будут регулярно проверять:
- уровень сознания;
- размер зрачков и их реакцию на свет;
- насколько хорошо больной может двигать руками и ногами;
- дыхание, частота сердечных сокращений, артериальное давление, температура и уровень кислорода в крови.
Если результаты компьютерной томографии показывают кровотечение или опухоль в головном мозге, может быть установлено небольшое устройство, называемое монитором внутричерепного давления (ВЧД) - тонкая проволока проводится в пространство между черепом и мозгом через небольшое отверстие, просверленное в черепе. Данный провод прикреплен к электронному устройству, которое будет предупреждать персонал больницы о любых изменениях внутричерепного давления.
Наружные повреждения кожных покровов
Любые внешние порезы или ссадины на голове будут очищены и обработаны, чтобы предотвратить дальнейшее кровотечение или инфекцию. Если в ране есть инородные тела, например, битое стекло, их необходимо удалить. Глубокие или большие порезы, возможно, придется закрыть швами. Можно использовать местный анестетик, чтобы обезболить область вокруг пореза и минимизировать болевые ощущения.
Нейрохирургическое лечение травм головного мозга
Нейрохирургия - это любой вид хирургии, применяемый для лечения проблем с нервной системы (проблем с головным, спинным мозгом и нервами). В случае тяжелой травмы головы нейрохирургия обычно проводится на головном мозге. Возможные причины необходимости нейрохирургического лечения включают:
- кровоизлияние - сильное кровотечение внутри головы, такое как субарахноидальное кровотечение, которое оказывает давление на мозг и может привести к травме головного мозга и даже к смерти;
- гематома - сгусток крови внутри головы, например, субдуральная гематома, которая также может оказывать давление на головной мозг;
- ушибы головного мозга; перелом костей черепа.
Эти проблемы будут выявлены во время тестов и компьютерной томографии.
Трепанация черепа - один из основных видов хирургического лечения тяжелых травм головы. Во время трепанации в одной из костей черепа делается отверстие, чтобы хирург мог получить доступ к головному мозгу. Процедура будет проводиться под общим наркозом, поэтому пациент будет без сознания и не почувствует боли или дискомфорта. Врач во время операции удалит все сгустки крови, которые могли образоваться в мозгу, и восстановит поврежденные кровеносные сосуды. Как только любое кровотечение внутри мозга остановится, удаленный участок кости черепа будет заменен и прикреплен с помощью небольших металлических винтов.
Осложнения тяжелых черепно-мозговых травм
Постконтузионный синдром
Некоторые пациенты могут испытывать долгосрочные симптомы после сотрясения мозга в результате травмы головы, и это может быть постконтузионный синдром. Симптомы постконтузионного синдрома могут включать:
- трудности с уходом за собой;
- постоянная головная боль;
- головокружение;
- чувство слабости;
- посторонние звуки, которые исходят изнутри тела, а не из внешнего источника (тиннитус);
- тошнота;
- чувство сильной усталости и проблемы со сном;
- проблемы с памятью;
- трудности с пониманием других; плохая концентрация.
Эти симптомы обычно проходят примерно через 3 месяца, но иногда может потребоваться направление для дальнейшего обследования неврологом или психиатром.
Нарушение сознания
Некоторые пациенты, получившие тяжелую травму головы, входят в состояние нарушения сознания, такое как кома, вегетативное состояние или состояние минимального сознания. Эти нарушения сознания влияют на бодрствование (способность открывать глаза и иметь основные рефлексы) и осознанность (более сложные мысли и действия, такие как следование инструкциям, запоминание и общение). Эти осложнения иногда длятся всего несколько недель, после чего человек может проснуться или перейти в другое состояние нарушения сознания. Но иногда они могут длиться годами, и некоторые люди никогда не придут в сознание.
Повреждение головного мозга
Тяжелая травма головы может повредить головной мозг несколькими способами. Например, повреждение головного мозга может произойти в результате повышенного давления на мозг, вызванного сгустком крови между черепом и поверхностью мозга (субдуральная гематома) или кровотечением в головном мозге и вокруг него (субарахноидальное кровоизлияние). Также есть повышенный риск эпилепсии. Травмы головного мозга также могут привести к ряду других последствий, которые могут быть временными или постоянными:
Физические последствия
Физические последствия черепно-мозговой травмы могут включать затруднения при движении или сохранении равновесия и потерю координации.
Некоторые травмы головы могут повредить гипофиз - небольшую железу, которая находится у основания мозга и регулирует работу щитовидной железы. Если гипофиз поврежден, это может привести к снижению выработки гормонов и таким проблемам, как недостаточная активность щитовидной железы (гипотиреоз).
В редких случаях в результате травмы головы больной может потерять чувство вкуса и запаха или заметить слепые пятна в своем зрении. Также у пациента может быть нарушена терморегуляция тела, поэтому ему может быть постоянно слишком жарко или слишком холодно.
Психические последствия
После травмы головы больному может быть трудно думать, обрабатывать информацию и решать проблемы, он может испытывать проблемы с памятью, особенно с кратковременной памятью, и трудности с речью и коммуникативными навыками.
У некоторых пациентов после серьезной травмы головы развивается психическое заболевание, например:
- депрессия;
- генерализованное тревожное расстройство;
- посттравматическое стрессовое расстройство.
Профилактика травм головы
Трудно предсказать или избежать травмы головы, но есть некоторые мероприятия, которые помогут снизить риск серьезных повреждений. Это включает:
- убедиться, что в доме (или домах пожилых родственников) нет опасностей, которые могут привести к падению;
- защита дома от детей - например, обеспечение того, чтобы маленькие дети не могли добраться до окон или балконов;
- использование подходящего оборудования для обеспечения безопасности на работе, в спорте и в домашних условиях.
Ношение защитного шлема во время определенных занятий, например, катания на лыжах или велосипеде, также может помочь предотвратить серьезную травму головы.
Черепно-мозговая травма (ЧМТ)
Черепно-мозговая травма — это повреждение костей черепа и/или мягких тканей (мозговые оболочки, ткани мозга, нервы, сосуды). По характеру травмы различают закрытую и открытую, проникающую и непроникающую ЧМТ, а также сотрясение или ушиб головного мозга. Клиническая картина черепно-мозговой травмы зависит от ее характера и тяжести. Основными симптомами являются головная боль, головокружение, тошнота и рвота, потеря сознания, нарушение памяти. Ушиб головного мозга и внутримозговая гематома сопровождаются очаговыми симптомами. Диагностика черепно-мозговой травмы включает анамнестические данные, неврологический осмотр, рентгенографию черепа, КТ или МРТ головного мозга.
МКБ-10

Общие сведения

Причины
По генезу и механизму возникновения ЧМТ бывает первичная (воздействию на мозг травмирующей механической энергии не предшествует какая-либо церебральная или внецеребральная катастрофой) и вторичная (воздействию травмирующей механической энергии на мозг предшествует церебральная или внецеребральная катастрофа). ЧМТ у одного и того же пациента может происходить впервые или повторно (дважды, трижды).
- Первичные поражения - это очаговые ушибы и размозжения мозга, диффузные аксональные повреждения, внутричерепные гематомы, разрывы ствола, множественные внутримозговые геморрагии, возникшие вследствие механической травмы головы.
- Вторичные поражения возникают в результате действия вторичных внутричерепных факторов (отсроченных гематом, нарушений ликворо- и гемоциркуляции вследствие внутрижелудочкового или субарахноидального кровоизлияния, отека мозга, гиперемии и др.) или вторичных внечерепных факторов (артериальная гипертензия, гиперкапния, гипоксемия, анемия и др.)
Классификация ЧМТ основывается на ее биомеханике, виде, типе, характере, форме, тяжести повреждений, клинической фазе, периоде лечения, а также исходе травмы.
По биомеханике различают следующие виды ЧМТ:
- ударно-противоударная (ударная волна распространяется от места полученного удара и проходит через мозг к противоположной стороне с быстрыми перепадами давления);
- ускорения-замедления (перемещение и ротация больших полушарий по отношению к более фиксированному стволу мозга);
- сочетанная (одновременное воздействие обоих механизмов).
По виду повреждения:
- очаговые (характеризуются локальными макроструктурными повреждениями мозгового вещества за исключением участков разрушений, мелко- и крупноочаговых кровоизлияний в области удара, противоудара и ударной волны);
- диффузные (натяжение и распространение первичными и вторичными разрывами аксонов в семиовальном центре, мозолистом теле, подкорковых образованиях, стволе мозга);
- сочетанные (сочетание очаговых и диффузных повреждений головного мозга).
По своему типу ЧМТ классифицируются на:
- закрытую — повреждения, не нарушившие целостность кожных покровов головы; переломы костей свода черепа без повреждения прилежащих мягких тканей или перелом основания черепа с развившейся ликвореей и кровотечением (из уха или носа);
- открытую непроникающую ЧМТ — без повреждения твердой мозговой оболочки и открытую проникающую ЧМТ — с повреждением твердой мозговой оболочки.
Кроме этого выделяют изолированную (отсутствие каких-либо внечерепных повреждений), сочетанную (внечерепные повреждения в результате механической энергии) и комбинированную (одновременное воздействие различных энергий: механической и термической/лучевой/химической) черепно-мозговую травму.
По тяжести ЧМТ делят на 3 степени: легкую, средней тяжести и тяжелую. При соотнесении этой рубрикации со шкалой комы Глазго легкую черепно-мозговую травм оценивают в 13-15, среднетяжелую - в 9-12, тяжелую - в 8 баллов и менее. Легкая черепно-мозговая травма соответствует сотрясению и ушибу мозга легкой степени, среднетяжелая — ушибу мозга средней степени, тяжелая — ушибу мозга тяжелой степени, диффузному аксональному повреждению и острому сдавлению мозга.
Течение ЧМТ разделяется на 3 базисных периода: острый, промежуточный и отдаленный. Временная протяженность периодов течения черепно-мозговой травмы варьирует в зависимости от клинической формы ЧМТ: острый - 2-10 недель, промежуточный - 2-6 месяцев, отдаленный при клиническом выздоровлении - до 2 лет.
Сотрясение головного мозга
Симптомы
Угнетение сознания (до уровня сопора) при сотрясении мозга может продолжаться от нескольких секунд до нескольких минут, но может и отсутствовать вовсе. На непродолжительный период времени развивается ретроградная, конградная и антероградная амнезия. Непосредственно после черепно-мозговой травмы возникает однократная рвота, дыхание учащается, но вскоре приходит в норму. Также приходит в норму и артериальное давление, за исключением тех случаев, когда анамнез отягощен гипертензией. Температура тела при сотрясении мозга сохраняется в норме.
Когда пострадавший приходит в сознание, возникают жалобы на головокружение, головную боль, общую слабость, появление холодного пота, приливы крови к лицу, шум в ушах. Неврологический статус на данной стадии характеризуется мягкой асимметрией кожных и сухожильных рефлексов, мелким горизонтальным нистагмом в крайних отведениях глаз, легкими менингиальными симптомами, которые исчезают в течение первой недели. При сотрясении головного мозга в результате черепно-мозговой травмы через 1,5 - 2 недели отмечается улучшение общего состояния пациента. Возможно сохранение некоторых астенических явлений.
Диагноз
Распознавание сотрясения головного мозга — непростая задача для невролога или травматолога, так как основными критериями его диагностирования являются составляющие субъективной симптоматики в отсутствие каких-либо объективных данных. Необходимо ознакомиться с обстоятельствами травмы, используя для этого информацию, имеющуюся у свидетелей происшедшего. Большое значение имеет обследование у отоневролога, с помощью которого определяют наличие симптомов раздражения вестибулярного анализатора в отсутствие признаков выпадения.
По причине мягкой семиотики сотрясения головного мозга и возможности возникновения подобной картины в результате одной из многих дотравматических патологий, особое значение в диагностике придается динамике клинических симптомов. Обоснованием диагноза «сотрясение мозга» является исчезновение таких симптомов через 3-6 суток после получения черепно-мозговой травмы. При сотрясении мозга отсутствуют переломы костей черепа. Состав ликвора и его давление сохраняются в норме. На КТ головного мозга не определяются внутричерепные пространства.
Лечение
Если пострадавший с черепно-мозговой травмой пришел в себя, в первую очередь ему необходимо придать удобное горизонтальное положение, голова должна быть чуть приподнята. Пострадавшему с черепно-мозговой травмой, находящемуся в бессознательном состоянии, необходимо придать т. н. «спасительное» положение — уложить его на правый бок, лицо должно быть повернуто к земле, левые руку и ногу согнуть под прямым углом в локтевом и коленном суставах (если исключены переломы позвоночника и конечностей). Такое положение способствует свободному прохождению воздуха в легкие, предотвращая западение языка, попадание рвотных масс, слюны и крови в дыхательные пути. На кровоточащие раны на голове, если таковые имеются, наложить асептическую повязку.
Всех пострадавших с черепно-мозговой травмой в обязательном порядке транспортируют в стационар, где после подтверждения диагноза устанавливают им постельным режим на срок, который зависит от клинических особенностей течения заболевания. Отсутствие признаков очаговых поражений головного мозга на КТ и МРТ головного мозга, а также состояние пациента, позволяющее воздержаться от активного медикаментозного лечения, позволяют решить вопрос в пользу выписки пациента на амбулаторное лечение.
При сотрясении головного мозга не применяют чрезмерно активного медикаментозного лечения. Его основные цели — нормализация функционального состояние головного мозга, купирование головной боли, нормализация сна. Для этого используют анальгетики, седативные средства (как правило, таблетированных форм).
Ушиб головного мозга
Для ушиба мозга легкой степени характерна утрата сознания после травмы до нескольких десятков минут. После восстановления сознания появляются жалобы на головную боль, головокружение, тошноту. Отмечают ретроградную, конградную, антероградную амнезию. Возможна рвота, иногда с повторами. Жизненно важные функции, как правило, сохраняются. Наблюдается умеренная тахикардия или брадикардия, иногда повышение артериального давления. Температура тела и дыхание без существенных отклонений. Мягко выраженные неврологические симптомы регрессируют через 2-3 недели.
Утрата сознания при ушибе мозга средней степени может длиться от 10-30 минут до 5-7 часов. Сильно выражена ретроградная, конградная и антероградная амнезия. Возможна многократная рвота и сильная головная боль. Нарушены некоторые жизненно важные функции. Определяется брадикардия или тахикардия, повышение АД, тахипноэ без нарушения дыхания, повышение температуры тела до субфебрильной. Возможно проявление оболочечных признаков, а также стволовых симптомов: двусторонние пирамидные признаки, нистагм, диссоциация менингеальных симптомов по оси тела. Выраженные очаговые признаки: глазодвигательные и зрачковые нарушения, парезы конечностей, расстройства речи и чувствительности. Они регрессируют через 4-5 недель.
Ушиб мозга тяжелой степени сопровождается потерей сознания от нескольких часов до 1-2 недель. Нередко он сочетается с переломами костей основания и свода черепа, обильным субарахноидальным кровоизлиянием. Отмечаются расстройства жизненно важных функций: нарушение дыхательного ритма, резко повышенное (иногда пониженное) давление, тахи- или брадиаритмия. Возможна блокировка проходимости дыхательных путей, интенсивная гипертермия.
Очаговые симптомы поражения полушарий зачастую маскируются за выходящей на первый план стволовой симптоматикой (нистагм, парез взора, дисфагия, птоз, мидриаз, децеребрационная ригидность, изменение сухожильных рефлексов, появление патологических стопных рефлексов). Могут определяться симптомы орального автоматизма, парезы, фокальные или генерализованные эпиприступы. Восстановление утраченных функций идет тяжело. В большинстве случаев сохраняются грубые остаточные двигательные нарушения и расстройства психической сферы.
Методом выбора при диагностике ушиба головного мозга является КТ головного мозга. На КТ определяют ограниченную зону пониженной плотности, возможны переломы костей свода черепа, субарахноидальное кровоизлияние. При ушибе мозга средней степени тяжести на КТ или спиральной КТ в большинстве случаев выявляют очаговые изменения (некомпактно расположенные зоны пониженной плотности с небольшими участками повышенной плотности).
При ушибе тяжелой степени на КТ определяются зоны неоднородного повышения плотности (чередование участков повышенной и пониженной плотности). Перифокальный отек головного мозга сильно выражен. Формируется гиподенсивная дорожка в область ближайшего отдела бокового желудочка. Через нее происходит сброс жидкости с продуктами распада крови и мозговой ткани.
Диффузное аксональное повреждение головного мозга
Для диффузного аксонального повреждения головного мозга типично длительное коматозное состояние после черепно-мозговой травмы, а также ярко выраженные стволовые симптомы. Коме сопутствует симметричная либо асимметричная децеребрация или декортикация как спонтанными, так и легко провоцируемыми раздражениями (например, болевыми). Изменения мышечного тонуса весьма вариабельны (горметония или диффузная гипотония). Типично проявление пирамидно-экстрапирамидных парезов конечностей, в том числе асимметричные тетрапарезы.
Кроме грубых нарушений ритма и частоты дыхания проявляются и вегетативные расстройства: повышение температуры тела и артериального давления, гипергидроз и др. Характерной особенностью клинического течения диффузного аксонального повреждения мозга является трансформация состояния пациента из продолжительной комы в транзиторное вегетативное состояние. О наступлении такого состояния свидетельствует спонтанное открывание глаз (при этом отсутствуют признаки слежения и фиксации взора).
КТ-картина диффузного аксонального поражения мозга характеризуется увеличением объема мозга, в результате которого под сдавлением находятся боковые и III желудочки, субарахноидальные конвекситальные пространства, а также цистерны основания мозга. Нередко выявляют наличие мелкоочаговых геморрагий в белом веществе полушарий мозга, мозолистом теле, подкорковых и стволовых структурах.
Сдавление головного мозга
Сдавление головного мозга развивается более чем в 55% случаев черепно-мозговой травмы. Чаще всего причиной сдавления головного мозга становится внутричерепная гематома (внутримозговая, эпи- или субдуральная). Опасность для жизни пострадавшего представляют стремительно нарастающие очаговые, стволовые и общемозговые симптомы. Наличие и продолжительность т. н. «светлого промежутка» — развернутого или стертого — зависит от степени тяжести состояния пострадавшего.
На КТ определяют двояковыпуклую, реже плоско-выпуклую ограниченною зону повышенной плотности, которая примыкает к своду черепа и локализируется в пределах одной или двух долей. Однако, если источников кровотечения несколько, зона повышенной плотности может быть значительного размера и иметь серповидной форму.
При поступлении в реанимационное отделение пациента с черепно-мозговой травмой необходимо провести следующие мероприятия:
- Осмотр тела пострадавшего, во время которого обнаруживают либо исключают ссадины, кровоподтеки, деформации суставов, изменения формы живота и грудной клетки, крово- и/или ликворотечение из ушей и носа, кровотечение из прямой кишки и/или уретры, специфический запах изо рта.
- Всестороннее рентгеновское исследование: череп в 2-х проекциях, шейный, грудной и поясничный отдел позвоночника, грудная клетка, кости таза, верхних и нижних конечностей.
- УЗИ грудной клетки, УЗИ брюшной полости и забрюшинного пространства.
- Лабораторные исследования: общий клинический анализ крови и мочи, биохимический анализ крови (креатинин, мочевина, билирубин и т. д.), сахар крови, электролиты. Данные лабораторные исследования необходимо проводить и в дальнейшем, ежедневно.
- ЭКГ (три стандартных и шесть грудных отведений).
- Исследование мочи и крови на содержание алкоголя. В случае необходимости проводят консультацию токсиколога.
- Консультации нейрохирурга, хирурга, травматолога.
Обязательным методом обследования пострадавших с черепно-мозговой травмой является компьютерная томография. Относительными противопоказаниями к ее проведению могут служить геморрагический или травматический шок, а также нестабильная гемодинамика. С помощью КТ определяют патологический очаг и его расположение, количество и объем гипер- и гиподенсивных зон, положение и степень смещения срединных структур головного мозга, состояние и степень повреждения головного мозга и черепа.
При подозрении на менингит показано проведение люмбальной пункции и динамического исследования ликвора, которое позволяет контролировать изменения воспалительного характера его составе.
Неврологический осмотр пациента с черепно-мозговой травмой следует проводить каждые 4 часа. Для определения степени нарушения сознания используют шкалу комы Глазго (состояние речи, реакция на боль и способность открывать/закрывать глаза). Кроме того, определяют уровень очаговых, глазодвигательных, зрачковых и бульбарных расстройств.
Лечение черепно-мозговой травмы
Консервативная терапия
Пострадавшему с нарушением сознания 8 баллов и менее по шкале Глазго показана интубация трахеи, благодаря которой поддерживается нормальная оксигенация. Угнетение сознания до уровня сопора или комы — показание к проведению вспомогательной или контролируемой ИВЛ (не менее 50% кислорода). С ее помощью поддерживается оптимальная церебральная оксигенация.
Пациенты с тяжелой черепно-мозговой травмой (выявленные на КТ гематомы, отек мозга и т. д.) нуждаются в мониторинге внутричерепного давления, которое необходимо поддерживать на уровне ниже 20 мм рт.ст. Для этого назначают маннитол, гипервентиляцию, иногда — барбитураты.
Для профилактики септических осложнений применяют эскалационную или деэскалационную антибактериальную терапию. Для лечения посттравматических менингитов используют современные противомикробные препараты, разрешенные для эндолюмбального введения (ванкомицин).
Питание пациентов начинают не позже 3 трех суток после ЧМТ. Его объем увеличивают постепенно и в конце первой недели, прошедшей со дня получения черепно-мозговой травмы, он должен обеспечивать 100% калорическую потребность пациента. Способ питания может быть энтеральным или парентеральным. Для купирования эпилептических приступов назначают противосудорожные препараты с минимальным титрованием дозы (леветирацетам, вальпроаты).
Хирургическое лечение
Показанием к операции служит эпидуральная гематома объемом свыше 30 см³. Доказано, что метод, обеспечивающий максимально полную эвакуацию гематомы — транскраниальное удаление. Острая субдуральная гематома толщиной свыше 10 мм также подлежит хирургическому лечению. Пациентам в коме удаляют острую субдуральную гематому с помощью краниотомии, сохраняя или удаляя костный лоскут. Эпидуральная гематома объемом более 25 см³ также подлежит обязательному хирургическому лечению.
Прогноз
Сотрясение головного мозга — преимущественно обратимая клиническая форма черепно-мозговой травмы. Поэтому более чем в 90% случаев сотрясения головного мозга исходом заболевания становится выздоровление пострадавшего с полным восстановлением трудоспособности. У части пациентов по прошествии острого периода сотрясения головного мозга отмечают те или иные проявления посткоммоционного синдрома: нарушения когнитивных функций, настроения, физического благополучия и поведения. Через 5-12 месяцев после черепно-мозговой травмы эти симптомы исчезают или существенно сглаживаются.
Прогностическую оценку при тяжелой черепно-мозговой травме проводят при помощи шкалы исходов Глазго. Уменьшение общего кол-ва баллов по шкале Глазго повышает вероятность неблагоприятного исхода заболевания. Анализируя прогностическую значимость возрастного фактора, можно сделать вывод о его существенном влиянии как на инвалидизацию, так и на летальность. Сочетание гипоксии и артериальной гипертензии является неблагоприятным фактором прогноза.
Читайте также:
- Плоский лишай. Причины и диагностика
- Симптомы агранулоцитоза в полости рта и его лечение
- От чего возникают отеки на ногах? Когда отеки говорят о болезни?
- Фонокардиография при стенозе правого предсердно-желудочкового отверстия. Недостаточность клапана аорты
- Методы обследования при болезни щитовидной железы
