Общие сведения о заболеваниях конъюнктивы и склеры
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Конъюнктива — это оболочка, покрывающая внутреннюю поверхность век и переходящая в поверхность склеры (плотной белой волокнистой оболочки глаза) до самого края роговицы (прозрачной оболочки, расположенной перед радужной оболочкой и зрачком — см. Структура и функции глаз Строение и функции глаз Строение и функции глаз сложны. Каждый глаз постоянно регулирует поступление света, фокусируется на близких и дальних объектах и непрерывно формирует изображения, которые мгновенно передаются. Прочитайте дополнительные сведения ). Конъюнктива помогает защитить глаз, задерживая мелкие инородные тела и вызывающие инфекции микроорганизмы и поддерживая слезную пленку.
Наиболее распространенным заболеванием конъюнктивы является воспаление (конъюнктивит). Существует множество причин воспаления, включая:
инфекции, вызванные бактериями (в том числе хламидиоз Chlamydia trachomatis Хламидии — это бактерии, которые вызывают заболевания у людей, включая инфекции, передающиеся половым путем (ИППП), инфекции глаз и дыхательных путей. Заболевания у людей вызывают три. Прочитайте дополнительные сведения ), вирусами или грибками (см. Инфекционный конъюнктивит Инфекционный конъюнктивит Инфекционный конъюнктивит — это воспаление конъюнктивы, обычно вызванное бактериями или вирусами. Бактерии или вирусы могут вызывать заражение конъюнктивы. Распространенными симптомами являются. Прочитайте дополнительные сведения аллергические реакции (см. Аллергический конъюнктивит Аллергический конъюнктивит Аллергический конъюнктивит — это воспаление конъюнктивы, вызванное аллергической реакцией. Аллергические реакции, вызванные, к примеру, аэроаллергенами, могут спровоцировать воспаление конъюнктивы. Прочитайте дополнительные сведенияпопадание в глаз химических веществ или инородных тел;
чрезмерное воздействие солнечных лучей.
Как правило, конъюнктивит проходит относительно быстро, однако некоторые его разновидности длятся месяцы или даже годы. Продолжительный конъюнктивит часто бывает вызван хроническими аллергиями, хроническими инфекциями (трахома Трахома Трахома — это хроническое инфекционное заболевание конъюнктивы, вызываемое бактерией Chlamydia trachomatis. Chlamydia trachomatis чаще поражает глаза детей в менее развитых, жарких. Прочитайте дополнительные сведения ) или заворота (энтропион Энтропион и эктропион Энтропион — это нарушение, при котором веко завернуто внутрь (втянуто), и ресницы натирают глазное яблоко. Эктропион — это нарушение, при котором веко вывернуто наружу, и его край не прилегает. Прочитайте дополнительные сведения Эписклера — это тонкий слой ткани, покрывающий склеру. Эписклера содержит крошечные кровеносные сосуды, которые снабжают склеру питательными веществами. Иногда эписклера воспаляется (эписклерит Эписклерит Эписклерит — это воспаление ткани, лежащей между склерой (плотной белой волокнистой оболочкой глаза) и конъюнктивой (оболочкой, которая выстилает веки и покрывает белки глаз). Причина обычно. Прочитайте дополнительные сведенияОбзор заболеваний конъюнктивы и склеры (Overview of Conjunctival and Scleral Disorders)
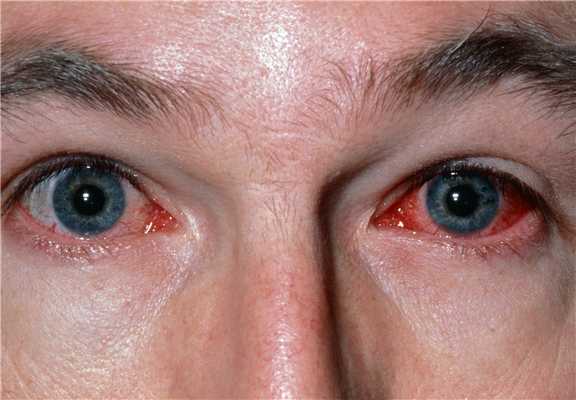
Конъюнктива выстилает заднюю поверхность век (тарзальная конъюнктива или конъюнктива век), пересекает пространство между веками и глазным яблоком (конъюнктива свода) и покрывает склеру вплоть до роговицы (бульбарная конъюнктива). Конъюнктива способствует сохранению слезной пленки и защите глазного яблока от инородных тел и инфекционных агентов.
Склера представляет собой белую сферу, состоящую из плотной соединительной ткани, окружающую глаз и сохраняющую его форму. Спереди склера соединяется с роговицей в области лимба, а сзади - с мозговыми оболочками в области проникновения в глазное яблоко зрительного нерва. Толщина варьирует от 0,83 мм спереди до 1 мм сзади. Она составляет 0,43 мм на экваторе и 0,3 мм под мышцами - в самом тонком ее месте.
Эписклера представляет собой тонкую сосудистую мембрану между конъюнктивой и склерой.
Чаще всего глазные заболевания имеют воспалительную природу (например, конъюнктивит Обзор конъюнктивита (Overview of Conjunctivitis) Воспаление конъюнктивы обычно возникает вследствие инфекции, аллергических реакций или воздействия раздражающих агентов. Симптомы конъюнктивита включают гиперемию конъюнктивы; выделения из глаз. Прочитайте дополнительные сведения , эписклерит Эписклерит Эписклерит - это самоизлечивающееся рецидивирующее воспаление эписклеральной ткани обычно неизвестной этиологии, которое не вызывает потери зрения. Симптомы проявляются локальным участком гиперемии. Прочитайте дополнительные сведения ). По течению конъюнктивит может быть острым или хроническим, а по этиологии - инфекционным, аллергическим, а также вызванным раздражающими факторами. Эписклерит и склерит обычно возникают вследствие иммуноопосредованных заболеваний. Эписклерит и склерит обычно возникают вследствие иммуноопосредованных заболеваний, причем первый обычно не приводит к нарушению зрения, тогда как второй может привести к потере зрения или глаза. Основные симптомы конъюнктивитов очень похожи (например, гиперемия конъюнктивы). На ранних стадиях важна точная диагностика.
Отдельные офтальмологические признаки заболеваний конъюнктивы
При отеке бульбарная конъюнктива становится полупрозрачной, утолщается и приобретает синеватый оттенок. При выраженном отеке возможно вздутие конъюнктивы с формированием пролапса, также известного, как хемоз.
Отек тарзальной конъюнктивы (характерный для аллергического конъюнктивита Аллергический конъюнктивит Аллергический конъюнктивит - острое интермиттирующее или хроническое воспаление конъюнктивы, обычно вызываемое аллергенами окружающего воздуха. Симптомы включают зуд, повышенное слезоотделение. Прочитайте дополнительные сведенияГиперплазия лимфоидных фолликулов в конъюнктиве может возникать при вирусном конъюнктивите Вирусный конъюнктивит Вирусный конъюнктивит - высококонтагиозное острое инфекционное поражение конъюнктивы, обычно вызываемое аденовирусом. Его симптомы включают чувство раздражения в глазу, светобоязнь и водянистые. Прочитайте дополнительные сведения или конъюнктивите, вызванном хламидиями Паратрахома Паратрахома вызывается Chlamydia trachomatis, передающейся половым путем. Симптомы заболевания включают хроническую одностороннюю гиперемию и слизисто-гнойные выделения. Диагноз ставится. Прочитайте дополнительные сведения . Она проявляется формированием небольших возвышений с бледным центром, напоминающих булыжную мостовую. Она возникает чаще всего в конъюнктиве нижнего века.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Склерит
Склерит - это воспалительный процесс, который поражает всю толщу наружной соединительнотканной оболочки глазного яблока. Клинически проявляется гиперемией, инъекцией сосудов, отеком, болезненностью при пальпации зоны поражения или движениях глазного яблока. Диагностика склерита сводится к проведению наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии. В зависимости от формы заболевания схема лечения включает местное или системное применение глюкокортикоидов и антибактериальных средств. При гнойном склерите показано вскрытие абсцесса.
Общие сведения
Склерит - это воспалительное заболевание склеры, характеризующееся медленно прогрессирующим течением. Среди всех форм наиболее распространен передний склерит (98%). Поражение задних отделов склеры наблюдается только у 2% пациентов. Варианты течения патологии без некроза преобладают над некротизирующими, что ассоциировано с благоприятным прогнозом. При ревматоидном и реактивном хламидийном артритах распространены диффузные варианты заболевания. В 86% случаев анкилозирующего спондилита диагностируют узелковый склерит. У 40-50% пациентов патологические изменения склеры сочетаются с поражением суставов воспалительного генеза, а в 5-10% случаев артриту сопутствует склерит. Болезнь чаще встречается у лиц женского пола (73%). Пик заболеваемости приходится на возраст от 34 до 56 лет. У детей патология наблюдается в 2 раза реже.
Причины склерита
Этиология склерита напрямую связана с системными заболеваниями в анамнезе. Триггерами поражения склеры являются ревматоидный артрит, гранулематоз Вегенера, ювенильный идиопатический, реактивный хламидийный или псориатический артрит, узелковый полиартрит, анкилозирующий спондилит и полихондрит, характеризующийся рецидивирующим течением. Реже данная патология развивается в послеоперационном периоде после оперативного удаления птеригиума или травматического повреждения. Описаны клинические случаи инфекционного склерита у пациентов с витреоретинальным хирургическим вмешательством в анамнезе.
К склериту инфекционной этиологии зачастую приводит диссеминация процесса с зоны изъязвления на роговой оболочке. Также источником инфекции может быть воспаление придаточных пазух носа. Наиболее распространенными возбудителями заболевания являются синегнойная палочка, вирус Варицелла-Зостер и золотистый стафилококк. В редких случаях склерит имеет грибковое происхождение. Медикаментозное поражение склеры чаще развивается при приеме митомицина С. Факторы риска - костно-суставные формы туберкулеза в анамнезе, системные воспалительные заболевания.
Симптомы склерита
С клинической точки зрения в офтальмологии выделяют передний (не некротизирующий, некротизирующий), задний и гнойный склерит. Не некротизирующее поражение склеры бывает диффузным или узелковым. Некротизирующее может сопровождаться или не сопровождаться воспалительным процессом. В ряде случаев течение склерита характеризуется кратковременными самостоятельно прекращающимися эпизодами. В то же время, патологический процесс в склере провоцирует ее некроз с вовлечением подлежащих структур. Для данного заболевания свойственно острое начало, реже наблюдаются вялотекущие варианты. При диффузном склерите в воспалительный процесс вовлекается весь передний отдел наружной соединительнотканной оболочки глазного яблока. Узелковое поражение сопровождается снижением остроты зрения.
Для переднего склерита свойственно медленно прогрессирующее течение. Эта форма сопровождается бинокулярным поражением органа зрения. Пациенты отмечают выраженную болезненность при касании к зоне проекции отека, фотофобию. Длительное течение заболевания приводит к поражению склеры по окружности лимба (кольцевидный склерит) и возникновению тяжелого кератита, ирита или иридоциклита. При гнойном склерите возможен разрыв оболочек абсцесса, что приводит к развитию ирита или гипопиона.
При некротическом поражении склеры пациенты отмечают нарастающую боль, которая в дальнейшем становится постоянной, иррадиирует в височную область, надбровную дугу и челюсть. Болевой синдром не купируется приемом анальгетиков. Некротизирующий склерит осложняется прободением склеры, эндофтальмитом или панофтальмитом. При задней форме патологии пациенты предъявляют жалобы на болезненность при движении глазного яблока, ограничение его подвижности. Послеоперационный склерит развивается на протяжении 6 месяцев после хирургического вмешательства. При этом формируется участок локального воспаления, который сменяется некрозом. Снижение остроты зрения наблюдается только при распространении воспалительного процесса на прилежащие структуры глазного яблока или развитии вторичной глаукомы.
Диагностика склерита
Диагностика склерита включает в себя проведение наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии. При наружном осмотре пациентов с передним склеритом обнаруживается отечность, гиперемия и инъекция сосудов. Зона отека имеет очерченные границы. При пальпаторном исследовании отмечается болезненность. Проведение биомикроскопии при «студенистом» склерите позволяет выявить зону нависания хемозированной конъюнктивы над лимбом. Этот участок имеет красно-коричневый оттенок и желатиноподобную консистенцию. На поверхности роговой оболочки можно обнаружить инфильтраты с выраженной васкуляризацией. Методом биомикроскопии со щелевой лампой при диффузном склерите определяется нарушение физиологического радиального направления сосудистого рисунка. При узелковой форме проведение визиометрии указывает на снижение остроты зрения.
При гнойном склерите наружный осмотр позволяет выявить гнойный инфильтрат и инъекцию сосудов. Поражение задних отделов склеры сопровождается отечностью век, конъюнктивы и незначительным экзофтальмом. Методом офтальмоскопии определяется проминирование диска зрительного нерва, субретинальная липидная экссудация, отслоение сетчатки и хориоидеи, вызванное скоплением экссудата. УЗИ в В-режиме указывает на утолщение задней части наружной соединительнотканной оболочки глазного яблока, скопление экссудата в теноновом пространстве. Изменение толщины склеры также можно подтвердить при помощи КТ.
При некротизирующем склерите при помощи флуоресцентной ангиографии определяется извитой ход, участки окклюзии сосудов, аваскулярные зоны. Проведение биомикроскопии со щелевой лампой позволяет визуализировать некротические изменения склеры, изъязвление прилежащей конъюнктивы. В динамике обнаруживается расширение зоны некроза. Методом тонометрии у пациентов со склеритом часто выявляется повышение внутриглазного давления (более 20 мм. рт. ст.).
Лечение склерита
Схема лечения склерита включает в себя местное использование глюкокортикоидных и антибактериальных капель для инстилляции. Если заболевание сопровождается повышенным внутриглазным давлением, то комплекс терапии необходимо дополнить топическими гипотензивными средствами. В курс лечения входит прием нестероидных противовоспалительных препаратов. При их непереносимости рекомендовано назначение медикаментов из группы глюкокортикостероидов. При склерите без некротического поражения глюкокортикоиды и антибактериальные препараты необходимо вводить в виде субконъюнктивальных инъекций. Альтернативой данному методу введения является прием пролонгированных форм глюкокортикоидов.
При развитии некроза склеры показана комбинированная терапия глюкокортикостероидами и иммунодепрессантами. В случаях возникновения аллергической реакции параллельно с данными лекарственными средствами применяются противоаллергические и десенсибилизирующие препараты. При гнойной форме склерита тактика лечения сводится к проведению массивной антибактериальной терапии. При этом используются пероральный и субконъюнктивальный пути введения препаратов из группы фторхинолонов, аминогликозидов и полусинтетических пенициллинов. Дополнительный способ введения - электрофорез. При отсутствии эффекта от медикаментозной терапии показано хирургическое вскрытие абсцесса. Также в схему лечения следует включить препараты для лечения основной патологии, на фоне которой развился склерит. Если этиологическим фактором являются микобактерии туберкулеза, противотуберкулезные средства для местного применения рассматриваются, как вспомогательные.
Прогноз и профилактика склерита
Специфической профилактики склерита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению основной патологии, профилактике воспаления придаточных пазух носа (синусита), соблюдению правил асептики и антисептики во время проведения оперативных вмешательств. Пациентам с системными заболеваниями в анамнезе необходимо 2 раза в год проходить осмотр у офтальмолога. Прогноз для жизни и трудоспособности зависит от своевременности постановки диагноза, адекватности лечения, вида возбудителя при инфекционном поражении и формы заболевания. Наиболее благоприятным вариантом являются диффузные формы болезни. Для склерита, вызванного синегнойной палочкой, чаще характерен неблагоприятный прогноз.
Причины заболеваний глаз и их лечение
На сегодняшний день большое количество людей страдает от болезней глаз. Многие из них протекают латентно и дают о себе знать лишь на поздних стадиях.

Очень важно регулярно проходить ряд диагностических исследований для определения состояния глаз и диагностики заболеваний на ранних стадиях.
Что такое глазные болезни?
Глазные болезни - это патологии глаз различной этиологии, которые сопровождаются нарушением работы зрительного анализатора и значительным снижением качества жизни.
Этиология глазных болезней
Стремительный рост сердечно-сосудистых заболеваний, высокая распространенность сахарного диабета, а также прогрессивное развитие информационных технологий снижают остроту зрения и качество жизни человека. Существует ряд врожденных патологий глаз, которые требуют оперативного вмешательства для коррекции. Из-за недостаточного соблюдения правил личной гигиены можно инфицировать глазное яблоко и спровоцировать воспалительный процесс.
Причины возникновения болезней глаз:
- прием тератогенных препаратов во время беременности;
- перенесенные TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпес);
- несоблюдение правил личной гигиены;
- синдром сухого глаза;
- длительная работа перед компьютером и мобильными устройствами;
- наличие сахарного диабета;
- неконтролируемая гипертоническая болезнь;
- травматические повреждения головы;
- возрастные изменения;
- опухоли головного мозга.
Классификация заболеваний глаз
Все патологии зрительного аппарата можно разделить по морфологическому и этиологическому принципах.
Морфологическая классификация болезней:
- Века (блефарит, птоз, эктропион, энтропион).
- Слезного аппарата (дакриоцистит, эпифора).
- Глазницы (экзофтальм).
- Конъюнктивы (конъюнктивит).
- Роговицы (кератоконус, помутнение, язва, проникающая травма, электроофтальмия).
- Склеры (склерит).
- Радужной оболочки (иридоциклит).
- Хрусталика (катаракта, афакия, вывих).
- Сосудистой оболочки.
- Сетчатки (ретинопатия, отслойка, разрыв).
- Зрительного нерва (неврит, отек, атрофия).
- Мышечного аппарата (косоглазие, близорукость, дальнозоркость).
Этиологическая классификация болезней:
- Инфекционные (бактериальные, вирусные, грибковые).
- Травматические (химические, термические, механические).
- Неинфекционные воспалительные (системные аутоиммунные заболевания соединительной ткани).
- Аллергические.
- Дегенеративные.
- Метаболические патологии накопления.
- Онкологические новообразования.
- Наследственные.
Краткое описание распространенных заболеваний глаз
Птоз верхнего века
Данное заболевание характеризуется опущением и нависанием века на глазное яблоко. Бывает врожденным (из-за недоразвития мышцы, которая поднимает веко) и приобретенным (вследствие неврологических болезней, миастении, травм).
Для лечения используют физиотерапию и медикаменты, а при отсутствии эффектов необходимо проводить хирургическую коррекцию.
Воспалительное заболевание век бактериальной этиологии, которое может сопровождаться образованием язв, чешуек и пустулезных высыпаний вокруг глаз. Вызывает сильный дискомфорт, зуд и покраснение.
Эффективным лечением является антибиотикотерапия для локального применения (капли, мази).
Выпученные глаза, либо экзофтальм чаще являются симптомом других патологий (тиреотоксикоза, опухолей глазницы и головного мозга, травм). Для уменьшения выразительности необходимо проводить эффективное лечение основного заболевания.
Конъюнктивит
Воспаление слизистой оболочки глаза и век может быть инфекционной или аллергической этиологии. Может часто сопровождать корь, аденовирусную инфекцию, герпетическое поражение. Симптомы заболевания включают: покраснение, зуд, повышенную продукцию слез, ощущение песка, гнойные выделения, образования пленок. В зависимости от причины, применяют антибиотики, противовирусные и антигистаминные лекарства. Важно регулярно промывать глаза.
Болезни роговицы
Роговица защищает глазное яблоко от внешней среды. При её повреждении, образуется рубец - бельмо, которое имеет вид помутнения и соответственно ограничивает угол обзора. Часто у электросварщиков возникает профессиональное заболевание - электроофтальмия, - это ожог конъюнктивы и роговицы.
Одним из наиболее распространенных заболеваний глаз является катаракта. Она поражает в среднем каждого шестого человека в возрасте старше 40 лет. Более 20 миллионов людей ослепли из-за данной болезни. Помутнение хрусталика возникает из-за возрастных изменений в самом веществе, так и из-за неблагоприятного воздействия факторов окружающей среды и наличия сопутствующих болезней. Функцией хрусталика является пропускание лучей света под определенным углом, а в связи с его помутнением снижается острота зрения и количество попадаемого света на сетчатку.
Единственным методом лечения остается факоэмульсификация и замена хрусталика на специальную линзу, которая возвратит людям возможность хорошо видеть. Подробнее о лечении катаракты можете ознакомиться в разделе «операции».
Отслоение сетчатки
Причинами отделения сетчатки от сосудистой оболочки чаще всего являются травматические повреждения глаз, диабетическая ретинопатия, близорукость, онкологические новообразования. В момент отслоения у пациентов появляется мутное изображение и искры перед глазами, которые не проходят после промывания и трения. Чем раньше больные обратятся за врачебной помощью, тем больше шансов сохранить зрение. Единственным методом лечения является проведение хирургического вмешательства с целью коагуляции разрыва сетчатки.
Неврит зрительного нерва
Воспаление зрительного нерва чаще всего возникает при автоиммунном поражении миелиновых оболочек нервных волокон, а также при воспалительных процессах структур головного мозга. У пациентов ухудшается зрение и нарушается восприятие цветов. При своевременном лечении можно вернуть зрение. Именно поэтому важно обращаться за медицинской помощью сразу при появлении первых симптомов.
Заболевания глаз, ассоциированные с патологиями сердечно-сосудистой системы
У многих людей гипертоническая болезнь протекает бессимптомно. Повышение артериального давления на протяжении длительного периода вызывает необратимые изменения в сетчатке. На фоне гипертензии происходит спазм артериол. Без коррекции давления, в сосудистой стенке происходят фиброз и гиалиноз. Данные процессы делают сосуды хрупкими и лишают их эластичности. В терминальной стадии гипертонической ретинопатии возникает отек диска зрительного нерва, появляются кровоизлияния и очаги ишемии сетчатки, а также возможно ее отслоение и атрофия диска зрительного нерва с необратимой утратой зрения.
Для предупреждения развития гипертонической ретинопатии необходимо проводить коррекцию артериального давления.
Патологии глаз при сахарном диабете
Повышенный уровень глюкозы в крови при сахарном диабете способствует развитию полиорганных осложнений, и в том числе глазных. У больных развивается диабетическая ретинопатия, которая характеризуется неоваскуляризацией, то есть образованием новых сосудов, чьи стенки являются хрупкими и склонными к спонтанным повреждениям с формированием кровоизлияний. Диабет может спровоцировать развитие глаукомы.
Чтобы избежать подобных состояний, нужно контролировать уровень сахара в крови и укреплять сосудистую стенку, чтобы минимизировать количество геморрагий. На поздних стадиях используют лазерную коагуляцию.
Врожденные патологии
Распространенность врожденных заболеваний глаз составляет 1-2 % среди новорождённых детей. Причинами их возникновения являются инфекционные болезни матери во время беременности (токсоплазмоз, краснуха, корь), сахарный диабет, наличие наркотической и алкогольной зависимости, радиационное облучение. К их числу относят: катаракту, глаукому, косоглазие, дакриоцистит. Болезни требуют хирургического лечения с целью устранения морфологического недостатка. Данным пациентам необходимо динамическое врачебное наблюдение для предупреждения развития рецидивов.
Когда следует обращаться к врачу?
В большинстве случаев больные затягивают процесс посещения врача и игнорируют симптомы заболевания. Это приводит к прогрессирующему ухудшению зрения, которое на терминальных стадиях не поддается коррекции. Достаточно часто проблемы с глазами являются последствиями запущенных основных болезней (гипертонии, диабета, опухолей головного мозга) и для их лечения необходим комплексный подход и консультации других специалистов (кардиологов, эндокринологов, нейрохирургов).
Признаки заболевания глаз:
- покраснение, зуд;
- наличие гнойных выделений;
- образование пленок;
- ухудшение зрения;
- боли в глазах;
- уменьшение угла обзора;
- кровоизлияние в склеру;
- сухость в глазу;
- слезотечение;
- образование узлов.
При появлении хоть одного из выше описанных симптомов следует немедленно обратиться за медицинской помощью с целью проведения необходимых диагностических исследований и получения квалифицированного лечения.
Основные методы лечения, которые применяют в офтальмологической практике
Лечение заболевания глаз требует индивидуального подхода к каждому пациенту. Принципы лечения можно разделить на инвазивный и консервативный. Большинство инфекционных и аллергических болезней требуют медикаментозного лечения с использованием антигистаминных препаратов, местных антибиотиков, глюкокортикостероидов в форме глазных капель и мазей. А такие распространенные заболевания глаз, как катаракта, травмы, отслоение сетчатки требуют хирургического вмешательства.
Миопию (близорукость) и гиперметропию (дальнозоркость) можно корректировать с помощью линз. Но, более эффективным и комфортным для последующей жизни является лазерная коррекция, с помощью которой можно забыть о ношении очков и контактных линз.
Читайте также:
