Операции при атрезиях прямой кишки. Осложнения лечения атрезий прямой кишки.
Добавил пользователь Alex Обновлено: 01.02.2026
Аноректальные мальформации включающий атрезию ануса со свищем и без - врожденный порок развития аноректальной области, требующий хирургической коррекции на разных этапах в зависимости от формы.[3, 7, 10]
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| Q42.2 | Врожденные отсутствие, атрезия и стеноз заднего прохода со свищем | 48.50 | Брюшно-промежностная резекция прямой кишки |
Дата разработки: 2016 год.
Пользователи протокола: детские хирурги.
Категория пациентов: дети
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1; 6]
В настоящее время общепризнана Согласительная Крикенбекская классификация аноректальных пороков (Германия, 2005 год), в которой нет регистрации таких понятий, как «высокие», «низкие», «промежуточные»
| Большие клинические группы | Редкие локальные варианты |
| Промежностный свищ | Дивертикул прямой кишки |
| Ректоуретральный свищ (бульбарный и простатический) | Атрезия (стеноз) прямой кишки |
| Ректовезикальный свищ | Ректовагинальный свищ |
| Вестибулярный свищ | Н-фистула |
| Клоака | Другие |
| Атрезия без свища | - |
| Стеноз ануса | - |
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы:
· изменения цвета мочи;
· отсутствие ануса на типичном месте;
· на наличие колостомы.
Анамнез жизни:
· наличие тератогенных факторов во время беременности (анемия,инфекционные заболевания матери в I триместре беременности,вредные привычки, применение лекарственных препаратов обладающих тератогенным фактором и другие).
Физикальные обследования:
Общий осмотр/perrectum:Анус на типичном месте отсутсвует, анальный рефлекс ослаблен.
Атрезия ануса с ректовезикальным свищем
· отсутсвие наружного кишечного свища;
· наличие колостомы;
· отсутсвие ануса в типичном месте.
Лабораторные исследования:
· общий анализ крови - лейкоцитоз, возможно анемия, ускоренное СОЭ;
· общий анализ мочи - лейкоцитурия, при вторичном пиелонефрите.В поздних запущенных стадиях вторичные изменения почек со снижением функций, всвязи наличия свища в мочевыделительную систему;
· биохимический анализ крови - возможно изменения связанные с вторичными патологиями почек (показатели креатинина, клиренс креатинина, проба Реберга, мочевина);
· бактериальный посев мочи и на чувствительность к антибиотикам -определение микробного пейзажа, определение чувствительности к антибиотикам с целью проведения адекватной антибактериальной терапии.
Инструментальные исследования:
· ЭКГ - для исключения патологии сердца с целью предоперационной подготовки;
· ЭхоКГ- для исключения возможного сопутсвующего порока развития сердечно-сосудистой системы;
· ультразвуковое исследование органов брюшной полости и почек- для исключения возможных сопутсвующих пороков развития органов мочевыделительной сивтемы;
· обзорная рентгенография крестца - для определения сакрального индекса и определения аномалии развития копчика и крестца.
Диагностический алгоритм:
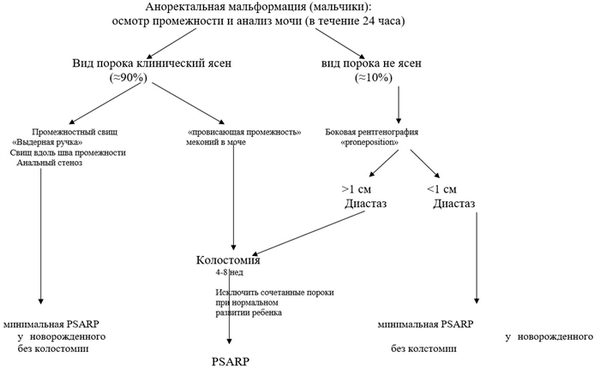
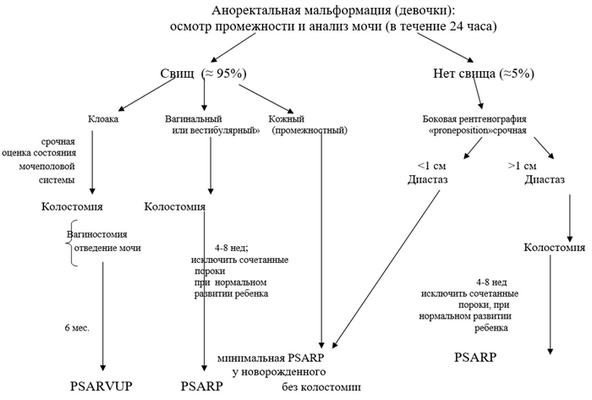
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Жалобы, анамнез заболевания см. амбулаторный уровень.
Лабораторные и инструментальные исследования - при экстренной госпитализации проводятся диагностические обследования, не проведённые на амбулаторном уровне, а также для контроля течения послеоперационного периода.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ультразвуковое исследование органов брюшной полости и почек;
Перечень дополнительных диагностических мероприятий: · рентгенография крестца в прямой и боковой проекции - для определения крестцового индекса и патологии крестца и копчика;
· МРТ таза;
· рентгенграфия с контрастированием кишечника (дистальная стомография, проктография);
· КТ прямой кишки и сфинктерного аппарата в 3D;
· УЗИ сердца при подозрении на различные пароки и нарушения работы сердца; · нейросонография для исключения патологии головного мозга; · анализ мочи по Нечипоренко;
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, остаточный азот, АЛТ, АСТ, глюкоза, общий билирубин, прямая и непрямая фракция, амилаза, калий, натрий, хлор, кальций);
· коагулограмма (протромбиновое время, фибриноген, тромбиновое время, АЧТВ);
· определение группы крови и резус-фактора;
· ЭКГ - по показаниям.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ректовезикальный свищ | Отсутствие анального отверстия без наружного кишечного свища | Рентген-контрастное обследование | Наличие свища в мочевой пузырь |
| Ректоуретральный свищ | Отсутствие анального отверстия без наружного кишечного свища | Рентген-контрастное обследование | Наличие свища в уретру |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин (Albumin) |
| Амикацин (Amikacin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Метронидазол (Metronidazole) |
| Натрия хлорид (Sodium chloride) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: Сводится к симптоматической терапии
Немедикаментозное лечение: режим и диета по тяжести состояния пациента. Стол возрастной №16,16 б.
Медикаментозное лечение: в зависимости от степени тяжести заболевания и клинических симптомов согласно принципам ИВБДВ.
Терапия на догоспитальном этапе зависит от наличия того или иного синдрома:
· при анемическом синдроме заместительная терапия одногруппной лейкофильтрованной эритроцитарной взвеси (согласно Приказа № 666 «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализация крови, а также Правил хранения, переливания крови, ее компонентов и препаратов крови от «6» марта 2011 года, Приложение к приказу №417 Приказ от 29.05.2015 года.);
· при геморрагическом синдроме - остановка кровотечения, заместительная терапия одногруппным лейкофильтрованным, вирусинактивированным тромбоконцентратом, при дефиците плазменных факторов свертывания и ДВС синдроме трансфузия СЗП;
· при наличии инфекционных осложнений - антибактериальная, противогрибковая терапия.
Перечень основных и дополнительных лекарственных средств: смотрите пункт 12, подпункт 5.
Алгоритм действий при неотложных ситуациях согласно ИВБДВ - руководство ВОЗ поведению наиболее распространенных заболеваний в стационарах первичного уровня, адаптированное к условиям РК (ВОЗ 2012 г.).
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация диетолога - при подборе питательных смесей;
· консультация детского нефролога - лечение воспалительных изменений почек;
· консультация детского уролога - при сочетании пороков мочевыделительной системы;
· консультация детского гинеколога - при сочетании порока наружных и внутренних половых органов;
· консультация других узких специалистов - по показаниям.
Профилактические мероприятия
Первичная профилактика: снижение воздействия на роженицу различных причин ВПР. ВПР различают эндогенные и экзогенные.
· эндогенные причины (внутренние факторы) - относятся изменения наследственных структур (мутации), эндокринные заболевания и возраст родителей;
· экзогенные причины (факторы окружающей среды): относятся - физические факторы (радиационные, механические); химические факторы (лекарственные вещества, химические вещества, применяемые в быту и промышленности, эндокринные заболевания, гипоксия и др.), биологические (вирусы, простейшие).
Вторичная профилактика: профилактика послеоперационных осложнений:
· перед выпиской проведение тренинга с родителями по уходу за колостомой (практические навыки и теоретические буклеты);
· уход за колостомой в амбулаторных условиях включает в себя постоянную смену калоприемника, обработку кожи вокруг стомы пастой Лассара или другими кремами в целях предотвращения раздражений (обученные родители);
· бужирование неоануса бужами Гегара по схеме на 6 месяцев;
Бужирование неоануса у хирурга по месту жительству по схеме на 14 сутки после операции до возрастного бужа.
· 1 раз в день 1 месяц;
· 1 раз в 2 дня 2-й месяц;
· 1 раз в 3 дня 3-й месяц;
· 1 раз в неделю с 5-6 месяц.
(по окончанию бужирования неоануса необходимо наблюдение хирурга по месту жительству при необходимости продление бужирования по индивидуальным показаниям)
Основные принципы бужирования неоануса:
· атравматичность и безболезненность;
· постепенное нефорсированное увеличение диаметра бужа;
· бужирование в течение длительного времени (в среднем 1 год после аноректопластики).
Максимальные возрастные размеры бужей (Таблица 1) (рекомендации A.Pena, Колоректальный педиатрический центр, Цинциннати):
Максимальные возрастные размеры бужей.
Мониторинг состояния пациента:
· контроль наличия ежедневного адекватного возрасту опорожнения кишечника,
· контроль основных витальных функций
· контроль лабораторных показателей (ОАК, ОАМ, биохимический анализ крови, коагулограммы)
Индикаторы эффективности лечения: аноректальной мальформации следует считать:
· ежедневную одно-, двукратную дефекацию;
· минимальная степень энкопреза;
· позывы на дефекацию;
· наличие неоануса;
· отсутствие рецидива ректовезикального свища;
· отсутствие стеноза неоануса.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
Немедикаментозное лечение: режим и диета по тяжести состояния пациента. Режим палатный, в раннем послеоперационном периоде постельный.
Диета: Стол №16,16 б (низко бактериальная пища, усиленное питание - высококалорийная диета с полуторным по сравнению с возрастными нормами количеством белков, витаминизированная, богатая минеральными веществами; при назначении глюкокортикоидов рацион обогащают продуктами, содержащими много солей калия и кальция).
· уход за центральным катетером, смена катетера по леске запрещается;
· после аноректопластики устанавливается уретральный катетер Фоллея;
· ежедневная перевязка 2-3 раза в день;
· NB! подсушивание послеоперационной раны для профилактики расхождения деликатных швов промежности;
· уход за мочевым катетером;
· катетер из мочевого пузыря удаляется на 7- 14 сутки.
Медикаментозное лечение - в зависимости от степени тяжести заболевания и клинических симптомов
· антибактериальная терапия с цель профилактики послеоперационных осложнений
· антимикотическая.
Перечень основных лекарственных средств:
· болеутоление ненаркотическими анальгетиками -для адекватного обезболивания в послеоперационном периоде
· инфузионная терапия, ориентированная на купирование водно-электролитных расстройств в раннем послеоперационном периоде
Таблица сравнения препаратов:
Цель проведения оперативного вмешательства:
· устранение ректовезикального свища;
· формирование неоануса.
Показания для проведения оперативного вмешательства:
Клиническое и рентгенологическое подтверждение порока развития
Противопоказания для проведения оперативного вмешательства:
· острые воспаления верхних дыхательных путей;
· острые инфекционные заболевания;
· выраженная гипотрофия;
· гипертермия неясной этиологии;
· гнойные и воспалительные изменения кожи;
· психо-неврологические нарушения;
· абсолютные противопоказания со стороны сердечно- сосудистой системы.
Методика проведения процедуры/вмешательства: Включает лапаротомию, мобилизацию сигмовидной кишки, рассечение париетальной брюшины в полости малого таза, выделение прямой кишки. Во время брюшного этапа операции тупым путем и с помощью гидравлической препаровки выделяют свищевой ход до стенки мочевого пузыря перевязывают и пересекают его отступя 0,7—1 см в сторону кишки, резекцию перерастянутого слепого конца кишки, образование ректального канала и тоннеля в тазовом дне. Промежностный этап:с помощью электромиостимулятора производится сфинтерорефлексометрия, затем производится разрез по средней линии на промежности, тупое раздвигание волокон наружного сфинктера либо при помощи заднесагитального доступа, соединение ректального канала и тоннеля в тазовом дне с образованным отверстием на промежности, низведение через образованный канал сигмовидной кишки, отсечение избытка кишки и подшивание краев кишки к краям кожной раны промежности, формирование анального отверстия.
Показания для консультации специалистов:
· консультация анестезиолога - для определения и исключение возможных противопоказаний к операциям;
· консультация диетолога - для подбора диеты;
· консультация детского уролога - при сочетании пороков мочевыделительной системы;
· консультация детского гинеколога - при сочетании порока наружный и внутренних половых органов;
· консультация реаниматолога - ранний послеоперационный период в условиях отделения реанимации, проведения интенсивной терапии;
· консультация других узких специалистов - по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
-угнетение сознания;
-резкое нарушение жизненно важных функций (ЖВФ) - гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;
-некупируемый эпилептический статус или повторные судорожные припадки;
- гипертермия некупируемая;
- послеоперационные осложнения (кровотечение, эвентерация кишечника, эвагинация кишечника)
Индикаторы эффективности лечения.
· наличие неоануса;
· отсутствие рецидива свища;
· отсутствие стеноза неоануса.
Дальнейшее ведение: Переход на очередной этап аноректальной коррекции
Атрезия ануса и прямой кишки
Атрезия ануса и прямой кишки (отсутствие анального отверстия и заращение прямой кишки), также называемая аноректальной аномалией, мальформацией или пороком, представляет врожденный дефект, формирующийся в раннем периоде беременности, когда развитие плода еще не закончено.
Что такое атрезия ануса и прямой кишки?
Каковы причины и частота аноректальных аномалий?
Аноректальные аномалии встречаются у одного на 5000 родившихся младенцев. Несколько чаще пороки отмечаются у мальчиков. Их точные причины неизвестны, но встречаются редкие случаи семейной предрасположенности и наследования.
Как глубоко нарушены анатомические взаимоотношения при атрезии ануса и прямой кишки?
При этом пороке не развиваются анальное отверстие ( через которое опорожняется кишечник), в различной степени недоразвиты нижняя часть прямой кишки и нервы, которые создают чувство позыва к опорожнению прямой кишки и позволяют нормально опорожнять прямую кишку.
У ребенка с атрезией анального отверстия встречаются различные варианты строения или анатомии.
Как проявляется атрезия ануса?
При рождении акушеры всегда осматривают ребенка и убеждаются в том, что анальное отверстие имеется и находится на своем месте. У новорожденных первый стул появляется в течение 48 часов после рождения, поэтому наличие внутренних аномалий кишечника становится очевидным в течение этого времени. При ректо-промежностном свище у мальчиков и девочек и у девочек с ректо-вестибулярным свищем аномалия может быть пропущена при рождении, поэтому диагноз ставится с опозданием при обследовании по поводу запоров.
Какое обследование и когда проводится при атрезии ануса и прямой кишки?
Если какие-либо признаки аномалии кишечника выявляются, то проводится обследование, включающее:
- Рентгеновское исследование брюшной полости показывает, где заканчивается прямая кишка и позволяет понять имеется ли аномалия развития нижних отделов позвоночника;
- Ультразвуковое исследование (УЗИ) брюшной полости и забрюшинного пространства показывает нарушения оттока мочи из почек и мочевого пузыря или аномалии строения почек;
- Ультразвуковое исследование позвоночника выполненное в течение первых 3 месяцев жизни позволяет оценить деформации и приращения спинного мозга, которые могут повлечь последующие неврологические нарушения в процессе роста. Если по УЗИ выявляются нарушения строения спинного мозга, то проводится магнитно-резонансная томография (МРТ) позвоночника. После 3 месяцев информативность УЗИ для оценки спинного мозга снижается;
- Эхокардиография для выявления пороков сердца.
Как осуществляется лечение атрезии ануса и прямой кишки?
Атрезия ануса всегда будет требовать специализированного хирургического лечения, но выбор конкретной операции зависит от вида и тяжести дефекта, а также от сопутствующих заболеваний и общего состояния ребенка. Обычно, для разгрузки кишечника и хорошего заживления швов в месте сформированного хирургом ануса, после рождения ребенка или перед реконструктивной операцией накладывают колостому. Колостома позволяет подготовить ребенка к реконструкции ануса и прямой кишки, обеспечить уход за анальной областью после операции и может быть закрыта через 2 - 6 недель.
Можно ли с помощью операции полностью восстановить функции кишечника?
Очевидно, что при удачном стечении обстоятельств, в которые входят - благоприятная форма порока, опыт и умения хирурга, оснащенность клиники, тщательная подготовка к операции и скрупулезный послеоперационный уход - вероятность благоприятного результата будет высокой. Надо учесть, что для достижения максимального результата хирург должен решить проблему качественно и с первой попытки. Доказано, что каждая следующая реконструктивная операция, выполненная после неудачной первой, будет иметь менее благоприятный прогноз. Однако, даже при успешном восстановлении после первой операции ряда функций кишечника, важные нервы и мышцы отвечающие за позыв к опорожнению прямой кишки и позволяющие удерживать кишечное содержимое могут отсутствовать. Поэтому после операции начинают программу реабилитации кишечных функций, включающую элементы тренировки и научения, помогающие детям стать опрятными.
Как надо приучать ребенка к опрятности?
Воспитание навыков опрятности начинается в наиболее подходящем для этого возрасте - около 3 лет. Дети, родившиеся с атрезией ануса, достигают опрятности медленнее, чем сверстники. В зависимости от вида аномалии и характера проведенной операции некоторые пациенты испытывают трудности с достижением контроля над кишечными функциями и нуждаются в специальной программе тренировки и обучения навыкам опрятности. Каждый ребенок имеет индивидуальные особенности и поэтому восстановительные методики подбирается с учетом этих особенностей.
Каков прогноз реконструктивных операций при атрезии ануса и прямой кишки?
Хорошее удержание кала даже при сильном позыве на опорожнение прямой кишки (вплоть до появления запоров) отмечается у детей, имевших такие аномалии, как прямокишечно-промежностный свищ (ректо-перинальный), низкий прямокишечно-уретральный свищ (ректо-бульбарный) или прямокишечно - преддверновлагалищный свищ (ректо-вестибульрный).
У пациентов с более сложными вариантами аноректальных аномалий, например при ректопростатическом свище, прямокишечно-пузырном свище или клоакальном пороке часто требуется применение программы реабилитационных мероприятий, помогающая детям достичь удержания и стать опрятными.
Какие еще аномалии встречаются у детей с аноректальными пороками?
Примерно у 50% детей встречаются сопутствующие аномалии, из которых наиболее часто (почти у половины всех детей с атрезией ануса и прямой кишки) наблюдаются аномалии крестцово-копчикового отдела позвоночника, которые часто сопровождаются дефицитом нервных волокон, обеспечивающих работу тазовых органов и мышц тазового дна.
Также встречаются:
- Аномалии развития почек и других органов мочевыводящей системы
- Аномалии половых органов
- Пороки сердца
- Аномалии развития трахеи и пищевода
- Аномалии костей верхней конечности (косорукость, добавочный палец и др.)
- Другие аномалии желудочно кишечного тракта ( энтерокиста, удвоение кишечной трубки и др.)
- Синдром Дауна
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы (Москва, Ленинский проспект 117)
Аноректальные атрезии
Аноректальные пороки развития это врожденными дефекты (проблемы, возникающие при развитии плода во время беременности), при которых задний проход и прямая кишка не развиваются должным образом.
- «Ано» относится к анусу, который является отверстием на конце толстой кишки, через которое проходит стул.
- «Ректальные» относится к прямой кишке, которая является областью толстой кишки чуть выше заднего прохода.
- Дефекация - процесс выделения стула через прямую кишку.
Во время дефекации стул проходит из толстой кишки в прямую кишку, а затем в задний проход. Мышцы в анальной области помогают удерживать стул в прямой кишке. Нервы в этой области помогают мышцам почувствовать потребность в дефекации, а также стимулируют мышечную активность.
Какие встречаются аноректальные аномалии?
При аноректальной аномалии может произойти несколько нарушений, включая следующие:
- Анальный проход может быть узким
- Над анальным отверстием может присутствовать мембрана
- Прямая кишка может не соединяться с задним проходом
- Прямая кишка может соединяться с частью мочевыводящих путей или репродуктивной системы через проход, называемый свищем
- Лечение зависит от того, какой тип аномалии присутствует.
Что вызывает аноректальный порок развития?
Поскольку плод растет в матке матери до рождения, развиваются и созревают различные системы органов. Нижний конец кишечного тракта формируется довольно рано во время беременности. У плода нижняя часть толстой кишки и мочевыводящих путей начинаются как одна большая масса клеток. В первые три месяца беременности должны произойти определенные процессы, чтобы прямая кишка и задний проход отделялись от мочевыводящих путей и сформировались правильно. Иногда эти не происходят, как они должны, и прямая кишка и / или задний проход не могут развиваться нормально. Ничто из того, что мать делала во время беременности, не может быть причиной порока развития.
Кто подвержен риску развития расстройства?
В большинстве случаев причина аноректальной аномалии неизвестна. Аноректальная аномалия может сочетаться с некоторыми из генетических синдромов или врожденных проблем: Ассоциация VACTERL (синдром, при котором наблюдаются аномалии позвоночника, анала, сердца, трахеи, пищевода, почек и конечностей).
- Нарушения пищеварительной системы
- Нарушения мочевыводящих путей
- Нарушения позвоночника
Почему аноректальная мальформация вызывает проблемы?
Пороки аноректального развития вызывают отклонения в способе дефекации у ребенка. Эти проблемы будут варьироваться в зависимости от типа порока развития.
- Когда анальный проход узкий, ребенку может быть трудно опорожнять кишечник, вызывая запоры и, возможно, дискомфорт.
- Если над анальным отверстием имеется перепонка, возможно, ребенок не может испражняться.
- Когда прямая кишка не связана с задним проходом, но имеется фистула, стул покидает тело ребенка через свищ вместо заднего прохода. Это может вызвать инфекции.
- Если прямая кишка не связана с задним проходом и нет фистулы, то нет никакого пути для стула покинуть кишечник. Ребенок не сможет иметь стул.
Как диагностируют аноректальные пороки развития?
Врач проводит медицинское обследование после рождения ребенка. Осматривает задний проход, чтобы увидеть, открыт ли он.
Диагностические исследования с изображениями могут быть сделаны для более точной оценки сложности проблемы:
Рентген брюшной полости. Диагностическое исследование, в котором используются невидимые электромагнитные лучи для создания изображений внутренних тканей, костей и органов на пленке. УЗИ брюшной полости. Метод диагностической визуализации, который использует высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Ультразвук используется для просмотра внутренних органов и оценки кровотока через различные сосуды.
Компьютерная томография. Процедура диагностической визуализации, которая использует комбинацию рентгеновских лучей и компьютерной технологии для получения горизонтальных или осевых изображений (часто называемых срезами) тела. КТ показывает детальные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки. Магнитно-резонансная томография (также называется МРТ). Диагностическая процедура, которая использует комбинацию больших магнитов, радиочастот и компьютера для получения подробных изображений органов и структур внутри тела.
Реннтгеновское исследование толстой кишкис барием - ирригография (также называется бариевой клизмой) - процедура, которая исследует прямую кишку, толстую кишку и нижнюю часть тонкой кишки. Жидкость, называемая барием (металлическая, меловая жидкость, используемая для покрытия внутренних органов, чтобы они были видимы на рентгеновских снимках), вводится в прямую кишку в виде клизмы. Рентген брюшной полости после введенеия бария показывает стриктуры (суженные области), препятствия (закупорки) и другие проблемы.
От чего зависит лечение аноректальной мальформации?
Лечение аноректальной мальформации может зависеть от следующих особенностей пациента и патологии:
- Масштаб проблемы
- Общее состояние здоровья ребенка и история его болезни
- Мнение врачей, занимающихся уходом за ребенком
- Промежутков ожидания очередного этапа лечения по ходу заболевания
- От мнения родителей и их предпочтений
Как проводится лечение аноректальной мальформации?
Какие операции выполняются при сложном пороке?
Сначала делается операция по созданию колостомы - толстая кишка пересекается, а ее концы выводятся через отверстия в брюшной стенке и подшиваются к коже. Верхняя часть позволяет стулу выходить наружу (называется стомой) и затем в калоприемник - мешок для сбора. Нижняя часть позволяет слизи, которая вырабатывается кишечником, выходить в мешок для сбора. После формирования колостомы, пищеварение ребенка не нарушено, и он или она может хорошо расти и набираться сил для следующей операции. Кроме того, когда следующая операция будет выполнена, в нижней части кишечника не будет никакого стула, чтобы заразить область операции.
Следующая операция - проктопластика прикрепляет прямую кишку к анусу и обычно проводится в течение первых нескольких месяцев жизни. Колостомы остаются на месте в течение нескольких месяцев после этой операции, поэтому область швов может заживать без инфицирования стулом. Несмотря на то, что прямая кишка и задний проход теперь соединены, стул выходит через колостому до тех пор, пока она не будет закрыты хирургически. Через несколько недель после операции родители могут выполнять бужирование ануса, чтобы помочь ребенку подготовиться к следующему этапу.
Через два-три месяца проводится операция по закрытию колостомы. Ребенку не разрешается есть в течение нескольких дней после операции, пока кишечник заживает. Питание он получает через подключичный венозный катетер. Через несколько дней после операции появляется самостоятельный стул через прямую кишку.
Сначала стул будет частым и жидким. На этом этапе могут возникнуть проблемы с опрелостями и раздражением кожи. Через несколько недель после операции стул становится менее частым и более твердым, и это нередко вызывает запор. Врач ребенка может порекомендовать диету с высоким содержанием клетчатки (включая фрукты, овощи, соки, цельнозерновые зерна и крупы, а также бобы), чтобы помочь при запорах.
Когда приучать ребенка с аноректальной атрезией к горшку?
Обучение туалету следует начинать в обычном возрасте, когда ребенку от двух до трех лет. Однако дети, у которых были устранены аноректальные пороки развития, могут медленнее, чем другие, вырабатывать контроль над кишечником. Некоторые дети могут быть не в состоянии хорошо контролировать стул, в то время как у других может быть хронический запор, в зависимости от типа порока развития и его восстановления. Хирург ребенка может объяснить перспективы вашего ребенка.
Каковы долгосрочные прогнозы этих расстройств?
Дети, у которых был тип порока развития, который включает анальную мембрану или узкий анальный проход, обычно могут обретать хороший контроль над стулом после восстановления аноректальной мальформации. Дети с более сложными вариациями аноректальной аномалии могут нуждаться в программах лечения кишечника, чтобы помочь им контролировать движения своего кишечника и предотвратить запор.
Какие осложнения встречаются после хирургического лечения аноректальных атрезий
Основные осложнения в отдаленном послеоперационном периоде после коррекции аноректальных мальформаций - хронический запор, недержание кала, стеноз ануса, выпадение слизистой прямой кишки и сексуальные дисфункции, а также приобретенные в результате неудачных операций (ятрогенные) урологические проблемы: стриктура уретры, недержание мочи, нейрогенный мочевой пузырь, орхиоэпидидимит , пузырно-мочеточниковый рефлюкс, расстройства эрекции, кишечно-мочевой свищ.
Какие урологические проблемы встречаются у детей с аноректальными атрезиями?
Урологические проблемы у пациентов с анорекальными атрезиями бывают врожденного характера (вследствие неврологических расстройств из-за проблем крестцово-копчикового отдела позвоночника), а также приобретенными вследствие травматизации нервов и мышц в процессе операции (ятрогенные). Урологические осложнения после операций встречаются с частотой от 10 до 90% в зависимости от клиники и тяжести порока.
Частота ятрогенных урогенитальных проблем в результате коррекции аноректальных пороков прогрессивно возрастает при повторных проктопластиках, когда вслед за безуспешной первой операции и несмотря на осложнения, хирург выполняет вторую, третью , а иногда и 5-6 операцию. Данные осложнения ведут к серьезным психологическим нарушениям и психосоциальной дезадаптации пациентов с пороками аноректальной области и их родителей, и часто не могут быть исправлены при повторных вмешательствах
Где оперировать ребенка с аноректальной атрезией?
Анректальные мальформации необходимо исправлять с первой попытки. Лучшие результаты получены опытными хирургами , выполняющими не менее не менее 10 проктопластик в год. Поэтому самые сложные пороки - клоаки, пороки с удвоениями кишечника и мочевых путей, пороки сочетающиеся с аномалиями крестца и копчика и нейрогенным мочевым пузырем следует оперировать в федеральных центрах.
Сложные клоакальные пороки должны лечиться только хирургами, имеющими большой опыт и владеющими всеми хирургическими приемами, применяемыми в урологии, проктологии, гинекологии.
Публикации в СМИ
Атрезия заднего прохода и прямой кишки — отсутствие естественного канала прямой кишки и/или заднепроходного отверстия; аномалия развития.
Частота. 1:500-1:5000 живорождённых. Преобладающий пол — мужской (2:1).
Генетические аспекты. Существуют наследственные формы атрезий • Синдромы VATER и VACTERL (192350): атрезия заднего прохода, пищевода, двенадцатиперстной и прямой кишок, трахеопищеводный свищ, гипоплазия лёгких, дисплазия лучевой кости, шестипалость, гипоплазия бедренной кости, аномальное расположение большого пальца кисти, ДМЖП, агенезия почек, атрезия мочеиспускательного канала и гидронефроз, дефекты позвонков (полупозвонки) • Синдром VACTERL и гидроцефалия (314390, À или r ). Сочетание синдрома VAСTERL и гидроцефалии • Дизостоз позвонково-рёберный с атрезией заднего прохода и урогенитальными аномалиями (271520, r ): атрезия заднего прохода, мочеполовые аномалии, единственная пупочная артерия, выраженная дисплазия рёбер и позвонков, необычная форма грудной клетки.
Классификация • Атрезии •• Клоакальная форма (у девочек)* ••• пузырная ••• вагинальная •• Со свищами ••• в мочевую систему у мальчиков (в мочевой пузырь и мочеиспускательный канал)* ••• в половую систему у девочек (матку*, влагалище*, преддверие влагалища) ••• на промежность у мальчиков и девочек (у мальчиков также на мошонку и половой член) •• Без свищей ••• атрезия заднего прохода и прямой кишки* ••• атрезия заднепроходного канала ••• прикрытое заднепроходное отверстие ••• атрезия прямой кишки при нормально развитом заднем проходе • Примечание. Звёздочкой (*) отмечены высокие формы атрезии (надлеваторные, слепой мешок прямой кишки расположен выше 2-2,5 см от кожи). Все остальные относят к низким (подлеваторные).
Клиническая картина
• Обычно выявляют при первичном осмотре новорождённого в родильном доме.
• Если осмотр ребёнка после рождения по каким-либо причинам не был произведён, то к концу суток новорождённый начинает беспокоиться, появляются обильное срыгивание, рвота содержимым желудка, затем — жёлчью, а в поздние сроки — меконием, постепенное вздутие живота. Меконий и газы не отходят. Развивается картина низкой кишечной непроходимости.
• Физикальное исследование в первые часы после рождения устанавливает вид атрезии и её высоту •• Прикрытое анальное отверстие — наиболее лёгкая форма низкой атрезии. На месте заднепроходного отверстия выявляют полупрозрачную мембрану, через которую просвечивает заполненная меконием прямая кишка •• Атрезия анального канала: также относят к разряду низких. На месте заднепроходного отверстия обнаруживают незначительное вдавление пигментированного участка кожи. При надавливании на него ощущают баллотирование (низкое расположение прямой кишки) •• Атрезия анального канала и прямой кишки: относят к высоким формам атрезий. Промежность обычно уменьшена в размерах, недоразвита. Нередко недоразвит или отсутствует копчик, иногда — крестец. На месте заднепроходного отверстия кожа чаще всего гладкая •• Атрезия прямой кишки (изолированная) может быть высокой и низкой. Заднепроходное отверстие с хорошо сформированным наружным сфинктером расположено на обычном месте. Для установления диагноза достаточно ввести катетер через заднепроходное отверстие или провести пальцевое исследование •• Свищ в половую систему бывает исключительно у девочек. Основной признак — выделение мекония, а затем кала и газов через половую щель •• Свищ в мочевую систему (мочевой пузырь, мочеиспускательный канал) возникает почти исключительно у мальчиков. Основной признак — отхождение мекония и газов через наружное отверстие мочеиспускательного канала. При расположении свища выше сфинктера мочевого пузыря меконий отходит только во время мочеиспускания (моча, окрашенная меконием) •• Клоакальная форма атрезии — наиболее сложный аноректальный порок развития. Во время осмотра обнаруживают отсутствие заднепроходного отверстия. На месте, где должны быть наружные отверстия мочеиспускательного канала или влагалища, находится одно отверстие — выход клоаки, в которую открываются мочеиспускательный канал, влагалище и прямая кишка. Анатомические формы клоаки многообразны, поэтому необходимо детальное обследование •• Свищ на промежность возникает у мальчиков и девочек. Диагностика основана на наружном осмотре — отхождение мекония и газов из «нетипичного места» •• Сочетанные пороки развития в разнообразных комбинациях (аплазия почки, мегауретер, гипоспадия, удвоение почки и мочеточника и др.) часто возникают при атрезиях заднего прохода и прямой кишки.
Методы исследования • Тщательный осмотр промежности • Зондирование прямой кишки • УЗИ • Рентгенография по Вангенстину проводят через 12-18 часов (после заполнения прямой кишки воздухом). Место естественного расположения заднепроходного отверстия маркируют рентгеноконтрастным предметом (дробинка, небольшое количество сульфата бария и т.п.). Ребёнка заворачивают в пелёнки, оставляя ноги открытыми, помещают под рентгеновский экран и опускают вниз головой. По расстоянию между слепым концом кишки (газовый пузырь) и меткой судят о высоте атрезии • Катетеризация мочеиспускательного канала — диагностика свища в его мембранозной части • Уретроцистография облегчает диагностику свища в мочевую систему • Лапароскопия показана для уточнения состояния внутренних половых органов.
ЛЕЧЕНИЕ
Методы хирургических вмешательств • Одномоментная радикальная операция по методике Пена • При противопоказаниях к одномоментной радикальной операции или при невозможности её выполнения накладывают колостому.
Противопоказания к одномоментной радикальной операции • Тяжёлые сочетанные пороки развития • Сопутствующие заболевания • Высокая атрезия прямой кишки у ребёнка с недоношенностью II-IV степени.
Послеоперационное ведение • Ребёнка помещают в обогреваемый кювез в положении на спине. Ноги разводят, сгибают в коленных суставах и подтягивают к животу, фиксируя повязкой в положении разведения. Такое положение сохраняют в течение 5-10 дней • Туалет промежности проводят несколько раз в день, после каждого физиологического отправления • Катетер из мочевого пузыря удаляют на 2 день, а если у ребёнка была уретральная фистула, катетер оставляют на 3-5 дней • Швы в области созданного заднего прохода снимают на 10-12 дни • Кормление ребёнка после промежностной проктопластики назначают с первого дня по обычной возрастной схеме, а после брюшно-промежностной проктопластики назначают парентеральное питание; к 8 сут больной начинает получать обычное для его возраста питание • Назначение антибиотиков, физиотерапии • Для профилактики сужения заднего прохода или его устранения проводят бужирование (начинают с 15-20 дня, продолжают в течение 3-4 мес, а при необходимости и дольше).
Прогноз. Без оперативного вмешательства больной погибает спустя 4-6 дней после рождения.
МКБ-10 • Q42 Врождённые отсутствие, атрезия и стеноз толстого кишечника • Q43 Другие врождённые аномалии [пороки развития] кишечника
Примечания: VATER — Vertebral defects, Anal atresia, Tracheoesophageal fistula, Esophageal atresia, Radial dysplasy; VACTERL — Vertebral anomalies, Anal atresia, Cardiac malformations, Tracheoesophageal fistula, Esophageal atresia, Renal anomalies, Limb anomalies
Код вставки на сайт
Атрезия заднего прохода и прямой кишки
Стеноз прямой кишки и анального отверстия — стриктура анального канала

- Запись опубликована: 08.06.2021
- Reading time: 5 минут чтения
Стеноз прямой кишки и заднего прохода - относительно распространенное заболевание, возникающее, например, после геморроидэктомии. Патология вызывает сильный дискомфорт, значительно мешает нормальному функционированию в повседневной жизни и влияет на психику. Пациенты часто чувствуют себя беспомощными, смущаются и стыдятся своих недугов.
Что такое стеноз прямой кишки и анального отверстия
Стриктура - это уменьшение просвета прямой кишки, а часто и анального канала. Анальное отверстие становится практически неспособным к растяжению. При ректальном обследовании выявляется жесткая, твердая рубцовая ткань, часто невозможно ввести палец в задний проход.
Анальная стриктура также определяется как потеря естественной эластичности из-за чрезмерного накопления фиброзной рубцовой ткани, уменьшающей просвет прямой кишки. Возникает своего рода контрактура эпителиального слоя анального канала, покрывающегося рубцом.
Стриктура анального канала чаще всего ятрогенна и является осложнением хирургических вмешательств на заднем проходе и прямой кишке. В случае значительного сужения анального канала происходят морфологические изменения, нарушающие его нормальное функционирование, что приводит к затруднениям при дефекации, болях при дефекации и даже симптомам непроходимости желудочно-кишечного тракта.
Истинное сужение заднего прохода - это следствие анатомических изменений, когда он становится чрезмерно рубцовым (так называемая истинная анальная стриктура), а функциональное сужение - результат чрезмерного напряжения мышц анального сфинктера (так называемый функциональный стеноз).
Распространенность патологии
Стеноз прямой кишки может быть серьезным осложнением после геморроидэктомии и, по данным различных авторов, встречается у 2-10% оперированных больных. Особенно часто развивается у пациентов с выраженными симптомами геморроя, большим поражением, вовлекающим большую площадь анодермы и слизистой оболочки анального канала.
Классификация стеноза прямой кишки
Используются несколько дополнительных классификаций стеноза прямой кишки, основанных на различных клинических критериях.
По течению различают острый и хронический стеноз ануса:
- Острое сужение заднего прохода происходит при внезапном и сильном сокращении анальных сфинктеров. Характеризуется болью. Так обстоит дело, например, с трещиной заднего прохода. Сокращения мышц этого типа, сопровождающиеся сужением анального отверстия, динамичны и обратимы.
- Хронический стеноз заднего прохода вторичен по отношению к предшествующей аноректальной хирургии, а также воспалительным процессам с последующим фиброзом прямой кишки. Сокращения анальных мышц сильно ослаблены, и эти нарушения необратимы. Со временем происходит прогрессирующее сужение анального канала из-за фиброзных процессов в подкожной клетчатке. Анальный канал имеет форму воронки, в начале диаметр намного больше, чем у анального края.
По возникновению различают:
- Врожденный стеноз . Сужения анального канала могут иметь характер редких врожденных пороков развития. Это проявляется чаще всего сразу после рождения. Лечение такого рода патологий - это прерогатива специализированных центров детской хирургии.
- Приобретенный стеноз . Приобретенные сужения заднего прохода у взрослых можно разделить на анатомические и функциональные. В случае анатомических сужений наступает стойкое снижение эластичности тканей, в результате образуется канал заднего прохода с узким просветом. В случае функциональных сужений, например, в ходе трещины заднего прохода или на фоне прокталгии, происходит чрезмерное сокращение мышц сфинктеров заднего прохода с нарушением их релаксации.
По степени сужения различают три типа стриктуры прямой кишки и заднего прохода:
- доброкачественный стеноз - анальный канал сужен, но доступен при пальпации с использованием увлажняющего крема или с помощью расширителя среднего размера;
- умеренный стеноз - невозможно ввести указательный палец или среднего размера расширитель без принудительного анального увеличения;
- стеноз высокой степени - ввести V палец или малый расширитель без напряжения заднего прохода невозможно.
Стеноз прямой кишки при воспалительных заболеваниях кишечника имеет вид диафрагмоподобной мембраны (тонкая узкая полоса ткани, суживающая задний проход) и может быть кольцевой или трубчатой после операции или травмы.
По расположению в зависимости от высоты сужения различают:
- низкое сужение - простирается от края ануса до 0,5 см ниже зубчатой линии (65% пациентов);
- срединный стеноз - от 0,5 см проксимальнее до 0,5 см дистальнее зубчатой линии (18,5%);
- высокий стеноз - находится выше зубчатой линии на 0,5 см (8,5%);
- полный диффузный стеноз - охватывает весь анальный канал (6,5%).
Причины развития
Неопухолевые стриктуры прямой кишки возникают при воспалительных заболеваниях кишечника и являются результатом лучевого поражения, травмы, осложнения аноректальной операции. Однако чаще всего такой стеноз имеет послеоперационное происхождение. Это может быть: геморроидэктомия, низкая передняя резекция прямой кишки ручным или сшитым анастомозом, лечение хронической трещины.
Стеноз края анального канала возникает из-за чрезмерного удаления кожи ниже зубчатой линии. Стеноз верхней части анального канала вызван чрезмерным втягиванием и сморщиванием слизистой оболочки во время перевязки ножки геморроидальных узлов. Стеноз может быть также результатом ишемии, несостоятельности анастомоза или инфекции. Более широкий перечень причин указан ниже.
Стриктура заднего прохода может возникнуть при различных заболеваниях или хирургических вмешательствах, приводящих к рубцеванию анодермы и анального канала, а также из-за приема некоторых лекарств. Наиболее важные причины - послеоперационные осложнения:
- кровоточащие узелки в анусе (геморроидэктомия) - 74-90% всех анальных стриктур;
- перианальные свищи;
- анальные трещины;
- остроконечные;
- рак прямой кишки;
- болезнь Педжета (аденокарцинома in situ в анальном канале);
- болезнь Боуэна (интраэпителиальная форма плоскоклеточного рака заднего прохода);
- анальная лейкоплакия;
- низкие передние резекции прямой кишки, осложненные неплотными кишечными анастомозами;
- анастомоз кишечного мешка с анальным отверстием;
- реконструктивная при врожденных заболеваниях заднего прохода (атрезия заднего прохода).
Ионизирующее излучение, в том числе применяемое при лечении:
- злоупотребление слабительными средствами;
- хроническое ректальное использование суппозиториев, содержащих парацетамол и ацетилсалициловую кислоту;
- хроническое употребление эрготамина.
- травмы промежности;
- анальный половой акт.
- болезнь Ходжкина;
- СПИД;
- гонорея;
- остроконечные кондиломы;
- туберкулез;
- амебиаз.
- рак прямой кишки;
- болезнь Педжета;
- болезнь Боуэна.
- хроническое воспалительное заболевание кишечника (особенно перианальная форма болезни Крона);
- хроническая диарея.
Ишемия: ишемия кишечника как следствие стеноза нижней брыжеечной артерии или верхней ректальной артерии.
Читайте также:
- Эффективность и безопасность применения лекарственных средств
- Альтернатива больничному лечению шизофрении. Истоки альтернативного лечения шизофрении
- Состав медиального сосудисто-нервного пучка. Топография медиального пучка. Внутренняя яремная вена. Общая сонная артерия. Блуждающий нерв. Топография общей сонной артерии. Каротидный синус.
- Показания для применения лекарств от головокружения, тошноты и рвоты
- Иммунодиагностика лимфомы из малых лимфоцитов
