Основы профилактики заболеваний. Основы профилактики болезней.
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Как указывается в Большой медицинской энциклопедии (том 2.1, стр. 250, 1983 г.):
«Профилактика зародилась в связи с попытками эмпирического поиска средств предохранения от болезней и несчастных случаев в виде элементов индивидуальной и личной гигиены. Возникновение общественной профилактики связано с развитием государства и обязанностей его органов и учреждений по осуществлению предохранительных мер в первую очередь от массовых заболеваний населения».
Уже в первобытной общине были сформированы определенные санитарные правила и запреты, касающиеся постройки жилищ, уходу за чистотой тела и др. Народная медицина в то время располагала рядом профилактических гигиенических приемов (физические методы, профилактический прием лекарств и др.). Гигиенические рекомендации, включая режим дня, гимнастику, чистоту тела, регламентации сна и приемов пищи и др., вошли в обиход многих народов и нашли отражение даже в религиозных установлениях (например, Моисеевы заповеди и др.). В сочинениях врачей Древнего Египта, Месопотамии, Индии, Китая, Древней Греции и других стран содержатся рассуждения о профилактике, которой отдается предпочтение по сравнению с лечением болезней. Великий Гиппократ говорил: «. не только сам врач должен употреблять в дело все, что необходимо, но и больной, и окружающие, и все внешние обстоятельства должны способствовать врачу в его деятельности».
Образ жизни древних египтян был целесообразно урегулирован, в нем было очень много рационального. Так, рекомендовалось рано вставать, ежедневно заниматься гимнастикой и обтирать все тело прохладной водой, поощрялись занятия спортом, гимнастика и некоторые виды спорта входили в число занятий во всех древнеегипетских школах.
В рабовладельческую эпоху появились элементы общественной санитарии. Так, в Спарте существовала целая система правил гигиенического и физического воспитания, а законами Древнего Рима предусматривались меры санитарного характера (правила пользования водой, контроль за пищевыми продуктами и др.). В средние века в связи с широким рас- пространением инфекционных болезней были разработаны и законодательно оформлены различные противоэпидемические мероприятия. Гигиеническими советами арабских и евро- пейских медиков предписывались умеренность в потреблении пищи, поддержание чистоты тела, воздержание в употреблении вина, рациональный образ жизни. Большую известность получили профилактические меры, изложенные в «Салернском кодексе здоровья» (XIV в.), одна из заповедей которого гласит: «Если врачей не хватает, пусть будут врачами твоими трое: веселый характер, покой и умеренность в пище». Значение профилактических мер вы- соко ценили средневековые врачи Армении, Грузии, Средней Азии. Особое место в развитии профилактики занимает великий средневековый персидский врач, поэт и философ Абу́ Али́
Хусе́йн ибн Абдалла́х ибн Си́на, или Авице́нна (16 августа 980 года — 18 июня 1037), кото-
рый в своих трудах, и особенно в «Каноне врачебной науки», первостепенное значение уде-
лял диететике, режиму питания и сна, физическим упражнениям. По сути, он в поэтичной форме изложил основные принципы профилактической медицины.
Здоровье сохранить — задача медицины, Болезней суть понять и устранить причины.
Не забывай о том, Что от болезни лучшая защита, Лечить болезнь, пока она сокрыта.
И снова повторю: лечи причины,
В том главный принцип нашей медицины.
Вплоть до XVIII—XIX вв. профилактическая медицина, по сути, была эмпирической, т.е. ее рекомендации не были научно обоснованы. Многолетний опыт медицины свидетельствует о том, что люди научились предупреждать болезни раньше, чем становились ясными причины и механизмы их развития. Так, Э. Дженкер произвел прививки против оспы в 1796 г. — более чем за 100 лет до открытия возбудителя этой болезни. Или другой пример: люди умели предупредить развитие цинги (например, употреблением квашеной капусты в рационе морских экспедиций) задолго до открытия витамина С, дефицит которого является причиной развития данной болезни. В эпоху Возрождения усилилась профилактическая направленность медицины. Накопленный опыт явился поводом к созданию профилактической медицины, основанной на достижениях фундаментальной науки. В частности, Ф. Бэкон считал укрепление здоровья, искоренение болезни, продление жизни человека основными задачами медицины.
Зарубежные авторы нередко пишут о том, что основы профилактической медицины были заложены на Западе, а не в «дремучей» Руси. К сожалению, по невежеству или другим мотивам, об этом говорят и некоторые наши авторы, что не соответствует действительности. Не о таких ли авторах говорил М.Е. Салтыков-Щедрин: «Нет опаснее человека, которому чуждо человеческое, который равнодушен к судьбам родной страны, к судьбам ближнего, ко всему, кроме судеб пущенного им в оборот алтына»,
Профилактическая направленность всегда являлась сутью, основным принципом нашей отечественной медицины. Археологические данные свидетельствуют о развитии народной гигиены среди первобытных людей, населявших территорию нашей страны. Это, в частности, касалось гигиенических навыков в месте выбора жилищ и в их устройстве, в обычаях захоронения умерших. Традиционные гигиенические правила славянских племен глубоко укоренились в быту русского народа. В литературных памятниках Киевской Руси, Древнего Новгорода, Московского государства имеются подробные гигиенические предписания по сохранению чистоты тела, содержанию жилищ, по диететике, предохранению от заразных болезней, о пользе бани. Во врачевании большое внимание уделялось предупреждению болезней, средствам «оберегания» от недугов. Уже в X—XI вв. встречаются примеры общественной заботы о здоровье, предохранении от болезней такими санитарно- гигиеническими методами, как сооружение водопроводов и соблюдение правил общественного водопользования, проведение карантинных мер и др. О высоком уровне развития медицины и медико-санитарного дела в Древней Руси свидетельствуют данные археологии, памятники письменности, изобразительного и прикладного искусства, устного народного творчества. Сведения, касающиеся медицинской практики и организации лечебного дела, содержатся в летописных сводах, сборниках законоположений, церковных документах и в литературных памятниках — житиях, «словах» и других источниках.
Любопытно, что киевский князь Владимир Мономах в своем «Поучении» к детям писал о том, что угнетение психики, как и леность — первые ступени к болезням, а труд является условием гармоничного развития организма человека.
В литературных сборниках часто имелись целые главы по диететике. Мерилом питания должна была быть естественная потребность в пище (аппетит). Вино рекомендовалось пить с воздержанием, ибо «питие безмерное — матица всему злу. и лестница к недугам человеческим». Широко рекомендовались физические развлечения (игра в мяч, скачки, охота), которые назывались «утехою души, соседствующей с телесным здравием». Предписания и советы по повседневной бытовой гигиене включались в наставления более общего содержания, в частности в «Домострое» (XVI в.).
На развитие профилактической медицины большое влияние оказывала передовая общественная мысль. Гигиенические предписания и представления о приоритете профилактических мер в известной степени отражали передовые идеи А.Н. Радищева, М.В. Ломоносова, А.И. Герцена, В.Г. Белинского, Н.Г. Чернышевского, Н.А. Добролюбова, Д.И. Писарева. В основе влияния подобных идей на дальнейшее становление общественной профилактики находилось развитие взглядов о взаимосвязях и единстве организма человека и окружающей среды, соотношении биологического и социального, первостепенной роли социальных факторов, социальной обусловленности здоровья. Эмпирические изыскания, обобщение опыта народной медицины, догадок и предположений уступили место профилактической медицине как естественнонаучному направлению. Гигиеническая наука стала опираться на данные физиологического эксперимента, микробиологии, патологии, физики, химии и других естественных наук. Одновременно все большее влияние получали идеи общественной гигиены, учение о первостепенной роли социальной среды для здоровья населения и его охраны.
П.Ф. Лесгафт, один из создателей теоретической анатомии, развивал функционально- анатомическое направление. Итогом его научной деятельности стал капитальный труд «Ос- новы теоретической анатомии», в котором обосновывались идеи взаимной приспособленно- сти структуры и функции органов и систем организма, впервые высказанные Н.И. Пирого- вым. Признание зависимости всестороннего развития функций здорового организма от его деятельности привело П.Ф. Лесгафта к выводу о необходимости соответствующих физиче- ских упражнений и физического воспитания людей. Им были заложены научные основы фи- зической культуры. Важную роль в формировании гигиены как науки сыграли успехи физи- ки, химии, биологии, физиологии, позднее — микробиологии. Успехи естествознания дали возможность перейти от общих описаний к точному исследованию среды, окружающей че- ловека (воздуха, воды, почвы, пищевых продуктов) и созданию гигиенических нормативов. Гигиена из описательной пауки становилась экспериментальной. Основоположниками оте- чественной экспериментальной гигиенической науки стали А.П. Доброславин и Ф.Ф. Эри- смаи. Отечественная экспериментальная гигиена имела ярко выраженное физиологическое направление. В исследованиях тщательно учитывалась тесная связь изучаемых явлений окружающей среды со здоровьем человека. Характерная черта отечественной гигиены — ее общественная направленность, т.е. стремление выйти за пределы лабораторий — примене- ние в практике, в жизни. В результате возникла школьная, коммунальная, профессиональная и, наконец, социальная гигиена.
Основы государственной политики Российской Федерации в области охраны здоровья
Основы современной отечественной системы здравоохранения были заложены Н.А. Семашко. Она базируется на двух основных принципах:
- равный доступ к медицинской помощи и
- приоритет профилактических мероприятий.
Несмотря на то, что после Н.А. Семашко прошло немало времени, приоритетом госу- дарственной политики в РФ остается профилактика заболеваний, пропаганда здорового об- раза жизни и охрана здоровья. Это связано с тем, что только здоровые граждане способны
творчески и экономически развивать страну, создавать условия для выхода России в число передовых мировых держав.
Профилактическая деятельность в РФ осуществляется с учетом достижений совре- менной медицинской науки и опытом отечественных исследователей, что позволяет брать во внимание страновую и региональную специфичность. Действительно, ни одна другая страна мира не характеризуется таким разнообразием географических и климатических зон. Разно- образнейшие экологические факторы, как природного, так и урбанистического характера оказывают прямое и опосредованное влияние на состояние здоровья, поэтому их учитывают при разработке программ охраны здоровья в субъектах РФ.
Необходимо отметить, что приоритетность профилактики неоднократно подчеркива- лась в выступлениях Президента РФ, Премьера РФ, Министра здравоохранения и социально- го развития и других высших должностных лиц. Ежегодно возрастает государственное фи- нансирование профилактических программ. Фактически вся система государственной поли- тики в области охраны здоровья граждан направлена на то, чтобы сместить акценты системы здравоохранения от лечения к профилактике (рис. 1.1).
Профилактика профессиональных заболеваний
В процессе трудовой деятельности на работающего воздействуют факторы производственной среды и трудового процесса, которые могут оказать негативное влияние на здоровье. Не представляет сомнений и тот факт, что полное исключение из производственной среды неблагоприятных факторов невозможно. Это практически невозможно даже в тех производствах, где внедрены передовая технология процесса, современное оборудование и для которых высокая культура производства, отличное медицинское обслуживание. И тем более это недостижимо на отечественных предприятиях в условиях экономического кризиса, отсталой технологии и устаревшего оборудования. В связи с этим остро встаёт вопрос по профилактике профессиональных и профессионально обусловленных заболеваний.
Профилактика профессиональных и профессионально обусловленных заболеваний - система мер медицинского (санитарно-эпидемиологического, санитарно-гигиенического, лечебно-профилактического и т. д.) и немедицинского (государственного, общественного, экономического, правового, экологического и др.) характера, направленных на предупреждение несчастных случаев на производстве, снижение риска развития отклонений в состоянии здоровья работников, предотвращение или замедление прогрессирования заболеваний, уменьшение неблагоприятных последствий. Развитие многих профессиональных заболеваний и профессионально обусловленных заболеваний зависит от комплексного взаимодействия повреждающих факторов и от качества трудовой жизни. Все работники должны приобретать гигиенические знания и навыки, выполнять нормы и требования, обеспечивающие безопасность труда.
Система профилактики профессиональных заболеваний и профессионально обусловленных заболеваний. Общественная профилактика - создание здоровых и безопасных условий труда и быта на производстве, на рабочем месте. Медицинская профилактика - комплекс мер, реализуемых через систему здравоохранения, в т. ч.:
- разработка и реализация государственной политики по охране труда и здоровья работников;
- соблюдение гигиенических нормативов и регламентов, обеспечивающих безопасность производственных процессов;
- предварительные (при поступлении на работу) и профилактические (периодические) медицинские осмотры с учетом общих противопоказаний, индивидуальной чувствительности, прогностических рисков развития заболеваний;
- нормализация санитарно-гигиенических и психофизиологических условий труда;
- рациональное использование средств коллективной защиты и средств индивидуальной защиты;
- проведение диспансерного наблюдения и оздоровления;
- внедрение принципа защиты временем (контрактная система);
- совершенствование лечебно-профилактической, экспертной и реабилитационной медицинской помощи пострадавшим на производстве;
- обучение администрации и работников организаций (предприятий) основам медицинских знаний, способам сохранения здоровья на рабочем месте;
Всемирная организация здравоохранения (ВОЗ) выделяет 3 вида профилактики заболеваний: первичную, вторичную и третичную. Термин "первичная профилактика" обозначает профилактику факторов риска среди здорового населения, "вторичная профилактика" - профилактика развития заболеваний при наличии факторов риска, "третичная профилактика" - профилактика прогрессирования заболеваний во избежание инвалидности и преждевременной смерти. В здравоохранении РФ принято выделять только 2 вида профилактики - первичную и вторичную.
Первичная профилактика направлена на изучение и снижение влияния факторов риска, предупреждение развития заболеваний - общих для всего населения, отдельных профессиональных, стажевых и возрастных групп и индивидуумов.
Профилактические меры:
- экологический и социально-гигиенический мониторинг условий труда и состояния здоровья работников;
- снижение влияния общих и профессиональных повреждающих факторов на организм работника (улучшение качества атмосферного воздуха, питьевой воды, структуры и качества питания, условий труда, условий быта и отдыха и др.);
- формирование здорового образа жизни, в т. ч.: создание постоянно действующей информационно-пропагандистской системы, направленной на повышение уровня знаний всех категорий работников о влиянии негативных факторов на здоровье и возможностях уменьшения этого влияния (развитие системы школ общественного здравоохранения и др. форм образования);
- снижение потребления табачных изделий и алкоголя, профилактика наркомании;
- привлечение работников к занятиям физической культурой, туризмом и спортом, повышение доступности этих видов оздоровления;
- предупреждение развития соматических и психических заболеваний, травматизма;
- медицинские обследования с целью снижения влияния вредных факторов риска, раннего выявления и предупреждения развития заболеваний;
- иммунопрофилактика различных групп работников;
Вторичная профилактика направлена на предупреждение обострений и хронизации заболеваний, ограничений жизнедеятельности и работоспособности, снижения общей и профессиональной трудоспособности, что может привести к инвалидности и преждевременной смерти.
- целевое санитарно-гигиеническое воспитание, в т. ч. индивидуальное и групповое консультирование работников, обучение пациентов и членов их семей знаниям и навыкам, связанным с конкретным заболеванием или группой заболеваний;
- диспансерные медицинские осмотры с целью оценки состояния здоровья, определения оздоровительных и лечебных мероприятий;
- курсы профилактического лечения и целевого оздоровления, в т. ч. лечебного питания, лечебной физкультуры, медицинского массажа, санаторно-курортного лечения;
- медико-психологическая адаптация к изменению ситуации в состоянии здоровья, формирование правильного восприятия изменившихся возможностей и потребностей организма;
- уменьшение влияния факторов экологического и профессионального риска;
- сохранение остаточной трудоспособности и возможности адаптации в профессиональной и социальной среде, создание условий для оптимального обеспечения жизнедеятельности пострадавших от несчастных случаев и заболеваний на производстве.
По данным ВОЗ, свыше 100000 химических веществ и 200 биологических факторов, около 50 физических и почти 20 эргономических условий, видов физических нагрузок, множество психологических и социальных проблем могут быть вредными факторами и повышать риск несчастных случаев, болезней или стресс-реакций, вызывать неудовлетворенность трудом и нарушать благополучие, а, следовательно, отражаться на здоровье. Большинство этих проблем могут и должны быть решены как в интересах здоровья и благополучия работающих, так и в интересах экономики и производительности труда.
Что такое медицинская профилактика
Согласно статье 2 Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» профилактика — комплекс мероприятий, направленных на сохранение и укрепление здоровья и включающих в себя формирование здорового образа жизни, предупреждение возникновения и (или) распространения заболеваний, их раннее выявление, выявление причин и условий их возникновения и развития, а также направленных на устранение вредного влияния на здоровье человека факторов среды его обитания.
Важнейшей составной частью всех профилактических мероприятий является формирование у населения установок на здоровый образ жизни и медико-социальную активность. Формирование здорового образа жизни обеспечивается путем проведения мероприятий, направленных на информирование граждан о факторах риска для их здоровья, формирование мотивации к ведению здорового образа жизни и создание условий для ведения здорового образа жизни, в том числе для занятий физической культурой и спортом.
Профилактика подразделяется на первичную, вторичную и третичную профилактику.
Первичная профилактика — система мер предупреждения возникновения и воздействия факторов риска развития заболеваний:
- Вакцинация,
- Рациональный режим труда и отдыха,
- Рациональное качественное питание,
- Физическая активность,
- Охрана окружающей среды и т.п.
Ряд мероприятий первичной профилактики может осуществляться в масштабах государства.
Вторичная профилактика — комплекс мероприятий, направленных на устранение выраженных факторов риска, которые при определенных условиях (стресс, ослабление иммунитета, чрезмерные нагрузки на любые другие функциональные системы организма) могут привести к возникновению, обострению и рецидиву заболевания.
Наиболее эффективным методом вторичной профилактики является диспансеризация, которая включает комплекс мероприятий:
- Раннее выявление заболеваний,
- Динамическое наблюдение,
- Направленное лечение,
- Рациональное последовательное оздоровление.
Приказ Министерства здравоохранения РФ от 13.03.2019 №124н «Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения» установил новые правила профосмотров и диспансеризации.
Профосмотры должны проходить ежегодно (ранее — раз в 2 года), диспансеризация — раз в 3 года для граждан от 18 до 39 лет, ежегодно — от 40 лет. Граждане смогут пройти диспансеризацию вечером и по субботам в той медорганизации, где получают первичную медико-санитарную помощь.
Третичная профилактика — комплекс мероприятий, по реабилитации больных, утративших возможность полноценной жизнедеятельности. Третичная профилактика имеет целью реабилитацию:
- Социальную (формирование уверенности в собственной социальной пригодности),
- Трудовую (возможность восстановления трудовых навыков),
- Психологическую (восстановление поведенческой активности),
- Медицинскую (восстановление функций органов и систем организма).
Профилактика заболеваний подразделяется на профилактику инфекционных заболеваний и профилактику неинфекционных заболеваний.
Профилактика инфекционных заболеваний заключается в разработке и реализации системы правовых, экономических и социальных мер, направленных на предупреждение возникновения, распространения и раннее выявление инфекционных заболеваний.
Мероприятия по профилактике инфекционных заболеваний направлены на:
- Уничтожение источника инфекции:
- Дезинфекция — уничтожение возбудителей инфекционных заболеваний во внешней среде,
- Дезинсекция — уничтожение насекомых,
- Дератизация — уничтожение грызунов.
- Разрыв путей передачи инфекции. Разрыв путей передачи инфекции обеспечивается различными мерами, в том числе введением карантина, заключающегося в осуществлении комплекса санитарно-гигиенических, противоэпидемических, лечебных и административно-хозяйственных мероприятий, направленных на предупреждение дальнейшего распространения заболеваний как внутри очага инфекции, так и за его пределами с установлением полной изоляции очага инфекции.
- Повышение иммунитета людей к инфекционным заболеваниям. Одним из важнейших среди мероприятий, направленных на повышение иммунитета людей к инфекционным заболеваниям, является создание искусственного иммунитета путем вакцинации в соответствии с национальным календарем профилактических прививок и по эпидемическим показаниям.
Профилактика неинфекционных заболеваний — предупреждение возникновения, распространения и раннее выявление неинфекционных заболеваний, а также снижение риска их развития, предупреждение и устранение отрицательного воздействия на здоровье факторов внутренней и внешней среды, формирование здорового образа жизни.
Четырьмя основными неинфекционными болезнями являются сердечнососудистые болезни, онкологические заболевания, хронические заболевания легких и диабет.
Образ жизни является ведущим фактором определяющим здоровье населения, вклад которого в здоровье населения, составляет50-55%.
К основным факторам образа жизни, влияющим на здоровье и определяющим уровень, динамику заболеваемости и смертности от неинфекционных заболеваний, относятся: недостаточная физическая активность, употребление табака и алкоголя, нездоровое питание и психосоциальный стресс.
Основные факторы риска неинфекционных заболеваний подразделяются на:
1.1 Нездоровое питание
1.5. Низкий социальный и образовательный статус
- Биологические:
- Гипертония
- Дислипидемии
- Гиперинсулинемия
- Гипергликемия
- Гиперурикемия
2.6. Тромбогенные факторы
- Окружающая среда: загрязнение воздуха, воды, почвы
Все эти факторы оказывают влияние на развитие таких заболеваний как ИБС, инсульт, рак, хронические заболевания легких, диабет, остеопороз, ожирение, отравления, травмы.
Методы профилактики инфекционных заболеваний

Инфекционные заболевания включают группу недугов, возникающих из-за бактерий, вирусов, паразитов и других микроорганизмов.
Защититься от них поможет эффективная профилактика: вакцинация, гигиена, здоровый образ жизни.
Профилактика инфекционных заболеваний требуется каждому человеку, поскольку на всех сказывается плохая экология, не соответствующее здоровым принципам питание. Из-за ослабленного иммунитета организм подвергается разным недугам, и тогда вирусы, бактерии и прочие микроорганизмы активно развиваются и мутируют.
Стремительное развитие вирусов опасно для каждого человека, ведб тогда появляются эпидемии и пандемии.
Эффективные меры профилактики позволят не допустить этого, но только следовать им нужно регулярно.
Профилактика бывает специфическая и неспецифическая, но смысл обоих видов заключается в выполнении несложных рекомендаций по защите от инфекционных заболеваний.
Как передаются инфекции?
Прежде чем предпринимать какие-то меры по профилактике, необходимо знать, как та или иная инфекция проникает в организм. На основе этого можно выбрать эффективный метод защиты.
Известны следующие способы распространения инфекций:
- воздушно-капельный: корь, краснуха, ветряная оспа, грипп, коклюш, ОРВИ;
- фекально-оральный: острые кишечные инфекции;
- контактно-бытовой: герпес, чесотка, столбняк, микроспория;
- трансмиссивный: малярия, болезнь Лайма, энцефалиты.
СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА
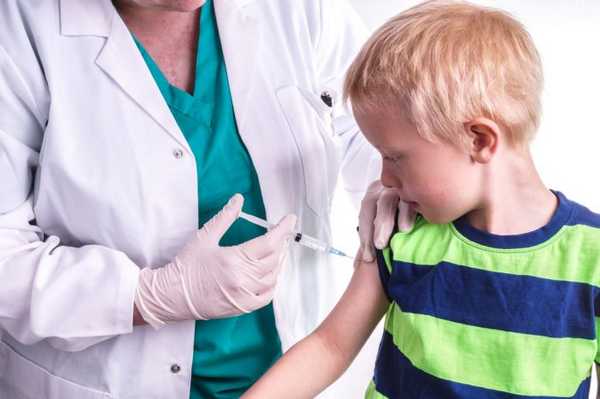
Она предполагает применение вакцин, которые позволять предотвратить заболевание и защитить от осложнений. Вакцины необходимы для снижения заболеваемости. Они эффективны против многих острых и хронических заболеваний.
Специфическая профилактика предполагает вакцинацию людей с рождения и до глубокой старости.
Специфическая профилактика считается одной из самых эффективных.
Вакцинация позволяет защититься в 80-90% случаях, поэтому она важна даже для здоровых детей.
Специфическая профилактика быстро приносит результаты, нужно лишь вовремя делать прививки.
НЕСПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА
Она также эффективна для защиты от инфекций и предполагает применение следующих лекарств:
- противовирусные препараты;
- иммунобиологические средства;
- химиопрепараты
Кроме того неспецифическая профилактика предполагает выполнение санитарно-гигиенических и оздоровительных процедур.

Нужно регулярно мыть руки с мылом. Необходимо пользоваться индивидуальными средствами гигиены: полотенцами, зубными щетками, расческами, наборами для маникюра и педикюра. Вне дома лучше применять влажные салфетки и антимикробные средства. Не следует часто трогать нос и рот, так как через них в организм могут проникнуть вирусы.
Нужно часто проветривать помещение, а в теплый период спать с открытыми форточками. Дома следует поставить увлажнитель воздуха, ведь он будет спасать от сухости во время отопительного сезона.
Важное значение имеет образ жизни. Необходимо следовать принципам распорядка дня, режиму труда и отдыха. В меню необходимо включать свежие овощи и фрукты, соки, травяные чаи. Использовать закаливание.
Для каждого человека доступна индивидуальная профилактика.
Профилактика при воздушно-капельном заражении
Требуется закаливание и систематическое выполнение физических упражнений. Помещение необходимо постоянно дезинфицировать, проветривать. Во время эпидемий следует носить ватно-марлевую повязку.
Слизистую носа и ротоглотки необходимо обрабатывать антисептическими средствами. Следовать правилам личной гигиены. Во время лечения инфекционных заболеваний не стоит посещать людные места. Использовать различные медицинские средства (таблетки, мази, спреи).
Что нужно делать для защиты фекально-оральных заражений?
Перед едой, после посещения туалета, после улицы следует обязательно мыть руки водой с мылом. Перед покупкой продуктов питания смотреть на срок годности. Сырая и приготовленная пища не должны контактировать между собой. Продукты необходимо термически обрабатывать. Пить следует исключительно кипяченую или бутилированную воду. Приготовленная пища не должна храниться в холодильнике более 3 дней.
Профилактика при контактно-бытовом заражении
Тщательно обрабатывать предметы и вещи, которыми пользуются многие люди (например, игрушки в д/саду). Не стоит ходить в общественные бани, сауны. Для безопасности следует исключить случайные половые связи. Важно соблюдать элементарные правила гигиены. Медицинских препаратов для такой профилактики нет, есть только средства для конкретных заболеваний.
Профилактика при трансмиссивных заболеваниях
Поскольку болезни переносятся чаще всего насекомыми, необходимы меры для личной защиты от их нападения (защитная одежда, обувь, реппеленты). Также следует воздерживаться от поездок в экваториальные страны.
В современном мире развивается много микроорганизмов, опасных для человека. Любое инфекционное заболевание легче предотвратить, чем проходить длительное лечение и восстановление. Несложные мероприятия будут полезными для детей и взрослых.
Основы профилактики заболеваний. Основы профилактики болезней.
Государственный научно-исследовательский центр профилактической медицины
Государственный научно-исследовательский центр профилактической медицины, Москва
Медицинская грамотность населения как основа сохранения здоровья, профилактики и контроля неинфекционных заболеваний
Журнал: Профилактическая медицина. 2018;21(5): 5‑8
Современные демографические данные свидетельствуют об увеличении численности населения и его старении, что сопровождается ростом заболеваемости неинфекционными заболеваниями (НИЗ), коморбидностью, полипрагмазией и, следовательно, повышением спроса на соответствующий персонал, лекарственное и материально-техническое обеспечение, увеличением расходов на здравоохранение. Этим обусловлены необходимость и важность увеличения продолжительности здоровых лет жизни и человеческого капитала, ответственного за повышение экономического потенциала государства. Повышение медицинской грамотности населения может служить основой для сохранения здоровья, профилактики и контроля НИЗ и, как следствие, увеличения продолжительности здоровых лет жизни. Инструментом повышения медицинской грамотности населения служат образовательные программы, которые показали свою эффективность и проводятся как для всего населения, так и целевых групп.
По данным ВОЗ [1], неинфекционные заболевания (НИЗ) ежегодно уносят жизни 41 млн человек, что составляет 71% от всех случаев смерти в мире. Почти 40% (15 млн) таких смертей происходит преждевременно, у лиц в возрасте от 30 до 69 лет. Причинами 80% случаев смерти от НИЗ являются сердечно-сосудистые заболевания (прежде всего инфаркты и инсульты), злокачественные новообразования, хронические респираторные заболевания (хроническая обструктивная болезнь легких и бронхиальная астма) и сахарный диабет 2-го типа.
Современные глобальные демографические тенденции (увеличение численности населения и его старение) обусловливают рост заболеваемости НИЗ, так как от большей части этих болезней полностью избавиться (вылечиться) невозможно, но возможно продлить ремиссию, сохранить качество жизни, увеличить продолжительность здоровой жизни. В то же время старение и возросшая численность населения ведут к повышению/росту кадровой, материально-технической и экономической нагрузки на системы здравоохранения в связи с увеличением потребностей в соответствующих ее услугах [2, 3]. Для адаптации к такой нагрузке важно проводить необходимые мероприятия по сoхранению здоровья и профилактике НИЗ, а также создавать соответствующие условия для их выполнения. Это позволит отсрочить или замедлить развитие НИЗ, снизить преждевременную смертность от таких болезней, следствием чего будет увеличение продолжительности здоровых лет жизни и соответственно человеческого капитала, способного сохранять и повышать экономический потенциал государств, создавать условия для предоставления и выполнения соответствующих социальных и медицинских услуг [4].
Известно, что развитие и прогрессирование НИЗ происходят вследствие влияния социальных, поведенческих, биологических и генетических факторов риска (ФР), а также ФР внешней среды. В 2017 г. были опубликованы данные систематического сравнительного анализа влияния поведенческих, профессиональных, биологических (метаболические) и факторов окружающей среды или их групп на демографические процессы и развитие заболеваний в период 1990—2016 гг. [5]. Результаты показали, что современные глобальные демографические процессы (рост численности и старение населения) сопровождаются повышением распространенности НИЗ. Последнее было связано с большим влиянием метаболических ФР, таких как повышенное артериальное давление (АД), избыточная масса тела/ожирение, гипергликемия (высокий уровень глюкозы в крови) и гиперлипидемия (высокий уровень холестерина в крови). При этом было отмечено, что в мире ведущим метаболическим ФР является повышенное АД (19% всех случаев смерти), за которым следуют избыточная масса тела и ожирение, повышенный уровень глюкозы в крови [5]. Однако хорошо известна связь между поведенческими (курение, нездоровое питание и недостаточная физическая активность [ФА]) и метаболическими (повышенное АД, глюкозы и липидов крови) ФР НИЗ. В этой связи для предупреждения развития и прогрессирования таких заболеваний особое внимание следует уделять тем ФР, на которые в определенной степени могут влиять сам человек (или изменять их) и общество без значительных финансовых вложений и затрат: курение, нездоровое питание, вредное/пагубное употребление алкоголя и недостаточная ФА. В то же время важны и эффективные профессиональные медицинские вмешательства по профилактике, снижению и контролю ФР НИЗ и самих заболеваний.
Медицинская грамотность населения как основа сохранения здоровья, профилактики, контроля неинфекционных заболеваний
Рост социально-экономического бремени НИЗ во всех странах мира стимулировал ВОЗ к разработке и принятию Глобального Плана ВОЗ по профилактике НИЗ и борьбе с ними (2013—2020), Организацию объединенных наций (ООН) — к определению целей устойчивого развития (ЦУР) на период до 2030 г. [6, 7]. Для достижения таких заявленных целей ВОЗ и ООН (снижение преждевременной смертности от НИЗ на 25% к 2025 г. или на 30% к 2030 г.) были обозначены и задачи, среди которых — повышение медицинской грамотности населения, что может быть хорошей основой сохранения здоровья, профилактики и контроля НИЗ. При этом большая роль отведена информированию и образовательным программам, проводимым как для всего населения, так и целевых групп.
Медицинская грамотность определена как «…способность людей получать, обрабатывать и понимать основную информацию и услуги в области здравоохранения, необходимые для принятия соответствующих решений» [8, 9]. По определению Национальных институтов здоровья США, медицинская грамотность населения нужна, чтобы «…сохранить жизни, сохранить время, сохранить деньги» [10]. На 9-й Глобальной конференции по укреплению здоровья, которая прошла с 21 по 24 ноября 2016 г. в Шанхае (КНР), медицинская грамотность была признана важной детерминантой здоровья, основой сохранения и укрепления здоровья, профилактики и контроля заболеваний, инвестиции в которую могут способствовать достижению ЦУР к 2030 г. [11].
Результаты Европейского исследования медицинской грамотности показали, что низкий уровень медицинской грамотности в отношении образа жизни отражает нездоровые привычки питания, высокую распространенность курения, низкую ФА, повышенный риск заболеваемости и преждевременной смерти от НИЗ и является общей проблемой, которая выявляется почти у половины населения европейских стран, принявших участие в исследовании [12]. Как правило, такой ограниченный уровень грамотности чаще встречался у лиц с НИЗ. Результаты другого исследования также продемонстрировали, что, несмотря на общеизвестные мировые инициативы, представленные в «Рамочной конвенции по борьбе с табакокурением» в 2003 г., которая широко обсуждается на всех мероприятиях ВОЗ и ООН, количество людей, которые не знают или не верят, что табакокурение является причиной злокачественных новообразований, инфарктов или инсультов, больше в тех странах, где выше показатели распространенности этой вредной привычки и преждевременной смерти от основных НИЗ [13—15]. Недостаточный уровень знаний населения, включая лиц, принимающих решения и специалистов здравоохранения, о возможностях и экономической выгоде здорового образа жизни и профилактики НИЗ может быть одной из главных причин высоких показателей смертности (прежде всего преждевременной) от НИЗ [4]. В то же время доказана эффективность таких мероприятий, как информирование населения о ФР НИЗ, симптомах, мерах диагностики и самоконтроле НИЗ, проведение образовательных программ для всего населения и целевых групп [16—21]. Поэтому в рамках шанхайской Конференции было предложено развивать и продвигать информационно-коммуникационные технологии (ИКТ) как основы информирования и образования населения для продвижения здорового образа жизни, укрепления здоровья, самодиагностики и самоконтроля НИЗ, профессиональной до- и последипломной подготовки специалистов, формирования политик в отношении здоровья и планирования мер по его укреплению [11]. На Конференции также было подчеркнуто, что при распространении соответствующей информации использование электронных и цифровых систем (теле- и интернет-коммуникаций, мобильной связи) должно играть ключевую роль. Обсуждались и требования к информации, которая распространяется через такие системы: она должна быть простой и понятной, стандартной и основанной на доказательствах и лучших практиках; население должно иметь легкий доступ к такой информации, а политики должны быть лидерами в организации такого сервиса. Таким образом, при выполнении выше представленных условий, а также при наличии в достаточном объеме и эффективном использовании электронных и цифровых систем, успешном продвижении ИКТ можно ожидать:
— инициирование и поддержание обществом/населением законодательных, стратегических, административных мер и инициатив по сохранению и укреплению здоровья и профилактике НИЗ;
— стимулирование интереса населения в сохранении и укреплении здоровья;
— повышение знаний населения о здоровье и здоровом образе жизни, ФР и их влиянии на здоровье и развитие заболеваний, пользе и методах контроля ФР; при этом важное значение имеет определение целевых групп, для которых такая информация будет наиболее востребованной и эффективной;
— создание общественного мнения «что такое хорошо» и «что такое плохо» в отношении профилактики НИЗ.
Заключение
Развитие и осуществление международных проектов прикладного характера, таких как образовательные программы по повышению грамотности (всего населения и/или целевых групп: лиц, принимающих решения, больных, специалистов здравоохранения и т. д.) в вопросах профилактики и контроля НИЗ и их ФР, показало, что это может способствовать более скорому снижению распространенности НИЗ и их ФР на национальном, региональном или глобальном уровнях [22]. Предполагается, что масштабное проведение информационных и образовательных программ позволит достичь целей ВОЗ и ООН: снижение преждевременной смертности от НИЗ на 25% к 2025 г. или на 30% к 2030 г. [7, 8]. Для этого необходимы следующие действия [11]:
— достаточное развитие и эффективное использование внутри- и межстрановых информационно-коммуникационных связей для передачи и обмена данными, обеспечение их доступности для населения;
— широкое вовлечение профессиональных медицинских обществ в процессы ИКТ для передачи информации относительно здоровья и ведения болезней;
— развитие и вовлечение частных теле- и интернет-коммуникационных компаний, для создания и проведения правильной политики в отношении формирования здоровья, обеспечения грамотности в вопросах здоровья и лечения болезней, их доступность для населения;
— согласование стандартных подходов по диагностике и лечению заболеваний, методам ведения больных на до-, внутри- и послегоспитальном уровнях;
— развитие электронного здравоохранения как хорошей начальной (стартовой) площадки для обмена и распространения медицинской информации с целью продвижения и укрепления здоровья, профилактики и контроля НИЗ.
На 9-й Глобальной конференции по укреплению здоровья было предложено следующее: «…каждая страна, которая планирует достичь цели устойчивого развития, должна продвигать ИКТ, используя и частные компании, которые позволят сделать систему здравоохранения менее консервативной и ускорить процессы продвижения и укрепления здоровья» [11].
В то же время остаются открытыми следующие вопросы [11, 23]:
— возможность взаимодействия между национальными и локальными (региональные) уровнями пропагандистской деятельности, а также между правительством и гражданским обществом;
— активное участие широких слоев населения в законодательной и нормативно-правовой сферах деятельности, направленной на развитие и поддержку ИКТ;
— оплата расходов, связанных с использованием интернета и других видов коммуникаций;
— наличие доказательной базы в передаваемой/получаемой медицинской информации и осуществление контроля за ее использованием;
— проведение мониторинга, отчетности (кто проводит, в какие сроки).
Решение таких вопросов позволит развивать и эффективно использовать ИКТ для профилактики и контроля НИЗ на национальном, региональном и глобальном уровнях.
Работа выполнена в рамках государственного задания ФГБУ «НМИЦ ПМ» Минздрава России (№ гос. регистрации: AAAA - A 17−117031310100−4).
Авторы заявляют об отсутствии конфликта интересов.
Участие авторов:
Идея написания статьи, первая версия — Г. М.
Научное редактирование — Г. М., Р.О.
Сведения об авторах
Оганов Рафаэль Гегамович — акад. РАН, д.м.н., проф. [Rafael G. Oganov, MD, PhD, Professor, academician of Russian Academy of Science]; eLibrary SPIN: 6622-6191; Scopus AuthorID: 7004934648;
Читайте также:
