От чего у ребенка выпячивается пупок? Лечение пупочной грыжи у детей
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Деформации пупка являются следствием врожденных пороков развития, возникают после омфалита, наблюдаются при пупочных грыжах, формируются в период беременности, при состояниях, сопровождающихся повышением внутрибрюшного давления, после травм и операций на животе. Могут быть временными или постоянными. Врожденные дефекты иногда сочетаются с другими патологиями развития. Причину деформации устанавливают по данным опроса, внешнего осмотра, ультрасонографии, лабораторных анализов, других исследований. Лечение чаще оперативное.
Почему возникает деформация пупка
Врожденные пороки у новорожденных
Врожденные аномалии, сопровождающиеся деформацией пупочной зоны, выявляются сразу после рождения. У младенцев с кожным пупком кожа брюшной стенки переходит на прилегающую часть пуповины. В результате после отпадения пуповины формируется заметная выпуклость. По мере роста ребенка выпуклость иногда втягивается, внешний вид пупка нормализуется. Но у части пациентов выпуклый пупок сохраняется в течение всей жизни.
Реже встречается дефект, при котором пупочная область покрыта не кожей, а амниотической оболочкой, переходящей на переднюю брюшную стенку с пуповины (амниотический пупок). В этом случае отпадение пуповины сопровождается образованием поверхностной ранки. Деформация имеет временный характер - в последующем ранка постепенно затягивается неизмененной кожей, рубцы отсутствуют.
При заживлении в глубину пупочной ранки могут попасть клетки эпидермиса, что влечет за собой формирование дермоидных или сальных кист, деформирующих пупок. В последующем такие кисты могут увеличиваться в размере, что усугубляет деформацию. Еще одной причиной нарушения формы пупка становится нагноение кисты, в результате которого образуется грубый рубец.
У младенцев также могут выявляться полные и неполные свищи пупка. При полных свищах кишка или не закрывшийся мочевой проток через пупок соединяются с внешней средой, в зоне пупка видна рана с широким просветом, через которую наружу выделяется моча или кишечное содержимое. При неполных свищах дефект пупка практически не выражен, отмечается мокнутие и раздражение кожи.
Омфалит
Инфицирование пупочной ранки ведет к развитию воспаления кожи и окружающей подкожной жировой клетчатки. Пупок выпячивается, кожа краснеет и отекает. Из ранки выделяется гной. Отмечаются ухудшение общего состояния, гипертермия, плач, нарушения аппетита, срыгивания. На животе могут появляться красные полосы, свидетельствующие о присоединении лимфангита. У ослабленных детей возможен некроз тканей. В исходе омфалита формируются рубцы. Выраженность деформации пупка зависит от тяжести и распространенности воспалительного процесса.
Пупочная грыжа
Выход внутренних органов через пупочное кольцо чаще встречается у детей первых лет жизни, но может развиваться и у взрослых. Тяжелым вариантом патологии, диагностируемым у плодов и новорожденных, является эмбриональная пупочная грыжа (омфалоцеле) - состояние, при котором органы выпячиваются из-за недоразвития брюшной стенки. Данный порок часто сочетается с другими тяжелыми аномалиями развития, благоприятный исход наблюдается редко.
Приобретенная пупочная грыжа у детей имеет более благоприятное течение. Основным признаком является деформация пупка. В пупочной зоне обнаруживается выпячивание, которое увеличивается при натуживании, кашле и плаче, уменьшается, когда ребенок лежит на спине. На начальном этапе в области пупочного кольца появляется маленькая шаровидная выпуклость, легко вправляющаяся при нажатии.
Затем диаметр образования постепенно увеличивается до 1-5 см. У взрослых размеры образования могут достигать 10-15 и более см. При продолжительном течении грыжа перестает вправляться из-за формирования спаек. Образования с широкими грыжевыми воротами протекают малосимптомно. При узких грыжевых воротах пациентов беспокоят боли, тошнота, запоры, обусловленные сдавлением кишки.

Беременность
Выпячивание пупка может выявляться во второй половине беременности. Деформация является физиологическим состоянием, вызывается быстрым увеличением живота, исчезает после родов. Предрасполагающими факторами, вызывающими раннее, сильно заметное изменение внешнего вида пупка, считаются наличие нескольких плодов, многоводие, быстрое увеличение массы тела женщины.
Повышенное внутрибрюшное давление
Из-за возрастающей нагрузки на брюшную стенку изнутри повышение внутрибрюшного давления сопровождается выпячиванием пупка различной степени выраженности. При метеоризме пупок становится чуть более выпуклым, чем обычно, деформация кратковременная, исчезает после отхождения газов.
Наиболее серьезной причиной выпячивания пупка вследствие повышения внутреннего давления является асцит. Живот увеличивается в объеме, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. Степень деформации пупка коррелирует с количеством жидкости в брюшной полости - чем ее больше, тем сильнее выпуклость. Асцит может наблюдаться при тромбозе воротной вены, портальной гипертензии, карциноматозе брюшины. При ХПН сочетается с анасаркой. При ревматических заболеваниях дополняется гидротораксом, артралгиями.
Другие причины
Другими возможными причинами деформации пупка становятся рубцы вследствие хирургических операций на органах брюшной полости, ранений передней брюшной стенки, локальных инфекционных процессов. Иногда эстетические характеристики данной анатомической области ухудшаются при обвисании тканей после беременности или резкого похудения.
Диагностика
У новорожденных и детей младшего возраста причину деформации пупка устанавливают неонатолог или врач-педиатр. Взрослых пациентов чаще всего обследует хирург. В ходе опроса специалист выясняет, когда изменилась форма пупка, какими симптомами это сопровождалось, как быстро развивалось. Во время осмотра врач оценивает общее состояние пациента и внешний вид живота, проводит пальпацию и перкуссию. По результатам физикального обследования больному могут быть назначены следующие процедуры:
- Сонография. УЗИ брюшной полости при пупочной грыже применяется для определения содержимого грыжевого мешка, проходимости кишечника, тяжести спаечного процесса. У детей с омфалитом дает возможность исключить осложнения. При асците позволяет оценить размеры паренхиматозных органов, исключить опухолевое поражение брюшины. Может дополняться допплерографией для исследования кровотока в портальной системе.
- Другие визуализационные методики. У пациентов с пупочными грыжами информативна контрастная рентгенография желудка и тонкого кишечника, у больных с омфалитом - обзорная рентгенография ОБП. Для уточнения причины асцита проводятся КТ брюшной полости, лапароцентез с забором жидкости, диагностическая лапароскопия.
- Лабораторные анализы. Обследование при асците предполагает выполнение печеночных проб, исследование иммуноглобулинов, общий анализ мочи, цитологическое исследование асцитической жидкости. Детям с омфалитом делают микробиологический анализ отделяемого для определения возбудителя.
Беременным пациенткам показаны плановые УЗИ и лабораторные исследования в установленные сроки. При подозрении на патологическое течение гестации рекомендуется внеплановое обследование.

Лечение
Консервативная терапия
Младенцам с амниотическим пупком проводят ежедневные перевязки с аэрозолями, создающими защитную пленку на поверхности ранки. Небольшие дермоидные и сальные кисты подлежат регулярному наблюдению. У детей младшей возрастной группы пупочные грыжи могут самостоятельно регрессировать, поэтому пациентов младше 5 лет наблюдают, назначают ЛФК, массаж живота, накладывают лейкопластырную повязку на пупок.
При асците проводят лечение основной патологии. Для уменьшения количества выпота рекомендуют бессолевую диету, ограничение количества жидкости, мочегонные средства. Осуществляют коррекцию нарушений водно-солевого обмена. Используют гепатопротекторы, применяют ингибиторы АПФ для уменьшения давления в системе воротной вены. Выполняют инфузии альбумина и плазмы.
Хирургическое лечение
Вмешательство необходимо всем младенцем с омфалоцеле. Большинство детей оперируют в первые дни жизни. Вариант устранения дефекта выбирают с учетом объема выпячивания. В легких случаях внутренние органы одномоментно погружают в брюшную полость, брюшную стенку ушивают. При крупных грыжах органы защищают силиконовым мешком, а затем поэтапно перемещают в полость живота. При наличии других тяжелых аномалий развития детей ведут консервативно до формирования массивной вентральной грыжи, которую в последующем также ушивают.
Пациентам с сальными и дермоидными кистами при росте образования рекомендуется иссечение кисты. При инфицировании кист, формировании абсцессов у больных омфалитом показано вскрытие, дренирование гнойников. Неосложненные пупочные грыжи оперируют в плановом порядке. Герниопластику проводят с использованием местных тканей или сетчатых протезов. При ущемлении грыжи требуется неотложная операция - рассечение ущемляющего кольца, иногда резекция кишки.
При неэффективности консервативных мероприятий больным с асцитом производят лапароцентез или устанавливают перитонеальный катетер. В остальном тактика хирургического лечения асцита зависит от характера основной патологии. Возможны портокавальное шунтирование, редукция селезеночного протока, спленэктомия, формирование лимфовенозного соустья, удаление брюшины.
2. Грыжи передней брюшной стенки у детей. Клиника, диагностика, хирургическая тактика, лечение. Учебное пособие/ Буров И.С. и др. - 2016.
3. Особенности этиологии, патогенеза и диагностики асцита/ Шкитин В.А., Панисяк Н.А.// Вестник смоленской государственной медицинской академии - 2010 - №1.
Случай оперативного лечения пупочной грыжи у 5-летнего ребёнка

В детскую поликлинику № 9 г. Краснодара к детскому хирургу обратились родители 5-летнего мальчика с пупочной грыжей, чтобы оформить направление на лечение в Детскую краевую больницу. Обычно расширенное пупочное кольцо, через которое выпячиваются органы брюшной полости при грыже, самостоятельно закрывается к 5 годам, но у пациента этого не произошло, поэтому решался вопрос о плановой операции.
Жалобы
У ребёнка не было жалоб, связанных с грыжей. Однако маму беспокоило, что у мальчика большой, некрасивый пупок (2×2 см), который сильно выпячивается. Жалобы на косметический дефект и связанный с ним психологический дискомфорт стали главным показанием к операции.
В покое грыжу не было видно, выпячивание появлялось при наклонах вперёд, кашле, прыжках, ходьбе и беге.
Анамнез
Со слов матери, грыжа была у ребёнка с рождения. До обращения в детскую поликлинику № 9 мальчик стоял на диспансерном учёте у детских хирургов в поликлинике по месту жительства. Чтобы пупочное кольцо закрылось, проводилось консервативное лечение, которое включало:
- массаж передней брюшной стенки;
- смену положения со спины на живот;
- ношение бандажей на пупочной зоне, пупочных пластырей Rupfix и пластинок Арилис;
- тейпирование передней брюшной стенки;
- плавание и гидромассаж с 3-месячного возраста.
Консервативное лечение не помогло: к 5 годам пупочное кольцо не закрылось и грыжа сохранялась. Поэтому ребёнка направили на операцию.
Мальчик родился от второй беременности и первых родов, вес при рождении — 3520 г, рост — 52 см. Оценка по шкале Апгар — 8-9 баллов, т. е. сразу после рождения ребёнок чувствовал себя хорошо.
Сейчас растёт и развивается в соответствии с полом и возрастом. Привит согласно национальному календарю прививок.
Со слов родителей, мальчик болел ОРВИ, трахеитом и бронхитом, из детских инфекций — ветряной оспой. Травмы, переломы, переливание крови и плазмы, венерические заболевания, ВИЧ, СПИД, туберкулёз, болезнь Боткина отрицают.
Наследственность не отягощена, аллергии на бытовую химию, лекарства, пыльцу и продукты не отмечалось. На диспансерном учёте стоял только у детского хирурга по поводу пупочной грыжи.
Обследование
Во время осмотра грыжевое выпячивание в области пупка появлялось при наклонах вперёд, кашле, ходьбе, прыжках и небольшом беге на месте. Грыжа свободно вправлялась в брюшную полость, кожа не была изменена, в пупочном кольце определялся дефект до 1,5 см в диаметре.
- общий анализ крови (тромбоциты, гематокрит, время свёртывания крови и др.);
- общий анализ мочи;
- МОР крови (анализ на сифилис);
- кал на дизгруппу (для выявления кишечных инфекций) и на яйца глистов;
- маркеры гепатитов Б и С;
- соскобы на энтеробиоз с области заднего прохода;
- биохимический анализ крови: АЛТ, АСТ, общий белок, общий билирубин, электролиты, глюкоза.
В качестве дополнительного исследования мальчику сделали УЗИ зоны пупочного кольца и белой линии живота, чтобы точно оценить размер дефекта и исключить грыжи белой линии живота.
В документы на плановую госпитализацию приложили сведения о профилактических прививках и эпидемиологическом окружении.
Диагноз
Пупочная грыжа у детей старше 5 лет лечится оперативно под общим обезболиванием в условиях детского хирургического стационара. Операция называется герниопластикой, или пластикой апоневроза пупочного кольца. Обычно детские хирурги в интернатуре учат только технику операции по шаблонам, которые есть в протоколе лечения. Поэтому немногие специалисты знают, что автором техники, которая сейчас применяется при пупочных грыжах у детей, является детский хирург Льюис Шпиц.
Пациента оперировал тот же детский хирург, который осмотрел ребёнка и направил его в больницу на плановую госпитализацию. В ходе операции под общим обезболиванием обработали операционное поле и под пупком, отступив 1-2 см от основания грыжи, сделали окаймляющий разрез кожи. Выделили грыжевой мешок, вскрыли его, поместили содержимое грыжи в брюшную полость и прошили грыжевой мешок узловыми швами. Сетчатый имплант не использовали, так как у детей до 18 лет мышцы брюшного пресса ещё не до конца сформированы. В конце проконтролировали, нет ли кровотечения, наложили швы на кожу и сделали асептическую повязку.
Операция длилась 20 минут. Из операционного блока ребёнка перевезли в палату. После операции мальчику назначили обезболивающее и регулярно делали перевязки.
Ребёнок находился в стационаре 4 дня: операцию сделали на 2-й день после поступления, на 4-й день пациента выписали.
Пока мальчик был в больнице, повторного выпячивания в зоне пупка не было, при пальпации (прощупывании) области пупка боль не возникала. Сам ребёнок после операции был активным: бегал с мамой по палате и по коридору отделения. Всё это указывало на то, что операция прошла успешно и выполнена качественно.
- наблюдаться у хирурга поликлиники по месту жительства;
- обрабатывать линии швов раствором бриллиантовой зелени № 7;
- ограничить физические нагрузки на 1-2 месяца.
После операции, при условии, что выполняются все рекомендации, ребёнок может вернуться к своему прежнему режиму и заниматься привычными делами.
Заключение
Пупочная грыжа у детей — это врождённое состояние. Она развивается во время зародышевого периода. На 5-й неделе развития у плода начинает быстро расти кишечник, ему не хватает места, и он выходит за пределы живота, так как мышцы в этом месте ещё слабые. Так кишечник развивается какое-то время, потом возвращается обратно. Пупок начинает смыкаться и к рождению ребёнка он должен закрыться. Но часто он закрывается не полностью и возникает пупочная грыжа.
Такое нарушение в основном встречается у недоношенных детей, чаще у девочек. При рождении грыжу не видно, так как ребёнок рождается с пустым кишечником. Выпячивание появляется чуть позже, обычно его становится видно при плаче, крике или вздутии живота. Из-за этого некоторые родители считают, что ребёнок «накричал» пупочную грыжу, но это невозможно, как бы сильно и долго ребёнок ни плакал.
Пупочная грыжа не угрожает здоровью ребёнка. Обычно она не беспокоит детей и не ущемляется, как это бывает у взрослых. Если ребёнку меньше 5 лет, грыжа небольшая (от 1 до 3 см), не доставляет неудобства и не представляет опасности, проводится консервативное лечение. Чаще всего оно помогает закрыть отверстие в пупочном кольце, но иногда дефект сохраняется. Тогда выполняется плановая операция. Ярким примером такого консервативного и оперативного лечения является данный случай.
Чтобы предотвратить появление грыжа у ребёнка, будущим родителям нужно серьёзно отнестись к планированию беременности, регулярно посещать врача и проходить назначенные обследования.
Пупочная грыжа у ребенка
Одним из врожденных дефектов, который очень пугает молодых родителей, считается пупочная грыжа у детей. У большинства малышей она небольшая и проходит по мере укрепления передней брюшной стенки. Но иногда нужна операция

Пупочная грыжа представляет собой выпуклость на месте пупка. Это частая находка во время обычных осмотров ребенка в течение первых нескольких месяцев жизни. Молодые родители, которые не очень хорошо знакомы с аномалией пупочной области, обычно очень беспокоятся, когда видят выпуклость на пупке своего младенца. Естественно, родители могут быть обеспокоены тем, что их ребенок будет страдать от серьезных осложнений из-за пупочной грыжи, и они задаются вопросом, какие меры им следует предпринять, чтобы избежать осложнений. Важно понимать нормальную эмбриологию и причины развития пупочной грыжи, чтобы ответить на эти вопросы и если нужно, провести маленькому пациенту обследование, и, если нужно - операцию.
Эта аномалия у малышей первых месяцев после рождения возникает, когда часть кишечника, жировой ткани или брюшины проталкиваются через слабое место пупочного кольца или отверстие в мышцах живота ребенка. Это вызывает выпуклость около пупка или внутри него. Может показаться, что у ребенка опух, воспалился пупок, хотя это просто выпирающие под кожей ткани. У многих младенцев пупочная грыжа возникает практически при рождении. Грыжа обычно не болезненна и не опасна, она часто закрывается сама по себе без лечения.
Что такое пупочная грыжа
По своему определению грыжа - это патологическое состояние, при котором часть кишечника проталкивается через слабое место в мышцах живота (в передней стенке животика). Грыжа образует мягкую шишку или выпуклость под кожей. В детском возрасте грыжевые дефекты обычно возникают в двух зонах:
- паховая область - тогда образующиеся грыжи будут паховыми;
- центр брюшной полости, в зоне пупочного кольца - тогда образующиеся грыжи получают название пупочных.
Симптомы пупочной грыжи у детей
Эту аномалию обычно можно увидеть после отпадения культи пуповины, в течение нескольких недель после рождения. Но у некоторых детей грыжа не возникает, пока они не подрастут. Поэтому обнаружить ее можно после 1 — 2 лет, по мере увеличения размеров живота.
Когда у ребенка пупочная грыжа:
- родители могут заметить мягкую выпуклость, расположенную прямо под кожей пупка;
- врач или сами родители при давлении могут вернуть часть выпуклости внутрь, и животик становится ровным;
- выпуклость может появляться, когда ребенок сидит или стоит прямо, либо он напрягает мышцы живота во время обычных действий, таких как плач, кашель или опорожнение кишечника.
Пупочные грыжи в младенчестве могут существенно различаться по размеру. Они редко бывают больше 2 — 2,5 см в поперечнике. У большинства детей грыжа никак себя не проявляет и не беспокоит малышей, они не чувствуют боли от грыжи и какого-либо дискомфорта. Но родителям нужно немедленно связаться со специалистами, если у ребенка открывается рвота, возникает боль или вздувается живот.

Причины пупочной грыжи у детей
Выпячивание в зоне пупка возникает в результате неполного закрытия фасции пупочного кольца, через которое может выходить внутрибрюшное содержимое (петли кишки, жировые ткани или апоневрозы живота). После отпадения остатка пуповины в течение первых дней жизни малыша кольцо обычно самопроизвольно закрывается за счет роста и развития прямых мышц и сращивания фасциальных слоев. Нарушение или задержка этого процесса приводит к образованию пупочной грыжи. Точная причина появления неизвестна, но обычно образование грыжи происходит в области выхода пупочной вены, составлявшей часть кольца в период внутриутробного развития ребенка.
Пупочные грыжи достаточно часто встречаются у детей. По оценкам врачей, при рождении они есть у 10 — 30% всех детей. Их частота снижается до 2 — 10% к одному году, причем мальчики и девочки страдают в равной степени. Она также чаще встречается у недоношенных детей и детей с низкой массой тела при рождении с частотой до 84% у новорожденных с массой тела от 1000 до 1500 граммов, тогда как частота у детей с массой тела от 2000 до 2500 граммов составляет 20,5%.
Механизм образования грыжи у детей относительно изучен. Во время внутриутробного развития плода примитивное пупочное кольцо появляется уже на 4-й неделе беременности по центру живота. Оно содержит пупочные сосуды (одну вену и две артерии), аллантоис, желточный проток, желточные сосуды и петлю средней кишки. Когда часть средней кишки уходит в животик, формируется окончательная пуповина, содержащая пуповинные сосуды, окруженные желеобразным составом. Пупочные сосуды сразу после рождения закрываются и заменяются связочной структурой.
Врожденные нарушения развития пупка включают пупочную грыжу, открытый урахус (мочевой проток), омфало-мезентериальный свищ и пупочный полип. Важно распознать эти дефекты как можно раньше, чтобы предотвратить осложнения. Медленное закрытие пупочного кольца после отделения пуповины предрасполагает к развитию пупочной грыжи. Пупок также представляет собой относительно слабое место в брюшной стенке, которое подвержено грыжеобразованию в результате повышенного внутрибрюшного давления.

Лечение пупочной грыжи у детей
Пупочные грыжи обычно закрываются самостоятельно до того, как ребенку исполнится 1 год. Если к 5 годам грыжа не закрылась, ребенку, вероятно, потребуется операция, чтобы закрыть дефект тканей пупка.
Диагностика
Врачи обычно могут сказать, что у ребенка пупочная грыжа, только по внешнему виду живота.
Во время планового посещения врач может обнаружить припухлость в зоне пупка, которая увеличивается, когда ребенок плачет, кашляет и напрягается. Следует измерить размер дефекта пупочной грыжи, определить возможность его вправления или наличие признаков ущемления или воспаления. Пациенты с ущемленной или ущемленной пупочной грыжей обычно жалуются на боль в животе, тошноту и рвоту. Медицинский осмотр важен для выявления болезненности в животе, вздутия и покраснения, отечности кожи пупочного кольца.
В большинстве случаев пупочные грыжи не имеют медицинских последствий. Никаких тестов для постановки диагноза и обсуждения общего течения заболевания не нужно, достаточно тщательного медицинского осмотра. Хотя пупочные грыжи являются частым явлением у здоровых младенцев, они также связаны с некоторыми специфическими состояниями, которые педиатр или детский хирург должен учитывать при обследовании пациента.
Пупочные грыжи у детей чаще встречаются при распространенных аутосомных трисомиях (например, трисомии 21 и 18), метаболических нарушениях (например, гипотиреоз, мукополисахаридозы) и некоторых дисморфических синдромах (например, синдроме Беквита-Видемана, синдром Марфана). По этой причине важно отличать здоровых пациентов с обнаружением изолированной пупочной грыжи от пациентов с пупочной грыжей и другими синдромными признаками, например, макроглоссией (увеличение языка) или гипотонией мышц, причем последняя группа требует дальнейшего обследования.
Современные методы лечения
Пластика пупочной грыжи у младенцев обычно откладывается из-за низкой частоты осложнений, и большинство дефектов пуповины закрываются самопроизвольно в течение 2 лет. Размер грыжевого кольца является полезным индикатором его спонтанного закрытия. Плановое лечение бессимптомных пупочных грыж проводят не ранее 4 — 5 лет.
Хирургическое вмешательство показано при осложнениях грыжи, включая ущемление, некроз или воспаление. Также рекомендуется восстанавливать пупочные грыжи с дефектом 1,5 см и более у детей старше 2 лет из-за минимальной вероятности самопроизвольного закрытия.
Пластика пупочной грыжи - это операция в стационаре, проводимая под общим наркозом, с наложением не рассасывающегося шва, закрывающего пупочное кольцо через околопупочный разрез. Умбиликопластика может быть выполнена специально у детей с большой пупочной грыжей для улучшения косметических результатов.
Профилактика пупочной грыжи у детей в домашних условиях
К сожалению, профилактических мер, которые бы позволили предотвратить развитие грыжи при рождении малыша - не предусмотрено.
Популярные вопросы и ответы
Мы задали вопросы относительно развития грыж и их лечения, симптомов терапевту, врачу-гастроэнтерологу ГУЗ поликлиники №30 г. Волгограда Вере Самсоновой.
Какие могут быть осложнения при пупочной грыже?
Иногда петля кишечника, составляющая содержимое грыжи, может застрять в области пупочного кольца и не возвращается на свое место в брюшной полости. Это означает, что кишечную петлю нельзя аккуратно протолкнуть обратно в животик и продвижение по ней содержимого останавливается. Если не лечить, кровоснабжение части кишечника может быть прервано или содержимое остановится - формируются ущемление грыжи или кишечная непроходимость. Это требует неотложной медицинской помощи.
Когда вызывать врача при пупочной грыже?
Немедленно обратитесь к лечащему врачу вашего ребенка, если грыжа вашего ребенка:
• становится красной или резко обесцвечивается, бледнеет, синеет, отекает;
• ребенок плачет от боли, поджимает ножки, кричит и не дает трогать живот;
• возникают симптомы рвоты или появляется лихорадка.
Если вы видите опухоль возле пупка или в области паха вашего ребенка, обратитесь к врачу для осмотра малыша.
Можно ли лечить пупочную грыжу народными средствами?
Хотя существует много методов лечения, включая заговоры и заклеивание монетками, они не показали своей эффективности.
Пупочная грыжа у детей - симптомы и лечение
Что такое пупочная грыжа у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ганиевой Н. В., детского хирурга со стажем в 7 лет.
Над статьей доктора Ганиевой Н. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Пупочная грыжа — это дефект апоневроза передней брюшной стенки в области пупочного кольца [3] . Апоневрозом называют плотную оболочку из сухожилий, которая оплетает мускулатуру брюшины. Она соединяет мышцы с другими тканями, т. е. играет роль мышечного каркаса.
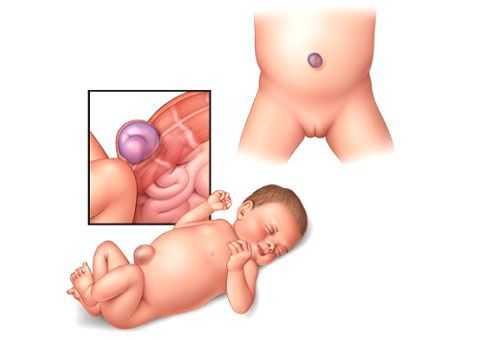
Чаще всего дефект апоневроза возникает у младенцев в первые полгода жизни. Это связано с неполным закрытием пупочного кольца, в частности его верхней половины, и анатомической близостью пупочной вены [12] .
Пупочная грыжа является самой актуальной проблемой, с которой сталкиваются детские хирурги. У детей до года она занимает первое место среди всех хирургических патологий. Несколько реже встречаются околопупочные, паховые грыжи и грыжи белой линии живота [2] .
Пупочная грыжа у детей встречаются в 20 % случаев. У недоношенных детей данная патология возникает чаще — в 33 % случаев. Это связано с незрелостью соединительной и мышечной ткани, в том числе апоневроза передней брюшной стенки.
Факторы формирования пупочной грыжи у ребёнка можно разделить на две большие группы:
- Врождённые (особенно актуальны у детей до года):
- наследственная предрасположенность к выраженной слабости соединительной ткани;
- неполноценное заращение пупочного кольца рубцово-соединительной тканью из-за толстой пупочной вены, у которой нет мышечной оболочки, вследствие чего она плохо сокращается и приводит к формированию дефекта апоневроза;
- повышенное внутрибрюшное давление при незавершённом заращении пупочного кольца, которое провоцирует выход брюшины, кишечных петель и сальника в область пупка;
- слабость брюшной фасции — оболочек, распределяющих нагрузку и направление движений в организме;
- незаращение пупочного кольца. Как правило, оно закрывается самостоятельно к 12-му месяцу жизни ребёнка. У 20 % детей пупочное кольцо не может закрыться из-за слабости соединительной ткани либо из-за сопутствующей неврологической патологии, такой как миотонический синдром — затруднённое расслабление мышц после их напряжения.
- Приобретённые (чаще встречаются у детей более старшего возраста):
- заболевания, возникшие в период заращения пупочного кольца, которые повышают внутрибрюшное давление, — кишечные колики , бронхит, пневмония , коклюш , долгий надрывистый кашель, дизентерия , дисбактериоз , функциональные (первичные) запоры , асцит, напряжение живота при мочеиспускании в случае фимоза[12] ;
- подъём животных или тяжёлых для ребёнка предметов;
- неустойчивое психоэмоциональное состояние ребёнка, которое сопровождается частыми криками и плачем [1] .
По статистике, к появлению пупочной грыжи предрасположены дети с такими патологиями, как:
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Явный симптом пупочной грыжи — выпячивание в области пупочного кольца с самого рождения. Многие родители путают его с "неправильно" перевязанным пупком. Отличительная особенность грыжи заключается в том, что выпячивание становится выраженнее во время крика, плача, кашля и физического напряжения ребёнка. В спокойном состоянии либо в положении лёжа выпячивание "прячется", погружаясь в брюшную полость.
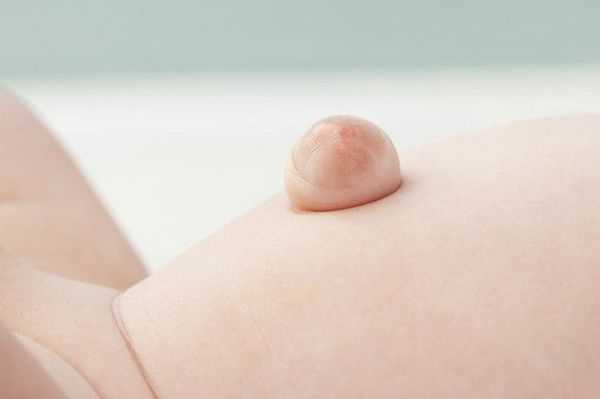
Грыжа, в зависимости от размеров и содержимого, может самостоятельно вправляться либо не менять своего положения при больших размерах.
Чаще всего диагноз "пупочная грыжа" выставляется сразу при рождении, что подразумевает врождённую причину формирования дефекта. Однако при воздействии факторов, которые увеличивают внутрибрюшное давление, пупочная грыжа может образоваться в любом возрасте. Локализуется она в типичном "слабом месте" — пупочном кольце.
Помимо самого грыжевого выпячивания, в его области может наблюдаться выраженная пигментация кожи [2] . Она обычно коричневого цвета. Возникает из-за рубцевания пупочной ранки, а также использования у новорождённых местных антисептиков: раствора бриллиантовой зелени 1 %, раствора фукорцина и др.
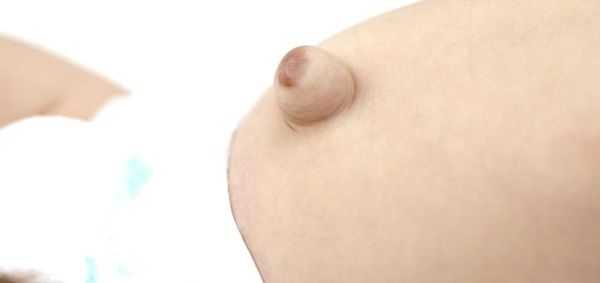
Размеры пупочной грыжи варьируются от 0,1 до 5,0 см в диаметре. Её объём может увеличиваться при регулярных запорах, криках ребёнка, кашле, частых ОРВИ , метеоризме (вздутии живота).
Если грыжа большая (более 3 см), то кожа над ней натягивается и истончается. Когда повышение внутрибрюшного давления становится выраженнее, в области грыжевого мешка проявляется капиллярная сеть.
Крайне редко пупочная грыжа сопровождается излишним беспокойством ребёнка и чувством дискомфорта. Грыжи больших размеров, как правило, вовсе не вызывают неприятных ощущений [1] . Чувство дискомфорта может возникнуть, только когда ребёнок чрезмерно активен, например, во время игр. Это может привести к небольшим защемлениям выпячивания.
Патогенез пупочной грыжи у детей
Патогенез связан с врождёнными причинами формирования грыжи.
В норме на 10-й неделе внутриутробного развития средняя кишка возвращается в брюшную полость, и происходит нормальное закрытие брюшной стенки и правильное формирование пуповины. Латеральные (противоположные) стенки туловища загибаются из соматоплевры внутрь . Это вызывает сужение желточно-кишечного перешейка, из которого в формируется желточный проток. Он соединяет кишечник эмбриона с желточным мешком, который во время внутриутробного развития участвовал в формировании капиллярной сети, первичных половых органов и выработке гормонов.
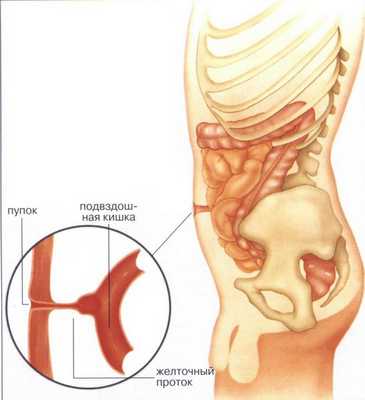
При рождении пуповина сразу отсекается и перевязывается, само пупочное кольцо пока остаётся расширенным. На пятый день после рождения ребёнка пупочный остаток отпадает, а пупочное кольцо затягивается рубцовой тканью — начинается стадия формирования пупочного рубца.
Если у новорождённого значительно выражен переход кожного покрова на остаток пуповины, возможно формирование "кожного пупка" — культи, которая представляет собой только косметический дефект в виде выпячивания пупа на 2,0-3,0 см. В отличие от пупочной грыжи в него не выпадает содержимое брюшины.
Анатомически пупочное кольцо ограничено:
- сбоку — прямыми мышцами;
- сзади — листком париетальной брюшины;
- спереди — кожей и апоневрозом.
В норме при рождении ребёнка пупочное кольцо представляет собой узкое отверстие, пропускающее только сосуды, питающие пуповину [2] . При дефекте апоневроза пупочного кольца в области пупка появляется грыжа. Под воздействием врождённых или приобретённых факторов, при которых повышается внутрибрюшное давление, происходит выпячивание брюшины через грыжевые ворота. При большом диаметре грыжевых ворот и выраженном внутрибрюшном давлении грыжевой мешок увеличивается. Он выходит под кожный покров и формирует грыжевое выпячивание с грыжевым содержимым (чаще всего, это петля кишечника).
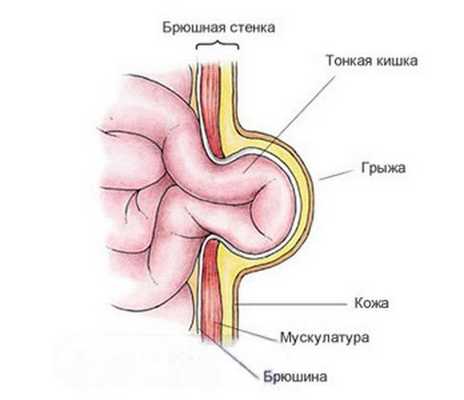
Классификация и стадии развития пупочной грыжи у детей
Пупочная грыжа бывает:
- истинной — округлый дефект апоневроза в верхней половине пупочного кольца;
- ложной ("кожный пупок") — переход кожи на пупочный остаток, представляющий лишь косметический дефект;
- параумбиликальной (околопупочной) — округлый или щелевидный дефект апоневроза вблизи пупочного кольца [3] .
Также пупочные грыжи можно классифицировать в соответствии с размером грыжевых ворот:
- Малая грыжа — визуально незаметное или небольшое грыжевое выпячивание. Чаще всего обнаруживается на приёме у детского хирурга во время пальпации. Диаметр дефекта апоневроза может варьироваться от 0,1 до 1,0 см.
- Большая грыжа — выраженное грыжевое выпячивание, легко вправляющееся в брюшную полость. Дефект апоневроза пупочного кольца достигает 1,0-3,0 см.
- Гигантская грыжа — ярко выраженное грыжевое выпячивание, которое самостоятельно не вправляется. Размеры дефекта могут достигать 3,0 см и более. Содержимым таких грыж могут стать петли кишечника и сальник. При наличии гигантского грыжевого дефекта в качестве исключения проводятся оперативные вмешательства с трёх лет (строго по показаниям).
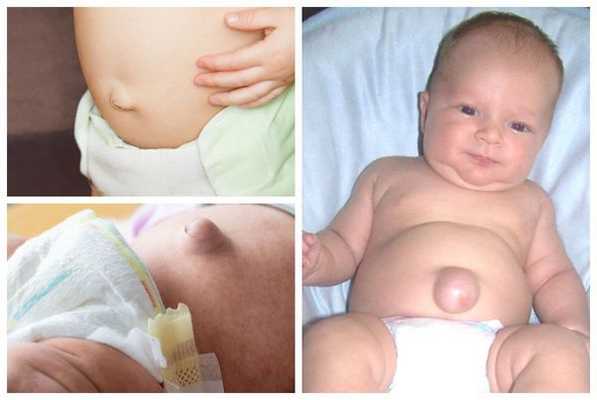
Чаще грыжевые ворота у новорождённых детей бывают 0,3-1,0 см. Также можно отметить взаимосвязь размеров пупочной грыжи с физиологическими особенностями детей: чем дольше и громче ребёнок плачет и кричит, чем выраженнее у него колики или другие факторы, увеличивающие внутрибрюшное давление, тем больше грыжевые ворота и грыжевое выпячивание.
Осложнения пупочной грыжи у детей
Ущемляется пупочная грыжа крайне редко (в отличии от паховой грыжи). Это состояние требует неотложной помощи и является поводом для обращения в приёмное отделение детской больницы для осмотра детским хирургом.
Ущемление пупочной грыжи подразумевает под собой плотное сжатие грыжевыми воротами петли кишечника. При этом нарушается кровообращение и страдает ущемлённая часть грыжевого мешка. Возникает острая гипоксия тканей и ущемлённого органа.
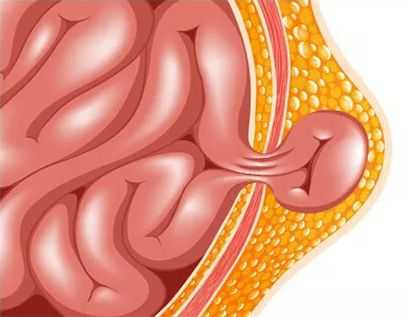
При ущемлении пупочной грыжи возникает клиническая картина ущемлённой кишечной непроходимости :
- выпячивание становится более выраженным, чем в обычном состоянии (в покое);
- пальпация грыжи приносит дискомфорт и болезненные ощущения ребёнку — он начинает активно двигаться и громко плакать;
- цвет кожи над выпячиванием может быть от розового до багрово-синюшного; всё зависит от времени ущемления: розовый цвет указывает на то, что ущемление возникло недавно, а более тёмные оттенки — на длительный процесс, который требует срочного оперативного вмешательства;
- возникают частые срыгивания, тошнота, рвота, вздутие живота, копростаз — отсутствие дефекации в течение нескольких дней.
Оперативное лечение производится в неотложном порядке, сразу по факту обращения родителей ребёнка в приёмное отделение и установления точного диагноза, т. е. в первые часы от момента поступления. При своевременном обращении к врачу (до 6 часов от момента ущемления) ущемлённые органы, как правило, удаётся спасти. Оперативное вмешательство менее трудоёмкое, а медицинская реабилитация для ребёнка происходит в более короткие сроки.
При более позднем обращении в больницу (после 6 часов от момента ущемления) формируется некроз ущемлённой части кишечника с последующим развитием перитониальной (воспалительной) реакции со стороны брюшины [4] . Такое состояние обычно требует оперативного удаления ущемлённой части кишечника или сальника.
Диагностика пупочной грыжи у детей
Преимущественным способом диагностики пупочной грыжи является пальпация пупочного кольца . Она не вызывает дополнительных трудностей и не доставляет ребёнку дискомфорт. Дополнительные методы исследования, как правило, не требуются [9] .
Во время пальпации пупочной грыжи детский хирург может:
- оценить диаметр грыжевых ворот;
- установить размер грыжи и наличие в нём содержимого — сальника и петли кишечника.
Всё это помогает врачу определиться с дальнейшей тактикой лечения, расписать план наблюдения и проконсультировать родителей ребёнка.
Врождённую грыжу у малыша родители могут обнаружить сами : после отпадения пуповины в области пупка остаётся выпячивание, которое особенно видно во время крика или плача ребёнка.
Необходимо отличить пупочную грыжу от грыжи белой линии живота, околопупочной грыжи, "кожного пупа", опухоли и липомы (жировика). При подозрении на "кожный пуп" пальпаторно не будет отмечаться грыжевого содержимого — лишь сформированный кожный "мешочек" плотно-эластической консистенции. Пальпация при этом безболезненна. При сравнении с доброкачественными образованиями (липомами) будет отмечаться чёткий ровный контур, умеренная болезненность при пальпации, плотно-эластическая консистенция с содержанием ячеистой структуры, которую можно определить также при ультразвуковом исследовании. Околопупочные грыжи и грыжи белой линии живота отличаются своей локализацией. Они, как правило, располагаются выше пупочного кольца.
Консервативное лечение
Применяется при небольших размерах грыжевого выпячивания (до 1,0 см в диаметре), когда есть высокая вероятность самоизлечения в процессе роста ребёнка (как правило, ближе к 2-3 годам жизни) за счёт укрепления передней брюшной стенки.
При выраженных грыжевых выпячиваниях и большом дефекте апоневроза у детей до пяти лет жизни, как правило, также проводится консервативное лечение. Оно предполагает:
- лечебные физические упражнения на мышцы передней брюшной стенки: поднимание ног ребёнка на 90°, "велосипед";
- укрепление брюшного пресса;
- ношение ортопедического бандажа;
- использование ватного шарика с лейкопластырной повязкой на пупочную область — накладывается минимум на четыре недели, при необходимости можно использовать повторно [12] ;
- занятия на ортопедическом фитболе;
- выкладывание ребёнка на живот за 15-20 минут до кормления;
- локальные массажные упражнения по ходу часовой стрелки на пупочное кольцо для стимуляции коллагеновых и эластических волокон апоневроза [5] .
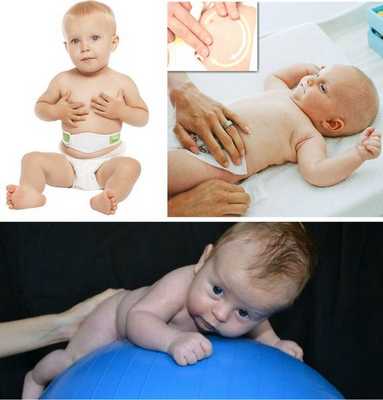
Питание, как правило, обычное, так как оно никаким образом не влияет на заболевание. Если у родителей есть возможность обращаться к врачу ЛФК — это огромный плюс. Однако чаще всего они самостоятельно занимаются с ребёнком дома.
Если до 3-5 лет пупочная грыжа не исчезла, увеличилась или ущемилась, то требуется операция.
Оперативное лечение
Грыжесечение по Шпиц и пластика пупочного кольца показаны всем детям с выраженным дефектом апоневроза (1,0 см и более). Они проводятся в плановом порядке с пятилетнего возраста. При гигантских размерах пупочной грыжи (3,0 см и более) оперативное лечение детям проводится с трёхлетнего возраста, также в плановом порядке.
До выявления показаний к операции нужно придерживаться консервативного лечения — носить специальные конструкции, делать упражнения и др. Если у ребёнка с врождённой грыжей в 5 см отмечается положительная динамика — уменьшение грыжи до 2,0 см, операция с трёх лет переносится до 5-летнего возраста. Но при этом родители должны беспрестанно заниматься с ребёнком консервативным лечением и раз в год наблюдаться у детского хирурга по месту жительства. Если динамики нет и грыжа так и осталась огромной, то в три года проводится плановая операция.
Оперативное лечение выполняется под общей анестезией. Переносят её все дети хорошо, без осложнений.
Технически операция проводится следующим образом:
- отступив на 1,0-2,0 см от основания грыжевого выпячивания, по нижней полуокружности пупочного кольца выполняется полулунный разрез длиной до 1,0-1,5 см;
- вместе с подкожно-жировой клетчаткой как тупым, так и острым методом отделяется лоскут, фиксирующий дальний отдел грыжевого мешка [6] ;
- ближе к средней части, в поперечном направлении, грыжевой мешок выделяется из окружающих тканей, берётся на зажимы и вскрывается;
- хирург осматривает содержимое грыжи и отправляет его в брюшную полость;
- "шейку" грыжевого мешка прошивают "край в край";
- остаточный грыжевой мешок над швом отсекается;
- ушивают дефект апоневроза пупочного кольца узловыми швами;
- кожный лоскут в области пупка фиксируется к апоневрозу дополнительным швом;
- выполняется контроль кровотечения с дальнейшим наложением послойных швов на рану, фиксация асептической повязкой [7] .
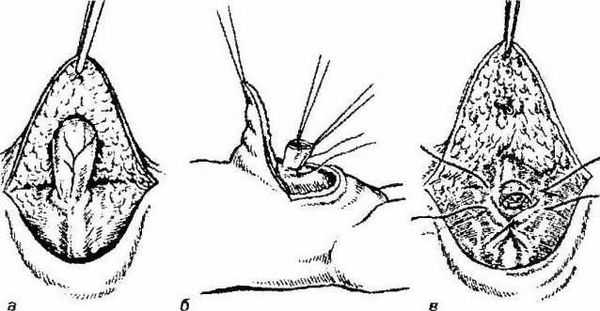
Послеоперационные рекомендации :
- домашний режим в течение 7-10 дней;
- гигиенический душ на пятые сутки после снятия швов;
- ежедневная обработка послеоперационной раны с раствором бриллиантовой зелени 1 %;
- ограничение физических нагрузок на 1-3 месяца.
Прогноз. Профилактика
При использовании консервативных методик лечения эффект зависит в большей степени от родителей, их заинтересованности в регулярном соблюдении тактики лечения. Как правило, в 85 % случаев консервативной терапии небольшой пупочной грыжи прогноз благоприятный. Без консервативного лечения небольшие грыжи, как правило, самостоятельно не проходят, за исключением совсем небольших грыж — до 0,5 см.
После проведённого оперативного лечения прогноз благоприятный в 99 % случаев. Линейный послеоперационный рубец достигает 1,0 см и практически не заметен. Операция детьми переносится без осложнений, относительно легко. Реабилитационный потенциал у ребёнка высокий.
Рецидивы пупочной грыжи практически не встречаются, за исключением детей с врождённой слабостью соединительной ткани — им требуется уделять больше внимания физическим нагрузкам и занятиям лечебной физкультурой.
Профилактические мероприятия направлены на лечение патологий, которые повышают внутрибрюшное давление — функциональные запоры , кишечные колики , бронхит, пневмония , коклюш , кашель, дизентерия , дисбактериоз , асцит, психоэмоциональная неустойчивость, сопровождающаяся криками и громким плачем. Также необходимо регулярно заниматься лечебной физкультурой. Она помогает укрепить апоневроз передней брюшной стенки [8] .
Пупочная грыжа у детей
Пупочная грыжа у детей - смещение внутренних органов (кишечника, большого сальника) за пределы передней брюшной стенки через пупочное кольцо. Пупочная грыжа у детей проявляется округлым или овальным выпячиванием в области пупка, увеличивающимся при натуживании; в редких случаях - ущемлением. Пупочная грыжа у детей распознается на основании осмотра; дополнительно могут выполняться УЗИ и рентгенография органов брюшной полости. Методы лечения пупочной грыжи у детей включают массаж передней брюшной стенки, ЛФК, наложение лейкопластырной повязки; в некоторых случаях - хирургической устранение грыжи.
Общие сведения
Пупочная грыжа у детей - грыжа передней брюшной стенки, при которой происходит выпячивание внутренних органов через расширение пупочного кольца. Пупочная грыжа встречается у каждого пятого доношенного и каждого третьего недоношенного ребенка, что позволяет считать данную патологию одной из наиболее распространенной в педиатрии и хирургии детского возраста. Среди общего количества грыж, встречающихся у детей (паховых, бедренных, вентральных, белой линии живота и др.), пупочные грыжи составляют 12-15%. Чаще всего пупочные грыжи встречаются у девочек и проявляются до 10-летнего возраста. В большинстве случаев пупочные грыжи у детей имеют небольшую величину; в редких случаях достигают значительных размеров и ущемляются.
В норме у новорожденных после отпадения пуповины пупочное кольцо смыкается, а отверстие облитерируется рубцово-соединительной тканью. У многих детей нижняя часть пупочного кольца, содержащая мочевой проток и пупочные артерии, сокращается хорошо, а верхняя, содержащая пупочную вену, не имеет мышечной оболочки и сокращается слабо. Важное участие в укреплении пупочного кольца принимают брюшные мышцы, обеспечивающие дополнительное стяжение отверстия. До тех пор, пока процессы облитерации пупочного кольца не завершены, любое повышение внутрибрюшного давления может спровоцировать выход брюшины, сальника и петель кишечника в околопупочное пространство. Таким образом, пупочная грыжа у детей формируется вследствие незаращения пупочного кольца и слабости брюшинной фасции.
В качестве основного фактора, приводящего к возникновению пупочной грыжи у детей, рассматривается наследственно обусловленная слабость брюшинной фасции. Так, при наличии в детстве у одного из родителей пупочной грыжи, риск ее возникновения у ребенка составляет 70%. Кроме этого, формированию пупочной грыжи способствуют различные заболевания детей, сопровождающиеся увеличением внутрибрюшного давления: коклюш, бронхит, пневмония, дизентерия, дисбактериоз, лактазная недостаточность, запоры, фимоз и др. Кашель или натуживание способствуют еще большему расширению пупочного кольца и увеличению выпячивания брюшины. При пупочных грыжах у детей в грыжевой мешок обычно входит сальник и тонкий кишечник.
Пупочные грыжи чаще встречаются у детей, рожденных раньше срока, страдающих синдромом Дауна, врожденным гипотиреозом, гипотрофией, рахитом, асцитом и другими заболеваниями, снижающими тонус мышц брюшной стенки.
Для удобства рассмотрения целесообразно выделить эмбриональные пупочные грыжи (грыжи пупочного канатика) и постнатальные пупочные грыжи. Каждая из этих разновидностей пупочных грыж у детей отличается своими анатомическими и клиническими особенностями, показаниями к хирургическому лечению.
Эмбриональные пупочные грыжи (грыжи пуповины)
Формирование эмбриональной пупочной грыжи происходит еще в раннем эмбриогенезе. Данный вид грыжи у детей фактически представляет собой эвентрацию органов брюшной полости вследствие недоразвития передней брюшной стенки. Эмбриональные грыжи редки; встречаются примерно в 2 случаях на 7000 родов.
Эмбриональной пупочной грыже у детей обычно сопутствует расщепление грудины, дефекты диафрагмы, врожденные пороки сердца (тетрада Фалло), недоразвитие лонного сочленения, эктопия мочевого пузыря, расщелины лица («заячья губа» и «волчья пасть»), врожденная кишечная непроходимость, дивертикул Меккеля, киста урахуса, атрезия ануса и др.
При осмотре ребенка сразу после рождения видны расположенные вне брюшной полости и просвечивающие через прозрачную оболочку петли кишечника и печень. В процессе родового акта или в первые часы жизни ребенка легко может произойти разрыв тонкой оболочки, покрывающей эмбриональную пупочную грыжу. В этом случае присоединение инфекции и последующее нагноение вызывают развитие перитонита, от которого дети погибают, как правило, на третьи сутки жизни. Другими частыми причинами гибели новорожденных с эмбриональной пупочной грыжей служат пневмония и сепсис. В большинстве случаев дети с такими тяжелыми пороками нежизнеспособны.
Грыжи пупочного канатика (зародышевые или пуповинные грыжи у детей, омфалоцеле) формируются на 3-м месяце внутриутробного развития вследствие задержки развития брюшины. Грыжи пупочного канатика встречаются с частотой 1:3000-5000 родов.
Грыжа пупочного канатика покрыта трехслойной оболочкой, состоящей из амниона, вартонова студня и брюшины. Грыжевое выпячивание, включающее петли кишечника и часть печени, переходит на пупочный канатик, увеличивается при плаче ребенка. Размеры зародышевой грыжи могут варьировать от небольших (до 5 см) до гигантских (более 10 см).
Наиболее тяжелым осложнением грыжи пупочного канатика является разрыв оболочек грыжевого мешка, что может повлечь за собой выпадение внутренностей и последующее развитие перитонита. Детям с пуповинной грыжей показано срочное хирургическое вмешательство в первые часы после рождения. Летальность при данном врожденном дефекте составляет 20-60%.
Постнатальные пупочные грыжи у детей
Постнатальные пупочные грыжи у детей чаще всего проявляются в первые 2-3 месяца или на первом году жизни. Основным, а иногда и единственным проявлением пупочной грыжи у детей служит наличие в области пупка округлого или овального выпячивания, которое увеличивается при напряжении ребенка (плаче, натуживании, кашле) и уменьшается либо исчезает в положении лежа. Грыжевое выпячивание покрыто кожей, иногда с признаками пигментации. В большинстве случаев пупочная грыжа у детей не вызывает беспокойства и дискомфортных ощущений. Однако при больших грыжевых дефектах старшие дети могут жаловаться на коликообразные боли в животе, тошноту, запоры, болезненность в области выпячивания.
Ущемление пупочной грыжи у детей возникает относительно редко. В том случае, когда происходит странгуляция части кишечника, отмечается невправляемость грыжи, увеличение в размерах и изменение цвета кожи грыжевого выпячивания, тошнота и рвота, вздутие живота, выраженные болевые ощущения. Ущемление пупочной грыжи у детей может привести к механической кишечной непроходимости и некрозу части кишечника.
Обычно наличие пупочной грыжи у детей устанавливается педиатром или детским хирургом при профилактическом осмотре ребенка в первые месяцы жизни. В этом случае при пальпации живота определяется расширение пупочного кольца. При подъеме головы и туловища хорошо контурируется расхождение прямых мышц живота и грыжевое выпячивание.
Дополнительные обследования детям с пупочной грыжей обычно проводятся, если встает вопрос о хирургическом лечении патологии. В этом случае может потребоваться выполнение УЗИ органов брюшной полости, обзорной рентгенографии брюшной полости, рентгенографии пассажа бария по тонкому кишечнику, герниографии.
Эмбриональные пупочные грыжи у детей необходимо выявлять еще в антенатальном периоде с помощью акушерского УЗИ. Также важно проводить дифференциальную диагностику между омфалоцеле и гастрошизисом (экстраумбиликальным расщеплением брюшной стенки).
Поскольку пупочные грыжи у детей в подавляющем большинстве случаев склонны к самостоятельному излечению, в их отношении обоснована выжидательная тактика. Самоликвидации грыжи способствуют мероприятия, направленные на укрепление передней брюшной стенки: выкладывание ребенка на животик, массаж, ЛФК, плавание. Консервативное лечение пупочной грыжи у детей может включать наложение лейкопластырной повязки и ношение бандажа, которые механически закрывают дефект. Обычно при диаметре пупочного кольца не превышающем 1,5 см, грыжи у детей исчезают самостоятельно к 5-7-летнему возрасту.
Показаниями к оперативному лечению пупочной грыжи у детей служат ее большие размеры, расстройства пищеварения, отсутствие спонтанного излечения в дошкольном возрасте, ущемление грыжи. В процессе герниопластики производится возвращение содержимого в брюшную полость, иссечение грыжевого мешка, ушивание и укрепление грыжевых ворот. Операция грыжесечения у детей продолжается не более 30 минут и сопровождается хорошим косметическим результатом. Как правило, после нескольких часов наблюдения в клинике ребенок может вернуться домой.
Ущемление пупочной грыжи у детей диктует необходимость резекции некротизированного участка тонкой кишки с последующим восстановлением ее целостности.
Прогноз и профилактика пупочной грыжи у детей
При эмбриональных грыжах, сочетающихся с множественными пороками развития, прогноз выживаемости неблагоприятный. Постнатальные пупочные грыжи у детей ликвидируются самостоятельно или с помощью хирургического лечения. Рецидивы пупочной грыжи у детей маловероятны.
Самоизлечению пупочной грыжи у детей способствует правильное физическое развитие ребенка, достаточная двигательная активность, нормализация деятельности кишечника, лечение сопутствующих заболеваний, сопровождающихся повышением внутрибрюшного давления. Для своевременного выявления пупочной грыжи важное значение имеет диспансеризация детей.
Читайте также:
