Открытый боталлов проток. Диагностика открытого боталлова протока.
Добавил пользователь Cypher Обновлено: 28.01.2026
Артериальный проток - проток, обеспечивающий в антенатальной жизни фетальную циркуляцию крови. У доношенных новорожденных функциональное закрытие артериального протока происходит в первые 10-15 часов после рождения, анатомическое - в течение 2-3 недель Типичная локализация - с левой стороны аорты. Начинается от места соединения перешейка аорты с нисходящей аортой, впадает в области бифуркации у устья левой легочной артерии. Возможны другие варианты расположения ОАП. как правило, сочетающиеся с различными пороками развития ССС.
ВВОДНАЯ ЧАСТЬ
Название протокола: Открытый артериальный проток
Код (-ы) МКБ:
| МКБ-10 | |
| Код | Название |
| Q25.0 | Открытый артериальный проток |
Дата разработки / пересмотра протокола: 2013 год (пересмотр в 2018 г.)
Сокращения, используемые в протоколе:
| АлТ | - | аланинаминотрансфераза |
| АсТ | - | аспартатаминотрансфераза |
| ВПС | - | врожденные пороки сердца |
| ДМЖП | - | дефект межжелудочковой перегородки |
| ИВЛ | - | искуственная вентиляция легких |
| ИК | - | искусственное кровообращение |
| ИФА | - | Иммуноферментный анализ |
| КТ | - | компьютерная томография |
| ЛГ | - | легочная гипертензия |
| ЛОР | - | оториноларинголог |
| МРТ | - | магнитно-резонансная томография |
| ОАП | - | открытый артериальный проток |
| ОАС | - | общий артериальный ствол |
| СН | - | сердечная недостаточность |
| ССС | - | сердечно-сосудистая система |
| ЦМВ | - | цитомегаловирус |
| ЭКГ | - | электрокардиограмма |
| ЭхоКГ | - | эхокардиография |
| PVR | - | pulmonary vascular resistance |
| SVR | - | systemic vascular resistance |
Пользователи протокола: детские кардиохирурги, детские кардиологи, интервенционные кардиологи, неонатологи, педиатры.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
- тип А - наиболее узким местом протока является его легочная часть, имеется хорошо дифференцированная аортальная ампула;
- тип В - короткий проток, наиболее узкий в аортальной части;
- тип С - тубулярное строение протока без сужения;
- тип D - проток имеет множественные сужения;
- тип Е - трудноопределяемая конфигурация удлиненного конического вида со стенозированной частью.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы и анамнез:
Для младенцев с ОАП характерно: одышка, тахикардия, тахипное, гипотрофия, низкая прибавка в весе.
У детей старшего возраста превалирует наличие одышки при физической нагрузке, отставание в физическом развитии, частые респираторные заболевания.
Клиника ОАП зависит от размера ОАП, возраста ребенка и легочного сосудистого сопротивления.
Таблица 1 - Клинические симптомы ОАП
- симптоматическое течение обусловлено объемом лево-правого шунтирования и увеличением легочного сосудистого сопротивления.
- характерны признаки сердечной недостаточности (одышка, отставание в соматическом развитии).
- частые инфекции нижних дыхательных путей и ателектазы.
Физикальное обследование:
Внешний осмотр: усиленный сердечный толчок, систолическое дрожание по верхнему краю грудины слева, высокий и частый пульс.
Аускультация: второй тон нормальный или усилен над областью легочной артерии при развитии легочной гипертензии. Систолодиастолический «машинный» шум с максимальным усилением слева в подключичной области и по верхнему краю грудины. Нарастающий систолический шум в 3 точке (характерен для новорожденных и при развитии легочной гипертензии).
Лабораторные исследования: NT-proBNP: повышенный уровень натрийуретического пропептида при наличии симптомов сердечной недостаточности.
- ЭКГ: у старших пациентов может встречаться гипертрофия левых отделов, при большом ОАП возможна сочетанная гипертрофия обоих отделов сердца, при развитии ЛГ признаки гипертрофии правых отделов сердца.
- Обзорная рентгенография органов грудной клетки: кардиомегалия и обогащение легочного сосудистого рисунка, при развитии ЛГ нормальные размеры сердца с выбуханием легочной дуги.
- Эхокардиография (трансторакальная и чрезпищеводная): визуализация ОАП и сочетанных аномалий, цветное допплеровское исследование позволяет определить диаметр и направление шунта, увеличение левых отделов сердца и относительная митральная недостаточность («митрализация» порока) - косвенные признаки ОАП.
- КТ-ангиография/МРТ грудной аорты- по показаниям.
- Катетеризация полостей сердца - по показаниям: у младенцев выполняют крайне редко, у старших пациентов используют как одномоментную диагностическую и лечебную процедуру для установки окклюдера.
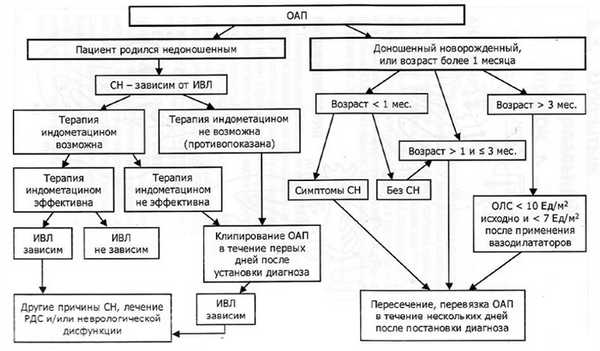
Диагностический алгоритм [4]:
- Исследование на возбудителя сальмонеллеза, дизентерии, брюшного тифа
- Исследование кала на яйца гельминтов
- Мазок из зева на патфлору
- Микрореакция или реакция Вассермана (RW)
- HBsAg, антител к гепатиту В, С (ИФА)
- Исследование крови на ВИЧ
- Общий анализ мочи
- Общий анализ крови (6 параметров)
- Определение общего белка, глюкозы, креатинина, мочевины, АлТ, АсТ, билирубина - по показаниям
- ТТГ, Т3, Т4 - при синдроме Дауна (трисомия по 21 хромосоме)
- Рентгенография органов грудной клетки в одной проекции
- Эхокардиография
- ЭКГ
- Консультация детского ЛОР-врача для исключения очагов хронической инфекции
- Консультация детского стоматолога для исключения очагов хронической инфекции
- Консультация детского кардиолога для уточнения диагноза и назначения консервативной терапии
- Исследование на возбудителя сальмонеллеза, дизентерии, брюшного тифа
- Исследование кала на яйца гельминтов
- Микрореакция или реакция Вассермана (RW)
- Флюорография
- Общий анализ мочи
- Общий анализ крови
- Биохимический анализ крови (определение общего белка, глюкозы, электролитов, АлТ, АсТ, С-реактивного белка, мочевины, креатинина, билирубина)
- Коагулограмма (протромбиновое время, фибриноген, фибриноген, МНО, АЧТВ, агрегация тромбоцитов)
- Определение группы крови и резус - фактора
- Микробиологическое исследование (мазок из зева), чувствительность к антибиотикам
- ЭКГ
- Эхокардиография (трансторакальная)
- Обзорная рентгенография органов грудной клетки
| Исследование | Показания |
| ПЦР на гепатиты В,С | Перед переливанием крови |
| ИФА, ПЦР на внутриутробные инфекции (хламидиоз, вирус Эбштейн-Барра, Вирус простого герпеса, токсоплазмоз) | Наличие хронического лейкоцитоза, субфебрилитета |
| ПЦР на ЦМВ (кровь, моча,слюна) количественным методом | Наличие хронического лейкоцитоза, субфебрилитета |
| Pro-BNP (натрийуретический пропептид) | Объективизация наличия сердечной недостаточности при спорной ситуации |
| КЩС | Контроль лечения сердечной недостаточности |
| Кровь на стерильность и гемокультуру | При подозрении на септицемию |
| Кал на дисбактериоз | При кишечных расстройствах и риске транслокации патогенной флоры |
| ТТГ, Т3, Т4 | У пациентов с болезнью Дауна при клиническом подозрении на гипотиреоз |
| Исследование | Показания |
| Эхокардиография (чрезпищеводная) | Уточнение анатомии ОАП для определения способа оперативного лечения |
| Мультислайсная КТ-ангиография | Для исключения сосудистого кольца, уточнения анатомии порока |
| Холтеровское мониторирование | При наличии нарушений ритма сердца по данным ЭКГ |
| Катетеризация полостей сердца | Определение критериев операбельности, уточнение анатомии ВПС |
| МРТ | Уточнение анатомии ОАП для определения способа оперативного лечения |
| УЗИ органов брюшной полости, забрюшинного пространства, плевральной полости | Для исключения патологии органов брюшной полости, почек, определения наличия плевральных выпотов |
| Нейросонография | У младенцев при наличии патологии ЦНС для определения противопоказаний к искусственному кровообращению |
| КТ головы | При наличии патологии ЦНС для определения противопоказаний к искусственному кровообращению |
| КТ грудного сегмента | При наличии хронических заболеваний легких для определения противопоказаний к хирургическому лечению |
| ФГДС | При наличии клиники гастрита, язвы желудка для определения противопоказаний к хирургическому лечению |
Дифференциальный диагноз
Основным диагностическим методом верификации ОАП является трансторакальная эхокардиография. Этот же метод исследования является основным для проведения дифференциального диагноза между приведенными ниже клиническими диагнозами. Для уточнения диагноза по показаниям следует проводить чрезпищеводную эхокардиографию, КТ-ангиографию, МРТ сердца, катетеризацию полостей сердца.
Закрытие открытого артериального протока
Закрытие открытого артериального протока - хирургическая ликвидация необлитерированного соустья между легочной артерией и аортой лигатурным методом. Устранение открытого артериального протока выполняется трансторакальным доступом без выключения сердца из системы кровообращения. Техника операции на открытом артериальном протоке может заключаться в его перевязке с дополнительным прошиванием между двумя лигатурами, клипировании соустья или пересечении дефекта между двумя зажимами с раздельным ушиванием легочного и аортального концов. Перевязку артериального протока у детей предпочтительнее производить до 3-5-летнего возраста.
Эндоваскулярное закрытие открытого артериального протока - малоинвазивное хирургическое вмешательство, в ходе которого в не закрывшийся проток между аортой и легочной артерией устанавливают устройство для прекращения кровотока. Операцию осуществляют путем катетеризации бедренных сосудов в условиях рентгеноперационной. Катетеры проводят в область Боталлова протока, оценивают его форму и размеры и с учетом этого подбирают окклюзирующее устройство. При небольшом диаметре протока используют спирали, при значительном - окклюдеры. В последующем происходит эндотелизация протеза. Сброс крови через открытый артериальный проток обычно прекращается сразу после вмешательства, реже - после эндотелизации окллюдера или спирали.
Открытый артериальный проток
МКБ-10

Общие сведения
Открытый артериальный (Боталлов) проток - незаращение добавочного сосуда, соединяющего аорту и легочную артерию, который продолжает функционировать после истечения срока его облитерации. Артериальный проток (dustus arteriosus) является необходимой анатомической структурой в системе эмбрионального кровообращения. Однако после рождения, в связи с появлением легочного дыхания, необходимость в артериальном протоке исчезает, он перестает функционировать и постепенно закрывается. В норме функционирование протока прекращается в первые 15-20 часов после рождения, полное анатомическое закрытие продолжается от 2 до 8 недель.
В кардиологии открытый артериальный проток составляет 9,8% среди всех врожденных пороков сердца и в 2 раза чаще диагностируется у женщин. Открытый артериальный проток встречается как в изолированной форме, так и в сочетании с другими аномалиями сердца и сосудов (5-10%):
- стенозом устья аорты;
- стенозом и атрезией легочных артерий;
- открытым атриовентирикулярным каналом;
- ДМЖП, ДМПП и др.
При пороках сердца с дуктус-зависимым кровообращением (транспозиции магистральных артерий, крайней форме тетрады Фалло, перерыве дуги аорты, критическом легочном или аортальном стенозе, синдроме гипоплазии левого желудочка) открытый артериальный проток является жизненно необходимой сопутствующей коммуникацией.

Причины
Открытый артериальный проток обычно встречается у недоношенных детей и крайне редко у детей, рожденных в срок. У недоношенных новорожденных с массой менее 1750 г частота открытого артериального протока составляет 30-40 %, у детей, чья масса при рождении не превышает 1000г, - 80%. Нередко у таких детей обнаруживаются врожденные аномалии развития ЖКТ и мочеполовой системы. Незаращение фетальной коммуникации у недоношенных в постнатальном периоде связано с синдромом дыхательных расстройств, асфиксией в родах, стойким метаболическим ацидозом, длительной оксигенотерапией высокими концентрациями кислорода, избыточной инфузионной терапией.
У доношенных детей открытый артериальный проток намного чаще встречается в высокогорных районах. В некоторых случаях его незаращение вызвано патологией самого протока. Довольно часто открытый артериальный проток является наследуемой сердечной аномалией. Артериальный проток может оставаться открытым у детей, чьи матери перенесли краснуху в I триместре беременности.
Таким образом, факторами риска открытого артериального протока являются преждевременные роды и недоношенность, семейный анамнез, наличие других ВПС, инфекционные и соматические заболевания беременной.
Особенности гемодинамики при открытом артериальном протоке
Открытый артериальный проток расположен в верхнем этаже переднего средостения; он берет начало от дуги аорты на уровне левой подключичной артерии и впадает в легочный ствол в месте его бифуркации и частично в левую легочную артерию; иногда встречается правосторонний или двусторонний артериальный проток. Боталлов проток может иметь цилиндрическую, конусовидную, окончатую, аневризматическую форму; его длина составляет 3-25 мм, ширина - 3-15 мм.
Артериальный проток и открытое овальное окно - необходимые физиологические компоненты фетального кровообращения. У плода кровь из правого желудочка поступает в легочную артерию, а оттуда (поскольку легкие не функционируют) через артериальный проток - в нисходящую аорту. Сразу после рождения, с первым самостоятельным вдохом новорожденного, легочное сопротивление падает, а давление в аорте поднимается, приводя к развитию сброса крови из аорты в легочную артерию. Включение легочного дыхания способствует спазму протока за счет сокращения его гладкомышечной стенки. Функциональное закрытие артериального протока у доношенных детей происходит в течение 15-20 ч после рождения. Однако полная анатомическая облитерация Боталлова протока наступает к 2-8 неделе внеутробной жизни.
Об открытом артериальном протоке говорят в том случае, если его функционирование не прекращается спустя 2 недели после рождения. Открытый артериальный проток относится к порокам бледного типа, поскольку при нем происходит сброс оксигенированной крови из аорты в легочную артерию. Артерио-венозный сброс обусловливает поступление дополнительных объемов крови в легкие, переполнение легочного сосудистого русла и развитие легочной гипертензии. Повышенная объемная нагрузка на левые отделы сердца приводит к их гипертрофии и дилатации.
Классификация открытого артериального протока
С учетом уровня давления в легочной артерии выделяют 4 степени порока:
- Давление в ЛА в систолу не превышает 40% от артериального;
- Умеренная легочная гипертензия; давление в ЛА составляет 40-75% от артериального;
- Выраженная легочная гипертензия; давление в ЛА более 75% от артериального; лево-правый сброс крови сохраняется;
- Тяжелая степень легочной гипертензии; давление в ЛА равняется или превышает системное, что приводит к возникновению право-левого сброса крови.
В естественном течении открытого артериального протока прослеживаются 3 стадии:
- I - стадия первичной адаптации (первые 2-3 года жизни ребенка). Характеризуется клинической манифестацией открытого артериального протока; нередко сопровождается развитием критических состояний, которые в 20% случаев заканчиваются летальным исходом без своевременной кардиохирургической помощи.
- II - стадия относительной компенсации (от 2-3 лет до 20 лет). Характеризуется развитием и длительным существованием гиперволемии малого круга, относительного стеноза левого атрио-вентрикулярного отверстия, систолической перегрузки правого желудочка.
- III - стадия склеротических изменений легочных сосудов. Дальнейшее естественное течение открытого артериального протока сопровождается перестройкой легочных капилляров и артериол с развитием в них необратимых склеротических изменений. На этой стадии клинические проявления открытого артериального протока постепенно вытесняются симптомами легочной гипертензии.
Симптомы открытого артериального протока
Клиническое течение открытого артериального протока варьирует от бессимптомного до крайне тяжелого. Открытый артериальный проток малого диаметра, не приводящий к нарушению гемодинамики, может длительное время оставаться нераспознанным. И, напротив, наличие широкого артериального протока обусловливает бурное развитие симптоматики уже в первые дни и месяцы жизни ребенка.
Первыми признаками порока могут служить постоянная бледность кожных покровов, преходящий цианоз при сосании, крике, натуживании; дефицит массы тела, отставание в моторном развитии. Дети с открытым артериальным протоком склонны к частым заболеваниям бронхитами, пневмониями. При физической активности развивается одышка, утомляемость, тахикардия, неритмичность сердцебиения.
Прогрессирование порока и ухудшение самочувствия может происходить в пубертатный период, после родов, в связи со значительными физическими перегрузками. При этом цианоз становится постоянным, что свидетельствует о развитии веноартериального сброса и нарастании сердечной недостаточности.
Осложнениями открытого артериального протока могут служить бактериальный эндокардит, аневризма протока и ее разрыв. Средняя продолжительность жизни при естественном течении протока составляет 25 лет. Спонтанная облитерация и закрытие открытого артериального протока происходит крайне редко.
Диагностика открытого артериального протока
При осмотре пациента с открытым артериальным протоком нередко выявляется деформация грудной клетки (сердечный горб), усиленная пульсация в проекции верхушки сердца. Основным аускультативным признаком открытого артериального протока служит грубый систоло-диастолический шум с «машинным» компонентом во II межреберье слева.
Обязательный минимум исследований при открытом артериальном протоке включает рентгенографию грудной клетки, ЭКГ, фонокардиографию, УЗИ сердца. Рентгенологически выявляется кардиомегалия за счет увеличения размеров левого желудочка, выбухание дуги легочной артерии, усиление легочного рисунка, пульсация корней легких. ЭКГ-признаки открытого артериального протока включают указания на гипертрофию и перегрузку левого желудочка; при легочной гипертензии - на гипертрофию и перегрузку правого желудочка. С помощью ЭхоКГ определяются косвенные признаки порока, производится непосредственная визуализация открытого артериального протока, измеряются его размеры.
К проведению аортографии, зондирования правых отделов сердца, МСКТ и МРТ сердца прибегают при высокой легочной гипертензии и сочетании открытого артериального порока с другими аномалиями сердца. Дифференциальную диагностику открытого артериального протока следует проводить с дефектом аортолегочной перегородки, общим артериальным стволом, аневризмой синуса Вальсальвы, аортальной недостаточностью и артериовенозным свищом.
Лечение открытого артериального протока
У недоношенных детей применяется консервативное ведение открытого артериального протока. Оно предполагает введение ингибиторов синтеза простагландина (индометацина) с целью стимуляции самостоятельной облитерации протока. При отсутствии эффекта от 3-кратного повторения медикаментозного курса у детей старше 3-х недель показано хирургическое закрытие протока.
В детской кардиохирургии при открытом артериальном протоке используются открытые и эндоваскулярные операции. Открытые вмешательства могут включать перевязку открытого артериального протока, его клипирование сосудистыми клипсами, пересечение протока с ушиванием легочного и аортального концов. Альтернативными методами закрытия открытого артериального протока являются его клипирование в процессе торакоскопии и катетерная эндоваскулярная окклюзия (эмболизация) специальными спиралями.
Прогноз и профилактика открытого артериального протока
Открытый артериальный проток даже небольших размеров сопряжен с повышенным риском преждевременной смерти, поскольку ведет к снижению компенсаторных резервов миокарда и легочных сосудов, присоединением серьезных осложнений. Больные, перенесшие хирургическое закрытие протока, имеют лучшие показатели гемодинамики и большую продолжительность жизни. Послеоперационная летальность низка.
Для уменьшения вероятности рождения ребенка с открытым артериальным протоком необходимо исключить все возможные риск-факторы: курение, алкоголь, прием лекарственных препаратов, стрессы, контакты с инфекционными больными и пр. При наличии ВПС у близких родственников на этапе планирования беременности необходима консультация генетика.
Открытый артериальный проток у недоношенных детей
Одной из патологий, усугубляющих тяжесть состояния недоношенных детей, является функционирование открытого артериального протока (ОАП) с шунтированием крови из аорты в легочную артерию, сопровождающееся переполнением сосудов малого круга кровообращения и обеднением большого круга. Частота встречаемости гемодинамически значимого ОАП находится в обратной зависимости от гестационного возраста. Частота ОАП у новорожденных с ОНМТ составляет от 50% до 70% [1].
Функционирование артериального протока является основным компонентом фетального кровообращения, осуществляющим связь между легочной артерией и аортой в условиях, когда легкие ребенка не функционируют, а органом газообмена является плацента. Направление тока крови по протоку определяется высоким сопротивлением сосудов легких и низким сопротивлением сосудов плаценты. Кровь направляется справа налево - из легочной артерии в аорту.
После рождения, после перевязки пуповины и первого вдоха, происходит падение давления в легочных сосудах и увеличение системного сосудистого сопротивления, в результате чего меняется направление тока крови по протоку на обратное - слева направо - из аорты в легочную артерию.
При этом артериальный проток под действием кислорода спазмируется, но его немедленного закрытия не происходит. У большинства новорожденных артериальный проток функционирует в течение 12-72 часов с преимущественно лево-правым сбросом, но гемодинамического значения это не имеет. Целый ряд механизмов, к которым в том числе относятся утолщение интимы и спазмирование сосуда, приводят к функциональному его закрытию. В дальнейшем в связи с прекращением тока крови по протоку закрываются сосуды, кровоснабжающие мышечную стенку, ишемия приводит к апоптозу клеток гладкомышечной оболочки сосуда. Процесс анатомического закрытия и превращения протока в артериальную связку занимает несколько месяцев.
Обычно закрытие протока происходит в течение первых 24-48 часов жизни вне зависимости от гестационного возраста. В тоже время у новорожденных с очень низкой и, особенно у детей с экстремально низкой массой тела, часто наблюдается нарушение механизмов закрытия артериального протока. Даже в случае, если после рождения происходит функциональное закрытие сосуда, у этой категории детей редко достигается этап глубокой ишемии мышечной стенки протока, что создает предпосылки для его повторных открытий.
Случаи, при которых функционирование артериального протока сопровождается значительными (подтвержденными эхокардиографически) нарушениями гемодинамического статуса обозначаются как гемодинамически значимый открытый артериальный проток.
Гемодинамический значимый открытый артериальный проток (ГЗОАП) - функционирование фетальной коммуникации (АП), как причина гемодинамических нарушений и прогрессирования недостаточности кровообращения.
Категория пациентов: новорожденные (включая доношенных, переношенных и недоношенных), дети раннего возраста от 0 до 2-х месяцев.
Пользователи протокола: неонатологи, анестезиологи-реаниматологи (детский) педиатры, скорая и неотложная медицинская помощь, кардиологи, кардиохирурги, врачи общей практики.
Частота
Число случаев клинически выраженного функционирующего АП увеличивается пропорционально уменьшению гестационного возраста и часто связано с наличием заболеваний легких:
• Применение оксида азота.
• синдром гиповолемии малого круга кровообращения (тахипноэ, цианоз, частые апноэ, на рентгенограмме - диффузное усиление легочного рисунка, подчеркнутость междолевой плевры, кардиомегалия);
• при длительно функционирующем АП развивается застойная сердечная недостаточность (тахикардия, гепатомегалия).
II.МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: нет.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
• повышенный переход жидкости и белка в интерстициальное пространство легких, компенсирующийся вначале активацией лимфодренажа;
• позже возникает интерстициальный отек легких со снижением их растяжимости, что способствует развитию бронхо-легочной дисплазии.
• нарушение функции желудочно-кишечного тракта, нарастание «остаточных объемов» в желудке, опасность развития нэк;
• нарушается перфузия головного мозга (ишемическая энцефалопатия).
• олигоурия или анурия. Адекватный объем мочи не всегда означает наличие нормального функционирования почек.
• гипертрофия левого и правого желудочков, иногда гипертрофия левого предсердия (при средних и больших ОАП);
Рентгенография органов грудной клетки - диффузное усиление легочного рисунка, подчеркнутость междолевой плевры, кардиомегалия.
• фазовый анализ систолы, а также состояние клапанов и камер сердца, полых и легочных вен, легочной артерии и аорты.
У детей с ЭНМТ должна проводиться не позднее 6 часов жизни, с последующим контролем не реже, чем через 24-48 часов.
Доплерсонография с цветным отображением потоков - наиболее информативная методика для диагностики шунтирования крови через поток слева направо. Данное исследование позволяет оценить:
• при обструктивных поражениях позволяет оценить турбулентность потока и пиковые градиенты давления.
Вопрос о начале специфической терапии ОАП решается после комплексного эхо-кардиографического исследования, проведенного детским кардиологом.
При противопоказании к консервативному лечению или при его неэффективности вопрос о легировании ОАП в условиях кардиохирургического отделения решается совместно с детским кардиохирургом.
• Провести ИВЛ в течение 5-10 минут через эндотрахеальную трубку или лицевую маску с частотой дыхания 70-90 в 1 минуту;
• Гипероксидная проба на дифференцированную оксигенацию (определение функционирования ОАП). Дыхание 100% кислородом в течение 10 минут, с целью сравнения предуктальной и постуктальной оксигенации крови.
Лечение
Цель лечения: Закрытие ОАП в течение первых 7-10 суток жизни (функциональное и/или хирургическое) во избежание развития хронической патологии - недостаточности кровообращения, развития бронхолегочной дисплазии, ретинопатия, НЭК, а также перивентрикулярной лейкомаляции.
• привлечение матери к уходу за новорожденным.
При проведении интенсивной терапии у новорожденных с ОАП до его медикаментозного или хирургического закрытия необходимо соблюдать следующие принципы:
• Использование растворов гемодинамического действия в первые дни жизни у новорожденных с артериальной гипотензией и ОАП должно быть ограничено, так как это может стать причиной прогрессирования недостаточности кровообращения и развития отека легких. При отсутствии четких данных, свидетельствующих о наличии у ребенка гиповолемии, препаратом выбора является дофамин с подбором дозы путем титрования.
• Рутинное назначение инотропных и вазопрессорных препаратов у новорожденных с ОАП нецелесообразно, так как в ряде случаев избыточная адренергическая стимуляция может стать причиной увеличения лево-правого шунтирования крови.
• При проведении респираторной поддержки следует избегать гипероксии, которая может привести к уменьшению сосудистого сопротивления в системе малого круга кровообращения и стать причиной гиперволемии и отека легких.
• Назначение сердечных гликозидов целесообразно только при наличии четких признаков застойной сердечной недостаточности при длительном функционировании АП.
• Дотация жидкости должна проводиться в режиме нормогидротации, так как ограничение жидкости, незначительно уменьшая воды в системе малого круга кровообращения, может стать причиной малого сердечного выброса и снижения системной тканевой перфузии.
• Назначение диуретиков в первую неделю жизни не рекомендуется, так как может привести к увеличению концентрации простагландина Е2 в крови.
• Точный баланс жидкости. Не допускать дефицита жидкости. V <100 мл/кг/сути>24-48 часов. Дефицит жидкости не способствует закрытию ОАП, но может ухудшить перфузию органов (функция почек).
• Избегать анемии (повышенный сердечный выброс) и гипокапнии (усиливает лево-правый сброс через ОАП, изменение легочного и системного периферического сосудистого сопротивления.
Медикаментозное лечение, оказываемое на стационарном уровне: фармакологическая коррекция ОАП основана на назначении нестероидных противовоспалительных препаратов (ингибиторов циклооксигеназы) угнетающих синтез простагландинов, поддерживающих персистирование ОАП.
Ибупрофен выпускается в ампулах по 2,0 мл, и 1,0 мл раствора содержит 5 мг активного вещества. Курс лечения включает в себя три внутривенных введения препарата с интервалами между введениями в 24 часа. Стартовая доза ибупрофена составляет 10 мг/кг, второе и третье введение осуществляется в дозе 5 мг/кг. Препарат вводится внутривенно микроструйно в течение 15 минут в не разведенном виде, однако при необходимости увеличение объема раствора он может быть добавлен в 0,9% раствор хлорида натрия или в 5% раствор глюкозы.
Читайте также:
- Гипогликемия у детей. Аномалии селезенки
- Затраты в медицине. Факторы влияющие на медицинские затраты
- Гнездная алопеция. Причины выпадения волос и диагностика
- Значение искусственного паралича диафрагмы. Анатомия диафрагмального нерва
- Пример акупунктуры при белой горячке. Эффективность акупунктуры при делирии
