Пальпация пояснично-крестцового отдела позвоночника в положении лежа на боку
Добавил пользователь Cypher Обновлено: 22.01.2026
Подвздошно поясничная мышца
содержание статьи
Подвздошно поясничная мышца
причина болей в пояснице
Разберем такой случай, когда мы лечим поясницу, а боли не проходят. То есть, мы разминаем, инактивируем триггерные точки в мышцах поясницы, в ягодичных мышцах, но боли в пояснице остаются.
Почему так происходит?
Все потому, что очень часто поясница болит из-за проблем с подвздошно поясничной мышцей, которая расположена в глубине животе. И, что самое интересное, эта мышца очень часто остается не диагностированной. Именно поэтому ей нужно уделять достаточно много внимания.
Рассмотрим все на примере. У нас есть пациент, которого зовут Максим. Ему 24 года. Пять лет назад он прошел через операцию по удалению позвоночной грыжи. На тот момент у Максима были хронические боли в левой ноге (настолько острые, что на ногу невозможно было наступать). И, что самое интересное, после проведения операции у Максим чувствует боли в пояснице. Чтобы избавиться от этих болей Максим начал заниматься самомассажем. Он делал это на протяжении примерно полугода.
При провидении пальпации можно ощутить, что мышцы в области поясницы достаточно мягкие. Особенно мышцы с левой стороны. В процессе пальпации можно свободно достать даже до квадратной мышцы. Но при этом боли в пояснице никуда не делись. В таких случаях необходимо проводить диагностику подвздошно поясничной мышцы.
Боли в пояснично-крестцовом отделе позвоночника
По статистике, боли различной интенсивности в пояснично-крестцовом отделе позвоночника знакомы более, чем 90% людей. Наиболее частой причиной этих болей является патология позвоночника.
Анатомия пояснично-крестцового отдела позвоночника
Поясничный отдел построен из 5 крупных позвонков, между которыми размещаются хрящевые диски.
Позвонки крестца (также 5) к 18 годам сращиваются в единую кость - крестец, который присоединяясь к тазовым костям, формирует вместилище для органов брюшной полости - таз.
Поясничный отдел позвоночника отделяется от крестца межпозвонковым диском, который условно принято считать центром тяжести человеческого тела. Именно он выдерживает максимальные нагрузки как статические (давление массы тела), так и динамические - при движениях. Движения позвоночника при наклонах и прогибах ограничивается связками и поперечнополосатой скелетной мускулатурой.
Боли в пояснице в зависимости от этиологического фактора бывают:
- Механические: травмы позвоночника.
- Инфекционные (туберкулез).
- Метаболические (остеохондроз).
- Воспалительные (анкилозирующий спондилит, ревматоидный артрит).
- Висцеральные (болезни внутренних органов).
- Неопластические (онкология).
Причины
Причинами болей в крестце и поясничном отделе позвоночника могут стать следующие патологии:
- Дегенеративно-дистрофическое поражение позвоночных структур: межпозвонковых дисков, суставов, связок, околосуставных мышц. Различные стадии остеохондроза (протрузия, люмбаго, радикулит, грыжа межпозвонкового диска), сдавление пояснично-крестцового нервного сплетения, спондилез, спондилоартроз, остеопороз.
- Искривление позвоночника: сколиоз, кифоз.
- Стеноз (сужение) позвоночного канала.
- Миозиты.
- Травмы позвонков: ушибы, трещины, вывихи, подвывихи, переломы.
- Инфекционно-воспалительные процессы в позвоночнике: туберкулез, бруцеллез, остеомиелит.
- Гинекологические заболевания и беременность у женщин.
- Заболевания почек.
- Метастазы опухолей в позвоночник.
Факторы риска, повышающие вероятность развития заболеваний позвоночника:
- Ожирение или избыточная масса тела приводит к увеличению давления на структуры позвоночного столба.
- «Сидячая» работа - продолжительная статическая нагрузка на поясничный отдел, напряжение мышц спины, поддерживающих позвоночник, нарушает питание дисков, приводя к их обезвоживанию.
- Гиподинамия. При недостаточной физической активности нарушается трофика межпозвонковых дисков.
- Нерациональное питание. Дефицит витаминов и минералов вызывает нарушение обменных процессов, участвующих в обновлении хрящевой и костной ткани.
- Тяжелый физический труд или занятия силовыми видами спорта неблагоприятно воздействует на поясничный отдел позвоночника, вызывая преждевременное развитие дистрофических процессов межпозвонковых дисков - остеохондроз.
- Нарушение работы крупных суставов нижних конечностей (тазобедренного, коленного) приводит к смещению центра тяжести и увеличению давления на поясничный отдел позвоночника.

Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Симптоматика
Клинические проявления зависят от источника боли.
Виды болевых синдромов:
Люмбаго - внезапная жгучая боль - «прострел» - обычно возникает после физического перенапряжения. Любая попытка изменить позу усиливает болевые ощущения. Продолжительность болевого приступа от нескольких минут до 1-2 часов, иногда боль длится более суток.
Ишиас (невралгия седалищного нерва). Для ишиаса характерно появление сильной стреляющей боли вначале в пояснице с последующим распространением по ходу седалищного нерва через ягодицу по задней поверхности ноги вплоть до стопы. Спровоцировать такую боль может грыжа поясничного отдела, сколиоз, спондилез и другие патологии.
Сужение позвоночного канала в пояснично-крестцовом сегменте позвоночника проявляется болевым синдромом с иррадиацией в бедро, голень. В некоторых случаях возникает нарушение чувствительности конечностей или парез стоп. Боли усиливаются при ходьбе.
Поясничный артроз - поражение фасеточных суставов (сочленения между дугами позвонков) - проявляется ощущением скованности, болью. Поясница теряет подвижность, каждое движение корпуса дается пациенту с трудом.
Мышечно-тонические болевые синдромы появляются при остеохондрозе позвоночника, когда меняющаяся высота и эластичность межпозвонковых дисков приводит к неравномерному распределению нагрузки на мышечный торс. В результате часть мышц спазмируется, что вызывает у пациента болевые ощущения.
Боли в пояснично-крестцовом отделе при беременности. В 3-4 триместре беременности, когда растущий плод увеличивает объем матки, изменяется осанка, распрямляется физиологический лордоз, что значительно усиливает нагрузку на поясничный отдел. Кроме того, в результате гормональной перестройки меняется структура хрящевой ткани, в том числе и в межпозвонковых дисках. Диск теряет жидкость, уплощается, что может явиться началом развития остеохондроза.
Диагностика
В клинике доктора Длина пациенты с жалобами на поясничные боли подвергаются тщательному диагностическому обследованию на новейшем оборудовании.
Основные методы обследования:
- Сбор анамнеза.
- Первичный врачебный осмотр с оценкой неврологического статуса больного.
- Рентгенография пояснично-крестцового отдела в нескольких проекциях.
- МРТ, КТ.
Так как боль в пояснично-крестцовом отделе могут спровоцировать заболевания, не связанные с патологией позвоночника, в рамках дифференциальной диагностики назначается дополнительное обследование и консультация различных специалистов.
Лечение
Боли в пояснично-крестцовом отделе позвоночника бывают различной интенсивности. Некоторые пациенты годы терпят боль, пытаясь избавиться от нее с помощью обезболивающих средств. А патологический процесс тем временем прогрессирует, вызывая необратимые изменения в структурах позвоночного столба, что может привести к тяжелым осложнениям в виде нарушения механизмов мочеиспускания и дефекации, параличей нижних конечностей.
В клинике доктора Длина применяются уникальные, в том числе авторские, методы терапии, основанные на фундаментальных научных исследованиях зарубежных и российских ученых.
Терапия болей пояснично-крестцового отдела включают целый комплекс инновационных методик, позволяющих не только быстро избавить пациента от болевого синдрома, но и восстановить физиологическое состояние тканей позвоночника.
Авторская методика Ди-Тазин терапия содержит:
Мягкие мануальные техники - максимально приближенные к физиологичным приемы ручного воздействия, которые способны вернуть анатомически правильное расположение позвонков и дисков в позвоночном столбе, нормализуют мышечный тонус.
Электрофорез с различными комбинациями лекарственных средств. Используются препараты, улучшающие кровообращение, обладающие противовоспалительным действием. Благодаря электрофорезу медикамент сразу попадает к пораженному участку, минуя общий кровоток.
Фотодинамическое лечение. Фотоактивный препарат под влиянием лазерного облучения проникает вглубь тканей и накапливается только в поврежденных клетках. В результате усиливаются процессы регенерации хрящевой ткани.
Дополнительные методы:
Кинейзиотепирование. На место локализации деструктивного процесса в позвоночнике наклеивается специальная лента - кинезиотейп. Сутью процедуры является создание адекватного мышечного корсета. Тейп заставляет держать спину прямой, расслабляет мышцы, улучшает кровоснабжение в мягких тканях спины.
Ударно-волновая терапия. Под воздействием ультразвуковых волн улучшаются обменные процессы и микроциркуляция в хрящах, костях, мышцах, снимается боль за счет блокировки нервного импульса и снятия мышечных спазмов.
Для восстановления позвоночника в пояснично-крестцовом отделе при необходимости подключают и другие методики: остеопатию, физиотерапию, массаж, лечебную гимнастику, рефлексотерапию.
Пациент с острой болью в нижней части спины в общей практике
Боль в нижней части спины (БНЧС) - чрезвычайно распространенный симптом, с которым неврологи, терапевты и семейные врачи сталкиваются практически ежедневно.
В зависимости от длительности БНЧС подразделяется на острую, подострую и хроническую. БНЧС считается острой, если продолжается 6 нед или менее, подострой - если продолжается 6-12 нед. Хроническая боль длится более 12 нед. В зависимости от продолжительности боли можно предполагать прогноз: 60% больных с острой БНЧС возвращаются к работе в течение месяца, 90% - в течение 3 мес.
Причины БНЧС различны. Для удобства их принято группировать в 3 категории: потенциально опасные заболевания, ишиалгия и неспецифические болевые симптомы, вызванные механическими причинами.
Потенциально опасные заболевания
В эту группу входят опухоли, инфекции, травмы позвоночника, а также синдром “конского хвоста”. Заподозрить их можно во время сбора анамнеза и физикальном обследовании (табл. 1). При этих заболеваниях требуется немедленное дообследование и лечение.
Ишиалгия
Боль при ишиалгии иррадиирует в ногу и соответствует зоне иннервации сдавленного корешка или нерва. Иногда боль локализуется только в ноге. Чаще всего страдают корешки L5 и S1 (рис. 1). Ишиалгия часто сопровождается крайне выраженным болевым синдромом, но в большинстве случаев проходит при консервативной терапии. Иногда показано оперативное лечение.
Неспецифическая боль в спине, вызванная механическими причинами
Некоторые пациенты отмечают боли, локализованные только в спине, не связанные с корешковыми симптомами или какими-либо серьезными заболеваниями. К этой категории относятся “механические” БНЧС. Улучшение состояния пациента достигается при консервативном лечении.
Основой дифференциальной диагностики является сбор анамнеза и физикальное исследование.
Анамнез
Диагностика при БНЧС требует тщательного сбора анамнеза. Механические причины острой БНЧС вызывают дисфункцию мышечно-скелетных структур и связочного аппарата. Боль может исходить из тканей межпозвоночного диска, суставов и мышц. Прогноз у боли механического происхождения, как правило, благоприятный.
Вторичная боль требует поиск и лечение основного заболевания. Вторичная боль встречается гораздо реже, чем боль, вызванная механическими причинами. Вторичную БНЧС можно заподозрить у лиц моложе 20 и старше 50 лет. Клинические симптомы, способствующие диагностике, перечислены в табл. 1. Более редкие причины вторичной острой БНЧС, не вошедшие в таблицу, - это метаболические поражения костей, отраженная боль бри заболеваниях органов брюшной полости, забрюшинного пространства и таза, болезнь Педжета, фибромиалгия, психогенные боли.
Тревожные симптомы, которые должны насторожить врача и потребовать дальнейшего обследования, перечислены в таблице 2.
Физикальное исследование
Походка и осанка
Оценка походки и осанки необходима у всех пациентов с жалобами на БНЧС. Сколиоз может быть функциональным, но может и указывать на спазм мышц или нейрогенные расстройства.
При поражении корешка L5 возникают затруднения при ходьбе на птяках, при поражении корешка S1 - на носках.
Объем движений
Следует оценить, как пациент совершает наклоны вперед, разгибание, наклоны вбок и вращение верхней половиной туловища. Боль при наклонах вперед наблюдается чаще и обычно связана с механическими причинами. Если боль возникает при разгибании позвоночника, следует рассмотреть возможность стеноза позвоночного канала (рис. 2). К сожалению, оценка объема движений имеет ограниченное диагностическое значение, хотя и полезна для оценки эффективности лечения.
Пальпация и перкуссия позвоночника
Боль при пальпации и перкуссии остистых отростков позвоночника может указывать на наличие перелома или инфекции позвонка. Пальпация паравертебрального пространства позволяет очертить болезненные зоны и выявить мышечный спазм.
Ходьба “пятка-носок” и проба с приседаниями
Неспособность переступать с пятки на носок или совершать приседания характерна для синдрома конского хвоста и других неврологических расстройств.
Пальпация седалищной вырезки
Болезненность при пальпации седалищной вырезки с иррадиацией в ногу указывает на раздражение седалищного нерва.
Пробы с поднятием выпрямленной ноги (провокационные пробы)
Больной лежит на спине, врач поднимает его выпрямленную ногу на стороне поражения. Следует оценить угол подъема ноги. Появление боли в интервале 30-60o указывает о положительном симптоме Ласега. Сгибание ноги в коленном суставе должно уменьшить боль, а сдавление подколенной области - усилить ее. Надавливание на коленный сустав выпрямленной и поднятой ноги с одновременным тыльным сгибанием стопы также приведет к усилению боли.
Проба с поднятием прямой ноги дает положительный результат у 95% больных с грыжей диска; однако она положительна и у 80-90% больных, у которых на операции не находят каких-либо признаков протрузии диска. Другая проба - с поднятием прямой ноги, противоположной стороне поражения (так же, как и в предыдущем тесте, считается положительной при появлении боли) - менее чувствительна, но гораздо более специфична для диагностики грыжи диска.
Рефлексы, мышечная сила и чувствительность
Исследование коленных и голеностопных (ахилловых) рефлексов у больных с корешковыми симптомами часто помогает топическому диагнозу.
Ахиллов рефлекс ослабевает (выпадает) при грыже диска L5-S1. При грыже диска L4-L5 сухожильные рефлесы на ногах не выпадают. Ослабление коленного рефлекса возможно при радикулопатии L4 корешка у пожилых пациентов со стенозом позвоночного канала. Грыжи диска на уровне L3-L4 встречаются очень редко.
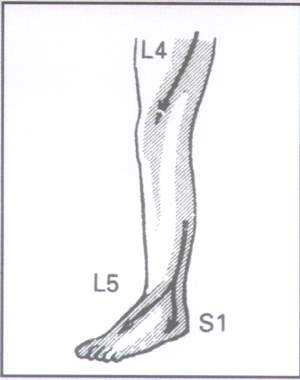
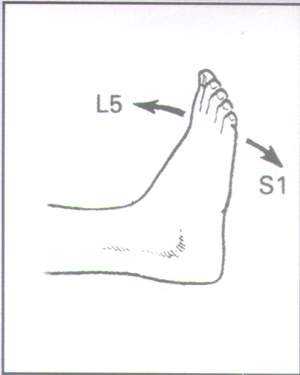
Слабость при разгибании большого пальца и стопы указывает на вовлечение корешка L5 (рис. 4). Для поражения корешка S1 характерен парез икроножной мышцы (больной не может ходить на носках).
Оценка чувствительности кожи голени и стопы (рис. 4) также позволяет оценить уровень поражения. Радикулопатия S1 вызывает гипестезию по задней поверхности голени и наружному края стопы. Сдавление корешка L5 приводит к гипестезии тыльной поверхности стопы, большого пальца и I межпальцевого промежутка.
Быстрое неврологическое обследование
При первичном обращении пациента с БНЧС и корешковыми симптомами неврологическое обследование может быть ограничено лишь несколькими тестами: оценкой силы тыльного сгибания/разгибания стопы и большого пальца (как вариант - ходьба на носках и пятках), коленного и ахиллового рефлексов, проверкой чувствительности стопы и голени, а также пробой Ласега. Такое сокращенное обследование позволяет выявить клинически значимую радикулопатию, связанную с грыжей диска поясничного отдела позвоночника. Если через месяц улучшение не наступает, необходимо дальнейшее обследование или направление к специалисту. При прогрессировании симптомов обследование должно быть проведено безотлагательно.
Рис. 1.
Вырианты сдавления корешков спинного мозга на поясничном уровне позвоночника
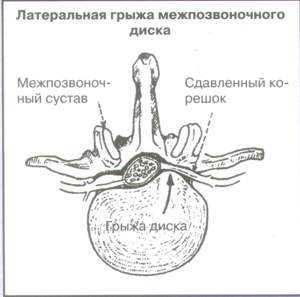 | 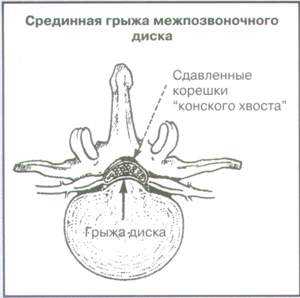 | 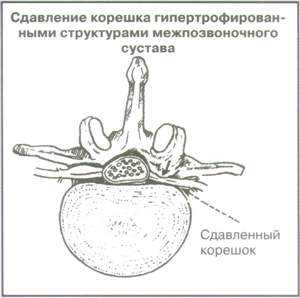 |
Таблица 1.
Причины БНЧС
Заболевания
Ключи к диагнозу
Неспецифическая БНЧС, вызванная механическими причинами: заболевания и повреждения костно-суставного и мышечно-связочного аппаратов
Боль локализуется в люмбосакральной области, нет корешковых симптомов
Ишиалгия (чаще грыжа диска L4-L5 и L5-S1)
Корешковые симптомы со стороны нижних конечностей, положительный тест с поднятием выпрямленной ноги (прием Ласега)
Перелом позвоночника (компрессионный перелом)
Предшествующая травма, остеопороз
Спондилистез (соскальзывание тела вышележащего позвонка, чаще на уровне L5-S1
Физическая нагрузка и занятия спортом - частые провоцирующие факторы; боли усиливается при разгибании спины; рентгенография в косой проекции выявляет дефект межсуставной части дужек позвонка
Злокачественные заболевания (миеломная болезнь), метастазы
Необъяснимая потеря массы тела, лихорадка, изменения при электрофорезе белков сыворотки, злокачественные заболевания в анамнезе
Заболевания соединительной ткани
Лихорадка, увеличение СОЭ, антинуклеарные антитела, склеродерма, ревматоидный артит
Инфекции (дисцит, туберкулез и остеомиелит позвоночника, эпидуральный абсцесс)
Лихорадка, введение препаратов парентерально, туберкулез в анамнезе или положительная туберкулиновая проба
Аневризма брюшного отдела аорты
Больной мечется, боли не уменьшаются в покое, пульсирующая масса в животе
Синдром “конского хвоста” (опухоль, срединная грыжа диска, кровоизлияние, абсцесс. опухоль
Задержка мочи, недержание мочи или кала, седловидная анестезия, выраженная и прогрессирующая слабость нижних конечностей
Постепенное начало, гиперкальциемия, камни в почках, запоры
В большинстве случаев мужчины 3-го десятилетия жизни, утренняя скованность, положительный HLA-В27 антиген, увеличение СОЭ
Коликообразные боли в боковых отделах с иррадиацией в пах, гематурия, невозможность найти удобное положение тела
Рис. 2.
Cтеноз позвоночного канала
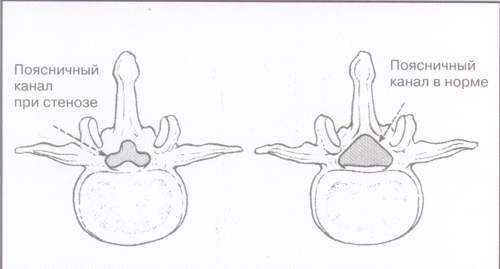
За счет разрастания остеофитов канал приобрел характерную форму трилистника. Возможное в этом случае сдавление как отдельного корешка, так и корешков конского хвоста приводит к моно- или полирадикулопатии. Нередко при стенозе позвоночного канала возникает псевдоперемежающая хромота: боль в пояснично-крестцовой области (возможно в ягодицах и ногах) появляется во время ходьбы и проходит, когда больной садится.
Таблица 2.
Тревожные симптомы при острой БНЧС
Анамнез
Злокачественные новообразования
Необъяснимая потеря масы тела
Иммунодефицит (ВИЧ-инфекция, сахарный диабет и др.)
Длительный прием стероидов
Внутривенное введение лекарственных (наркотических) препаратов
Инфекции мочевого тракта
Боль, усиливающаяся или не уменьшающаяся в покое
Лихорадка
Травмы, в зависимости от возраста (например, падение с высоты или автотравма у молодых пациентов, падение с высоты роста или поднятие тяжестей у пожилых лиц или пациентов с потенциально возможным остеопорозом)
Задержка или недержание мочи
Недержание мочи или кала
Физикальное обследование
Седловидная анестезия (рис. 3)
Потеря тонуса анального сфинктера
Выраженные/прогрессирующие двигательные нарушения в нижних конечностях
Локальная болезненность при пальпации и перкуссии остистых отростков позвоночника
Значительное ограничение объема движений в позвоночнике
Неврологические симптомы, продолжающиеся более одного месяца
Таблица 3.
Показания к рентгенографии при острой БНЧС
Возраст старше 50 лет
Травма позвоночника
Двигательные нарушения
Необъяснимая потеря массы тела
Подозрение на анкилозирующий спондилит
Злоупотребление алкоголем и наркомании
Злокачественные новообразования в анамнезе
Применение кортикостероидов
Температура тела і 380С
Боль в покое
Повторное обращение с БНЧС в течение месяца и без улучшения
Рис. 3.
Седловидная анестезия
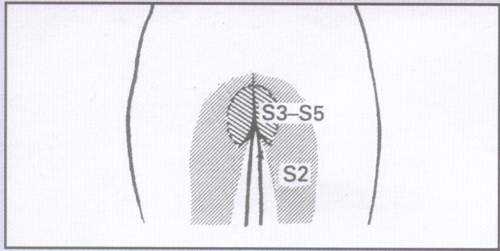
Седловидная анестезия часто является проявлением синдрома конского хвоста, который помимо анестезии может включать в себя: двустороннюю ишиалгию, внезапное появление задержки или недержания мочи, недержание кала, нижний вялый парапарез.
Рис. 4.
Симптомы поражения корешков L4-S1
 |  |
| Нарушения чувствительности | Двигательные нарушения |
Таблица 4.
Критерии Waddel
Поверхностная (при незначительном надавливании) и несоответствующая анатомическим структурам
Вертикальная нагрузка на голову стоящего пациента вызывает БНЧС
Пассивная ротация плечевого пояса и таза в одной плоскости вызывает БНЧС
Несоответствие между симптомами при проведении пробы с поднятием выпрямленной ноги в положении сидя и лежа
По типу “зубчатого колеса”
Утрата чувствительности, не соответствующая дерматому
Чрезмерная реакция пациента
Чрезмерное гримасничанье, говорливость или тремор при обследовании
Лабораторные тесты
Как правило, на начальных этапах обследования пациентов с острыми БНЧС лабораторные исследования не нужны. При подозрении на опухоль или инфекционный процесс необходимы общий анализ крови и СОЭ. Другие исследования крови рекомендуются только при подозрении на какое-либо первичное заболевание, например, анкилозирующий спондилит или миелому (анализ на HLA-B27 и электрофорез белков сыворотки соответственно). При подозрении на патологию мочевыводящих путей показан общий анализ мочи.
Для выявления метаболических заболеваний костей определяют уровни кальция, фосфатов и активность щелочной фосфатазы.
Рентгенологическое исследование
Показания к проведению рентгенографического исследования при острой БНЧС перечислены в табл. 3.
Проводить ренгенографию позвоночника всем больным с БНЧС не имеет смысла, так как те или иные изменения можно обнаружить практически у всех пациентов. На ренгенограмме пациента не предъявляющего жалоб на боли в спине могут быть выраженные изменения (остеохондроз, деформирующий остеоартроз, сакрализация или люмбализация позвонков). Напротив, у пациента с БНЧС изменения могут быть минимальными.
Если имеет место синдром конского хвоста или прогрессирующая мышечная слабость, показано проведение компьютерной томографии, магнитно-резонансной томографии, миелографии. Проведение этих исследований целесообразно также при подготовке к хирургическому вмешательству.
Лечение
Большинству пациентов с острой БНЧС показано лишь симптоматическое лечение. При этом, около 60% пациентов отмечают улучшение в течение первых 7 дней лечения и подавляющее большинство - в течение 4 нед. Пациентов следует проинструктировать, что в случае ухудшения двигательных или сенсорных функций, усиления боли, появления расстройств функций тазовых органов им следует незамедлительно обратиться к врачу повторно для продолжения обследования.
По мере уменьшения болей пациентов следует постепенно возвращать к нормальной деятельности. Показано, что сохранение активности в пределах, которые позволяет боль, способствует более быстрому выздоровлению, чем постельный режим или иммобилизация поясничного отдела.
Пациентам с такой патологией помогают также умеренные физические упражнения с минимальной нагрузкой на спину.
Лекарственные средства, применяемые при острой БНЧС, включают нестероидные противовоспалительные средства (НПВС) и парацетамол. Возможно также использование миорелаксантов. Показано, что пациенты, принимающие опиоидные анальгетики, возвращаются к нормальной деятельности не быстрее, чем принимающие НПВС или парацетамол. Миорелаксанты оказывают больший обезболивающий эффект, чем плацебо, но не имеют преимуществ перед НПВС. Пероральные глюкокортикоиды и антидепрессанты не оказывают эффекта у таких больных, и их применение не рекомендуется.
В настоящее время появились новые препараты, воздействующие непосредственно на уровне спинного мозга, что позволяет избежать множества нежелательных явлений, характерных для перечисленных выше групп препаратов. Первым представителем нового класса веществ избирательных активаторов калиевых каналов нейрона (SNEPCO = selective neuronal potassium channel opener) является флупиртин i . Он обладает сочетанием болеутоляющих и миорелаксирующих свойств, что особенно важно при лечении болей опорно-двигательного аппарата и мышечных спазмов.
Наибольший эффект от флупиртина следует ожидать при болевых синдромах, патогенез которых является как бы зеркальным отражением свойств препарата. Учитывая, что он обладает как обезболивающим, так и миорелаксирующим действием, то это те острые и хронические заболевания, при которых боли вызываются мышечным спазмом, в особенности боли опорно-двигательного аппарата (шеи и спины), мышечные спазмы при заболеваниях суставов.
В отличие от традиционно применяемых обезболивающих средств (НПВС, опиоидных анальгетиков, миорелаксантов), он не ингибирует циклооксигеназу, не обладает опиоидным и общерасслабляющим действием и, следовательно, свободен от присущих этим веществам побочных эффектов.
В нескольких рандомизированных исследованиях продемонстрирована эффективность мануальной терапии. У некоторых пациентов может оказаться полезным ношение в обуви специальных стелек или супинаторов. А вот упражнения по “растягиванию” позвоночника, чрескожная электростимуляция, инъекции в триггерные точки или в межпозвоночные суставы и акупунктура обычно не оказывают эффекта. Некоторым пациентам, у которых консервативная терапия не дает эффекта и ограничивающие активность симптомы сохраняются через месяц лечения, может быть показано хирургическое лечение.
Пациенты, у которых уже при первом обращении к врачу выявлены симптомы, перечисленные в табл. 2, нуждаются в скорейшем дообследовании и квалифицированном лечении.
Сложности диагностики при острой БНЧС
Иногда жалобы на острую БНЧС обусловлены неорганическими причинами. Психосоциальные причины могут быть экономического (например, увеличение финансовой компенсации за время нетрудоспособности) или социального (неудовлетворенность работой) характера. В случае если есть подозрение на психосоциальные факторы, врач может попросить больного отметить на фигуре, изображающей человеческое тело, распространение боли. Если распространение боли не соответствует анатомическим ориентирам, психогения высоковероятна. Существует также комплекс критериев Waddel (табл. 4), которые легко можно провести во время обычного физикального исследования. G. Waddel отметил, что у большинства пациентов с БНЧС органического происхождения этих критериев нет либо выявляется только один критерий. Если же пациент имеет три и более критериев Waddel, с большой степенью уверенности можно говорить о психогенной БНЧС или симуляции.
Виды упражнений, запрещенных при болях в спине и заменяющие их
Согласно последним данным ВОЗ около 81% населения имеют заболевания опорно-двигательной системы. Люди, дабы предотвратить развитие данных заболеваний, выполняют различные тренировки. Какие же упражнения нельзя делать при болезнях ОДС?
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети

Важно укреплять мышечную систему, благодаря которой будет поддерживаться правильное положение позвоночника. Но при имеющихся заболеваниях спины очень сложно подобрать не травмирующий комплекс. Во время усиления болей в позвоночнике от упражнений стоит вовсе отказаться.
Причины болей в спине
Природа каждого типа боли различна и не всегда является следствием травм, опухолей или грыж. Четкий диагноз всегда может поставить только специалист. Симптомы развивающихся патологий опорно-двигательной системы:
- Онемение, снижение или потеря чувствительности ног.
- Потеря контроля над движениями.
- Ограничение подвижности, невозможность состоятельно передвигаться.
- Острая, постоянная, временная или ситуативная боль.
Какие упражнения недопустимо делать, когда болит спина
В случае, когда присутствует боль в области спины, занятия спортом могут усугубить ситуацию. Список упражнений, которые нельзя выполнять при болях в спине:
- Прыжковые упражнения. К ним относятся упражнения по типу «берпи», перескоков с ноги на ногу и так далее. Они требуют хорошей координации и отточенной техники. При их выполнении на позвоночные диски воздействует компрессионная нагрузка, а при неправильной технике она может смещать некорректно лежащие позвонки или в целом влиять на уже имеющиеся грыжевые образования и стертости, образовавшиеся между позвоночными дисками.
- Становая тяга с тяжёлым весом. Включает в себя виды становых тяг (румынская, тяга со штангой в наклоне, наклоны с весом на плечах, присед с весом). Данный тип упражнений включает в себя обязательный дополнительный вес, чаще всего превышающий допустимую среднюю норму нагрузки на поясничную область и нижние отделы спины. При выполнении упражнений со становой тягой есть риск сорвать мышцы спины, из-за чего увеличивается вероятность усугубить уже имеющиеся патологии ОДС.
- Выполнение приседов с большим грузом. Также не рекомендуются для выполнения в домашних условиях и при болезнях поясницы. Из-за большого веса гирь и неправильной техники такие упражнения не укрепят мышцы ног и поясницы, а наоборот приведут к их срыву и излишней нагрузке на позвонки грудного, поясничного и копчикового отделов позвоночника.
- Упражнения гиперэкстензии. Данный вид упражнений укрепляет мышцы спины, поясницы, пресса и ягодиц, но лишь в том случае если у вас нет заболеваний ОДА. Иначе же выполнение действия и его вариаций приведет к обострению уже имеющихся болей, так как при этом усиливается нагрузка на осевую часть позвоночника.
- Планка более 30 секунд. В данном случае, конечно, возникает вполне логичный вопрос, как планка ухудшает состояние позвоночника и увеличивает боли в спине? Планка в первую очередь оказывает влияние на верхнюю группу мышц: мышцы груди, пресса, спины и рук. При увеличении длительности планки через силу, велика вероятность перенапряжения мышцы области спины, из-за чего произойдет усиление боли в позвоночнике.
- Растяжка мышц поясницы. Речь идет об излишней растяжке, когда она длится более двух минут и включается в себя более двух упражнений. Позвоночник не требует лишней гибкости, особенно при наличии патологий в его работе, поэтому появляющееся чувство облегчения после усиленной растяжки - лишь иллюзия, неврологический эффект, вызывающий снижение чувствительности к боли на определенное время. Важно понимать, все допустимые и запрещенные упражнения должны определяться специалистом, исходя из анамнеза недуга.
Упражнения, рекомендуемые к выполнению при наличии заболеваний ОДА
Существует множество комплексов, способных помочь при болезнях спины. Остановимся на одном из них:
- Жим платформы. Сидя в специальном тренажере, делается упор нижних конечностей в платформу. Поясничный пояс и тазовый должны быть прижаты к спинке тренажера. Ноги расставлены чуть более ширины таза, а носки и стопы расправлены примерно 45 градусов наружу. Следует постепенно опускать платформу до положения 90 градусов в коленях, не отрывая поясничный пояс. На выдохе колени выпрямляются, выжимая платформу в изначальное положение. Выполняется 3 подхода по пятнадцать раз.
- Сгибание/разгибание в тренажёре. В положении лежа нужно хорошо прижать поясницу к нижней части конструкции. Напрягая заднюю часть бедра, сгибаются икры вплоть до положения прямого угла. При этом бедра не отрываются от сидения. Количество повторений и подходов сохраняется. Разгибание делается по той же схеме - до параллельного положения ног относительно пола. В перерывах ноги опускают на пол, во время упражнения пола они не касаются.
- Лодочка. Выполняется спиной вверх. Руки вытягиваются вперед, нижняя часть тела выпрямляется параллельно полу. После, в одно время поднимаются верхняя и нижняя части тела, задерживаясь в максимально верхнем положении на секунду. Опускание вниз идет на выдохе. В верхнем положении нужно обязательно сводить лопатки.
Эти три упражнения не единственные, и помимо них следует хотя бы час-полтора в день заниматься любой физической активностью.
Увеличение объема работы - залог успеха
Ключевая особенность прогресса в тренировках - увеличения рабочего веса, но при больной спине данный вариант нежелателен. Вместо этого акцент ставится на увеличении объема работы - добавлении подходов и расширении тренируемых зон тела.
При комплексном подходе и правильной технике любому человеку удастся если не замедлить развитие заболевания, то, как минимум, уменьшить болевые ощущения. Помимо прочего, к занятиям нужно добавить и другие методы терапии, позволяющие ускорить выздоровление и вернуть человека к полноценной жизни.
Диагностика остеохондроза при физикальном обследовании
Диагностика остеохондроза включает в себя три этапа: составление анамнеза, физикальное обследование и обследование с применением медицинского оборудования.
На первом этапе врач опрашивает больного и анализирует полученные данные, на втором - при помощи своих органов чувств, проводит общий осмотр пациента, в который входит пальпация (измерение пульса), перкуссия (постукивание и ощупывание отдельных участков тела) и аускультация (выслушивание звуков, которые образуются в процессе функционирования органов). На третьем этапе диагностирования остеохондроза часто проводят МРТ (магнитно-резонансную томографию позвоночного столба) или рентгенографию.
Как проводится физикальное обследование?
Чаще всего определение предварительного диагноза осуществляется именно при помощи физикального метода обследования. Осмотр пациента, как правило, осуществляет лечащий врач в связи с жалобами на изменения, которые проявляются деформацией, болевыми ощущениями или ограничением подвижности. Исследование позвоночника невролог осуществляет в положении пациента лежа, сидя и стоя, как в движении, так и в покое. Степень поражения позвоночного столба определяется путем отсчета числа позвонков по специальной схеме или от установленных анатомических ориентиров.
При осмотре спины врач отмечает линию остистых отростков, обращает внимание на осанку, некоторые особенности строения туловища, боковые контуры шеи и талии, гребни подвздошных костей, отклонения межъягодичной борозды от вертикали, нижние углы лопаток, на рельеф мышц, находящихся рядом с позвоночником, положение надплечий, выявляет выпячивание остистых отростков.
Тщательное ощупывание позвоночного столба позволяет дополнить результаты осмотра, определить степень, локализацию и характер болезненности. При ощупывании невролог также отмечает напряжение мышц, которые расположены рядом с позвоночником, потому как большинство заболеваний и травм позвоночного столба сопровождаются повышенным мышечным тонусом.
Однако основную роль в установлении точного диагноза врачи отводят рентгенографии, магнитно-резонансной и компьютерной томографии. С их помощью определяется степень поражения, ставится точный диагноз, и выявляются скрытые патологии. Данные диагностики позволяют неврологу выбрать наиболее эффективный и правильный метод лечения.
Диагностика остеохондроза позвоночника, как и диагностика большинства других заболеваний, включает в себя несколько этапов, на каждом из которых используются различные средства диагностики. Первый этап - это составление анамнеза, то есть опрос больного и систематизация и анализ полученных данных. Второй этап - физикальное обследование, то есть обследование, проводимое только посредством органов чувств врача. Третий этап, если он необходим - инструментальное обследование, то есть обследование с применением специального оборудования.
При диагностике остеохондроза позвоночника физикальное обследование играет очень важную роль, во многих случаях на этом этапе уже можно выявить наличие заболевания с большой долей вероятности, и инструментальное обследование требуется только для подтверждения диагноза и определения стадии болезни. Физикальное обследование (при любых заболеваниях) может включать в себя осмотр, пальпацию (ощупывание), перкуссию (простукивание) и аскультацию (прослушивание). При диагностике остеохондроза обычно применяется осмотр и ощупывание.
Во время осмотра спины врач должен обратить внимание осанку пациента и особенности строения его туловища, а также на рельеф прилегающих к позвоночнику мышц. При остеохондрозе возможно отклонение межьягодичной борозды от вертикали, выпячивание остистых отростков. При пальпации врач может обнаружить напряжение мышц, расположенных рядом с позвоночником, что также является признаком остеохондроза.
Если в результате опроса больного и физикального обследования диагноз не был поставлен, возможно использование инструментального обследования. Это может быть рентгенография, а также компьютерная и магнитно-резонансная томография.
Читайте также:
