Паралич при ботулизме у детей. Клещевой паралич
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Ботулизм — острая болезнь инфекционной природы, которая поражает центральную и вегетативную нервную систему по типу вялых параличей.
Ботулизм сначала поражает бульбарную мускулатуру, а затем соматическую.
Инфекцию переносят в основном травоядные животные, к примеру, козы, коровы, лошади и пр. В их кишечниках накапливается Clostridium hotulinus - возбудитель болезни, который попадает в окружающую среду и превращается в споры. В таком виде он может сохраняться много лет. Из почвы Clostridium hotulinus попадает в продукты питания, где при условии отсутствия воздуха прорастает и выделяет токсины.
Человек может отравиться любой пищей, в которой есть живые микроорганизмы и свободный токсин. В большинстве случаев отравление происходит из-за консервов, сделанных в домашних условиях: баклажанной икры, маринованных грибов, рыбы домашнего копчения, тыквенного сока, свиной колбасы и т. д.
От человека человеку инфекция не передается. Человек высокочувствителен к ботулиническому токсину.
Что провоцирует / Причины Ботулизма у детей:
Существует 7 типов возбудителей ботулизма, которые обозначаются латинскими буквами алфавита: А, В, С, D, E, F, G. Длина палочек ботулизма от 4 до 8 мкм, ширина от 0,6 до 0,8 мкм. Они подвижные, по форме похожи на теннисные ракетки из-за споры, которая располагается на конце их.
Ботулинический токсин разрушается за пол часа при нагревании до 80 °С. В желудке у человека токсин не разрушается, а только усиливает свое действие. Для человека опасны токсины типов А, В, С и Е.

Патогенез (что происходит?) во время Ботулизма у детей:
Болезнь начинается при попадании в желудочно-кишечный тракт ботулинического токсина. Редко заражение может произойти при попадании микроорганизмов в обширные раны (при раневом ботулизме) или в дыхательные пути (если токсин распылен в воздухе). Заразиться человек может, если он разжевал зараженную пищу, но не проглотил ее.
Токсин всасывается в желудке и - в малой мере - в верхних отделах тонкого кишечника. Ботулинический токсин представляет собой сильный сосудистый яд. Он приводит к резкому спазму сосудов, что приводит к бледности кожи, нарушению зрения, головокружению, неприятным ощущениям в области сердца.
По кровеносным сосудам токсин достигает всех органов и тканей, что приводит к их поражению. К ботулиническому токсину наиболее чувствительна нервная ткань. Болезнь поражает, прежде всего, мотонейроны спинного и продолговатого мозга. Это приводит к паралитическому синдрому и бульбарным расстройствам (нарушение речи, глотания).
После перенесения болезни в организме ребенка остаются антитоксические и антимикробные антитела. Формируется типоспецифичный иммунитет. Случаются повторные заболевания - при заражении другими сероварами возбудителя.
Все органы гиперемированы и отечны, с множеством мелких и крупных кровоизлияний в ЖКТ, печени, почках, легких, селезенке и т. д. Наблюдается полнокровие ткани мозга, с тромбами, кровоизлияниями, стазами, дегенерацией и некрозами сосудистого эпителия. Максимальные изменения фиксируют в области продолговатого мозга и мосту мозга.
Симптомы Ботулизма у детей:
От нескольких часов до 10 дней может длиться инкубационный период. В среднем он составляет от 5 до 24 часов. Его длительность зависит от дозы инфекции, которая попала в организм, от присутствия живых микроорганизмов в пище и восприимчивости, которая определяется состоянием желудочно-кишечного тракта, общей реактивностью и т. д.
Если произошло заражение большой дозой ботулинического токсина, инкубационный период длится от 2 до 10 часов. В таких случаях болезнь протекает особенно тяжело. Прежде всего проявляются такие симптомы как бульбарные расстройства и нарушение зрения. Перед глазами может быть «мелькание», «туман» или «сетка», предметы «двоятся». Чтение затруднено за счет выше описанных нарушений.
Зрачки расширены, слабо реагируют на свет или не реагируют вообще. Также наблюдаются такие симптомы:
- поперхивание
- нарушение акта глотания
- невнятность речи
- осиплость голоса
- растянутость произносимых слов
- малоподвижность языка
- афония (иногда)
- сухость во рту
- жажда
- сухость слизистых оболочек рта
- свисание мягкого неба
- понижение или отсутствие глоточного рефлекса.
Прогрессирование заболевания приводит к расстройствам дыхания:
- ощущению недостатка воздуха
- паузам во время разговора
- чувству сжатия в груди
- поверхностности дыхания
- прерывистости дыхания
- нарастанию цианоза.
Может случиться паралич дыхательной мускулатуры, приводящий к остановке дыхания и летальному исходу.
Если в желудочно-кишечный тракт попадает небольшой количество токсина, прежде всего проявляются диспепсические симптомы. В таких случаях инкубационный период более длительный - 2-10 суток и дольше.
Заболевание начинается такими симптомами:
- рвота
- тошнота
- боли в животе (схваткообразные)
- послабление стула без патологических примесей в каловых массах
- метеоризм
- вероятен запор.
Больной сильно хочет пить, жалуется на сухость слизистых оболочек полости рта, испытывает общую слабость, головокружение, головную боль, беспокойство. Температура нормальная или незначительно повышена. В редких случаях она может подниматься до 38—39 °С в первые два дня болезни. Также у таких больных в первые 2 дня болезни отмечаются диспепсические расстройства. Потом проявляются симптомы, отражающие поражение ЦНС, такие как расстройство глотания, зрения, дыхания и т. д.
При ботулизме патологический процесс касается всех органов и систем. Миастения проявляется резкой слабостью, повышенной утомляемостью. В частых случаях ребенок не держит голову, не может стоять.
Из-за спазма сосудов кожа больного бледная. Фиксируется глухость сердечных тонов, систолический шум в результате токсического миокардита, расширение границ сердца.
У части больных детей могут быть нарушения мочеиспускания по причине спазма сфинктеров. Увеличения печени и селезенки не наблюдается. Сознание сохраняется, не смотря на тяжелое поражение центральной нервной системы.
Анализ крови показывается умеренный лейкоцитоз с нейтрофилезом и палочкоядерным сдвигом, незначительно повышенную СОЭ.
От тяжести поражения нервной системы зависит течение ботулизма у детей. В тяжелых случаях обостряются симптомы дыхательной недостаточности, что часто приводит к летальному исходу. Если исход благоприятный, организм восстанавливается 3-5 месяцев. Долгое время сохраняется повышенная утомляемость, общая слабость, сердцебиения при физических нагрузках, боли в области сердца.
Могут случаться рецидивы болезни (редко). Существуют также стертые формы ботулизма у детей - признаков поражения ЦНС нет, есть расстройства зрения и глотания, которые быстро проходят.
Диагностика Ботулизма у детей:
Основными характерными проявлениями ботулизма у детей являются нарушения глотания, зрения, дыхания и речи. На ботулизм указывает сочетание симптомов поражения центральной нервной системы с бледностью кожи, резкой мышечной слабостью, головокружениями, сухостью во рту. Врачам нужно сообщить о консервированных продуктах, которые ребенок употреблял в ближайшие дни.
Диагностика требует использования лабораторных методик. Токсин или возбудитель обнаруживают в биологическом материале больного ребенка - рвотных массах, крови, кале, моче и т. д. и в пищевых продуктах, которые употреблял больной и которыми мог заразиться.
Ботулизм отличают от пищевых токсикоинфекций стафилококковой, сальмонеллезной и другой этиологии, отравления грибами, атропином, белладонной. Также необходима дифференциация ботулизма с вирусным энцефалитом, полиомиелитом, дифтерией.
Лечение Ботулизма у детей:
Больные с подозрением на ботулизм должны быть обязательно госпитализированы. Чтобы удалить токсин, сразу же промывают желудок и очищают кишечник. Для нейтрализации ботулинического токсина используется специфическая сыворотка по Безредке. Поскольку в первые дни болезни тип ботулинического токсина неизвестен, назначают поливалентную противоботулиническую сыворотку. Когда тип возбудителя установлен, применяют специфическую сыворотку.
Одновременно с лечением сывороткой применяют левомицетин курсом 1 неделя. Врачи могут прописать больному АТФ, сердечные средства, поливитамины. Борьбу с интоксикацией проводят внутривенными вливаниями реополиглюкина и т. д. Также рекомендованы физиотерапевтические процедуры.
Профилактика Ботулизма у детей:
Среди профилактических мер важна санитарно-просветительная работа. Люди должны быть осведомлены о правилах приготовления продуктов дома - каких санитарно-гигиенических норм следует придерживаться при консервировании, обработке и хранении продуктов.
Нельзя использовать в пищу консервы из вздутых банок. Следует избегать загрязнения почвой мясопродуктов, рыбы, овощей и пр. При групповых заболеваниях ботулизмом всем лицам, употреблявшим подозрительный продукт, с профилактической целью внутримышечно вводят противоботулиническую сыворотку по 500—1000 ME каждого типа. В очаге устанавливают наблюдение в течение максимального инкубационного периода, чаще всего срок составляет 10-12 дней. Проводят активную иммунизацию с применением тетра- и трианатоксинов.
К каким докторам следует обращаться если у Вас Ботулизм у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ботулизма у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Синдром Гийена — Барре - симптомы и лечение
Что такое синдром Гийена — Барре? Причины возникновения, диагностику и методы лечения разберем в статье доктора Жуйкова Александра Вячеславовича, невролога со стажем в 21 год.
Над статьей доктора Жуйкова Александра Вячеславовича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Синдром Гийена — Барре (ГБС) — острое аутоиммунное заболевание, которое охватывает группу острых нарушений периферической нервной системы. Характеризуется мышечной слабостью, а также болью и ползанием мурашек в начале болезни из-за поражения чувствительных волокон. Каждый вариант нарушений характеризуется особенностями патофизиологии и клинического распределения слабости в конечностях и черепных нервах.
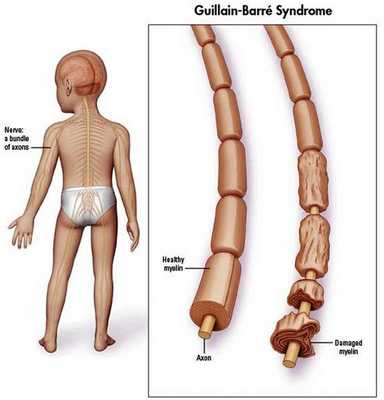
Распространённость синдрома Гийена — Барре
Синдром Гийена — Барре встречается в 1-2 случаях на 100 000 населения в год. [10]
Причины синдрома Гийена — Барре
Точная причина синдрома Гийена — Барре неизвестна. Но у 70% пациентов с ГБС наблюдались предшествующие инфекционные заболевания: респираторные, желудочно-кишечные инфекции, вирус Зика. Также синдром Гийена — Барре может развиться после заражения коронавирусом. [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Гийена — Барре
Симптомы ОРВИ или расстройства желудочно-кишечного тракта отмечаются у 2/3 пациентов. Первыми симптомами ГБС являются парестезии пальцев конечностей, за которыми следует прогрессирующая слабость мышц нижних конечностей и нарушения походки. Болезнь прогрессирует в течение нескольких часов или дней, возникает слабость верхних конечностей и развиваются паралич черепных нервов. Параличи обычно симметричны и носят, конечно, периферический характер. У половины пациентов боль может быть первоначальной жалобой, что затрудняет диагноз. Атаксия и боль чаще встречаются у детей, чем у взрослых. Задержка мочи наблюдается у 10%-15% больных. Поражение вегетативных нервов проявляются головокружениями, гипертонией, чрезмерным потоотделением и тахикардией.
При объективном обследовании выявляется восходящая мышечная слабость, а также арефлексия. Сухожильные рефлексы нижних конечностей отсутствуют, но рефлексы верхней конечности могут вызываться. Мышечная слабость может задействовать и респираторные мышцы. Поражение черепных нервов отмечается в 35-50%, вегетативная нестабильность в 26%-50%, атаксия — в 23%, дизестезия — в 20% случаев. [1]
Наиболее распространенными признаками вегетативной дисфункции являются синусовая тахикардия или брадикардия и артериальная гипертония. У пациентов с тяжелой вегетативной дисфункцией наблюдаются изменения периферического вазомоторного тонуса с гипотензией и лабильностью артериального давления.
Нечастые варианты клинического течения болезни включают лихорадку в начале неврологических симптомов, тяжелую сенсорную недостаточность с болью (миалгии и артралгии, менингизм, корешковая боль), дисфункции сфинктеров.
Возможность ГБС должна рассматриваться у любого пациента с быстрым развитием острой нервно-мышечной слабости. На ранней стадии ГБС следует отличать от других заболеваний с прогрессирующей симметричной мышечной слабостью, включая поперечный миелит и миелопатию, острую токсическую или дифтеритическую полиневропатию, порфирию, миастению и нарушения электролитного обмена (например, гипокалиемия).
Патогенез синдрома Гийена — Барре
Нейрофизиологические процессы, лежащие в основе ГБС, подразделяются на несколько подтипов. Наиболее распространенные подтипы включают:
- острую воспалительную демиелинизирующую полирадикулопатию;
- острую двигательную аксональную невропатию;
- острую моторную и сенсорную аксональную нейропатию;
- синдром Миллера-Фишера, как вариант ГБС, характеризуется триадой признаков: офтальмоплегия, атаксия и арефлексия.

Считается, что ГБС развивается вследствие выработки антител против белка инфекционного агента, которые перекрестно реагируют с ганглиозидами нервных волокон человека. Аутоантитела связываются с миелиновыми антигенами и активируют комплемент, с формированием мембранно-атакующего комплекса на внешней поверхности клеток Шванна. Повреждение оболочек нервных стволов приводит к нарушениям проводимости и мышечной слабости (на поздней стадии может происходить и аксональная дегенерация). Демиелинизирующее поражение наблюдается по всей длине периферического нерва, включая нервные корешки.
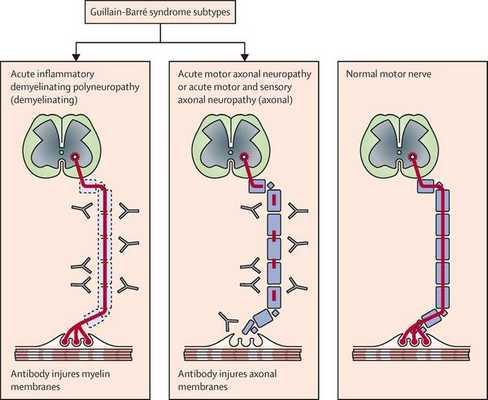
Поражаются все типы нервов, в том числе вегетативные, моторные и сенсорные волокна. Вовлечение двигательных нервов происходит значительно чаще, чем сенсорных.

Классификация и стадии развития синдрома Гийена — Барре
В Международной классификации болезней (МКБ-10) синдром Гийена — Барре кодируется как G61.0.
Основные виды синдрома Гийена — Барре:
- Острая воспалительная демиелинизирующая полирадикулоневропатия (ОВДП) — самая распространённая форма в Северной Америке и Европе. Основным признаком ОВДП является мышечная слабость, которая сперва возникает в нижней части тела, а затем распространяется вверх.
- Синдром Миллера Фишера — проявляется параличом глаз и неустойчивостью походки. Эта форма более распространена в Азии.
- Острая моторная аксональная невропатия (ОМАН) и острая моторно-сенсорная аксональная невропатия (ОМСАН) — чаще встречаются в Китае, Японии и Мексике. [8]
Осложнения синдрома Гийена — Барре
Пациенты с ГБС подвержены риску опасных для жизни респираторных осложнений и вегетативных нарушений.
Показания для перевода в отделение интенсивной терапии включают:
- быстрое прогрессирование моторной слабости с поражением респираторных мышц;
- вентиляционную дыхательную недостаточность;
- пневмонию;
- бульбарные расстройства;
- тяжелую вегетативную недостаточность.
Осложнения проводимого лечения, требующие интенсивной терапии, включают перегрузку жидкостью, анафилаксию на введение внутривенного иммуноглобулина или гемодинамические нарушения при проведении плазмафереза.
У 15%-25% детей с ГБС развивается декомпенсированная дыхательная недостаточность, которая требует механической вентиляции легких. [2] Респираторные нарушения чаще встречается у детей с быстрым прогрессированием заболевания, слабостью верхних конечностей, вегетативной дисфункцией и поражениями черепных нервов. Интубация трахеи может потребоваться у больных для защиты дыхательных путей, проведения механической вентиляции легких. При ГБС быстрое прогрессирование, двусторонний паралич лицевого нерва и вегетативная дисфункция предопределяют повышенную вероятность интубации. Необходимо планирование ранней интубации для минимизации риска осложнений и необходимости проведения экстренной интубации.
Вегетативная дисфункция повышает риск эндотрахеальной интубации. С другой стороны, дисавтономия может увеличить риск гемодинамических реакций на препараты, используемые для индукции анестезии во время интубации.
Признаки, указывающие на необходимость механической вентиляции легких: [4]
- вентиляционная дыхательная недостаточность;
- увеличение потребности в кислороде для поддержания SpO2 выше 92%;
- признаки альвеолярной гиповентиляции (PCO2 выше 50 мм. рт. ст.);
- быстрое снижение жизненной емкости на 50% по сравнению с исходным уровнем;
- невозможность кашля
Вегетативная дисфункция является основным фактором смертности при ГБС. Фатальный сердечно-сосудистый коллапс из-за вегетативной дисфункции наблюдается у 2%-10% тяжелобольных пациентов. [3] Мониторинг частоты сердечных сокращений, артериального давления и электрокардиограммы следует продолжать до тех пор, пока пациенты нуждаются в респираторной поддержке. Чрескожная кардиостимуляция может потребоваться при выраженной брадикардии. Гипотония корректируется восполнением объема циркулирующей крови (ОЦК), и, если пациент невосприимчив к восполнению ОЦК, применяются α-агонисты, такие как норадреналин, мезатон, адреналин.
При нестабильной гемодинамике непрерывная регистрация артериального и центрального венозного давления должна проводиться для контроля объема инфузионной терапии.
Артериальная гипертензия может возникать, но это осложнение не требует специального лечения, если оно не осложняется отеком легких, энцефалопатией или субарахноидальным кровоизлиянием.
Диагностика синдрома Гийена — Барре
Сбор жалоб и анамнеза
На приёме врач в первую очередь обратит внимание на скорость распространения паралича и нарушение дыхания. Если эти признаки выражены, больному может потребоваться экстренная помощь.
Как правило, пациенты с синдромом Гийена — Барре жалуются на нарушение походки, онемение и зябкость ног, а затем и рук. Нередко пациенты рассказывают, что недавно перенесли ОРВИ.
Осмотр
Объективный неврологический осмотр — это основа диагностики при синдроме Гийена — Барре. Врач оценивает рефлексы, координацию движений, походку, чувствительность и мышечную силу.
Лабораторная диагностика
Основным видом лабораторной диагностики при синдроме Гийена — Барре является исследование спинномозговой жидкости, которую получают с помощью люмбальной пункции.
Инструментальная диагностика
ЭНМГ (Электронейромиография) — единственный инструментальный метод диагностики, позволяющий подтвердить диагноз ГБС и уточнить характер патологических изменений (демиелинизирующий или аксональный) и их распространенность. [3]
Игольчатая электромиография характеризуется наличием признаков текущего денервационно-реиннервационного процесса при полинейропатии. Исследуют дистальные мышцы верхних и нижних конечностей (например, переднюю большеберцовую мышцу, общий разгибатель пальцев), а при необходимости и проксимальные мышцы (например, четырёхглавую мышцу бедра).
ЭНМГ-исследование у больных с ГБС зависит от клинических проявлений:
- при дистальных парезах исследуются длинные нервы на руках и ногах: не менее четырех двигательных и четырех чувствительных (двигательные и чувствительные порции срединного и локтевого нервов; малоберцовый, большеберцовый, поверхностный малоберцовый и икроножный нервы с одной стороны).
Оценка основных ЭНМГ- параметров:
Первые признаки денервационного процесса появляются через две-три недели после начала заболевания, признаки реиннервационного процесса — через месяц.
Дифференциальная диагностика
Синдром Гийена — Барре следует отличать от следующих заболеваний:
- и клещевого энцефалита (чувствительность не нарушена, поражены преимущественно черепные нервы); (отягощённый эпидемиологический анамнез, например посещение эндемичных стран); (чувствительность не нарушена, рефлексы снижены незначительно);
- обменно-метаболических полиневропатий (течение хроническое).
Лечение синдрома Гийена — Барре
Показания для госпитализации
Практически во всех случаях требуется госпитализация. Экстренная госпитализация необходима пациентам с нарушениями дыхания — в таких случаях лечение проводят в условиях реанимации.
Общие принципы лечения синдрома Гийена — Барре
Лечение острой демиелинизирующей полирадикулоневропатии комплексное. Основа — плазмаферез, иммуноглобулины и кортикостероиды. В ряде случаев требуется искусственная вентиляция лёгких, коррекция нарушений кровообращения, профилактика инфекционных и тромбоэмболических осложнений. Обязательным условием успешного лечения является уход.
Общее поддерживающее лечение и уход
Пациенты, требующие интенсивной терапии, требуют тщательного общего ухода. Запор наблюдается более чем в 50% случаев пациентов с ГБС в результате динамической непроходимости кишечника. Может потребоваться искусственное питание.
Медикаментозное лечение и плазмаферез
В лечении ГБС предпринимаются различные виды иммуномодулирующей терапии. [1] [2]
Внутривенный иммуноглобулин назначают в виде ежедневной инфузии (в дозе 0,4 гр/кг/день) в течение 5 дней в первые 2 недели болезни. Второй курс иммуноглобулина может потребоваться 5%-10% пациентов, при отрицательной динамике после первоначального улучшения. Механизм действия внутривенного иммуноглобулина, вероятно, многофакторный и, как полагают, включает модуляцию активации комплемента, нейтрализацию идиотипических антител, подавление воспалительных медиаторов (цитокины, хемокины).
Побочные эффекты иммуноглобулина включают головную боль, миалгию и артралгию, гриппоподобные симптомы, лихорадку. У пациентов с дефицитом IgA может развиться анафилаксия после первого курса внутривенного иммуноглобулина.
Плазмаферез способствует удалению антител, вовлеченных в патогенез ГБС. В течение каждого сеанса 40-50 мл/кг плазмы заменяют смесью 0,9% раствора хлорида натрия и альбумина. Проведение плазмафереза приводит к сокращению времени выздоровления и снижению потребности в искусственной вентиляции. Эти преимущества очевидны, если плазмаферез проводится в течение первых двух недель после начала болезни. Осложнения, связанные с плазмаферезом, включают гематому в области венопункции, пневмоторакс после катетеризации подключичной вены и сепсис. Плазмаферез противопоказан пациентам с тяжелой гемодинамической нестабильностью, кровотечением и сепсисом. Комбинация плазмафереза и иммуноглобулина не показала клинических преимуществ.
Симптоматическое лечение синдрома Гийена — Барре:
- при боли применяют парацетамол;
- катадолон и трамадол применяют при выраженном болевом синдроме;
- при нейропатической боли эффективны карбамазепин и габапентин.
Оперативное лечение
При тяжёлом течении может потребоваться длительная респираторная поддержка и наложение трахеостомы. Если пациент находится на искусственном питании, то накладывают гастростому.
Прогноз. Профилактика
ГБС остается серьезным заболеванием, несмотря на улучшение результатов лечения. По сравнению со взрослыми, у детей чаще отмечается более благоприятное течение заболевания, с полным, а не частичным выздоровлением. Причинами неблагоприятного исхода при ГБС являются дыхательная недостаточность, осложнения искусственной вентиляции легких (пневмония, сепсис, острый респираторный дистресс-синдром и тромбоэмболические осложнения), остановка сердца, вторичная по отношению к дисавтономии.
Восстановление обычно начинается через две-четыре недели после прекращения прогрессирования симптомов. Среднее время от начала заболевания до полного выздоровления составляет 60 дней. Данные относительно долгосрочного исхода ГБС ограничены. 75% - 80% пациентов полностью выздоравливают. Около 20% пациентов не могут ходить через полгода.
Младшая возрастная группа (менее 9 лет), быстрое прогрессирование и максимальная мышечная слабость, потребность в искусственной вентиляции легких являются важными предикторами длительного двигательного дефицита. [4]
Ботулизм
Рекомендовано Экспертным советом
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «15» сентября 2015 года
Протокол № 9
Ботулизм - острая инфекционная болезнь из группы сапрозоонозов преимущественно с фекально-оральным механизмом передачи, развивающаяся в результате употребления пищевых продуктов, в которых произошло накопление токсина возбудителя, блокирующего передачу нервных импульсов [1].
Название протокола: Ботулизм
Код протокола:
Код МКБ-10:
A 05.1- Ботулизм
Сокращения, используемые в протоколе:
ОАК - общий анализ крови
ОАМ - общий анализ мочи
ОЦК - объем циркулирующей крови
ОНМК - острое нарушение мозгового кровообращения
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, врачи/фельдшеры скорой медицинской помощи, инфекционисты, анестезиологи-реаниматологи, невропатологи, организаторы здравоохранения.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I - польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II - противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс II а - имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс II b - польза / эффективность менее убедительны
Класс III - имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1,2,3,4]
По механизму:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне [1,2]:
• кровь на реакцию нейтрализации (РН) ботулотоксинов антитоксическими сыворотками путём биопробы на белых мышах (обнаружение ботулинического токсина в крови служит абсолютным подтверждением диагноза);
• бактериологические исследования промывных вод желудка, рвотных масс, испражнений больного, остатков подозрительного продукта;
• в случае раневого ботулизма - отделяемое из раны, кусочки отторгающейся омертвевшей ткани, тампоны из раны;
• в случае ботулизма грудных детей - определение ботулотоксинов в крови и/или возбудителя в испражнениях.
• затруднение при глотании твердой, сухой пищи, по мере прогрессирования болезни - нарушение глотания мягкой, жидкой пищи; при тяжелых формах - полная невозможность глотания;
• в тяжелых случаях - парез дыхательной мускулатуры с резким ограничением подвижности межреберных мышц и исчезновением кашлевого рефлекса; расстройства и остановка дыхания - основная причина смерти.
• острое начало заболевания с картины гастроэнтерита с последующим, в течение нескольких часов, присоединением неврологической симптоматики, либо второй вариант начала заболевания, при котором диспепсический синдром отсутствует и на первый план с самого начала выступает поражение ЦНС.
• употребление в пищу в период от нескольких часов до 7 суток до начала заболевания консервов (овощных, мясных, рыбных, грибных), копченой или вяленой рыбы, колбасы или окорока домашнего приготовления;
• температура тела нормальная или субфебрильная;
Биохимический анализ крови: при среднетяжёлом и тяжёлом течении - повышение активности «кардиоспецифических» энзимов (КФК-МВ, АсТ и ЛДГ-1,2), уровня тропонина.
Специфическая лабораторная диагностика [1,2,5,6,7]:
• обнаружение ботулинического токсина в крови методом РН ботулотоксинов антитоксическими сыворотками с биопробой на белых мышах служит абсолютным подтверждением диагноза;
• выделение возбудителя ботулизма из содержимого желудка (рвотные массы и промывные воды), испражнений, подозрительных продуктов путем бакпосева на специальные питательные среды (Китта-Тароцци, казеиново-грибную, бульон Хоттингера и др.).
Инструментальные исследования:
УЗИ органов брюшной полости: возможна гепатомегалия;
ЭКГ: при тяжёлом течении болезни и выраженном поражении миокарда - нарушения проводимости, вплоть до полной АВ-блокады, электрическая нестабильность миокарда, вплоть до фибрилляции желудочков, нарушение сократительной способности миокарда с развитием сердечной недостаточности по большому кругу кровообращения [1,4,5,6];
Рентгенография органов грудной клетки: наличие призаков пневмонии при осложнении.
• консультация невропатолога - при присоединении явлений парезов черепных нервов, периферических полинейропатий;
• консультация анестезиолога-реаниматолога - при дыхательных нарушениях, полиорганной недостаточности;
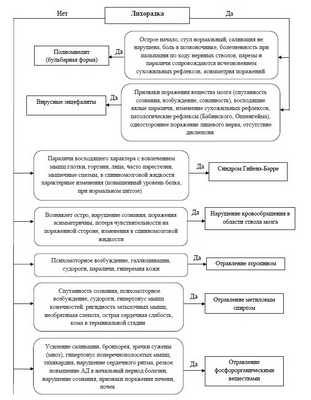
Дифференциальный диагноз
Алгоритм дифференциальной диагностики при ботулизме
Лечение
Тактика лечения
Немедикаментозное лечение6:
Режим постельный или полупостельный.
Диета: стол №10, зондовое или парентеральное питание в зависимости от состояния больного.
• введение назогастрального зонда для эвакуации застойного содержимого и фракционного промывания желудка 5% раствором натрия гидрокарбоната с целью инактивации токсина 1-2 раза в сутки в течение 3-4 дней до полной ликвидации застоя;
• энтеральное питание через назогастральный зонд, инфузией в течение 16 ч. питательными смесями с высокой энергетической плотностью. Объём белка в сутки из расчёта 25 ккал/кг массы тела и 1,5 г/кг массы тела;
• при застойном отделяемом из желудка - парентеральное питание концентрированными растворами глюкозы (10-40%), смесями аминокислот и жировыми эмульсиями, с обязательным частичным энтеральным питанием из расчёта 2000-2500 ккал в сутки на взрослого больного.
Медикаментозное лечение [1-6,10]
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится.
• инфузионно-дезинтоксикационная терапия кристаллоидами, декстранами, растворами глюкозы.
• при неизвестном типе токсина вводят смесь моновалентных сывороток или поливалентную сыворотку (10 тыс. МЕ анатоксина типов А и Е и 5 тыс. МЕ типа В).
• независимо от тяжести течения внутривенно вводят одну лечебную дозу сыворотки, разведённую в 200 мл подогретого изотонического раствора натрия хлорида; скорость введения - 60-90 капель в 1 мин.; сыворотку вводят однократно;
• в исключительных случаях, при невозможности осуществления капельной инфузии, допускается медленное струйное введение лечебной дозы сыворотки шприцем без разведения [5];
• наличие аллергической реакции при постановке пробы служит относительным противопоказанием к введению лечебной дозы сыворотки; в этих случаях предварительную дозу преднизолона увеличивают до 240 мг.
Подавление жизнедеятельности возбудителей ботулизма в ЖКТ и предупреждение возможного образования токсина - хлорамфеникол по 0,5 г х 4 раза в сутки в течение 5 дней, при нарушениях глотания - внутримышечно по 1 г х 3 раза в сутки в течение 5 дней. Вместо хлорамфеникола можно применять ампициллин по 0,5-1 г х 4 раза в сутки внутрь.
Перечень основных лекарственных средств:
• хлорамфеникол - таблетки 250 мг, 500 мг; порошок для приготовления раствора для инъекций 500 мг, 1000 мг;
• гидроксиэтилкрахмал 6% и 10% растворы для инфузий во флаконах по 250 и 500 мл.
• при высоком риске аспирации длительная интубация с постоянно раздутой манжеткой (25 см вод.ст. — максимальное давление, не приводящее к повреждению трахеи);
• препараты, уменьшающие кислотность желудочного сока (ранитидин, фамотидин), блокаторы протонного насоса (омепразол, эзомепразол, пантопразол);
• препараты, улучшающие моторную функцию ЖКТ (домперидон, метоклопрамид).
• утомляемость больного при дыхании, минимальное ощущение нехватки воздуха, повышение рСО2 ≥53 мм рт.ст. служат показанием к переводу пациента на вспомогательную вентиляцию (даже если нет одышки, участия вспомогательной мускулатуры, цианоза и других симптомов ОДН). Примеры: СРАР (постоянное положительное давление в дыхательных путях), уменьшает работу дыхания; MMV (гарантированный минутный объём). Больному устанавливают стабильный минутный объём — допустимо 6 л/мин. Если объём спонтанной вентиляции 4 л/мин, остальные 2 л/мин больной получит с помощью респиратора. PS (поддержка давлением): на каждую попытку вдоха больного респиратор доводит дыхательный объём до установленного давления (допустимо 20 см вод.ст.).
• тщательная санация трахеобронхиального дерева (не реже, чем каждые 30 мин. - 1ч.) и использование полноценно стерилизуемой дыхательной аппаратуры для профилактики и предотвращения пневмонии;
• согревание и увлажнение дыхательной смеси, стимуляция движения мокроты (перкуссия грудной клетки, вибрационный, вакуумный массаж), удаление мокроты (постуральный дренаж, её аспирация), оксигенация.
• тесный психологический контакт персонала с больным для выработки его активной позиции в отношении лечебных мероприятий;
• нормализация кислотно-щелочного равновесия, уровня гемоглобина, объёма циркулирующей крови, сердечного выброса, температуры тела, электролитного состава плазмы.
Миокардиальные цитопротекторы - при поражении миокарда: триметазидин, мельдоний.
Антибактериальная терапия - при развитии бактериальных осложнений: полусинтетические пенициллины, цефалоспорины III-IV поколения (с учетом чувствительности возбудителя): Рекомендуется монотерапия одно нижеследующих препаратов:
Показано введение иммуноглобулинов (иммуноглобулин человека нормальный: октагам, пентаглобин) во все сроки болезни.
Перечень дополнительных лекарственных средств
Рекомендуется монотерапия одно нижеследующих препаратов:
• фамотидин таблетки 10 мг, 20 мг, 40 мг; лиофилизированный порошок для инъекционных растворов в ампулах по 0,02 г в комплекте с растворителем;
• эзомепразол - таблетки, покрытые оболочкой, 20, 40 мг; лиофилизат для приготовления раствора для внутривенного введения 40 мг;
• пантопразол - таблетки, покрытые кишечнорастворимой оболочкой, 20, 40 мг; порошок, лиофилизат для приготовления раствора для инъекций 40 мг;
• домперидон - таблетки 10 мг; таблетки для рассасывания 10 мг; сироп; капли для приема внутрь; суспензия 1мг/мл;
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Другие виды лечения, оказываемые на амбулаторном уровне:
• промывание желудка кипяченой водой с целью нейтрализации токсина.
В случаях раневого ботулизма - соответствующая хирургическая обработка раны, применяют повышенные дозы (до 12-16 млн. ЕД/сут) пенициллина.
• промывание желудка вначале кипяченой водой для получения материала для лабораторного исследования, а затем 2-5%-ным раствором натрия гидрокарбоната с целью нейтрализации токсина.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях: не проводится.
Профилактические (противоэпидемические) мероприятия:
При установлении факта употребления инфицированных продуктов питания проводится специфическая профилактика - введение внутримышечно ПБС в дозах 1000-2000 МЕ каждого типа сыворотки (А, В, Е) однократно.
Дальнейшее ведение:
Правила выписки: Выписку больных проводят после клинического выздоровления при удовлетворительном состоянии больного, отсутствии осложнений. Примерные сроки нетрудоспособности после выписки определяются индивидуально.
Диспансерное наблюдение не регламентировано. Целесообразно наблюдение не менее 6 мес. с участием невропатолога, офтальмолога и кардиолога.
• обильное питьё (настой шиповника, щёлочные минеральные воды, отвары трав с мочегонными свойствами);
• соблюдение физического режима с исключением тяжёлой физической работы, переохлаждения, посещения бани, сауны, занятий спортом (в течение 6-12 месяцев);
• приём общеукрепляющих лекарственных средств, адаптогенов, поливитаминов.
Ботулизм у детей
Ботулизм - острое заболевание инфекционно-токсического генеза, обусловленное действием протеинового нейротоксина, вырабатываемого вегетативными формами возбудителя Сl.bоtulinum и клинически характеризующееся парезами и параличами поперечнополосатой и гладкой мускулатуры, иногда в сочетании с синдромом гастроэнтерита.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| A 05.1 | Ботулизм |
Дата разработки: 2017год.
Сокращения, используемые в протоколе:
| ГБО | гипербарическая оксигенация |
| ЖКТ | желудочно-кишечный тракт |
| МЕ | международные единицы |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ПБС | противоботулиническая сыворотка |
| ПДЕ | потенциал двигательных единиц |
| ПТИ | пищевая токсикоинфекция |
| РН | реакция нейтрализации |
| УЗИ | ультразвуковое исследование |
| ЭКГ | электрокардиография |
| ЭМГ | электромиография |
Пользователи протокола: врачи общей практики, педиатры, врачи/фельдшеры скорой медицинской помощи, детские инфекционисты, детские анестезиологи-реаниматологи, детские невропатологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
| Класс I | польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны |
| Класс II | противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения |
| Класс IIа | имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия |
| Класс IIb | польза / эффективность менее убедительны |
| Класс III | имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным |
| пищевой ботулизм | заболевание возникает после употребления в пищу продуктов, содержащих накопившийся ботулинический токсин |
| раневой ботулизм | развивается при загрязнении почвой раны, в которой создаются условия, необходимые для прорастания попавших из почвыClostridiumbotulinum и последующего токсинообразования |
| ботулизм детского возраста | возникает у детей преимущественно до 6 месяцев, при инфицировании их спорами Clostridiumbotulinum |
| ботулизм неуточнённой природы | установить какую-либо связь возникшего заболевания с пищевым продуктом не удаётся |
| лёгкую | Легкая форма ботулизма характеризуется малой выраженностью всей симптоматики. Паралитический синдром ограничивается поражением глазодвигательных мышц |
| среднетяжёлую | среднетяжелая форма характеризуется выраженными неврологическими проявлениями (поражением мышц глотки и гортани), но без признаков декомпенсированной острой дыхательной недостаточности и полным сохранением способности к глотанию жидкости |
| тяжёлую | тяжелая форма ботулизма характеризуется дыхательной недостаточностью и тяжёлыми бульбарными нарушениями |
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностика ботулизма проводится путем сбора анамнеза, клинического осмотра,общих лабораторных, специальных лабораторных и инструментальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к терапии.
Жалобы [3,5]:
· тошнота, повторная рвота;
· сухость во рту;
· диплопия, усиливающаяся при взгляде в стороны;
· «туман», «сетка», «мушки» перед глазами;
· затруднение чтения обычного шрифта;
· затруднение при глотании твердой, сухой пищи, по мере прогрессирования болезни - нарушение глотания мягкой, жидкой пищи; при тяжелых формах - полная невозможность глотания;
· чувство «комка» в горле;
· поперхивание;
· учащенный жидкий стул;
· отрыжка воздухом, вздутие живота;
· чувство тяжести, боль в эпигастральной области;
· к началу 2-х суток понос сменяется стойким запором;
· голос - охриплый, смазанный, гнусавый; в тяжелых случаях - афония, анартрия;
· головокружение, нарастающая головная боль, мышечная слабость, быстрая утомляемость, бессонница;
· чувство нехватки воздуха, стеснения и боли в груди;
· в тяжелых случаях - парез дыхательной мускулатуры с резким ограничением подвижности межреберных мышц и исчезновением кашлевого рефлекса; расстройства и остановка дыхания - основная причина смерти.
При раневом ботулизме [1]:
· выше перечисленные жалобы, но нарушения со стороны ЖКТ отсутствуют.
При ботулизме детского возраста [1]:
· вялость;
· слабое сосание или отказ от груди;
· задержка стула;
· ребенок перестает улыбаться;
· синдром внезапной смерти.
Анамнез заболевания:
· острое начало заболевания с картины гастроэнтерита с последующим, в течение нескольких часов, присоединением неврологической симптоматики, либо второй вариант начала заболевания, при котором диспепсический синдром отсутствует и на первый план с самого начала болезни выступает поражение ЦНС.
Эпидемиологический анамнез:
· употребление в пищу в период от нескольких часов до 7 суток до начала заболевания консервов (овощных, мясных, рыбных, грибных), копченой или вяленой рыбы, колбасы или окорока домашнего приготовления, меда;
· возможно одномоментное заболевание нескольких лиц.
Физикальное обследование[3,5]:
· птоз век;
· движений глазных яблок во все стороны;
· расширение зрачка (мидриаз);
· вялость или отсутствие зрачковых реакций на свет;
· нистагм (чаще горизонтальный);
· угнетение корнеального и конъюнктивального рефлексов;
· расходящийся или сходящийся страбизм;
· анизокория;
· в тяжелых случаях - полная наружная и внутренняя офтальмоплегия;
· сухость и гиперемия слизистой оболочки рта;
· амимия лица;
· ограничение подвижности мягкого неба, снижение глоточного рефлекса;
· в разгар заболевания: гипотония, приглушенность сердечных тонов;
· сознание ясное;
· менингеальные симптомы отсутствуют
· температура тела нормальная или субфебрильная.
Предположительный случай пищевого/раневого ботулизма [4]:
Острое заболевание без лихорадки и нарушения сознания, с симметричными поражениями черепных нервов (с или без симметричных дистальных нисходящих параличей), характеризующимися не менее чем пятью из следующих признаков:
· сухость слизистой полости рта («пересыхание», жажда), глаз («песок в глазах»), носа;
· нарушение зрения в виде двоения (диплопия), «сетки», «мушек», или «тумана» перед глазами;
· парез или паралич аккомодации, глазодвигательной мускулатуры, взгляд, устремленный в одну точку;
· мидриаз (расширение зрачков);
· головокружение, шаткая походка;
· паралич мышц мягкого неба, приводящий к нарушению глотания (поперхивание);
· ларингеальный стаз (нарушение тембра голоса, гнусавость или сиплость, дизартрия);
· маскообразное, амимичное лицо;
· опущение век (птоз);
· парез/паралич дыхательной мускулатуры, нарушения дыхания.
Предположительный случай детского ботулизма [4]:
острое заболевание у ребенка в возрасте до одного года, не сопровождающееся лихорадкой и характеризующееся как минимум пятью из следующих признаков:
· сухость слизистых;
· сонливость (летаргия);
· амимия, маскообразное лицо;
· мышечная слабость, утрата способности держать голову;
· птоз;
· затруднение при кормлении (глотании), молоко выливается через нос, поперхивание;
· нарушение (отсутствие) аппетита, отказ от пищи;
· дыхательная недостаточность.
Вероятный случай ботулизма [4]:
Случай, соответствующий определению предположительного случая и наличии одного из следующего:
1) употребление в пищу в период от нескольких часов до 7суток до начала заболевания одного из следующих продуктов (домашнего приготовления):
· овощные, мясные, рыбные, фруктовые консервы;
· маринованные грибы;
· копченая или вяленая рыба;
· колбаса или окорок;
2) появление симптомов ботулизма через неделю после рваных, колотых, резаных, огнестрельных ран или открытых переломов, или хирургических вмешательств;
3) наличие эпидемиологической связи с подтвержденным случаем.
Подтвержденный случай ботулизма [4]:
как минимум одно из следующего:
· выявление ботулинистического токсина в сыворотке крови, пробе стула, промывных водах, рвотных массах, мазках из носоглотки, отделяемого ран или в пробе продукта явившегося вероятной причиной заболевания в тесте на мышах;
· выделение Clostridiumbotulinumиз проб стула, содержимого желудка или отделяемого ран;
· положительный результат исследований в ПЦР проб стула, содержимого желудка, мазка со слизистых или отделяемого ран.
Лабораторные исследования:
· ОАК- незначительный лейкоцитоз, лимфопения, ускорение СОЭ;
· Биологический метод-обнаружение и идентификации токсина как в сыворотке больных, так и во внешней среде.
· Бактериологический метод- обнаружение спор и вегетативных форм возбудителя в кале, крови, рвотных массах или промывных водах желудка. В случае раневого ботулизма на исследование берутся отделяемое от раны, кусочки отторгаемых тканей и мазки - отпечатки с поверхности раны.
Инструментальные исследования:
· ЭКГ- синусовая тахикардия, указания на изменения миокарда гипоксического характера, неспецифические изменения SТ сегмента и зубца Т;
· Рентгенография органов грудной клетки при наличии признаков пневмонии;
· ЭМГ -состояния потенциалов двигательных единиц (ПДЕ) с помощью концентрических игольчатых электродов, в остром периоде ботулизма выявляется существенное снижение средней длительности ПДЕ, наиболее выраженное в клинически пораженных мышцах.
Показания для консультации специалистов:
· консультация невропатолога - при присоединении явлений парезов черепных нервов, периферических полинейропатий;
· консультация анестезиолога-реаниматолога - при дыхательных нарушениях, полиорганной недостаточности;
· консультация кардиолога - при присоединении симптомов миокардита.
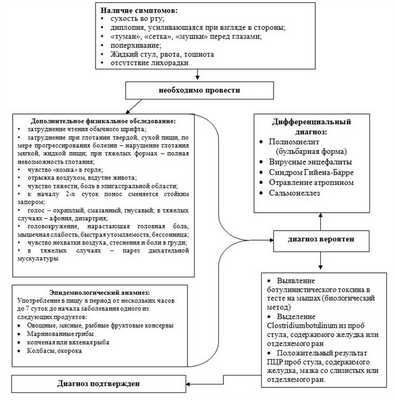
Диагностический алгоритм:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Полиомиелит (бульбарная форма) | Парезы и параличи | Кал на полиовирус методом ПЦР | Острое начало, стул нормальный, саливация не нарушена, боль в позвоночнике, болезненность при пальпации по ходу нервных стволов, парезы и параличи сопровождаются исчезновением сухожильных рефлексов, асимметрия поражений. |
| Вирусные энцефалиты | Глазодвигательные нарушения | Специфическая диагностика большинства вирусных энцефалитов- определение уровня антител в сыворотке к конкретному антигену. Исследование проводят в острый период и период реконвалесценции (через 2—3 нед). Диагностическую ценность имеет увеличение титра антител в 4 раза и больше или выявлениеIgM к вирусам энцефалитов методом ИФА. | Признаки поражения вещества мозга (спутанность сознания, возбуждение, сонливость), восходящие вялые параличи, изменение сухожилистых рефлексов, патологические рефлексы (Бабинского, Оппенгейма), одностороннее поражение лицевого нерва, отсутствие саливации. |
| Синдром Гийена-Барре | Глазодвигательные нарушения | Анализ ликвора-белково-клеточная диссоциация в цереброспинальной жидкости. Уровень белка достигает 3-5 г/л. | Параличи восходящего характера с вовлечением мышц глотки, гортани, лица, часто парестезии, мышечные спазмы, в спинномозговой жидкости характерные изменения (повышенный уровень белка, при нормальном цитозе) |
| Отравление атропином | сухость ворту, головокружение, расширение зрачков. | метод газовой хроматографии с пределом чувствительности примерно 10 нг/млдля экспресс-определения уровня атропина в крови. | Психомоторное возбуждение, галлюцинации, судороги, параличи, гиперемия кожи. |
| Сальмонеллез | Симптомы гастроэнтерита, общетоксические проявления, связь с употреблением недоброкачественных продуктов. | Бактериологический посев кала и рвотных масс на кишечную группу. | При сальмонеллезе никогда не бывает расстройств зрения, параличей глазных мышц, нарушений глотания. |
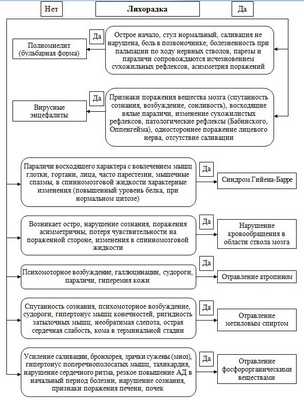
Алгоритм дифференциальной диагностики при ботулизме
Читайте также:
- Внутрикостная остеосаркома низкой степени злокачественности
- Переломы проксимального отдела плечевой кости. Классификация, диагностика и лечение
- Ушные шумы при неврозах и значение психогенных факторов при них
- Этиология алкоголизма. Причины и механизмы развития алкоголизма
- Закрытые травмы гортани. Фотография в оториноларингологии
