Показания для операции при опухоли грудного отдела позвоночника
Добавил пользователь Alex Обновлено: 01.02.2026
Сегодня рак позвоночника составляет около 15% от общего количества случаев онкологии костей. Он может поразить любой отдел позвоночного столба, в том числе и зону грудных позвонков, что может вызвать дисфункцию двигательного аппарата, нарушение работы внутренних органов и т. д.
Что такое рак позвоночника грудного отдела
Рак грудного отдела предполагает развитие злокачественной опухоли в позвонках, расположенных на этом участке позвоночника. В своем развитии заболевание проходит 4 стадии. Причем 1 и 2 поддаются лечению, а при наступлении 3 или 4 человек стремительно уходит. Опухоль грудного отдела может образоваться как самостоятельная патология или же выступать результатом метастазирования из других пораженных внутренних органов.
Причины возникновения опухоли
Опухоль позвоночника грудного отдела, симптомы которой различны, может появиться под влиянием следующих факторов:
- передача патологии на генетическом уровне;
- ведение неправильного образа жизни (курение, нездоровая пища и т. д.);
- постоянное нахождение вблизи токсичных веществ;
- облучение организма.
Виды опухолей позвоночника грудного отдела
Наиболее часто встречаются следующие виды рака грудного отдела позвоночника:
- Хондросаркома - является одним из самых распространенных видов опухолей скелета. На ее долю приходится около 7-16% всех раковых заболеваний костей. Основным признаком такой опухоли является возникновение сильной боли в месте поражения, а также припухлости. Хондросаркома может быть первичной (самостоятельное появление) или вторичной (результат метастазирования). При этом первичные опухоли делятся на 2 вида:
- центральные (растущие внутри позвонка);
- периферические (развиваются на поверхности).
Симптомы
На начальных этапах симптомы рака позвоночника грудного отдела довольно часто отсутствуют или же не вызывают каких-либо подозрений на онкологию. Именно поэтому зачастую время оказывается упущенным и больной умирает.
Внешние признаки
Основные внешние симптомы опухоли позвоночника грудного отдела сводятся к следующему:
- появление выпуклости в зоне поражения;
- напряжение в мышцах спины;
- искривление позвоночного столба.
Симптомы раковой интоксикации
Одним из основных признаков онкологии является возникновение раковой интоксикации, которая характеризуется следующими проявлениями:
- нарушение координации движений больного;
- постоянная слабость и истощение сил;
- обездвиживание нижних конечностей (паралич);
- парезы;
- расстройство ЖКТ;
- частое сердцебиение;
- произвольное мочеиспускание и дефекация;
- ощущение холода в ногах.
Нарушения функции внутренних органов
Помимо перечисленных выше, симптомы рака в грудном отделе позвоночника также могут быть связаны с множественными нарушениями работы различных внутренних органов. Сюда относятся:
- возникновение проблем с сердцем;
- метастазирование в другие органы;
- патологические изменения в работе ног;
- нарушение рефлексов.
Способы диагностики
На сегодняшний день существует довольно широкий перечень способов диагностики онкологических заболеваний. К ним относятся следующие:
- предварительный осмотр у врача и пальпация пораженного опухолью участка позвоночника;
- рентгенография - является не очень действенной методикой, однако зачастую на основании рентгеновского снимка производятся дальнейшие обследования;
- компьютерная томография;
- магнитно-резонансная томография;
- проведение анализа фрагмента опухоли на наличие атипичных клеток.
Как лечить рак позвоночника грудного отдела
При развитии злокачественной опухоли позвоночника, независимо от пораженного отдела (шейный, поясничный и т. д.), применяется комбинированное лечение. Оно предполагает сочетание радикальных мер воздействия на новообразование и терапии. В то же время конкретная лечебная программа во многом зависит от стадии, в которую перешел рак грудного отдела позвоночника.
Медикаментозное
Лекарства являются всего лишь дополнительным элементом во всем курсе лечения от рака позвоночника грудного отдела. Среди основных медикаментов, которые назначаются при онкологии позвоночника, можно выделить следующие группы:
- обезболивающие;
- витаминные комплексы;
- средства против воспалительных процессов;
- кортикостероидные.
Удаление опухолей
Является основным и наиболее радикальным способом борьбы со злокачественной опухолью. В то же время хирургическое вмешательство в позвоночник (независимо от его отдела) имеет ряд недостатков, в частности:
- присутствует весьма высокий риск повреждения нервных окончаний;
- отсутствует возможность удалить все метастазы;
- иногда хирургу сложно добраться до места локализации опухоли.
Лучевая и химиотерапия
Такие способы лечения являются весьма эффективными в борьбе с остаточными проявлениями рака после операции, а также в том случае, если опухоль является неоперабельной. Лучевая терапия подразумевает под собой процедуру, при которой на ДНК атипичных клеток оказывается деструктивное воздействие ионизирующим излучением, которое в итоге приводит к их разрушению и уменьшению опухоли. Химиотерапия проводится посредством введения в организм человека высокотоксичных веществ, которые способствуют уничтожению раковых клеток или же препятствуют их активному росту и развитию.
Реабилитация
После прохождения лечения каждому пациенту требуется длительная реабилитация по следующим 3 направлениям:
- Восстановление внутренних органов - методы лечения рака оказывают крайне негативное воздействие на организм больного в целом. Сюда относится нарушение работы многих органов, появление хронической слабости, отсутствие аппетита и др.
- Психологическое восстановление - человек, преодолевший длительное лечение ракового заболевания, очень нуждается в восстановлении психоэмоционального состояния.
- Физическое восстановление (зарядка, лечебная физкультура и т. д.). Физическая нагрузка способствует запуску всех процессов и систем, что благоприятно влияет на восстановление пациента.
Наши медицинские центры
- Взрослое отделение
- Диагностика
- Консультации
- Центр лечения боли
- Центр здоровья сердца
- Центр здоровья женщины
- Центр эндокринологии
- Детское отделение
- Массаж
- Нефрология
- Оториноларингология
- Офтальмология
- Эндокринология
Запись по ОМС на МРТ и КТ
Включить версию для слабовидящих?
Настоящим я даю своё согласие ООО «Диагностический центр «Энерго» (далее - Общество) (ИНН: 7810812758, юридический адрес - 196084, город Санкт-Петербург, ул. Киевская, д. 5 к. 4, помещ. 20-н), далее - «Оператор», и третьим лицам, осуществляющим обработку моих персональных данных по поручению Оператора, на обработку указанных сведений обо мне, в целях содействия в трудоустройстве.
Я соглашаюсь на сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение моих персональных данных, а также на осуществление любых других действий, предусмотренных действующим законодательством Российской Федерации, совершаемых с использованием средств автоматизации или без использования таких средств.
Настоящее согласие дано мною лично и добровольно. Настоящее согласие действует до момента его отзыва при отсутствии у Оператора других законных оснований для обработки персональных данных и может быть отозвано мной в любой момент в письменной форме путем направления уведомления Оператору по адресу, указанному выше.
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.
Опухоль спинного мозга - симптомы и лечение
Что такое опухоль спинного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ярикова Антона Викторовича, нейрохирурга со стажем в 10 лет.
Над статьей доктора Ярикова Антона Викторовича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Опухоли спинного мозга — это первичные и вторичные новообразования в спинном мозге и окружающих его тканях [1] .
Первичные (интрамедуллярные) опухоли, как правило, доброкачественные, а вторичные (экстрамедуллярные) — метастатические, т. е. злокачественные [14] . Первичные опухоли растут из клеток спинного мозга, его оболочек или корешков. Вторичные — это метастазы опухолей, возникших в других частях тела, поэтому они всегда злокачественные.
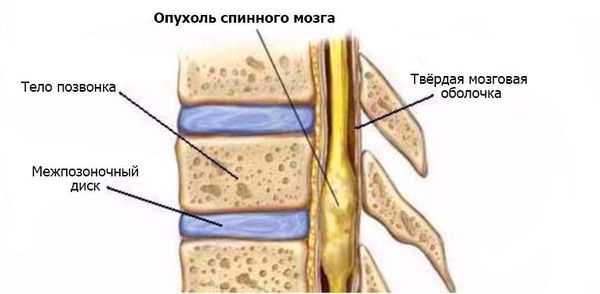
Распространённость
Опухоли спинного мозга чаще выявляются в возрасте 30-50 лет. За год диагноз ставят в 1-1,3 случаях на 100 000 населения [2] .
Опухоли спинного мозга составляют 10-15 % опухолей ЦНС. Среди них:
- поражение шейного отдела спинного мозга (19-37 %);
- грудного отдела (27-47 %);
- пояснично-крестцового отдела (23-33 %);
- конского хвоста и терминальной нити (11 %) [3][4] .
Более 80 % опухолей спинного мозга развиваются из его оболочек, сосудов, эпидуральной клетчатки и нервных корешков. И только 15-20 % случаев составляют интрамедуллярные опухоли, которые растут внутри ткани спинного мозга.
Факторы риска
Достоверные причины появления опухолей спинного мозга до сих пор неизвестны. В качестве факторов риска выступают [1] [4] :
- генетическая предрасположенность;
- воздействие канцерогенных веществ (нефтепродуктов, красителей);
- лимфома (злокачественная опухоль лимфатической системы);
- болезнь Гиппеля — Ландау (наследственный опухолевый синдром, предполагающий развитие доброкачественных и злокачественных новообразований);
- нейрофиброматоз II типа (генетическое заболевание, при котором образуются множественные доброкачественные опухоли, преимущественно шванномы и менингиомы в ЦНС и по ходу периферических нервов);
- неблагоприятные экологические условия (радиация, химические загрязнения);
- нездоровый образ жизни (алкоголизм, курение, неправильное питание);
- низкий иммунитет;
- регулярный стресс;
- избыточное пребывание на солнце;
- воздействие высоковольтных линий (согласно последним исследованиям, связь между влиянием линий электропередач и развитием опухолей не выявлена [15][18] — Прим. ред.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы опухоли спинного мозга
- Болевой синдром. Самая частая жалоба — это боль. Изначально она возникает на том уровне позвоночника, где образовалась опухоль. На ранней стадии боль бывает разной интенсивности, но без выраженных неврологических расстройств. Поэтому многие пациенты лечатся от других болезней: дегенеративно-дистрофического заболевания позвоночника, остеопороза, рассеянного склероза и обращаются к нейрохирургу с уже развившимся неврологическим дефицитом (сенсорными и моторными нарушениями). Боль усиливается при чихании, кашле, физических нагрузках, наклонах головы и в ночное время [5][6] .
- Двигательные нарушения. Следующая по частоте жалоба — мышечная слабость. Обычно появляется через некоторое время после чувствительных симптомов. Также встречаются: атрофия мышц, мышечные подёргивания и внезапное сокращение расслабленной мышцы [7] .
- Безболевые чувствительные нарушения. Выпадение поверхностной чувствительности при сохранении глубокой: восприимчивость к боли и температурным колебаниям снижается, но к лёгким прикосновениям остаётся на прежнем уровне [8] .
- Расстройства функции сфинктеров. Зачастую урогенитальных, реже — анальных. Распространены задержка или недержание мочи.
- Сколиоз или другая деформация позвоночника, возникшая из-за болей, двигательных нарушений и деструкции позвонков.
Новообразования спинного мозга нельзя обнаружить по внешним признакам. Визуально можно определить только опухоль в позвонках или рядом с ними.
Патогенез опухоли спинного мозга
Появление опухолей вызвано изменениями в генах, которые контролируют работу клеток, особенно их рост и деление. Генетические нарушения могут быть унаследованы от родителей или возникать в течение жизни из-за ошибок при делении клеток или из-за повреждения ДНК под воздействием окружающей среды [17] .
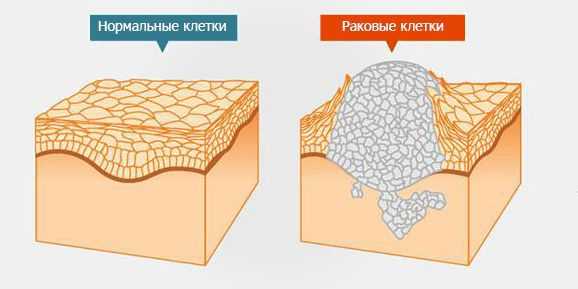
Доброкачественные и злокачественные образования
Опухоли делятся на доброкачественные и злокачественные. Большинство первичных новообразований, которые развиваются из спинного мозга, его оболочки и/или корешков, — доброкачественные. В отличие от злокачественных опухолей для них не характерна инвазия — способность клеток опухоли отделяться от неё и проникать в окружающие ткани. Как правило, инвазия — это первый этап сложного процесса, приводящего к появлению метастазов. Метастатическая опухоль содержит клетки, подобные клеткам первичной опухоли [1] . Когда клетки отрываются от раковой опухоли, они могут перемещаться в другие области тела через кровоток или лимфатическую систему. Оттуда они могут попасть в любой орган или ткань [15] .
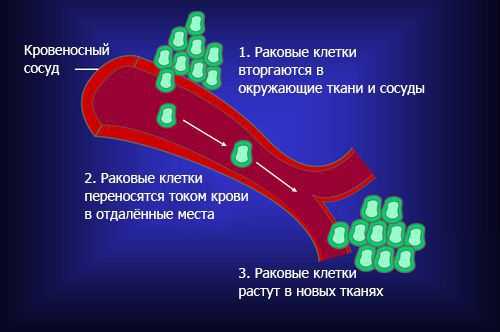
В спинной мозг чаще метастазируют опухоли молочной железы (21 %), лёгких (19 %), простаты (7,5 %), почек (5 %), желудочно-кишечного тракта (4,5 %) и щитовидной железы (2,5 %) [16] .
Скорость роста опухоли зависит от типа ткани и расположения новообразования [1] . Симптомы развиваются быстро, если опухоль злокачественная.
Новообразование со временем увеличивается и давит на содержимое позвоночного канала. Сильная боль возникает при опухолях в области шейного отдела и конского хвоста. Боль может быть односторонней, когда опухоль развивается на боковой поверхности спинного мозга и сдавливает корешок; двусторонние боли в начале заболевания служат указанием на заднюю локализацию опухоли.
Опухоли задней поверхности спинного мозга вызывают утрату суставно-мышечного чувства и чувствительности к вибрации. Заднебоковая локализация опухоли проявляется болевым корешковым (радикулярным) синдромом, пониженной чувствительностью в этой области с последующим её полным выпадением.
По мере развития опухоли возникают и другие симптомы, которые указывают на сдавление спинного мозга. Синдром половинного поражения спинного мозга проявляется слабостью мышц с непроизвольными сокращениями, выпадением глубокой чувствительности (ощущения массы тела, вибрации, давления), нарушением способности понимать через прикосновения, что пишут или рисуют на коже (графестезия). Кроме того, притупляются болевые, температурные, реже тактильные ощущения в противоположной стороне тела.
Стадия парапареза (снижения мышечной силы) самая длительная, и неврологические симптомы в этом периоде зависят от локализации опухоли. Средняя продолжительность этой стадии - 2-3 года, при новообразованиях конского хвоста - до 10 и более лет [8] .
Классификация и стадии развития опухоли спинного мозга
Заболевание классифицируют по следующим признакам:
- расположения опухоли по отношению к спинному мозгу, оболочкам и позвоночнику;
- гистологическое строение (из клеток каких тканей состоит опухоль);
- уровень локализации [1][8] .
По происхождению опухоли делятся на две группы:
- первичные — развиваются из спинного мозга, его оболочки и/или корешков.
- вторичные — образуются вне спинного мозга и являются метастазами других опухолей [1] .
По локализации [4] :
- интрамедуллярные опухоли — формируются из клеток мозгового вещества и растут внутри спинного мозга;
- экстрамедуллярные опухоли могут быть экстрадуральными (располагаются над твёрдой мозговой оболочкой) и интрадуральными, или субдуральными (локализуются под твёрдой мозговой оболочкой).
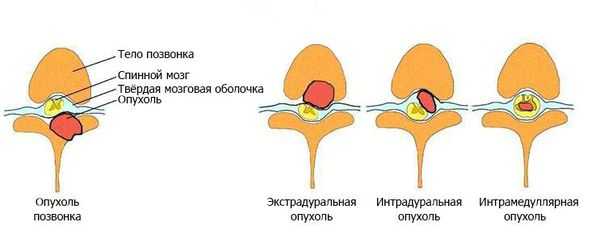
По отношению к стороне спинного мозга [3] [4] :
- дорсальные (задние);
- дорсолатеральные (заднебоковые);
- латеральные (боковые);
- вентральные (передние).
- вентролатеральные (переднебоковые).
По топографической локализации [8] :
- шейного отдела;
- грудного отдела;
- поясничного отдела;
- крестцового отдела.
По гистологической характеристике [1] [8] :
- менингиома (из клеток оболочек головного и спинного мозга);
- невринома (из клеток, образующих миелиновую оболочку нервов);
- эпендимома (из клеток центрального канала спинного мозга);
- астроцитома (из вспомогательных клеток нервной ткани);
- олигодендроглиомы (из олигодендроцитов — клеток нейроглии);
- ганглиоглиома (из нейрональных клеток и глии);
- гемангиобластома (из капиллярных каналов);
- дермоид (из клеток соединительной ткани и эпителия);
- эпидермоид (из клеток кожи);
- медуллобластомы (из эмбриональных клеток);
- тератома (из гоноцитов — первичных половых клеток ); (из эндотелиальных клеток);
- глиобластома (из вспомогательных глиальных клеток);
- липома (из жировых клеток);
- субэпендимома (клетки эпителиальной мембраны, выстилающей центральный канал спинного мозга);
- метастазы (лимфома, саркома, рак лёгкого, предстательной железы, почек, меланома).
Cтадии развития заболевания представлены в таблице [8] :
| Стадии развития заболевания | Проявления |
|---|---|
| 1. Радикулярная | 1. Слабая по интенсивности боль в области спины. Пациент может 10—15 лет не обращается к нейрохирургу или неврологу, так как не подозревает о проблеме. |
| 2. Броун-Секаровская | 1. Спастический парез со стороны опухоли. 2. Выпадение глубокой чувствительности (чувства массы тела, давления и вибрации, мышечно-суставные расстройства). 3. Нарушение графестезии. 4. Притупление болевого, температурного и реже тактильного восприятия с противоположной стороны тела. |
| 3. Парапарез или паралич | 1. Функциональные нарушения вегетативной системы, органов таза. 2. Выраженные сенсомоторные расстройства. 3. Паралич конечностей — как временный, так и постоянный. 4. Если опухоль злокачественная, то паралич наступает в течение 3-4 месяцев. Длительность жизни составляет полгода-год. |
Осложнения опухоли спинного мозга
Заболевание может приводить к следующим осложнениям [1] [2] :
- нарушение движений, парезы и параличи;
- снижение моторной функции кишечника;
- инвалидность из-за потери трудоспособности;
- недержание или задержка кала или мочи;
- нарушения чувствительности;
- сильная боль, которую не удаётся устранить;
- озлокачествление опухоли;
- венозные тромбоэмболические осложнения из-за снижения мышечной силы и нехватки двигательной активности;
- воспалительные осложнения (пневмония, инфекции мочеполовой системы и другие);
- пролежни;
- сепсис;
- переломы позвонков (метастазы могут прорастать в тела позвонков и приводить к переломам).
Сирингомиелический синдром при опухоли
Сирингомиелией называют образование полостей в спинном мозге, наполненных жидкостью. Они могут возникать как осложнение опухолей — примерно в 30 % случаев новообразования спинного мозга приводят к их появлению [19] .
Полости сдавливают спинной мозг, при этом сначала поражаются нервные волокна, несущие в мозг информацию о температуре и боли. Затем повреждаются волокна, передающие сигналы из мозга к мышцам. В результате пациенты становятся менее чувствительны к температуре и боли, их руки и ноги слабеют.
Диагностика опухоли спинного мозга
Когда следует обращаться к врачу
К доктору нужно обратиться при появлении первых симптомов: боли в спине, мышечной слабости и нарушении чувствительности.
Обследование и постановка диагноза
Диагностика опухоли спинного мозга проходит в несколько этапов:
1. Сбор анамнеза и жалоб. Уточняется начало развития заболевания, наличие болевого синдрома и неврологического дефицита, сроков его возникновения. Оценивают влияние клинических проявлений на качество жизни больного. Подробно собирается информация о сопутствующих патологиях [1] .
2. Неврологическое исследование. Проверяется чувствительность частей тела, рефлексы, уровень мышечной силы. Оценивают неврологические нарушения и общее состояние по следующим шкалам: ASIA, Frankel, Klekamp — Samii, Brice, MacKissock, EGOS и Karnofsky [9] [10] .
3. Магнитно-резонансная томография (МРТ) с контрастным усилением. На данный момент это основной метод диагностики новообразований спинного мозга. МРТ позволяет визуализировать весь спинной мозг и позвоночник и определить локализацию опухоли. Накопление контрастного вещества определяет не только распространение, но и гистологическую структуру опухоли [5] [6] .
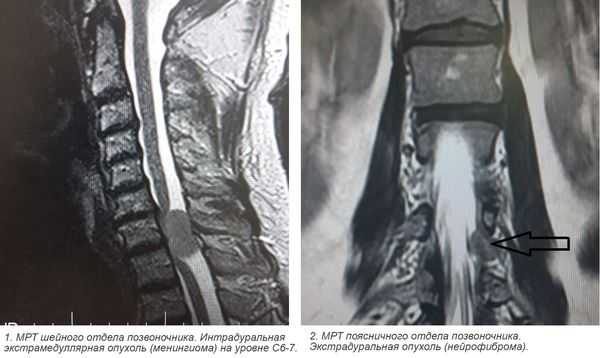
4. КТ-миелография. Применяют для выявления границ опухоли. Метод заключается в контрастировании субарахноидального пространства (полости со спинномозговой жидкостью между мягкой и паутинной оболочками спинного мозга) водорастворимыми веществами. В комбинации с МРТ или КТ позволяет значительно улучшить диагностику опухолей спинного мозга, особенно в окружающих его тканях.
5. Диффузионно-взвешенная МРТ. Позволяет оценить состояние опухолевой ткани путём мониторинга движения свободных молекул воды на клеточном уровне [5] [6] [10] .
6. Диффузионно-тензорная МРТ. Это разновидность диффузионно-взвешенной МРТ, которая позволяет визуализировать проводящие пути спинного мозга [11] [12] .
7. Сцинтиграфия. В организм вводят радиоактивные изотопы и по излучению от них получают двумерное изображение. Методом определяют распространение опухоли и количество метастатических очагов [9] .
8. Прямая ангиография. Рентгенологическая методика с введением контрастного вещества. Показана в редких случаях, в основном при подозрении на артериовенозную мальформацию спинного мозга [1] .
Дифференциальную диагностику проводят с рассеянным склерозом, спинальным лептоменингитом, миелитом, миелопатией, сирингомиелией, нейросифилисом, спинальным инсультом [3] .
Лечение опухоли спинного мозга
Диагноз "опухоль спинного мозга" зачастую предполагает нейрохирургическое вмешательство. Если пациент находится в тяжёлом соматическом, то хирургическое лечение противопоказано.
Операция
Она состоит двух этапов:
Нейрохирург, оперируя опухоль, стремится устранить сдавление спинного мозга, полностью удалить новообразование и, по возможности, избежать развития нового неврологического дефицита. Основные цели оперативного лечения:
- повысить уровень качества жизни;
- устранить болевой синдром;
- уменьшить неврологические симптомы;
- сократить период стационарного лечения.
За последние два десятилетия с развитием микронейрохирургической техники, интраоперационной нейровизуализации и нейронавигации хирургическое лечение опухолей спинного мозга стало значительно эффективнее [7] [13] . Нейрофизиологический мониторинг при удалении опухоли позволяет наблюдать за областями проводящих путей. Интраоперационное ультразвуковое сканирование даёт возможность проводить вскрытие твёрдой мозговой оболочки точно над опухолью. Ультразвуковая интраоперационная визуализация помогает спланировать вскрытие твёрдой мозговой оболочки и уточнить доступ в зависимости от расположения опухоли и её размера [7] [10] .
Интраоперационная мультиспиральная КТ позволяет чётко определить уровень расположения опухоли, уменьшить объём рассечения мягких тканей и костной резекции и снизить риск осложнений. Применение интраоперационного КТ и навигационной системы обеспечивает снижение лучевой нагрузки на медицинский персонал и пациента [13] .
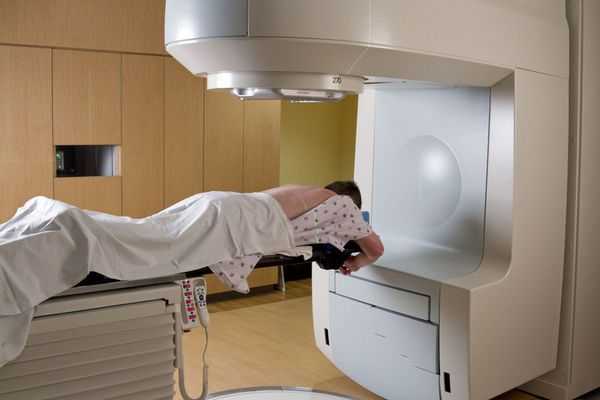
Лучевая терапия и химиотерапия
При злокачественных опухолях кроме хирургического лечения больному назначают лучевую терапию и химиотерапию. Влияние химиотерапии на прогноз и результаты лечения на сегодняшний день не доказаны. Лучевую терапию проводят в том числе с помощью стереотаксической радиотерапии — высокоточной лучевой терапии. [9] . В этом случае лечение проводят нейрохирурги вместе с онкологами. При некоторых метастатических опухолях прибегают к гормональной терапии.
На настоящий момент лучевую терапию при опухолях спинного мозга не рассматривают в качестве первичного лечебного воздействия из-за её низкой продуктивности.
Стереотаксическая радиотерапия. Этот способ считается лучшим из всех известных медицине на сегодняшний день. Радиотерапию назначают пациентам, опухоли которых неоперабельны. Суть лечения в том, чтобы целенаправленным потоком гамма-излучения вызвать разрушение опухоли, не затрагивая при этом здоровые клетки.
Прогноз. Профилактика
Прогноз зависит от возраста пациента, уровня неврологического дефицита, размеров опухоли, степени повреждения спинного мозга и разрушения позвоночника [1] [8] . При своевременном удалении экстрамедуллярной опухоли пациент может полностью восстановиться. При интрамедуллярных опухолях прогноз значительно хуже, полное выздоровление не происходит. Прогноз неблагоприятен при метастазах. При неоперабельной злокачественной опухоли пациенту присваивают I группу инвалидности бессрочно.
Реабилитация после удаления опухоли
После удаления опухоли пациенту необходима реабилитация, чтобы восстановиться как на физическом, так и на психологическом уровне. Для реабилитации назначаются лечебная физкультура, корсетотерапия и психологическая помощь, пациент учится ходить заново.
Профилактика
Для профилактики заболевания, начиная с раннего возраста, следует соблюдать основные правила:
Особенности хирургического лечения грыж межпозвоночных дисков в грудном отделе позвоночника
Оперирование межпозвоночных грыж в грудном отделе имеет свои специфические особенности, оно весьма затруднительно и сопряжено с рядом побочных эффектов. В связи с этим важна точная диагностика пораженного уровня и оптимальный выбор хирургического вмешательства.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Протрузии и грыжи межпозвонковых дисков в грудном сегменте позвоночного столба встречаются в клинической практике нечасто, но их хирургическое удаление, в силу специфики анатомического строения отдела, чрезвычайно затруднительно. Как правило, оперативная терапия патологии этого уровня чревата усугублением существующих симптомов или сопровождается возникновением новых неврологических и проводниковых нарушений.
Техническая сложность проведения операции связана с необходимостью рассечения большого количества костных тканей, суставов и возможной травматизацией спинного мозга, нервных корешков, кровеносных сосудов (нарастанием неврологического дефицита). Поэтому для удаления позвоночных грыж в грудном сегменте разработаны специальные нестандартные доступы к патологической зоне:
- трансфасеточный с сохранением основания позвоночной дужки;
- транспедикулярный (задний);
- трансторакальный (передний, через грудную клетку);
- латеральный (боковой) экстракавитарный (внеполсостной, минуя плевру);
- заднебоковой;
- переднебоковой.
В связи с трудностями проведения операции в грудном отделе позвоночного столба очень важно точно диагностировать уровень поражения при планировании хирургического вмешательства. Традиционно для этих целей используют рентгенографию, МРТ, КТ и КТ-миелографию с контрастным рентгеночувствительным веществом.
Диагностика патологий в грудном отделе
Обследование пациента, жалующегося на боли в спине, начинается с визуального осмотра и рентгенологических снимков в прямой и боковой проекции. Если предварительно диагностируется протрузия или грыжа межпозвоночных дисков, то назначается консультация невролога и КТ или МРТ исследование. При этом МРТ позволяет более подробно изучить мягкие ткани, а КТ - костные и хрящевые структуры, но стоимость МРТ гораздо выше.
Компьютерная томография помогает установить поражение межпозвоночных дисков по косвенным признакам и в некоторых случаях позволяет определить пораженный уровень точнее МРТ. Она базируется на схемах оценивающих форму, размеры, структуру и контуры позвонка (тело, дуга, отростки), межпозвоночного пространства, спинномозгового канала, суставов. КТ снимки хорошо визуализируют сужение позвоночного канала.
В нормальном (здоровом) состоянии плотность межпозвоночного диска составляет 60-80 hu (единицы радиоинтенсивности). Так как плотность хрящевых тканей не сильно разнится с плотностью мягких тканей, заполняющих позвоночный канал, то признаки изменения дурального мешка и компрессии спинномозговых нервных корешков не всегда отчетливо визуализируются. В этом случае рекомендуется использовать КТ-миелографию с рентгеноконтрастным веществом.
При прогрессировании дегенеративно-дистрофических изменений в позвоночнике наблюдается обызвествление связок, и радиационная плотность грыжевых фрагментов увеличивается до 150-200 единиц. Именно кальцификация грыжи отлично визуализируется на КТ и определяет направление доступа при оперировании. Серия рентгеноконтрастных снимков позволяет произвести компьютерную реконструкцию позвоночника и создать его трехмерную модель, а также подтвердить локализацию грыжи.
Особенности оперирования в грудном отделе позвоночника
Грудной отдел позвоночного столба анатомически представляет собой жесткую конструкцию, состоящую из позвонков, грудины и ребер. Он малоподвижен, потому протрузии и грыжи межпозвоночных дисков формируются в нем крайне редко, и в основном являются последствиями травматических повреждений.
Несмотря на совершенствование хирургических методов, медицинской техники и аппаратуры, разнообразие доступов к патологическому месту, при операциях на грудном отделе практически не удается избежать тракции спинного мозга и нервных корешков, а также значительной резекции костных структур. Так, например, удаленные суставные отростки, основания дужек или головки ребер в дальнейшем требуют обязательной установки стабилизирующих систем или имплантатов.
Суставные отростки грудного сегмента расположены медиально (ближе к середине), а межпозвонковые суставы находятся сзади относительно дурального мешка. Таким образом, чтобы достичь латерального (бокового) края мешка и спинномозговых корешков, необходима резекция суставного отростка или его большей части. Но, даже при полном удалении отростка для визуализации грыжи или секвестров, приходится сильно сдвигать корешки, и, следовательно, дуральный мешок и спинной мозг.
Современные методы оперирования грудного отдела предлагают ряд малоинвазивных вмешательств с минимальной резекцией костных тканей, которые практически не нарушают биомеханику позвоночного столба и ускоряют период реабилитации пациента.
Наиболее перспективными на сегодняшний день считаются: латеральный транспедикулярный (заднебоковой) доступ и заднебоковой трансфасетный (педикулосохраняющий), который исключает резекцию корня или основания дужки позвонка. Они позволяют обойти дуральный мешок с боковой или вентральной (брюшинной) стороны, исключают тракцию спинного мозга и удаление суставных отростков.
Учитывая плохую визуализацию патологического места при оперировании позвоночных грыж грудного отдела, латеральный, вентральный или незначительный заднебоковой доступы более предпочтительны. В этом сегменте межпозвоночные отверстия, которые ограничены сверху и снизу основаниями дужек, открываются латерально. Соответственно, при боковом хирургическом доступе и таком же направлении отверстий возникает возможность качественно осмотреть не только боковую сторону межпозвонкового диска, но и всю его заднюю поверхность.
Виды операций
Классическая ламинэктомия широко известна, в прошлом достаточно популярна, но отвергнута специалистами из-за высокого процента неблагоприятных исходов. Она не позволяет получить прямой доступ к передней поверхности дурального мешка и визуализации задней поверхности межпозвоночного диска. Поэтому удаление небольших, мягкотканых боковых грыж ламинэктомией относительно оправдывается, но устранение объемных, оссифицированных образований не обходится без деформации спинного мозга.
Несмотря на все недостатки ламинэктомии, некоторые нейрохирурги предпочитают использовать ее, так как при ошибке определения локализации патологии существует возможность расширить трепанационное окно к вышележащему и нижележащему позвоночно-двигательному сегменту.
Трансторакальная (межреберная) передняя операция проводится со стороны, противоположной расположению выпячивания. Хирургический надрез, как правило, производится на 2 ребра выше предполагаемой пораженной зоны. Этот доступ обеспечивает хорошую визуализацию пораженного диска и эффективен при центральном и боковом размещении образования, а также применим для оперирования множественных и многоуровневых поражений. При центральной локализации грыжи более подходит переднебоковая торактомия, а при латеральной - боковая или заднебоковая.
Далее после образования трепанационного окна проводится дополнительный рентгенологический контроль пораженного уровня. Затем смещаются полая вена и аорта, перевязываются сегментарные сосуды, постепенно удаляется диск, задняя продольная связка, сама грыжа, при необходимости - остеофиты. Обследуется эпидуральное пространство, исключается наличие секвестров. В заключении устанавливается стабилизирующая система (межтеловой корпородез 1 или 2 кейджами длиной примерно 20 мм и диаметром от 12 до 14 мм).
Латеральный экстракавитарный подход выполняется со стороны грыжи межпозвоночного диска. Он подразумевает резекцию задней части ребра, его головки поперечного отростка, основания дужки и суставного отростка. Плевра отслаивается и удаляется, но плевральная полость не вскрывается. Доступ позволяет вырезать латеральные и центральные грыжи, объемные по размеру и оссифицированные (кальцинированные, твердые). В некоторых случаях оссифицированные грыжи плотно спаиваются с оболочкой спинного мозга. Это требует иссечения твердой мозговой оболочки вместе с образованием и ее пластики.
Трансфасеточный педикулосохраняющий подход по праву считается самым малоинвазивным. Он характеризуется односторонней скелетизацией остистых дужек и суставных отростков. Затем проводится удаление нижней части вышележащей дуги и верхней части нижележащей дуги интересующего уровня, медиальная или тотальная резекция фасетки (фасетэктомия). Далее визуализируется спинномозговой корешок и дуральный мешок, где располагается грыжа. Метод оптимален для удаления мягкотканых боковых грыж.
Латеральный транспедикулярный доступ позволяет качественно осмотреть заднюю поверхность позвонков, малотравматичен для мышечно-связочных и костных структур, не требует отодвигания спинного мозга или корешков, практически не затрагивает артерии. Во время операции пациент располагается на животе, разрез кожи осуществляется поперечно позвоночнику или полукругом, если необходим доступ к нескольким позвонкам. Далее резецируется поперечный отросток и головка ребра, немного смещается нервно-сосудистый пучок и удаляется грыжа.
Выбор хирургического доступа
Определение подхода при удалении грыжи межпозвоночных дисков зависит от:
- локализации выпячивания (медиально, парамедиально, латерально);
- размера грыжи и степени компрессии спинного мозга;
- качества (консистенции) образования (магкотканное или оссифицированное).
Таким образом, углубленное качественное обследование позволяет не только поставить правильный диагноз, но и спланировать хирургическое вмешательство. После проведения МРТ исследования желательно пройти и КТ, которое поможет определить оссифицирована грыжа или нет, а миелография с контрастным веществом - более точно определить пораженный уровень.
Трансторакальный или боковой экстракавитарный подход более оправдан для срединного размещения грыж. Массивные, срединные, оссифицированные образования, требующие широкой декомпрессии методом корпорэктомии, требуют трансторакального доступа. После него возможно проведение установки фиксирующих систем.
Срединные, мягкие, в некоторых случаях и объемные выпячивания логичнее удалять заднебоковым подходом с максимально необходимым углом наклона (латеральный экстракавитарный метод). Оссифицированные (твердые), размещенные латерально, грыжи оптимально кюретировать боковым транспедикулярным способом. Боковые, мягкотканые и небольшого размера лучше удаляются трансфасеточным педикулосохраняющим методом.
Все вышеперечисленные операции требуют использования хирургического микроскопа с увеличением от 8 до 10 раз и микрохирургических инструментов, а в некоторых случаях и эндоскопа с видеомониторингом.
Симптомы опухоли позвоночника грудного отдела
Опухолью позвоночника принято считать любое новообразование в каждой клетке столба позвоночника и распространений внутри канала спины. Данное заболевание предельно распространено, очень часто оно касается граждан которым больше сорока лет.
Что может стать причиной опухали позвоночника грудного отдела?
Ответить на данный вопрос достаточно сложно, большинство медицинских специалистов полагают, что это связано с генетическими изменениями кода генов, что и есть причиной разделения паталогичных клеток. Остальные же предпочитают предполагать, что клетки опухолей закладываются в развития до рождения у каждого человека. А проявляться такого рода опухоль может только при создании благоприятных условий, которые могут вызваны определенными факторами, в частности:
- воздействиями радиации.
- курением.
- регулярным нарушением рациона питания.
- длительными воздействиями солнечных лучей.
- работа с химическими веществами и многое другое.
Следует заметить, что злокачественными считаются те опухоли, имеющие симптоматику расстройств неврологического характера всего организма. Наступает мгновенный паралич каждой конечности, появляется частая головная боль, потеря сознания, тошнота, вся эта симптоматика характеризируется для наличия опухоли отделов шеи позвоночника.
Основные услуги клиники доктора Завалишина:
Любую опухоль можно локализировать, это могут быть уплотнения и/или новообразования не характерые для естественной анатомии человека, которые сопровождаются параличами каждой конечности, нарушениями дыхательной функции и нарушениями в работе органов, что расположены в непосредственной близости. При наличии опухолей, проявляется нарушение в функционировании внутренних органов, может проявится проблемы с пищеварением.
Метастазы в позвоночнике имеют свойства проникновения с иных внутренних органов, этого процесса избежать нельзя. Можно воспользоваться лишь стабилизирующими операциями, помогающие облегчать состояние больного. Пациентам с такими проблемами назначают лучевые терапии и химиотерапии.
Симптоматика опухолей позвоночника грудного отдела
При наличии опухоли в отделе груди присутствует наличие параличи каждой верхней конечности, присутствует проблемы с дыханием, нарушена деятельность органов грудной клетки. Все зависит от уровней опухоли. Вследствие поражений мозга спины нарушаются иннервации сердца, легких и диафрагмы. Так же это может сопровождаться частым сердцебиением, наличием отдышки, проблемами в работе пищеварительного тракта. Каждая мышца в районе опухоли предельно напряжена.
В чем заключается диагностика заболевания грудного отдела?
В большинстве случаев, опухоль можно обнаружить при обычном медицинском осмотре, такого рода осмотры могут быть назначены из-за выразительного наличия боли в области спины и груди. Вследствие принято назначать рентген, благодаря которому становиться возможным обнаружение определенных изменений в позвоночнике. Для получения большего количества информации пациентам следует пройти КТ или МРТ.
Если существует угроза наличия злокачественной опухоли, пациентам рекомендуют проходить оцинтиграфию. В обязательном порядке, следует сдать необходимые анализы, так как лишь в это сможет помочь собрать необходимую информацию о заболевании пациента.
Для получения эффективного лечения, следует проходить тщательную диагностику, которая проводиться лишь при наличии современного оборудования в присутствии опытных специалистов и строго под наблюдением профессионалов. Лечение точно также вам могут назначить медицинские работники. Диагностировать данное заболевание и с помощью ультра-звукового исследования, точечного осмотра и при исследованиях другими методами, которые могут назначить вам специалисты и/или ваш лечащий врач.
Новообразования в позвоночнике
Под опухолями в позвоночнике понимают новообразования, которые возникают в клеточных структурах позвоночного столба. Они разрастаются внутрь спинного мозга, а также переходят на прилегающие ткани, вызывая характерные симптомы.
Если развивается опухоль в позвоночнике, то она может находиться как в клеточных структурах позвоночного столба, так и в рядом расположенных тканях и органах. Существуют различные виды новообразований. Они отличаются между собой по структуре клеточных образований. Основной причиной являются нарушения на генетическом уровне. Но при этом патологические процессы развиваются только после длительного воздействия неблагоприятных факторов. К примеру, это может быть стресс, радиация, плохое питание, курение, алкоголизм, длительное пребывание под солнечными лучами или на химических заводах.
Основные симптомы, характерные для новообразований в позвоночнике
Если нарост имеет доброкачественную природу, то он будет увеличиваться очень медленно, но при этом не вызывая никаких симптомов, так что такая патология совершенно не мешает пациенту. Подобные патологии не вызывают тяжелых побочных эффектов, однако могут доставить некоторый дискомфорт. Если опухоль имеет злокачественную природу, то она будет увеличиваться довольно быстро, переходя на соседние ткани. Уже через пару лет больной станет инвалидом или умрет.
Главный признак наличия опухоли - это боли различной степени интенсивности и характера. Они могут быть острыми, ноющими, резкими. При злокачественной интенсивность болевого синдрома увеличивается стремительно из-за того, что опухоль разрастается на другие органы и ткани.
Кроме того, существуют и другие симптомы:
- Ощущение слабости в спине;
- Наличие деформаций в позвоночнике;
- Потеря чувствительности;
- Паралич.
На более поздних стадиях рака появляются следующие признаки:
- Ухудшается аппетит;
- Резко уменьшается вес пациента;
- Постоянная слабость в теле;
- Сильный болевой синдром в спине;
- Повышение температуры тела.
Симптомы опухолевых образований в зависимости от отдела позвоночника
Признаки наличия новообразований будут отличаться в зависимости от того, какая часть спины пострадала.
Если у человека развивается опухоль в шейной части, то появляются такие признаки:
- Развиваются проблемы неврологического характера во всех частях тела, которые расположены ниже самого новообразования;
- Головные боли;
- Состояние тошноты и приступы рвоты;
- Проблемы с глотанием;
- Потеря сознания;
- Кома.
Если пострадал грудной отдел позвоночника, симптомы будут следующими:
- Паралич рук;
- Проблемы с дыханием;
- Нарушение в работе органов, которые расположены в области грудного отдела - это связано с проблемами иннервации легких, сердца и других органов;
- Одышка;
- Проблемы с перевариванием еды.
Для опухоли поясницы характерны:
- Сильные боли в ногах и пояснице;
- Нарушается тонус мышц ног;
- Недержание каловых масс и мочи;
- Нарушения в работе половой системы.
Виды опухолей в спине
Выделяют различные разновидности новообразований в позвоночнике:
- Остеобластома. Растет из хрящевой ткани, но потом разрушает костные структуры.
- Хондрома. Передавливает спинной мозг, так что может развиться паралич и ухудшается восприимчивость. Может перерасти в хондросаркому.
- Остеома. При пальпации такой нарост достаточно просто обнаружить. Обычно появляется у детей.
- Остеобластома. Растет из костной ткани, вызывая деформации.
- Гемангиома. Это опухоль сосудистого типа.
- Хордома. Появляется еще при внутриутробном развитии.
- Нейрофиброма и неврилеммома. Развиваются из нервных оболочек.
- Остеосаркома. Злокачественное новообразование из костной ткани.
- Саркома Юинга. Тоже является злокачественной опухолью. Обычно появляется в области поясницы и крестца. Часто диагностируется еще в детском возрасте. Быстро развивается.
Опухоль позвоночника - это распространенная патология и среди мужчин, и среди женщин, однако ее диагностирование всегда является неприятной неожиданностью для них. Существует множество разновидностей таких новообразований, симптомы которых будут отличаться.
Читайте также:
