Показания для повторной операции с использованием подошвенного доступа при рецидиве межпальцевой невромы
Добавил пользователь Alex Обновлено: 22.01.2026
Неврома Мортона — патологическое разрастание фиброзной ткани на уровне прохождения нерва, расположенного между предплюсневыми фалангами третьего и четвертого пальцев. У женщин встречается в 5 раз чаще, чем у мужчин — чаще всего в возрастной группе Причины появления — сидячий образ жизни, избыточный вес, как следствие, повышенная нагрузка на стопу и нарушение ее естественной анатомической биомеханики.
Проявление патологии индивидуально, но чаще пациенты при описании симптомов невромы используют следующие сравнения:
- «Камешек» в обуви.
- Боль при надавливании на область пальцев ноги.
- Зуд, жжение, покалывание.
- Умеренное покраснение и небольшой отек между и пальцами.
- Потеря чувствительности, онемение пальцев стопы.
Без своевременного лечения заболевание развивается быстро, сопровождается острой, стреляющей болью, которая с каждым днем усиливается. Патология часто приводит к ограничению движений конечности, вызывает невозможность ходить, заниматься спортом. Снять боль не помогает даже специальная ортопедическая обувь.
Самолечение при невроме Мортона противопоказано. Использование народных средств, мазей, кремов, примочек можно обострить течение заболевания, что приведет к инвалидности из-за потери двигательной функции.
Операция при невроме Мортона
Иссечение невромы Мортона — хирургическое удаление утолщенной оболочки подошвенного нерва в промежутке между основаниями реже плюсневых костей. В Ortomed-clinic операция проводится под местной анестезией, включает аккуратный разрез кожи, разделение подлежащих тканей, выделение и иссечение невромы, ушивание и дренирование раны. В послеоперационном периоде возможна кратковременная госпитализация для снижения риска развития воспалительных осложнений и инфицирования послеоперационной раны, обычно она не превышает одного дня пребывания в комфортном стационаре.
После проведенной операции болезнь не рецидивирует. Единственным побочным эффектом может стать небольшое онемение в месте хирургического вмешательства.
Симптомы невромы Мортона
- 1 Зуд, жжение, покалывание
- 2 Потеря чувствительности пальцев стопы
- 3 Сложности ношения обуви из-за сильнейшего дискомфорта
- 4 Боли разной интенсивности, возникающие при механическом или термическом раздражении
- 5 Изменение походки
- 6 Хромота
Преимущества операции в «OrtoMed-Clinic»
- 1 Полное восстановление функций стопы
- 2 Низкий процент рецидивов
- 3 Возврат к полноценной повседневной активности через 2 недели после операции
- 4 Возврат к спортивной физической активности через 6 недель после операци.
Какой наркоз применяют при удалении невромы Мортона?
В Москве в Ortomed-clinic удаление невромы Мортона возможно не только под спинальной анестезией, но и под местным обезболиванием с использованием проводниковой анестезии с применением расслабляющей седации. Иногда особо впечатлительные пациенты настаивают на общем наркозе, чтобы пережить данную манипуляцию во сне.
Наша команда — это исключительно профессиональные хирурги и анестезиологи, что гарантирует пациентам всегда отличный результат!
Ход операции
- 1 Сразу после введения наркоза пациент на ортопедическим столом размещается на спину
- 2 Выполняется разрез кожи 3 см в межплюсневом промежутке
- 3 Обнажается дистальная часть невромы, а также поперечная плюсневая связка
- 4 Устанавливается расширитель
- 5 Неврома выводится между головками плюсневых костей
- 6 Выполняется иссечение невромы
- 7 Проводится ревизия межплюсневого промежутка
- 8 Ушиваются подкожные ткани и кожа
- 9 Проводится дренирование раны
- 10 Пациент переводится в палату для дальнейшей реабилитации
Сразу после операции
Послеоперационный период в «OrtoMed-Clinic» («ОртоМед-Клиник») проходит для пациента в палатах повышенной комфортабельности под внимательным наблюдением медицинского персонала.
Врач-анестезиолог проконтролирует выход из-под наркоза, проверит самочувствие, даст рекомендации. В остальное время к услугам пациента дежурный доктор и палатная медицинская сестра. Персонал доступен круглосуточно, 24/7. Для быстрого вызова в каждой палате установлен пульт.
Первые часы после операции ведется мониторинг жизненно важных функций. На постоянной основе отслеживаются данные АД, пульса, дыхания, сердечного ритма.
Стоимость операции по удалению невромы Мортона
- Первичная консультация врача травматолога-ортопеда 3 000 ₽
- Повторная консультация врача травматолога-ортопеда (без операции) 1 500 ₽
- Удаление невромы (невриномы) Мортона 50 000 ₽
Наши опытные специалисты дадут исчерпывающие ответы и расчёт стоимости касательно вашего конкретного случая. Оставьте заявку, и мы вам позвоним.
Наши опытные специалисты дадут исчерпывающие ответы и расчёт стоимости касательно вашего конкретного случая. Оставьте заявку и мы вам позвоним.
Перечень обязательных анализов и обследований со сроком годности справок и результатов (рекомендовано для госпитализации в отделение хирургической ортопедии):
- общий клинический анализ крови + тромбоциты — 2 недели
- ЭКГ — 2 недели
- общий анализ мочи— 2 недели
- биохимический анализ крови (глюкоза в крови натощак; общий белок, мочевина, креатинин, билирубин, АлТ, АсТ, щелочная фосфатаза, электролиты) — 1 мес.
- коагулограмма (АЧТВ, ПТИ, МНО, фибриноген) — 1 мес
- группа крови, Резус-фактор, Kell-антиген, фенотипы СсDdEe — на бланке с печатью (отметка в паспорте не принимается) — бессрочно
- Гликемический профиль (при наличии сахарного диабета, нарушения толлерантности к глюкозе)- 2 недели
- Гормональный профиль (при наличии в анамнезе эндокринных нарушений) −2 недели
- реакция Вассермана — 3 месяца
- ВИЧ — 3 месяца
- HBs-антиген — 3 месяца
- HCV-антитела — 3 месяца
Неврома Мортона
Неврома Мортона, или компрессивная нейропатия межпальцевого нерва - не является истинной опухолью, это реактивное утолщение нерва и окружающих его тканей, развивающееся вследствие его сдавления. Межпальцевая неврома, или неврома Мортона, названная так в честь Thomas George Morton, впервые была описана Civinini в 1835 году, а позднее Durlacher в 1845 полностью описал её симптомокомплекс.
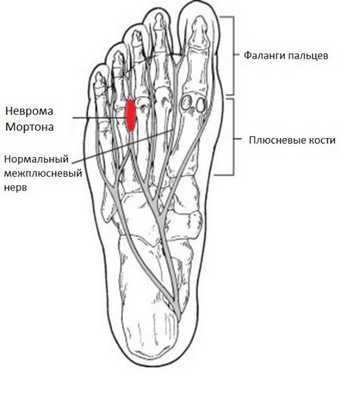
Схематичное изображение невромы Мортона.
Неврома Мортона наиболее часто встречается у женщин (отношение мужчин к женщинам 1:9) среднего возраста. Чаще всего поражает 2 и 3 межплюсневые нервы между головками 2-3 и 3-4 плюсневых костей. Предположительно связана с компрессией межплюсневого нерва межплюсневой связкой (глубокой поперечной связкой стопы), расположенной к тылу поверхности от нерва. Третий межплюсневый промежуток получает двойную иннервацию от наружного и внутреннего подошвенных нервов, что служит анатомической предпосылкой к травматизации нерва именно в третьем межплюсневом промежутке.
Симптомы невромы Мортона.
Боль в области третьего межплюсневого промежутка, усиливающаяся при ходьбе и при использовании узкой обуви, особенно обуви на высоких каблуках. Боль часто спадает или проходит совсем при снятии обуви и массаже стопы. Часто ощущается онемение по подошвенной поверхности 3-4 пальцев стопы. Иногда удаётся пропальпировать неврому. Провоцирующим тестом может служить поперечное сжатие стопы при котором часто определяется усиление боли. Иногда удаётся услышать «щелчок» (признак Мульдера), также может определяться нестабильность в плюсне-фаланговых суставах.
Диагностика невромы Мортона.
Хотя диагноз невромы Мортона обычно ставится на основании клинических данных, в случае если диагноз сомнительный прибегают к инструментальным методам диагностики. Рентгенография часто не выявляет патологии, хотя может определяться узурация кости в месте сдавления невромой. На сонографии можно увидеть овальное гипоэхогенное образование. МРТ используется редко, чаще для дифференциальной диагностике при неявной клинической картине.
Для диагностики также часто применяется лечебно-диагностическая блокада межплюсневого нерва раствором местного анестетика. В случае если болевой синдром при этом полностью регрессирует - это считается убедительным признаком свидетельствующим в пользу межплюсневой невромы.
Дифференциальная диагностика невромы Мортона проводится с такими заболеваниями как: синовит плюсне-фалангового сустава, метатарсалгия, стресс-переломы плюсневых костей, артрит плюсне-фаланговых суставов, остеонекроз головок плюсневых костей, опухолевые поражения кости, заболевания поясничного отдела позвоночника с иррадиацией боли в область межплюсневых промежутков.
Консервативное лечение невромы Мортона.
Для консервативного лечения невромы Мортона наибольшее значение имеет использование специальной обуви, с широким передним отделом, жёсткой подошвой исключающей перекат стопы, и мягкой подушкой под головками плюсневых костей. В 20% случаев использование такой обуви приводит к полному регрессу симптоматики.

Если замена обуви не принесла облегчение, следующим этапом можно выполнить введение глюкокортикостероида непосредственно в область невромы. К сожалению эта методика редко позволяет добиться разрешения болевого синдрома на длительный период времени.
Оперативное лечение невромы Мортона.
При неэффективности консервативного лечения применяют неврэктомию. Её можно выполнить как из тыльного так и из подошвенного доступа.
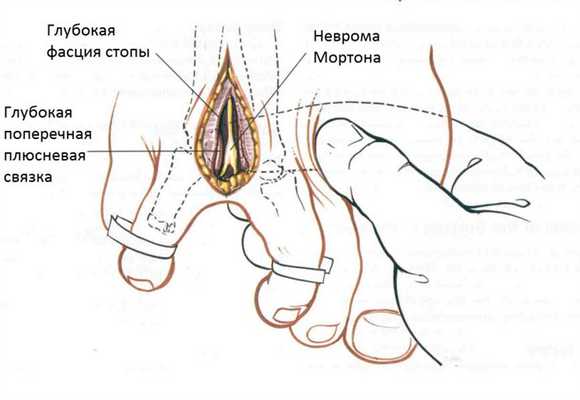
Схематичное изображение тыльного хирургического доступа используемого для удаления межпальцевой невромы.
Альтернативным методом является рассечение межплюсневой связки, однако данная методика более эффективна на ранних этапах заболевания.
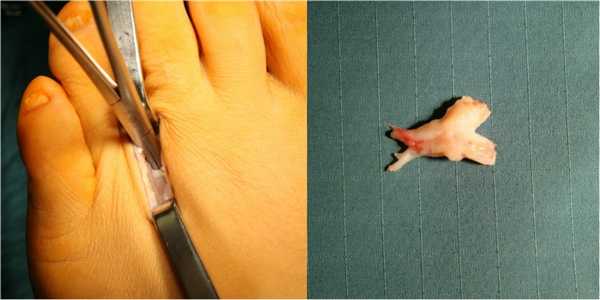
Слева - классический тыльный доступ, видна глубокая поперечная межплюсневая связка, справа - неврома Мортона после её удаления.
Для предотвращения формирования на месте невромы Мортона истинной невромы, рекомендуется выполнять полноценную резекцию и производить погружение проксимального конца нерва в собственные мышцы стопы.
Результаты лечения невромы Мортона.
После хирургического лечения невромы Мортона Отличные результаты наблюдались в 45 % случаев, хорошие в 32 %, удовлетворительные в 15 %, плохие в 8%. Неудовлетворительные результаты часто связаны с формированием истинной ампутационной невромы в области проксимального конца межплюсневого нерва.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Операция халюс вальгус с винтами
В хирургии есть более 300 различных методик удаления вальгусной деформации. Выбор способа зависит от степени Халюс вальгус, осложнений, состояния здоровья пациента и ряда других нюансов. Виды операций при Халюс вальгус с использованием винтов: шевронная остеотомия, Операция Лудлоффа и Остеотомия SCARF.
Появление болезненной шишки на боковой поверхности стопы около большого пальца называется вальгусной деформацией. Эта самая распространенная патология в ортопедии, которая причиняет боль и дискомфорт при ходьбе, вызывает искривление пальцев стопы, ограничивает выбор обуви и ухудшает эстетические качества стопы. При отсутствии лечения заболевание может стать причиной проблем с опорно-двигательным аппаратом и искривления позвоночника.
Оперативное лечение вальгусной деформации
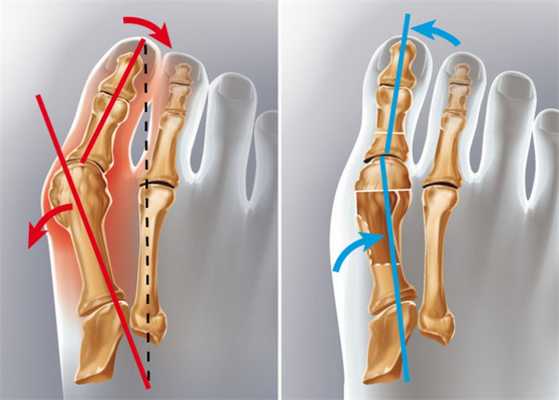
При Hallux Valgus в лечении могут быть использованы консервативные методы, но они не способны устранить уже сформированную деформацию, а направлены больше на ликвидацию неприятных симптомов и торможение прогрессирования заболевания. Радикально решить проблему можно только оперативным путем, а консервативные методы рассматриваются лишь как временная мера.
В хирургии есть более 300 различных методик удаления вальгусной деформации. Выбор способа зависит от степени Халюс вальгус, осложнений, состояния здоровья пациента и ряда других нюансов. Операции подразделяют на 3 вида:
- на мягких тканях - показаны при деформации третьей степени, работа идет только с мышцами, сухожилиями, суставной сумкой;
- на костях - используют при деформации 2 и 3-й степеней, включают удаление болезненного нароста, перемещение костных фрагментов с последующей фиксацией;
- комбинированные - удаление нароста в сочетании с пластикой растянутых связок.
На начальных этапах развития заболевания можно обойтись малотравматичными операциями, но при выраженной деформации требуются более сложные методики.
Виды операций при Халюс вальгус с использованием винтов
К наиболее распространенным операциям на костях с использованием фиксаторов относятся:
- Шевронная остеотомия - относительно простая в выполнении операция с длительным сохранением результата. Заключается в V-образном распиле первой плюсневой кости, совмещении костных фрагментов в анатомически правильном положении с фиксацией титановыми винтами. Методику используют при легкой и умеренной вальгусной деформации.
- Операция Лудлоффа - основана на клиновидном распиле первой плюсневой кости с перемещением ее дистальной части кнутри, чтобы решить главную проблему - слишком большой угол между 1-й и 2-й плюсневыми костями. Костные фрагменты скрепляют в необходимой позиции винтами.
- Остеотомия SCARF - заключается в Z-образном распиле первой плюсневой кости. Костный фрагмент можно смешать в трех плоскостях, что дает расширенные возможности моделирования анатомии. Фрагменты после размещения в правильном положении закрепляют двумя винтами.
Следует выделить и артродез плюснефалангового сустава. Суть данной операции - в создании неподвижного соединения путем фиксации головки плюсневой кости и фаланги большого пальца. После оперативного вмешательства сустав при вальгусной деформации выравнивается и становится неподвижным. Чтобы 2 кости срослись, требуется полное удаление хряща с суставных поверхностей. Далее их сопоставляют таким образом, чтобы получилось максимально правильное и выгодное функциональное положение. Для фиксации костей используют 2-3 винта или металлическую пластину.
Возможные осложнения после операции
За счет современного технического оборудования оперативное лечение проходит максимально безопасно, но, как и при любой сложной манипуляции, есть вероятность развития осложнений. Возможные негативные явления:
- Присоединение вторичной инфекции - встречается крайне редко. Чтобы избежать данной проблемы, пациентам предварительно назначают курс антибиотикотерапии с профилактической целью. Необходимость применения антибиотиков после операции решается в индивидуальном порядке.
- Асептический некроз головки кости - возможен при нарушении ее кровоснабжения.
- Замедленное сращение костных фрагментов - чаще связано с нарушением рекомендаций врача, которые касаются ношения специальной обуви и соблюдения нагрузки на стопу.
- Гематома - проходит самостоятельно, использование холодных компрессов предотвратит ее распространение.
- Тромбоз глубоких вен голени - для снижения риска такой проблемы необходимо носить специальный трикотаж, принимать антикоагулянты согласно схеме, назначенной врачом.
- Скованность в пальцах - не является поводом для беспокойства, проходит самостоятельно в процессе реабилитации.
- Онемение, боль в рубце - устраняются с помощью массажа и физиотерапевтических процедур.
- Остаточная боль в стопе - проблема решается ношением обуви с ортопедическими стельками.
Осложнением можно назвать и рецидив вальгусной деформации, его вероятность составляет около 10%. Но при добросовестном выполнении всех пунктов послеоперационных рекомендаций риск рецидива значительно снижается.
Прооперироваться при вальгусной деформации можно в любом возрасте, если нет противопоказаний к операции по состоянию здоровья. Встать после лечения можно уже на вторые сутки, но передвигаться в специальной обуви. Результатом операции станут эстетический эффект, избавление от боли и дискомфорта при ходьбе.
Степанян Рубен Вачаганович
Плоскостопие, артроз и артрит сегодня не только «молодеют», но и встречаются все чаще. Хотя бы одно из этих заболеваний не понаслышке знакомо каждому человеку!
Когда болезнь подкрадывается незаметно и поражает суставы, это лишает сна и покоя, а жизнь теряет яркие краски. Когда движения становятся не в радость, обращайтесь в ORTOMED-СLINIС.
Мы докажем вам, что вести активный образ жизни и не испытывать боли можно в любом возрасте!
Операция по удалению невромы Мортона (Morton Neurom)
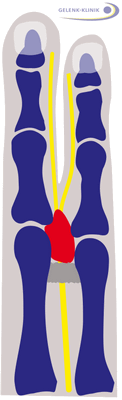
Неврома Мортона (красный) в качестве отёка между костями плюсны (голубой). Раздражение нерва (желтый) развивает жгучую и колющую боль по всей области его снабжения. © Dr. med. Thomas Schneider
Неврома Мортона — это доброкачественное утолщение нервов в районе плюсневой кости. Следствие заболевания - стреляющая, жгучая и колющая боль в подошвенном отделе, а также в пальцах стопы (метатарзалгия). Боль настолько сильна, что пациент испытывает облегчение и улучшение общего состояния, лишь когда садится и снимает обувь. Таким образом, когда больной не обут, боль в стопе проходит намного быстрее. Кроме того, характерными симптомами невромы Мортона являются покалывания либо чувство онемения в пальцах стопы.
Неврома Мортона является часто встречающимся следствием поперечного плоскостопия, иногда сопровождающегося вальгусной деформацией. Женщины страдают невромой Мортона намного чаще чем мужчины. Причиной этому, скорее всего, служит разная мода на обувь: Высокие каблуки, а также туфли с острым носком оказывают сильное давление на передний свод стопы и могут спровоцировать появление поперечного плоскостопия. Вследствие данной патологии у больного изменяется положение плюсневой кости и увеличивается давление на нервы, проходящие по подошвенной области стопы.
У мужчин так же диагностируют неврому Мортона, чаще всего у тех, которые занимаются беговыми видами спорта с большим объемом тренировочной нагрузки. Неврома Мортона зачастую наблюдается между 3-им и 4-ым пальцем стопы, немого реже между 2-ым и 3-им пальцами.
Когда проводится операция невромы Мортона?
Для того, чтобы дать правильную оценку состоянию пациента и назначить правильное лечение, специалистам Геленк Клиники необходимо будет предоставить актуальные результаты МРТ. Основываясь на снимках МРТ врач определяет степень необходимости хирургического лечения невромы Мортона. При наличии определенных показаний, пациенту назначают наилучшую для него методику операции.
На ранних стадиях лечение заболевания проводится при помощи консервативных методов, а именно специальных стелек и гимнастических упражнений для стоп. При значительном ограничении качества жизни, а также если больной ощущает сильную боль, несмотря на консервативное лечение, врач направляет его на операцию. При размере утолщения в 0.8 см. проводят нервосохраняющую операцию (невролиз). Если отек Невромы Мортона превышает нормы, нерв удаляют посредством неврэктомии.
Диагностика и подготовка к операции невромы Мортона
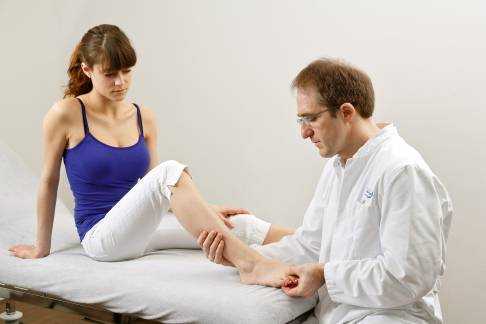
Клиническое обследование Невромы Мортона при помощи провоцирующего теста (тест Mulder): Специалист по лечению заболеваний стопы производит диагностику заболевания при помощи сжатия в области головок костей плюсны и одновременной пальпации в межплюсневых промежутках, чем вызывает боль давящего характера. © joint-surgeon
Альтернативные причины боли в передней части стопы
- Воспаление сустава, находящегося между костями пюсны и проксимальными фалангами
- Повреждения нервов
- Стрессовые (усталостные переломы) плюсневых костей
- Изменения структуры мягких тканей, в том числе шрамы, бородавки и опухоли
- Неправильное распределение веса, как в случае выраженного плоскостопия
Перед тем как начать лечение невромы Мортона врач проводит полную клиническую и визуализационную диагностику, к которой относится предварительная беседа, физический осмотр, а также МРТ с контрастом. Во время магнитно-резонансной томографии пациент находится в положении «лежа на животе», а вовремя рентгена в «положении стоя». Для того, чтобы определить как распределено давление под подошвенным отделом стопы, в Геленк Клинике проводят подометрическое исследование (педобарография). На основании полученных результатов врач оговаривает с пациентом предстоящую операцию.
Если состояние здоровья пациента не препятствует хирургическому лечению, оперирующий врач подробно рассказывает больному о ходе операции, а также разъясняет возможные осложнения. Кроме этого, Вас направят на прием анестезиологу, который повторно проанализирует результаты исследований и определит позволяет ли Ваше состояние вводить анестезирующие средства. Как правило, операция невромы Мортона проходит на следующий день после согласования с оперирующим хирургом и анестезиологом.
Как протекает хирургическое лечение невромы Мортона в Геленк-Клинике?
Операция имеет смысл, если консервативное лечение, например, ортопедические стельки, специальная обувь с подошвой "бабочка", упражнения для стоп, а также инъекции местных анестетиков и самомассаж не помогают надолго уменьшит боль. В основном в Геленк Клинике используют две методики лечения: нервосохраняющий невролиз и удаление нерва. Каждая операция длится около 30-ти минут.
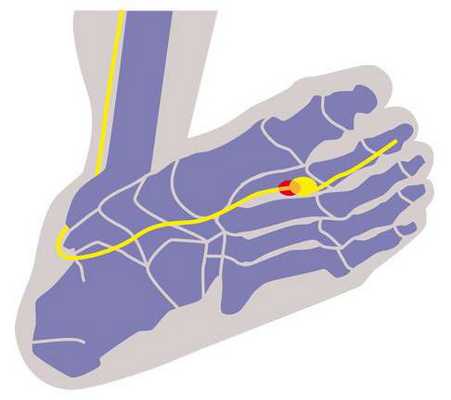
Вид стопы снизу: Неврома Мортона находится между 2-ым и 3-им пальцем. Чаще всего патология возникает между 3-им и 4-ым пальцем. © Dr. med. Thomas Schneider
Нервосохраняющая малоинвазивная операция при Невроме Мортона
Механическое давление на подошвенную область стопы приводит к защемлению нервов. Вследствие раздражения нервов соединительнотканная оболочка подошвенного нерва отекает и образует рубцовую ткань. Наблюдается скопление жидкости.
В результате отёка возникает ишемия и нервы стопы больше не снабжаются питательными веществами. Из-за этого у пациента появляются такие характерные жалобы, как чувство онемения, стреляющая боль и свербение (мурашки) в стопе. Прекращение механического давления на нерв может в определенной степени устранить эти симптомы.
Оптимальным методом лечения многих компрессионных синдромов (напр. синдром запястного канала) является декомпрессия нерва.Если размер невромы Мортона не достигает 0.8 см., проводится нервосохраняющая операция
При помощи методики снятия нагрузки и, при необходимости, декомпрессии нерва путем репозиции плюсневой кости, специалисты нашей клиники на протяжении нескольких лет достигают прекрасных результатов. В частности, у Геленк Клиники хорошие показатели в предотвращении рецидивов. Повторное проявление патологии более вероятно после ампутации нерва (неврэктомия), так как эта операция не исправляет исходное нарушение свода стопы. Несмотря на это, неврэктомия является стандартным методом лечения невралгии Мортона. Слишком часто при невралгии Мортона удаляют подошвенный нерв, предварительно не проверив эффективность нервосохраняющего лечения.
Преимущества нервосохраняющей операции:
Нервосохраняющее эндоскопическое лечение Невромы Мортона с верхним доступом вместо обычного доступа через подошву имеет следующие преимущества:
- меньше рубцов и следовательно незначительное раздражение нервов стопы
- снижается риск появления гематом
- сохранение подошвенного нерва, который после осложнений перестанет болеть и вернет свои исходные функции
- уменьшение процента рецидивов: из-за повторного появления болезненной отечности рецидив не является редкостью
- снижение склонности к образованию болезненных рубцов в области нервов плюсны
Неврэктомия - удаление воспаленного нерва
Во время данной операции удаляются больные нервные ткани большеберцового нерва. В Геленк Клинике неврэктомию проводят вслучае сильного отёка невромы Мортона. Именно поэтому данное хирургическое лечение требует предварительного МРТ обследования, которое помогает врачам определить размеры недуга. Так как послойные изображения, полученные при помощи магнитно-резонансной томографии иногда не предоставляют полную информацию о размере и расположении невромы Мортона, точная методика выбирается непосредственно во время операции после анализа и осмотра утолщения.
При оперативном доступе к невроме Мортона сквозь головку плюсневой кости можно относительно выполнить декомпрессию, то есть снизить степень сдавливания. Такой метод лечения является уместной сопровождающей хирургической манипуляцией, поскольку уменьшение компрессии снижает вероятность рецидива, то есть вторичного разрыва культи поврежденного нерва, влекущего за собой отек соединительной ткани. Операция невромы Мортона с с верхним доступом позволяет избежать рубцевания на подошве стопы. Так процесс заживления раны ускоряется, и пациент может возобновить нагрузки на стопу немного раньше.
Какой хирург оперирует неврому Мортона?

Д-р мед. Томас Шнайдер - ортопед-хирург, специалист в области голеностопного сустава
Одной из особенностей Геленк Клиники являются доверительные отношения между врачами и пациентами. Именно поэтому Ваш лечащий врач будет опекать Вас от первого обследования до самой операции. Таким образом у Вас будет специалист, к которому Вы сможете обратиться в любое удобное для Вас время. Высококвалифицированными экспертами Геленк Клиники в области хирургии стопы и голеностопного сустава являются Д-р Томас Шнайдер и Д-р Мартин Ринио . Также д-р Шнайдер и д-р Ринио сертифицированные специалисты, ежегодно проходящими проверку независимой немецкой ассоциацией хирургов стопы и голеностопного сустава (нем. DAF) на предмет повышения квалификации, диагностики и качества оперативной деятельности. Именно поэтому ортопедический медицинский центр Геленк Клиника имеет честь называться Специализированный Центр хирургии стопы и голеностопного сустава" (ZFS).
Какой вид анестезии предлагают пациенту перед операцией?
Обычно хирургическое лечение невромы Мортона проводится под общим наркозом. Если пациент по личным причинам отказывается от этого метода, существует возможность применения спинальной анестезии. Для этого хирург вводит анестетик в позвоночный канал поясничного отдела позвоночника. В этом случае пациент находится в полном сознании. Какой вид анестезии наиболее подходит больному определяют во время беседы с анестезиологом. Наши врачи-анестезиологи являются настоящими мастерами своего дела, которые во время приема предложат наилучший для Вас метод, соответствующий всем показателям предшествующих обследований..
Послеоперационный период, восстановительное лечение и вспомогательные средства после операции невромы Мортона

При помощи специальной обуви для разгрузки переднего отдела стопы пациент становиться мобильным сразу после операции. Эта обувь (туфли Барука) переносит всю массу тела на пятку. Таким образом, пациент также может путешествовать. Для того, чтобы избежать отеков, во время заживления раны рекомендуется как можно чаще держать стопу в приподнятом положении.
После операции невромы Мортона пациент находится в стационаре как правило еще два дня. После невролиза специальную обувь, переносящую массу тела на пятки следует носить в течение 2-3 недель. Примерно через 3-6 недели стопа становиться полностью мобильной.
После неврэктомии (удаление нерва) обувь для разгрузки переднего отдела стопы носят в течение 3-х недель. По истечении этого срока Вы можете носить нормальную обувь на низкой подошве, поддерживающую поперечный свод стопы, и оставляющую необходимое пространство для пальцев. В течение первых 2-х месяцев после операции невромы Мортона следует избегать сильных нагрузок и перекатов стопы с пятки на носок.
На то время, в которое полная нагружаемость стопы невозможна, Вам выдают локтевые костыли. При этом, профилактика тромбоза при помощи гепарина или же эноксапарина неизбежна. Кроме того, вслучае сильных нагрузок следует носить компрессионные чулки. Наши сотрудники позаботятся о том, чтобы после операции Вы получили всё необходимое.
Буду ли я чувствовать боль после операции невромы Мортона?
Каждая операция связана с определенной болью - и хирургическое лечение невромы Мортона не исключение. Как правило мы стараемся свести боли после операции невромы Мортона к минимуму. Именно поэтому обезболивающее лечение начинается уже вовремя операции. В большинстве случаев анестезиолог вводит специальную инъекцию, обезболивающую стопу примерно на 30 часов. После этого боль значительно уменьшается и лечение пациента продолжают при помощи общепринятых препаратов. Главное для нас — это обеспечение безболезненного послеоперационного периода.
Каковы условия пребывания в Геленк-Клинике?

Частная палата в Геленк-Клинике в г. Гунделфинген, Германия. © joint-surgeon
Во время пребывания в Геленк Клинике Вы находитесь, как правило, в отдельной палате, в которой имеется душ и туалет. Кроме того, мы предоставляем полотенца, халаты и тапочки. Также Вы можете пользоваться сейфом и мини-баром. Все комнаты оснащены телевизором. С собой необходимо взять только медикаменты, удобную одежду и ночное белье. Уход за пациентом осуществляется круглосуточно. Обслуживающий медицинский персонал, а также физиотерапевты Геленк Клиники всегда ответят н а все интересующие Вас вопросы. В основном срок пребывания в стационаре составляет 3 дня. Ваши родственники могут остановиться в близлежащем отеле. О резервации номера с удовольствием позаботятся наши сотрудники.
На что необходимо обратить внимание после хирургического лечения невромы Мортона?
Сразу после операции стопа должна находиться в приподнятом положении. Чтобы избежать болевых ощущений и отеков, на стопу стоит наложить охлаждающий компресс. Примерно через 10 дней снимаются швы. После этого Вам снова можно будет принять душ.
Также Вы получаете специальную обувь, снимающую нагрузку с переднего отдела стопы и переносящую вес тела на пятку. Если Вы планируете продолжительные прогулки следует взять еще и локтевые костыли. Профилактика тромбоза во время невозможности полных нагрузок на стопу является необходимой. Так у Вас не образуются опасные сгустки крови. Препятствует потере мышечной массы и отекам переднего отдела стопы физиотерапия и лимфодренаж. Продолжительность отечности переднего отдела стопы зачастую зависит от возраста пациента или пациентки.
Какова стоимость операции на стопе?
Кроме стоимости хирургического лечения, невромы Мортона, стоит учесть еще и дополнительные расходы на диагностику, приемы у врачей и вспомогательные средства (напр. локтевые костыли), составляющие примерно от 1.500 до 2.00о евро. Если после операции Вы планируете пройти амбулаторное физиотерапевтическое лечение, мы с удовольствием составим предварительную смету расходов. Информацию касательно стоимости проживания в гостинице и возможное дополнительное лечение в реабилитационном центре Вы сможете найти на соответствующей интернет-странице.
Как записаться на прием к врачу и на операцию невромы Мортона?
В первую очередь для определения размера невромы Мортона, а также с целью диагностики возможных других заболеваний, специалистам по лечению стопы в Германии потребуются актуальные снимки МРТ стопы и результаты рентгенологического исследования. После того как мы получим все необходимые документы, в течение 1-2 рабочих дней мы высылаем Вам по электронной почте информацию для пациентов, а также предварительную смету расходов на лечение невромы Мортона.
Иностранные пациенты могут записаться на операцию невромы Мортона в короткие сроки. Мы с радостью посодействуем в оформлении визы, после того как на наш счет поступит предоплата, указанная в смете. Вслучае невыдачи визы, полученная сумма возвращается Вам в полном объеме.
Ввиду иногда долгих перелетов мы стараемся свести срок между первым обследованием и операцией к минимуму. Вовремя амбулаторного и стационарного лечения невромы Мортона Вы сможете воспользоваться услугами квалифицированного медицинского персонала, владеющего несколькими иностранными языками (напр. английский, русский, испанский, португальский). Оплата переводчика (напр. на арабский) осуществляется в отдельном порядке. Так же мы занимаемся организацией трансфера, можем забронировать номер в отеле, и подскажем как провести время в Германии Вам и Вашим родственникам.
Лечение невромы Мортона: нервосохраняющая операция или удаление нерва?
Читайте также:
