Поражения мышц и суставов у больного раком: полимиозит, дерматомиозит, полиартрит
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Дерматомиозит (полимиозит) - это системное заболевание с преимущественным поражением кожи и мышц, а также с разнообразными изменениями со стороны внутренних органов. Болезнь имеет еще несколько названий: полимиозит, пойкилодерматомиозит, склеродерматомиозит, ангиомиозит, генерализованный миозит, генерализованный фибромиозит.
Что провоцирует / Причины Дерматомиозита (полимиозита):
Дерматомиозит (полимиозит) могут вызвать переохлаждение, длительные пребывания на солнце, вакцинации, беременность, различные лекарственные средства, травмы, вирусные инфекции. У некоторых больных установлена связь между дерматомиозитом и раковой опухолью, т. е. раковая опухоль может вызвать дерматомиозит.
Патогенез (что происходит?) во время Дерматомиозита (полимиозита):
В патогенезе дерматомиозита ведущую роль играют аутоиммунные процессы, в результате которых образуются ауто-антитела к мышцам, в сосудах скелетных мышц откладываются иммуноглобулины. Кроме аутоиммунного механизма, причиной дерматомиозита может быть и нейроэндокринная реактивность организма в определенные периоды жизни. Болезнь может развиться в переходных возрастах (подростковом и климактерическом).
Симптомы Дерматомиозита (полимиозита):
Дерматомиозит (полимиозит) может начаться либо остро, либо развиваться постепенно. Характерным проявлением болезни становится мышечный синдром в виде мышечной слабости, болей в мышцах. Повышается температура тела до очень высоких значений, появляются боли в суставах, плотные распространенные отеки, поражения кожи. У всех больных поражаются скелетные мышцы. Боли в мышцах возникают не только при движениях, но и в покое, при надавливании на них. Характерна нарастающая мышечная слабость. Сами мышцы увеличиваются в объеме, уплотняются. В результате слабости в мышцах нарушаются активные движения, больные не могут поднять конечности, самостоятельно садиться. Для дерматомиозита характерно поражение мышц шеи и плечевого пояса, из-за которого нарушаются движения головы, вплоть до невозможности ее удерживать сидя или стоя. В случае распространенности процесса больные по сути полностью обездвижены, а в особо тяжелых случаях развивается состояние полной прострации. Если патологический процесс развивается в мимических мышцах, то лицо становится маскообразным, поражение глоточных мышц ведет к нарушению или невозможности глотания. К нарушению дыхания приводит поражение межреберных мышц и диафрагмы. Могут поражаться глазодвигательные мышцы, что приводит к соответствующей симптоматике со стороны органа зрения. Дерматомиозит необходимо отличать от неврологической симптоматики при истинных поражениях нервной системы.
На ранних стадиях болезни отмечаются отечность и болезненность мышц. Позже мышечные волокна становятся дистрофичными, вплоть до рассасывания с последующим замещением волокон соединительной тканью, т. е. развивается миофиброз. Мышцы атрофируются, появляются контрактуры. Реже в мышцах откладывается кальций. Кальциноз развивается и в подкожной клетчатке, особенно у больных молодого возраста. При дерматомиозите очень разнообразны поражения кожи. Это преимущественно эритемы на открытых частях тела, а также папулезные, буллезные (пузыревидные) высыпания, пурпура, сосудистые звездочки, участки ороговения кожи, повышенная или пониженная пигментация, вплоть до исчезновения пигментации на отдельных участках кожи. Часто сыпь сопровождается зудом. Очень характерным кожным проявлением болезни является наличие отека вокруг глаз с пурпурно-лиловой эритемой, так называемые дерматомиозитные очки.
При дерматомиозите (полимиозите) поражаются внутренние органы. Со стороны сердечно-сосудистой системы характерны миокардиты (воспаления сердечной мышцы) или миокардиодистрофии. Поражения миокарда приводят к тахикардии (сердцебиению) и непостоянству пульса, пониженному давлению, расширению сердца влево, систолическому шуму на верхушке и т. д. При распространенном поражении миокарда развивается сердечная недостаточность. Легкие поражаются либо вследствие патологического процесса в межреберных мышцах или диафрагме, либо вследствие вторичной инфекции. Это связано с предрасположенностью больных к бактериальным заражениям из-за гиповентиляции (снижения вентиляции) легких или нарушения глотания и аспирации пищи. При остром течении больных беспокоит одышка, часто значительная, развивается синюшность кожи (цианоз). Возможен медленно развивающийся легочный фиброз с развитием гипертонии в малом круге кровообращения и легочном сердце.
Почти у половины больных имеются желудочно-кишечные патологии. Они проявляются отсутствием аппетита, болями в животе, воспалительными реакциями со стороны желудка и тонкого кишечника. Вследствие развивающейся мышечной патологии характерна гипотония верхней трети пищевода, могут поражаться слизистые оболочки желудка и кишечника с отеками, кровоизлияниями, вплоть до образования некрозов. Могут быть тяжелые желудочно-кишечные кровотечения, прободения желудка и кишечника, иногда кишечная непереносимость. В разгар болезни обычно развивается диффузный гломерулонефрит или незначительная альбуминурия. У половины больных увеличиваются печень и селезенка, лимфоузлы в различных частях тела.
По течению заболевание бывает острым, подострым и хроническим. Острое течение характеризуется чрезвычайно быстрым нарастанием поражения поперечно-полосатой мускулатуры, вплоть до полной обездвиженности, нарушения глотания и речи. Часто имеет место тяжелая картина токсического заболевания с высокой лихорадкой, разнообразными кожными высыпаниями. При отсутствии лечения через 3- 6 месяцев может наступить летальный исход, причиной которого является аспирационная пневмония, легочно-сердечная недостаточность в связи с тяжелыми поражениями сердца и легких.
При подостром течении заболевание имеет цикличный характер, но патологический процесс и в этом случае неуклонно прогрессирует с нарастанием слабости, поражений кожи и внутренних органов. При этом течении болезни также может быть летальный исход, но при адекватном лечении возможно выздоровление или переход в хроническое течение с развитием контрактур, кальцинозов, ухудшением двигательной активности больных.
Наиболее благоприятной формой дерматомиозита является хроническая форма, имеющая также цикличное течение. Поражаются только отдельные мышцы. Состояние больных длительное время остается удовлетворительным, сохраняется работоспособность. Среди этой категории больных имеются исключения. Это больные, у которых развиваются обширные кальцинозы (отложения солей кальция) в коже и подкожной клетчатке, а также в мышцах, что приводит к стойким контрактурам и обездвиженности.
Диагностика Дерматомиозита (полимиозита):
Диагноз дерматомиозита ставится на основании клинических проявлений, электромиографических данных (исследования электрической активности мышц) и данных лабораторных показателей. В крови обычно наблюдается лейкоцитоз, чаще умеренный, в лейкоцитарной формуле - выраженная эозинофилия (до 25-70%), редко обнаруживается железодефицитная анемия (малокровие). При остром течении умеренно, но стойко ускорена СОЭ (скорость оседания эритроцитов).
Характерным считается нарастание активности ферментов: альдолазы, лактатдеги-дрогеназы, креатинфосфокиназы, аспартат- и аланинами-нотрансфераз. Очень большое значение имеет креатинурия (увеличение кретинина мочи). Микроскопическое исследование поперечно-полосатых мышц, взятых при биопсии, показывает утолщение мышечных волокон с потерей поперечной исчерченности, нарушение трофики, вплоть до некроза.
Лечение Дерматомиозита (полимиозита):
При всех формах течения дерматомиозита показано лечение препаратами кортикостероидных гормонов (глюкокортикоидов). Применение стероидных гормонов изменяет течение и плохой прогноз заболевания. Рекомендуются большие суточные дозы гормонов: преднизолон - 60-80 мг, дексаметазон - 6-8 мг в течение 2-3 месяцев, иногда и больше.
После достижения лечебного эффекта дозу гормонов снижают очень медленно (по таблетке каждые 7-10 дней) до поддерживающей дозы на фоне делагила (0,25 г), плаквенила (0,2 г) по одной таблетке вечером. Только при стойкой ремиссии гормоны могут быть полностью отменены. Триамнуполон противопоказан из-за способности усиливать слабость мышц. На фоне лечения глюкокортикоидами исчезают воспалительные уплотнения в коже и мышцах, нормализуется глотание, речь, приходит в норму сердечно-сосудистая система. Но улучшение наступает очень медленно: сначала улучшается функция гладких мышц, затем - поперечно-полосатых.
Применяют препараты пиразолонового ряда в обычных дозах. При хронических очаговых инфекциях (тонзиллит, гайморит) назначаются антибиотики. В комплексном лечении рекомендуются витамины в инъекциях: витамин В1 (30-40 инъекций), В6 (10 инъекций на курс через день), В12 (20 инъекций по 200 мкг через день), внутривенно витамин С. Внутрь витамин В2 (30-40 дней). Для улучшения функции мышц применяют прозерин, АТФ, кокар-боксилазу, неробол. При наличии кальцинатов применяют ди-натривую соль этилендиаминтетрауксусной кислоты (Nа2 ЭД -ТА) внутривенно на 5%-ном растворе глюкозы. Курс - 3-6 дней, 7 дней перерыв и снова повторить. При поражении почек и печени препарат противопоказан. При снятии остроты процесса показаны осторожная лечебная гимнастика, массаж конечностей.
Прогноз
Прогноз удовлетворительный, особенно у лиц молодого возраста. При рано начатом лечении адекватными дозами гормонов наступает стойкое выздоровление. При хроническом течении наблюдается волнообразность клинических проявлений заболевания.
Профилактика Дерматомиозита (полимиозита):
Специфическая (первичная) профилактика дерматомиозита (полимиозита) не разработана. Вторичная заключается в диспансерном наблюдении, поддерживающем лечении кортикостероидами, санации очагов хронической инфекции, снижении аллергизации организма.
К каким докторам следует обращаться если у Вас Дерматомиозит (полимиозит):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Дерматомиозита (полимиозита), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Полимиозит
Полимиозит — системное воспалительное поражение мышечной ткани преимущественно поперечно-полосатой мускулатуры конечностей с развитием болевого синдрома, прогрессирующей слабости и атрофии пораженных мышц. Возможно появление патологических изменений в легких и сердце. Диагностика полимиозита включает консультации ревматолога и смежных специалистов, лабораторные исследования, электромиографию, биопсию мышечной ткани, обследование соматических органов (ЭКГ, УЗИ, рентгенографию). Лечение полимиозита проводят стероидными гормонами и иммунодепрессантами.
МКБ-10
Общие сведения
Полимиозит относится к системным аутоиммунным заболеваниям и входит в группу идеопатических воспалительных миопатий. Случаи возникновения полимиозита наблюдаются у людей любого возраста, однако пик заболеваемости отмечается среди детей от 5 до 15 лет и среди взрослых в возрасте от 40 до 60 лет. Примерно 70% случаев полимиозита приходится на лиц женского пола. Довольно часто возникновение полимиозита наблюдается на фоне другой аутоиммунной патологии и у пациентов со злокачественными новообразованиями.
Причины возникновения полимиозита
На сегодняшний день этиологические факторы полимиозита находятся в стадии изучения. Предполагается провоцирующая роль некоторых вирусов (например, цитомегаловируса, вирусов Коксаки) в запуске аутоиммунного механизма заболевания. Немаловажная роль в этом отводится антигенному сходству отдельных видов вирусов и мышечной ткани. Проведенные в последние годы генетические исследования обнаружили у некоторых пациентов маркеры наследственной предрасположенности к возникновению полимиозита.
Среди триггерных факторов, возможно запускающих развитие полимиозита, выделяют переохлаждение, повышенную инсоляцию, хроническую инфекцию, травмы, лекарственную аллергию (крапивница, медикаментозный дерматит, токсикодермия, синдром Стивенса-Джонсона).
Классификация полимиозита
Согласно одной из классификаций, которыми пользуется клиническая ревматология, выделяют 6 форм полимиозита. Первичный полимиозит — проявляется поражением мышц проксимальных отделов конечностей и шеи, а также глотки, гортани и пищевода. В некоторых случаях сопровождается артралгией. Первичный дерматомиозит — полимиозит, сопровождающийся кожными проявлениями в виде эритематозных пятен на лице и в области суставов. Возможны поражения слизистой глаз (конъюнктивит), ротовой полости (стоматит), и глотки (фарингит).
Полимиозит при злокачественных процессах — чаще всего наблюдается у лиц старше 40 лет. Наиболее часто он развивается на фоне рака легкого, молочной железы, желудка, толстого кишечника, предстательной железы, яичников. Возможно его появление при лимфоме. Детский полимиозит — в большинстве случаев сопровождается кожными проявлениями, появлением внутрикожных и подкожных кальцификатов. Характеризуется прогрессирующим течением с образованием мышечных атрофий и контрактур; поражением сосудов ЖКТ с развитием васкулита и тромбоза, приводящих к появлению острых болей в животе, желудочно-кишечных кровотечений, иногда — изъязвлений и перфораций стенки кишечника.
Полимиозит при других аутоиммунных болезнях — может возникать при системной красной волчанке, болезни Шегрена, ревматоидном артрите, склеродермии. Миозит с включениями — является редко встречающейся формой полимиозита и отличается поражением мышц дистальных отделов конечностей. Свое название эта форма полимиозита получила благодаря тому, что при исследовании биоптата пораженных мышц в мышечных волокнах наблюдаются включения.
Симптомы полимиозита
Для полимиозита наиболее типично подострое начало с постепенно развивающимся поражением мышц тазового и плечевого пояса. Зачастую к мышечному синдрому присоединяются различного рода поражения соматических органов: ЖКТ, сердца, легких. У 15% больных полимиозитом наблюдается суставной синдром.
Мышечный синдром проявляется в первую очередь болями в мышцах при движении, прощупывании и даже в покое. Боли сопровождаются прогрессирующей мышечной слабостью, из-за которой пациент не может полноценно осуществлять активные движения: поднять и удержать конечность, держать предметы в руках, поднять голову с подушки, встать, сесть и т. п. Наблюдается уплотнение и отечность пораженных мышц. Со временем при полимиозите в пораженных мышцах развиваются атрофии, миофиброз и контрактуры, в некоторых случаях - кальциноз. Выраженное и распространенное поражение мышц может приводить к полной обездвиженности пациента.
Возможно течение полимиозита с поражением гладкой мускулатуры глотки, гортани и пищевода. В таких случаях развивается дисфагия (трудности при проглатывании пищи, поперхивания во время еды) и дизартрия (нарушение речи). При распространении процесса на глазодвигательные мышцы может отмечаться опущение верхнего века (птоз), двоение предметов (диплопия), косоглазие. При вовлечении в процесс мимической мускулатуры лицо пациента с полимиозитом принимает обездвиженный маскообразный вид.
Суставной синдром характеризуется поражением лучезапястных суставов и мелких суставов кисти. Реже при полимиозите наблюдается поражение плечевых, локтевых, голеностопных и коленных суставов. В области пораженного сустава отмечаются типичные признаки его воспаления: отечность, болезненность, покраснение, ограничение движений в суставе. В коже над суставами возможно отложение кальцификатов. Артрит у больных полимиозитом, как правило, протекает без деформации сустава.
Поражения внутренних органов у половины пациентов с полимиозитом проявляются различными желудочно-кишечными симптомами: боли в животе, анорексия, запор или понос, симптомы кишечной непроходимости. Возможно эрозивное поражение слизистой ЖКТ с развитием кровотечения, прободной язвы желудка или перфорации кишечника. Возникновение пневмонии при полимиозите обусловлено гиповентиляцией легких из-за слабости дыхательной мускулатуры и попаданием пищи в дыхательные пути при поперхиваниях. Со стороны сердечно-сосудистой системы у пациентов с полимиозитом может наблюдаться синдром Рейно, аритмии, миокардит, гипотония, развитие сердечной недостаточности.
Течение полимиозита
Острое течение полимиозита развивается на фоне лихорадки и интоксикации. Характеризуется быстро прогрессирующим поражением мышц, сопровождающимся дисфагией и дизартрией. Очень скоро наступает обездвиженность больного, развиваются сердечно-легочные поражения. При отсутствии лечения высока вероятность смертельного исхода заболевания.
Подострое течение полимиозита отличается более плавным течением с периодами улучшения. Однако оно сопровождается неуклонным прогрессированием мышечной слабости от обострения к обострению, присоединением поражений соматических органов. Хроническое течение полимиозита является наиболее благоприятным и отличается поражением отдельных мышечных групп, что позволяет пациентам длительное время сохранять трудоспособность.
Диагностика полимиозита
При подозрении на полимиозит пациенты направляются на консультацию ревматолога. Для дифференциации мышечного синдрома от миастении может потребоваться консультация невролога. Наличие симптомов со стороны сердечно-сосудистой системы, легких, органов ЖКТ являются показанием для консультации соответственно кардиолога, пульмонолога, гастроэнтеролога.
В клиническом анализе крови у пациентов с полимиозитом выявляются признаки воспалительного процесса: ускорение СОЭ и лейкоцитоз. Данные биохимического анализа крови свидетельствуют о повышении уровня «мышечных ферментов» (АЛТ, АСТ, КФК, альдолазы). При полимиозите их используют для оценки степени активности происходящего в мышцах воспалительного процесса. В 20% случаев полимиозита наблюдается наличие антинуклеарных антител, у небольшой части пациентов выявляется ревматоидный фактор.
Электромиография при полимиозите проводится для исключения других нервно-мышечных заболеваний. Она определяет повышенную возбудимость и спонтанные фибрилляции, низкую амплитуду потенциалов действия. Оценку состояния внутренних органов проводят по данным копрограммы, УЗИ органов брюшной полости, гастроскопии, ЭКГ, УЗИ сердца, рентгенографии легких.
Большую диагностическую ценность при полимиозите представляет собой гистологическое исследование мышечных волокон, для получения которого проводится биопсия мышц. Забор материала чаще производят из участка двуглавой мышцы плеча, бицепса или квадрицепса. Гистологическое исследование выявляет характерное для полимиозита наличие в мышечной ткани полостей (вакуолей), дегенерацию и некроз мышечных волокон, лимфоцитарную инфильтрацию мышечной ткани и стенок проходящих в ней сосудов.
Лечение полимиозита
Базовая терапия пациентов с полимиозитом заключается в назначении глюкокортикостероидов (преднизолон) с постепенным снижением дозы до поддерживающего уровня. Однако такое лечение не всегда эффективно. Терапия глюкокортикостероидами дает результат лишь у 25-50% пациентов и оказывается вовсе неэффективной при миозите с включениями.
Отсутствие улучшения в состоянии пациента спустя 20 дней от начала лечения является показанием к назначению иммунодепрессантов. В первую очередь это парентеральное введение метотрексата. Препаратом запаса является азатиоприн. Лечение этими препаратами требует ежемесячного проведения биохимических проб печени. В терапии полимиозита также возможно применение хлорамбуцила, циклоспорина, циклофосфамида или их комбинаций.
Прогноз полимиозита
Наиболее неблагоприятный прогноз имеет острая форма полимиозита, особенно в случаях, когда пациент не получает адекватного лечения. Летальный исход может быть обусловлен развитием легочно-сердечной недостаточности или аспирационной пневмонии. Развитие полимиозита в детском возрасте является ухудшающим прогноз признаком, так как в этих случаях заболевание, как правило, неуклонно прогрессирует и приводит к обездвиженности больного. Пациенты с хронической формой полимиозита в большинстве случаев имеют благоприятный прогноз как для жизни, так и для трудовой деятельности.
Миозит
Миозит - это воспалительный процесс в скелетных мышцах. Может поражать любые мышцы. Наиболее характерным общим симптомом является локальная боль в мышце (или мышцах), усиливающаяся при движениях и пальпации. Со временем вследствие защитного напряжения мышц может возникать ограничение объема движений в суставах. При длительном течении некоторых миозитов отмечается нарастание мышечной слабости, а иногда - даже атрофия пораженной мышцы. Диагноз устанавливается на основании жалоб и результатов осмотра. По показаниям назначаются дополнительные исследования. Схема лечения подбирается индивидуально и зависит от формы заболевания и вызвавшей его причины.

Миозит - воспалительный процесс в одной или нескольких скелетных мышцах. Этиология заболевания отличается редким многообразием. Чаще всего причиной развития миозита становятся различные инфекции (ОРВИ, грипп, хронический тонзиллит). Кроме того, миозит может возникать при аутоиммунных заболеваниях, вследствие паразитарных инфекций, воздействия токсических веществ и т. д. Болезнь может протекать как остро, так и хронически. В некоторых случаях в процесс вовлекается кожа. При определенных условиях (местном инфицировании) возможно развитие гнойного процесса в мышце.
Тяжесть миозита может сильно варьироваться. Самые распространенные миозиты - шейный и поясничный - хотя бы раз в жизни развиваются почти у всех людей. Часто они остаются недиагностированными, поскольку пациенты принимают проявления миозита за обострение шейного или поясничного остеохондроза. Но встречаются и тяжелые формы миозита, требующие госпитализации и длительного лечения.

Причины миозита
Первое место по частоте заболеваемости занимают поражения мышц, вызванные наиболее распространенными вирусными инфекционными заболеваниями (ОРВИ, грипп). Реже миозит возникает при бактериальных и грибковых инфекциях. Возможно как непосредственное воздействие микроорганизмов на мышцы, так развитие миозита вследствие действия токсинов.
Системные аутоиммунные заболевания являются не самой частой причиной миозитов, но именно они вызывают развитие самых тяжелых форм болезни. Как правило, наиболее тяжелое поражение мышц возникает при полимиозите, дерматомиозите и болезни Мюнхеймера (оссифицирующем миозите). Для других системных заболеваний (ревматоидного артрита, склеродермии, системной красной волчанки) характерны умеренно выраженные миозиты. В числе паразитарных инфекций, наиболее часто вызывающих миозит - токсоплазмоз, эхинококкоз, цистицеркоз и трихинеллез.
Причиной развития миозита может становиться действие различных токсических веществ, как постоянное, так и относительно кратковременное. Так, токсический миозит нередко развивается при алкоголизме или кокаиновой зависимости. Нестойкие поражения мышц могут возникать и при приеме некоторых медикаментов (альфа-интерферона, гидроксихлорохина, колхицина, статинов и т. д.). Такие поражения не всегда носят воспалительный характер, поэтому, в зависимости от симптомов, их могут относить как к миозитам, так и к миопатиям.
Благоприятно протекающие миозиты легкой, реже - средней степени тяжести могут возникать после переохлаждения, травм, мышечных судорог или интенсивных физических нагрузок (особенно - у пациентов с нетренированными мышцами). Боль, отек и слабость в течение нескольких часов или нескольких дней в последнем случае обусловлена мелкими надрывами мышечной ткани. В крайне редких случаях, обычно при экстремальных физических нагрузках возможно развитие рабдомиоза - некроза мышечной ткани. Рабдомиоз также может возникать при полимиозитах и дерматомиозитах.
У людей определенных профессий (скрипачей, пианистов, операторов ПК, водителей и т.д.) миозит может развиваться вследствие неудобного положения тела и продолжительной нагрузки определенных групп мышц. Причиной возникновения гнойного миозита может стать открытая травма с заносом инфекции, очаг хронической инфекции в организме либо местное инфицирование вследствие нарушения правил гигиены при проведении внутримышечных инъекций.
Классификация
С учетом характера процесса в хирургии, неврологии, травматологи и ортопедии выделяют острые, подострые и хронические миозиты, с учетом распространенности - локальные (ограниченные) и диффузные (генерализованные). Кроме того, различают несколько особых форм миозита:
- Инфекционный негнойный миозит. Возникает при вирусных инфекциях (энтеровирусных заболеваниях, гриппе), сифилисе, бруццелезе и туберкулезе. Сопровождается сильной болью в мышцах и заметной общей слабостью.
- Острый гнойный миозит. Обычно является проявлением септикопиемии или осложнением хронического гнойного процесса (например, остеомиелита), характеризуется наличием гнойных и некротических процессов в мышцах. Сопровождается местным отеком и выраженной локальной болью. Возможно повышение температуры тела, озноб и лейкоцитоз.
- Миозит при паразитарных инфекциях. Возникает вследствие токсико-аллергической реакции. Сопровождается болью, отеком и напряжением мышц. Возможно недомогание, небольшое повышение температуры, лейкоцитоз. Нередко имеет волнообразное течение, обусловленное циклом жизнедеятельности паразитов.
- Оссфицирующий миозит. Как правило, возникает после травм, но может быть и врожденным. Отличительной чертой является отложение солей кальция в соединительной ткани. Чаще всего поражаются плечи, бедра и ягодицы. Сопровождается слабостью мышц, прогрессирующей мышечной атрофией, уплотнением мышц и образованием кальцинатов. Боли обычно нерезкие.
- Полимиозит. Множественное поражение мышц. Полимиозит обычно развивается при системных аутоиммунных заболеваниях, является одной из наиболее тяжелых форм миозита. Сопровождается болью и нарастающей мышечной слабостью. В отдельных случаях при таких миозитах возможна атрофия мышц и исчезновение сухожильных рефлексов. У детей может сочетаться с поражением легких, сердца, сосудов и кожи. У мужчин в возрасте старше 40 лет в половине случаев отмечается одновременное образование опухолей внутренних органов.
- Дерматомиозит (болезнь Вагнера-Унферрихта-Хеппа, болезнь Вагнера). Дерматомиозит является системным заболеванием, сопровождается поражением кожи, скелетных и гладких мышц, а также внутренних органов.
Симптомы миозита
Чаще всего локальный процесс (поражение одной или нескольких, но не множества мышц) развивается в мышцах шеи, поясницы, грудной клетки и голеней. Характерным симптомом миозита является ноющая боль, усиливающаяся при движении и пальпации мышц и сопровождающаяся мышечной слабостью. В отдельных случаях при миозите наблюдается незначительное покраснение (гиперемия) кожи и небольшая отечность в области поражения. Иногда миозиты сопровождаются общими проявлениями: субфебрильной температурой или лихорадкой, головной болью и увеличением количества лейкоцитов в крови. При пальпации пораженной мышцы могут определяться болезненные уплотнения.
Миозит может развиваться остро или иметь первично хроническое течение. Острая форма также может переходить в хроническую. Обычно это происходит в отсутствие лечения или при неадекватном лечении. Острые миозиты возникают после мышечного перенапряжения, травмы или переохлаждения. Для инфекционных и токсических миозитов характерно постепенное начало с менее ярко выраженными клиническими симптомами и первично хроническим течением.
Хронический миозит протекает волнообразно. Боли появляются или усиливаются при продолжительных статических нагрузках, изменении погоды, переохлаждении или перенапряжении. Отмечается слабость мышц. Возможно ограничение движений (обычно незначительное) в расположенных рядом суставах.
Виды миозита
Шейный и поясничный миозиты
Шейный миозит - самый распространенный из всех миозитов. Обычно развивается в результате простуды, после перенапряжения мышц или длительного пребывания в неудобной позе. Сопровождается тупой болью, которая чаще локализуется только с одной стороны шеи. Иногда боль отдает в затылок, в висок, ухо, плечо или межлопаточную область. При движениях больной миозитом щадит шею, движения в шейном отделе позвоночника могут быть несколько ограничены из-за боли.
Поясничный миозит также достаточно широко распространен. Из-за одинаковой локализации боли пациенты иногда путают его с любмаго, однако, боль в этом случае не такая острая, преимущественно ноющего характера, не уменьшается в покое, усиливается при движениях и надавливании на мышцы пораженной области.
Шейный миозит и миозит поясничных мышц обычно приходится дифференцировать с обострением остеохондроза, а поясничный миозит - еще и с грыжей соответствующего отдела позвоночника. При постановке диагноза обращают внимание на характер боли (ноющая), усиление болезненности при пальпации мышц и наличие или отсутствие неврологической симптоматики. Для уточнения диагноза может быть выполнена рентгенография позвоночника, МРТ шеи, магнитно-резонансная томография позвоночника или компьютерная томография.
Следует учитывать, что иногда постоянная, не слишком интенсивная ноющая боль в поясничной области свидетельствует о заболевании почек. Поэтому при возникновении таких болей следует обязательно обратиться к врачу, чтобы он оценил клиническую симптоматику, подтвердил или исключил диагноз миозит и при необходимости направил пациента на дополнительные исследования (анализ крови и мочи, УЗИ почек и т.д.).
Дерматомиозиты и полимиозиты
Дерматомиозит относится к группе системных заболеваний соединительной ткани. Встречается достаточно редко - по данным зарубежных исследователей болеет пять человек на 1 миллион населения. Обычно поражает детей в возрасте до 15 лет или людей зрелого возраста (50 лет и старше). У женщин наблюдается вдвое чаще, чем у мужчин.
Классическими проявлениями таких миозитов считаются типичные симптомы со стороны кожи и мышц. Наблюдается слабость мышц тазового и плечевого пояса, мышц брюшного пресса и сгибателей шеи. Пациенты испытывают затруднения при вставании с низкого стула, подъема по лестнице и т.д. При прогрессировании дерматомиозита больному становится трудно удерживать голову. В тяжелых случаях возможно поражение глотательных и дыхательных мышц с развитием дыхательной недостаточности, затруднением глотания и изменением тембра голоса. Болевой синдром при дерматомиозите выражен не всегда. Отмечается уменьшение мышечной массы. Со временем участки мышц заменяются соединительной тканью, развиваются сухожильно-мышечные контрактуры.
Со стороны кожи наблюдаются гелиотропная сыпь (красные или лиловые высыпания на веках, иногда - на лице, шее и туловище) и симптом Готтрона (розовые или красные шелушащиеся бляшки и узелки по разгибательной поверхности мелких и средних суставов конечностей). Возможно также поражение легких, сердца, суставов, желудочно-кишечного тракта и нарушения со стороны эндокринной системы. Примерно у четверти пациентов возникают проявления только со стороны мышц. В этом случае болезнь носит название полимиозит.
Диагноз выставляется на основании клинической картины и данных биохимических и иммунологических исследований крови. Для подтверждения диагноза может выполняться биопсия мышц. Основу терапии составляют глюкокортикоиды. По показаниям применяются цитостатические препараты (азатиоприн, циклофосфамид, метотрексат), а также лекарственные средства, направленные на поддержание функций внутренних органов, устранение нарушений обмена веществ, улучшение микроциркуляции и предотвращение развития осложнений.
Оссифицирующий миозит
Является не одним заболеванием, а группой болезней соединительной ткани. Характеризуется образованием участков окостенения в мышцах. Может возникать вследствие травмы или быть врожденным, генетически обусловленным. Травматический оссифицирующий миозит отличается относительно благоприятным течением. Поражаются только мышцы и суставные связки в области травмы. Лечится хирургически. Конечный результат операции зависит от локализации и распространенности повреждения.
Прогрессирующий оссифицирующий миозит является наследственным заболеванием. Начинается спонтанно, постепенно охватывает все группы мышц. Течение миозита отличается непредсказуемостью. Специфической профилактики и лечения пока не существует. Смерть при прогрессирующем миозите наступает вследствие окостенения глотательных и грудных мышц. Встречается крайне редко - 1 заболевший на 2 миллиона человек.
Лечение миозита
Лечением занимаются врачи различного профиля, выбор специалиста определяется причиной заболевания. Так, миозиты паразитарной этиологии обычно лечат паразитологи, инфекционные миозиты - терапевты или инфекционисты, травматические миозиты и миозиты, развившиеся после значительной физической нагрузки - травматологи-ортопеды и т. д. Терапия миозитов включает в себя патогенетические и симптоматические мероприятия. При бактериальном поражении назначаются антибиотики, при паразитарном - антигельминтные средства. При миозитах, являющихся следствием аутоиммунного заболевания, показаны длительные курсы иммуносупрессоров и глюкокортикоидов.
При острых миозитах и обострении хронических миозитов пациенту рекомендуют постельный режим и ограничение физической активности. При повышении температуры назначают жаропонижающие средства. Для борьбы с болевым синдромом применяют анальгетики, для устранения воспаления - противовоспалительные препараты, обычно из группы НПВС ( кетопрофен, ибупрофен, диклофенак и т. д.). При локальных миозитах эффективны согревающие мази. Местное раздражающее действие этих препаратов способствует расслаблению мышц и позволяет уменьшить интенсивность болевого синдрома. Применяется также массаж (противопоказан при гнойном миозите), физиотерапевтические процедуры и лечебная физкультура. При гнойных миозитах выполняется вскрытие и дренирование гнойного очага, назначаются антибиотики.
Ревматические паранеопластические синдромы - клиническая связь между злокачественными новообразованиями и аутоиммунитетом
Паранеопластические синдромы развиваются редко, но могут иметь огромное влияние на диагностику и исход онкологических заболеваний. Ревматолог должен быть знаком с несколькими типичными костно-мышечными манифестациями злокачественных новообразований, чтобы иметь возможность рано постановить диагноз и своевременно начать противоопухолевое лечение. В данном обзоре описываются характерные черты различных паранеопластических артритов и васкулитов, ассоциированного с опухолями миозита, гипертрофической остеоартропатии и опухоль-индуцированной остеомаляции. В дополнение к этому обсуждаются текущие представления о механизма, лежащих в основе данных синдромов.
1. Введение
Ревматические симптомы могут быть связаны со злокачественными заболеваниями различными способами. Опухоли могут возникать из мезенхимальных клеток костей, хрящей, мышц или соединительной ткани. Также костно-мышечная система может подвергнуться инвазии метастазами опухолей других локализаций или инфильтрации клетками гематологических опухолей. Кроме того, некоторые варианты противоопухолевой терапии могут вызывать множество ревматических проявлений. Особый интерес для ревматолога представляют скелетно-мышечные симптомы, вызванные ингибиторами ароматазы, БЦЖ-индуцированный реактивный артрит при карциноме мочевого пузыря, а в последнее время к этому списку также добавились различные аутоиммунные проявления и симптомы, связанные с лечением ингибиторами контрольных точек иммунного ответа. Этот обзор фокусируется на третьем возможном механизме, который связывает рост злокачественных клеток и аутоиммунитет: паранеопластический ревматический синдром.
Паранеопластические синдромы редки, но имеют характерные черты, которые могут быть чрезвычайно значимы для раннего выявления и терапии скрытого злокачественного заболевания. Они не вызываются напрямую опухолью или метастазами, но опосредуются растворимыми факторами, такими как гормоны и цитокины, или гуморальными и клеточными иммунными механизмами, направленными против опухолевых клеток. Поэтому клинические проявления паранеопластических синдромов могут наблюдаться в удалении от основной опухоли и включать поражение суставов, фасций, мышц, сосудов и костей.
Чтобы классифицировать ревматическое заболевание как истинно паранеопластическое, должна быть продемонстрирована причинная связь между злокачественной опухолью и костно-мышечной патологией. Для обоснования подобной связи и отличия от простого совпадения более 50 лет назад были предложены критерии Брэдфорда Хилла. В случае паранеоплазии, помимо силы и специфичности ассоциации между диагнозом опухоли и ревматическими симптомами, их временные отношения являются критическим вопросом. Синдром обычно считается паранеопластическим, если костно-мышечная манифестация возникла одновременно или не более, чем за год (в некоторых исследованиях — два года) до обнаружения злокачественного новообразования. Лучшее доказательство причинности устанавливается ретроспективно, в том случае, когда возможно полностью устранить опухоль, а ревматические симптомы претерпевают полную ремиссию.
Исходя из этих соображений будет представлен обзор клинических характеристик и текущего патофизиологического понимания различных форм паранеопластического полиартрита, миозита, ассоциированного с раковыми опухолями, паранеопластического васкулита, гипертрофической остеоартропатии и остеомаляции, вызванной опухолью. Для других ревматических расстройств, таких как ревматическая полимиалгия или болезнь Стилла взрослых, потенциальная связь с лежащим в основе злокачественным заболеванием была признана недостаточно сильной, чтобы отнести их к истинным паранеоплазиям.
2. Паранеопластический артрит (ПА)
В прошлом было описано множество клинических случаев, а также их серий, в которых возникший de novo синовит с активным воспалением предшествовал или приводил к выявлению лежащей в основе злокачественной опухоли. Недавно была описана группа из 65 пациентов с ПА и их клинические и демографические характеристики сравнили с таковыми у 50 пациентов с впервые выявленным ревматоидным артритом (РА). Средний возраст начала паранеопластического артрита составил 50 лет, преобладание мужчин составило 65 %, что резко контрастирует с РA. Синовит обычно начинается как острый асимметричный (91 %) поли- (34 %), олиго- (48 %) или моноартрит (18 %) с высоким уровнем лабораторных маркеров воспаления. Диагностическая дилемма при ПА возникает из-за того, что 23 % пациентов имеют положительный результат исследования на ревматоидный фактор и 11 % на антитела против цитруллинированных белков (АЦЦП). Поэтому в отдельных случаях диагноз затруднен и часто единственным клиническим намеком на необходимость поиска опухоли остается несколько атипичное вовлечение суставов и плохой ответ на стандартную противоревматическую терапию, особенно на кортикостероиды. До сих пор не была выдвинута последовательная теория, способная объяснить патогенез. Только в одном случае рака почки ученым удалось определить клоны Т-клеток с идентичными реаранжировками рецепторов среди инфильтрировавших опухоль иммунных клеток и в синовиальных тканях, что указывает на кросс-реактивность злокачественных клеток и синовиальных антигенов при ПА. Недавно цитруллинированный виментин был признан важным опухолевым антигеном злокачественных опухолей эпителиального происхождения. Также был определен Т-клеточный иммунный ответ против раковых клеток, экспрессирующих цитруллинированный виментин, который запускал противоопухолевый ответ. Следовательно, по крайней мере некоторые формы ПА, особенно те, которые ассоциированы с положительным тестом на АЦЦП, могут быть основаны на иммунных ответах против цитруллинированных опухолевых антигенов.
3. Пальмарный (ладонный) фасциит и синдром полиартрита (Palmar fasciitis and polyarthritis syndrome, PFPAS)
Распознавание возможной паранеоплазии у пациента происходит проще, когда в дополнение к обычному синовиту есть другие характерные особенности. Это относится к PFPAS, при котором воспаление ладонной и/или подошвенной фасции приводит к очень отчетливым клиническим проявлениям. PFPAS характеризуется остро возникшим симметричным диффузным болезненным отеком обеих рук, вызванным полиартритом пальцев и запястья в сочетании с ладонным фасциитом. Этот синдром проявляется заметным утолщением и уплотнением тканей ладони и быстро прогрессирующими сгибательными контрактурами (Рис.1). Пальпаторная картина лучше всего описывается термином «деревянные руки» (“woody hands”). Также обнаруживаются артриты и других суставов, но они обычно протекают мягче; вовлечение подошв происходит примерно в 20 % случаев. В общей сложности в литературе можно найти около сотни описаний клинических случаев данного паранеопластического синдрома, причем более половины из них связаны с аденокарциномой яичников или другими урогенитальными опухолями. Часто онкомаркеры CA125 и CA19-9 оказываются положительными, что является диагностической подсказкой. Патогенетические механизмы не определены, однако неоднократно предполагалась потенциальная роль фактора роста соединительной ткани (connective tissue growth factor, CTGF) в развитии PFPAS. Кроме того, существует единичный отчет об индукции PFPAS при лечении ингибитором металлопротеаз.
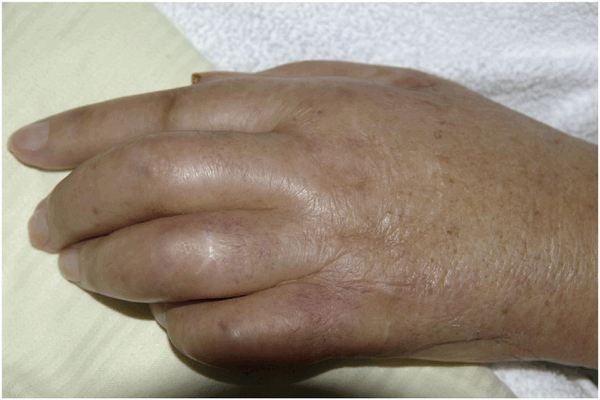
Рисунок 1. Сгибательная контрактура из-за ладонного фасциита у пациента с PFPAS и карциномой яичников.
4. Ремиттирующий серонегативный симметричный синовит с мягкими отеками
Этот артрит, начинающийся в пожилом возрасте, характеризуется симметричным отеком тыльной поверхности кистей и стоп, обычно не чувствителен к кортикостероидам и имеет хороший общий прогноз. Однако в объединенных данных из различных европейских и американских исследований частота злокачественных новообразований у таких пациентов составила 31 %. В японской группе из 33 пациентов с данным синдромом, у восьми развились раковые заболевания в течение двух лет от начала артрита. У этих пациентов наблюдалось значительное повышение уровня металлопротеиназы 3 в сыворотке. В целом, у любого пациента серонегативный симметричный синовит с мягкими отеками и плохим ответом на кортикостероиды следует считать красным флагом и склоняться к поиску скрытой злокачественной опухоли.
5. Панкреатический панникулит и полиартрит (ППП)
Полиартрит в сочетании с панникулитом, напоминающим узловатую эритему, неоднократно описывался у пациентов с панкреатитом и высоким уровнем сывороточной липазы. Такие же проявления можно наблюдать и при ацинарно-клеточном раке поджелудочной железы, который также приводит к чрезвычайно высоким концентрациям липазы в кровотоке (Рис. 2). Это вызывает обширные некротические поражения подкожной жировой клетчатки с окружающей воспалительной реакцией. Полиартрит чаще всего поражает голеностопные, коленные, лучезапястные и пястно-фаланговые суставы. В более чем 130 публикациях ППП ассоциируется с неблагоприятным прогнозом.
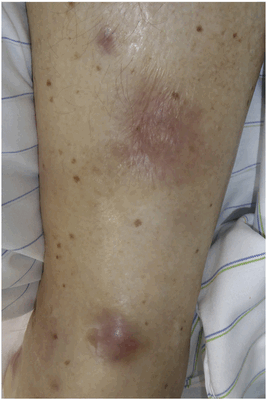
Рисунок 2. Узелковое воспаление подкожной клетчатки у пациента с панкреатическим панникулитом и полиартритом и ацинарно-клеточным раком поджелудочной железы.
6. Паранеопластический васкулит
Хотя для различных васкулитов сообщалось о временной связи со злокачественными заболеваниями, наиболее распространенной манифестацией является кожный лейкоцитокластический васкулит. Гематологические выступают причиной этого васкулита в более чем половине случаев, при этом наиболее частыми диагнозами являются миелодиспластический синдром и неходжкинские лимфомы. Среди солидных опухолей наиболее распространенными причинами паранеопластического васкулита являются рак легких, молочной железы и урогенитальные опухоли. В недавнем ретроспективном анализе 421 взрослого пациента с клинически явным или подтвержденным биопсией кожным васкулитом 16 (3,8 %) были паранеопластическими (9 гематологических, 7 солидных злокачественных новообразований). У четырех были дополнительные суставные симптомы, у двоих из них были желудочно-кишечные поражения или нефропатия. В таком контексте представляется интересным, что у взрослых пациентов с гистологически подтвержденной пурпурой Шенлейна-Геноха неоднократно были диагностированы злокачественные опухоли. При этом в качестве возможного патогенетического механизма предлагается отложение иммунных комплексов, содержащих опухолевые антигены и IgA.
7. Миозит, ассоциированный со злокачественными опухолями (Cancer-associated myositis, CAM)
В многочисленных эпидемиологических исследованиях проанализирована взаимосвязь между воспалительными заболеваниями мышц и злокачественными новообразованиями. Мета-анализ подтвердил, что дерматомиозит связан с неоплазией примерно в 24 % случаев. Стандартизованное отношение заболеваемости (SIR) варьирует от 3,8 до 7,7. Для полимиозитов ассоциация значительно слабее (SIR 1,7-2,2) и в случае клинических признаков overlap-синдрома при сочетании с другими заболеваниями соединительной ткани (например, интерстициальное поражение легких, феномен Рейно) риск наличия опухоли не возрастает. Аналогичным образом, наличие различных аутоантител, указывающих на заболевание соединительной ткани (таких как антисинтетазные, анти-Ro52 или антитела, ассоциированные с системным склерозом), снижает риск развития ассоциированного с опухолями миозита. Однако существует один тип аутоантител, четко связанный с данным миозитом. Сывороточные аутоантитела к внутриклеточному белку с массой 155 кДа (anti-p155) были первоначально описаны при ювенильном дерматомиозите, но также обнаружены у одного из шести взрослых пациентов с дерматомиозитом. Из этих взрослых пациентов с анти-p155 антителами у 65 % злокачественное заболевание развилось в течение трех лет после начала миозита. Эта связь была подтверждена в ряде других групп с миозитом. В дальнейшем аутоантиген p155 идентифицировали как промежуточный фактор транскрипции-1γ (TIF-1γ), член семейства белков, участвующих в различных функциях (убиквитинирование опухолевого супрессора р53, апоптоз), связанных с канцерогенезом. Таким образом, противоопухолевый иммунный ответ может приводить к образованию антител против TIF-1γ и способствовать развитию ассоциированного с опухолями миозита путем перекрестной реакции с тканевыми антигенами мышц. Еще одно аутоантитело (анти-MJ), которое связывает белок ядерной матрицы NXP2, было описано у пациентов с CAM, но число пациентов все еще слишком мало, чтобы уверенно делать выводы.
8. Гипертрофическая легочная остеоартропатия (ГЛО)
ГЛО, или синдром Мари-Бламбергера, представляет собой классическую костно-мышечную паранеоплазию и часто описывается в ревматологической литературе. Синдром характеризуется двумя отличительными симптомами: одним из них является утолщение дистальных фаланг пальцев рук и/или пальцев ног в виде барабанных палочек, а другой — воспалительный пролиферативный периостит, вызывающий костные и суставные боли, а иногда и синовит с выпотом в полости сустава. Преобладающими локализациями являются большеберцовая и малоберцовая кости, коленные и голеностопные суставы (Рис. 3). Это периостальное воспаление вызывает активацию остеобластов, что легко обнаруживается благодаря усиленному поглощению контраста при остеосцинтиграфии и оссификации надкостницы вдоль трубчатых костей при обычной рентгенографии. При ретроспективном анализе частота ГЛО при первичном раке легкого была близка к 1 %, однако ГЛО иногда также может возникать и при других типах злокачественных новообразований (преимущественно внутригрудных). Из-за характерной акральной активации фибробластов и периостальной активации остеобластов этот синдром первоначально считался вариантом акромегалии. Сегодня стало ясно, что тромбоцитарный фактор роста (PDGF) или фактор роста эндотелия сосудов (VEGF), продуцируемые опухолевыми клетками, могут способствовать развитию ГЛО.
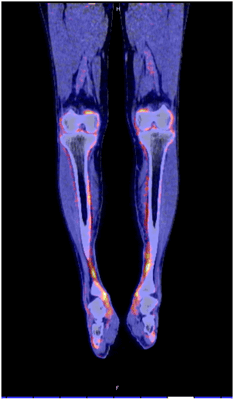
Рисунок 3. ПЭТ КТ показывает значимое поглощение 18 F-флюородеоксиглюкозы вдоль контуры большеберцовой кости у пациента с ГЛО и аденокарциномой бронхов.
9. Опухоль-индуцированная остеомаляция
Паранеопластическая остеомаляция клинически неотличима от других форм остеомаляции с прогрессирующей костной болью, спонтанными переломами, мышечной слабостью и усталостью. Биохимическая картина состоит из гипофосфатемии, гиперфосфатурии, нормального уровня кальция и паратиреоидного гормона, нормального или сниженного уровня кальцитриола и повышенной щелочной фосфатазы. Причиной дисбаланса в фосфатно-кальциевом обмене является значимая потеря фосфата почками из-за высоких концентраций циркулирующего фактора роста фибробластов 23 (FGF23, фосфатонин). FGF23 ингибирует реабсорбцию фосфата в проксимальных канальцах и подавляет дифференцировку остеобластов и минерализацию матрикса в кости. В большинстве случаев FGF23 продуцируется мезенхимальными опухолями (смешанный соединительнотканный вариант), опухолями с другими гистологическими типами (гемангиоперицитома, гигантоклеточная опухоль, остеосаркома) —значительно реже. Из 300 случаев опухоль-индуцированной остеомаляции внутрикостная опухоль была обнаружена в 40 % случаев, в 55 % новообразование было в мягких тканях. Только 8 % опухолей были злокачественными. Успешная локализация и удаление новообразования обычно приводят к полному устранению всех симптомов.
10. Заключение
Костно-мышечные паранеоплазии имеют важное клиническое значение по ряду причин: они часто предшествуют другим клиническим проявлениям новообразований и могут способствовать своевременной диагностике и потенциальному излечению от злокачественного заболевания. После успешного удаления злокачественных клеток паранеопластические симптомы обычно стихают, но повторное появление симптомов со стороны опорно-двигательного аппарата может указывать на рецидив или метастазирование, хотя клинически это не является надежным критерием. Паранеопластические симптомы также могут оказывать значительное влияние на качество жизни, заболеваемость и смертность пациентов с опухолями. В последние годы выяснены некоторые из основных механизмов паранеопластических синдромов, что улучшает наше понимание патогенеза ревматических и неопластических заболеваний.
Полимиозит - симптомы и лечение
Что такое полимиозит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лазаревой Оксаны Юрьевны, ревматолога со стажем в 19 лет.
Над статьей доктора Лазаревой Оксаны Юрьевны работали литературный редактор Елизавета Цыганок , научный редактор Ирина Семизарова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Полимиозит (Polymyositis) — это аутоиммунная болезнь, при которой воспаляется поперечно-полосатая мускулатура. Причиной обращения к врачу обычно становится нарастающая слабость в мышцах рук, ног, шеи и спины [1] [2] [3] .

Симптомы полимиозита похожи на проявления дерматомиозита, однако дерматомиозит помимо мышц поражает кожу, причём кожные симптомы обычно появляются раньше мышечной слабости [7] .
Распространённость полимиозита
По данным разных авторов, в год выявляют от 2 до 10 новых случаев полимиозита на 1 млн населения. Женщины болеют чаще мужчин примерно в 3 раза. Болезнь может начаться в любом возрасте, но отмечают два возрастных пика заболеваемости: в 5-15 лет и в 45-55 лет [1] [2] .
Причины развития полимиозита
Причины развития болезни до конца не ясны, однако существует две теории: генетическая и инфекционная. Теорию о генетической предрасположенности подтверждают случаи болезни среди кровных родственников, в том числе у близнецов. На влияние инфекций косвенно указывает рост заболеваемости зимой и ранней весной во время сезонных эпидемий.
Полимиозиту также могут предшествовать солнечное облучение и работа с химикатами [1] [2] [3] .
В 3,8 % случаев болезнь связана со злокачественным новообразованием. Для дерматомиозита эта цифра больше - 23,5 % случаев [6] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Как правило, первые симптомы полимиозита неспецифичны и часто встречаются при других болезнях: повышенная утомляемость, слабость, недомогание, потеря веса, попеременные боли в разных мышцах, повышение температуры. Иногда появляется боль и отёк в суставах, после чего становится тяжелее их сгибать и разгибать [11] .
В течение нескольких недель или месяцев постепенно нарастает слабость в мышцах рук и ног. Пациенту тяжело заходить в транспорт, подниматься по лестнице, вставать со стула, отрывать голову от подушки (человек помогает себе руками). Некоторые больные используют специальные «вожжи», которые они прикрепляют к опоре (например, к батарее) и подтягиваются за них руками, чтобы встать с постели. В некоторых случаях пациент может упасть из-за резкой слабости в ногах, которые будто подкосились.
Когда у пациентов зудит и краснеет кожа (чаще всего в зоне декольте и верхней части спины по типу «шали»), речь идёт о дерматомиозите.
При поражении мышц глотки, гортани и пищевода голос становится гнусавым, пациенту тяжело глотать, при этом человек может поперхнуться едой, а жидкая пища вылиться через нос [3] .
В редких случаях у человека с полиомиозитом меняется цвет пальцев рук (синдром Рейно). Обычно наблюдают три последовательные фазы: побеление — посинение — покраснение. Это связано с резким сужением (спазмом) мелких сосудов на кончиках пальцев, когда пациент замёрз или нервничает [1] [2] .

Редким, но опасным симптомом является поражение лёгких с развитием альвеолита. При этом появляется кашель без мокроты, одышка и чувство нехватки воздуха [9] .
Патогенез полимиозита
Поперечно-полосатая мышечная ткань у животных и человека формирует скелетную (туловищную) и мимическую мускулатуру, язык и стенку пищевода. Она состоит из множества мышечных волокон, способных сокращаться. Скелетная мускулатура помогает нам двигаться, прыгать и бегать. Она участвует в дыхании, жевании, глотании и звукообразовании. Но при поражении мышц привычные для нас действия становятся затруднительными.
Полимиозит — это аутоиммунное заболевание, связанное с нарушением работы иммунной системы. В этом случае иммунная система воспринимает свои собственные ткани как чужеродные и повреждает их с помощью клеточных и гормональных гуморальных (внеклеточных) иммунных реакций. В мышцах скапливается воспалительная жидкость, наполненная макрофагами, Т- и В-лимфоцитами. Образовавшиеся иммунные комплексы с антителами повреждают мелкие сосуды и мышцы, т. е. иммунная система работает сильно, но неправильно, разрушая собственные ткани. Постепенно мышечные волокна истончаются, что приводит к атрофии мышц [1] [2] .

Классификация и стадии развития полимиозита
Воспалительные миопатии — это целая группа болезней, объединённых общим признаком — поражением скелетной мускулатуры. Помимо полимиозита в эту группу входят дерматомиозит, паранеопластический миозит (т. е. миозит на фоне злокачественного новообразования), миозит с включениями и миозит при системных заболеваниях соединительной ткани. Их симптомы похожи, но механизмам развития отличается.
Встречаются также редкие формы воспалительных миопатий: эозинофильный, гранулематозный, узелковый и оссифицирующий миозит, а также миозит глазных мышц и миозит при васкулитах [1] [2] .
![Оссифицирующий миозит [12]](https://probolezny.ru/media/bolezny/polimiozit/ossificiruyushiy-miozit-12_s.jpg)
Особая форма полимиозита — антисинтетазный синдром. Это наиболее тяжёлый вариант миопатии. Антисинтетазный синдром начинается остро и сопровождается:
- лихорадкой;
- припухлостью суставов кистей;
- болью в мышцах;
- синдромом Рейно.
Тяжесть состояния связана с поражением лёгких по типу альвеолита. Пациенты жалуются на одышку, чувство нехватки воздуха и кашель без мокроты [4] [7] . Усугубляет ситуацию нарушение глотания, попёрхивание и невозможность проглотить твёрдую пищу [9] .
Осложнения полимиозита
Нарушение глотания может привести к аспирации пищи, когда еда попадает в дыхательные пути вместо пищевода, и развитию аспирационной пневмонии. Такие больные мало двигаются, у них снижен кашлевой рефлекс, слабо работают межрёберные мышцы и диафрагма. Аспирационный синдром встречается часто — в 30 % случаев. У таких пациентов нарушена нормальная вентиляция лёгких и отмечается склонность к инфекционным осложнениям. Всё это создаёт благоприятные условия для развития пневмонии [1] [2] .

Поражение лёгких может сопровождаться развитием дыхательной недостаточности. Со стороны сердечно-сосудистой системы могут быть нарушения ритма сердца и сердцебиения, а также сердечная недостаточность. Со стороны желудочно-кишечного тракта могут быть запоры или диарея [3] .
Внезапные падения могут закончиться переломами костей, что усугубляет болезнь. Особенно высок риск падений и переломов у пожилых пациентов.
Диагностика полимиозита базируется на данных анамнеза, результатах осмотра, лабораторного и инструментального обследования, в том числе исследования биоматериала из скелетной мышцы.
Сбор анамнеза и физикальный осмотр
При беседе врач уточняет у пациента, есть ли боль или слабость в мышцах плечевого и тазового пояса, при каких обстоятельствах слабость усиливается, а что приносит облегчение, какие события предшествовали болезни и как быстро она развивалась, принимает ли пациент лекарства, как долго и в каких дозах. Например, при использовании гормональных препаратов и лекарств, снижающих уровень холестерина, а также Пеницилламина, Хлорохина, Гидроксихлорохина, Колхицина, Гемфиброзила, Эритромицина, Эметина и Зидовудина могут развиться лекарственные миопатии [1] .
Так как щитовидная железа влияет на работу скелетно-мышечной мускулатуры, врачу важно знать, наблюдается ли пациент у эндокринолога, принимает ли препараты заместительной терапии и сдавал ли анализ крови на гормоны щитовидной железы [1] [2] .
При осмотре врач оценивает кожные симптомы, возможные при дерматомиозите, определяет мышечную силу и болезненность при прощупывании мышц. Ранним признаком болезни могут быть покраснение околоногтевых валиков и разрастание кожи вокруг ногтевого ложа [11] .
Чтобы исключить артрит, поражения лёгких, сердца и желудочно-кишечного тракта, врач проверяет суставы и органы.
Важным диагностическим симптомом является нарушение глотания. Если он присутствует, пациенту проводят уточняющие обследования [3] .
Лабораторные обследования
При подозрении на полимиозит назначают:
- Общий анализ крови — проводят, чтобы исключить заболевания крови [8] . Может быть повышенный уровень СОЭ (скорости оседания эритроцитов).
- Общий анализ мочи — обычно остаётся в норме, изредка в моче находят белок (протеинурия). У некоторых пациентов моча становится красной или бурой, после того как в неё попадает миоглобин при массивном распаде мышечной ткани.
- Биохимический анализ крови - обязательное обследование при подозрении на полимиозит. Наиболее важный и чувствительные маркер повреждения скелетной мускулатуры — креатинфосфокиназа (КФК). В разные периоды болезни она повышается у 95 % больных. Нормальный уровень КФК при полимиозите сохраняется в начале болезни и на поздних стадиях, когда уже развилась тяжёлая мышечная атрофия, а также у пациентов, которые прошли курс лечения и находятся в стадии ремиссии [1][2][3] .
- Исследование функции щитовидной железы — чтобы исключить эндокринную миопатию, определяют уровень тиреотропного гормона (ТТГ), трийодтиронина (Т3) и тироксина (Т4) в сыворотке крови.
- Иммунологические исследования — так как полимиозит — это аутоиммунное заболевание, при котором организм выделяет аутоантитела, направленные против собственных клеток организма (антинуклеарные антитела). Повышенный уровень антинуклеарного фактора (АНФ) присутствует у 50-90 % больных [1][2] . Выделяют миозитспецифические и миозитассоциированные антитела. Наибольшее диагностическое значение имеют миозитспецифические антитела: анти-Jo-1, анти-Mi-2, частицы сигнального распознавания SRP. Среди миозитассоциированных антител выявляют анти-RNP, анти-Scl-70, анти-Ku, анти-Ro/SS-A, анти-La/SS-B [4] . При этом активность миозитспецифических ферментов определяют до проведения игольчатой электромиографии, так как иЭМГ травмирует мышцу, что повышает активность ферментов в крови.
Оценку лабораторных показателей проводит только доктор с учётом клинической картины болезни и всего перечня обследований. Например, уровень КФК может быть повышен и у здорового человека после интенсивной физической нагрузки, операции, внутримышечных инъекций или употребления алкоголя. КФК также может повышаться при травмах, ожогах, гипотиреозе, опухолях, инфаркте миокарда, миокардите, судорогах, приёме некоторых лекарств (например, снижающих уровень холестерина, а также Дексаметазона или Амфотерицина В) [1] [2] .
Часто повышение уровня КФК сопровождается повышением активности разных ферментов, например альдолазы, лактатдегидрогеназы (ЛДГ), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), а также миоглобина [8] .
Инструментальные исследования
- Игольчатую электромиографию (иЭМГ) — помогает уточнить диагноз в сомнительных случаях и полезна для контроля эффективности лечения. Игольчатые электроды возбуждают мышечные волокна, после чего электромиограф регистрирует электрическую активность мышц.

- Капилляроскопию — позволяет оценить микроциркуляцию крови. Под специальным микроскопом врач исследует капилляры ногтевого ложа. При полимиозите число капилляров уменьшается, при этом их размер увеличивается, а форма меняется на «кустовидную» [1][2] .
- Рентгеновскую компьютерную томографию (РКТ) лёгких высокого разрешения — назначают всем больным, чтобы оценить состояние лёгких. С помощью рентгена можно увидеть линейные тени, кистозные просветления, очаги снижения прозрачности лёгочных полей по типу «матового стекла» и утолщение бронхиальных стенок. Наибольшие изменения находят в нижних и субплевральных отделах лёгких [9] .
- Спирометрию — исследование функции внешнего дыхания. При поражении лёгких снижается объём воздуха, который человек может вдохнуть или выдохнуть (в том числе за секунду) [9] .
- МРТ мышц — полезна для ранней диагностики полимиозита. Позволяет увидеть отёк мышечной ткани (признак воспаления мышц) даже у пациентов с нормальной активностью миозитспецифических ферментов. Этот метод более чувствителен, чем УЗИ или КТ. МРТ мышц используют при выборе зоны для диагностической биопсии, с её помощью также контролируют эффективность терапии [10] .
- Ультрасонографию — вспомогательная методика. Это ультразвуковая визуализация мышц, которую используют для дифференциальной диагностики с другими нервно-мышечными заболеваниями, например поражением мышц при токсоплазмозе, трихинеллёзе, цистицеркозе, эхинококкозе и миозите с включениями. УЗИ — довольно доступный, недорогой и безвредный метод, но чувствительность у него намного ниже, чем у МРТ, поэтому ставить диагноз только про результатам УЗИ нельзя.
- Мышечную биопсию — обязательный метод диагностики, так как для полимиозита характерна особенная морфологическая картина: скопление в мышцах мононуклеарных клеток (в основном лимфоцитов), некроз и регенерация мышечных волокон. Мононуклеарные клетки чаще всего находятся в кровеносных сосудах, рыхлой соединительной ткани (эндомизии) и вокруг оболочек (фасций), покрывающих органы и мышцы. Определяются признаки васкулопатии: утолщение эндотелия, скопление тромбоцитов в капиллярах, отёк, разрастание и изменение клеток эндотелия, а также образованием в цитоплазме клетки вакуолей, содержащих воду, гликоген или липиды . На поздних стадиях болезни у пациента обнаруживают атрофию мышечных волокон, разрастание соединительной ткани (фиброз) и замещение миофибрилл на жировую ткань [1][2] . Предпочтительно проводить открытую биопсию, т. е. через разрез кожи. Это позволяет получить большой мышечный образец.
При подозрении на опухоль пациенту назначают анализ на онкомаркеры: СА-125, СА-15.3 для исключения рака яичников и груди, а также на простатспецифический антиген (ПСА) для диагностики рака предстательной железы [6] .
Для лечения полимиозита применяют высокие дозы стероидных гормонов. Важно начать лечение как можно раньше, желательно в течение первых трёх месяцев от появления симптомов. Пациентам назначают трёхмесячный курс Преднизолона или Метилпреднизолона. Дозу рассчитывают в соответствии с массой тела (1 мг/кг в сутки внутрь). При положительной динамике симптомов через три месяца дозу постепенно снижают до поддерживающей (примерно 5 - 10 мг в сутки).
Если болезнь протекает тяжело и гормональные средства малоэффективны или часто случаются рецидивы, назначают противоопухолевые препараты.
В качестве базисной противовоспалительной терапии применяют:
- — внутрь или подкожно; — внутрь; — внутривенная капельница раз в месяц; — внутрь; — внутрь.
Эти препараты позволяют контролировать симптомы и снизить дозу стероидных гормонов, что очень важно для профилактики глюкокортикоидного остеопороза и стероидной миопатии [1] [2] .
При нарушении глотания и тяжёлом течении болезни врач может назначить иммуноглобулин внутривенно в течение 4-6 месяцев. В комплексном лечении иногда дополнительно используют плазмаферез (фильтрацию плазмы).

Есть единичные случаи успешного применения Ритуксимаба при дерматомиозите, который блокирует распространение (пролиферацию) В-лимфоцитов. При серьёзном поражении лёгких Ритуксимаб вводят внутривенно с помощью капельницы [5] .
Прогноз. Профилактика
Эффективность терапии и прогноз при полимиозите зависят от ряда условий. К факторам неблагоприятного прогноза относятся пожилой возраст, поражение лёгких, позднее начало лечения, недостаточная стартовая доза гормонов и слишком быстрое снижение дозы.
При полимиозите на фоне злокачественного новообразования прогноз зависит от того, когда найдут и начнут лечить опухоль. При раннем выявлении новообразования и полном его удалении прогноз благоприятный.
Чем раньше начинается лечение полимиозита, тем эффективнее результаты.
Профилактика полимиозита
Специфической профилактики полимиозита не существует, однако непосредственно во время лечения пациентам назначают бисфосфонаты, препараты кальция и витамина D, чтобы предотвратить развитие глюкокортикоидного остеопороза, и гастропротекторы для профилактики язвенных осложнений желудочно-кишечного тракта. При лечении также проводят профилактику стероидного диабета.
Помимо этого, пациентам рекомендуют избегать переохлаждения, контакта с инфекционными больными и физические перегрузки [1] [2] .
Важно каждый год проходить профилактические осмотры кожи, слизистых губ и рта, щитовидной железы и лимфатических узлов, чтобы снизить риск развития онкологических заболеваний, а также другие скрининги по назначению врача:
Читайте также:
