Пороки клапанов сердца. Изменения сердца при недостаточности клапана аорты.
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Аортальная недостаточность - это неполное смыкание створок клапана аорты во время диастолы, приводящее к обратному току крови из аорты в левый желудочек. Аортальная недостаточность сопровождается головокружением, обмороками, болью в грудной клетке, одышкой, частым и неритмичным сердцебиением. Для постановки диагноза аортальной недостаточности проводится рентгенография грудной клетки, аортография, ЭхоКГ, ЭКГ, МРТ и КТ сердца, катетеризация сердца и др. Лечение хронической аортальной недостаточности осуществляется консервативным путем (диуретики, АПФ-ингибиторы, блокаторы кальциевых каналов и др.); при тяжелом симптоматическом течении показана пластика или протезирование аортального клапана.
МКБ-10



Общие сведения
Аортальная недостаточность (недостаточность аортального клапана) - клапанный порок, при котором во время диастолы полулунные створки аортального клапана полностью не смыкаются, вследствие чего возникает диастолическая регургитация крови из аорты обратно в левый желудочек. Среди всех пороков сердца изолированная аортальная недостаточность составляет в кардиохирургии около 4% случаев; в 10% наблюдений недостаточность клапана аорты сочетается с другими клапанными поражениями. У подавляющего большинства больных (55-60%) выявляется комбинация недостаточности аортального клапана и стеноза устья аорты. Аортальная недостаточность в 3-5 раз чаще наблюдается у лиц мужского пола.

Причины
Аортальная недостаточность - полиэтиологический порок, происхождение которого может быть обусловлено рядом врожденных или приобретенных факторов. Врожденная аортальная недостаточность развивается при наличии одно-, двух- или четырехстворчатого клапана аорты вместо трехстворчатого. При этом обычно имеет место неполное смыкание или пролапс аортального клапана. Причинами дефекта аортального клапана могут служить наследственные заболевания соединительной ткани:
- аортоаннулярная эктазия;
- синдром Марфана;
- синдром Элерса-Данлоса;
- муковисцидоз;
- врожденный остеопороз;
- болезнь Эрдгейма и др.
Основными причинами приобретенной органической аортальной недостаточности выступают:
- ревматизм (до 80% всех случаев);
- септический эндокардит;
- атеросклероз;
- сифилис;
- ревматоидный артрит;
- системная красная волчанка;
- болезнь Такаясу;
- травматические повреждения клапана и др.
Ревматическое поражение приводит к утолщению, деформации и сморщиванию створок клапана аорты, в результате чего не происходит их полноценного смыкания в период диастолы. Ревматическая этиология обычно лежит в основе сочетания аортальной недостаточности с митральным пороком. Инфекционный эндокардит сопровождается деформацией, эрозией или перфорацией створок, вызывая дефект аортального клапана.
Возникновение относительной аортальной недостаточности возможно вследствие расширения фиброзного кольца клапана или просвета аорты при артериальной гипертензии, аневризме синуса Вальсальвы, расслаивающейся аневризме аорты, анкилозирующем ревматоидном спондилите (болезни Бехтерева) и др. патологии. При данных состояниях также может наблюдаться сепарация (расхождение) створок аортального клапана во время диастолы.
Патогенез
Гемодинамические расстройства при аортальной недостаточности определяются объемом диастолической регургитации крови через дефект клапана из аорты обратно в левый желудочек (ЛЖ). При этом объем возвращающейся в ЛЖ крови может достигать более половины от величины сердечного выброса.
Т. о., при аортальной недостаточности левый желудочек в период диастолы наполняется как вследствие поступления крови из левого предсердия, так и в результате аортального рефлюкса, что сопровождается увеличением диастолического объема и давления в полости ЛЖ. Объем регургитации может достигать до 75% от ударного объема, а конечный диастолический объем левого желудочка увеличиваться до 440 мл (при норме от 60 до 130 мл).
Расширение полости левого желудочка способствует растяжению мышечных волокон. Для изгнания повышенного объема крови увеличивается сила сокращения желудочков, что при удовлетворительном состоянии миокарда приводит к увеличению систолического выброса и компенсации измененной внутрисердечной гемодинамики. Однако длительная работа левого желудочка в режиме гиперфункции неизменно сопровождается гипертрофией, а затем дистрофией кардиомиоцитов: на смену непродолжительному периоду тоногенной дилатации ЛЖ с увеличением оттока крови приходит период миогенной дилатации с увеличением притока крови. В конечном результате формируется митрализация порока - относительная недостаточность митрального клапана, обусловленная дилатацией ЛЖ, нарушением функции папиллярных мышц и расширением фиброзного кольца митрального клапана.
В условиях компенсации аортальной недостаточности функция левого предсердия остается ненарушенной. При развитии декомпенсации происходит повышение диастолического давления в левом предсердии, что приводит к его гиперфункции, а затем - гипертрофии и дилатации. Застой крови в системе сосудов малого круга кровообращения сопровождается повышением давления в легочной артерии с последующей гиперфункцией и гипертрофией миокарда правого желудочка. Этим объясняется развитие правожелудочковой недостаточности при аортальном пороке.

Классификация
Для оценки степени выраженности гемодинамических нарушений и компенсаторных возможностей организма используется клиническая классификация, выделяющая 5 стадий аортальной недостаточности:
- I — стадия полной компенсации. Начальные (аускультативные) признаки аортальной недостаточности при отсутствии субъективных жалоб.
- II — стадия скрытой сердечной недостаточности. Характерно умеренное снижение толерантности к физической нагрузке. По данным ЭКГ выявляются признаки гипертрофии и объемной перегрузки левого желудочка.
- III — стадия субкомпенсации аортальной недостаточности. Типичны ангинозные боли, вынужденное ограничение физической активности. На ЭКГ и рентгенограммах - гипертрофия левого желудочка, признаки вторичной коронарной недостаточности.
- IV — стадия декомпенсации аортальной недостаточности. Выраженная одышка и приступы сердечной астмы возникают при малейшем напряжении, определяется увеличение печени.
- V — терминальная стадия аортальной недостаточности. Характеризуется прогрессирующей тотальной сердечной недостаточностью, глубокими дистрофическими процессами во всех жизненно важных органах.
Симптомы аортальной недостаточности
Больные с недостаточностью аортального клапана в стадии компенсации не отмечают субъективных симптомов. Латентное течение порока может быть длительным - иногда на протяжении нескольких лет. Исключение составляет остро развившаяся аортальная недостаточность, обусловленная расслаивающейся аневризмой аорты, инфекционным эндокардитом и другими причинами.
Симптоматика обычно манифестирует с ощущений пульсации в сосудах головы и шеи, усиления сердечных толчков, что связано с высоким пульсовым давлением и увеличением сердечного выброса. Характерная для аортальной недостаточности синусовая тахикардия субъективно воспринимается больными как учащенное сердцебиение.
При выраженном дефекте клапана и большом объеме регургитации отмечаются мозговые симптомы: головокружение, головные боли, шум в ушах, нарушения зрения, кратковременные обморочные состояния (особенно при быстрой смене горизонтального положения тела на вертикальное).
В дальнейшем присоединяется стенокардия, аритмия (экстрасистолия), одышка, повышенное потоотделение. На ранних стадиях аортальной недостаточности эти ощущения беспокоят, главным образом, при нагрузке, а в дальнейшем возникают и в покое. Присоединение правожелудочковой недостаточности проявляет себя отеками на ногах, тяжестью и болями в правом подреберье.
Осложнения
Остро возникшая аортальная недостаточность протекает по типу отека легких, сочетающегося с артериальной гипотонией. Она связана с внезапной объемной перегрузкой левого желудочка, повышением конечного диастолического давления в ЛЖ и уменьшением ударного выброса. При отсутствии специальной кардиохирургической помощи летальность при данном состоянии крайне высока.

Диагностика
Физикальные данные при аортальной недостаточности характеризуются рядом типичных признаков. При внешнем осмотре обращает внимание бледность кожных покровов, на поздних стадиях - акроцианоз. Иногда выявляются внешние признаки усиленной пульсации артерий - «пляска каротид» (видимая на глаз пульсация на сонных артериях), симптом Мюссе (ритмичное кивание головой в такт пульса), симптом Ландольфи (пульсация зрачков), «капиллярный пульс Квинке» (пульсация сосудов ногтевого ложа), симптом Мюллера (пульсация язычка и мягкого неба).
Типично визуальное определение верхушечного толчка и его смещение в VI—VII межреберье; пульсация аорты пальпируется за мечевидным отростком. Аускультативные признаки аортальной недостаточности характеризуются диастолическим шумом на аорте, ослаблением I и II тонов сердца, «сопровождающим» функциональным систолическим шумом на аорте, сосудистыми феноменами (двойным тоном Траубе, двойным шумом Дюрозье). Инструментальная диагностика аортальной недостаточности основывается на результатах:
- ЭКГ. Электрокардиография обнаруживает признаки гипертрофии левого желудочка, при митрализации порока - данные за гипертрофию левого предсердия.
- Фонокардиографии. С помощью фонокардиографии определяются измененные и патологические сердечные шумы.
- Рентгенологических исследований. На рентгенограммах грудной клетки обнаруживается расширение левого желудочка и тени аорты, смещение верхушки сердца влево и вниз, признаки венозного застоя крови в легких. При восходящей аортографии визуализируется регургитация тока крови через аортальный клапан в левый желудочек. Дополнительными методами выступают МРТ, МСКТ.
- ЭхоКГ (ЧПЭхоКГ). Эхокардиографическое исследование позволяет выявить ряд характерных симптомов аортальной недостаточности - увеличение размеров левого желудочка, анатомический дефект и функциональную несостоятельность клапана аорты.
- Катетеризации сердца.Зондирование полостей сердца у пациентов аортальной недостаточностью необходимо для определения величины сердечного выброса, конечного диастолического объема в ЛЖ и объема регургитации, а также других необходимых параметров.
Лечение аортальной недостаточности
Легкая степень аортальной недостаточности с бессимптомным течением лечения не требует. Рекомендуется ограничение физических нагрузок, ежегодный осмотр врача-кардиолога с выполнением ЭхоКГ. При бессимптомной умеренной аортальной недостаточности назначаются диуретики, блокаторы кальциевых каналов, АПФ-ингибиторы, блокаторы рецепторов ангиотензина. С целью профилактики инфекции при проведении стоматологических и хирургических манипуляций назначаются антибиотики.
Оперативное лечение - пластика/протезирование аортального клапана показано при тяжелой симптоматической аортальной недостаточности. В случае острой аортальной недостаточности вследствие расслаивания аневризмы или травмы аорты производится протезирование аортального клапана и восходящего отдела аорты. Признаками неоперабельности служат увеличение диастолического объема ЛЖ до 300 мл; фракция выброса 50%, конечное диастолическое давление порядка 40 мм рт. ст.
Прогноз и профилактика
Прогноз аортальной недостаточности в значительной мере определяется этиологией порока и объемом регургитации. При выраженной аортальной недостаточности без явлений декомпенсации средняя продолжительность жизни больных с момента установления диагноза составляет 5-10 лет. В декомпенсированной стадии с явлениями коронарной и сердечной недостаточности лекарственная терапия оказывается малоэффективной, и больные погибают в течение 2-х лет. Своевременная кардиохирургическая операция значительно улучшает прогноз аортальной недостаточности.
Предупреждение развития аортальной недостаточности заключается в профилактике ревматических заболеваний, сифилиса, атеросклероза, их своевременном обнаружении и полноценном лечении; диспансеризации пациентов группы риска по развитию аортального порока.
2. Аортальная недостаточность при обструктивной гипертрофической кардиомиопатии/ Одинцов В.О., Шкет А.П., Шумовец В.В., Островский Ю.П.// Евразийский кардиологический журнал. - 2016.
3. Аортальная недостаточность дегенеративного генеза/ Королев Б. Е., Яковлев В. А., Таинкина Е.Г.// Образовательный вестник «Сознание». - 2009.
Аортальный стеноз ( Стеноз устья аорты )
Аортальный стеноз - это сужение отверстия аорты в области клапана, затрудняющее отток крови из левого желудочка. Аортальный стеноз в стадии декомпенсации проявляется головокружением, обмороками, быстрой утомляемостью, одышкой, приступами стенокардии и удушья. В процессе диагностики аортального стеноза учитываются данные ЭКГ, эхокардиографии, рентгенографии, вентрикулографии, аортографии, катетеризации сердца. При аортальном стенозе прибегают к баллонной вальвулопластике, протезированию аортального клапана; возможности консервативного лечения при данном пороке весьма ограничены.



Аортальный стеноз или стеноз устья аорты характеризуется сужением выносящего тракта в области полулунного клапана аорты, в связи с чем затрудняется систолическое опорожнение левого желудочка и резко возрастает градиент давления между его камерой и аортой. На долю аортального стеноза в структуре других пороков сердца приходится 20-25%. Стеноз устья аорты в 3-4 раза чаще выявляется у мужчин, чем у женщин. Изолированный аортальный стеноз в кардиохирургии встречается редко - в 1,5-2% наблюдений; в большинстве случаев данный порок сочетается с другими клапанными дефектами - митральным стенозом, аортальной недостаточностью и др.

Приобретенный аортальный стеноз чаще всего обусловлен ревматическим поражением створок клапанов. При этом заслонки клапана деформируются, сращиваются между собой, становятся плотными и ригидными, приводя к сужению клапанного кольца. Причинами приобретенного стеноза устья аорты также могут служить:
- атеросклероз аорты;
- кальциноз (обызвествление) аортального клапана;
- инфекционный эндокардит;
- болезнь Педжета;
- системная красная волчанка;
- ревматоидный артрит;
- терминальная почечная недостаточность.
Врожденный аортальный стеноз наблюдается при врожденном сужении устья аорты или аномалии развития - двустворчатом аортальном клапане. Врожденный порок аортального клапана обычно проявляется в возрасте до 30 лет; приобретенный - в более старшем возрасте (обычно после 60 лет). Ускоряют процесс формирования аортального стеноза курение, гиперхолестеринемия, артериальная гипертензия.
При аортальном стенозе развиваются грубые нарушения внутрисердечной, а затем и общей гемодинамики. Это связано с затрудненным опорожнением полости левого желудочка, ввиду чего происходит значительное увеличение градиента систолического давления между левым желудочком и аортой, который может достигать от 20 до 100 и более мм рт. ст.
Функционирование левого желудочка в условиях повышенной нагрузки сопровождается его гипертрофией, степень которой, в свою очередь, зависит от выраженности сужения аортального отверстия и времени существования порока. Компенсаторная гипертрофия обеспечивает длительное сохранение нормального сердечного выброса, сдерживающего развитие сердечной декомпенсации.
Однако при аортальном стенозе достаточно рано наступает нарушение коронарной перфузии, связанное с повышением конечного диастолического давления в левом желудочке и сдавлением гипертрофированным миокардом субэндокардиальных сосудов. Именно поэтому у пациентов с аортальным стенозом признаки коронарной недостаточности появляются задолго до наступления сердечной декомпенсации.
По мере снижения сократительной способности гипертрофированного левого желудочка, уменьшается величина ударного объема и фракции выброса, что сопровождается миогенной левожелудочковой дилатацией, повышением конечного диастолического давления и развитием систолической дисфункции левого желудочка. На этом фоне повышается давление в левом предсердии и малом круге кровообращения, т. е. развивается артериальная легочная гипертензия.
При этом клиническая картина аортального стеноза может усугубляться относительной недостаточностью митрального клапана («митрализацией» аортального порока). Высокое давление в системе легочной артерии закономерно приводит к компенсаторной гипертрофии правого желудочка, а затем и к тотальной сердечной недостаточности.

По происхождению различают врожденный (3-5,5%) и приобретенный стеноз устья аорты. С учетом локализации патологического сужения аортальный стеноз может быть подклапанным (25-30%), надклапанным (6-10%) и клапанным (около 60%).
Степень выраженности аортального стеноза определяется по градиенту систолического давления между аортой и левым желудочком, а также площади клапанного отверстия.
- При незначительном аортальном стенозе I степени площадь отверстия составляет от 1,6 до 1,2 см² (при норме 2,5—3,5 см²); градиент систолического давления находится в пределах 10-35 мм рт. ст.
- Об умеренном аортальном стенозе II степени говорят при площади клапанного отверстия от 1,2 до 0,75 см² и градиенте давления 36-65 мм рт. ст.
- Тяжелый аортальный стеноз III степени отмечается при сужении площади клапанного отверстия менее 0,74 см² и увеличении градиента давления свыше 65 мм рт. ст.
В зависимости от степени гемодинамических нарушений аортальный стеноз может протекать по компенсированному или декомпенсированному (критическому) клиническому варианту, в связи с чем выделяется 5 стадий.
- I стадия (полная компенсация). Аортальный стеноз может быть выявлен только аускультативно, степень сужения устья аорты незначительна. Больным необходимо динамическое наблюдение кардиолога; хирургическое лечение не показано.
- II стадия (скрытая сердечная недостаточность). Предъявляются жалобы на быструю утомляемость, одышку при умеренной физической нагрузке, головокружение. Признаки аортального стеноза определяются по данным ЭКГ и рентгенографии, градиент давления в диапазоне 36-65 мм рт. ст., что служит показанием к хирургической коррекции порока.
- III стадия (относительная коронарная недостаточность). Типично усиление одышки, возникновение стенокардии, обмороков. Градиент систолического давления превышает 65 мм рт. ст. Хирургическое лечение аортального стеноза на данной стадии возможно и необходимо.
- IV стадия (выраженная сердечная недостаточность). Беспокоит одышка в покое, ночные приступы сердечной астмы. Хирургическая коррекция порока в большинстве случаев уже исключена; у некоторых больных кардиохирургическое лечение потенциально возможно, но с меньшим эффектом.
- V стадия (терминальная). Неуклонно прогрессирует сердечная недостаточность, выражены одышка и отечный синдром. Медикаментозное лечение позволяет добиться лишь кратковременного улучшения; хирургическая коррекция аортального стеноза противопоказана.
Симптомы аортального стеноза
На стадии полной компенсации аортального стеноза больные длительное время не ощущают заметного дискомфорта. Первые проявления связаны с сужением устья аорты приблизительно до 50% ее просвета и характеризуются одышкой при физической нагрузке, быстрой утомляемостью, мышечной слабостью, ощущением сердцебиений.
На этапе коронарной недостаточности присоединяются головокружение, обмороки при быстрой смене положения тела, приступы стенокардии, пароксизмальная (ночная) одышка, в тяжелых случаях - приступы сердечной астмы и отек легких. Прогностически неблагоприятно сочетание стенокардии с синкопальными состояниями и особенно - присоединение сердечной астмы. При развитии правожелудочковой недостаточности отмечаются отеки, ощущение тяжести в правом подреберье.
Внезапная сердечная смерть при аортальном стенозе наступает в 5-10% случаев, главным образом, у лиц пожилого возраста с выраженным сужением клапанного отверстия. Осложнениями аортального стеноза могут являться инфекционный эндокардит, ишемические нарушения мозгового кровообращения, аритмии, АВ-блокады, инфаркт миокарда, желудочно-кишечные кровотечения из нижних отделов пищеварительного тракта.
Внешний вид больного с аортальным стенозом характеризуется бледностью кожных покровов («аортальной бледностью»), обусловленной склонностью к периферическим вазоконстрикторным реакциям; в поздних стадиях может отмечаться акроцианоз. Периферические отеки выявляются при аортальном стенозе тяжелой степени. При перкуссии определяется расширение границ сердца влево и вниз; пальпаторно ощущается смещение верхушечного толчка, систолическое дрожание в яремной ямке. Аускультативными признаками аортального стеноза служит грубый систолический шум над аортой и над митральным клапаном, приглушение I и II тонов на аорте. Инструментальное обследование включает:
- ЭФИ сердца. Изменение тона и патологические шумы также регистрируются при фонокардиографии. По данным ЭКГ определяются признаки гипертрофии левого желудочка, аритмии, иногда - блокады.
- Рентген. В период декомпенсации на рентгенограммах выявляется расширение тени левого желудочка в виде удлинения дуги левого контура сердца, характерная аортальная конфигурация сердца, постстенотическая дилатация аорты, признаки легочной гипертензии. Вентрикулография необходима для выявления сопутствующей митральной недостаточности. Аортография и коронарография применяются для дифференциальной диагностики аортального стеноза с аневризмой восходящего отдела аорты и ИБС.
- УЗИ сердца. На эхокардиографии определяется утолщение заслонок аортального клапана, ограничение амплитуды движения створок клапана в систолу, гипертрофия стенок левого желудочка.
- Катетеризация сердца. С целью измерения градиента давления между левым желудочком и аортой выполняется зондирование полостей сердца, которое позволяет косвенно судить о степени аортального стеноза.

Лечение аортального стеноза
Консервативная тактика
Все пациенты, в т.ч. с бессимптомным, полностью компенсированным аортальным стенозом, должны находиться под тщательным наблюдением кардиолога. Им рекомендуются проведение ЭхоКГ каждые 6-12 месяцев. Данному контингенту больных с целью профилактики инфекционного эндокардита необходим превентивный прием антибиотиков перед стоматологическими (лечение кариеса, удаление зубов и т. д.) и другими инвазивными процедурами.
Ведение беременности у женщин с аортальным стенозом требует тщательного контроля показателей гемодинамики. Показанием к прерыванию беременности служит тяжелая степень аортального стеноза или нарастание признаков сердечной недостаточности. Медикаментозная терапия при аортальном стенозе направлена на устранение аритмий, профилактику ИБС, нормализацию АД, замедление прогрессирования сердечной недостаточности.
Хирургическое лечение
Радикальная хирургическая коррекция аортального стеноза показана при первых клинических проявлениях порока - появлении одышки, ангинозных болей, синкопальных состояний. С этой целью может применяться баллонная вальвулопластика - эндоваскулярная балонная дилатация аортального стеноза. Однако зачастую данная процедура бывает малоэффективна и сопровождается последующим рецидивом стеноза. При негрубых изменениях створок аортального клапана (чаще у детей с врожденным пороком) используется открытая хирургическая пластика аортального клапана (вальвулопластика). В детской кардиохирургии нередко выполняется операция Росса, предполагающая пересадку клапана легочной артерии в аортальную позицию.
При соответствующих показаниях прибегают к проведению пластики надклапанного или подклапанного аортального стеноза. Основным методом лечения аортального стеноза на сегодняшний день остается протезирование аортального клапана, при котором пораженный клапан полностью удаляется и заменяется на механический аналог или ксеногенный биопротез. Пациентам с искусственным клапаном требуется пожизненный прием антикоагулянтов. В последние годы практикуется перкутанная замена аортального клапана.
Аортальный стеноз может протекать бессимптомно в течение многих лет. Появление клинических симптомов существенно увеличивает риск осложнений и летальности. Основными, прогностически значимыми симптомами служат стенокардия, обмороки, левожелудочковая недостаточность - в этом случае средняя продолжительность жизни не превышает 2-5 лет. При своевременном оперативном лечении аортального стеноза 5-летняя выживаемость составляет около 85%, 10-летняя — порядка 70%.
Меры профилактики аортального стеноза сводятся к предупреждению ревматизма, атеросклероза, инфекционного эндокардита и др. способствующих факторов. Больные с аортальным стенозом подлежат диспансеризации и наблюдению кардиолога и ревматолога.
3. Современные подходы к диагностике аортального стеноза/ Синькво А.В.// Сибирский медицинский журнал (Иркутск). - 2017.
Порок аортального клапана: особенности протекания и лечения
Порок аортального клапана: особенности протекания и лечения
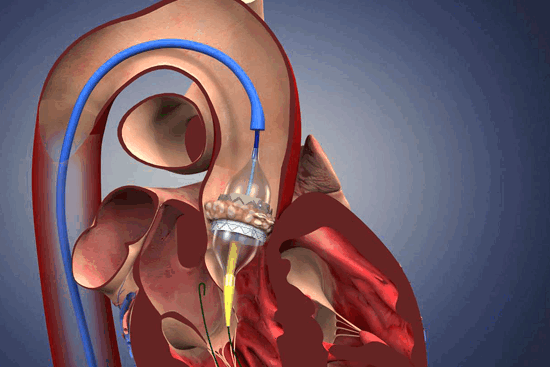
Согласно статистике, нарушения работы сердечнососудистой системы стали все чаще наблюдаться у людей старше 30 лет. Причин, провоцирующих патологии, множество. Если одни заболевания поддаются лечению и, убрав провоцирующие факторы можно добиться нормализации здоровья, то другие сопровождают больного на протяжении всей жизни и могут существенно сократить ее.
Порок аортального клапана относится к серьезным патологиям. Чаще требует хирургического вмешательства. Бывает врожденным и приобретенным. Появляется в результате сужения устья аорты или неполного смыкания ее клапана.
Причины возникновения и симптомы
Точной статистики по распространенности заболевания по возрастным группам и половой принадлежности не существует, однако кардиологи отмечают, что у женщин оно выявляется в несколько раз чаще, чем у мужчин. Пиковое количество пациентов наблюдается среди людей старшего пенсионного возраста. При этом основные причины могут быть:
- кальцификация створок;
- прогрессирование ревматизма;
- идиопатическое расширение аорты; и эндокардит; ;
- врожденный порок аортального клапана.
Дать толчок к появлению либо прогрессированию нарушения нормальной работы органа также может травма грудной клетки, артриты, сифилис и некоторые патологии, которые развиваются у человека на протяжении длительного времени.
Степени
Опасность для здоровья пациента и необходимость хирургического вмешательства зависит от степени аортальной недостаточности.
| Стадия | Количество забрасываемой крови, % | Протезирование |
|---|---|---|
| Первая, полная компенсация | не более 15 | Не требуется |
| Вторая, скрытая СН | от 15 до 30 | Требуется при определенных условиях |
| Третья, относительная коронарная недостаточность | до 50 | |
| Четвертая, выраженная левожелудочковая недостаточность | более 50 | |
| Вопрос решается индивидуально | Не требуется в связи с его бесполезностью. |
В зависимости от степени происходит деформирование створок и изменяется количественный объем попадающей по аорте в сердце крови. Начальную, первую стадию заболевания определить фактически невозможно. Признаки у больного полностью отсутствуют или ощущаются, как побочные явления других болезней. Это происходит из-за того, что сердце подстраивается под изменение объема и компенсирует его.
Симптоматика
С развитием патологии орган перестает справляться со своими функциями, появляется характерная при пороке аортального клапана симптоматика:
- шум в ушах и головокружение при движении или смене позы;
- усиленное сердцебиение, явно выраженная пульсация в кровеносных сосудах;
- отдышка, быстрая утомляемость, обморочные и предобморочные состояния, тошнота;
- давящее чувство тяжести в правом подреберье, а также отеки нижних конечностей;
- приступы кашля при нахождении в положении лежа, стоя ощущение постоянной слабости.
Из-за нехватки кислорода цвет лица у человека становится бледно-серым, наблюдается синеватый отлив губ, появляются типичные круги под глазами. Также при осмотре пациента кардиолог изучает наличие и выраженность симптомов:
- разницу между верхним и нижним показателями АД;
- пульсация на сонных артериях, язычке и миндалинах;
- реакцию зрачков на сокращения сердца, сердечные шумы;
- изменения размеров органа, выпячивание его в области груди.
Диагностика
Точное диагностирование заболевания можно произвести только на основании объективных данных, полного кардиологического обследования, биохимического исследования крови и ряда других анализов.
По наличию клинических симптомов, тяжести порока, выраженности аортальной недостаточности принимается решение об операции. У пациентов пожилого возраста за счет низкой сократимости органа функциональное нарушение практически незаметно. Определить тяжесть патологии можно после изучения площади отверстия по отношению к кровяному потоку. Артериальная недостаточность устанавливается по показателю обратного кровотока.
Кардиолог может при прослушивании определить начало развития порока двустворчатого аортального клапана:
- при стенозе характерен систолический шум с ослаблением 2 тона на аорте;
- на недостаточность указывает шум во время диастолы.
Обязательно изучение работы сердца путем проведения:
- ЭКГ;
- рентгенологического обследования;
- МРТ для исключения коронарной недостаточности и других патологий.
Однако основой для выбора лечения является ЭхоКГ.
Большое значение при диагностировании имеет точное описание больным своих ощущений, поэтому перед приемом можно записать все жалобы и дать врачу их прочитать.
Лечение на разных стадиях
В зависимости от причины, степени, стадии порока аортального клапана и других факторов могут использоваться разные методы лечения. Больному необходимо регулярно наблюдаться у специалиста и проходить назначенные им обследования. При отсутствии явно выраженных симптомов:
- мягко выраженный порок - раз в 3 года;
- умеренная форма - раз в 24 месяца;
- тяжелая степень - ежегодно, иногда чаще.
Из лекарственных средств назначаются препараты:
- ревматическая природа заболевания - антибиотики;
- артериальная гипертензия - для нормализации АД.
Оперативное вмешательство не требуется, необходим только постоянный контроль со стороны лечащего врача.
При появлении клинических жалоб для облегчения состояния больного в дооперационный период либо при невозможности операции назначают:
- ингибиторы, диуретики, нитраты;
- вазодилататоры и бета-блокаторы;
- препараты, улучшающие кровообращение.
Своевременно проведенная операция может помочь полностью избавиться от порока аортального клапана. При забросе крови в количестве, не превышающем 30%, и незначительной деформации створок, рекомендовано проведение внутриаортальной баллонной контрпульсации. При сильных изменениях строения, допускающих заброс крови более 30%, требуется имплантация.
У человека с пороком сердца двустворчатый аортальный клапан требует протезирования или замены в нескольких случаях.
| Диагноз | Причина |
|---|---|
| Тяжелая степень стеноза | Жалобы на сильные боли и ухудшение состояния. |
| Сопутствующая ишемия, требующая аортокоронарного шунтирования. | |
| Дополнительные патологические изменения органа, требующие оперативного вмешательства. | |
| Показатель фракции выброса при сократимости сердца ниже 50%. | |
| Тяжелая клапанная недостаточность | Клинические проявления картины заболевания. |
| Требуется хирургическое вмешательство по поводу других заболеваний органа. | |
| Понижение фракции выброса при отсутствии жалоб со стороны пациента. | |
| Слишком большое увеличение желудочков. |
Хирургическое вмешательство в основном проводится после 30-35 лет, но при ускоренном развитии болезни может состояться в любой период. Количество противопоказаний к протезированию минимально. Ими являются:
- декомпенсированный диабет;
- онкологические заболевания;
- послеинсультное состояние;
- истощение и анемия.
Для каждого больного прогнозируется его состояние в момент проведения операции и в реабилитационный период. В зависимости от этого дается вывод о возможности возвращения к привычной жизни.
Прогноз
Построение планов лечения болезни и выбор методов происходит после проведения диагностики и выявления тяжести порока аортального клапана.
Слабо выраженная гипертрофия с сильным препятствованием кровотоку приводит к уменьшению количества сокращений сердца и соответственно постепенно понижает лечебный эффект от хирургического вмешательства.
Процесс гипертрофии позволяет на определенном этапе болезни стабилизировать работу сердца, но при этом может стать причиной развития стенокардии и увеличить вероятность инфаркта.
Если порок аортального клапана сердца развивался бессимптомно, а затем началось быстрое его прогрессирование, то последующая продолжительность жизни человека составляет не более 3-х лет.
Факторы риска и профилактика заболевания
Пороки аортального клапана сердца можно разделить на 2 группы.
| Вид | Время проявления | Причина |
|---|---|---|
| Врожденный | При внутриутробном развитии плода на 2-8 неделях формирования. | Генетическая предрасположенность. Радиационное облучение, краснуха и другие вирусные инфекции. Курение, алкогольная и наркотическая зависимость матери. |
| Дефект становится заметным по мере роста ребенка. | Присутствие над АК мышечного валика. Конструкция клапана двух- или одно-, а не трехстворчатая. Под клапаном имеется мембрана с отверстием. | |
| Приобретенный | В любом возрасте | Инфекционные болезни, приводящие к попаданию микроорганизмов на орган. Последующее появление на месте локализации колонии соединительной ткани ведет к деформации клапанов. |
| Заболевания аутоиммунного вида становятся толчком к срастанию карманов и изменению аортного устья. | ||
| Нарушения возрастного типа, в основном кальцинирование краев створок и нарастание жировых бляшек, приводит к закрытию просвета. |
Мер профилактики гарантирующих полную защиту от заболевания не существует, но понижению риска способствуют:
- своевременное лечение стрептококковых инфекций;
- при имеющемся ревматизме постоянное наблюдение у специалиста;
- прием определенных групп антибиотиков и других препаратов, назначенных кардиологом;
- полное исключение алкоголя, наркотиков и курения;
- занятие допустимыми формами физических упражнений.
Порок аортального клапана нуждается в лечении с использованием научных методов терапии. Народные способы не оказывают нужного воздействия и могут привести к тому, что будут упущены сроки, когда болезнь можно вылечить. Поэтому при любых отклонениях нужна врачебная помощь.
Аортальная (клапанная) недостаточность (I35.1)
Аортальная регургитация (недостаточность) - заболевание, характеризующееся ретроградным током крови из аорты в левый желудочек через патологически измененный аортальный клапан. Причиной аортальной недостаточности может быть поражение створок клапана, корня аорты и восходящей аорты.
Хроническая и острая аортальная недостаточность - это заболевания, отличающиеся этиологией, клинической картиной, прогнозом и лечением.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Тяжесть аортальной недостаточности определяют исходя из объема регургитирующей крови.
В зависимости от длины струи регургитации в левом желудочке выделяют четыре степени аортальной недостаточности (полуколичественный признак):
- I степень - регургитация в пределах выносящего тракта левого желудочка;
- II степень - до передней митральной створки;
- III степень - до уровня сосочковых мышц;
- IV степень - до сосочковых мышц и далее до стенки левого желудочка.
Аортальная регургитация - критерии АСС/АНА (Американский кардиологический колледж/ Американская ассоциация сердца)
Степень по данным ангиографии
Ширина потока при цветовом допплеровском картировании
Центральный поток регургитации шириной менее 25% ширины выносящего пути левого желудочка
Промежуточные значения между легкой и тяжелой степенью аортальной регургитации
Центральный поток регургитации шириной ≥ 65% ширины выносящего пути левого желудочка
"Vena contracta", ширина (см)
Количественные (полученные при эхоскопии или катетеризации полостей сердца) критерии
Объем регургитации (мл/сокращение)
Площадь потока регургитации (см 2 )
Увеличение размеров левого желудочка
Этиология и патогенез
Основные причины хронической аортальной недостаточности
Патология клапана:
- ревматизм;
- инфекционный эндокардит;
- травма;
- двустворчатый аортальный клапан;
- миксоматозная дегенерация;
- врожденная аортальная недостаточность;
- с истемная красная волчанка;
- ревматоидный артрит;
- анкилозирующий спондилит;
- аортоартериит (болезнь Такаясу);
- болезнь Уиппла;
- болезнь Крона;
- лекарственное поражение клапана;
- изнашивание биопротезов аортального клапана.
Патология корня аорты и восходящей аорты:
- старческое расширение корня аорты;
- аортоаннулярная эктазия;
- кистозный медионекроз аорты (как самостоятельное заболевание и при синдроме Марфана);
- артериальная гипертония;
- аортит (сифилитический, при гигантоклеточном артериите);
- синдром Рейтера;
- анкилозирующий спондилит;
- болезнь Бехчета;
- псориатический артрит;
- несовершенный остеогенез;
- рецидивирующий полихондрит;
- синдром Эллерса-Данло.
Основные причины острой аортальной недостаточности
Патология клапана:
- травма;
- инфекционный эндокардит;
- острая дисфункция протезированного клапана;
- баллонная вальвулопластика по поводу аортального стеноза.
Патология корня аорты и восходящей аорты:
- расслаивающая аневризма аорты;
- парапротезная фистула и отрыв пришивного кольца.
Гемодинамика
Хроническая аортальная недостаточность
Аортальная недостаточность приводит к сбросу части ударного объема обратно в левый желудочек, что обуславливает увеличение конечно-диастолического объема левого желудочка и напряжения в его стенке. В ответ на это развивается эксцентрическая гипертрофия левого желудочка.
Диастолическое давление в левом желудочке, несмотря на большой конечно-диастолический объем, почти не повышается до тех пор, пока аортальная недостаточность остается компенсированной. Нормальный сердечный выброс поддерживается за счет резкого увеличения ударного объема. Но податливость левого желудочка постепенно уменьшается вследствие фиброза Фиброз - разрастание волокнистой соединительной ткани, происходящее, например, в исходе воспаления.
миокарда Миокард (син. мышца сердечная) - средний слой стенки сердца, образованный сократительными мышечными волокнами и атипичными волокнами, составляющими проводящую систему сердца
, происходит декомпенсация. В результате постоянной перегрузки объемом, систолическая функция левого желудочка снижается, в нем возрастает конечно-диастолическое давление, происходит его дилатация Дилатация - стойкое диффузное расширение просвета какого-либо полого органа.
, падает фракция выброса и уменьшается сердечный выброс.
Острая аортальная недостаточность
Эпидемиология
Около 75 % больных с чистой или преобладающей недостаточностью клапана аорты - лица мужского пола. Недостаточность клапана аорты и сопутствующее поражение левого предсердно-желудочкового клапана чаще встречается у женщин.
Клиническая картина
Cимптомы, течение
Острая аортальная недостаточность приводит к резкому нарушению гемодинамики и проявляется такими симптомами, как слабость, тяжелая одышка, обмороки, нарушение сознания. При отсутствии лечения быстро развивается шок. Если острая аортальная недостаточность сопровождается болью в груди, необходимо исключить расслаивающую аневризму аорты.
Основные клинические симптомы
Одышка - вначале появляется при значительной физической нагрузке, а затем и в покое (по мере развития левожелудочковой недостаточности). Одышка напоминает сердечную астму. Иногда течение внезапно осложняется отеком легких в результате левожелудочковой недостаточности.
Сердцебиение и головокружение - в некоторых случаях.
Стенокардия - ведущий симптом приблизительно у 50% больных с недостаточностью аортального клапана атеросклеротической или сифилитической этиологии.
Периферические симптомы, характерные для выраженной недостаточности аортального клапана и обусловленные большими перепадами давления в сосудистом русле:
- бледность кожных покровов;
- отчетливая пульсация сонных артерий ("пляска каротид");
- пульсация височных и плечевых артерий;
- синхронное с пульсацией сонных артерий сотрясение головы (симптом Мюссе);
- пульсирующее сужение зрачков (симптом Ландольфи);
- капиллярный пульс - ритмичное изменение интенсивности окраски небного язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Квинке).
При осмотре определяются:
- высокий и скорый пульс (пульс Корригана);
- усиленный и разлитой верхушечный толчок;
- расширенные влево и вниз границы сердца.
Над крупными сосудами выслушивается двойной тон Траубе. При надавливании стетоскопом на подвздошную артерию в области пупартовой связки возникает двойной шум Дюрозье. Систолическое артериальное давление чаще повышено до 160-180 мм рт. ст., а диастолическое - резко снижено - до 50-30 мм рт. ст.
Электрокардиограмма. При нерезко выраженном пороке может быть нормальной. При выраженной аортальной недостаточности наблюдаются отклонение электрической оси сердца влево, признаки гипертрофии левого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях, чаще в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента ST) в тех же отведениях. Иногда отмечается удлинение интервала P-Q, которое указывает на нарушение AV-проводимости.
Фонокардиограмма - регистрируется диастолический шум, следующий сразу за II тоном; может занимать всю диастолу.
Рентгенологическое исследование - выявляет увеличение сердца. Левый желудочек массивный и удлиненный, с закругленной верхушкой. Восходящая часть аорты расширена, выступает по правому контуру тени сердца, по левому контуру определяется расширенная дуга аорты. Сердце приобретает аортальную конфигурацию.
Эхокардиография - важный метод в диагностике аортальной недостаточности. Наиболее часто обнаруживаются следующие изменения:
- дилатация и гипертрофия левого желудочка;
- увеличение амплитуды движения межжелудочковой перегородки и задней стенки левого желудочка;
- увеличение переднезаднего размера левого предсердия (в систолу - до 55 мм, в диастолу - до 70 мм);
- отсутствие диастолического смыкания створок аортального клапана.
Рекомендации к проведению эхокардиографии (Американский кардиологический колледж, 1998)
1. Необходимость подтвердить наличие и определить степень тяжести острой аортальной регургитации.
2. Диагностика хронической аортальной регургитации у пациентов с сомнительными данными объективного исследования.
3. Оценка этиологии аортальной регургитации (включая изучение состояния клапана, а также состояния и размера устья аорты).
4. Оценка степени гипертрофии левого желудочка, его размеров, объема и систолической функции.
5. Полуколичественная оценка степени тяжести аортальной регургитации.
6. Повторное обследование пациентов с умеренной или тяжелой аортальной регургитацией, у которых клиническая симптоматика за последнее время изменилась.
7. Повторное обследование пациентов без характерной клинической симптоматики для определения у них размеров левого желудочка и сохранности его функции.
8. Повторное обследование пациентов с мягкой, умеренной или тяжелой аортальной регургитацией и увеличенным устьем аорты без характерной клинической симптоматики.
Критерии тяжелой аортальной регургитации
Специфические признаки:
- центральный ток шириной ≥ 65% выносящего тракта левого желудочка;
- vena contracta > 0,6 см (предел Nyquist 50-60 см/с).
"Поддерживающие" признаки:
- давление (метод полувремени < 200 мс);
- голодиастолический противоток в нисходящей аорте;
- умеренная или значительная дилатация левого желудочка.
Количественные параметры:
- объем регургитации (R vol) ≥ 60 мл/уд.;
- фракция регургитации (RF) ≥ 50%;
- эффективная площадь регургитации (ERO) ≥ 0,30 см 2 .
Катетеризация правых отделов позволяет определить уровень легочно-капиллярного давления и волну регургитации.
Катетеризация левых отделов сердца обнаруживает увеличение амплитуды пульсового давления.
При аортографии определяется выраженная регургитация из аорты в левый желудочек.
Дифференциальный диагноз
Диастолический шум на аорте и в V точке может быть и функциональным, например при уремии .
Распознавание может быть затруднено при сочетанных пороках сердца и небольшой аортальной недостаточности. В этих случаях проводится Эхо-КГ (особенно эффективна в сочетании с допплер-кардиографией). Наибольшие трудности возникают при установлении этиологии аортальной регургитации. Кроме распространенных причин ее развития (ревматизм, инфекционный эндокардит), возможны и другие, более редкие, причины (миксоматозное поражение клапана, мукополисахаридоз, несовершенный остеогенез).
Ревматическое происхождение порока сердца может быть подтверждено данными анамнеза, поскольку приблизительно у половины таких больных присутствуют указания на типичный ревматический полиартрит. В пользу ревматической этиологии порока свидетельствует наличие убедительных признаков митрального или аортального стеноза.
Выявление аортального стеноза может вызывать затруднения, поскольку систолический шум над аортой выслушивается и при чистой аортальной недостаточности, а систолическое дрожание над аортой бывает лишь при ее резком стенозе. В связи с этим, большое значение имеет проведение Эхо-КГ.
У больного с ревматическим митральным пороком сердца появление аортальной недостаточности может быть обусловлено рецидивом ревматизма, однако в данной ситуации всегда возникает подозрение на развитие инфекционного эндокардита. Требуется проведение тщательного обследования больного с повторными посевами крови.
Недостаточность клапана аорты сифилитического происхождения в последние годы встречается значительно реже. Выявление признаков позднего сифилиса других органов, например, поражения центральной нервной системы, облегчает диагностику. При этом диастолический шум лучше выслушивается не в точке Бoткина, а над аортой - во втором межреберье справа и широко распространяется вниз, в обе стороны от грудины. Расширена восходящая часть аорты. Положительные серологические реакции наблюдаются в значительном числе случаев, важное значение имеет реакция иммобилизации бледной трепонемы.
При ревматоидном артрите (серопозитивном) приблизительно в 2-3% случаев наблюдается аортальная недостаточность, а при длительном течении (25 лет) болезни Бехтерева - в 10% случаев. Описаны случаи ревматоидной аортальной недостаточности задолго до появления признаков поражения позвоночника или суставов. Еще реже этот порок наблюдается при системной красной волчанке.
Кистозный некроз, без других признаков синдрoма Марфана, называют синдромом Эрдхейма. Считают, что аналогичные изменения могут одновременно или самостоятельно возникать и в легочных артериях, вызывая их, так называемое "врожденное идиопатическое расширение".
При дифференциальной диагностике поражения аорты при синдроме Марфана от сифилитического важным признаком является отсутствие кальциноза аорты. Поражение митрального клапана и хорд с их обрывом, возникает лишь у части больных, обычно сопутствует поражению аорты и приводит к пролабированию створок митрального клапана с митральной недостаточностью.
Редкой причиной аортальной недостаточности может быть болезнь Такаясу - неспецифический аортоартериит. Заболевание встречается преимущественно у молодых женщин во втором-третьем десятилетии жизни и связано с иммунными нарушениями. Начальные симптомы носят общий характер: лихорадка, похудание, боли в суставах. В дальнейшем, в клинической картине преобладают признаки поражения крупных артерий, отходящих от аорты, чаще от ее дуги. В результате нарушения проходимости по артериям часто исчезает пульс (в некоторых случаях только на одной руке). Поражение крупных артерий дуги аорты может привести к цереброваскулярной недостаточности и нарушению зрения. Поражение почечных артерий сопровождается развитием артериальной гипертензии.
К осложнениям относятся присоединение инфекционного эндокардита, появление коронарной недостаточности, приступов сердечной астмы.
Лечение
Медикаментозная терапия
Для борьбы с гипотензией и экстренного протезирования аортального клапана при острой аортальной недостаточности требуется назначение вазодилататоров (нитропруссид натрия) в сочетании с инотропными средствами (дофамин).
В бессимптомную стадию хронической аортальной недостаточности следует ограничить изометрические физические нагрузки, так как существует опасность развития повреждения корня аорты из-за нарастания регургитации.
Для улучшения функции левого желудочка возможно назначение вазодилататоров (ингибиторов ангиотензинпревращающего фермента).
Показана профилактика инфекционного эндокардита.
В случае наступления беременности ее прерывание целесообразно лишь при нарастании симптомов сердечной недостаточности.
В лечении сердечной недостаточности, наряду с вазодилататорами, применяются сердечные гликозиды и диуретики. Вследствие возможного увеличения объема регургитации, противопоказаны бета-адреноблокаторы и внутриаортальная баллонная контрпульсация .
Рекомендации Европейского общества кардиологов относительно особенностей фармакотерапии при аортальной регургитации (АР)
Хирургическое лечение
Цель операции при хронической аортальной регургитации - избежать систолической дисфункции левого желудочка и/или осложнений аорты.
Степень тяжести аортальной регургитации определяют на основании данных клинического и ЭхоКГ исследований.
У бессимптомнных пациентов перед операцией гемодинамические параметры необходимо качественно измерять несколько раз.
Протезирование аортального клапана уменьшает выраженность симптомов, улучшает функциональный класс и выживаемость, уменьшает количество осложнений.
Прогноз
Бессимптомная среднетяжелая аортальная недостаточность. При отсутствии дисфункции и дилатации левого желудочка прогноз, как правило, благоприятный. При бессимптомном течении и нормальной функции левого желудочка протезирование аортального клапана требуется 4% больных в год.
В течение 3 лет после постановки диагноза жалобы возникают у 10% больных, в течение 5 лет - у 19%, в течение 7 лет - у 25%.
Легкая и умеренная аортальная недостаточность. 10-летняя выживаемость составляет 85-95%. При среднетяжелой аортальной недостаточности 5-летняя выживаемость при медикаментозном лечении составляет 75%, 10-летняя - 50%. После развития дисфункции левого желудочка, жалобы появляются очень быстро - у 25% больных за год. После появления жалоб состояние быстро ухудшается. Без хирургического лечения больные обычно умирают в течение 4 лет после появления стенокардии и в течение 2 лет после развития сердечной недостаточности.
Тяжелая клинически явная аортальная недостаточность. Возможна внезапная смерть вследствие желудочковых аритмий, возникающих из-за гипертрофии и дисфункции левого желудочка или ишемии миокарда.
Профилактика
Наблюдение за пациентами с аортальной регургитацией согласно рекомендациям Европейского общества кардиологов:
1. Пациентам с "мягкой" и умеренной аортальной регургитацией рекомендуется ежегодное обследование с оценкой ЭхоКГ-параметров не реже чем 1 раз в 2 года.
2. В случаях тяжелой аортальной регургитации без дисфункции левого желудочка частота визитов и обследований составляет 1 раз в 6 или 12 месяцев (в зависимости от динамики размеров и фракции выброса левого желудочка.
3. При наличии расширения корня аорты (особенно на фоне синдрома Марфана и бикуспидального клапана) следует оценивать ее размер ежегодно или чаще, если наблюдается прогрессия.
Читайте также:
