Преждевременные роды: причины, симптомы и лечение
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Однако в настоящее по определению Всемирной Организации Здравоохранения (ВОЗ) если беременность прерывается при сроке 22 недель и более, а масса плода составляет 500 г и более, и новорожденный выживает в течение 7 дней, то роды считают преждевременными с экстремально низкой массой плода.
Причины преждевременных родов
Факторами риска преждевременных родов являются: низкий социально-экономический уровень; неустроенность семейной жизни; молодой возраст; злоупотребление никотином, алкоголем, наркотиками; перенесенные ранее аборты, преждевременные роды и самопроизвольные выкидыши; инфекции мочевых путей; воспалительные заболевания половых органов; тяжелые соматические заболевания; нарушения строения и функции половых органов. Важное значение в возникновении преждевременных родов играет и осложненное течение данной беременности. Особое внимание следует также уделять инфекционным заболеваниям, перенесенным во время данной беременности.
Преждевременные роды, которые происходят в 22-27 недель, составляет 5 % от их общего количества. В первую очередь эти роды обусловлены истмико-цервикальной недостаточностью, инфицированием плодных оболочек их преждевременным разрывом. В этой ситуации легкие плода не достигают еще необходимой зрелости, что не позволяет в достаточной степени обеспечит дыхательную функцию новорожденного. Добиться ускорения созревания легких с помощью лекарственных средств, не всегда возможно. Вследствие этого исход родов для новорожденного в подобной ситуации наиболее неблагоприятный.
Сиптомы преждевременных родов
Различают угрожающие, начинающиеся и начавшиеся преждевременные роды. Для угрожающих преждевременных родов характерны непостоянные боли в пояснице и внизу живота на фоне повышенного тонуса матки. При этом шейка матки остается закрытой. При начинающихся преждевременных родах обычно возникают схваткообразные боли внизу живота , сопровождающиеся регулярным повышением тонуса матки (схватки). Шейка матки при этом укорачивается и раскрывается. Нередко происходит и преждевременное излитие околоплодных вод.
Для преждевременных родов характерно: несвоевременное излитие околоплодных вод; слабость родовой деятельности , дискоординация или чрезмерно сильная родовая деятельность; быстрые или стремительные роды или, наоборот увеличение продолжительности родов; кровотечение из-за отслойки плаценты; кровотечение в последовом и раннем послеродовом периодах вследствие задержки частей плаценты; воспалительные осложнения, как во время родов, так и в послеродовом периоде ; гипоксия плода.
Лечение беременных
При возникновении симптомов указывающих на возможность преждевременных родов лечение должно быть дифференцированным, так как при начинающихся родах может быть проведено лечение, направленное на сохранение беременности, а при начавшихся родах такое лечение уже не эффективно. Для снижения возбудимости матки и снижения ее сократительной активности назначают: постельный режим; успокаивающие средства; спазмолитические препараты. Для снижения непосредственно сократительной активности матки назначают сульфат магния и ?-миметики (партусистен, гинипрал).
Ведение преждевременных родов
В процессе ведения преждевременных родов обязательным является их адекватное обезболивание. В связи с тем, что большинство осложнений при преждевременных родах, как у матери, так и у плода обусловлено нарушением сократительной деятельности матки, обязательным является постоянный мониторный контроль за сокращениями матки и состоянием плода. Продолжительность преждевременных родов, как правило, меньше, чем своевременных, из-за увеличения скорости раскрытия шейки матки. В основном это связано с тем, что в подобных ситуациях чаще имеет место истмико-цервикальная недостаточность, а при малой массе ребенка не требуется высокой маточной активности и интенсивности схваток для его рождения. Если сократительная деятельность матки при преждевременных родах соответствуют норме, то при ведении родов применяют выжидательную тактику. Регулярно проводят профилактику гипоксии плода, используют перидуральную анестезию. С целью уменьшения родового травматизма в периоде изгнания оказывают пособие без защиты промежности.
Выявление преждевременного разрыва плодных оболочек при недоношенной беременности может быть несколько затруднено как из-за маловодия так и вследствие обильных выделений из-за сопутствующего кольпита . В этой связи целесообразно использование экс пресс-метода - амнитест. При преждевременном разрыве плодных оболочек обычно придерживаются выжидательной тактики, контролируя возможное развитие инфекции, так как наиболее важным фактом, который следует принимать во внимание в такой ситуации является, прежде всего, возможность инфицирования, что оказывает решающее влияние на ведение беременности . Выжидательная тактика наиболее предпочтительна при малых сроках беременности.
При выявлении преждевременного разрыва плодных оболочек в случае недоношенной беременности беременную госпитализируют. Пациентке необходимы постельный режим с ежедневной сменой белья и полноценное питание . Врачи осуществляют строгий контроль за состоянием здоровья матери и плода. Измеряют длину окружности живота и высоту стояния дна матки над лоном, оценивают количество и качества подтекающих вод, определяют частоту пульса, температуру тела и частоту сердцебиений плода каждые 4 ч. Необходимо каждые 12 ч определять содержание лейкоцитов с анализом лейкоцитарной формулы крови. Посев содержимого цервикального канала и мазки из влагалища контролируют каждые 5 дней. Токолитические препараты обычно назначают при преждевременном разрыве плодных оболочек в случае угрожающих и начинающихся преждевременных родах. Если родовая деятельность уже самостоятельно началась, то ее нецелесообразно подавлять. Антибиотики при преждевременном разрыве плодных оболочек используют в случае опасности развития воспалительных осложнений, а также при длительном применении глюкокортикоидов, при истмико-цервикальной недостаточности, при наличии у беременной анемии , пиелонефрита и других хронических инфекционных заболеваний.
Особенности недоношенных новорожденных
У ребенка, после преждевременных родов имеют место признаки незрелости: много сыровидной смазки, недостаточное развитие подкожной жировой клетчатки, пушок на теле небольшая длина волос на голове, мягкие ушные и носовые хрящи, ногти не заходят за кончики пальцев, пупочное кольцо расположено ближе к лобку, у мальчиков яички не опущены в мошонку, у девочек клитор и малые половые губы не прикрыты большими, крик ребенка слабый. Недоношенные новорожденные плохо переносят различные стрессовые ситуации, возникающие в связи с началом внеутробной жизни. Их легкие еще недостаточно зрелые для осуществления адекватного дыхания, пищеварительный тракт не может еще полностью усвоить некоторые необходимые вещества содержащиеся в молоке.
Слаба также устойчивость недоношенных новорожденных и к инфекции, из-за увеличения скорости потери тепла нарушается терморегуляция. Повышенная хрупкость кровеносных сосудов является предпосылкой для возникновения кровоизлияний, особенно в желудочки мозга и шейный отдел спинного мозга. Самыми распространенными и тяжелыми осложнениями для недоношенных новорожденных являются синдром дыхательных расстройств, внутричерепные кровоизлияния, инфекции и асфиксия. У детей, рожденных от матерей с различными экстрагенитальными заболеваниями, с гестозом или с фетоплацентарной недостаточностью, могут быть признаки задержки внутриутробного развития.
Однако современные методы диагностики и интенсивной терапии новорожденных позволяют в целом ряде случаев оптимизировать характер перинатальных исходов при преждевременых родах.
Преждевременные роды
Преждевременные роды - родоразрешение на сроке гестации от 28 до 37 недель, сопровождающееся рождением недоношенного и физически незрелого плода массой 1000-2500 г и длиной 35-45 см. Преждевременные роды могут носить угрожающий, начинающийся и начавшийся характер. В зависимости от этого клинические проявления и акушерская тактика при преждевременных родах будет различной. При угрожающих и начинающихся родах стремятся к пролонгированию беременности. Начавшиеся преждевременные роды с развившейся регулярной родовой деятельностью ведут под контролем состояния матери и плода.
МКБ-10

Общие сведения
Преждевременными родами заканчивается в 5-12% беременностей. По определению ВОЗ, прерывание беременности при сроках 22-28 недель, закончившееся рождением плода массой 500-1000 г и прожившим не менее 7 дней, рассматривается как ранние преждевременные роды с крайне низкой массой плода. Если рожденный от преждевременных родов ребенок погибает раньше 7-дневного срока, такой исход беременности акушерство и гинекология расценивают как поздний выкидыш.

Причины
К преждевременным родам могут приводить причины, связанные со здоровьем беременной, состоянием плода, течением беременности, социально-биологическими условиями. Среди «материнских» факторов развитию преждевременных родов могут способствовать ЗППП (микоплазмоз, хламидиоз, уреаплазмоз, герпес, цитомегаловирусная инфекция и др.), острые вирусные поражения (краснуха, грипп, вирусный гепатит и др.), хроническая патология беременной (тонзиллит, пиелонефрит, пороки сердца, сахарный диабет, гипертоническая болезнь), эндокринопатии (болезнь Аддисона, синдром Кушинга, гипотиреоз, ожирение).
Доношенность беременности в значительной мере зависит от состояния репродуктивных органов. Преждевременные роды нередко встречаются у женщин, имеющих заболевания и аномалии матки, - эндометриоз, фиброму, гипоплазию матки, двурогую матку, внутриматочную перегородку, внутриматочные синехии. Развитию несостоятельности шейки матки, ведущей к преждевременным родам, способствуют повреждения матки при диагностическом выскабливании, искусственных абортах и родах, операциях (конизации, ампутации шейки матки) и др.
К причинам преждевременных родов, обусловленным состоянием плода, относят, прежде всего, генетические нарушения, тяжелые врожденные аномалии пороки, внутриутробные заболевания (гемолитическую болезнь) и инфекции плода. В ряде случаев к преждевременным родам может приводить проведение инвазивной пренатальной диагностики - кордоцентеза, амниоцентеза.
В число, так называемых, сочетанных факторов преждевременных родов, связанных с течением беременности, входят иммунологические конфликты (резус-конфликт), гестоз, предлежание плаценты или ее преждевременная отслойка, поперечное положение плода, тазовое предлежание, многоплодие, многократные беременности и роды и др.
Частота развития преждевременных родов напрямую зависит от социально-биологических условий, в которых протекает беременности. Преждевременные роды могут провоцироваться тяжелым физическим трудом, чрезмерными умственными нагрузками, стрессами, неудовлетворительным питанием, вредными привычками.
Симптомы преждевременных родов
По клиническому течению преждевременные роды могут быть угрожающими, начинающимися и начавшимися. При определении стадии преждевременных родов руководствуются оценкой сократительной активности матки, состоянием плодного пузыря и родовых путей. В случае угрожающего характера преждевременных родов у беременной появляются ноющие, тянущие боли в пояснице и животе, напряжение матки и ее сокращения, отмечается повышение двигательной активности плода, иногда - сукровичные выделения из половых путей. Такая симптоматика требует срочного обращения к акушеру-гинекологу.
Для начинающихся преждевременных родов типичны выраженные боли внизу живота, регулярные схватки, симптом отхождения шеечной пробки, появление сукровичных выделений, часто - подтекание или излитие амниотических вод. При начавшихся преждевременных родах развивается регулярная родовая деятельность с интервалом между схватками менее 10 минут, отмечается сукровичное отделяемое, происходит опущение предлежащее части плода ко входу в таз и разрыв плодного пузыря.
В целом преждевременные роды характеризуются несвоевременным излитием вод; слабой, иногда сильной или дискоординированной родовой деятельностью; стремительным либо затяжным течением; отслойкой плаценты и кровотечениями; послеродовыми осложнениями; гипоксией плода.
Диагностика
Для установления факта преждевременных родов и их стадии важным критерием служит оценка состояния шейки матки и плодного пузыря. Влагалищное исследование и осмотр шейки в зеркалах проводят для определения степени раскрытия маточного зева, длины и консистенции шейки матки. При угрожающих родах обследование выявляет неизмененную шейку, закрытый наружный маточный зев; при начинающихся родах шейка матки укорочена, маточный зев приоткрыт на 1-2 см; при начавшихся - определяется сглаживание шейки матки и раскрытие маточного зева на 2-4 см. Гинекологическое исследование необходимо повторять в динамике через 30—60 минут.
Для исключения урогенитальных инфекций и скрытой бактериурии проводится бакпосев отделяемого из шейки матки на патогены (стафилококк, хламидии, уреаплазму, гонококк) и бактериологическое исследование мочи. С помощью УЗИ уточняется срок гестации, предполагаемая масса плода, его положение и предлежание, целостность плодного пузыря, состояние и локализация плаценты, исключается предлежание плаценты. Аускультация и инструментальная регистрация сердцебиения плода (фонокардиография плода, кардиотокография) при преждевременных родах необходимы для выявления признаков гипоксии.
Дополнительно с целью определения акушерского статуса используется индекс токолиза Баумгартена, исчисляемый по сумме баллов, полученных при оценке ряда объективных параметров (наличия схваток, разрыва оболочек, кровотечения, открытия шейки матки). При этом, чем меньше сумма баллов, тем более эффективной может быть токолитическая терапия.
В ряде случаев, при медленном раскрытии шейки матки, преждевременные роды требуется дифференцировать с патологией мочевыводящих путей и органов брюшной полости: пиелонефритом, циститом, мочекаменной болезнью, гастроэнтеритом, спастическим колитом, острым аппендицитом.
Лечение при преждевременных родах
При подозрении на преждевременные роды необходима немедленная госпитализация беременной в акушерский стационар. Если при угрожающем или начинающемся характере преждевременных родов допустима тактика пролонгирования беременности, то в случае начавшихся досрочных родов, подтекания амниотических вод, наличия признаков инфекции или тяжелых экстрагенитальных заболеваний прибегают к активному ведению родов.
Терапия при угрожающих и начинающихся преждевременных родах требует назначения постельного режима, седативных (пустырника, валерианы, диазепам) и спазмолитических средств (дротаверина, метацина, папаверина); физиотерапевтического воздействия - электрорелаксации матки (амплипульстерапии), электроаналгезии, иглоукалывания.
В целях ускорения созревания легочной ткани плода и профилактики респираторной недостаточности новорожденного при угрозе преждевременных родов на сроке до 34-х недель беременности назначаются глюкокортикоидные препараты (дексаметазон, преднизолон, бетаметазон). Терапия глюкокортикоидами противопоказана при наличии у беременной язвенной болезни желудка или двенадцатиперстной кишки, эндокардита, недостаточности кровообращения III ст., нефрита, активной формы туберкулеза, остеопороза, тяжелых форм сахарного диабета, гестоза.
Проведение токолитической терапии позволяет добиться снятия сократительной активности и тонуса матки. При преждевременных родах показано введение сульфата магния, бета-миметиков (ипратропия бромида, тербуталина, фенотерола и др.), ингибиторов простагландинов (напроксена, индометацина). Профилактика гипоксии плода и плацентарной недостаточности осуществляется назначением дипиридамола, пентоксифиллина, витамина Е.
При обнаружении стрептококковых, гонококковых, хламидийных инфекций, бактериального вагиноза, трихомонадного вульвовагинита назначается противомикробная терапия. В случае выявления истмико-цервикальной недостаточности производится наложение на шейку матки специального кольца - введение акушерского пессария, по показаниям (при недостаточности функции надпочечников и щитовидной железы) - гормональная коррекция.
Ведение преждевременных родов
С учетом акушерской ситуации ведение начавшихся преждевременных родов может быть выжидательно-консервативным или активным. В первом случае осуществляется наблюдение за ходом родовой деятельности без оказания специальных акушерских пособий. Чаще при преждевременных родах возникает необходимость в активном вмешательстве в ход естественных родов или выполнении кесарева сечения.
На тактику ведения досрочных родов влияет срок гестации, стадия родов, состояние плодного пузыря, степень раскрытия шейки матки, наличие инфекции, выраженность родовой деятельности, наличие и характер кровотечения. Ведение преждевременных родов сопровождается постоянным кардиомониторным контролем.
30% преждевременных родов протекают аномально - с чрезмерной, слабой или дискоординированной родовой деятельностью. Поэтому при ведении преждевременных родов широко используют спазмолитические препараты, эпидуральную анестезию в родах. При чрезмерной родовой деятельности вводят препараты, сдерживающие сократительную активность матки; при слабости родовых сил производят родостимуляцию. С целью защиты плода при прохождении через родовые пути прибегают к рассечению промежности - перинеотомии.
Показаниями к кесареву сечению при преждевременных родах служат тяжелая патология матери и плода, тазовое предлежание плода. После рождения недоношенного плода при необходимости сразу же приступают к проведению всего объема реанимационных мероприятий.
Осложнения
У детей, родившихся от преждевременных родов, ввиду незрелости всех анатомических структур нередко отмечается наличие родовых травм (внутричерепных кровоизлияний, травм шейного отдела позвоночника); гипоксии; функциональной неготовности легких. Для женщины преждевременные роды могут осложниться разрывами и травмами шейки матки, послеродовым кровотечением, инфекциями (нагноением швов, послеродовым метроэндометритом, перитонитом, сепсисом).
Профилактика
При планировании беременности всем женщинам рекомендуется прохождение полного обследования у гинеколога и узких специалистов для исключения факторов потенциального риска. Профилактике преждевременных родов способствует ранняя постановка на учет и ведение беременности под наблюдением акушера-гинеколога. Особого медицинского контроля требуют беременные групп риска по развитию преждевременных родов - женщины с половым инфантилизмом, нарушениями менструального цикла, эндокринопатиями, привычным невынашиванием беременности, хроническими инфекциями, перенесшие ЭКО, с Rh-отрицательной кровью и т. д.
Перенашивание беременности - симптомы и лечение
Что такое перенашивание беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коротковой Оксаны Владимировны, гинеколога со стажем в 9 лет.
Над статьей доктора Коротковой Оксаны Владимировны работали литературный редактор Маргарита Тихонова , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Процесс беременности, задуманный природой, рассчитан на 287 дней. Отклонения от этих сроков возможны, но для них всегда существует веская причина. Если дата родов, рассчитанная доктором, уже прошла, а роды так и не наступили, следует предполагать перенашивание беременности.

Переношенная беременность — это беременность, длящаяся более 42 недель или более 294 дней [12] . Она встречается примерно в 4-14 % случаев [1] [5] [7] . Чаще с ней сталкиваются первородящие женщины после 30 лет [3] . Причём каждая беременность, закончившаяся запоздалыми родами, увеличивает риск переношенности при последующей беременности.
Все изменения в плаценте, которые происходят при перенашивании, приводят к длительным затяжным родам и могут стать причиной родовых травм плода (переломов ключиц, различных гематом) и других осложнений. Все они опасны для новорождённого и нарушают процесс его адаптации к внеутробной жизни.
Причины перенашивания многообразны. В большинстве случаев оно развивается при сочетании причин, факторов риска, особенностей организма беременной и самого плода. К ним относятся:
- недостаточная перестройка нервной системы женщины к родам — неправильное соотношение в работе симпатической и парасимпатической нервной системы, недостаточно сформированная родовая доминанта (особая рефлекторная система, отвечающая за своевременное наступление родов);
- эндокринные патологии — сахарный диабет, ожирение , гипотиреоз ;
- гормональный дисбаланс, в частности снижение уровня эстриола, отвечающего за готовность матки и половых путей к родам;
- осложнения беременности — маловодие или хроническая плацентарная недостаточность;
- психические травмы.
Причинами перенашивания беременности могут стать нарушения женской репродуктивной системы:
- генитальный инфантилизм (недоразвитие полового аппарата);
- аномалии развития репродуктивной системы — дисфункция яичников, нарушения менструального цикла;
- перенесённые гинекологические инфекции;
- травмы половых органов;
- искусственные или самопроизвольные аборты в анамнезе.
Причинами перенашивания со стороны плода могут быть его хромосомные аномалии (синдром Дауна, поликистоз почек) или тяжёлые пороки развития:
- анэнцефалия (отсутствие головного мозга); (увеличение объёма жидкости в головном мозге);
- микроцефалия (маленький головной мозг) [2][8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перенашивания беременности
К симптомам перенашивания беременности относят уплотнение матки за счёт маловодия, уменьшение размера живота, снижение веса беременной относительно последних измерений, выделения из молочных желёз. При этом шейка матки не указывает на биологическую готовность родовых путей к родоразрешению. Также выявляются признаки ухудшения состояния плода:
- по данным УЗИ — маловодие, структурные изменения в плаценте, её преждевременное созревание, нарушение кровотока в артериях пуповины или маточных артериях;
- по данным кардиотокографического исследования (КТГ) — снижение компенсаторных возможностей плода, признаки его гипоксии (нехватки кислорода).
При рождении переношенный младенец отличается характерным внешним видом. Его кожа и слизистые оболочки, а также пуповина и плацента окрашены в зелёный или жёлтый цвет. Если количество защитной сыровидной смазки снижено, то кожа и слизистые покровы плода становятся сухими. При отсутствии смазки они сморщиваются из-за контакта с околоплодными водами. Кожа стоп и ладоней новорождённого выглядит распаренной, как после бани. На руках и ногах видны длинные ногти [1] [5] [6] [11] .
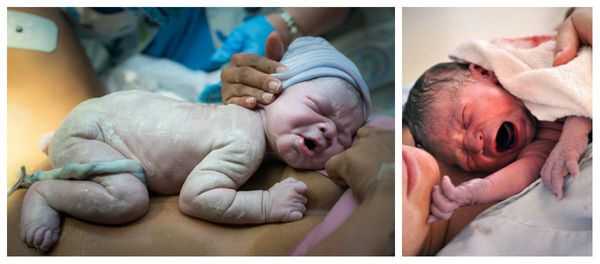
При перенашивании ребёнок, как правило, крупный, его рост и головка увеличены. Но возможен и другой вариант, когда рождается небольшой по весу малыш с уменьшенным количеством подкожно-жировой клетчатки (в связи с задержкой роста плода), но с вышеописанными признаками перезрелости. Плотность костей черепа новорождённого повышена, роднички маленькие, а швы узкие, что затрудняет процесс приспособления головки плода к родовым путям матери — как следствие, это становится причиной травм матери во время родов.
Патогенез перенашивания беременности
Основное звено патогенеза переношенной беременности — это изменения со стороны плаценты (плацентарная недостаточность). Они вызывают внутриутробный дефицит кислорода у плода. Такое отклонение приводит к выраженным изменениям и нарушению состояния ребёнка. При этом плацентарная дисфункция, дисбаланс эндокринной системы плода, наличие факторов риска перенашивания не позволяют родам начаться в срок, усугубляя уже имеющиеся нарушения.
При беременности плацентарная дисфункция проявляется нарушением кровотока в маточных артериях и/или артериях пуповины [1] [8] . При морфологическом исследовании плаценты диагностируются признаки сниженной циркуляции крови, образование мелких тромбов, склероз ворсин и сосудов и снижение количества капилляров. Также в ней могут быть обнаружены кальцинаты — локальные скопления кальция в очаге нарушенного кровотока.
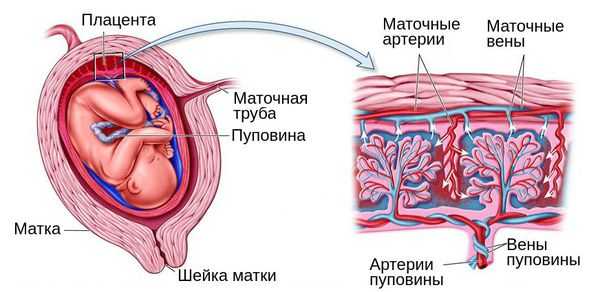
Для выживания плода при дефиците поступающего к нему кислорода организм запускает процесс централизации кровообращения. При этом в жизненно важных органах малыша, таких как мозг, сердце и печень, кровоток сохраняется, а в мышцах, кишечнике, почках и остальных органах уменьшается.
Из-за снижения кровотока в почках плода выделение мочи значительно уменьшается, развивается маловодие. Также изменяется характер околоплодных вод: они теряют прозрачность, становятся мутными, приобретают желтоватый или зеленоватый оттенок из-за примеси мекония — первых фекалий ребёнка.
За счёт изменения состава околоплодных вод нарушается выработка сурфактанта — вещества, которое не даёт альвеолам слипаться во время выдоха. Это вызывает патологию лёгочной ткани и нарушение дыхания после рождения. Также снижается защитная функция лёгких: в водах увеличивается число бактерий, что повышает риск инфицирования лёгочной ткани [1] [8] [11] .
На фоне плацентарной недостаточности пуповина становится тонкой. Из-за этого повышается риск сдавления пуповины, возникновения гипоксии или асфиксии в ходе родов. Сниженное поступление кислорода в организм малыша приводит к накоплению продуктов обмена веществ — развивается закисление внутренней среды плода (метаболический ацидоз), на фоне которого возникает кислородная недостаточность в тканях.
Тканевая гипоксия повышает проницаемость сосудистых стенок у плода, что приводит к задержке жидкости в тканях. В случае скопления жидкости в головном мозге может развиться отёк мозга. Такое состояние является неблагоприятным фактором во время родов: оно повышает чувствительность мозга к воздействию кислородной недостаточности и увеличивает риск развития осложнений при возможной родовой травме.
Следствием внутриутробной гипоксии также является нарушение сокращения миокарда у плода. Оно влияет на обмен веществ, что в итоге затрудняет адаптацию новорождённого к новым внеутробным условиям жизни.
Классификация и стадии развития перенашивания беременности
В зависимости от состояния ребёнка выделяют два типа переношенной беременности:
- Запоздалые роды плодом без признаков перезрелости (пролонгированная беременность). Характерны для женщин с дисфункцией яичников младше 30 лет. Ребёнок рождается крупным, но без признаков переношенности. Шейка матки зрелая. По данным УЗИ и КТГ нет признаков изменения плаценты и нарушений плода. Околоплодные воды прозрачные, нормальной окраски. При гистологии плаценты отсутствуют характерные изменения. Нередко такие роды являются результатом неверно определённого срока беременности.
- Запоздалые роды перезрелым плодом (истинное перенашивание). Характерны для первой беременности у женщин старше 30 лет с инфекциями, передающимися половым путём, хроническими воспалительными заболеваниями гениталий и запоздалыми родами в анамнезе. Шейка матки незрелая или недостаточно зрелая. По данным УЗИ выявляют изменения в плаценте и маловодие, по данным КТГ отмечают признаки гипоксии плода. После рождения плод имеет признаки переношенности: большой или малый вес новорождённого, сморщенная желтоватая или зеленоватая кожа с отсутствием сыровидной смазки на ней, плотные кости черепа, длинные ногти. Гистология плаценты выявляет её структурные изменения [1][7][8] .
Чем больше срок истинного перенашивания, тем выше риск осложнений и неблагоприятного исхода данной беременности. Возможны:
- травмы половых органов матери во время родов из-за большого размера плода и плотности костей его черепа;
- травмы ребёнка, гипоксическое поражение его нервной системы и проблемы с дыханием [1][6][10] .
Осложнения перенашивания беременности
Для плода большую опасность представляет асфиксия (острая гипоксия) и отслойка плаценты. Нехватка кислорода внутри утробы стимулирует плод выполнить несвоевременные дыхательных движения. Они приводят к заглатыванию вод и возможному воспалению лёгочной ткани — пневмониту. Если в водах есть примесь мекония (первородного кала), то велика вероятность мекониальной аспирации — проникновения содержимого кишечника новорождённого в его лёгкие.
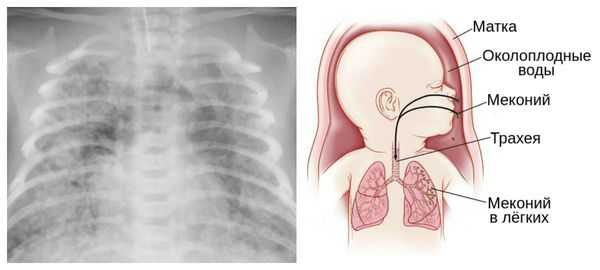
В результате гипоксии и централизации кровообращения во время внутриутробного развития возможны ишемические поражения миокарда, почек и кишечника плода — развивается кислородное голодание клеток этих органов и нарушаются процессы тканевого дыхания. При длительной ишемии возможно стойкое нарушение работы органов, вплоть до их отмирания (некроз кишечника, почечная недостаточность и др.).
Центральная нервная система переношенного плода также становится очень чувствительной к недостатку кислорода и возможным травмам. Поэтому гипоксия может нарушить работу нервной системы и привести к отставанию ребёнка в физическом и нервно-психическом развитии [1] [5] [6] .
Помимо прочего возможны травмы плода во время родов. Они связаны с большим размером головки малыша, узкими родничками и плотностью костей его черепа [1] [4] [10] .
У матери часто наблюдается клиническая картина узкого таза, возникают травмы половых органов (разрывы шейки матки, влагалища или промежности), послеродовые кровотечения (как результат перерастянутой матки), септические и эмболические осложнения.
При клинически узком тазе возникает диспропорция размеров плода и таза матери. Роды через естественные родовые пути в этом случае невозможны. Как правило, проводится оперативное родоразрешение.
Возникновение септических осложнений связано с инфекцией, которая приобретает системный характер. Возможно развитие хориоамнионита (воспаления хориона и инфекции в амниотической жидкости), послеродового эндометрита , сепсиса (заражения крови) и септического шока.
Эмболические осложнения возникают при появлении в кровотоке женщины фрагментов инородных тканей (тромбов, амниотической жидкости и др.). При этом возникают чрезвычайно опасные процессы, такие как ТЭЛА , эмболия околоплодными водами и септическая эмболия с высокой вероятностью смертельного исхода.
Диагностика перенашивания беременности
Диагноз переношенной беременности устанавливают на основании данных анамнеза (истории болезни) и совокупности результатов обследования:
- выявление факторов, которые относят беременную к группе риска (дисфункции яичников, заболевания гениталий, аборты и самопроизвольные выкидыши);
- правильный подсчёт даты родов, УЗИ в первом триместре беременности ;
- ультразвуковая фетометрия (измерение плода) — отсутствие увеличения плода при осмотре в динамике, выявление синдрома задержки роста (симметричное или асимметричное уменьшение окружности головки и живота плода) [1][5] ;
- оценка объёма и структуры околоплодных вод — появление взвеси из-за наличия сыровидной смазки, пушковых волос, эпидермиса и мекония, уменьшение объёма околоплодных вод (чем меньше их объём, тем выше риск истинного перенашивания беременности);
- ультразвуковая оценка зрелости плаценты : снижение её толщины, обратное развитие плаценты с комплексом её структурных изменений (кальцинаты, кисты);
- кардиотокография (КТГ) — при гипоксии плода отмечается изменение подвижности плода (от усиления до полной неподвижности), изменение числа сердечных сокращений, снижение компенсаторных возможностей плода при физической нагрузке;
- допплерометрия в маточных артериях и артериях пуповины — регистрируется нарушение кровотока разной степени выраженности;
- оценка гемодинамики плода — скорость кровотока в средней мозговой артерии, аорте, венозном протоке и нижней полой вене плода снижена (говорит о степени централизации кровотока у плода);
- оценка зрелости шейки матки ;
- амниоскопия — осмотр нижнего полюса плодного пузыря с помощью амниоскопа (отмечается уменьшение прозрачности и изменение цвета околоплодных вод).
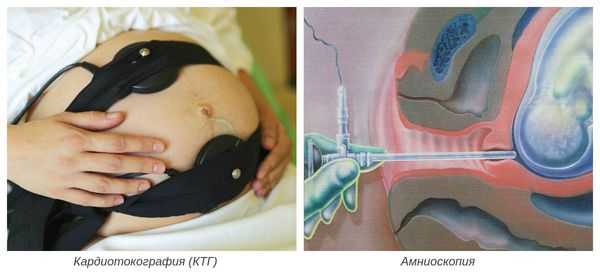
Окончательный диагноз устанавливается после рождения и осмотра ребёнка и плаценты. При патогистологическом исследовании плаценты наблюдается жировая инволюция (замещение биологически активной ткани на нефункционирующую жировую ткань), кальцинаты и жёлто-зелёное окрашивание оболочек.
Дифференциальная диагностика:
- запоздалые роды плодом без признаков перезрелости — характерна задержка наступления родов, отсутствие патологии по результатам УЗИ и КТГ, рождение ребёнка без признаков переношенности, отсутствие характерных изменений в плаценте по результатам гистологии.
- своевременное рождение ребёнка с признаками перезрелости — может быть связано с особенностями созревания плаценты и организма беременной;
- рождение крупного плода пригестационном сахарном диабете — у новорождённого нет признаков переношенности.
Лечение перенашивания беременности
Ведение беременности при перенашивании имеет свои особенности. Пристальное внимание должно уделяться беременным с факторами риска. Своевременная госпитализация в роддом необходима для обследования беременной и решения вопроса о способе ведения родов. Выбор метода зависит от многих факторов: данных анамнеза, готовности к родам, состояния и предполагаемого веса плода, сопутствующих заболеваний женщины.
Проведение оперативного родоразрешения показано при сочетании факта перенашивания с такими осложняющими факторами, как:
- возраст матери (30 лет и старше);
- очень крупный или очень маленький плод;
- отсутствие готовности к родам — незрелая шейка матки, неправильное положение плода;
- гипоксия плода;
- беременность после ЭКО;
- неудачи при предыдущих беременностях и родах в анамнезе.
При более благоприятной ситуации, но неготовности родовых путей, необходимо дополнительно подготовить шейку матки к родам. Для этого применяют различные методы:
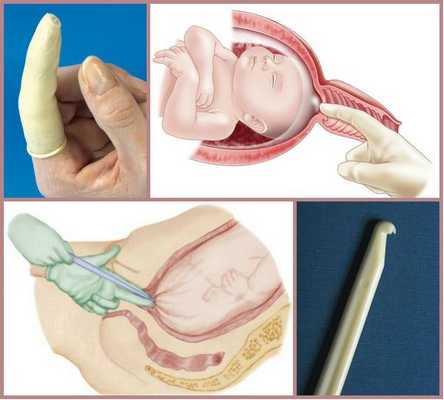
- отслоение нижнего полюса плодного пузыря от стенок матки;
- баллонная дилатация шейки матки с помощью катетера Фолея — позволяет механически расширить шейку матки;
- дилататоры природного (ламинарии) и синтетического происхождения — оказывают расслабляющее действие, способствуют выработке эндогенных простагландинов в шейке матки;
- возможно использование простагландина Е либо антипрогестагенов ( Мифепристона ) [1][5][6][11] .
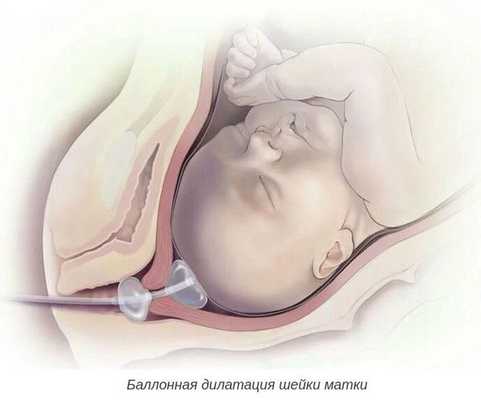
Роды при пролонгированной беременности без признаков перезрелости плода чаще всего протекают без выраженных осложнений, но требуют пристального наблюдения за их ходом.
Запоздалые роды с признакам перезрелости плода часто осложняются. Поэтому для своевременного решения вопроса о выборе способа родоразрешения важна оценка каждого периода беременности. Во время консервативных родов (через естественные родовые пути) необходимо проводить постоянный мониторинг за состоянием плода [1] [9] .
Для родовозбуждения можно использовать амниотомию — искусственный разрыв оболочек плодного пузыря. Она проводится исключительно при зрелой шейке матки и хорошем состоянии плода.
В послеродовом периоде очень важно принимать профилактические меры для предупреждения кровотечения, которое может возникнуть в связи с особенностью строения матки, задержкой частей плаценты, разрывом мягких тканей и нарушением гемостаза (свёртывающей системы крови). Для этого проводится тщательный осмотр родовых путей на выявление разрывов, учёт кровопотери, клинический и лабораторный контроль анализов крови и применение утеротоников, которые стимулируют сокращение матки.
Прогноз. Профилактика
При своевременной и адекватной оценке состояния плода, а также правильном выборе тактики родоразрешения прогноз благоприятный [13] . По наблюдениям врачей, показатели физического, неврологического и психического развития переношенных детей не отличаются от состояния детей, рождённых при неосложнённых своевременных родах. Менее благоприятный прогноз возможен при тяжёлой гипоксии плода, родовой травме и мекониальной аспирации.
Преждевременный разрыв плодных оболочек
Преждевременный разрыв плодных оболочек - это нарушение целостности оболочек и излитие вод до начала родовой деятельности, которое может происходить на любом сроке беременности. Причинами патологии выступают экстрагенитальные заболевания матери, маточно-плацентарные нарушения, внутриутробные инфекции. ПРПО проявляется одномоментным излитием вод либо их постоянным подтеканием небольшими порциями. Диагностика включает акушерское исследование, УЗИ беременности, кардиотокографию, амниоцентез. Лечение проводится двумя способами: пролонгирование беременности, если это возможно, либо родоразрешение, которое может быть плановым или экстренным.



Преждевременный разрыв плодных оболочек (ПРПО) является одним из самых частых осложнений в акушерстве и встречается примерно в 12% случаев от всех беременностей. В структуре преждевременных родов частота достигает 20-51%, поэтому патология становится основной причиной перинатальных заболеваний. ПРПО чаще встречается у молодых первородящих до 18 лет и у женщин старше 35 лет, что коррелирует с общим риском осложненного течения родов. Состояние представляет серьезную угрозу для здоровья ребенка и матери, требует комплексной медицинской помощи.
Слишком ранний разрыв плодных оболочек вызывается многообразием этиологических факторов. Акушеры-гинекологи не могут выделить главную причину патологии, поскольку у беременных встречаются разнообразные комбинации провоцирующих факторов. Более высокая вероятность патологии наблюдается при многоплодии. По происхождению все причины ПРПО можно разделить на 3 большие категории:
- Материнские факторы. Чаще всего патология наблюдается у женщин, чья предыдущая беременность также закончилась преждевременными родами. К факторам риска относят маточные кровотечения на любом сроке гестации, длительное лечение глюкокортикостероидами, наличие системных заболеваний соединительной ткани (синдром Элерса-Данлоса).
- Маточно-плацентарные факторы. Ключевым фактором из этой группы является отслойка плаценты, которая вы становится причиной 15% разрывов оболочек до начала родовой деятельности. Значимую роль играют аномалии развития матки, истмико-цервикальная недостаточность.
- Плодовые факторы. Ведущей причиной из этой категории являются внутриутробные инфекцией плода, особенно возникающие в 3-м триместре. К отягощающим факторам относят врожденные аномалии скелета и внутренних органов, задержку внутриутробного развития.
Помимо вышеназванных причин, определенную роль в манифестации преждевременного разрыва оболочек имеют социально экономические факторы и образ жизни матери. Патология чаще наблюдается у женщин с вредными привычками (табакокурение, частое употребление алкоголя), несбалансированным питанием, дефицитом витаминов и микроэлементов. Более высокий риск имеют женщины, которые в силу плохого финансового состояния или недостаточного внимания к своей беременности игнорируют регулярные посещения гинеколога женской консультации
Патогенез
Ведущую роль в повреждении плодных оболочек имеют факторы, которые стимулируют клеточный апоптоз, запускают процессы разрушения фосфолипидов и деградации коллагена. Такие процессы развиваются на фоне дисбаланса микроэлементов, которые являюся кофактором матричных металлопротеиназ (ММП) и способствуют нестабильности соединительнотканного матрикса. Негативное влияние имеет оксидантный стресс, сопровождающийся продукцией радикалов.
Ученые подтвердили влияние инфекционных факторов на преждевременные роды и разрыв околоплодных оболочек. Их участие в патогенезе обусловлено активизацией ММП, стимуляцией иммунной системы, которая в ответ вырабатывает провоспалительные цитокины. Эти механизмы приводят к локальной деградации коллагена в плодных оболочках, повышают уровень простагландинов и усиливают гипертонус матки, провоцируя преждевременную родовую деятельность.

Симптомы ПРПО
Основное проявление преждевременного разрыва плодных оболочек - выделение светлой жидкости из половых путей, которое не связано с нагрузкой или другими внешними факторами. Некоторые женщины изначально принимают воды за недержание мочи или обильные вагинальные выделения, особенно при небольшом объеме вытекшей жидкости. В течение 24 часов у многих пациенток начинаются первые схватки, хотя довольно часто встречается отсутствие самостоятельной родовой деятельности после ПРПО.
Наиболее частой проблемой ПРПО являются преждевременные роды, которые сопряжены с большим стрессом для матери и ребенка. Младенец рождается недоношенным, имеет гипоплазированные легкие, респираторный дистресс-синдром (в 54% случаев), перивентрикулярную лейкомаляцию (30%). Риск перинатальной смертности при преждевременном разрыве плодных оболочек повышается в 4 раза, неонатальная заболеваемость у выживших младенцев увеличивается в 3 раза.
Одним из важнейших осложнений является присоединение вторичной инфекции. Интраамнионическая инфекция становится причиной до 20% перинатальных смертей. У 2-13% женщин возникает послеродовой эндометрит, обусловленный проникновением инфекции в безводном периоде. У таких пациенток повышается вероятность осложнений следующей беременности: отслойки нормально расположенной пациенты, маточных кровотечений, необходимости кесарева сечения.
При подозрении на ПРПО женщине необходима немедленная консультация акушера-гинеколога, чтобы определить тактику ведения беременности и родов. Первичный прием начинается со сбора анамнеза, внутреннего и наружного акушерского исследования. Чтобы подтвердить преждевременный разрыв оболочек и выяснить причины, которые могли этому поспособствовать, проводится расширенное обследование. Основные методы диагностики:
- Акушерское УЗИ. Ультразвуковой метод визуализации назначается, чтобы оценить состояние и активность плода, измерить количество оставшихся околоплодных вод, выявить патологии прикрепления плаценты и другие аномалии, которые могли стать причиной ПРПО.
- Кардиотокография. Диагностика показывает характер сердечных сокращений плода в комплексе с регистрацией тонуса матки. Это основное исследование для выявления признаков пренатальной гипоксии и других показаний к экстренному родоразрешению.
- Амниоцентез. Исследование назначают для исключения или подтверждения диагноза хориоамнионита. Диагностическую ценность имеет повышенный уровень лейкоцитов и лактатдегидрогеназы в амниотической жидкости. Бактериологическое исследование материала позволяет выяснить точную этиологию воспаления.
Дифференциальная диагностика
В большинстве случаев ПРПО имеет типичную клиническую картину и своевременно диагностируется при акушерском обследовании. Сложности с дифференциальной диагностикой возникают при скудном подтекании вод. В такой ситуации необходимо исключить недержание мочи, которое часто бывает у беременных на большом сроке, и воспаление влагалища (кольпит), сопровождающееся обильными жидкими выделениями.

Лечение преждевременного разрыва плодных оболочек
Родоразрешение
При сроке гестации 37 и более недель пролонгирование нецелесообразно, поэтому после разрыва оболочек и излития вод женщина переходит в период родов. Родоразрешение возможно через естественные пути, если у пациентки отсутствует абсолютные противопоказания. При излитии вод активно применяется эпидуральная анестезия, поскольку у таких беременных она имеет сильный обезболивающий эффект и является менее токсичной для организма плода.
Преждевременный разрыв оболочек далеко не всегда сопряжен с началом родовых схваток. Для стимуляции могут использовать препараты окситоцина. Они запускают процесс сокращения матки и стимулируют ритмичные схватки. Изредка с целью активизации родов применяется простагландин Е2. По показаниям проводится профилактика стрептококковой инфекции пациенткам, которые являются носителями данного возбудителя или не были обследованы во время беременности.
При невозможности физиологических родов выполняется оперативное родоразрешение — кесарево сечение. Операция является методом выбора при преждевременных родах, если не удалось пролонгировать беременность, потому что кесарево сечение снижает риск поражения головного мозга у ребенка. Если же роды происходят в срок, операция выполняется по строгим показаниям, поскольку она достоверно увеличивает риск синдрома дыхательных расстройств и бронхолегочной дисплазии.
Пролонгирование беременности
При сроке гестации до 37 недель и при отсутствии абсолютных показаний к экстренным родам применяется выжидательная тактика. Пролонгирование беременности под круглосуточным медицинским наблюдением создает условия для развития бронхолегочной системы плода, снижает риск внутрижелудочковых кровоизлияний, некротического энтероколита и других осложнений недоношенности. Беременным назначают ряд лекарственных препаратов:
- Глюкокортикостероиды. Лекарства стимулируют образование сурфактанта и дозревание легких плода, что позволяет предупредить развитие дистресс-синдрома в неонатальном периоде.
- Антибиотики. Препараты обязательно назначаются для профилактики попадания инфекции внутрь матки, поскольку разрыв оболочек создает прямой канал для распространения возбудителей по половым путям.
- Токолитики. Медикаменты уменьшают тонус матки и препятствуют развитию преждевременных родов. Токолитическая терапия необходима, поскольку разрыв плодных оболочек зачастую индуцирует родовую деятельность.
Чтобы снизить риск развития хориоамнионита и послеродового эндометрита, в палате беременной с ПРПО устанавливают самые строгие требования к стерильности. Уборка комнаты и обработка бактерицидной лампой проводится 3 раза в сутки, постельное белье меняют ежедневно, гигиенические подкладки на простыни - каждые 3 часа. Оценку состояния беременной проводят раз в 4 часа, ежедневно берут кровь на гемограмму и уровень С-реактивного белка.
Если во время пролонгирования беременности возникают признаки ухудшения состояния, выжидательная тактика сменяется немедленным родоразрешением. Показания к активной тактике включают: клинические и/или лабораторные признаки хориоамнионита, преэклампсию и эклампсию, кровотечение в случае предлежания плаценты. Оперативное родоразрешение также проводится при декомпенсированном состоянии матери или плода.
Прогноз и профилактика
Исход беременности, осложненной преждевременным разрывом плодных оболочек, зависит от срока гестации, степени развития легких плода, состояния матери, своевременности лечебных мероприятий. Благодаря усовершенствованию акушерских протоколов большинство беременностей завершается живорождением. Однако осложнения гипоксии плода представляют серьезную опасность, поэтому младенцы находятся под пристальным наблюдением неонатологов.
Для профилактики ПРПО необходимо по возможности исключить провоцирующие факторы. Особо внимательное ведение беременности показано женщинам, которые имеют преждевременные роды или раннее излитие околоплодных вод в анамнезе. Превентивные меры включают рациональную организацию женских консультаций, углубленное обследование пациенток из групп риска.
2. Исходы беременности при преждевременном разрыве плодных оболочек/ И.И. Тошева, Г.А. Ихтиярова// РМЖ. Мать и дитя. - 2020. - №1.
3. Пренатальные исходы при преждевременном разрыве плодных оболочек/ В.Н. Кузьмин// Лечащий врач. - 2018. - №3.
4. Современная диагностика и лечение преждевременного разрыва плодных оболочек (обзор литературы)/ Н.К. Деменина, Г.И. Ищенко// Перинатология и педиатрия. - 2017. - №2.
Быстрые роды
Быстрые роды - роды продолжительностью менее 6 часов у первородящих и менее 4 часов у повторнородящих. Возникают при повышенной возбудимости нервной системы, обменных нарушениях, некоторых соматических и эндокринных заболеваниях, множественных родах, болезнях репродуктивной системы и осложненном течении беременности. Быстрые роды проявляются ускоренным раскрытием шейки, учащением и усилением схваток и сокращением промежутков между схватками. Могут представлять угрозу здоровью матери и ребенка. Диагностируются на основании анамнеза, данных акушерского осмотра и результатов кардиотокографии. Лечение - фармакотерапия, направленная на снижение активности матки.
Быстрые роды - ускоренное протекание родов, длительность которых у первородящих составляет менее 6 часов, у повторнородящих - менее 4 часов. Разновидностью данной патологии являются стремительные роды продолжительностью менее 4 часов у первородящих и менее 2 часов у повторнородящих. По различным данным стремительные и быстрые роды составляют 0,4-2,1% от общего количества родов. Такие роды рассматриваются в акушерстве и гинекологии как патологические из-за высокой опасности осложнений для матери и ребенка. Могут сопровождаться разрывами половых органов, кровотечением, расхождением лонных костей, преждевременной отслойкой плаценты, родовыми травмами и асфиксией плода. Вероятность развития осложнений при быстрых родах напрямую зависит от степени ускорения родовой деятельности.
Причины быстрых родов
Причиной быстрых родов могут стать некоторые генетические особенности, повышенная возбудимость нервной системы, осложненное течение беременности, неблагоприятный акушерско-гинекологический анамнез, множественные роды, резкие изменения гормонального фона, некоторые соматические и эндокринные заболевания. У некоторых женщин быстрые роды выявляются на протяжении нескольких поколений. Это объясняется генетически обусловленными особенностями организма - повышенной возбудимостью миометрия (клетки матки слишком сильно реагируют на нормальные раздражители) или функциональной истмико-цервикальной недостаточностью (нарушением соотношения между соединительной и мышечной тканью либо повышенной чувствительностью мышечной ткани к изменениям гормонального фона).
Быстрые роды часто наблюдаются у больных с повышенной возбудимостью нервной системы (при тревожных расстройствах, неврозах, истерии), а также у пациенток, страдающих гипертонической болезнью, сердечно-сосудистыми заболеваниями, анемией и инфекционными болезнями. Специалисты полагают, что во всех перечисленных случаях причиной быстрых родов становятся нарушения работы нервной системы - ускорение или неадекватная обработка афферентных импульсов, поступающих в головной мозг от рецепторов матки, и последующие расстройства нервной регуляции родовой деятельности. Еще одним фактором, увеличивающим вероятность быстрых родов, может стать тиреотоксикоз, сопровождающийся ускорением обменных процессов.
В список причин быстрых родов, связанных с патологией репродуктивной системы, включают аномалии развития матки, воспалительные и невоспалительные заболевания, хирургические вмешательства, предшествующие аборты и стремительные роды, нарушения менструального цикла и невынашивание. В числе факторов риска быстрых родов, возникающих во время беременности, указывают поздние гестозы, многоводие, многоплодие, крупный плод, нарушение расположения плаценты, переношенную беременность, несовместимость по группе крови и резус-фактору. Иногда быстрые роды провоцируются резким изменением гормонального фона, обусловленным длительным сдавливанием шейки матки головкой плода или одномоментным отхождением околоплодных вод при многоводии.
Периоды родов
Выделяют три периода родов: первый (раскрытия шейки матки), второй (изгнания плода или потужной) и третий (последовый). Первый период - самый длинный, его продолжительность составляет 2/3 от общей длительности родов. Периодичность схваток при нормальных родах меняется от одной в течение получаса в начале периода до одной в течение 5 минут в середине периода. В конце периода интенсивность родовой деятельности уменьшается. Постепенно усиливающиеся и учащающиеся схватки вызывают плавное раскрытие акушерского зева. Стенки матки и шейки не травмируются, давление на головку ребенка остается умеренным. После раскрытия зева первый период заканчивается.
Во втором периоде плод начинает продвигаться по родовым путям. Продвижение также осуществляется плавно и постепенно, что позволяет избежать травм плода, повреждений шейки матки и влагалища матери. Второй период завершается после рождения ребенка. В третьем периоде рождается послед - плацента и остатки плодного пузыря. Этот период самый легкий и самый кратковременный. Средняя продолжительность нормальных родов у первородящей составляет 11-12 часов. Первый период занимает около 9 часов, второй - около 2 часов, третий - около 30 минут.
Течение быстрых родов
Различают несколько вариантов течения быстрых родов. Спонтанные быстрые роды обычно наблюдаются у женщин, имеющих в анамнезе множественные роды, а также у пациенток с истмико-цервикальной недостаточностью и гиперэстрогенией. Причиной быстрых родов становится снижение сопротивляемости тканей родовых путей быстро нарастающим интенсивным схваткам. В первом периоде схватки быстро учащаются до 2-3 в течение 5 минут. Спонтанные быстрые роды продолжаются не более 4-5 часов и обычно не сопровождаются серьезными повреждениями шейки и влагалища. Риск развития осложнений у плода увеличивается при крупном плоде, недоношенности, врожденных аномалиях развития и внутриутробной гипоксии.
Спастическая родовая деятельность - быстрые роды, проявляющиеся резким учащением схваток (до 1 через каждые 2 минуты с самого начала родов). Схватки болезненные, продолжительные, почти не разделенные периодами отдыха. Пациентка беспокойна. Часто наблюдаются гипертермия, увеличение АД, учащение пульса, тошнота и рвота. Характерно преждевременное излитие вод. При таких быстрых родах существует высокая вероятность осложнений со стороны матери и ребенка. Возможны преждевременная отслойка плаценты, кровотечения, гипоксия и травматические повреждения плода. Продолжительность родов примерно 3 часа, плод рождается всего за 1-2 потуги сразу после раскрытия акушерского зева.
Стремительное рождение - быстрые роды, особенностью которых является нарушение соотношения между продолжительностью первого и второго периодов родов. Длительность первого периода практически не меняется либо незначительно сокращается по сравнению с нормальными родами, продолжительность второго периода уменьшается до нескольких минут. Такие быстрые роды обычно возникают при гипотрофии плода, широком костном тазе пациентки или необоснованном назначении лекарственных препаратов. Существует высокая вероятность повреждений родовых путей матери, повреждений спинного мозга и внутричерепных родовых травм плода.
Последствия быстрых родов
В числе возможных негативных последствий быстрых родов для матери - повреждения промежности, влагалища и шейки матки. Особенно тяжелым осложнением является разрыв тела матки, угрожающий жизни пациентки и требующий экстренного оперативного вмешательства. При быстрых родах чаще развиваются гипотонические кровотечения, обусловленные переутомлением матки в процессе бурной родовой деятельности. Существует вероятность расхождения лонного сочленения. Может наблюдаться преждевременная отслойка плаценты, представляющая угрозу для матери и ребенка. Возможна задержка последа. В послеродовом периоде у некоторых пациенток наблюдаются маститы и проблемы лактации.
Быстрые роды увеличивают риск развития осложнений у плода. Частые сильные схватки могут препятствовать нормальному плацентарному кровотоку и провоцировать гипоксию. В тяжелых случаях нарушение кровоснабжения плаценты и быстрое продвижение плода по родовым путям становится причиной асфиксии. В числе возможных повреждений плода при быстрых родах - подкожные гематомы, кефалогематомы, кровоизлияния во внутренние органы, травмы позвоночника, переломы плечевой кости или ключицы. Возможны кровоизлияния в мозг и повышение внутричерепного давления, чреватые последующими нарушениями работы центральной нервной системы.
Диагностика быстрых родов
При быстрых родах пациентка зачастую попадает в специализированное медицинское учреждение с опозданием, что ухудшает прогноз и увеличивает вероятность развития осложнений. Поэтому одной из задач акушеров-гинекологов является заблаговременное выявление факторов, указывающих на высокую вероятность ускорения родовой деятельности. Беременных с высоким риском развития быстрых родов заранее госпитализируют и помещают под наблюдение.
При экстренной госпитализации диагноз «быстрые роды» выставляют с учетом характера, продолжительности, силы и частоты схваток, скорости раскрытия шейки и продвижения плода по родовым путям. Специалист осуществляет общий и гинекологический осмотр, измеряет продолжительность схватки и период отдыха между схватками при помощи секундомера и одновременно оценивает изменение тонуса матки, положив руку на живот пациентки. Для уточнения характера родовой деятельности и состояния плода используют кардиотокографию.
Ведение быстрых родов
Пациентку госпитализируют, осуществляют мероприятия по нормализации родовой деятельности. Клизму не делают. Женщину сразу помещают на каталку, транспортируют в отделение и укладывают на кровать на бок, противоположный позиции плода. Вставать запрещают. Для снижения сократительной активности миометрия и улучшения плацентарно-маточного кровоснабжения внутривенно капельно вводят препараты из группы токолитиков.
При наличии противопоказаний к использованию токолитиков (гипертонической болезни, тиреотоксикозе, сахарном диабете, сердечно-сосудистых заболеваниях) применяют антагонисты кальция. При необходимости осуществляют эпидуральную анестезию родов. Быстрые роды принимают в положении на боку, после окончания третьего периода родов осматривают родовые пути на предмет разрывов и выполняют ручное обследование матки для выявления возможных остатков последа. После родов пациентке назначают окситоцин и метилэргометрин.
Угроза разрыва матки и преждевременная отслойка плаценты при быстрых родах являются показаниями к кесареву сечению. При расхождении лонного сочленения назначают постельный режим с использованием щита (для создания твердой поверхности) сроком на 1-1,5 месяца. При задержке последа или его остатков производят ручное отделение. При кровотечении вводят лекарственные средства, усиливающие сократительную способность матки, переливают кровь и кровезаменители. При гипоксии и асфиксии плода в результате быстрых родов осуществляют реанимационные мероприятия.
Читайте также:
- Акродиния (полинейропатическая эритродермия)
- Древовидный кератит у детей. Язва роговицы
- Эффекты внутриматочных средств (ВМС) не связанных с контрацепцией. Влияние мирены на месячные
- Эхокардиографическая характеристика тканей при объемном образовании сердца
- Анатомия: Ветви нисходящей части аорты. Ветви грудной части аорты
