Причины, клиника, диагностика и лечение тромбофлебита на фоне отита
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Тромбоцитопения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
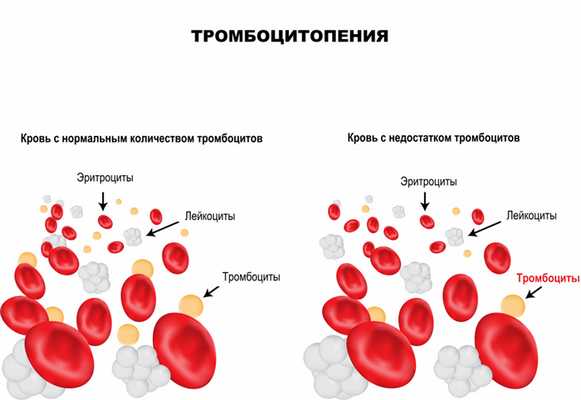
Тромбоциты - клетки крови, имеющие форму пластинки, которые участвуют в процессах свертывания крови. Их основная функция - закрытие раны при кровотечении путем образования тромба, или сгустка крови. Тромбообразование является естественным процессом защиты от массивной кровопотери при любых травмах. Дефицит тромбоцитов в крови называется тромбоцитопенией. Данное состояние достаточно часто протекает бессимптомно, однако может являться опасным для жизни при значительном уменьшении числа тромбоцитов крови.
Помимо остановки кровотечения (гемостаза), тромбоциты выполняют ряд важных функций в организме человека: выделение веществ, суживающих сосуды при кровотечении; стимуляция восстановления тканей при любой травме; регулирование процессов местного воспаления и иммунитета.
Эти функции активизируются при любом повреждении эндотелия (внутреннего слоя, покрывающего стенки сосудов). Недостаток тромбоцитов приводит к нарушению системы свертывания крови и, как результат, повышенной кровоточивости, гематомам (синякам) и темно-красной сыпи на коже и слизистых (при надавливании такая сыпь не исчезает).
Продолжительная кровоточивость десен, большой объем кровотечений из маленьких ран и при менструациях - тревожный сигнал, говорящий о возможной проблеме системы свертывания крови.
Разновидности тромбоцитопении
Под тромбоцитопенией понимают уменьшение количества тромбоцитов в периферической крови ниже 150 тыс./мкл. Среди всех тромбоцитопений выделяют следующие состояния:
- Тромбоцитопения разведения - возникает при массивных кровотечениях и восполнении объема циркулирующей крови растворами.
- Тромбоцитопения распределения - часто возникает при избыточной патологической утилизации тромбоцитов в увеличенной селезенке.
- Продуктивная тромбоцитопения - возникает при нарушении функции костного мозга в результате различных заболеваниях или лучевой терапии.
- Тромбоцитопения потребления - возникает при ДВС-синдроме (диссеминированном внутрисосудистом свертывании крови - патологическом состоянии, когда образуются тромбы в кровеносном русле многих органов) или при постоянном аутоиммунном повреждении эндотелия сосудов. Происходит патологическая активация тромбоцитов и их быстрое расходование (потребление) организмом.
- Псевдотромбоцитопения - возникает при нарушении техники проведения анализа с развитием агрегации тромбоцитов.
Одной из частых причин тромбоцитопении является избыточное потребление тромбоцитов в организме, например, при ДВС-синдроме.
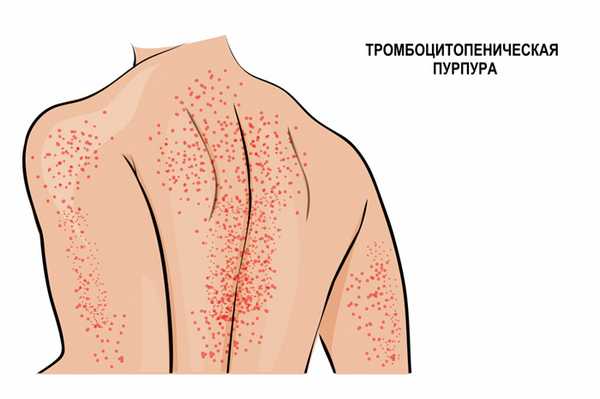
Иммунная форма тромбоцитопении считается самой частой иммунной патологией крови. Развивается быстро, с подъемом температуры тела и появлением обильной сыпи на коже нижних конечностей, ягодиц, вокруг крупных суставов, иногда достигая лица. Сыпь представляет собой мелкие кровоизлияния в кожу, часто сопровождается болью в суставах, отеками и нарушением движения в пораженных суставах. Иногда проявляется схваткообразной болью в животе, тошнотой, рвотой и жидким стулом. Описаны случаи появления крови в моче.
Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) вызвана уменьшением продолжительности жизни тромбоцитов из-за воздействия антитромбоцитарных аутоантител. Такая тромбоцитопения может протекать волнообразно - с чередованием периодов обострения и ремиссии. Нередко заболевание дает о себе знать на фоне инфекционных заболеваний: гриппа, вируса иммунодефицита человека (ВИЧ), вируса Эпштейна-Барр (ВЭБ), парвовируса В19, цитомегаловирусной инфекции (ЦМВ), вирусных гепатитов В и С.
Среди продуктивных тромбоцитопений особое место занимают апластические анемии, опухолевые процессы в костном мозге, лучевые поражения.
Для всех перечисленных состояний характерно резкое снижение гемопоэтической (кроветворной) функции костного мозга за счет тех или иных структурных изменений.
Апластическая анемия характеризуется уменьшением продукции всех трех ростков кроветворения: эритроцитов, лейкоцитов и тромбоцитов. Каждый росток отвечает за определенные функции в организме, и уменьшение производимых клеток приводит к появлению соответствующих симптомов. Уменьшение тромбоцитов ведет к повышенной кровоточивости, снижение количества эритроцитов говорит о признаках анемии (бледность, утомляемость, ломкость волос, боль за грудиной), а уменьшение лейкоцитов ведет к инфекционным осложнениям в виде рецидивирующих ангин, пневмоний и др. В некоторых случаях костный мозг замещается жировой тканью, что также нарушает образование клеток крови.
При В12- и фолиеводефицитной анемиях происходит нарушение созревания будущих тромбоцитов, они погибают еще до стадии созревания. Заболевание проявляется бледностью кожи, учащенным сердцебиением, одышкой. При выраженном дефиците витамина В12 возможны нарушение чувствительности, парезы и параличи.
Различные виды лейкозов приводят к появлению опухолевых клеток, которые делятся с огромной скоростью и вскоре замещают собой костный мозг. При этом нарушается функция всех трех ростков кроветворения. В костном мозге и крови появляются незрелые клетки, неспособные выполнять свою функцию.
Медикаментозная тромбоцитопения может развиться в результате приема некоторых лекарственных препаратов, например, цитостатиков, которые угнетают образование тромбоцитов в костном мозге.
Заболевания, сопровождающиеся увеличением размера селезенки (спленомегалией), способны привести к повышенному разрушению тромбоцитов, или гиперспленизму (увеличению утилизации тромбоцитов селезенкой). Помимо тромбоцитов также разрушаются эритроциты, что ведет к развитию не только тромбоцитопенического состояния, но и к гемолитической анемии.
К таким заболеваниям относят цирроз печени, в том числе алкогольной этиологии, хроническую сердечную недостаточность, лимфопролиферативные заболевания.
К каким врачам обращаться при тромбоцитопении
Диагноз «тромбоцитопения» устанавливается с помощью лабораторных исследований. Чаще всего пациенты, у которых впоследствии обнаруживается тромбоцитопения, обращаются к терапевту с жалобами на повышенную кровоточивость, сыпь, недомогание, усталость. При обнаружении снижения количества тромбоцитов терапевт назначит консультацию гематолога. В некоторых случаях требуется консультация онколога , гепатолога, ревматолога.
Диагностика и обследования при тромбоцитопении
При выявлении признаков тромбоцитопении врач назначит комплекс лабораторно-инструментальных методов исследования:
- клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Тромбоз внутренней слуховой артерии
Причины возникновения и течение болезни. Причинами могут являться травмы, повышенное артериальное давление, кровоизлияние во внутреннем ухе, сосудистый спазм, сифилитический эндартериит, хроническая интоксикация и т.д. При тромбозе внутренней слуховой артерии наблюдается частичная или полная глухота пациента, нарушение работы вестибулярного аппарата. Также отмечается некротизация нервов.
Диагностика и лечение. Диагноз ставится на основе клинической картины и осмотра. Врачу необходимо точно установить полную глухоту пациента, чтобы не поставить неверный диагноз - симптоматика тромбоза внутренней слуховой артерии схожа с симптомами болезни Меньера, с тем лишь отличием, что во втором случае глухота не может быть полной и является только частичной. Пациенту назначается постельный режим и комплексная терапия из сосудорасширяющих препаратов, внутривенного введения гепарина. Кроме того, могут быть назначены стероидные гормоны, транквилизаторы, введение растворов глюкозы и хлорида натрия. Возможна блокада звездчатого узла. Не стоит забывать, что необходимо определить причину тромбоза и вылечить это заболевание.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Средний отит - симптомы и лечение
Что такое средний отит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ходыревой Натальи Игоревны, сурдолога со стажем в 6 лет.
Над статьей доктора Ходыревой Натальи Игоревны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Средний отит — это острое воспалительное заболевание слизистой оболочки среднего уха: слуховой трубы, барабанной полости, пещеры и клеток сосцевидного отростка. В норме среднее ухо заполнено воздухом, при отите в слуховой трубе накапливается жидкость [1] .
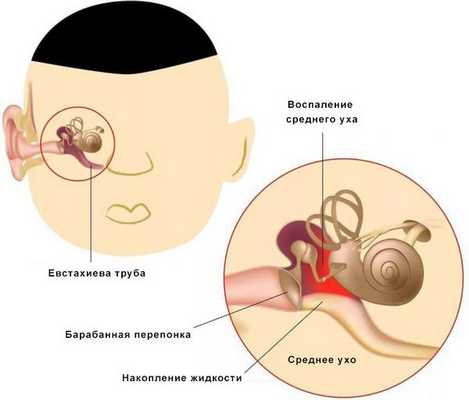
Средний отит можно заподозрить по трём ярким симптомам:
- боль в ухе;
- заложенность уха;
- снижение слуха;
У детей до одного года ярко выражены симптомы интоксикации: повышается температура, нарушается сон, ребёнок отказывается от еды [8] .
Основная причина возникновения среднего отита — воздействие вирусов и бактерий на слизистую оболочку полости носа и носоглотки. Чаще всего это пневмококк и гемофильная палочка, также встречается золотистый стафилококк, моракселла катаралис, гемолитический стрептококк группы А [1] .
Острый средний отит является наиболее частым осложнением острых респираторных заболеваний. В структуре болезней органа слуха острый средний отит встречается в 30 % случаев. В России его переносят ежегодно около 10 млн человек [1] .
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
- наличие в полости уха эмбриональной соединительной ткани, рыхлой и студенистой, которая имеет малое количество кровеносных сосудов и является хорошей питательной средой для микроорганизмов (чаще встречается у детей до года, иногда — до трёх лет);
- недостаточное заполнение воздухом полости височной кости из-за эмбриональной соединительной ткани и даже околоплодной жидкости;
- характерная для детей анатомия среднего уха: широкая и короткая слуховая труба расположена почти горизонтально, поэтому при острых респираторных заболеваниях, частом положении ребёнка лёжа на спинке, неправильном кормлении, постоянном срыгивании — слизистое содержимое из полости носа, кусочки пищи и жидкости попадают в слуховую трубу, что запускает механизм воспаления.
Также причинами среднего отита могут стать:
- травма — механическое повреждение барабанной перепонки острым или тупым предметом, выраженное изменение атмосферного давления при резком снижении самолёта или погружении на большую глубину;
- сепсис;
- туберкулёз;
- аллергия;
- неправильное промывание носа (например, при наклоне головы вправо, влево, назад);
- резкие перепады атмосферного давления (у лётчиков, стюардесс, пассажиров самолёта чаще встречается аэроотит, у водолазов, у взрослых и детей после купания в водоёмах — мареотит) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы среднего отита
- Встречаются чаще:
- боль, заложенность, шум в ухе;
- снижение слуха;
- аутофония — усиленное восприятие своего голоса поражённым ухом;
- повышение температуры тела выше 38 °С.
- Встречаются реже:
- выделения из уха (слизистого бесцветного, слизисто-белого, жёлтого, зелёного цвета);
- головная боль, чаще локализованная в височной области;
- головокружение системного характера (при осложнениях);
- нистагм — непроизвольные колебательные движения глаз (при осложнениях среднего отита, например при лабиринтите) [4] .
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.

Симптомы среднего отита у детей до одного года:
- беспокойство и плач;
- нарушение сна;
- срыгивание;
- отказ от еды;
- повышение температуры тела;
- положение головы на больном ухе;
- попытки прикрыть руками больное ухо;
- отсутствие реакции на игрушки;
- нистагм [1][8][9] .
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
- различный характер боли — от её отсутствия до резких болевых ощущений;
- фебрильная температура тела (более 38 °С);
- симптомы интоксикации (слабость, тошнота, головная боль, одышка, учащение пульса);
- неврологические симптомы (рвота, симптомы поражения оболочек головного и спинного мозга) [1][7][11] .
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
При нарушении основных функций слуховой трубы физиологический транспорт слизи затруднён, в результате она скапливается в области глоточного устья. Это приводит к дисфункции слуховой трубы и нарушению дренирования среднего уха. Оставшийся в нём воздух всасывается слизистой оболочкой, из-за чего в среднем ухе снижается давление. В результате происходит выпот жидкости из сосудов микроциркуляторного русла, что является отличным субстратом для размножения бактерий. Скопившийся экссудат, протеолитические ферменты, распавшиеся лейкоциты повышают давление на барабанную перепонку, что приводит к её прободению (образованию отверстия) и выделению гноя из уха [1] [9] [11] .
Транстимпанальный путь попадания инфекции
Инфекция проникает в барабанную полость через наружное ухо при механическом повреждении барабанной перепонки [9] [11] .
Гематогенный путь попадания инфекции
Встречается реже, при инфекционных заболеваниях (скарлатина, корь, грипп). Тромбоз микроциркуляторного русла среднего уха приводит к некротическим изменениям в слизистой оболочке барабанной полости. В результате возникает обширная перфорация барабанной перепонки, часто перетекающая в хроническую форму [9] .
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
- Катаральное воспаление.
- Гнойное воспаление:
- 2а — гнойное воспаление, нет перфорации;
- 2b — гнойное воспаление, с перфорацией.
- Разрешение:
- выздоровление;
- хронизация процесса;
- появление осложнений.
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
- выздоровление — в результате своевременной и адекватной терапии барабанная перепонка восстанавливает свою целостность, слух, как правило, тоже приходит в норму, в месте перфорации появляется рубчик;
- процесс переходит в хронический;
- формирование отогенных осложнений (связанных с ухом) [6] .
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
- снижение иммунитета;
- сопутствующие хронические заболевания дыхательной и пищеварительной системы;
- нарушение функции слуховой трубы.
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.
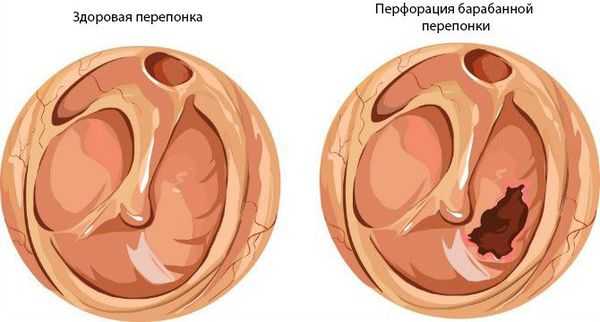
Хронический средний гнойный отит имеет две формы:
- мезотимпанит — воспаление только слизистой оболочки;
- эпитимпанит — поражение и костных структур.
Без адекватного лечения могут развиться следующие осложнения:
- Мастоидит — деструкция ячеек сосцевидного отростка. Проявляется болью в заушной области, её отёком и покраснением, общей интоксикацией, оттопыренностью ушной раковины. Для мастоидита характерны и атипичные формы. Они могут проявляться уплотнённым образованием на боковой поверхности шеи или заушной области, затруднённым поворотом головы, воспалением луковицы ярёмной вены (расширение, расположенное в яремной ямке височной кости), смертельным кровотечением из внутренней сонной артерии, опущением века, неподвижностью глазных яблок, отёком мягких тканей лица.
- Парез лицевого нерва — проявляется неподвижностью и асимметричностью поражённой стороны лица при попытке улыбнуться, нахмурить брови, разговаривать.
- Лабиринтит — воспаление внутреннего уха. Его признаки: головокружение, тошнота, рвота, нарушение равновесия, шум в ухе, снижение слуха.
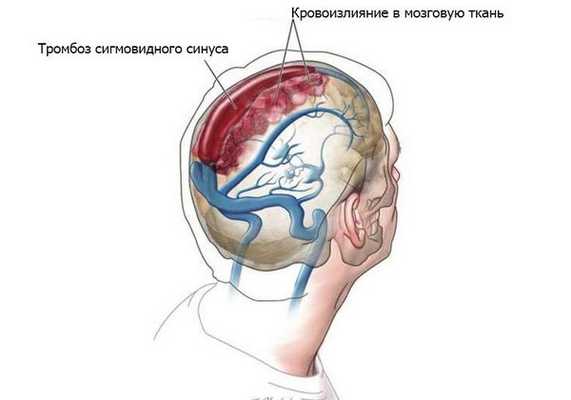
- Гнойные процессы внутри черепа: менингит, тромбоз сигмовидного синуса, субдуральный абсцесс (скопление гноя под твёрдой мозговой оболочкой головного мозга), экстрадуральный абсцесс (гной между твёрдой мозговой оболочкой и внутренней поверхностью костей черепа), абсцесс мозга, сепсис [8] .
Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
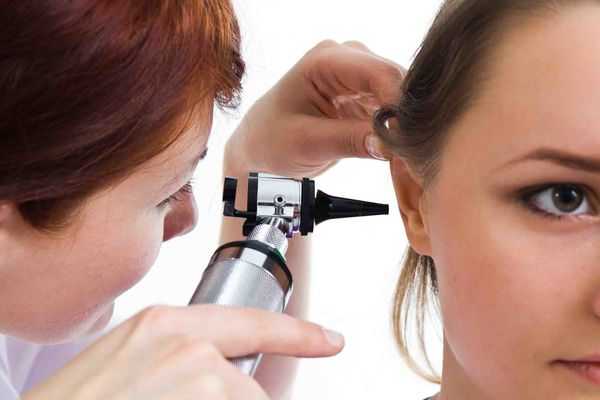
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.
Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Обязательно проводят посев отделяемого из уха на микрофлору и грибы рода кандида.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.

Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.

Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3] .
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например "Синупрет".
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
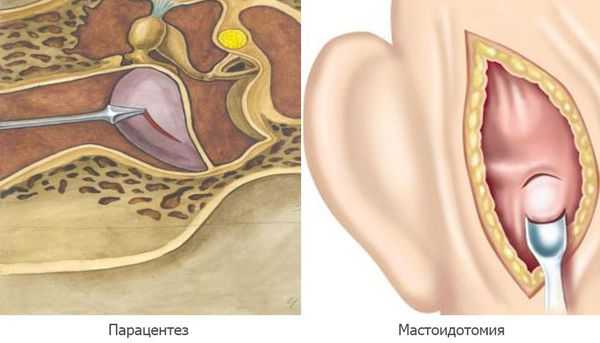
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Мастоидотомия — вскрытие сосцевидного отростка и его промывание, выполняется при внутричерепных осложнениях. Устанавливается дренаж до устранения признаков воспаления и полного очищения ячеек сосцевидного отростка [11] .
Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в "лечебных целях".
Прогноз. Профилактика
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
- предупреждать острые респираторные и хронические заболевания верхних дыхательных путей;
- не допускать переохлаждения;
- соблюдать правила личной гигиены;
- при кормлении детей грудью или бутылочкой держать голову ребёнка в правильном положении (голова и тело ребёнка должны находиться в одной плоскости, его нос расположен напротив соска);
- избегать механических травм барабанной перепонки;
- не удалять ушную серу сторонними предметами и ватными палочками;
- соблюдать гигиену наружного уха;
- исключить самолечение;
- при первых симптомах заболевания обращаться к ЛОР-врачу.
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются:
Гнойный тромбофлебит ( Септический тромбофлебит )
Гнойный тромбофлебит - это микробное воспаление венозной стенки, ассоциированное с тромбозом, бактериемией и другими опасными осложнениями. Локальные симптомы представлены покраснением, отеком, болью, выделением гноя; системные нарушения проявляются лихорадкой, ухудшением общего состояния. В диагностической программе важное место отводится посеву крови и других биологических жидкостей, инструментальной визуализации (КТ, МРТ сосудов и мягких тканей, дуплексному сканированию вен). Показано комплексное лечение, сочетающее консервативные медикаментозные и инвазивные методики.
МКБ-10
Общие сведения
Гнойный (септический) тромбофлебит характерен для 1,1% стационарных пациентов с центральными венозными катетерами. При ожогах риск его развития еще выше - от 4 до 8%. Встречаются и более редкие состояния - распространенность синдрома Лемьера составляет всего 0,8 случаев на 1 млн. населения в год. В периоде новорожденности гнойное воспаление, связанное с интравенозной катетеризацией, составляет треть всех внутрибольничных инфекций. Риск такого осложнения увеличивается и у людей старше 50 лет. Исключением являются септические флебиты тазовых и яремных вен, более характерные для женщин репродуктивного возраста и молодых людей.
Причины
Непосредственным этиологическим агентом гнойного тромбофлебита является микробная флора (сапрофитная или патогенная), инициирующая инфекционно-воспалительные изменения в венозной стенке. Наиболее частыми возбудителями признаны золотистый стафилококк, энтеробактерии, кандиды. Реже патология ассоциирована с бактероидами, стрептококками, фузобактериями. В сосудистую стенку микробы проникают при ее локальном повреждении, что происходит в следующих ситуациях:
- Сосудистая катетеризация и венепункция. Длительное присутствие периферического или центрального венозного катетера - ведущая причина патологии. Риск инфицирования существенно повышают частые венепункции, проводимые в нестерильных условиях, в том числе для введения инъекционных наркотиков. Повреждение эндотелия усугубляется механическим и химическим раздражением.
- Патология брюшной полости и малого таза. Гнойное поражение висцеральных сосудов наблюдается при абдоминальных инфекциях (аппендиците, дивертикулите, абсцессе печени). Тромбофлебит может являться следствием септического аборта, эндометрита, возникть после родов и хирургических вмешательств. Эти состояния сопровождаются тканевой миграцией бактерий, воспалением сосудистой стенки, токсин-индуцированным тромбозом.
- Инфекции головы и шеи. Возникновение флебита внутренней яремной вены опосредовано паратонзиллярными или парафарингеальными абсцессами, осложняющими течение ангины, фарингита, одонтогенных заболеваний. Синусы твердой мозговой оболочки вовлекаются при гнойном воспалении придаточных пазух носа, периорбитальной области, среднего уха.
- Ожоги и травмы. Вероятность инфекционного воспаления высока при ожогах, что обусловлено массивной бактериальной инвазией, гипералиментацией, назначением антибиотиков широкого спектра действия. Ушибы и переломы часто ведут к образованию межмышечных гематом, которые в дальнейшем склонны нагнаиваться, вызывая повреждение стенки прилегающего сосуда с дальнейшей микробной инвазией.
Частота возникновения гнойного тромбофлебита периферического русла повышается на фоне стероидной терапии и употребления внутривенных наркотиков. Риск патологии увеличивается у пожилых людей, что связано со снижением иммунологической функции - возрастным или опосредованным сопутствующими заболеваниями. Формированию тромбов способствуют состояния с синдромом гиперкоагуляции (тромбофилии, злокачественные опухоли, аутоиммунная патология).
Патогенез
Патогенез гнойного тромбофлебита изучен недостаточно. При катетер-ассоциированном процессе заражение может происходить при миграции микробов с поверхности кожи между стенкой катетера и периваскулярной тканью, загрязнении жидкости для внутривенного вливания или центральной части устройства, гематогенном распространении из другого очага инфекции. Относительный вклад каждого механизма неизвестен, хотя наиболее важным путем проникновения считают движение патогенов вниз по наружной поверхности канюли.
Несмотря на различия в первичном источнике инфекции и локализации воспаления, происходящие изменения могут быть объяснены общими патофизиологическими механизмами, объединенными в триаду Вирхова (эндотелиальное повреждение, стаз, гиперкоагуляция). Локальный инфекционный процесс вызывает миграцию микробного агента в венозную систему по межтканевым промежуткам, сквозь клетчаточные пространства. После проникновения патогена в кровоток происходит прямое повреждение эндотелиоцитов токсинами и провоспалительными медиаторами, высвобождающимися в результате активации лейкоцитов.
Некоторым бактериям (фузобактериям, золотистому стафилококку) свойственно вырабатывать термолабильный экзотоксин лейкоцидин, который ускоряет образование кровяного сгустка. Его тромбогенные эффекты опосредованы косвенными воспалительными механизмами, включая образование активных форм кислорода, высвобождение вторичных медиаторов из погибших гранулоцитов, что провоцирует интенсивную эндотелиальную дисфункцию. Золотистый стафилококк продуцирует коагулазу, которая специфически взаимодействует с фибриногеном, вызывая состояние гиперкоагуляции.
Матрица фибрина и тромбоцитов служит идеальной почвой для дальнейшего размножения микробных тел с тенденцией к отдаленному метастазированию, образованию септических очагов. В зависимости от степени локального воспаления отек может привести к венозной компрессии, способствуя застою крови. При беременности патологические изменения дополняются физиологической гиперкоагуляцией, сжатием сосудов увеличенной маткой, расслаблением их стенки под влиянием гормональных сдвигов.
Классификация
Общепринятая клиническая классификация заболевания отсутствует. Гнойный тромбофлебит систематизируют по принципу локализации патологического процесса, в соответствии с чем различают следующие формы:
- Поверхностный. Характеризуется вовлечением периферической венозной сети. Поражение поверхностных сегментов наиболее распространено в клинической флебологии.
- Глубокий (в т. ч. тазовый). Сопровождается воспалительно-тромботическими изменениями в магистральных венах (верхней и нижней полых, внутренней яремной, илеофеморальном сегменте), висцеральных притоках (маточных, яичниковых).
- Кавернозных синусов. Септический тромбоз венозных дуральных синусов является серьезным и потенциально опасным вариантом флебопатологии.
- Пилефлебит. Представляет собой гнойно-воспалительный процесс в портальной системе. Исходя из распространения, он бывает стволовым, радикулярным, терминальным.
По этиологии все тромбофлебиты можно условно разделить на катетер-ассоциированные и не связанные с внутрисосудистым доступом. Септический тромбофлебит внутренней югулярной вены, в свою очередь, входит в структуру синдрома Лемьера.
Симптомы гнойного тромбофлебита
Периферическую форму патологии следует подозревать у пациентов с бактериемией, сохраняющейся спустя 72 часа от начала антимикробной терапии, особенно при установке катетера. Средняя продолжительность предшествующей венозной канюляции составляет около 5 суток, латентный интервал от удаления внутрисосудистой системы до развития симптомов варьируется от 2 до 10 дней.
У большинства пациентов возникает лихорадка, но чаще без озноба. Сначала в области входных ворот инфекции отмечают гиперемию, отечность, болезненность, ощущение плотного тяжа по ходу вены при пальпации. Позже ткани размягчаются, у некоторых больных наблюдается самопроизвольный отток гноя, увеличиваются регионарные лимфоузлы. Но локальные признаки воспаления присутствуют лишь в трети случаев, что создает явные диагностические трудности.
Поражение глубоких сосудов часто протекает клинически скрыто. Иногда в месте введения центрального катетера присутствуют покраснение, нагноение, явления целлюлита. Если кровоток по глубокому руслу затруднен, то могут возникнуть боли в конечностях и отек. Гнойное воспаление магистральных сосудов сопровождается системными симптомами (лихорадкой, слабостью, гипотонией). Неспецифические признаки тазового и портального флеботромбоза включают лихорадку, абдоминальные боли, рвоту. Пилефлебит может сопровождаться гепатомегалией и желтухой. У лиц с патологией яичниковых сосудов обнаруживают болезненность при смещении шейки матки, гнойные выделения из цервикального канала.
Югулярным флеботромбозом с явлениями бактериемии (синдромом Лемьера) поражаются ранее здоровые молодые люди. Интервал между предшествующей орофарингеальной инфекцией и началом септического воспаления обычно составляет менее недели. Поднимается температура с ознобом (свыше 39°C), ухудшается общее состояние, возникают симптомы дыхательной недостаточности. Во многих случаях отмечается локальная боль в шее или горле. Над яремной веной, углом челюсти, вдоль грудино-ключично-сосцевидной мышцы видна односторонняя припухлость или уплотнение с зоной размягчения.
Осложнения
Наиболее частым осложнением гнойного тромбофлебита становится бактериемия с септикопиемией, которую обнаруживают у 84% пациентов. Более половины случаев сопровождаются признаками легочной эмболии с вторичной инфаркт-пневмонией, гипоксемией и гемодинамической нестабильностью. При синдроме Лемьера распространенность септической ТЭЛА достигает 97%. Метастатические очаги включают инфекционный эндокардит, остеомиелит, артриты. Поверхностное воспаление может распространяться на глубокое русло, у детей осложняется субпериостальными абсцессами расположенных рядом длинных трубчатых костей.
Диагностика
Раннее распознавание гнойного тромбофлебита имеет жизненно важное значение для предотвращения осложнений и летального исхода, но клиническая диагностика в силу скрытого течения некоторых форм может запаздывать. В таких условиях, кроме консультации хирурга-флеболога, исключительную роль играют дополнительные исследования:
- Бактериологический анализ материала. У всех лихорадящих пациентов с подозрением на септический тромбофлебит должна исследоваться кровь на стерильность. В случаях катетер-ассоциированного процесса сравнивают культуры из периферических и центральных участков. Проводят посев гноя, слизи из глотки и канала шейки матки, спинномозговой жидкости.
- Ультрасонография сосудов и паравазальных тканей. УЗДС вен выявляет эхопозитивные тромботические массы. Хорошо визуализирует яремную вену, перипортальные коллатерали, чем становится полезной при пилефлебите, синдроме Лемьера. Но при диагностике тазовых и дуральных процессов сонография малоинформативна.
- КТ с контрастированием. Является предпочтительным методом визуализации септического тромбоза. КТ-флебография определяет дефект наполнения в просвете сосуда, состояние венозной стенки. Исследование окружающих тканей дает возможность выявить первичный очаг. Особенно информативна КТ при поражении тазовых, воротной, внутренней яремной вен.
- Магнитно-резонансная томография. Может использоваться для выявления большинства септических тромбофлебитов при недоступности КТ. Интраабдоминальное поражение визуализирует по наличию внутривенных включений, снижению интенсивности сигнала кровотока, утолщению стенки сосуда. МРТ вен головного мозга является наиболее чувствительным и информативным методом оценки состояния дуральных синусов.
Случаи периферического флебита следует отличать от целлюлита, тромбоза глубоких вен. Поражение тазовых и воротной вен дифференцируют с любыми формами интраабдоминальной и акушерской инфекции. Синдром Лемьера требует исключения абсцессов мягких тканей, воспаление дуральных синусов - менингита, инсультов.
Лечение гнойного тромбофлебита
Лечебная тактика определяется характером первичного очага, микробиологическим спектром, локализацией септического процесса, особенностями конкретного пациента. Периферический венозный катетер при первых признаках флебита удаляют, а центральный, наоборот, оставляют в сосуде для предупреждения эмболизации. Дальнейшее лечение осуществляется по двум направлениям:
- Консервативная терапия. Определяющим аспектом лечения становится применение антибиотиков - сначала эмпирически, затем с учетом чувствительности возбудителя. При грибковой инфекции используют фунгицидные средства, поражение центральных вен требует антикоагулянтной терапии, системного тромболизиса.
- Инвазивные вмешательства. При неэффективности консервативной терапии необходима резекция поверхностных вен с притоками или тромбэктомия из глубоких сегментов. Абсцессы мягких тканей и глоточных пространств вскрывают, активно дренируют. Югулярный флеботромбоз можно лечить катетер-управляемым тромболизисом.
Многие аспекты лечения все еще остаются дискутабельными. Но общая стратегия остается неизменной - ликвидация инфекционного очага, системная антибиотикотерапия, рассмотрение целесообразности хирургического вмешательства и приема антикоагулянтов.
Прогноз и профилактика
Учитывая вероятность жизнеугрожающих осложнений, отсутствие своевременной терапии гнойного тромбофлебита ассоциируется с высокой смертностью, что делает прогноз крайне неблагоприятным. При септическом воспалении дуральных синусов даже адекватная коррекция не уберегает от стойкой утраты трудоспособности. Поэтому большое значение отводится профилактическим мероприятиям: соблюдению техники постановки и правил ухода за внутривенными катетерами, активному лечению первичной гнойно-воспалительной патологии.
1. Гнойный тромбофлебит как источник ангиогенного сепсиса/ Кукеев Т.К.// Вестник Алматинского государственного института усовершенствования врачей. - 2008 - № 3 (8).
2. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ Богачев В.Ю., Болдин Б.В., Дженина О.В.// Амбулаторная хирургия. - 2016. - N 3-4.
3. Septic Thrombophlebitis Complicating a Peripherally Inserted Central Catheter/ M. Esmadia, H. Ahsanb, D.S. Ahmada// J Med Cases. - 2012 - 3(3).
4. Septic thrombophlebitis of the internal jugular vein, a case of Lemierre's syndrome/ A. Alperstein, R.M. Fertig, M. Feldman et al.// Intractable Rare Dis Res. 2017 - May; 6(2).
Причины, клиника, диагностика и лечение тромбофлебита на фоне отита
7859 27 Августа
Отит: причины появления, симптомы, диагностика и способы лечения
Отит - это воспаление в разных отделах уха, которое сопровождается отеком, болевым синдромом и нарушением слуха. В зависимости от пораженного отдела различают наружный отит, отит среднего и внутреннего уха (лабиринтит). Отит может быть осложнением вирусной инфекции дыхательных путей, а может протекать как самостоятельное заболевание бактериальной или травматической этиологии.
Поскольку ухо расположено близко к мозговым структурам, заболевание требует незамедлительного лечения.
Причины отита
К воспалению уха могут приводить как инфекционные процессы, так и травмы. Острые респираторные заболевания наиболее часто вызывают отит среднего уха (средний отит). Вирусы, попавшие на слизистую оболочку носовых ходов, приводят к их отеку и повышению давления в ушах. Это создает условия для активного размножения условно-патогенных микроорганизмов, постоянно обитающих на коже наружного уха. Как правило, это кокки (бактерии шаровидной формы) - стрептококки и стафилококки.
Особенно быстро инфекция распространяется у маленьких детей в силу специфики анатомического строения ЛОР-органов (короткая и широкая слуховая труба).
Возбудителями серозного отита могут быть менингококки, которые попадают в среднее ухо из внутреннего при менингите (воспалении оболочек головного и спинного мозга). При скарлатине и кори отит среднего уха развивается вследствие гематогенного (с током крови) попадания в ухо возбудителей этих болезней. Причиной острого отита могут стать вирусы гриппа.
Травма уха может сопровождаться повреждением барабанной перепонки и инфицированием (попаданием внутрь бактерий и/или вирусов), которое приводит к развитию среднего отита. Кроме того, травма может сочетаться с повреждением сосцевидного отростка черепа и слуховых косточек (находящихся в полости среднего уха), что требует тщательной диагностики и специализированного лечения.
Наружный отит чаще вызывают микроскопические грибки и условно-патогенные кокки. Развитию воспаления способствуют снижение иммунитета (чаще всего при переохлаждении) и возникновение благоприятной среды для размножения микроорганизмов (например, при сахарном диабете).
Классификация
При поражении наружного уха (ушной раковины и слухового прохода) развивается диффузный или геморрагический наружный отит. Геморрагический отит возникает как следствие респираторной вирусной инфекции и сопровождается появлением мелких кровянистых пузырьков на коже ушной раковины и слухового прохода. Диффузный отит развивается при поражении уха бактериями, микроскопическими грибами (отомикоз) или вследствие аллергии.
Особо серьезная инфекция может привести к быстрому (злокачественному) распространению воспалительного процесса на мягкие ткани наружного уха до костей черепа, вызывая их разрушение (остеомиелит).
При закупорке и воспалении волосяных фолликулов в ушной раковине формируется локальный гнойник - фурункул, или карбункул (с большей площадью поражения, чем фурункул), или абсцесс (может захватывать более глубокие ткани). Ушиб, ранение ушной раковины и слухового прохода иногда приводят к образованию отогематомы (кровяного сгустка, служащего хорошей средой для развития бактерий).
Возможны повреждения барабанной перепонки раздражающими веществами и острыми предметами. Проникновение инфекции через барабанную перепонку, травма или аллергическая реакция могут привести к развитию среднего отита. При этом поражаются все три части среднего уха: барабанная полость, сосцевидный отросток и слуховая труба. Средний отит может быть острым или хроническим, с образованием воспалительной жидкости (серозный) или гноя (гнойный). Возможно воспаление и сдавление слуховой трубы.
Поражение внутреннего уха, где расположены органы вестибулярного аппарата, носит название лабиринтит.
Симптомы отита
Типичные симптомы отита включают боль, зуд, покраснение, отек, ощущение распирания в ухе, повышение температуры, снижение слуха.
При рожистом воспалении наружного уха (вызванном стрептококками) на первый план выступают симптомы общей интоксикации: температура резко повышается, появляются озноб и головная боль.
При бактериальной инфекции отек и покраснение распространяются на все ухо. Частички эпителия, смешиваясь с серозным или гнойным экссудатом, издают неприятный запах. Надавливание на козелок и оттягивание вверх ушной раковины сопровождаются болью, которая усиливается при жевании.
Признаками герпетической инфекции являются общая интоксикация и лихорадка. К местным проявлениям относят зуд, покалывание и боль в ухе. Герпетические высыпания имеют вид розовых пятен, которые впоследствии образуют сливающиеся пузырьки с прозрачным содержимым. После выхода содержимого на месте пузырьков образуются корочки. Чаще они располагаются на задней поверхности ушной раковины, мочке уха и коже слухового прохода.
Острый средний отит чаще развивается после бактериальных и вирусных инфекций. Заболевание начинается с заложенности, затем появляются боль, шум, потрескивание в ухе. Слух резко снижается.
При отсутствии лечения признаки интоксикации усиливаются, повышается температура тела, боль становится нестерпимой.
При гнойном расплавлении барабанной перепонки боль уменьшается, а из уха выделяется гнойный экссудат.
Диагностика отита
Как правило, диагноз ставят на основании специализированного осмотра ушной раковины, слухового прохода и барабанной перепонки. Клинический анализ крови также может дать информацию об остром воспалительном процессе в организме. Необходимо проводить дифференциальную диагностику воспаления наружного и среднего уха. При диффузном наружном отите необходимо выявить инфекционный агент, чтобы предотвратить злокачественное течение процесса, а также определить антибиотикочувствительность для назначения корректного лечения.
Синонимы: Ear Culture, Routine. Aerobic Bacteria Identification and Antibiotic Susceptibility testing. Краткое описание исследования «Посев отделяемого из уха на микрофлору и определение чувствитель.
Читайте также:
