Причины страдания спинного мозга при декомпрессии. Спинномозговая жидкость при декомпрессии
Добавил пользователь Евгений Кузнецов Обновлено: 09.01.2026
Микрохирургическая декомпрессия позвоночника - это хирургическое лечение с применением оптических интраоперационных приборов, направленное на устранение компрессии нервно-сосудистых структур позвоночного канала. Для освобождения сдавленных спинальных нервных образований и кровеносных сосудов в нейрохирургической практике применяются малотравматичные методы с высокой степенью визуализации оперируемого поля. Современная операция по декомпрессии позвоночного канала осуществляется через минидоступ, размером от 1 см до 4 см.
Дренирование после операции избавляет от отека.
Компрессионно-вертебральный синдром включает в себя серьезные неврологические расстройства. Они сопровождаются мучительными локальными и/или отраженными болями в спине и других участках тела, нарушениями чувствительных и опорно-двигательных функций конечностей, дисфункцией внутренних органов, в частности органов малого таза. Эти симптомы чаще вызывают дегенеративно-дистрофические заболевания (запущенный остеохондроз в 80%), посттравматические осложнения и опухоли, которые спровоцировали сужение полости спинномозгового канала. Как следствие, на нервные волокна и сосуды начинает воздействовать фактор патологического давления и тканевой травматизации, что выражается вышеперечисленными признаками.
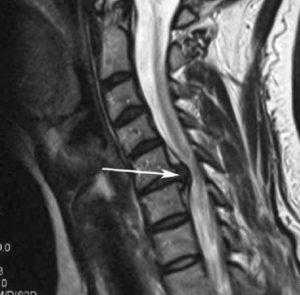
Стеноз шейного отдела вследствие грыжевого выпячивания.
С лечением компрессии шейного отдела позвоночника, пояснично-крестцового или грудного, медлить нельзя! Долгое компрессионное воздействие может вызвать гибель жизненно важных структур, в итоге привести к параличу рук или ног, тяжелым необратимым мозговым нарушениям, критической несостоятельности мочеполовой системы, сердца, дыхательного центра. Профессионально оценить всю серьезность клинического случая, грамотно рекомендовать тот или иной вид терапии, может - невролог, нейрохирург, ортопед.
Декомпрессия всегда назначается сугубо при веских обстоятельствах, когда существуют:
- угрожающие жизни и трудоспособности человека спинальные диагнозы, расстройства ЦНС;
- стойкое или прогрессирующее угнетение двигательных функций костно-мышечного аппарата, несмотря на пройденный курс комплексного консервативного лечения;
- постоянные или часто возобновляющиеся выраженные боли, которые не купируют лекарства или все возможные безоперационные способы;
- расстройства дефекации, мочеиспускательного акта, половой системы.
Вмешательство заключается в хирургическом устранении патологических дефектов, вызывающих перекрытие канала позвоночника, сдавливание нервных и сосудистых образований. Это могут быть межпозвонковые грыжи, краевые костные разрастания позвонков, гипертрофированные связки, доброкачественные или злокачественные новообразования, гематомы, спайки.
Эффективность декомпрессии
В большинстве случаев микрохирургическая операция, цена на нее составляет от 60 тыс. до 200 тыс. рублей, позволяет достичь существенного облегчения состояния больного. Шансы на полноценное восстановление при условии своевременного ее проведения, достаточно высокие. Основная часть манипуляций (70%-80%) выполняется на поясничных уровнях, так как зона поясницы характеризуется как самая нагруженная и подвижная часть хребта, легкоуязвимая дегенерациям и травмам. Второй по распространенности областью для осуществления декомпрессий выступает шея.
Примерно 95% пациентов, поступивших изначально в стационар с ущемлением нерва шейного и поясничного отдела, после декомпрессии выписываются с заметными функциональными улучшениями. Многие их них отмечают ощутимое сокращение болевого синдрома и мышечной слабости конечностей уже в первые часы, сутки/двое после перенесенной операции. Примерно у 3% сохраняется симптоматика в неизменном виде, у 1%-2% наблюдается ухудшение состояния.
Озвученные проценты эффективности здесь учитывают весь комплекс возможных патологий, подлежащих в целом декомпрессионной микрохирургии. Поэтому прогностические данные могут отличаться в зависимости от конкретного диагноза, исходного неврологического статуса, индивидуальных особенностей организма, способа и категории сложности вмешательства.
Декомпрессивно-стабилизирующая хирургия
Декомпрессивные операции иногда сочетаются с имплантацией стабилизирующей системы, если есть необходимость устранения или предупреждения нестабильности позвонков. Фиксация (стабилизация) после освобождения нервно-сосудистых образований подразумевает скрепление предрасположенных к анормальному смещению позвонков специальными конструкциями и имплантатами неподвижного или динамического типа.
Неподвижная тактика соединения - это укладка в межпозвонковое отверстие костного трансплантата или кейджа для обездвиживания и формирования спондилодеза (сращения) двух и более позвонков с последующей фиксацией стабилизированного участка титановой металлоконструкцией. Костный материал для пересадки обычно берется у пациента из гребня повздовшной кости, реже применяют аллотрансплантаты.
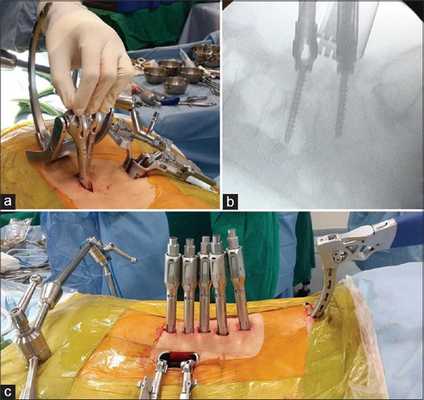
Динамическая стабилизация - имплантация протезных устройств, которые надежно стабилизируют патологическую зону, но не блокируют полностью подвижность между телами позвонков. Диапазон движений не будет выходить за порог физиологически допустимых значений.
Как проходит операция
Удаление образований, сдавливающих позвоночный канал и нарушающих проводящие функции спинного мозга, возможно посредством двух способов:
- под контролем микроскопа и микрохирургического инструментария;
- при помощи эндоскопической системы.
Цели и задачи у этих двух процедур одинаковые, отличает же их друг от друга степень инвазивности, техническая составляющая процесса, некоторые расхождения в показаниях.
Эндоскопический вид
Эндоскопическая операция в нейрохирургии позвоночника применяется сравнительно недавно, за рубежом ее начали внедрять в средине 90-х, в России только спустя 10 лет. Эндоскопия по поводу декомпрессии - это самая миниинвазивная методика резекции патологических тканей через незначительный разрез (1-1,5 см) с использованием телескопического зонда и комплекта инструментов, которые вводятся в его рабочую полость. Сеанс длится в среднем 45 минут. На реабилитацию уходит примерно 60 суток.
Во время операции.
Методика, когда хирург производит резекционные мероприятия через тонкую эндоскопическую трубку диаметром всего в 6-8 мм, является наиболее корректной по отношению к здоровым кожным и окружающим мышечно-связочным структурам. Благодаря этому пациент легче и быстрее переносит восстановительные этапы.
Эндоскопия предельно минимизирует риски интра- и послеоперационных осложнений за счет высочайших возможностей увеличения операционного поля с четкой передачей его изображения на хирургический монитор в реальном времени. Оперативное вмешательство с эндоскопом также располагает уникальными способами доступа:
- TESSYS (трансфораминальный);
- CESSYS (переднелатеральный);
- iLESSYS (дорзальный, дорзолатеральный) и другими высокоперспективными в плане безопасности и минимальной инвазивности технологиями.
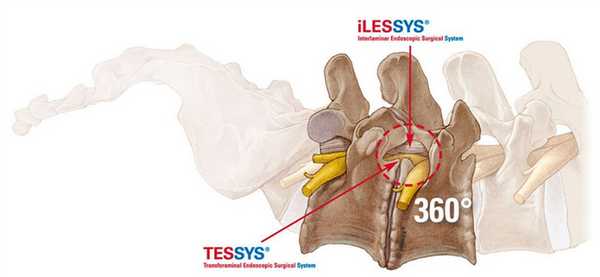
Составить представление о том, как эндоскопическим методом производится освобождение сдавленных составляющих элементов нервной и кровеносной системы в позвоночнике, вам поможет информация:
- Как правило, операция проходит под местной анестезией, но возможно и использование общего эндотрахеального наркоза.
- Далее следует обработка антисептическим раствором кожных покровов спины, если доступ создается сзади. На коже в проекции места поражения выполняется маленький разрез (не более 1,5 см) скальпелем.
- В созданное отверстие под контролем ЭОП в безопасную зону позвоночного пространства вводится дилататор (расширитель), затем по нему вводится рабочая гильза, и уже через гильзу устанавливают трубку эндоскопа. В основном приборе подключают камеру и световод.
- Под многократно увеличенным видеонаблюдением, используя сменные инструменты, которые помещаются внутрь эндоскопа, хирург выполняет необходимые манипуляции. Специалист аккуратно удаляет источник компрессионного синдрома, например, остеофиты костными кусачками, грыжу диска микрощупом. Таким образом, достигается декомпрессия нервов или сосудов, которые смогут восстановиться уже в скором времени.
- Иссеченные структуры выводятся через отсек эндоскопической системы, полость позвоночного канала тщательно промывается физиологическим раствором от хирургического «мусора». Далее прибор извлекается, после чего ранку дезинфицируют и накладывают на нее несколько швов.
Эндоскопия противопоказана при наличии сильно выраженного бокового и циркулярного стеноза, двусторонней каудогенной хромоты, грубых парезов, медианных грыж, опухолей паравертебральной локализации. Установка стабилизирующих устройств в большинстве случаев - невыполнимая задача при этой тактике.
Операция с микроскопом
Операция под микроскоп-контролем признана наиболее удачной и продуктивной тактикой декомпрессивной хирургии. Она позволяет осуществлять более широкий спектр манипуляций при огромном количестве диагнозов, в отличие от эндоскопического лечения. Что касается визуализации, то современные микроскопы обеспечивают 40-кратное увеличение, а это удовлетворяет на 100% всем требованиям для высокоточного проведения хирургических манипуляций на любом из отделов позвоночного столба.
К тому же, операциям с микроскопом подвластны всевозможные реконструктивные и стабилизирующие мероприятия различной степени сложности. Операционная агрессия гораздо меньше, чем при классических открытых вмешательствах, поэтому данная технология причисляется тоже к разряду малоинвазивной нейрохирургии. Разрез для качественной реализации микрохирургической декомпрессии на 1-ом уровне составляет около 3-4 см, анестезиологическое обеспечение - только общий наркоз. Длится процедура от 1 до 3 часов. Продолжительность послеоперационного восстановления составляет в среднем 2-3 месяца.
Каким образом для расширения позвоночного канала, где оказались зажатыми невральные структуры, выполняется широко практикуемый способ оперативного вмешательства с микроскопом, опишем далее.
- Пациента вводят в глубокое состояние сна посредством ингаляционной многокомпонентной анестезии.
- В районе стенозирующего очага создается наиболее выгодный доступ, чтобы по максимуму оставить интактными структуры опорного позвоночного комплекса.
- Отслеживая через сверхмощный микроскоп ход хирургического процесса, микрохирург отодвигает в безопасное место защемленный нерв.
- С помощью миниатюрных инструментов (боров, кусачек и пр.) специалист удаляет те части суставов, связок, позвонков, хрящевой ткани, которые чрезмерно разрослись и привели к компрессии. При необходимости позвоночник стабилизируют имплантатами.
- На завершающем этапе рану промывают, дезинфицируют и ушивают косметическим швом.
Пациенту обычно разрешается вставать и ходить уже ближе к вечеру после процедуры или на следующее утро. Минимальный срок госпитализации - 4 суток.
Тренажер для декомпрессии не альтернатива операции
При запущенных неврологических и функциональных расстройствах эффективным может быть только операция. Никакие безоперационные методы не способны полноценно расширить позвоночный канал и навсегда вызволить нервно-сосудистые структуры от гнета сформировавшихся дегенераций, новообразований. Имея сложный диагноз, на чудодейственный эффект от популярных тренажеров для декомпрессии уповать бессмысленно. На них уместно проходить декомпрессивную терапию исключительно при дегенеративно-дистрофических патологиях в неосложненных формах проявления, например, при начальной и средней стадии остеохондроза, протрузиях диска.
Если в больном позвоночнике сформировалась крупная грыжа или появились грубые массивные костные наросты на суставах и позвонках, которые и явились провокаторами нелегкого нейрогенного патогенеза, они не рассосутся и не пропадут, как не растягивай позвоночник на тренажере. Даже если вдруг противокомпрессионный эффект и произойдет, рецидивов в таких сложных ситуациях, к сожалению, не избежать. Кроме того, знаменитые декомпрессионные и антигравитационные тренажерные системы некоторым пациентам могут серьезно навредить, к примеру:
- легко травмировать ослабленные болезнью мышцы, сухожилия, связки;
- усилить прогрессию развития имеющейся патологии, усугубить и без того тяжелую симптоматику;
- спровоцировать еще какую-нибудь патологию скелетно-мышечного комплекса.
Нельзя, конечно, полностью отрицать пользу специальных тренажеров, они вполне могут сослужить для избранной категории людей неоценимую пользу, а именно:
- разгрузить позвоночник;
- повысить эластичность, выносливость мышц;
- снизить отечность нервного корешка, уменьшить болевой синдром.
Но только в том случае, если назначенные специалистом тренировки не идут в расход с показаниями и противопоказаниями. Поэтому разрешение и направление на подобные занятия вы должны получить исключительно у узкопрофильного врача высокого уровня. Проходите их только под наблюдением опытного инструктора по кинезитерапии с отменными рекомендациями.
Шрам после операции.
Заключение
Обязательно примите к сведению, что операция микрохирургической декомпрессии, когда она явно показана, - неизбежная и единственная эффективная мера лечения. Микрохирургия способна окончательно избавить от адской боли, функционального разлада работоспособности органов движения, вернуть утраченное качество жизни, причем зачастую на уровень здорового человека. Но доверять оперировать свой позвоночник необходимо только передовому хирургу!
Гарантированно пройти лечебно-хирургический сеанс качественно и без последствий доступно в Чехии, к тому же, в этой стране самые низкие цены в Европе на соответствующую категорию медпомощи. Чешские врачи спинальной микрохирургии и реабилитации - одни из первых в мире, кто заслуживает высочайшее доверие и уважение.
Гидромиелия
Гидромиелия — это расширение центрального канала спинного мозга, вызванное различными расстройствами ликвородинамики. Состояние становится следствием врожденных аномалий краниоцервикального перехода, травм спины, заболеваний позвоночника или спинного мозга. Патология проявляется болевым синдромом, расстройствами чувствительности, двигательной дисфункцией. Диагностика болезни включает магнитно-резонансную томографию спинного мозга, миелографию, ЭНМГ. Радикальным методом коррекции считается оперативное лечение, при необходимости назначается физиотерапия, медикаментозная терапия (анальгетики, нейрометаболиты, холиномиметики).
МКБ-10
Общие сведения
Заболевание имеет неофициальное медицинское название «водянка спинного мозга». Нередко в публикациях по неврологии происходит путаница между гидромиелией и сирингомиелией, когда эти два медицинских термина употребляются как синонимы, хотя между ними есть ключевое различие. При гидромиелии образуется центрально-канальная полость, заполненная ликвором, тогда как при сирингомиелии такие образования расположены в веществе спинного мозга. Распространенность гидромиелии составляет 2,5-2,7 случаев на 100 тыс. населения.
Причины гидромиелии
В основе патологии лежит блокада оттока ликвора на разных уровнях спинномозгового канала или на уровне большого затылочного отверстия. Среди всех причин болезни до 80% связано с мальформацией Киари (МК), преимущественно 1 типа, дислокацией миндалин мозжечка, сочетающейся с нарушениями ликвородинамики. Кроме того, патологию могут вызывать следующие причины:
- Травмы. Нередко гидромиелия развивается спустя месяцы или годы после механического повреждения спины. Она возникает в результате спаечного процесса в субарахноидальном пространстве или посттравматического некроза.
- Спинальные факторы. Существует несколько заболеваний, которые потенциально осложняются гидромиелией. К ним относят мальформации (диастематомиелию, «жесткую концевую нить»), дегенеративные поражения позвоночника.
- Поражения краниоцервикальной зоны. К группе вероятных причин гидромиелии относят опухоли задней черепной ямки, супратенториальные опухоли, базилярную имперссию. Патология нередко формируется на фоне аномалии Денди-Уокера, арахнопатии.
Патогенез
В механизме образования полостей спинномозгового канала решающее значение имеет повышение градиента давления ликвора, интрамедуллярное накопление цереброспинальной жидкости. Такие процессы наблюдаются при наличии препятствия свободной циркуляции по спинальному каналу и желудочковой системе головного мозга. В основном это происходит у пациентов, имеющих аномалии в месте соединения костей черепа и позвоночника.
В современной неврологии установлена стадийность развития болезни. На начальном этапе происходит продольный отек спинного мозга, который четко виден при инструментальной диагностике. Это обратимое состояние, которое исчезает после декомпрессии субарахноидального пространства. Если гидромиелия не устранена на раннем этапе, формируется полость, которая сдавливает вещество спинного мозга, вызывая разнообразные патологические проявления.
Симптомы гидромиелии
Вначале заболевания у большинства пациентов страдает чувствительная сфера, что обусловлено сдавлением вещества задних рогов спинного мозга. 90% людей предъявляют жалобы на боли в грудной клетке, шейно-затылочной зоне или в руках. Это объясняется частой локализацией гидромиелии в грудном отделе спинномозгового канала. Боли имеют тупой, ноющий или тянущий характер, появляются без связи с физической нагрузкой.
Кроме болевого синдрома, беспокоят онемение, чувство «ползания» мурашек, различные нарушения температурной чувствительности. Вследствие неадекватного восприятия термических раздражителей больные могут получать безболевые ожоги или отморожения. Характерной особенностью гидромиелии является сохранность тактильной и проприоцептивной чувствительности.
Позже присоединяются двигательные расстройства. Для гидромиелии специфичны периферические парезы рук, прежде всего мелких мышц кистей, из-за чего человеку становится сложно выполнять работу, требующую хорошо развитой моторики. Отмечается постепенная атрофия мышц, нередки фибриллярные подергивания. Иногда болезнь сопровождается латеральными парезами ног.
Поскольку состояние обычно спровоцировано патологиями краниоцервикального участка, у больных возникают соответствующие симптомы. Триада типичных проявлений включает головную боль (81%), поражение зрительного аппарата (78%), отоневрологические нарушения (74%). Специфической особенностью головной боли является ее усиление при движениях шеей, кашле, чихании, натуживании.
Осложнения
Диагностика
Гидромиелия характеризируется полиморфной клинической картиной, нередко протекает под маской других заболеваний. Поэтому зачастую при физикальном осмотре специалисту-неврологу не удается установить корректный предварительный диагноз. Чтобы выявить состояние, оценить анатомические изменения органов ЦНС, определить тяжесть расстройств, назначаются следующие методы диагностики:
- МРТ спинного мозга. Исследование признано «золотым стандартом» обследования больных с подозрением на гидромиелию. По данным МРТ-снимков выявляются центральные полости размером от 2 мм до 25 мм, увеличение поперечника спинного мозга, сдавление нервных корешков. Для уточнения причины делают МРТ головы, позвоночника.
- Миелография. Рентгенологическое исследование с контрастом назначается при невозможности проведения МРТ. По результатам диагностики удается оценить проходимость спинномозгового канала, выявить его локальные расширения.
- ЭНМГ. Диагностический метод показан для исключения патологий периферической нервной системы, которые могут сопровождаться сходными клиническими признаками. Исследование предполагает оценку проведения нервного импульса в ответ на стимуляцию, демонстрирует степень сохранности нервно-мышечной передачи.
Лечение гидромиелии
Консервативная терапия
Медикаментозное лечение носит симптоматический характер, используется при неосложненных формах гидромиелии, негрубом неврологическом дефиците. Ввиду нестойкой стабилизации процесса, многообразия клинических симптомов, терапия должна быть комплексной и непрерывной. Неплохую эффективность в предупреждении прогрессирования состояния показывают следующие лекарства:
- Анальгетики. При легком и умеренном болевом синдроме успешно применяются препараты из группы нестероидных противовоспалительных средств, которые по показаниям могут быть усилены локальным введением анестетиков.
- Холиномиметики. Эта группа медикаментов служит для улучшения проведения нервных импульсов, уменьшения сенсорных и моторных расстройств.
- Нейропротекторы. Лекарства принимаются длительными курсами для обеспечения питания и кровоснабжения ткани спинного мозга. Также с этой целью назначаются витамины группы В, сбалансированные витаминно-минеральные комплексы.
- Психотропные средства. Препараты эффективны в лечении центральной нейропатической боли, которая не поддается коррекции анальгетиками. Используются трициклические антидепрессанты, антиконвульсанты.
При невозможности хирургической коррекции, а также в послеоперационном периоде проводится программа немедикаментозной терапии. Для восстановления моторных навыков рекомендованы специальные комплексы лечебной физкультуры, а замедлить атрофию мышечной ткани помогают курсы массажа. Чтобы улучшить все виды чувствительности используется иглорефлексотерапия, электростимуляция.
Хирургическое лечение
Помощь нейрохирургов требуется пациентам с признаками вовлечения бульбарного отдела, наличием гипертензионно-гидроцефального синдрома, быстрым нарастанием нейродефицита. Основным методом лечения является подзатылочная декомпрессионная краниэктомия, которая нормализует циркуляцию ликвора. При посттравматической гидромиелии показаны операции на позвоночнике и спинном мозге.
Прогноз и профилактика
Больные, которые были прооперированы, демонстрируют хорошие отдаленные результаты: улучшение наблюдается в 56-94% случаев, стабилизация ‒ в 6-25% случаев. Менее благоприятный прогноз при назначении изолированной консервативной терапии, при которой до 47% людей страдают от усугубления неврологического дефицита и только 11% отмечают нормализацию самочувствия.
Пациентам из групп риска рекомендовано ограничить действия, нарушающие ликвородинамику: упражнения с имитацией приема Вальсальвы, подъемы тяжестей, спортивные нагрузки. Для профилактики осложнений проводится медико-социальная экспертиза, профориентационная работа при юношеском начале заболевания. При установленном диагнозе необходимо диспансерное наблюдение у невролога с выполнением повторных контрольных МРТ каждые 2-3 года.
1. Гидромиелия: клинические и МР-томографические показатели/ Е.Г. Менделевич, Л.К. Валиева// Неврологический вестник. 2017. №3.
3. Гидромиелия при демиелинизирующих и дизиммунных миелопатиях/ А.Т. Заббарова// Неврологический вестник. ‒ 2010. ‒ №1.
Позвоночно-спинномозговая травма
Позвоночно-спинномозговая травма — травма, в результате которой были нарушены функции и анатомическая целостность позвоночного столба и/или спинного мозга и/или его магистральных сосудов и/или корешков спинномозговых нервов. Клинические проявления зависят от уровня и степени тяжести повреждения; они могут варьировать от преходящих парезов и расстройств чувствительности до параличей, нарушения движения, расстройства функций тазовых органов, глотания, дыхания и т. д. В диагностике травм позвоночника и спинного мозга используются спондилография, миелография, МРТ, КТ, люмбальная пункция. Лечение позвоночно-спинномозговой травмы может включать репозицию, иммобилизацию, фиксацию позвонков, декомпрессию мозга с последующей восстановительной терапией.
Позвоночно-спинномозговая травма - нарушение анатомо-физиологических взаимоотношений позвоночного столба и структур позвоночного канала (оболочек, вещества, сосудов спинного мозга, спинномозговых нервов), приводящее к частичной или полной утрате соответствующих функций. В различных странах частота позвоночно-спинномозговая травм варьирует от 30 до 50 случаев на 1 млн. населения. Среди пострадавших преобладают мужчины молодого трудоспособного возраста (20—39 лет), что обусловливает не только медицинскую, но и социальную значимость проблемы. Организацией и оказания своевременной специализированной помощи пострадавшим с позвоночно-спинномозговой травмой занимается нейрохирургия, неврология и травматология.
Причинами повреждений позвоночника и спинного мозга при позвоночно-спинномозговой травме могут быть как прямые травматические воздействия на позвоночник, так и опосредованная его травма при падении с высоты, при дорожно-транспортных происшествиях, насильственном сгибании при завалах и т. д.
Классификация спинно-мозговых травм
Позвоночно-спинномозговые травмы разделяют на изолированные, сочетанные (в сочетании с механическим повреждением других органов и тканей) и комбинированные (в комбинации повреждения с термическими, радиационными, токсическими и другими факторами). По характеру повреждения позвоночно-спинномозговые травмы разделяют следующим образом:
- закрытые (без повреждения паравертебральных тканей);
- открытые, не проникающие в позвоночный канал;
- открытые, проникающие в позвоночный канал — сквозные (поражение позвоночного канала навылет) и слепые (ранящий предмет остается в позвоночном канале) и касательные.
Открытые травмы позвоночника могут быть огнестрельными (осколочные, пулевые) или неогнестрельными (резаные, рубленые, колотые и др.).
Повреждения позвоночника при позвоночно-спинномозговой травме подразделяют на следующие нозологические формы: ушиб позвоночника, частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента, самовправившийся вывих позвонка, разрыв межпозвоночного диска, частичные и полные вывихи позвонков, переломы позвонков, переломовывихи (сочетание смещение позвонков с переломом их структур).
Повреждения двух и более смежных позвонков и/или межпозвоночных дисков называют множественными повреждениями позвоночного столба; повреждения двух и более несмежных позвонков и/или межпозвоночных дисков — многоуровневыми повреждениями позвоночного столба. Множественные переломы позвонков на нескольких уровнях называют множественными многоуровневыми повреждениями позвоночного столба.
Важно учитывать, что нестабильные повреждения могут возникать даже без переломов позвонков: при разрыве капсульно-связочного аппарата позвоночного двигательного сегмента и межпозвонкового диска, при самовправившихся вывихах позвонков.
Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
Для определения лечебной тактики при позвоночно-спинномозговой травме большое значение имеет не столько оценка функционального состояния спинного мозга, сколько нозологический диагноз. Некоторые виды травм спинного мозга (сотрясение и ушиб) лечат консервативно, другие (сдавление мозга, его магистральных сосудов и корешков, гематомиелия) — оперативно. Различают следующие виды поражений.
- Сотрясение спинного мозга.
- Ушиб спинного мозга (степень тяжести определяется ретроспективно в связи с наличием в остром периоде спинального шока, обычно приводящего к синдрому полного нарушения рефлекторной деятельности спинного мозга в среднем в течение трех недель).
- Сдавление спинного мозга (острое, ранее, позднее) с развитием компрессионной миелопатии.
- Анатомический перерыв («полное повреждение» — по номенклатуре зарубежных авторов) спинного мозга.
- Гематомиелия (кровоизлияние в спинной мозг или внутримозговая гематома).
- Кровоизлияние в межоболочечные пространства.
- Повреждение магистрального сосуда спинного мозга (травматический инфаркт спинного мозга).
- Повреждения корешков спинномозговых нервов (их делят так же: сотрясение, ушиб, сдавление, разрыв, нарушение кровообращения и кровоизлияния в корешок).
Диагностика и клиническая картина
Диагностический алгоритм при позвоночно-спинномозговой травме включает следующие этапы: опрос пострадавшего, врача или свидетеля происшествия, доставивших больших в стационар, с уточнением жалоб и их динамики; осмотр и пальпацию; неврологическое обследование; инструментальные методы исследования. К последним относятся: спондилография, люмбальная пункция с ликвородинамическими пробами, КТ и/или МРТ головного мозга, миелография, КТ-миелография, вертебральная ангиография.
При сборе анамнеза необходимо выяснить механизм и время травмы, локализацию боли, двигательных и чувствительных расстройств; расспросить о том, какие положения или движения облегчают или усиливают боль в позвоночнике; поинтересоваться, двигал ли пострадавший ногами и руками сразу после травмы. Развитие неврологических расстройств сразу после травмы свидетельствует об ушибе спинного мозга. Он может быть изолированным или сочетаться с компрессией мозга. В случае появления и нарастания неврологических расстройств (что можно выявить только в отсутствие спинального шока, характерного для ушиба мозга) следует предполагать раннюю или позднюю компрессию спинного мозга и его корешков гематомой или вторично сместившимися в позвоночный канал поврежденными костно-хрящевыми структурами.
При беседе с пациентом необходимо выяснить все жалобы, чтобы исключить повреждения других органов и систем. Если пациент не помнит обстоятельств происшествия, необходимо исключить черепно-мозговую травму. При нарушениях чувствительности может отсутствовать боль ниже области повреждения мозга, поэтому все отделы позвоночника подлежат обязательному пальпаторному и рентгенологическому обследованию. Осмотр позволяет выявить локализацию следов травмы, видимых деформаций, определить уровень обязательного рентгенологического обследования и алгоритм целенаправленного лечения других органов и тканей. Так, при наличии кровоподтеков и деформации в области грудной клетки необходимо исключить прелом ребер, разрыв легкого, гемоторакс и пневмоторакс. Деформация позвоночника в грудопоясничном отделе может сопровождаться не только травмой позвонков на этом уровне, но и повреждением почек, селезенки, печени и других внутренних органов.
При осмотре пациента с позвоночно-спинномозговой травмой определяют отсутствие или слабость в конечностях, тип дыхания, участие межреберных мышц в дыхательных движениях, напряжение брюшной стенки. Так, диафрагмальный тип дыхания в сочетании с тетраплегией свидетельствуют о травме шейного отдела спинного мозга ниже IV сегмента. Пальпаторное исследование позвоночника позволяет выявить локализацию боли, крепитацию отломков, деформацию линии остистых отростков или увеличение расстоянии между ними. Запрещено определять патологическую подвижность позвонков методом пальпации, так как это может привести к дополнительным повреждениям не только нервной ткани, но также сосудов и других тканей и органов.
Цель проведения инструментальных методов обследования при позвоночно-спинномозговой травме — максимально быстро отличить сдавление спинного мозга, его магистральных сосудов и корешков от других видов повреждений, подлежащих консервативному лечению. Спинальный шок (арефлексия и атония парализованных мышц) в остром периоде травмы, а также невозможность самостоятельного опорожнения тазовых органов — показания к активному использованию инструментальных методов исследования для дифференциальной диагностики. Раннее их использование позволяет не только распознать сдавление спинного мозга, но также определить локализацию, характер, причину компрессии и особенности повреждения позвоночника. Диагностический алгоритм инструментальных исследований в остром периоде позвоночно-спинномозговой травмы следующий.
- Спондилография в передней и боковой проекциях.
- Спондилография в косой проекции (для исследования дугоотросчатых суставов и межпозвоночных отверстий) и через открытый рот (для диагностики атлантоаксиальных сегментов).
- КТ.
- Люмбальная пункция с ликвородинамическими пробами.
- Миелография восходящая и снисходящая.
- КТ-миелография.
- ССВП.
- Вертебральная ангиография.
Решение диагностических задач при позвоночно-спинномозговой травме не всегда требует проведения всех вышеперечисленных методов диагностики. На основании результатов инструментальных методов исследования и сопоставления их с клиническими признаками диагностируют сдавление спинного мозга, его магистральных сосудов и корешков спинномозговых нервов, при которых показано хирургическое лечение.
При оценке неврологического статуса при позвоночно-спинномозговой травме используют шкалу ASIA/ISCSCI — Международный стандарт неврологический и функциональный классификации повреждений спинного мозга. Данная унифицированная шкала позволяет количественно оценить функциональное состояние спинного мозга и степень неврологических нарушений. В качестве критериев состояния спинного мозга используют оценку мышечной силы, тактильной и болевой чувствительности, рефлекторной активности в аногенитальной зоне.
Лечение позвоночно-спинномозговой травмы
Необходима иммобилизация позвоночника, осторожная и быстрая транспортировка пациента с позвоночно-спинномозговой травмой в ближайший многопрофильный стационар, в котором есть специалисты и возможности для лечения спинальных больных, либо (предпочтительнее) в специализированное нейрохирургическое отделение. Пациенту в бессознательном состоянии на месте, где он обнаружен после ДТП, падения с высоты, избиения и иных инцидентов, результатом которых может стать позвоночно-спинномозговая травма, необходимо произвести иммобилизацию позвоночника. Такого пациента следует расценивать как больного с повреждением позвоночника, пока не будет доказано обратное.
Показания к экстренному хирургическому вмешательству при позвоночно-спинномозговой травме:
- появление и/или нарастание неврологической спинальной симптоматики (наличие «светлого промежутка»), что характерно для тех видов раннего сдавления, которые не сопровождаются спинальным шоком;
- блокада ликворных путей;
- деформация позвоночного канала рентгенонегативными (гематома, травматическая межпозвоночная грыжа, поврежденная желтая связка) или рентгенопозитивными (костные обломки, структуры вывихнутых позвонков или вследствие выражено угловой деформации) компрессирующими субстратами при наличии соответствующей спинальной симптоматики;
- изолированная гематомиелия, особенно в сочетании с блокадой ликворных путей;
- клинико-ангиографические признаки сдавления магистрального сосуда спинного мозга (показано неотложное оперативное вмешательство);
- гипералгические и паралитические формы корешков спинномозговых нервов;
- нестабильные повреждения позвоночных двигательных сегментов, представляющих угрозу для вторичного или прерывистого сдавления спинного мозга.
Противопоказания к хирургическому лечению позвоночно-спинномозговой травмы:
- травматический или геморрагический шок с нестабильной гемодинамикой;
- сопутствующие повреждения внутренних органов (внутреннее кровотечение, опасность развития перитонита, ушиб сердца с признаками сердечной недостаточности, множественные повреждения ребер с гемопневмотораксом и явлениями дыхательной недостаточности);
- тяжелая черепно-мозговая травма с нарушениями уровня сознания по шкале Глазго менее 9 баллов, при подозрении на внутричерепную гематому;
- тяжелые сопутствующие заболевания, сопровождающиеся анемией (менее 85 г/л), сердечно-сосудистой, печеночной и/или почечной недостаточности;
- жировая эмболия, тромбоэмболия легочной артерии, нефиксированные переломы конечностей.
Хирургическое лечение сдавления спинного мозга необходимо проводить в оптимально короткие сроки, так как на первые 6-8 часов приходится 70% всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому имеющиеся противопоказания к оперативному лечению нужно устранять активно и максимально короткие сроки в палате интенсивной терапии или реанимационном отделении. Базовая терапия включает в себя регуляцию функций дыхания и сердечно-сосудистой деятельности; коррекцию биохимических показателей гомеостаза, борьбу с отеком мозга; профилактику инфекционных осложнений, гиповолемии, гипопротеинемии; регуляцию функций тазовых органов путем установки приливно-отливной системы Монро или катетеризации мочевого пузыря не реже четырех раз в сутки; коррекцию нарушений микроциркуляции; нормализацию реологических параметров крови; введение ангиопротекторов, антигипоксантов и цитопротекторов.
При атлантоокципитальной дислокации пациентам показана ранняя репозиция методом краниоцервикальной тракции или одномоментное закрытое вправление рычаговым способом Рише-Гютера. После устранения атлантоокципитальной дислокации используют иммобилизацию торакокраниальной гипсовой повязкой, головодержателем. В случаях осложненных вывихов шейных позвонков в первые 4-6 часов (до развития отека мозга) показано одномоментное закрытое вправление вывиха по методу Рише-Гютера с последующей внешней фиксацией в течение двух месяцев. Если после позвоночно-спинномозговой травмы прошло более 6 часов и у пациента выявлен синдром полного нарушения рефлекторной деятельности мозга, показано открытое вправление вывиха задним доступом в сочетании с задним или передним спондилодезом.
При оскольчатых переломах тел шейных позвонков и их компрессионных переломах с углообразной деформации более 11 градусов показана передняя декомпрессия мозга путем удаления тел сломанных позвонков с замещением их костным трансплантатом, кейджем с костной крошкой или пористым титано-никелевым имплантатом в сочетании с титановой пластиной или без нее. При повреждении более двух соседних позвонков показана передняя или задняя стабилизация. При сдавлении спинного мозга сзади фрагментами сломанной дуги позвонка показана задняя декомпрессия. Если повреждение позвоночного сегмента нестабильное, декомпрессию сочетают с задним спондилодезом, предпочтительно транспедикулярной конструкцией.
Стабильные компрессионные переломы тел грудных позвонков типа A1 и А2 с кифотической деформацией более 25 градусов, приводящие к переднему сдавлению спинного мозга по типу его распластывания и натяжения на клинке, лечат одномоментной закрытой (бескровной) реклинацией в первые 4-6 часов после травмы или открытой реклинацией и декомпрессией мозга с междужковым спондилодезом стяжками либо иными конструкциями. Переломовывихи грудных позвонков в остром периоде легко репонировать и реклинировать, поэтому используют задний доступ в позвоночный канал для декомпрессии мозга. После ламинэктомии, наружной и внутренней декомпрессии мозга, локальной гипотермии производят транспедикулярный спондилодез, позволяющий дополнительно репонировать и реклинировать позвоночник.
Учитывая большие резервные пространства поясничного отдела позвоночного канала, декомпрессию корешков конского хвоста выполняют из заднего доступа. После удаления компрессирующих субстратов, репозиции и реклинации позвонков проводят транспедикулярный спондилодез и дополнительную коррекцию позвоночного столба. Через две-три недели можно выполнить передний спондилодез аутокостью, кейджем или пористым имплантатом.
При грубой деформации позвоночного канала крупными фрагментами тел поясничных позвонков можно использовать переднебоковой забрюшинный доступ для реконструкции передней стенки позвоночного канала и замещения удаленного тела позвонка костным трансплантатом (с фиксирующей пластиной или без нее), пористым титано-никелевым имплантатом или кейджем с костной крошкой.
В период реабилитации после перенесенной позвоночно-спинномозговой травмы лечением пациента занимаются неврологи, вертебрологи и реабилитологи. Для восстановления двигательной активности применяют ЛФК и механотерапию. Наиболее эффективно сочетание лечебной физкультуры с методами физиотерапии: рефлексотерапия, массаж, электронейростимуляция, электрофорез и другие.
Прогноз при позвоночно-спинномозговой травме
Комплексная диагностика и ранние декомпрессивно-стабилизирующие операции способствуют уменьшению осложнений и послеоперационной летальности, улучшению функционального исхода. Имплантируемые в позвоночник современные системы фиксации позволяют проводить раннюю активизацию пациентов, что помогает предотвратить появление пролежней и других нежелательными последствиями позвоночно-спинномозговой травмы.
Спинальная декомпрессия
Спинная декомпрессия, это процедура, обеспечивающая облегчение давления на корень нерва от выпуклого диска позвоночника, которое происходит по целому ряду причин (гипертрофия суставов и связок, изменение тела позвонка, наличие протрузии диска). Сжатие позвоночного канала может привести к давлению на нервные структуры, присутствующие в канале.
Какова цель спинальной декомпрессии?
Спинальная декомпрессия, это процедура, направленная на облегчение давления на спинномозговой канал. Есть два варианта лечения для разрешения давления в позвоночном канале: в случае небольшого ущемления используется консервативный метод, а в случае сильного ущемления, рекомендуется хирургическое вмешательство.
Какие шаги следует предпринять для помощи в подготовке к процедуре?
Пациенту необходимо сдать анализы крови и пройти рентгеновское обследование, а также побеседовать со специалистом, во избежание осложнений во время, и после операции.
Операция обычно проводится под общим наркозом, в некоторых случаях при местной анестезии, следовательно, необходимо придерживаться правил подготовки, необходимых для хирургических процедур под общей или местной анестезией. Операция проводится под рентгенологическим контролем.
Каким пациентам рекомендовано пройти данную процедуру?
Процедура является очень деликатной и имеет большое значение для поддержания здорового образа жизни, данный тип операции проводится пациентам, которым он необходим. Операция может быть противопоказана пожилым или ослабленным пациентам, пациентам с проблемами свертывания крови, и больным с тяжелой формой остеопороза.
Является спинальная декомпрессия болезненной или опасной?
Сама операция является очень деликатной, сопряжена с опасностью повреждения нервных волокон спинного мозга и его корешков. Как и при многих других оперативных вмешательствах, при хирургическом лечении спинальной патологии могут встречаться некоторые осложнения. У пожилых пациентов риск осложнений выше, чем у молодых. Риск осложнений также выше у пациентов с ожирением, сахарным диабетом, курильщиков и с сопутствующими заболеваниями. Так как, операция проводится под общим наркозом, могут быть осложнения после него (проблемы с дыханием, реакция на лекарство).
Каковы преимущества и недостатки спинальной декомпрессии?
Данная процедура стабилизирует позвоночник, сохраняя функцию позвоночно-двигательного сегмента. При необходимости выполнения данной операции необходимо сопоставить все её преимущества и недостатки. Этот тип операции используется, когда все другие виды консервативного лечения (препараты, остеопатия, ультразвук) не увенчались успехом. Среди потенциальных осложнений можно отметить: инфекции, кровотечения, повреждение нервных корешков, повреждение спинного мозга, осложнения анестезии, необходимость повторного оперативного вмешательства в будущем, неэффективность в устранении симптоматики, повреждение мозговых оболочек спинного мозга.
Как проводится спинальная декомпрессия?
Тип спинальной декомпрессии позвоночника зависит от расположения и степени ущемления нерва. Изолированное ущемление мягкими тканями или легкодоступными фрагментами диска убирается эндоскопическим способом. Другие формы ущемления нервов, особенно ущемление костистыми фасеточными суставами или пластинками дуги позвонка, обычно устраняются через небольшой надрез с прямой видимостью для хирурга. Если ущемление обширное, и требуется значительная резекция диска или кости, возможно имплантирование механического приспособления. В случае, если имеется лёгкое ущемление, используется более консервативный метод (физиотерапевтическое и медикаментозное лечение).
Послеоперационный период
После операции пациент остается в больнице в течение нескольких дней для наблюдения. В течение этого времени врач должен сделать дополнительные рентгеновские снимки, чтобы убедиться, что операция прошла успешно, и давление на нервы уменьшилось. Улучшение состояния может занять до трех месяцев. После выписки необходимо уделить несколько месяцев восстановлению сил. Необходимо внимательно контролировать состояние своего здоровья и отслеживать симптомы, которые могут указывать на возможные осложнения, такие как инфекции, тромбы, нестабильность при стоянии, онемение, паралич, трудности с мочеиспусканием или контролем мочевого пузыря и кишечника. На успешное лечение влияет восстановительная терапия. Она назначается для каждого пациента в отдельности, в зависимости от хирургической операции, возраста, самочувствия, функциональных требований, нарушений самочуствия и инвалидности у пациента, до вмешательства.
Компрессионная миелопатия
Компрессионная миелопатия - тяжелейшее осложнение заболеваний нервной системы, в основе которого лежит сдавление спинного мозга различными образованиями: костными осколками позвонков при травме, грыжей диска, опухолью, гематомой. Главными симптомами миелопатии являются утрата двигательной и чувствительной функции ниже места поражения. Кроме того, наблюдается нарушение работы внутренних органов. Для диагностики компрессионной миелопатии используются компьютерная томография, рентгенография, миелография. Лечение сдавления спинного мозга, главным образом, оперативное.
Под термином "компрессионная миелопатия" понимается повреждение вещества спинного мозга вследствие давления на него каким-либо образованием с развитием двигательных и чувствительных нарушений. Компрессионная миелопатия не является самостоятельным заболеванием, возникает как осложнение различных патологических процессов в позвоночном столбе или спинномозговых оболочках.
Основными факторами, которые приводят к повреждению нервных путей при сдавлении спинного мозга, являются: непосредственное разрушение его вещества патологическим фактором; пережатие крупных кровеносных сосудов, за счет которого нарушается питание нервной ткани и развивается некроз. Чем дольше длительность компрессии, тем более важную роль играет изменение интенсивности кровотока.
Причины компрессионной миелопатии
В зависимости от скорости развития сдавление спинного мозга может быть острым, подострым или хроническим. Острые компрессионные миелопатии развиваются при резком одномоментном сдавлении вещества мозга с повреждением его структур и ярко выраженными неврологическими симптомами. От момента воздействия повреждающего агента до появления клинических симптомов проходят минуты-часы. Причинами такого состояния могут быть: травмы позвоночника, кровоизлияние под оболочки спинного мозга. Острое сдавление также может представлять собой исход опухолевого процесса или эпидурального абсцесса.
Среди травм позвоночника, которые могут стать причиной синдрома острой компрессионной миелопатии, важное место занимают компрессионные переломы позвонков со смещением отломков. Они возникают при сильной осевой нагрузке на позвоночник, например, ударе головой об дно при нырянии в незнакомом месте. Другими повреждениями позвоночного столба являются вывихи, подвывихи, смещения позвонков относительно друг друга. Во всех этих случаях спинной мозг сдавливается костными отломками или зажимается в спинномозговом канале.
Кровоизлияние под оболочки спинного мозга может возникать при травмах спины, приеме препаратов, снижающих свертывающую активность крови (антикоагулянты, например, варфарин), как осложнение медицинских манипуляций (люмбальная пункция, эпидуральная анестезия). Спинной мозг располагается в костном канале, образованном из отверстий в теле позвонков, и окружен несколькими оболочками. Кровь из поврежденного сосуда, чаще всего это вена, изливается в пространство между костью и твердой оболочкой спинного мозга. Так как позвоночный канал достаточно узкий, а кровь не способна сжиматься, образовавшаяся гематома оттесняет спинной мозг и сдавливает его. Сдавление на протяжении от нескольких дней до 1—2 недель условно называется подострой компрессией. Она может возникнуть при разрыве межпозвоночной грыжи, бурном росте метастазов опухолей, образовании гнойного абсцесса.
Опухоль спинного мозга, образованная из его оболочек или новообразование тканей позвонка, долгое время могут не давать о себе знать. Однако в тот момент, когда нервная ткань перестает компенсировать повреждение, развивается синдром подострого сдавления тканей мозга. То же самое происходит при образовании гнойных абсцессов под твердой оболочкой (чаще всего возникает при туберкулезе и остеомиелите позвоночника). При увеличении гнойного затека до определенных размеров происходит сдавление спинного мозга. При остеохондрозе позвоночника компрессию могут оказывать фрагменты грыжи диска или выпячивание части фиброзного кольца, остеофиты (костные разрастания, образующиеся вокруг позвоночного канала и деформирующие его). Особенностью хронической компрессионной миелопатии является медленное нарастание симптомов (в течение многих лет) и способность спинного мозга долгое время компенсировать повреждения.
Также к постепенному сдавлению спинного мозга могут приводить медленно растущие опухоли оболочек и позвонков.
Симптомы компрессионной миелопатии
В неврологии при постановке диагноза обычно не указывают тип компрессионной миелопатии. Однако на практике принято разделять повреждение спинного мозга от сдавления на 3 типа: острое, подострое, хроническое. Клинические проявления компрессионной миелопатии напрямую зависят от типа сдавления, отдела спинного мозга (шейный, грудной, поясничный) и месторасположения очага повреждения по отношению к основным нервным путям.
Спинной мозг в функциональном отношении не является однородной структурой. В передней его части располагаются двигательные нейроны, отвечающие за движения скелетных мышц; в задней - чувствительные нервные клетки, а по бокам - центры, ответственные за работу внутренних органов. В зависимости от того, на какую часть спинного мозга преобладает давление повреждающего фактора, будут выражены те или иные клинические симптомы.
Острая, подострая и хроническая формы миелопатии отличаются скоростью развития симптомов заболевания и степенью выраженности утраченных функций. Самым тяжелым по своим проявлениям является острое сдавление спинного мозга. При нем происходит одномоментное выпадение как двигательной (развивается вялый паралич), так и чувствительной функции участков тела, расположенных ниже зоны повреждения, нарушается работа мочевого пузыря и прямой кишки. Это состояние называется спинальный шок. Через некоторое время вялый паралич переходит в спастический, появляются патологические рефлексы, судорожные сокращения мышц, возможно развитие стойкой тугоподвижности суставов (контрактур).
Компрессия в шейном отделе. Хроническая компрессионная миелопатия, как правило, начинается с тупых болей в мышцах шеи, затылка, верхней части груди, плеч и рук. В этих же областях появляются расстройства чувствительности в виде чувства ползания мурашек, онемения. Позже присоединяется мышечная слабость в руках, снижение тонуса, атрофия, могут наблюдаться подергивания отдельных мышечных волокон. Если участок сдавления располагается в первом и втором шейных сегментах, могут присоединяться признаки поражения лицевого нерва - нарушение чувствительности на лице. Возможно возникновение мозжечковых симптомов - неустойчивой походки, дрожания рук.
Сдавление в грудном отделе. Компрессии спинного мозга в этих отделах возникают относительно редко. Для них характерна слабость и повышение тонуса в ногах, а также нарушение чувствительности в области спины, груди, живота.
Компрессионная миелопатия в поясничном отделе. Для хронического сдавления спинного мозга в поясничном отделе характерны боли в мышцах ягодиц, бедра, голени, изменение чувствительности в этих же областях. С увеличением времени воздействия травмирующего фактора присоединяется слабость в мышцах, снижение их тонуса, уменьшение в размерах (атрофия). Постепенно развивается вялый периферический парез в одной или обеих ногах.
Диагностика компрессионной миелопатии
Золотым стандартом в диагностике компрессионной миелопатии является выполнение КТ и МРТ позвоночника. На снимках можно отчетливо увидеть не только причины, приведшие к сдавлению, но и состояние тканей мозга.
При невозможности произвести томографическое исследование, а также при подозрении на перелом позвоночника или вывих позвонков, используется рентгенография позвоночного столба в трех проекциях. По показаниям проводится люмбальная пункция с исследованием спинномозговой жидкости. Может быть использована миелография - особый рентгенологический метод, в основе которого лежит введение в субарахноидальное пространство контраста. После распределения красящего вещества производится серия снимков, которые позволяют определить на каком уровне произошло сдавление спинного мозга.
Лечение компрессионной миелопатии
Острая и подострая миелопатия требуют немедленного хирургического лечения. Целью его является удаление травмирующего спинной мозг агента в кратчайшие сроки, позволяющее снизить степень повреждения нервных путей. Также оперативное вмешательство необходимо при хроническом сдавлении спинного мозга опухолью вне зависимости от срока давности заболевания и величины новообразования.
При хронической компрессионной миелопатии, вызванной остеохондрозом, невролог может предложить двухэтапную схему лечения. Сначала проводится курс консервативной терапии, которая включает: противовоспалительные средства; витамины; препараты, восстанавливающие хрящевую ткань; физиопроцедуры; ЛФК; ношение ортопедических корсетов.
Если консервативные методики не оказывают эффекта или выявляется прогрессирующее нарастание симптомов сдавления спинного мозга, применяется хирургическое лечение. В зависимости от причины компрессионной миелопатии может быть проведена фасетэктомия, ламинэктомия, удаление позвоночной грыжи и костных разрастаний, замена диска на искусственный эндопротез, удаление гематомы и дренирование кисты спинного мозга, резекция клина Урбана и др.
Важную роль в восстановлении больных с компрессионной миелопатией играет регулярное санаторно-курортное лечение и ежегодные курсы реабилитации в специализированных медицинских учреждениях. Большое значение имеет ежедневная индивидуальная лечебная гимнастика, составленная врачом ЛФК.
Прогноз и профилактика
Несмотря на то, что острая компрессионная миелопатия - самая тяжелая по своим клиническим проявлениям форма патологии, при вовремя начатом лечении она является самой благоприятной по прогнозу. Причина этого в том, что при острой форме не успевают произойти глубокие изменения в мышцах и периферических нервах. Поэтому при устранении патологического фактора возможно быстрое восстановление проводимости по спинному мозгу и полное возвращение утраченных функций.
При хронических компрессионных миелопатиях в мышцах, нервах, а также в самом спинном мозге происходят необратимые деструктивные изменения - разрастание соединительной ткани, атрофия мышц. Поэтому даже при устранении сдавливающего фактора полностью восстановить двигательные и чувствительные функции невозможно.
С учетом статистики причин, приводящих к развитию сдавления спинного мозга, в основе профилактики этого серьезного осложнения на первом месте стоит правильная диагностика и лечение остеохондроза позвоночника и опухолевых заболеваний.
Читайте также:
- У кого высокий риск заболеть панкреатитом? Болезни поджелудочной железы
- Ангиосаркома мягких тканей
- Острые отравления. Общие принципы лечения острых отравлений.
- Гастроэнтерит,вызванный приемом препаратов, и гастроэнтерит, вызванный химическими агентами
- Невус с плоской периферией и возвышающимся центром коричневый
