Примеры рентгенограмм, МРТ пояснично-крестцового отдела позвоночника
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Как любом отделе позвоночника опухоли могут быть экстрадуральными, интрадуральными экстра- и интрамедуллярными. МРТ СПб позволяет выбирать место выполнения МРТ поясничного отдела позвоночника, мы рекомендуем Вам обследоваться у нас. Поясничный отдел позвоночника имеет некоторую специфику. Именно с ее учетом мы проводим МРТ в СПб в наших центрах.
Среди экстрадуральных опухолей на первом месте стоит метастатическое поражение. Стандартный протокол МРТ исследования позвоночника при подозрении на метастатическое поражение состоит из Т1-зависимых сагиттальных МРТ и Т2-зависимых МРТ с подавлением сигнала от жира. Литические метастазы замещая костный мозг выглядят гипоинтенсивными на Т1-зависимых МРТ позвоночника. На Т2-зависимых МРТ позвоночника они могут быть гипоинтенсивными, изоинтенсивными, если они склеротические, либо яркими, если они литические, особенно при подавлении сигнала от жира. Метастаз может диффузно поражать костный мозг позвонка или быть очаговым. На самой ранней стадии диффузного поражения при МРТ позвоночника заметно исчезновение сигнала от вертебробазилярной вены, процесс захватывает ножки дуг и задние структуры позвонка. Распространение на мягкие ткани вдоль позвоночника лучше видно на Т1-зависимых корональных МРТ, а сдавление спинного мозга на сагиттальных МРТ позвоночника. На последнем этапе желательны контрастированные Т1-зависимые МРТ в сагиттальной и поперечной плоскостях. Чуствительность МРТ позвоночника превышает 90%, что заметно превосходит радионуклидную диагностику. В плане отличия метастазов и доброкачественных заболеваний МРТ позвоночника не абсолютно надежна. Дифференциальная диагностика с гематологической патологией - плазмоцитомой, лимфомой и лейкозами практически невозможна и требует аспирационной биопсии. Реакцией костного мозга на МРТ позвоночника, напоминающей метастатическое поражение, сопровождаются доброкачественные переломы. Однако МРТ сигнал выраженно неоднородный, задние структуры и костный мозг в заднем отделе тела позвонка остаются интактными. Более надёжным в плане дифференциальной диагностики является использование диффузионное-взвешенных МРТ позвоночника. При доброкачественном переломе через 1 - 3 месяца сигнал возвращается к норме.
Метастазы в позвонки. Т2-зависимая МРТ.
Первичные опухоли позвонков встречаются гораздо реже метастатических.
Остеосаркома - злокачественная опухоль, составляет 20% от всех сарком и около половины всех костных опухолей. Позвоночник поражается очень редко. При МРТ образование гипоинтенсивное на Т1- и смешанное на Т2-зависимых томограммах, контрастирование хорошее.
Остеосаркома крестца. Сагиттальная Т1-зависимая МРТ с контрастированием.
Фибросаркома - редкая злокачественная опухоль. Встречается в возрасте от 30 до 60 лет, без половой предрасположенности. Позвоночник поражает исключительно редко. При МРТ отличается обширной костной деструкцией и параспинальным компонентом.
Фибросаркома крестца. Т1-зависимая МРТ.
Хордома - доброкачественная опухоль из остатков нотохорды. Может располагаться по средней линии в любом месте от ската до копчика. При МРТ сигнал от опухоли неоднородный, рост её инвазивный, опухоль чаще контрастируется, но встречаются случаи неконтрастирующейся хордомы.
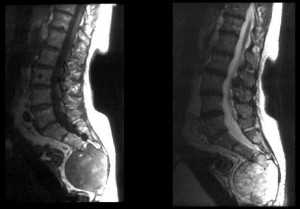
Хордома крестца. Сагиттальные Т1- и Т2-зависимые МРТ.
Множественная миелома (плазмоцитома, миеломная болезнь) - доброкачественная опухоль из плазматических клеток костного мозга. Критериями диагностики плазмоцитомы служат выявление в аспирате костного мозга не менее 10-15% плазматических клеток плюс очаги, выявляемые лучевыми методами, плюс моноклональные иммуноглобулины в моче (белки Бенс-Джонса и т.п.) и крови. Выживаемость при плазмоцитоме без лечения составляет до одного года, при лечении - 2-3 года. При МРТ признаки неспецифические - очаги высокого сигнала на Т2-зависимых и низкого на Т1-зависимых МРТ, контрастирование очагов хорошее.
Множественная миелома. Сагиттальная Т1-зависимая МРТ после контрастирования.
Эозинофильная гранулёма (гистиоцитоз X) - представляет собой один из доброкачественных вариантов гистиоцитоза из клеток Лангерганса. Встречается в возрасте от 2 до 30 лет, пик частоты приходится на возраст 5-10 лет. Соотношение полов М:Ж как 3:2. Опухоль типично локализуется в черепе, нижней челюсти, рёбрах, длинных трубчатых костях, костях таза, реже в позвонках. Обычно наблюдается самостоятельный регресс заболевания в течение 2 лет. Встречается компрессионный перелом тела позвонка. В стадии заживления вокруг очага может быть склероз. При МРТ признаки неспецифические - очаг гиперинтенсивный на Т2-зависимых МРТ и гипоинтенсивный на Т1-зависимых МРТ, контрастирование хорошее.
Интрадуральные экстрамедуллярные опухоли расположены в дуральном мешке внутри позвоночного канал, но за пределами спинного мозга. Такие опухоли обычно происходят из корешка конского хвоста (невриномы и нейрофибромы) или дурального мешка (менингиомы).
Невриномы (шванномы) и нейрофибромы составляют примерно половину экстрадуральных опухолей. Невриномы почти всегда одиночные, инкапсулированные, располагаются в любом отделе, но чуть чаще в поясничном или верхнем шейном. Множественные невриномы встречаются исключительно редко при нейрофиброматозе типа II . Нейрофибромы состоят из шванновских клеток и фибробластов, некоторые окружают задний корешок. Они почти всегда множественные и связаны с нейрофиброматозом типа I (болезнь Реклингхаузена). Рост по типу вид “песочных часов” не типичен для поясничной локализации.
На МРТ Т1-зависимого типа и невриномы, и нейрофибромы изо- или слегка гипоинтенсивны по отношению к спинному мозгу. Однако, встречаются случаи и повышенного сигнала за счет сокращения Т1 мукополисахаридами, связанными с водой. Протонная плотность повышена, а на Т2-зависимых МРТ они чаще неоднородные, могут быть очень яркие участки, где имеется высокое содержание воды, и сравнительно низкого сигнала, особенно в центре. Обе опухоли хорошо контрастируются. По форме невриномы округлые, границы ровные, четкие. При МРТ видно, что нейрофибромы вытянуты вдоль корешка. Размеры могут быть самыми различными.
Нейрофиброма. Сагиттальная Т1-зависимая МРТ с контрастированием.
Менингиомы составляют до экстрадуральных 40% опухолей, но только 3% - в поясничном отделе. Обычно менингиомы диагностируются в возрасте около 40-50 лет. Редко спинальные менингиомы встречаются у детей (3-6% от всех случаев менингиом) как проявление нейрофиброматоза II типа. При этом заболевании менингиомы могут быть множественные, что составляет около 2% от случаев менингиом. Происходят менингиомы из паутинной оболочки. Они инкапсулированы, имеют широкое основание, хорошо васкуляризированы, часто содержат кальцинаты и редко подвергаются кистозной дегенерации. У женщин встречаются в 4 раза чаще, чем у мужчин. Растут они очень медленно.
На Т1-зависимых МРТ менингиомы изоинтенсивны спинному мозгу. На Т2-зависимых МРТ фибробластные менингиомы, как правило, низкого сигнала, в то время как другие гистологические варианты обычно умеренно повышенного сигнала. Контрастирование при МРТ быстрое и равномерное , иногда охватывающее и прилегающую твердую мозговую оболочку (“дуральные хвосты”). По форме менингиомы на МРТ обычно полукруглые, с широким основанием, обращенным к оболочке. Четко очерчены. Рост по типу “песочных часов” нетипичен.
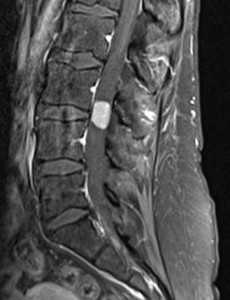
Менингиома. Т1-зависимая МРТ с контрастированием.
Интрадуральные экстрамедуллярные метастазы (дроп-метастазы, лептоменингеальный карциноматоз) происходят они из злокачественных опухолей ЦНС и распространяются вдоль мягкой мозговой оболочки с током ликвора. Чаще они наблюдаются в детском возрасте. Отдаленные лептоменингеальные метастазы из раковых узлов, меланом и лимфом, занесенные через кровоток или по лимфатическим путям, встречаются исключительно редко. Характерная локализация лептоменингеальных метастазов в поясничном отделе.
Иногда на Т1-зависимых МРТ удается увидеть узлы изоинтенсивные корешкам конского хвоста. На Т2-зависимых МРТ они часто сливаются с ликвором. Поэтому если у больного опухоль, известная частым метастазированием, надо обязательно выполнять МРТ с контрастированием. Вместе с тем, отсутствие метастазов по результатам МРТ должно быть дополнительно подтверждено многократным цитологическим анализом ликвора.
Эпендимомы экстрамедуллярной локализации растут из конуса и конечной нити. По гистологии относятся к миксопапиллярному типу. Составляют около 13% от всех спинальных эпендимом. Диагностируются в возрасте около 40 лет и чуть чаще у мужчин. Хотя относятся к градации 1, встречается диссеминация с током ликвора.
На Т1-зависимых МРТ эпендимомы изоинтенсивны спинному мозгу. На Т2-зависимых МРТ они гиперинтенсивны . Обычно хорошо и равномерно контрастируются при МРТ, хотя встречается и периферический тип усиления. Изредка встречается субарахноидальная диссеминация. Может наблюдаться высокое содержание белка в ликворе, что проявляется повышенным сигналом от него на Т1-зависимых МРТ. При этом корешков при МРТ не видно.
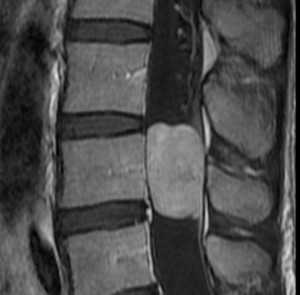
Миксопапиллярная эпендимома. Сагиттальная Т1-зависимаяМРТ после контрастирования.
Ганглионеврома (параганглиома) происходит из клеток автономной нервной системы. Частота составляет 1 случай на 100 тыс. населения. Это особый тип опухолей, который может локализоваться в любом месте, где есть подобные клетки. Спинальная ганглиневрома обычно имеет экстрадуральный тип роста, но изредка встречается и интрадуральный. Проявляется в возрасте 40 - 50 лет. Чуть чаще наблюдается у мужчин.
На Т1-зависимых МРТ опухоль изоинтенсивна спинному мозгу. На Т2-зависимых МРТ она гиперинтенсивна, причем может быть видна фиброзная капсула. Контрастное усиление при МРТ хорошее, но неравномерное. Так как интрадуральная параганглиома локализуется в области конского хвоста и конечной нити отличить ее от эпендимомы по МРТ признакам невозможно.
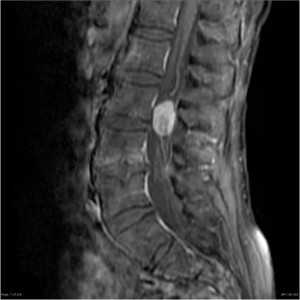
Ганглионеврома конского хвоста. Сагиттальная Т1-зависимая МРТ после контрастирования.
Интрамедуллярные опухоли располагаются непосредственно в спинном мозге. Поскольку спинной мозг обычно заканчивается на уровне первого поясничного позвонка, опухоли происходят из конского хвоста.
Эпендимома у взрослых локализуется в области конского хвоста и конечной нити, эти эпендимомы относятся к миксопапиллярному подтипу. Эпендимомы растут медленно по длиннику спинного мозга, вызывая со временем эрозию ножек и задних отрезков тел позвонков.
Также как и астроцитома, эпендимома гипоинтенсивна на Т1-зависимых МРТ и гиперинтенсивна на Т2-зависимых МРТ. После контрастирования на МРТ за счет капсулы виден как четко очерченный однородный узел.
Чем МРТ отличается от рентгена?
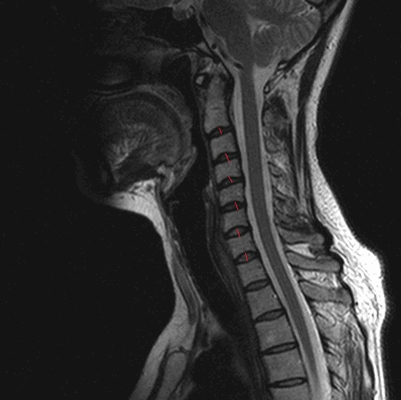
МРТ позвоночника в шейном отделе, оценка высоты дисков (указана красными линиями)
Среди всех заболеваний опорно-двигательного аппарата лидируют патологии позвоночного столба. Вариативность проявлений затрудняет диагностику. Чтобы правильно определить болезнь, врачам необходимо изучить структуру костей и мягких тканей позвоночника. Часто с указанной целью применяют визуализационные методы диагностики — рентгенографию и МР-сканирование. Однако исследования нельзя назвать взаимозаменяемыми. Что лучше, рентген или МРТ позвоночника, определяет врач, исходя из клинической ситуации и целей, поставленных перед диагностикой. По описанной выше причине нельзя проводить какое-либо исследование по собственной инициативе или самостоятельно заменять назначенную доктором процедуру.
Чем отличается МРТ от рентгена позвоночника?
Главное различие между методами заключается в сути воздействия на исследуемую область. Рентгенография основана на способности Х-лучей проходить сквозь ткани организма и задерживаться в местах с высокой плотностью. Описанным обусловлена хорошая информативность процедуры в отношении состояния костных элементов позвоночника.
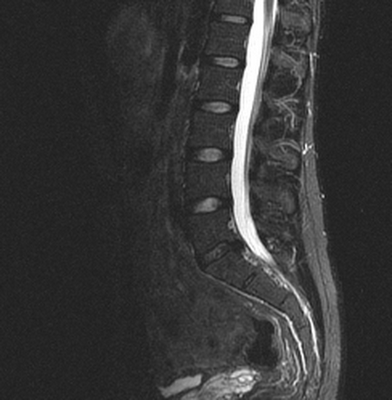
Грыжа диска между телами 4 и 5 поясничных позвонков на МРТ
МР-сканирование основано на воздействии магнитного поля. Последнее изменяет поведение атомов водорода в структуре молекул воды, которая в том или ином количестве присутствует во всех тканях. Аппарат улавливает импульсы и на основании силы последних выстраивает картинку (называемую снимком или срезом).
Основной областью применения рентгенографии является диагностика патологий позвонков. Рентген чаще используют как экспресс-метод для выявления травм и связанных с ними патологических изменений при недоступности других методов. МРТ хорошо отражает состояние мягких тканей (межпозвонковых дисков, спинного мозга, сосудов, мышц, нервов, связок).
Рентген обычно назначают в качестве рутинного метода диагностики ряда заболеваний и при выполнении некоторых хирургических манипуляций. Показаниями для проведения процедуры являются:
- повреждения спины;
- болезнь Бехтерева (если нет иных способов визуализации);
- предоперационная разметка при вмешательствах по поводу грыж дисков;
- опухоли костной ткани позвоночника при недоступности КТ или МРТ;
- контроль постановки транспедикулярных винтов;
- рентгеноскопия показана при проведении люмбальной пункции на фоне заболеваний позвоночника.
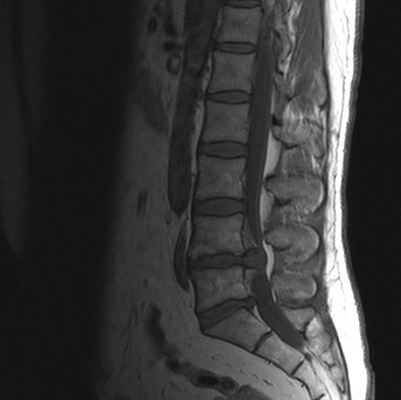
Гигантская грыжа поясничного отдела позвоночника на МРТ
МРТ активно используют для уточнения природы заболевания, обнаружения изменений в позвоночном канале. Метод позволяет выявить опухоли, грыжи дисков, образование секвестров, компрессию спинного мозга или нервных корешков. Показаниями для проведения МР-сканирования являются:
- остеохондроз позвоночника;
- подозрения на поражения спинного мозга, оболочек и корешков последнего;
- воспалительные изменения;
- врожденные аномалии развития структур позвоночника;
- опухолевые заболевания;
- миелоишемия;
- травмы межпозвонковых суставов, связочного аппарата и нервных структур.
Отличием между процедурами являются особенности их проведения. Рентген можно сделать в любой клинике. Это экономичный и быстрый способ диагностики. Снимки делают обычно в двух проекциях (при необходимости и в других).
МРТ требует специализированного дорогостоящего оборудования, которое есть не во всех медучреждениях. Сканирование занимает около получаса, на протяжении которого пациент неподвижно лежит в туннеле томографа.
Что лучше, рентген или томография позвоночника, нельзя ответить однозначно. У каждого метода есть свои плюсы и минусы.
- низкая цена;
- установки для проведения есть в каждой клинике;
- занимает мало времени;
- часто применяют в экстренных ситуациях из-за доступности и быстроты выполнения;
- исследование информативно относительно состояния костей.
- точные результаты;
- показывает мягкие ткани, нервные структуры и кости;
- можно повысить информативность использованием контрастирования;
- не требует подготовки;
- метод безопасен (разрешен детям с месячного возраста и беременным со второго триместра).
- сравнительно небольшая информативность;
- ограничения по кратности и частоте проведения;
- лучевая нагрузка;
- не показывает мышцы, связки, сосуды, нервы и т.п.
- высокая цена;
- оборудование есть не во всех медицинских центрах;
- занимает много времени;
- во ходе процедуры нужно лежать неподвижно в замкнутом пространстве;
- есть ограничения по весу пациента.
Что точнее: МРТ или рентген позвоночника?
Четкость и подробность изображений, полученных при МР-сканировании, считают одним из главных преимуществ исследования.
Рентген дает снимок, выполненный только в 2 направлениях (в прямой и боковой проекциях). Но при необходимости могут использоваться специальные укладки. МР-томограф делает множество послойных снимков в трех плоскостях, расположенных перпендикулярно по отношению друг к другу.
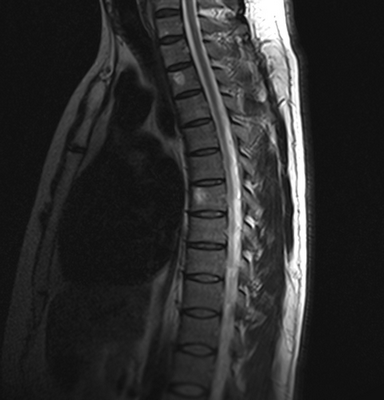
Множественные (2) гемангиомы на МРТ грудного отдела позвоночника
Результатом рентгенографии являются снимки конкретного отдела позвоночника. На них врач изучает структуру костной ткани и позвонков в целом. Увеличить детализацию снимка возможности нет. На фотографиях отдельные тени накладываются друг на друга.
При получении результатов МРТ рентгенолог имеет доступ к изображениям любого отрезка исследуемой области. Можно рассмотреть каждую связку или спинномозговой корешок, в том числе в разрезе. Цифровые технологии упрощают работу со снимками для врача. При необходимости доктор может изучить один и тот же отрезок с разных ракурсов, увеличить или уменьшить картинку.
При наличии специального программного обеспечения для МРТ и клинической необходимости можно получить трехмерное изображение (в 3D) позвоночника и оценить структуру последнего комплексно. Рентген такой возможности не предоставляет.
Информативность МРТ расширяет применение контрастных веществ. С помощью индикатора можно более подробно изучить особенности кровообращения, состояние сосудов, воспалительные изменения в тканях.
Таким образом, МР-сканирование является более точной процедурой. Его можно пройти в нашем ДЦ «Магнит» в любое время суток. Однако: что лучше в конкретном случае, МРТ или рентген — может решить только врач.
Что вреднее: МРТ или рентген позвоночника?
Рентгенография сопровождается лучевой нагрузкой на организм. Последняя может спровоцировать повреждение клеток, запустить патологические изменения в тканях. Указанное обстоятельство ограничивает возможность проведения повторных исследований до 2 раз в год. Рентген противопоказан маленьким детям и беременным женщинам.
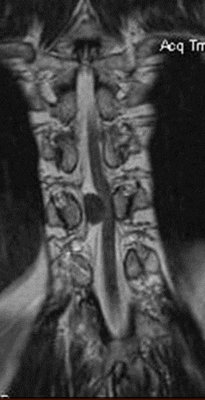
Опухоль (предположительно менингиома) на МРТ шейного отдела позвоночника
МРТ не несет вреда организму. Магнитное поле не меняют работу клеток и не может спровоцировать гибель последних. Сканирование назначают и проводят столько раз, сколько требует наблюдение за состоянием больного. С помощью МРТ врачи могут отследить динамику развития заболевания, оценить результаты лечения или проконтролировать исход хирургического вмешательства. При острой необходимости исследование проводят беременным женщинам и маленьким детям. Однако для томографии есть противопоказания:
- наличие в теле металлических имплантов;
- присутствие в организме кардиостимулятора;
- установленная инсулиновая помпа;
- стенты или кровоостанавливающие клипсы.
В перечисленных случаях сканирование может быть небезопасно для больного, поэтому лучевые методы предпочтительны. Что лучше, рентген или МРТ позвоночника — скажет лечащий врач.
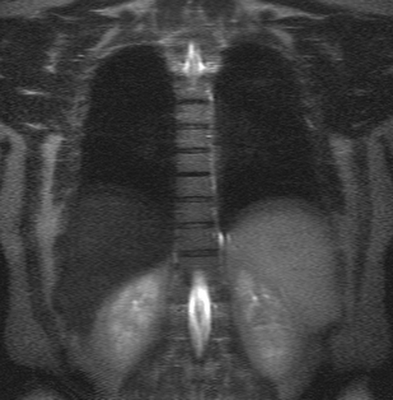
Грудной отдел позвоночника на МРТ в коронарной проекции
Можно ли делать МРТ после рентгена позвоночника?
Иногда диагностика заболевания затруднительна. На начальных этапах обследования часто проводят рентгенографию, но ее результатов оказывается недостаточно, чтобы выявить патологию или подобрать лечение. МРТ может быть назначена после рентгена с целью:
- сбора более подробных сведений;
- уточнения характера, локализации и объема патологических изменений в тканях;
- планирования операции;
- изучения влияния костной патологии на окружающие ткани и нервные структуры.
Поскольку МР-сканирование не несет лучевой нагрузки, исследование можно делать сразу после рентгена.
Расшифровка МРТ позвоночника
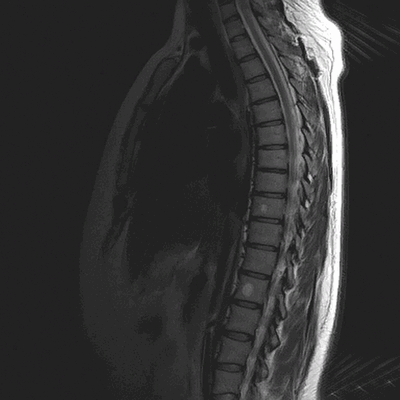
Гемангиомы на магнитно-резонансной томографии грудного отдела позвоночника (сагиттальная проекция, Т2 взвешенная последовательность)
МРТ позвоночника - высокоинформативный метод диагностики, использующий для построения детальных изображений структур области интереса свойства магнитного поля, радиоволны и компьютерную обработку. По показаниям исследование выполняют с контрастным усилением: в вену вводят препарат, содержащий хелаты гадолиния.
После прохождения МР-сканирования в большинстве медицинских центров на руки пациенту выдают заключение и электронный носитель (диск или флеш-карту) с записью результатов процедуры. Фотографии, наиболее наглядно демонстрирующие патологический процесс, за отдельную плату можно распечатать на пленку.
Диск содержит несколько сотен послойных срезов. Самостоятельно расшифровать результаты магнитно-резонансного сканирования нельзя, но общее представление о структурах позвоночного столба получить можно. Не стоит делать преждевременных выводов: окончательный диагноз - прерогатива лечащего врача.
Как выглядит фото-снимок МРТ позвоночника
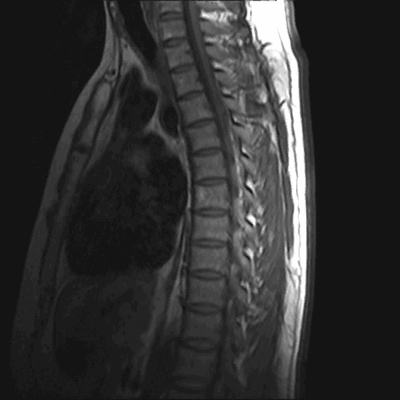
МРТ грудного отдела позвоночника (сагиттальная проекция, Т1 ВИ)
Магнитно-резонансные томограммы отображают внутренние структуры зоны интереса в трех плоскостях. Каждый снимок представляет собой один срез, на распечатанном фото МРТ их несколько.
В норме позвонки гладкие, повреждения отсутствуют. Фиброзно-хрящевые диски, выполняющие роль амортизаторов, не выпячиваются, имеют стандартную высоту, без признаков дегенерации. Спинной мозг выглядит на фото как белый шнур без видимых перекосов и других изменений.
Позвоночный столб включает: шейный, грудной, поясничный, крестцовый отделы и копчик. Патологический процесс может развиваться в любой области или вызвать тотальное поражение.
МРТ позвоночника проводят для постановки диагноза, в рамках динамического наблюдения за болезнью, в качестве предоперационной оценки анатомических особенностей и пр. Магнитно-резонансное исследование имеет преимущества по сравнению с КТ при выявлении изменений в мягкотканных структурах: связках, синовии (внутренней выстилке суставной оболочки), хрящах, нервных стволах, мышцах.
МРТ позвоночного столба: грыжа диска L4-L5 (сагиттальная плоскость, Т2 ВИ)
При патологических процессах снимки могут демонстрировать:
- искривления позвоночного столба - сколиоз, лордоз, кифоз;
- злокачественные и доброкачественные новообразования (для верификации опухоли выполняют биопсию);
- метастазирование в позвонки;
- кистозные полости;
- смещения и переломы позвонков, растяжения связок, отдаленные последствия травмы;
- протрузии, дегенеративные изменения (спондилодисцит, остеохондроз и др.), грыжи, признаки вовлечения в патологический процесс спинномозговых корешков;
- поражение замыкательных пластинок;
- миелоишемию;
- участки сужения позвоночного канала, компрессию или повреждение спинного мозга и пр.
Магнитно-резонансное сканирование пояснично-крестцового отдела позвоночника: множественные гемангиомы (сагиттальная плоскость, Т1 ВИ)
Расшифровка результатов МРТ включает оценку:
- очагов с патологическим МР-сигналом (на участках субхондрального склерозирования, при пролапсах дисков, сужении межпозвонковых отверстий, поражении нервных корешков, в области отека, воспаления и др.);
- плотности задней продольной связки;
- конфигурации тел визуализируемых позвонков:- высота, структура, поверхность (отсутствие остеофитов - костных разрастаний, грыж Шморля), состояние опорных площадок и пр.;
- дурального мешка (защитной оболочки спинного мозга);
- оси позвоночника на исследуемом уровне;
МРТ: межпозвонковая грыжа диска L4-5 (аксиальная проекция, Т2 ВИ)
- размеров спинномозгового канала;
- щелей дугоотросчатых суставов;
- структуры, контуров, диаметра спинного мозга;
- состояния паравертебральных мягких тканей, связочного аппарата;
- кровоснабжения спинного мозга и пр.
При расшифровке результатов МРТ позвоночника в поле зрения могут попасть изменения в соседних органах, врач обязательно отразит данную информацию в протоколе исследования.
Какой программой открыть МРТ снимки?
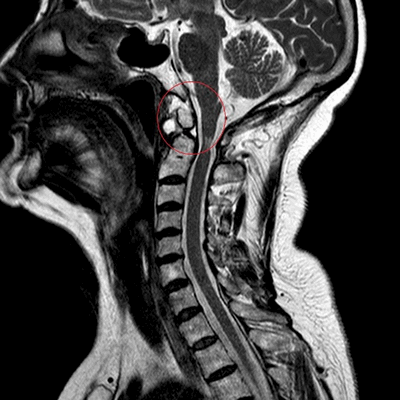
МРТ: перелом зубовидного отростка второго шейного позвонка (сагиттальная плоскость, Т2 ВИ)
Чтобы открыть МР-снимки, понадобится специальная программа (DICOM Viewer, RadiAnt и пр.), скачать которые можно в интернете. Иногда на электронном носителе есть файл для установки приложения: запустите его, следуя инструкции.
Необходимо вставить CD в дисковод или карту памяти в соответствующий слот компьютера. С последней может возникнуть проблема из-за отсутствия подходящего разъема, в такой ситуации потребуются дополнительные комплектующие - картридер и USB-провод.
После подключения электронного носителя нужно подождать некоторое время - операционная система должна обнаружить диск или карту и установить драйвер. На экране возникнет программа автозапуска, в которой следует открыть папку для просмотра файлов. Если этого не произошло, зайдите в меню “Пуск”, выберите “Мой компьютер”, после появления окна найдите “Устройства со съемными носителями” и щелкните по нему левой клавишей мышки.
Посмотреть фото МР-процедуры можно в виде отдельных изображений или серии кадров.
Как читать результаты МРТ позвоночника?
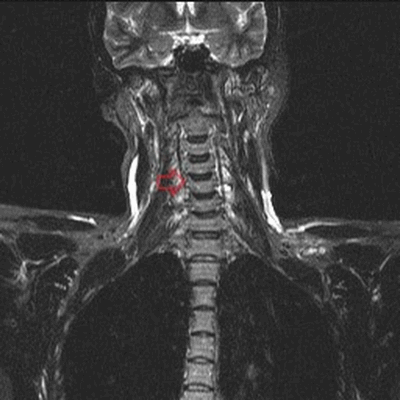
МРТ шейного отдела позвоночника: полулунные отростки (стрелка) в коронарной плоскости (Т2, STIR)
Выявить болезнь на ранней стадии - задача сложная даже для врача, но МРТ остается лучшим диагностическим инструментом для обнаружения мельчайших изменений в структуре позвоночника. Выпячивание диска на 1 мм свидетельствует о начавшемся патологическом процессе - протрузии. Если по мере прогрессирования заболевания нарушается целостность фиброзного кольца, говорят о грыже.
Дистрофические изменения, снижение высоты тел позвонков диагностируют преимущественно у возрастных пациентов, страдающих остеохондрозом. Малоподвижный образ жизни, чрезмерные физические нагрузки, ожирение, врожденные аномалии - основные предпосылки развития заболеваний опорного аппарата. Во время МР-сканирования позвоночного столба обследуют шейный, грудной, пояснично-крестцовый отделы. Врач определяет зону интереса на основании клинической картины.
Шейный и поясничный отделы у человека максимально подвижны, поэтому большинство патологических процессов локализуется в данных областях. МР-снимок визуализирует позвоночник в трех плоскостях: аксиальной, коронарной (фронтальной) и сагиттальной. Одна из них, в зависимости от характера подозреваемой патологии, основная, две другие - уточняющие. Возможность разносторонней оценки множества срезов толщиной от 1 мм позволяет выявить болезнь на стадии формирования. Если при расшифровке результатов МРТ позвоночника нет пороков развития, суставы и диски расположены на своем анатомическом месте, имеют нормальную структуру без костных разрастаний, нарушение кровоснабжения спинного мозга отсутствует - все в порядке.
МРТ поясничного отдела позвоночника что показывает
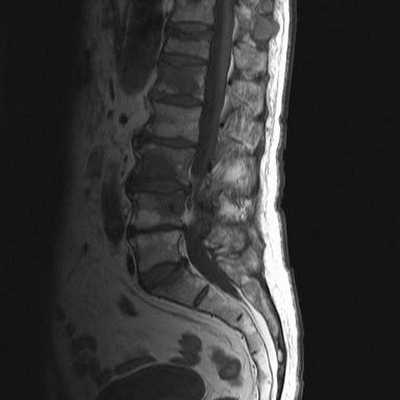
Снимок МРТ поясничного отдела позвоночника в сагиттальной проекции при остеохондрозе
МРТ поясничной области - современный метод диагностики патологических процессов, ограничивающих функциональность нижних отделов позвоночника. Магнитно-резонансная томография проходит без хирургических манипуляций, процедура безболезненна и безопасна для пациента. Метод визуализирует расположение костных элементов, хрящей, состояние мягких тканей, невральных структур и кровеносных сосудов.
В основе исследования лежит использование магнитного поля, которое влияет на размещение диполей воды в клетках организма. Молекулы Н2О меняют свое положение, интенсивность сигнала напрямую зависит от насыщенности тканей жидкостью. Специальные датчики считывают информацию, сложная компьютерная программа обрабатывает данные, преобразуя их в серию послойных изображений изучаемой зоны.
Наиболее информативно МРТ в отношении рыхлых структур: нервных и мышечных волокон, клетчатки, связочного аппарата и сосудистой системы поясничного отдела позвоночника. В результате сканирования врач получает фотографии исследуемой области, сделанные в трех проекциях на заданной глубине. Толщина шага при МРТ составляет от 1 мм.
МРТ при болях в пояснице
Боли в поясничном отделе позвоночника ограничивают двигательную активность, снижают работоспособность, ухудшают качество жизни. При радикулите пациенты жалуются на резь, ломоту, жжение в области спины с иррадиацией в пах, колено, голень, пятку. Боли могут носить хронический и острый характер. Дискомфорт усиливаться при нагрузке, сгибании и разгибании позвоночника, поворотах туловища, в положении сидя.
Травматические поражения нижних отделов спины, грыжи, смещение позвонков, резкое перенапряжение поясницы сопровождаются острым болевым синдромом (люмбаго), который пациенты характеризуют как прострел. Чаще возникает на фоне повышенной нагрузки, приступ сопровождается спазмом мускулатуры, ограничением подвижности.
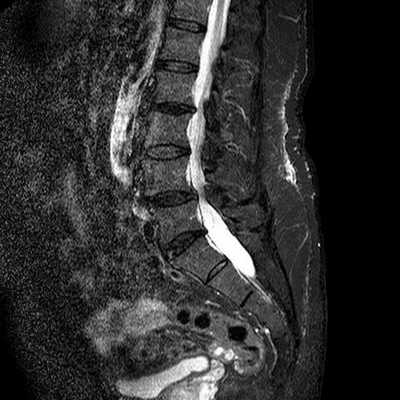
Стеноз позвоночного канала поясничного отдела на снимке МРТ
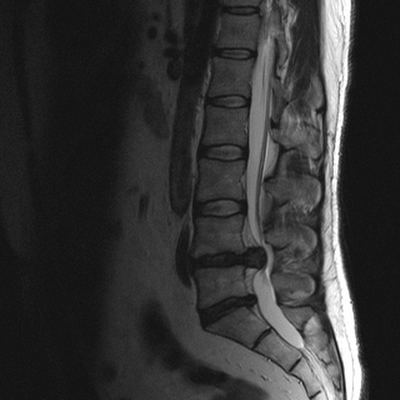
Для эффективного лечения болевого синдрома в области нижних отделов спины необходимо установить природу данного явления и уточнить локализацию патологического очага. Чаще в подобной ситуации лечащий врач рекомендует сделать МРТ пояснично-крестцового отдела, что показывает состояние морфологических элементов позвоночника и окружающих структур.
На снимках, полученных в результате магнитно-резонансной томографии, видны травматические повреждения спинного мозга при нарушении целостности тел позвонков, хрящей. Определяются разрывы и растяжения мышечной ткани, связочного аппарата. При компрессионных травмах МРТ визуализирует состояние церебральных структур, выявляет участки сдавливания нервных корешков.
Сканирование покажет локализацию и размеры новообразования, его взаимодействие с окружающими тканями. При наличии воспалительных и деструктивно-дистрофических процессов, которые послужили причиной болевого синдрома, МРТ помогает определить степень поражения тканей и точное расположение очага.
Томограммы отражают особенности кровоснабжения поясничной области, визуализирует сосудистые патологии и последствия нарушения функциональности вен и артерий спины.
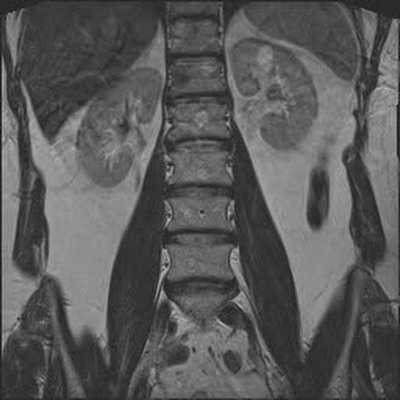
Гемангиомы на снимке МРТ поясничного отдела позвоночника в коронарной проекции
Показания и противопоказания для МРТ пояснично-крестцового отдела позвоночника
МРТ пояснично-крестцового отдела назначают в тех случаях, когда другие виды исследования не дают четкой картины. Дифференциальная диагностика некоторых заболеваний позвоночника требует детальной визуализации его морфологических элементов и мягкотканных структур. Контрастная МРТ поясничного отдела делается как для уточнения состояния кровеносной системы, так и с целью определения размера и локализации новообразований и воспалительных процессов.
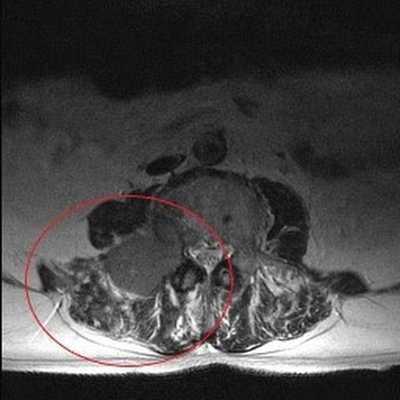
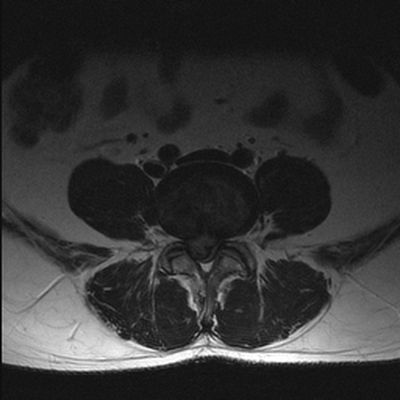
Опухолевое образование (обведено красной линией) на снимке МРТ поясничного отдела в аксиальной проекции
Показаниями к проведению магнитно-резонансной томографии служат следующие заболевания:
- протрузии межпозвонковых дисков и другие проявления остеохондроза позвоночного столба;
- травмы нижних отделов спины;
- грыжи Шморля;
- остеомиелит;
- спондилодисцит;
- рассеянный склероз;
- спондилоартроз;
- пояснично-крестцовый радикулит;
- стеноз спинномозгового канала;
- сосудистые патологии;
- спондилез;
- патологии развития поясничного отдела и пр.
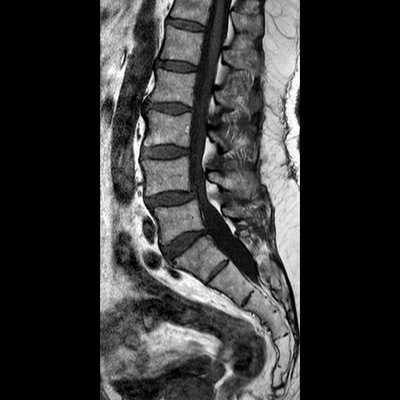
Стеноз позвоночного канала поясничного отдела на снимке МРТ (Т1 взвешенное изображение)
Признаками развития заболевания служат характерные симптомы, которые являются поводом для исследования позвоночника:
- люмбаго (прострел в спине);
- длительные боли в пояснице с иннервацией в ногу;
- ограничение подвижности нижних отделов спины;
- усиление боли в положении сидя и при нагрузках;
- нарушение иннервации нижних конечностей, парестезии;
- скованность движений по утрам;
- нарушения дефекации, мочеиспускания, эректильная дисфункция;
- ограничение подвижности нижних конечностей.
Окончательный диагноз врач ставит после того, как проходит процедура МРТ позвоночника, которая позволяет уточнить характер патологического процесса.
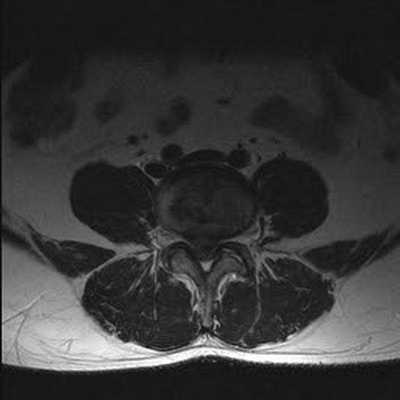
Грыжа межпозвонкового диска и абсолютный стеноз спинномозгового канала на снимке МРТ поясничного отдела, Т2 взвешенное изображение
Магнитно-резонансную томографию используют во время подготовки к хирургическому вмешательству и в послеоперационном периоде. Сканирование помогает определить локализацию и размеры очага и контролировать процессы восстановления.
Индукционное поле, применяемое при МРТ, не оказывает негативного воздействия на здоровье человека. Ограничения к использованию магнитно-резонансной томографии связаны с физическими свойствами данного явления и с применением контрастного усиления для повышения информативности исследования.
Абсолютным противопоказаниям к назначению нативного МРТ поясничного отдела является:
- наличие у пациента татуировок, выполненных ферромагнитными красками;
- присутствие в теле больного металлических штифтов, протезов, спиц и пр.;
- наличие вживленных кардиостимуляторов и других электромагнитных устройств.
Беременным женщинам МРТ позвоночника проводят после 13 недели. В первом триместре наблюдается интенсивное развитие эмбриона, происходит формирование органов и систем, поэтому будущим мамам рекомендуют избегать внешнего воздействия на организм.
Противопоказанием к применению в процессе МРТ поясницы контрастного усиления является:
- беременность вне зависимости от срока;
- декомпенсированные заболевания печени и почек, сопровождающиеся грубой недостаточностью данных органов;
- аллергия на дополнительные компоненты контрастного раствора;
- детский возраст до 12 лет (при сканировании вне стационара).
Относительным ограничением к назначению МРТ служит клаустрофобия: пациент может испытывать дискомфорт от продолжительного пребывания в замкнутом пространстве трубы томографа.
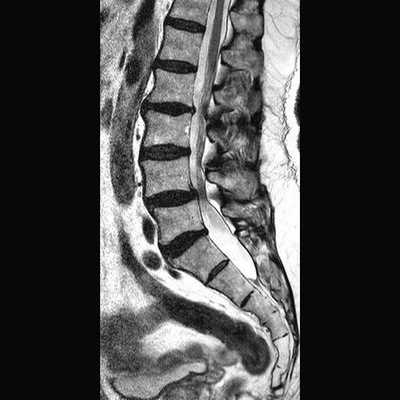
Антелистез поясничных позвонков, стеноз спинномозгового канала на снимке МРТ
Не проводят МРТ спины больным с массой тела свыше 120 кг и объемами более 150 см.
Как делают МРТ поясничного отдела?
Для прохождения МРТ позвоночника пациенту необходимо подготовиться: предупредить врача об имеющихся заболеваниях и противопоказаниях к исследованию, перед сканированием снять украшения, металлические аксессуары, пирсинг.
Больной занимает горизонтальное положение лицом вверх на передвижном столе томографа. Его тело фиксируют удерживающими устройствами, для защиты от шума работающего аппарата используют наушники. Стол закатывают в широкую кольцевую часть устройства, которая представляет собой трубу, где закреплены генератор магнитного поля и датчики, считывающие отклик изучаемых тканей.
По мере того, как делают МРТ позвоночника, томограф обеспечивает сканирование заданной области в аксиальной, сагиттальной и коронарной проекциях. На основании полученных фото врач, при необходимости, реконструирует 3D-модель пояснично-крестцового отдела.
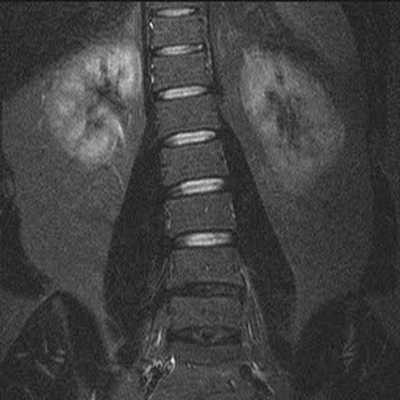
Сколиоз на снимке МРТ поясничного отдела в коронарной проекции (режим STIR)
Для повышения информативности томографию позвоночника делают с контрастным усилением. После нескольких нативных снимков сканирование останавливают, пациенту внутривенно, с помощью шприца или катетера, вводят раствор гадолиния. Препарат заполняет сосудистое русло в зоне интереса, затем проникает в ткани и обеспечивает визуализацию патологических изменений исследуемых структур. Сканирование продолжают, фиксируя на снимках особенности диффузии хелатов (растворимых солей) гадолиния.
Во время МРТ врач-рентгенолог и техники находятся за перегородкой, для связи с пациентом используют переговорное устройство. В руке обследуемый держит специальную кнопку, нажатие которой служит сигналом для медицинского персонала. При негативных ощущениях сканирование можно остановить.
Гемангиомы на снимке МРТ поясничного отдела позвоночника (STIR)
Сколько длится МРТ поясничного отдела?
Пациенту следует приходить на МРТ поясничного отдела за 10-15 минут до назначенного срока, это время потребуется на подготовку и выполнение рекомендаций врача. Сканирование занимает 20-30 минут, при контрастном усилении продолжительность процедуры увеличивается до 35-45 минут. Пациенту следует перед исследованием переодеться в удобный комплект, занять комфортное положение на столе томографа. В течение всего сканирования больному необходимо сохранять неподвижность.
Подготовка результатов занимает до 60 минут, при необходимости получения второго мнения время ожидания увеличивается до 2 часов. На руки больному выдают CD-диск с фотографиями и заключение врача.
Расшифровка МРТ пояснично-крестцового отдела
МРТ пояснично-крестцового отдела проводят как при первичном обращении пациента, так и для уточнения уже имеющегося диагноза. Врач описывает состояние морфологических элементов позвоночника и мягкотканных структур, оценивая их функциональность и соответствие нормальным показателям.
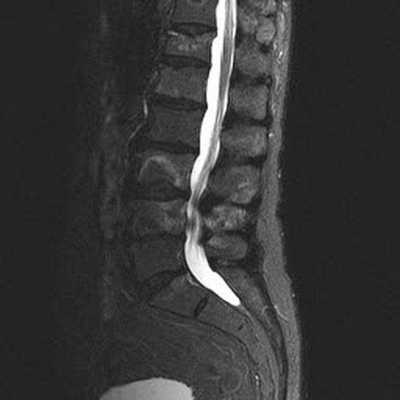
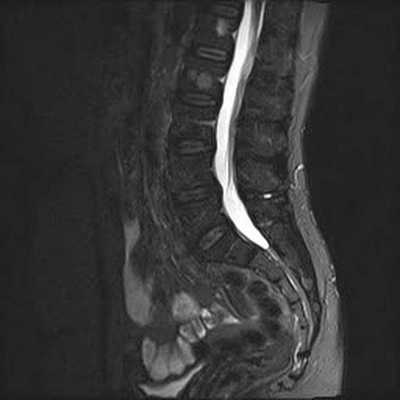
Снимок МРТ пояснично-крестцового отдела позвоночника в сагиттальной проекции (режим STIR)
Что входит в зону исследования при МРТ поясницы
Послойные фотографии позволяют детально изучить особенности строения пояснично-крестцового отдела позвоночника. Трехмерное изображение визуализирует взаимное расположение анатомических структур данной области. Анализируя полученные снимки, врач отмечает в протоколе исследования следующие параметры:
- размеры, форму позвонков;
- просвет и диаметр спинномозгового канала, локализацию стенозов и ликворных блоков;
- высоту и плотность межпозвонковых дисков, грыжевые выпячивания, их локализацию, направление, размеры;
- состояние связок поясничного отдела, наличие разрывов и других повреждений;
- выраженность сигнала от костного мозга;
- патологические изгибы нижнего отдела позвоночника;
- выраженность физиологического поясничного лордоза;
- состояние спинного мозга, оболочек и нервных корешков;
- функциональность сосудистой системы;
- расположение, размеры, характер новообразований;
- состояние фасеточных суставов L1-L5 позвонков;
- признаки врожденных и приобретенных патологий;
- состояние мягких тканей нижнего отдела спины.
При выявлении патологических изменений специалист указывает точную локализацию и размеры очага, характер наблюдаемого процесса, возможное негативное влияние на окружающие ткани.
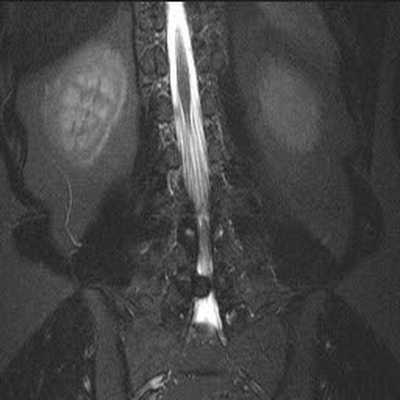
Грыжа L4-L5 межпозвонкового диска на снимке МРТ в коронарной проекции
В случае переломов тел позвонков поясничного и крестцового отдела МРТ показывает степень повреждения спинного мозга и невральных структур.
Грыжа на МРТ снимке поясничного отдела
Протрузии и, как следствие, грыжи межпозвонковых дисков - это дегенеративно-дистрофические процессы, для которых характерно смещение хрящевого элемента, уменьшение просвета суставной щели, возможное повреждение фиброзного кольца, защемление нервных корешков. Заболевание сопровождается стойким болевым синдромом, ограничением подвижности нижних отделов спины и конечностей.
В диагностике грыж межпозвонковых дисков магнитно-резонансная томография является приоритетным методом диагностики. Данный вид инструментального обследования позволяет увидеть выпячивание хрящевого элемента, направление и размер деформации, уменьшение просвета корешковых каналов. МРТ поясничного и крестцового отделов позвоночника показывает снижение гидратации диска, что является характерным начальным признаком названного заболевания.
При выявлении грыжи диска врач указывает в протоколе исследования точную локализацию процесса, ориентируясь по названиям расположенных рядом позвонков. Обязательным является определение размеров и направления выпячивания, данная информация помогает выбрать результативный метод лечения заболевания.
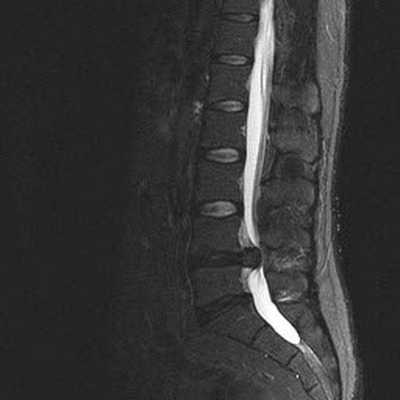
Снижение высоты диска, секвестрированная грыжа в области тел L4-L5 и абсолютный стеноз спинномозгового канала на МРТ снимке поясничного отдела позвоночника в сагиттальной проекции
Что можно есть после МРТ поясничного отдела позвоночника?
МРТ не влияет на работу желудочно-кишечного тракта, после процедуры нет ограничений в отношении рациона больного.
Исключение составляет магнитно-резонансная томография с контрастным усилением. Раствор гадолиния выводится из организма с мочой и калом, процесс занимает 1-2 дня. В течение обозначенного времени возрастает нагрузка на печень и почки. Данный факт обуславливает, что можно есть после МРТ позвоночника.
Из рациона желательно исключить жареную, жирную пищу, алкогольные напитки, кондитерские изделия. Пациентам показаны легкие, быстро усваиваемые блюда, гарниры из круп, кисломолочные продукты, обильное питье (чистая вода без газа).
МРТ или КТ поясничного отдела?
Выбор метода исследования поясничного отдела зависит от характера заболевания и наличия у пациента противопоказаний.
МРТ назначают в тех случаях, когда необходимо визуализировать мягкие ткани поясницы и невральные структуры. Снимки, полученные в результате магнитно-резонансной томографии, показывают состояние мышц, связок, клетчатки, спинного мозга и нервных корешков. Метод помогает диагностировать воспалительные и дегенеративные процессы, новообразования, патологии церебральных структур.
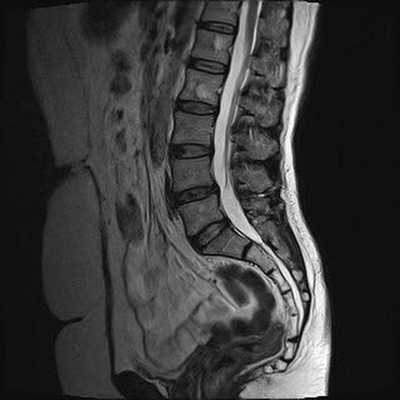
Гемангиомы на снимке МРТ пояснично-крестцового отдела, Т2 взвешенное изображение
Компьютерная томография основана на применении рентгеновских лучей. Данный способ исследования информативен в отношении состояния костной и хрящевой ткани. КТ применяют в диагностике травматических поражений тел позвонков и остистых отростков, патологий хрящевого диска. Контрастная КТ помогает выявлять сосудистые патологии, новообразования и воспалительные процессы.
Как интерпретируется МРТ позвоночника
Интерпретация любого МРТ изображения начинается с вопроса “Как оно получено?” - плоскость, вид МРТ взвешенности, тип импульсной последовательности, толщина среза и его анатомическое расположение. В специальных случаях применяется МРТ с контрастированием и подавление сигнала от жира.
Ведущими в МРТ позвоночника всегда являются сагиттальная (вдоль тела) а аксиальная (поперечная) плоскости, дополнительной может быть корональная (фронтальная) плоскость. Физические основы МРТ и получение МРТ изображения изложены в наших статьях, однако, они предназначены для подготовленного читателя. Разглядывая МРТ изображение позвоночника, Вы увидите, что спинномозговая жидкость (ликвор) на одних из них светлый (почти белый), на других, наоборот, темный. Так можно различить Т2-взвешенные и Т1-взвешенные МРТ изображения. Очень важно понимать, что это не негатив и позитив, а МРТ изображения, зависимые от разных физических характеристик, и потому несущие в себе разную информацию. На снимке (вернее сказать, отпечатке) или на CD диске, сняты или записаны серии однотипных по способу получения МРТ изображений позвоночника. Срезы идут друг за другом, например, справа налево в сагиттальной плоскости. Обычно для облегчения понимания где проходит данный срез в углу картинки дается референтное изображение, оно показывает линию этого МРТ среза в другой, перпендикулярной ему плоскости. Иногда делается дополнительное референтное МРТ изображение на котором показаны все срезы с их нумерацией. Зазор между срезами меньше 1 мм или вовсе отсутствует. Толщина среза выбирается оптимальной в зависимости от исследуемого отдела позвоночника, плоскости и МРТ аппарата. Обычно при МРТ позвоночника она 3-4 мм. В любом случае, выбираемый оператором или врачом протокол МРТ (то есть набор плоскостей и последовательностей), соответствует задачам данного МРТ исследования. Оценка качества МРТ изображения не может быть осуществлена ни пациентом, ни врачом-клиницистом. Заключение, данное врачом-рентгенологом, подразумевает, что само изображение было приемлимым для выводов. Хотелось бы особо подчеркнуть, что Заключение в конце Описания, выдаваемое пациенту, не является диагнозом, а лишь выводами врача- рентгенолога на основе интерпретации им изображений. Диагноз ставится врачом-клиницистом на основании всех имеющихся медицинских данных - жалоб, клинического осмотра, заключений других специалистов, лабораторных анализов, заключений по МРТ и другим изображениям. При этом расхождения между заключениями по результатам разных исследований явление вполне нормальное.
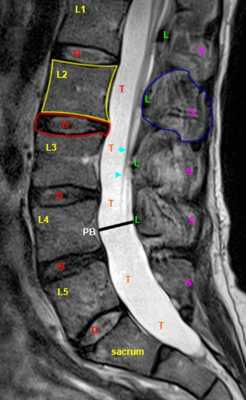
МРТ позвоночника. Сагиттальная Т2-взвешенная МРТ, срединный срез поясничного отдела. Показана нумерация позвонков, измерения позвоночного канала (черная линия). Т- дуральный мешок с ярким ликвором. L- желтая связка. Sacrum - крестец. D - межпозвоночный диск. Голубым выделен остистый отросток, желтым - тело позвонка, Голубые точки - ход корешков.
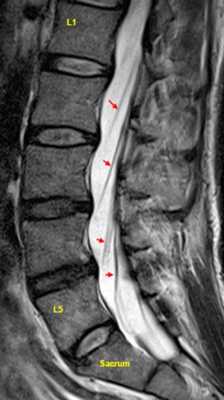
МРТ позвоночника. Парасагиттальная (околосрединная) Т2-взвешенная МРТ поясничного отдела. Красными стрелками показаны корешки.
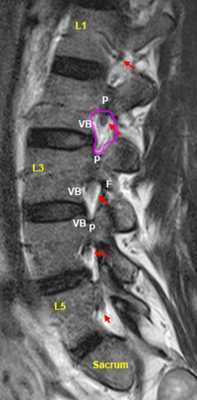
МРТ позвоночника. Т2-взвешенная МРТ, срез через межпозвоночное отверстие. Красные стрелки - корешки. Межпозвоночное отверстие обведено малиновым. P- ножка дуги. VB - тело позвонка.
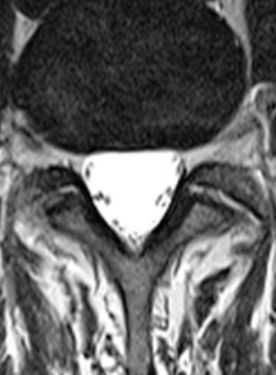
МРТ позвоночника. Аксиальная Т2-взвешенная МРТ. Нормальный срез через дугоотростчатые суставы.
После того, как появилась ясность в способе получения МРТ изображений позвоночника, надо понять какие анатомические структуры видны. Счет позвонков ведется разными способами - сверху от зубовидного отростка С2 (осевой позвонок), от бифуркации трахеи Т5 ( пятый грудной, с погрешностью на 1 позвонок) или снизу от L5 (последний поясничный), также не исключена погрешность на 1 позвонок в связи люмбализацией или сакрализацией. Анатомия позвоночника в МРТ изображении представлена в нашей другой статье. На серии сагиттальных Т2-взвешенных МРТ позвоночника видны асе основные структуры, причем удается проследить ход корешков конского хвоста. В поясничном отделе он идет под углом вниз и выходит через межпозвоночное отверстие нижележащего позвонка. Аксиальные (поперечные) МРТ срезы всегда делаются вдоль межпозвоночного диска, то есть с учетом нормальных или патологических изгибов позвоночника. Они наиболее удобны для оценки состояния дугоотростчатых суставов. При МРТ позвоночника в поперечной плоскости МРТ срезы часто делают на разных уровнях для лучшей визуализации состояния корешков по их ходу - в дуральном мешке, затем боковом кармане дурального мешка, далее в межпозвоночном отверстии и, наконец, после выхода из него. Таким образом, в поперечном МРТ срезе позвоночника через межпозвоночное отверстие на поясничном уровне можно видеть отрезки сразу двух корешков - вышележащего на выходе из отверстия, и нижележащего в боковом кармане.
Следующий этап состоит в понимании, какие структуры нормальные, а какие патологически измененные. Т2-взвешенные МРТ изображения сагиттальные и аксиальные (поперечные) являются главными в оценке состояния позвоночника, так как большинство патологических процессов видно на фоне яркого ликвора и, кроме того, изменения самих позвонков. При МРТ позвоночника оценивают костные структуры (метастазы, опухоли, переломы, воспаления), межпозвоночные диски, суставы и связочный аппарат, структуры нервной системы (корешки, спинной мозг - на шейном и грудном уровнях). Принцип выявления патологии всегда основан на сравнении с нормой. Изменение сигнала (“яркости”) от какого-либо участка при МРТ позвоночника, появление “дополнительного образования”, там где его не должно быть, нарушение целостности или контура сразу наводит на мысль о патологии. Если нет сомнений в том, что патология присутствует, ее надо охарактеризовать по ряду признаков: место, форма, контур, внутренняя структура, взаимоотношение с соседними анатомическими структурами, усиление при контрастировании (если выполнялось). Обычно это выносится в описательную часть. Характеристика патологии позволяет предположить, что она собой представляет и провести дифференциальный диагноз (отличить) от других возможных сходных изменений. В Заключении врач рентгенолог пишет о возможном наличии предполагаемой по результатам МРТ позвоночника патологии, причем в некоторых сложных случаях таких предположений может быть даже несколько. Тогда в Заключении дается рекомендация по дальнейшему дообследованию.
Самым распространенным поводом для МРТ исследованием позвоночника является диагностика болей в спине. Причины их могут быть самыми различными. Правильная интерпретация МРТ позвоночника, как и любых других органов, требует врачебного опыта и знаний. Разные специалисты нередко одно и то же изображение трактуют по-разному.
При МРТ в СПб мы в наших клиниках проводим дифференциальную диагностику с учетом не только МРТ позвоночника, но и жалоб пациента, результатов предыдущих МРТ и других исследований.
Читайте также:
