Приводящая контрактура тазобедренного сустава: атлас фотографий
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
По данным статистики в развитых странах имеется стойкая тенденция роста заболеваемости артрозом. Патологический процесс развивается в определенной группе суставов, и артроз суставов кистей рук - одна из самых частых его локализаций. Почему начинается заболевание, как протекает, особенности его лечения можно узнать из этой статьи.
Что это такое
Артроз суставов кистей рук - это дегенеративно-дистрофическое заболевание мелких суставчиков, сопровождающееся постепенным разрушением хрящевой ткани, периодически возникающими асептическими (без наличия инфекции) воспалительными процессами, деформацией руки со стойким нарушением ее функции и нарастающим болевым синдромом. Все это приводит к снижению качества жизни человека, утрате трудоспособности и способности к самообслуживанию.
Кости кисти делятся на три отдела:
- небольшие, разные по форме косточки запястья (всего 8), расположенные в два (ближний проксимальный и дальний дистальный) ряда; проксимальный ряд образует с лучевой костью предплечья лучезапястный сустав;
- трубчатые пястные кости - их проксимальные части образуют с дистальным рядом запястья I - V запястно-пястные суставы; дистальные концы образуют проксимальными фаланговыми костями I - V пястно-фаланговые суставы;
- небольшие трубчатые фаланговые косточки пальцев по 3 на втором-пятом пальце и 2 на первом пальце; образуют I - V пястно-фаланговые, проксимальные и дистальные межфаланговые суставы.
Болеют артрозом суставов рук преимущественно болеют женщины после 50 лет. Заболеваемость нарастает с возрастом. При своевременно начатом лечении можно остановить процесс разрушения суставных поверхностей. Код по 10 МКБ:
- М18 - артроз первого запястно-пястного сустава (ризартроз);
- М19 - остальные артрозы кисти и пальцев - М19 (другие артрозы).
Причины артроза кистей рук
Воздействие различных внешних и внутренних факторов может быть причиной артроза:
- наследственные особенности строения хрящевой ткани - она может быстро разрушаться от воздействия разных факторов;
- пожилой и старческий возраст - разрушению суставного хряща способствует возрастные изменения кровообращения и снижение обмена веществ;
- гормональная патология - особенно часто проявляются у женщин при снижении гормонального фона, в том числе, возрастном, при климаксе;
- физические нагрузки - постоянные длительные мелкие работы руками, сопровождающиеся микротравмированием; особенно страдают женщины из-за высоких нагрузок по дому;
- последствия травм кисти - переломов, вывихов, ушибов;
- последствия остро и хронически протекающих артритов (воспалительных процессов) различного происхождения.
Под воздействием различных внешних и внутренних причин в организме происходят изменения: снижается объем синовиальной жидкости, питающей хрящ. Покрывающий головки суставных поверхностей хрящ постепенно истончается, теряет эластичность, растрескивается и разрушается. Это приводит к разрастанию костной и соединительной ткани, изменению формы и снижению функции мелких суставчиков. Процесс сопровождается постепенно нарастающим болевым синдромом.
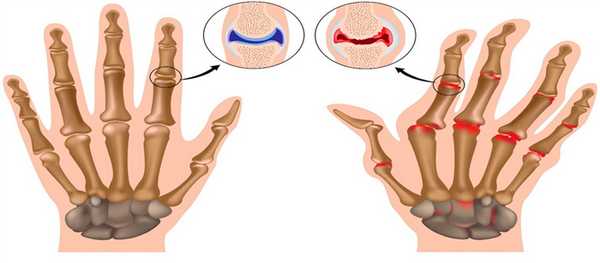
На рисунке здоровые и пораженные артрозом суставы
В группе риска лица:
- занимающиеся работами или видами спорта, связанными с высокими нагрузками на руки, - слесари, токари, пианисты, теннисисты, домашние хозяйки;
- страдающие артритами;
- имеющие близких родственников, страдающих артрозом рук.
Симптомы артроза кистей
Начинается незаметно, протекает в течение длительного времени с постоянно нарастающей симптоматикой. Чаще всего симметрично поражаются дистальные (конечные, наиболее отдаленные от ладони) межфаланговые суставчики (ДМФС), реже - проксимальные (расположенные ближе к ладони) межфаланговые (ПМФС) и запястно-пястный сустав 1 пальца (1 ЗППС). Совсем редко поражаются пястно-фаланговые суставные сочленения (ПФС). Симметричность поражения отсутствует только в том случае, когда причиной развития артроза суставов кистей явилась травма (посттравматический артрит).
Первые признаки
Они незначительны - это небольшая болезненность в руках, особенно, после значительных нагрузок и легкая скованность по утрам. Такие симптомы могут беспокоить в течение длительного времени, нарастая медленно и незаметно.
Явные симптомы
Постепенно боли после физических нагрузок нарастают, держатся длительно. Появляются ночные боли, нарушается сон. Утром все сложнее восстанавливать нормальную двигательную активность - ладони все труднее сгибать. Иногда в месте поражения боль нарастает, возникают небольшое покраснение и отечность - признаки асептического воспаления в суставной синовиальной оболочке.
Боли становятся постоянными, появляется суставной хруст, снижается функция руки. Появляются ограничения подвижности кисти, вызванное разрастанием неэластичной соединительной ткани (контрактуры). Становится трудно выполнять обычные профессиональные действия, работу по дому, а также ухаживать за собой. В это время у некоторых пациентов появляются необходимость в смене работы.
Постепенно в области пораженных суставчиков появляются костные наросты, деформирующие кисть. Особенно выражены такие наросты в межфаланговых суставчиках при артрозе пальцев кисти рук. В области дистальных межфаланговых сочленений это узелки Гебердена, проксимальных - Бушара. Нарушения подвижности стойкие, постоянные.
Опасные симптомы
Не все обращают внимание на такие «мелочи», как легкие боли в руках, тем более, что на ранних стадиях они быстро проходят. Поэтому, чтобы как можно раньше обращаться к специалисту, стоит обратить внимание на следующие симптомы:
- боли после физической нагрузки могут беспокоить весь день и даже ночью;
- утром ладонь сгибается и разгибается с трудом;
- иногда мелкие суставчики руки и пальцев воспаляются - усиливаются боли, появляются покраснения и отек, ухудшается общее состояние; все это через некоторое время проходит без лечения;
- вы больше не можете качественно выполнять мелкую работу руками и даже не всегда можете удерживать предметы.
Появление таких симптомов говорит о том, что у вас пока есть время, руки еще не полностью утратили свою функцию. Но тянуть не стоит: инвалидность не за горами. Помочь сможет только опытный квалифицированный специалист.
В чем опасность артроз суставов кистей
Болезнь прогрессирует, медленно и незаметно разрушая сустав. Также постепенно происходит утрата трудоспособности.
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Степени артроза кисти
По клиническим и рентгенологическим признакам артроз кисти делят на 3 стадии:
- Начальная. Легкая болезненность после физических нагрузок и небольшая скованность по утрам проходят самостоятельно, но постепенно продолжаются все более длительно. На рентгене изменений нет или небольшое сужение суставной щели. Иногда можно заметить первые признаки остеосклероза - кость становится более плотной. Оптимальный период для начала лечения: можно полностью подавить прогрессирование и избавиться от болей.
- Прогрессирующая. Боли усиливаются, становятся продолжительными, беспокоят по ночам. Скованность максимально проявляется по утрам, но может держаться в течение дня. Периодически развиваются синовиты. На рентгене: резкое сужение суставной щели, нарастающий остеосклероз, появление первых признаков разрастания костной ткани по суставным краям. Лечение на этой стадии займет больше времени, но опытный врач избавит от боли и приостановит разрушение сочленения.
- Запущенная. Постоянные ноющие боли днем и ночью. Невозможность выполнения привычных мелких движений из-за нарастающей скованности перерастает в полное отсутствие сгибательно-разгибательных движений в руке. На рентгене: выраженный остеосклероз, разрастание костных выступов, изменяющих форму сустава. При артрозе пальцев кисти рук отчетливо видны узелки Гебердена и Бушара. Опытный врач сможет помочь больному и на запущенной стадии.
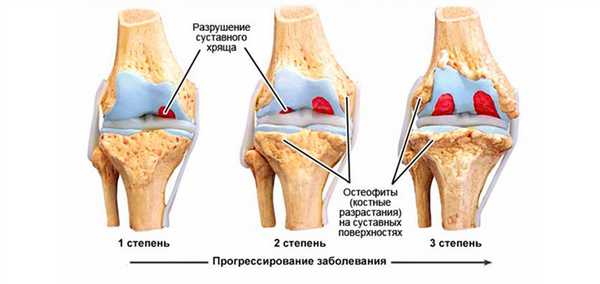
Степени артроза кисти
Осложнения артроза кистей рук
При отсутствии врачебной помощи серьезные проблемы и осложнения неизбежны. Это:
- сильные боли - больные не находят себе мести ни днем, ни ночью, что приводит к бессоннице и неврозу;
- деформация рук - в зависимости от того, где расположен больной суставчик, происходит изменение внешнего вида кисти или пальцев - это не только косметический недостаток - одновременно усиливаются боли и происходит нарушение работы сустава;
- частичная или полная утрата функции - требует сначала смены профессии, а затем происходит полная инвалидизация.
Обострения артроза кисти
Артроз кистей рук периодически сопровождается развитием синовита - неинфекционного воспаления в суставной внутренней синовиальной оболочке. Пораженные сочленения отекают, кожа над ними краснеет, болевой синдром и все остальные неприятные ощущения усиливаются. При появлении признаков воспалительного процесса нужно:
- использовать любые обезболивающие препараты; внутрь: 1 - 2 таблетки Парацетамола по 500 мг или таблетку Найза 100 мг; наружно: гель Пенталгин или эмульгель Вольтарен;
- принять любое успокаивающее средство - 2 таблетки экстракта валерианы, настой пустырника;
- придать кисти возвышенное положение;
- срочно проконсультироваться с врачом.
Формы заболевания
По локализации артроза и особенностям его течения выделяют несколько форм заболевания. Все эти формы - варианты деформирующего артроза кистей.
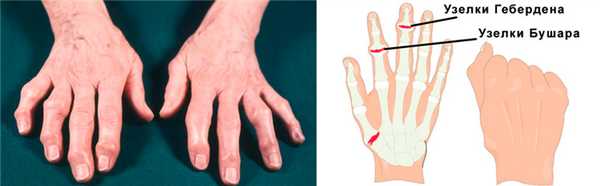
Деформирующий артроз кисти
Узелковый
Самая частая форма артроза пальцев кисти рук. Характеризуется появлением в области пальцев костных разрастаний - узелков Гебердена и Бушара. Узелки Гебердена появляются на дистальных (более отдаленных, близких к ногтям) межфаланговых сочленениях. Их разрастание сопровождается обострением синовита: кончики пальцев болят, краснеют и отекают. Но со временем воспаление исчезает, а деформация остается.
Узелки Бушара появляются на проксимальных (отдаленных от ногтевой фаланги) межфаланговых суставах. Они разрастаются медленно, не сопровождаются воспалением. Болезненность также не очень выражена.
Узелковый артроз пальцев кисти рук не только деформирует пальцы, но также приводит к развитию анкилозов и контрактур.
Эрозивный
Эта клиническая форма характеризуется появлением на суставной поверхности эрозий, сопровождающихся разрушением костной ткани, остеосклерозом и разрастанием кости в виде «крыльев чайки» (рентгенологический признак). Это наиболее агрессивная форма заболевания, сопровождающаяся частыми обострениями воспаления, болями, приводящая к быстрой утрате трудоспособности.
Ризартроз
При этой форме поражается I запястно-пястный сустав, расположенный у основания большого пальца. Проявляется болями при движении большого пальца, хрустом при его сгибании. При прощупывании и на рентгене можно обнаружить деформирующие разрастания костной ткани.
Диагностика
Точный диагноз артроза рук можно поставить только в условиях хорошо оснащенной клиники. А тщательное обследование и правильный диагноз - основа для назначения эффективного лечения.
Контрактура сустава причины, симптомы, методы лечения и профилактики
Контрактура сустава — стойкое ограничение подвижности сустава. В зависимости от механизма происхождения, контрактуры могут быть пассивными и активными. Первые связаны с механическим препятствием в самом суставе или окружающих тканях, например, мышцах, коже, сухожилиях. Развиваются из-за рубцов, нарушения суставных поверхностей при артрите и других заболеваниях.
Активные или неврогенные возникают, когда происходит нарушение нервной регуляции и мышечный тонус одной из группы мышц антагонистов начинает преобладать. Со временем контрактура может перейти в анкилоз — полную неподвижность сустава. Чтобы не допустить этого, важно вовремя обратиться к ортопеду и пройти назначенный курс лечения.

Симптомы контрактуры сустава
Основной признак контрактуры — невозможность полноценно выполнять движения конечностью, например, сгибать или разгибать в локте или колене, отводить плечо в сторону или прижимать к туловищу.
Скорость развития и интенсивность симптомов зависят от формы патологии. Например, при острых воспалениях ограниченность движений нарастает стремительно. При хронических патологических процессах пациент теряет возможность двигать суставом постепенно.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины
Все причины суставных контрактур делятся на две группы — связанные с нарушениями работы нервной системы и локальными патологиями в поражённом суставе и окружающих тканях:
- травмы и заболевания головного мозга — черепно-мозговые травмы, ишемический и геморрагический инсульт, энцефалит, детский церебральный паралич;
- поражения спинного мозга при травмах спины, нарушениях спинномозгового кровообращения, опухолях;
- продолжительное раздражение периферического нерва, из-за которого повышается тонус мышц;
- нарушение вегетативной иннервации;
- длительное вынужденное положение конечности на фоне сильного болевого синдрома.
- заболевания, которые сопровождаются деформацией и нарушением функций сустава, например, артриты и артрозы;
- патологические процессы в мышцах, нарушение мышечного тонуса;
- перенесенные травмы суставов;
- рубцы на коже и в соединительной ткани, которые остаются после сильных ожогов, гнойных процессов и рваных ран;
- длительное отсутствие полноценного кровоснабжения конечности, например, при переломе с повреждением сосудов.
Разновидности
Патологию классифицируют по происхождению и с учетом того, какие движения пациент не может полноценно выполнять.
По нарушению движений
- Сгибательные — поражённую конечность не удается до конца согнуть;
- разгибательные — ногу не получается выпрямить в колене, в руку — в локте;
- приводящие или отводящие — возникают затруднения при попытках отвести конечность в сторону, прижать руки к туловищу или свести ноги вместе соответственно;
- ротационные — затруднения проявляются при активных движениях.
По происхождению
- Артрогенные — связаны с патологией самого сустава, например, нарушением формы суставных поверхностей после перелома или на фоне гнойного артрита;
- миогенные — возникают вследствие патологических процессах в мышцах, которые не дают суставу полноценно двигаться;
- дерматогенные — результат рубцов на коже после обширных тяжёлых ожогов, реже — гнойных процессов в коже или рваных ран в области сустава;
- десмогенные — связаны с образованием соединительнотканных рубцов, могут сочетаться с дерматогенными или развиваться самостоятельно;
- ишемические — развиваются на фоне переломов костей, при которых полноценное кровоснабжение конечности было нарушено в течение долгого срока;
- иммобилизационные — связаны с долгой неподвижностью, например, ношением гипса после тяжёлого перелома.
Для выявления контрактуры врач измеряет объем пассивных и активных движений в суставе, назначает рентгенографию соответствующего участка тела. В зависимости от предполагаемых причин патологии, подбирает дополнительные методы диагностики. При нейрогенных контрактурах рекомендует пройти электромиографию, при пассивных — компьютерную или магнитно-резонансную томографию. Основную диагностику проводит невролог, при необходимости он может привлечь профильных специалистов — невролога, ревматолога или других.
Чтобы подтвердить контрактуру и определить её тип, в клинике ЦМРТ пациентам рекомендуют пройти следующие виды аппаратной диагностики:
Контрактуры причины, способы диагностики и лечения
Контрактуры — ограничение нормальной подвижности в суставе. Развивается вследствие заболеваний суставов, рубцевания кожи, сухожилий, стойкой боли, нарушения нервной регуляции, в отдалённом периоде после тяжёлых травм, ожогов, ран. Чаще поражаются голеностопный, тазобедренный, локтевой, плечевой, коленный сустав, реже — мелкие суставы кистей рук, стопы. Контрактуры не позволяют делать движения кнаружи и кнутри, сгибания и разгибания, отведение и приведение конечности.
Причины контрактуры
В зависимости от механизма развития контрактуры бывают двух типов: активные и пассивные. В основе ограничения пассивных движений лежат механические препятствия, возникающие непосредственно в самом суставе, мышцах, окружающих тканях, сухожилиях, фасциях. С учетом причин возникновения разделяют на:
- десмогенные — ограничение движений связано с рубцеванием соединительной ткани;
- артрогенные — в основе нарушения конфигурации сустава лежат переломы, ревматические заболевания, как артрит, артроз;
- миогенные — возникают на фоне мышечных патологий;
- дерматогенные — причиной становятся рубцы на коже после гнойных процессов, ран;
- ишемические — наблюдаются при переломах, и сопровождаются расстройством артериального кровоснабжения конечностей;
- иммобилизационные — обусловленные длительной фиксацией сустава.
Причиной развития активных или неврогенных контрактур становится раздражения отдельных участков нервной системы или выпадение её функций. Вследствие нарушения нервной регуляции мышцы находятся в состоянии длительного тонического напряжения, мышечное равновесие между антагонистами утрачивается, из-за чего происходит сужение, стягивание сустава.
С учетом механизмов возникновения активные контрактуры бывают:
- периферические: болевые — вызванные вынужденным положением конечности из-за интенсивной боли; рефлекторные — появляются в ответ на рефлекторное раздражение нерва; ирритационно-паретические — обусловленные вегетативными нарушениями;
- центральные — развиваются на фоне травм, заболеваний головного мозга, опухоли спинного мозга, нарушений спинномозгового кровообращения;
- психогенные — следствие истерического невроза, психических расстройств.
В некоторых случаях встречаются комбинированные контрактуры, когда сложно точно назвать, что спровоцировало дефект, и врожденные контрактуры— возможно механическое препятствие и/или нарушение нервной регуляции.
Контрактура тазобедренного сустава причины, симптомы, методы лечения и профилактики
Контрактура тазобедренного сустава — патологический процесс, связанный с ограничением подвижности. Сустав теряет подвижность из-за образования рубцовой ткани и стягивания суставных капсул, сухожилий. Процесс происходит на коже вследствие ожогов, а в подкожной клетчатке — из-за длительных гнойно-воспалительных процессов. Чтобы своевременно диагностировать и начать лечение контрактуры, обратитесь к травматологу или ортопеду.

Причины контрактуры тазобедренного сустава
Контрактура может быть врожденной и приобретенной и развивается по следующим причинам:
- из-за потери эластичности связок;
- уменьшения длины суставной мышцы;
- деформации костей сустава вследствие артрита, артроза и других заболеваний.
Как правило, патологические процессы запускают перенесённые травмы — переломы, вывихи, сильные ушибы мягких тканей в области таза, глубокие ожоги и так далее.
Симптомы контрактуры тазобедренного сустава
На начальных стадиях контрактура никак не проявляется. По мере прогрессирования и уменьшения подвижности сустава пациент ощущает затруднения и дискомфорт при движении, боль в области таза и в ногах. На поздних стадиях патологии происходит деформация тазобедренного сустава, из-за чего может измениться длина ноги, произойти перекос туловища.
Методы диагностики
Чтобы диагностировать контрактуру, врач собирает жалобы пациента, проводит тесты на подвижность ног и рекомендует пройти рентгенографию:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
При дискомфорте и области таза и скованности в движениях по утрам сначала обратитесь к терапевту. Врач уточнит, травмировались ли вы, запишет жалобы и при подозрении на контрактуру привлечёт ортопеда или травматолога. В запущенных случаях может понадобиться помощь хирурга.
Артроз тазобедренного сустава (коксартроз)
Обменно-дистрофические заболевания крупных суставов ног и позвоночника стремительно молодеют. Но протекают они незаметно, и первые признаки появляются во второй половине жизни. Одно из таких заболеваний - артроз тазобедренного сустава (коксартроз), медленно и верно приводящий к инвалидности. Специалисты московской клиники «Парамита» имеют большой опыт в лечении коксартроза, используя в своей практике не только самые современные, но также и традиционные восточные методы, веками, применявшиеся в китайской и тибетской медицине.
Что такое коксартроз
Артроз тазобедренного сустава или коксартроз - это хроническое медленно прогрессирующее дегенеративно-дистрофическое заболевание, сопровождающееся деструкцией хрящевой и костной ткани сустава, разрастанием деформирующих сустав костных остеофитов, а также вовлечением в патологический процесс околосуставных тканей. Все это постепенно приводит к полной утрате функции ноги и инвалидности. Болеют артрозом такого типа чаще женщины.
Долгое время заболевание считалось возрастным, но сейчас уже доказано, что у многих людей такая патология ног начинает развиваться уже после 20 лет, а иногда и в детском возрасте, длительное время протекая бессимптомно, проявляясь после 40 - 50 лет. По частоте заболеваемости коксартроз уступает только артрозу коленного сустава. А вот по продолжительности периодов нетрудоспособности намного опережает его, так как протекает тяжелее. Одинаково часто развиваются, как коксартроз обоих суставов, так и одного.
В некоторых случаях заболевание выявляют на поздних стадиях, но это не является приговором: для любой стадии разработаны методы консервативного и хирургического лечения. Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) - М16.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) - это на самом деле группа заболеваний, имеющих разное происхождение, но сходных по механизму развития патологического процесса, изменениям в суставных тканях и основным симптомам. Заболевание может быть первичным (причины этого заболевания полностью не установлены) и вторичным.
Причины развития вторичного коксартроза:
- Экзогенные - факторы внешнего воздействия. Это тяжелый физический труд, занятия спортом, сопровождающиеся повышенной нагрузкой на ноги и микротравмами. Сюда же относятся последствия макротравм - переломы, вывихи, разрывы связок.
- Внутренние причины - различные общие заболевания, одним из проявлений которых является коксартроз. К таким заболеваниям относятся хронические инфекционно-воспалительные и аутоиммунные (ревматоидный, реактивный, псориатический артриты), а также обменные (подагра) патологические суставные процессы. Со временем наряду в воспалительными в суставах ног развиваются дегенеративно-дистрофические процессы - артрозо-артриты (остеоартрозы).
- Врожденные болезни - дисплазии (нарушение формирования сустава) и остеохондропатии (нарушение питания сустава с последующим некрозом кости) также могут заканчиваться коксартрозом, например, асептический некроз головки бедренной кости (болезнь Пертеса) - причины этих заболеваний точно не установлены.
- Генетическая предрасположенность - наследственные особенности строения ТБС и генетическая патология соединительной ткани.
- Возрастные физиологические процессы, сопровождающиеся гормональными изменениями, в том числе, снижением содержания женских половых гормонов (женщины болеют чаще мужчин), лишней массой тела, меньшей двигательной активностью.
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза. Уменьшается объем суставной жидкости, питающей хрящевую ткань. Суставная щель суживается.
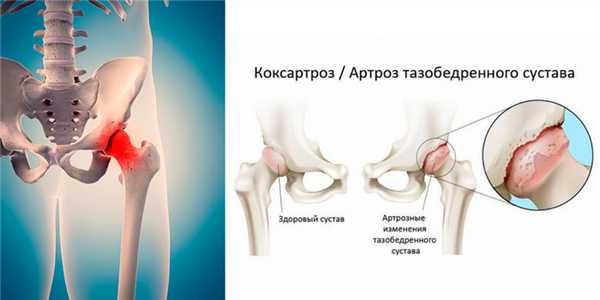
Поражение тазобедренного сустава при коксартрозе
Это приводит к постепенному истончению, а затем растрескиванию суставного гиалинового хряща и разрастанию в подхрящевой зоне кости соединительной ткани. Кости по краям суставных поверхностей начинают разрастаться (защитная реакция), образуя наросты (остеофиты) и деформируя ногу. В суставной полости идут дегенеративно-дистрофические процессы, периодически усиливающиеся асептическим (без наличия инфекции) воспалением. Со временем суставные поверхности частично срастаются за счет разрастания соединительной ткани, это мешает ноге сгибаться, разгибаться и поворачиваться внутрь. Окружающие мышцы постоянно находятся под напряжением, защищая сустав от дополнительного травмирования и одновременно усиливая болевые ощущения, что приводит со временем к их атрофии (уменьшению в объеме).
Ограничение и болезненность движений способствуют тому, что больной принимает вынужденное положение при ходьбе со смещением таза, головки бедренной кости и оси движения в ноге. Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
- работа которых связана с поднятием тяжестей - грузчики, профессиональные спортсмены-тяжеловесы;
- страдающие хроническими инфекционно-воспалительными заболеваниями суставов или имеющие близких родственников, страдающих с такой патологией;
- страдающие заболеваниями позвоночника - остеохондрозом, сколиозом и др.;
- имеющие лишнюю массу тела и ведущие малоподвижный образ жизни;
- в возрасте после 50 лет и старше.
Симптомы коксартроза
Заболевание начинается постепенно, часто незаметно для больного. Очень важно уловить первые признаки болезни и не игнорировать их, а сразу же обращаться к врачу.
Но если этого сделать не удалось и в ноге уже произошли серьезные изменения, врач сумеет помочь. Он устранит боль и приостановит прогрессирование болезни.
Первые признаки артроза тазобедренного сустава
Начальные симптомы артроза тазобедренного сустава - это легкая утренняя скованность движений и появление болей после длительной прогулки или нахождения в положении стоя. Боли обычно локализуются в области тазобедренного сустава и отдают в пах или ягодицу. Но иногда первыми признаками коксартроза являются болезненные ощущения в ноге от колена и ниже. Они быстро проходят в состоянии покоя.
К сожалению, больные редко обращаются к врачу при появлении таких признаков, чаще они их просто игнорируют и пропускают возможность подавить развитие патологического процесса в самом начале, когда это сделать легче всего.
Явные симптомы артроза тазобедренного сустава
Болевой синдром усиливается, распространяются на паховую область, ягодицу, по наружной и внутренней поверхности бедра спускаются к колену, а затем по голени к стопе. Появляется ограничение движений ноги, особенно, при внутренних поворотах (ротации внутрь) и отведении кнаружи. Боли появляются и независимо от двигательной активности, в том числе ночью. Часто они связаны с переменой погодных условий. Появляется хромота, это заставляет больного ходить, опираясь на трость.
Походка постепенно становится переваливающейся, «утиной». Нога принимает вынужденное положение: слегка подгибается в ТБС, при этом поясница немного выступает вперед, а таз наклоняется вбок, в сторону коксартроза.
Больной начинает замечать, что больная нога становится короче и меньше в объеме, чем здоровая. Явные симптомы болезни не вызывают сомнения, что причиной является поражение ТБС. Именно в таком состоянии больные чаще всего обращаются к врачу.

Для коксартроза характерны боли в паху и по наружной стороне бедра
Опасные симптомы артроза тазобедренного сустава
При появлении следующих симптомов нужно немедленно обращаться к врачу:
- сильные суставные боли, невозможность наступить на ногу, ощущение неустойчивости - признак подвывиха ТБС;
- повышение температуры тела в сочетании с усилением болей в ноге - признак суставного воспалительного процесса; если температура высокая, то возможно, присоединилась инфекция;
- больная нога стала значительно короче здоровой, невозможны отведения в сторону и поворот внутрь - признак утраты значительной части функции сустава.
Чем опасен коксартроз
Артроз ТБС опасен тем, что заболевание постоянно прогрессирует до полной утраты функции, когда нога просто перестает двигаться. Существует также опасность присоединения инфекции и распространения ее на прилегающие ткани.
Степени коксартроза тазобедренного сустава
Выделяют 4 клинико-диагностические стадии коксартроза (степени повреждения суставного хряща).
1 степень артроза тазобедренного сустава
Может протекать бессимптомно, иногда появляются умеренные боли после физических нагрузок, быстро исчезающие в покое. Рентгенография: изменения отсутствуют или имеется небольшое сужение суставной щели. МРТ на 1 стадии коксартроза: в хрящевой ткани появляются признаки неоднородности.
2 степень артроза тазобедренного сустава
Боли усиливаются, иррадиируют в колено, голень и голеностоп, в покое проходят не сразу. Рентген: явное сужение суставной щели и единичные разрастание костной ткани (остеофиты) по краю суставной впадины. МРТ на 2 стадии коксартроза: явные дефекты (эрозии, трещины) хряща с утратой менее половины объема хрящевой суставной ткани.
3 степень артроза тазобедренного сустава
Ногу трудно отводить в сторону и поворачивать внутрь, боли усиливаются, часто появляются в покое во сне. Болезненность в ноге при ходьбе заставляет принимать вынужденное положение тела и опираться на трость. Рентген: суставная щель еще более суживается, множество остеофитов приводит к деформации ТБС. МРТ на 3 стадии коксартроза: разрушено более половины объема хрящевой ткани. Третью стадию еще можно лечить консервативно.
4 степень артроза тазобедренного сустава
Значительная утрата суставной функции. Болит вся нога: область ТБС, пах, ягодичная область, бедро, колено, голеностоп. Развивается плоскостопие, нога укорачивается, мышцы атрофируются. Рентген: множественные крупные остеофиты, суставная щель сужена до минимума или отсутствует. МРТ на 4 стадии коксартроза: хряща нет, появляются изменения в костной подхрящевой ткани в виде уплотнения (склероза).
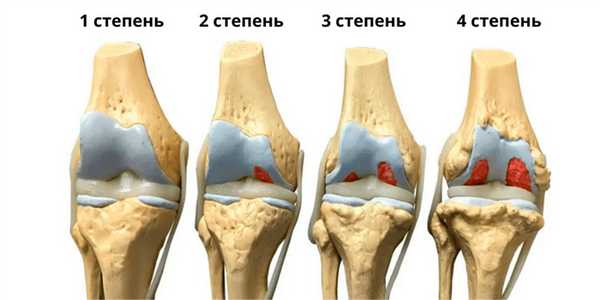
Степени коксартроза
Возможные осложнения артроза тазобедренного сустава
Независимо от степени коксартроза лечение его нужно начинать немедленно. Лучше, конечно, это делать на ранних стадиях, но и на запущенных врач всегда сможет помочь больному, избавив его от боли и предупредив следующие возможные осложнения:
Читайте также:
- УЗИ при СПИД-ассоциированной холангиопатии
- Уход после операции при хроническом подвывихе и вывихе малоберцовых сухожилий
- Вестибулярный ангиовертеброгенный синдром. Стертые формы вестибулопатии
- Анаэробные грамположительные палочки. Анаэробы. Анаэробные бактерии. Общие признаки анаэробных грамположительных бактерий. Спорообразующие бактерии. Спорообразующие анаэробы.
- Ретикуло-спинномозговые проводящие пути: нейроны, схема, функции
