Признаки импиджмент-синдрома заднего отдела голеностопного сустава
Добавил пользователь Дмитрий К. Обновлено: 01.02.2026
Многие люди сталкиваются с подворачиванием ноги. Большинство лечится дома, не обращаясь за помощью к врачу.
Однако посетить травматолога-ортопеда все же рекомендуется. Ведь если травмированную область пролечить неправильно, со временем можно столкнуться с нестабильностью голеностопного сустава!
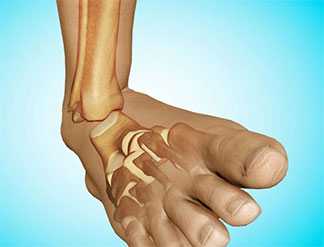
Схематическое изображение нестабильности голеностопного сустава.
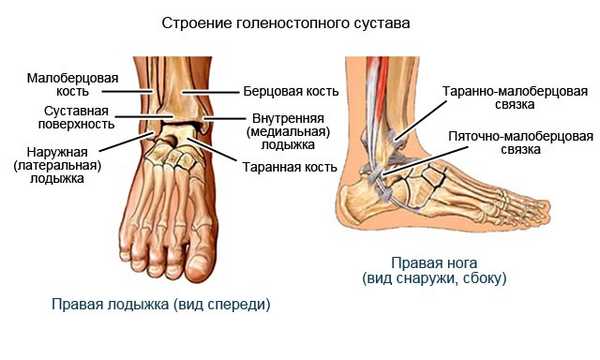
Анатомия сустава
Голеностопный сустав - сложное анатомическое образование, состоящее из трех костей. В него входят больше- и малоберцовая, а также таранная кости. Благодаря этому сочленению происходит передача нагрузки от всего тела к стопе, обеспечивается амортизация при ходьбе, беге, прыжках и ряде других интенсивных движений. Также именно благодаря ему человек может похвастаться высокой подвижностью стопы и, как следствие, хорошей маневренностью.
В норме голеностопный сустав - соединение, стабильность которого обеспечивается связками. Связки располагаются не только на внешних, но и на внутренних поверхностях сустава. Благодаря ним обеспечивается не только стабильность сустава, но и соединение с костями стопы.
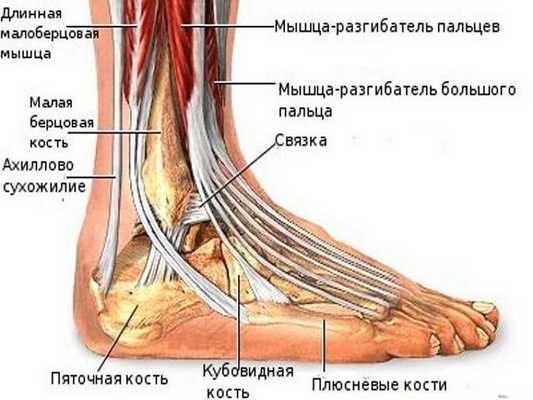
Строение голеностопа: кости, сышцы и связки.
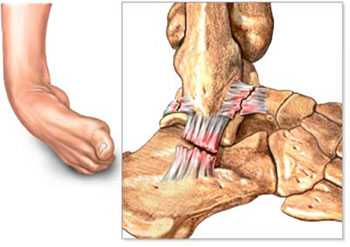
При вывихах в основном страдают те связки, что расположены на наружной поверхности. Повреждение связок голеностопного сустава и ведет со временем к его нестабильности.
Причины развития болезни
Основной причиной для повреждения связок, обеспечивающих стабильность голеностопа, является подворачивание стопы. Если подворачивание происходит внутрь, то страдают таранно-малоберцовая и пяточно-малоберцовая связки. Если же происходит подворачивание стопы кнаружи, возможно повреждение дельтовидной связки. Однако оно встречается нечасто, так как связка очень прочная и толстая.
После травматизации связки оказываются неспособны выполнять свои функции. В этом-то случае и развивается нестабильность. Под ней понимается непроизвольное изменение положения стопы в области сочленения, которое появляется во время ходьбы, бега, прыжков. Наиболее выраженной жалоба на смещение становится при попытках двигаться по неровной поверхности.
Растяжение связок приводит к нестабильности не у всех пациентов. Если не было организовано правильное лечение, с ней сталкивается в среднем до 30% травмированных больных.
Симптомы патологии
Для повреждения области голеностопа обычно характерен ряд следующих симптомов:
- болезненность, которая имеет тенденцию к усилению при длительных физических нагрузках;
- сочленение даже при визуальном осмотре отличается от здорового на другой ноге, при пальпации можно обнаружить болезненность;
- травмированные связки стопы больше не выполняют свою фиксирующую функцию, а потому даже легкая нагрузка приводит к подвывиху (боли);
- появляется ограничение в движениях;
- после острой травмы или на фоне физических нагрузок область поврежденного сустава может опухать, возможно появление кровоподтеков, местного повышения температуры.
Хроническая нестабильность голеностопного сустава развивается постепенно. Выделяют 3 стадии болезни.
| Стадия | Симптомы |
| 1 Стадия | Функция сустава сохранна, болезненность в проблемной зоне выражена слабо. |
| 2 стадия | Функция нарушена. Пациент жалуется на выраженный отек, ограниченность движений, болезненность не только при нагрузке, но и в покое. |
| 3 стадия | Связки полностью разорваны. Пациент жалуется на сильную боль при попытке совершить движение, сустав отечен. |
Способы диагностики
Чтобы правильно поставить диагноз и начать адекватное лечение, необходима консультация опытного врача и использование современных инструментальных методов обследования. При подозрении на заболевание можно обратиться к доктору Петросяну. Врач обладает большим опытом в диагностике и лечении повреждений голеностопа, а оснащенность клиники позволяет поставить правильный диагноз, используя современные методики.
Диагностический поиск начинается с опроса. Врач уточняет, когда была получена травма, при каких обстоятельствах и как это произошло. После проводится осмотр поврежденной стопы. Доктор обращает внимание на отечность, покраснение кожи, наличие кровоизлияний, деформацию сустава.
После осмотра врач может попросить пациента выполнить несколько тестов, которые помогут точно понять, от какого вида и формы нестабильности страдает больной. Обычно просят выполнить определенные движения в голеностопе, оценивая поведение сустава в покое и в случае с нагрузкой.
Дополнительно выполняется исследование на плантоскопе, чтобы определить, как по стопам распределяется нагрузка. Часто обязательным является МРТ-исследование, позволяющее определить, насколько сильно повреждены связки и хрящи голеностопного сустава.
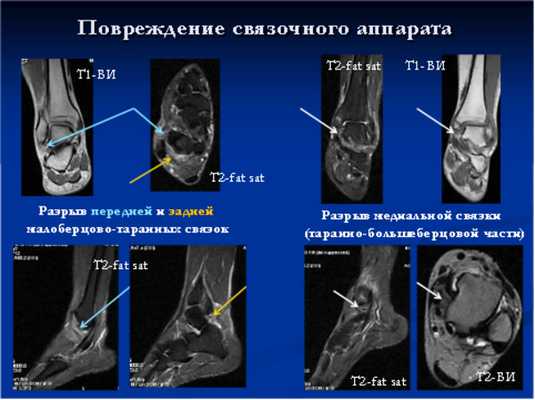
Лечение
Лечение повреждения связок голеностопа не рекомендуется проводить самостоятельно, чтобы не столкнуться с развитием нестабильности сустава в будущем. Лучше обратиться к врачу, который сможет не только поставить диагноз, но и подобрать адекватную терапию.
У нас есть большой опыт в работе с повреждениями голеностопного сустава различной сложности. В зависимости от выраженности патологии, Петросян А.С. подберет для пациента консервативное или оперативное лечение.
Консервативные методы
Если травматизация связок голеностопного сустава произошло недавно, предпочтение стоит отдать консервативным методам лечения. Сразу после травмы рекомендуется действовать следующим образом:
- на три дня поврежденной конечности обеспечивается покой;
- рекомендуется накладывать давящую повязку на пострадавшую зону, принимать препараты НПВС;
- для борьбы с болезненностью и отечностью также возможно прикладывание льда.
Под контролем врача можно начать раннюю активизацию. Объем движений увеличивается постепенно.
Во время всего периода восстановления пациенту показано ношение ортеза или брейса. Альтернативой может быть тейпирование голеностопного сустава. Ортезы и прочие ортопедические устройства помогут правильно зафиксировать сочленение. Также их использование предотвратит повторную травматизацию.
Оперативные подходы
Как показывает практика, даже своевременное консервативное лечение не всегда может защитить от развивающейся нестабильности. Если избежать заболевания не удалось, скорректировать его можно, используя хирургические методики.
Существует множество вариантов операции на голеностопном суставе. Условно их делят на открытые и малоинвазивные, выполняемые с помощью артроскопа. Доктор Петросян, как и все прогрессивные хирурги-ортопеды, отдает предпочтение операциям с помощью артроскопа. Ведь этот способ менее травматичен, а восстановление после него значительно легче.
Артроскопическая реконструкция связок может проводиться либо с применением собственных связок пациента, либо с помощью трансплантатов с использованием специальных фиксаторов. Полностью разорванные связки не сшивают, а заменяют на новые. Трансплантат, заменяющий естественные связки, изготавливается из сухожилий полусухожильной мышцы (либо других) и фиксируется, либо с помощью рассасывающихся винтов, либо с помощью специальных титановых пуговиц.
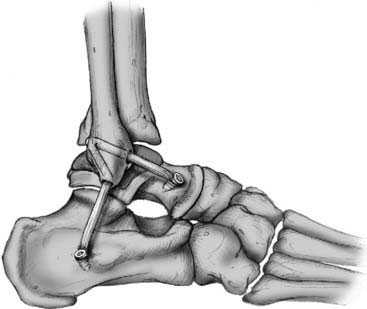
Схематическое изображение операций.
Принципы послеоперационного восстановления
Поскольку методика артроскопической реконструкции, считается малоинвазивной, восстановление проходит гораздо легче, чем при открытых операциях. Вставать и двигаться пациенту можно уже на следующие сутки, а швы с конечности снимаются в среднем через две недели.
Программа реабилитации разрабатывается для каждого больного индивидуально. При этом учитывается его возраст, физическая подготовка, сопутствующие заболевания, способные осложнить реабилитацию и другие индивидуальные особенности. Рекомендуется:
- пройти курс лечебной физкультуры под медицинским контролем для возвращения подвижности суставу;
- использовать во время всего периода восстановления ортезы и другие ортопедические фиксаторы, чтобы сустав находился в правильном положении во время заживления;
- впоследствии носить специальную ортопедическую обувь (стельки), которая предотвратит развитие плоскостопия и защитит сустав от новых травм.
Нестабильность голеностопного сустава - неприятное осложнение повреждения связок в этой области. Патология способна снизить качество жизни пациента, лишив его двигательной активности.
Субакромиальный импинджмент-синдром
Одно из заболеваний плечевого сустава, вызывающее нарушение его функции — импинджмент синдром. При этой патологии постоянно происходит ущемление сухожилий вращательной манжеты между акромиальным отростком лопатки и проксимальным концом плечевой кости.
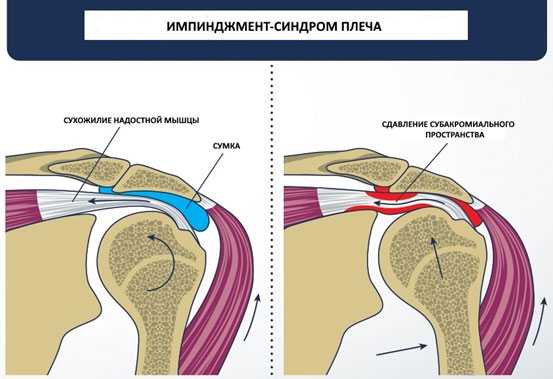
Со временем ситуация усугубляется. Если в начале заболевания болевые ощущения незначительны и возникают редко, то при прогрессировании патологии болевой синдром сопровождает пациента постоянно, а объем движений уменьшается практически до полного их отсутствия.
Если обратиться к врачу при первых проявлениях патологического процесса, таких последствий можно избежать.
Причины, механизм развития
Импинджмент синдром плеча чаще развивается у представителей сильного пола старше 40 лет. Это связано с тем, что мужчины чаще женщин занимаются спортом и тяжелым физическим трудом. Именно эти факторы влияют на состояние плечевого сустава. Особому риску подвержены лица, профессия которых связана со стереотипными движениями, связанными с поднятием руки вверх.
В таком положении происходит постоянное «столкновение» двух костных структур: головки плечевой кости и акромиона. В результате происходит ущемление ротаторной манжеты. Сухожилия постоянно травмируются, с годами развивается дегенерация тканей, что может стать причиной серьезных нарушений вплоть до их разрыва. Крючковидная форма акромиона повышает риск развития импинджмента.
При постоянном повреждении сухожилий формируется хронический очаг воспаления. Вследствие этого происходит разрастание костной ткани. На поверхности акромиона формируются остеофиты, что сокращает пространство, в котором двигаются сухожилия. Ущемление вращательной манжеты происходит уже при движениях меньшей амплитуды, а острые края остеофитов дополнительно травмируют связочный аппарат. Если не разорвать этот порочный круг, возникают необратимые изменения.
Стадии и симптомы
Заболевание развивается постепенно. Можно выделить три основных стадии:
- Первая стадия характерна для лиц молодого возраста, испытывающих постоянные нагрузки на плечелопаточное сочленение. Травматизация связок вызывает кровоизлияния, формируется отек. Пациенты жалуются на болезненность при движениях. Необратимых изменений на этой стадии нет, проблема решается с помощью комплексного консервативного лечения.
- На следующем этапе формируются фиброзные изменения сухожилий, развивается воспалительный процесс. Эти изменения уже являются необратимыми, поэтому помочь можно только хирургическим путем.
- На последнем этапе появляются патологические разрастания костной ткани. При отсутствии своевременной медицинской помощи болезнь заканчивается разрывом сухожилий.
Процесс начинается с появления боли. Обычно она возникает в состоянии покоя. Неприятные ощущения локализованы преимущественно с наружной стороны плечелопаточного сочленения. Отведение руки в сторону существенно ограничено, а в запущенной стадии невозможно. При сборе анамнеза врачу удается установить связь возникновения симптомов с травмой или интенсивной нагрузкой.
Импинджмент синдром правого плечевого сустава характерен для людей определенных профессий, где основная нагрузка ложится на правую руку. Соответственно, если человек — левша, у него развивается импинджмент синдром левого плечевого сустава.
Диагностика
Для того, чтобы дифференцировать импинджмент синдром от других заболеваний, доктор проводит обследование в несколько этапов:
- беседа, выяснение жалоб, поиск причины заболевания;
- клинический осмотр;
- выполнение специальных тестов;
- инструментальная диагностика.
Наиболее информативными являются инструментальные методы исследования. Рентгенография используется редко, поскольку этот метод позволяет оценить лишь состояние костной ткани, а о повреждении связочного аппарата с ее помощью можно судить косвенно. КТ и МРТ позволяют комплексно оценить состояние плечелопаточного сочленения, определить состояние мягких тканей, расстояние между костными структурами. Эти методы позволяют не только выявить болезнь, но и определить оптимальную тактику лечения.
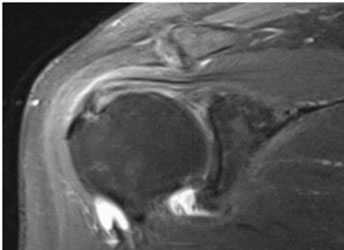
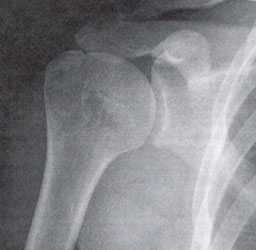
Импинджмент-синдром.а. МРТ плечевого сустава, б. рентгенография плечевого сустава.
Для верификации диагноза используют также тест с введением лидокаина (с стероидами) в суставную сумку. Это вызывает временное уменьшение интенсивности боли.
Методика лечения зависит от стадии заболевания. Тактика определяется только после комплексного обследования пациента.
Консервативная терапия
Impingement syndrome на начальной стадии лечится консервативно. Обязательным условием, необходимым для выздоровления, является ограничение движений руки. Это касается тех движений, которые приводят к ущемлению сухожилий мышц. Данное мероприятие позволяет исключить постоянную травматизацию и создать оптимальные условия для восстановления связочного аппарата.
Широко используется введение противовоспалительных препаратов и глюкокортикостероидов в полость сустава (параартикулярно). Таким образом удается в минимальные сроки создать необходимую для терапевтического эффекта концентрацию лекарств в области поражения.
Широко используются физиотерапевтические методы лечения: магнитотерапия, ультразвук, воздействие электрическим полем. Эти факторы оказывают противовоспалительное действие, улучшают микроциркуляцию и стимулируют регенеративные процессы в тканях.
В комплекс процедур входят и занятия лечебной физкультурой. Специальные упражнения препятствуют развитию контрактур, позволяют восстановить объем движений руки.
Консервативная терапия — это длительный процесс, требующий организованности и терпения. Вышеперечисленные процедуры длятся в течение 3-4 месяцев. Если видимого результата добиться не удалось, решается вопрос о хирургическом вмешательстве.
Оперативное лечение
В ведущих клиниках врачи используют самую передовую методику — операцию методом артроскопии. Через небольшие надрезы в область поражения вводится оптика и инструменты. Такая манипуляция позволяет удалить костные разрастания, скорректировать форму акромиального отростка, восстановить целостность связочного аппарата при минимальных повреждениях здоровых тканей.
Современное оборудование в руках доктора, досконально владеющего методикой, позволяет восстановить функцию плечевого сустава даже в наиболее сложных случаях. Современная хирургия дает шанс даже тем пациентам, у которых рука не работала в течение нескольких лет.
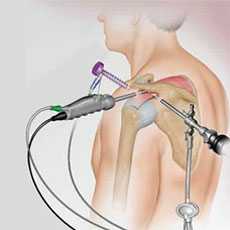
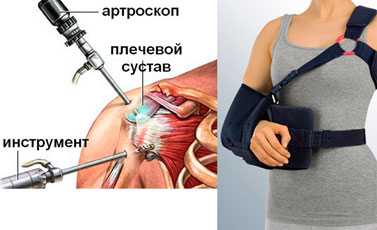
После операции по поводу импинджмент синдрома необходима иммобилизация конечности. Следующий этап — реабилитация с использованием ЛФК, физиопроцедур и массажа.
Профилактика
Следует избегать больших нагрузок на плечевой сустав. Если работа связана с выполнением однообразных движений, нужно давать возможность руке отдыхать. При первых симптомах заболевания стоит сразу обратиться к врачу и лечить сустав. Это позволит быстро снять неприятные симптомы и избежать развитие необратимых процессов.
В нашей клинике богатый опыт лечения таких пациентов. Благодаря владению современными методами диагностики и лечения мы проводит успешное лечение импинджмент синдрома не только на начальной стадии, но и в запущенных случаях.
Мы поможем вам за короткий срок восстановить функцию плечевого сустава и вернуться к привычному активному образу жизни.
Импинджмент голеностопного сустава
Область голеностопа - важная часть опорно-двигательного аппарата. С помощью голеностопного сустава рационально распределяется по стопе вес тела при передвижении в вертикальном положении, обеспечивается высокая маневренность при ходьбе и беге, становятся возможными многие движения.
Различные поражения голеностопа значительно снижают уровень жизни человека, вредят его работоспособности и могут даже приводить к инвалидизации.
Одно из таких патологических состояний - импинджмент.
Импинджмент голеностопного сустава - что это
В образовании голеностопного сустава участвует сразу три костные структуры: больше- и малоберцовая кости, таранная кость. При их адекватном взаимодействии между собой пациент не замечает сбоев в работе сустава. Однако бывает и так, что край таранной кости начинает ударяться о край большеберцовой кости. Происходит это в состоянии крайнего сгибания или разгибания, и также помогает развитию этой патологии травма сочленения.
Подобное состояние в медицинской практике называют импинджмент голеностопного сустава.
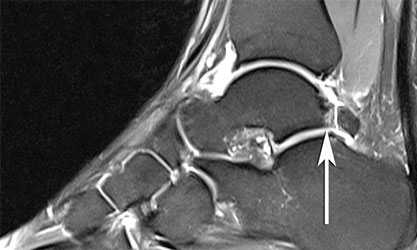
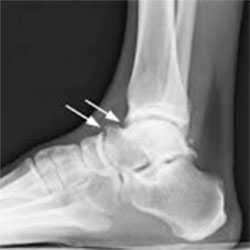
Причины недуга
Ущемление капсулы сустава вместе с синовиальной оболочкой в области голеностопа, приводит к развитию импинджмента. В местах, где происходит сдавливание, начинают разрастаться остеофиты (иначе их называют костными шипами), развивается активный воспалительный процесс.
Наличие остеофитов приводит к еще большему уменьшению естественного пространства между таранной и большеберцовой костями. Как следствие, капсула сустава и синовиальная оболочка страдают еще сильнее, выраженность воспалительного процесса возрастает, усиливается болевой синдром.
Выделяют три основные причины, которые способствуют развитию патологического состояния:
- наличие врожденной предрасположенности у пациентов;
- перенесенные и неправильно пролеченные травмы голеностопного сустава;
- наличие хронического воспалительного процесса, спровоцированного другими факторами.
Любая из причин может способствовать негативным изменения в суставе. Как следствие, человек столкнется с симптомами заболевания, и будет значительно страдать.
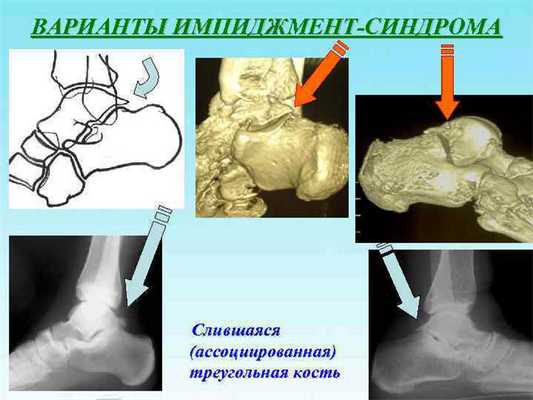
Типы и степени импинджмента
Выделяют два основных типа импинджмент-синдрома: передний и задний.
Передний импинджмент - это в основном следствие травматического повреждения связочного аппарата голеностопа. Любая нестабильность сочленения, даже если она выражена совсем слабо, помогает его травматизации в положении крайнего разгибания.
По статистике, от переднего импинджмента в основном страдают атлеты. У них недуг спровоцирован частой высокой нагрузкой на переднюю часть сустава, что вызывает постоянные его повреждения. В первую очередь при данном недуге уменьшается амплитуда разгибания сочленения.
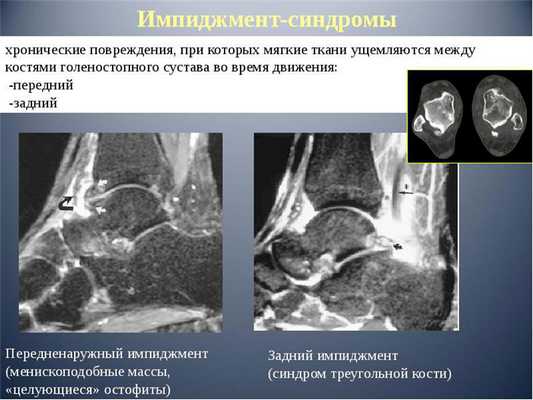
Задний импинджмент часто связно с анатомическими особенностями строения голеностопа и травмами. Задний тип импинджмента характерен в основном для балетных танцоров. Ведь во время этого танца человек вынужден много ходить на кончиках пальцев, что приводит к сильному сгибанию голеностопного сустава в задней части и, как следствие, к травматизации.
О существовании заднего импинджмента часто забывается, хотя на самом деле заболевание может привести к серьезным нарушениям функции сочленения.
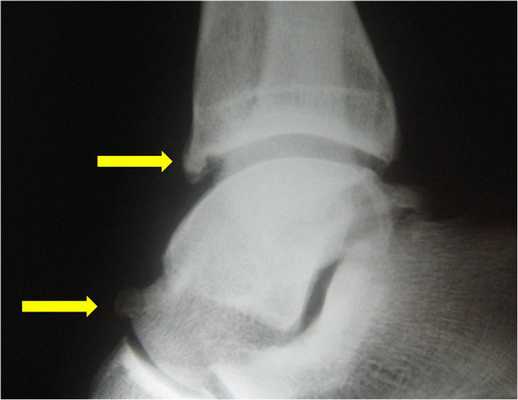
Недуг можно также разделить на несколько степеней:
- I степень - характеризуется наличием шпоры размером до 3 мм на большеберцовой кости, носит название синовиальной степени;
- II степень - остеохондральная, размер шпоры превышает отметку в 3 мм;
- III степень - можно определить экзостозы с фрагментацией или без нее, шпора появляется также на таранной кости;
- IV степень - развиваются изменения, характеризующие артрозы.
Симптоматика
Ранняя стадия заболевания всегда характеризуется болевым синдромом. Боль характеризуется пациентами, как тупая, возникающая в основном при попытках совершить определенные движения. По мере прогрессирования патологии можно отметить также наличие следующих симптомов:
- ограничение подвижности сустава;
- изменения в походке пациента и нарушение опороспособности конечности, которые вызваны в основном болевым синдромом;
- постепенное уменьшение тонуса конечности;
- отечность вокруг поврежденного сустава;
- деформация сустава в последних стадиях.
Симптоматика обычно выражена довольно сильно. В зависимости от типа болезни, боль могут усиливать просьбы согнуть или разогнуть конечность резко до предела.
При подозрении у пациента импинджмента голеностопного сустава, всегда врач начинает с осмотра пораженной зоны. В первую очередь он может попросить больного совершить сгибательные и разгибательные движения в суставе, чтобы оценить подвижность сочленения. При этом обязательно будет уточнено, испытывает ли пациент боли при подобных движениях. Нередко выполняется стресс-тест, при котором пациента просят сесть на корточки и спрашивают, появились ли боли. Если есть подозрение на задний тип болезни, то вместо просьбы присесть на корточки, можно услышать просьбу встать на носочки.
Пациенту обязательно назначают рентгенограмму. На рентгенологическом снимке доктор легко увидит остеофиты - костные разрастания, появившиеся из-за воспалительного процесса. Дополнительно выполняется снимок в стрессовом положении. На нем доктор определит, есть ли соударение костей.
МРТ для диагностики недуга не является обязательным исследованием. Его выполнение рекомендуется, если необходимо провести дифференциальную диагностику с другими патологиями либо в начальных стадиях патологии.
Особенности лечения
Терапию стоит начинать, как только появятся первые же симптомы патологических изменений в сочленении. Именно раннее начало лечения, уберегает от необходимости решать проблему хирургически!
В консервативную терапию включают:
Оперативное вмешательство
Сегодня можно выполнять операции при импинджменте артроскопически. Подобный подход характеризуется меньшей травматичностью и, как следствие, более быстрым восстановлением после операции.
В ходе артроскопической операции доктор выполняет удаление остеофитов, ущемляющийся мягкие ткани, которые только сильнее воспаляют поврежденный сустав. Также обрабатываются вовлеченные в патологический процесс хрящи, вымываются уже отмершие поврежденные ткани, освобождаются вовлеченные в процесс сухожилия.
Хоть артроскопия - операция, отличающаяся малой травматичностью в сравнении с открытыми операциями на суставах, но лучше обратиться к врачу с первыми же симптомами болезни и пройти консервативную терапию, чем ложиться на операционный стол!
Послеоперационная реабилитация
Реабилитация после операции влияет на то, как произойдет восстановление, и насколько эффективным окажется вмешательство в целом. В нашей клинике пациенты могут получить полный курс лечения (от обследования и операции, до реабилитации и полного восстановления). Врач берет под контроль реабилитационный процесс, и пациент, если он соблюдает все рекомендации, может не волноваться о том, что что-то пойдет не так.
Пациент получает рекомендации по лечебной физкультуре, которая поможет быстрее восстановить нормальную амплитуду движений в суставе и вернуться к активной жизни. Наиболее активная реабилитация под присмотром доктора начинается после того, как будет снята фиксирующая повязка (ортез)!
Импинджмент голеностопного сустава - не важно, передний он или задний - заболевание, которое может значительно снизить качество жизни человека.
Мы рекомендуем обращаться к травматологу-ортопеду при первых же симптомах недуга, чтобы сразу взять болезнь под контроль!
Если патологию запустить, лечение окажется сложным и долгим.
ИМПИНДЖМЕНТ СИНДРОМ
Данное заболевания начинает развиваться вследствие хронической травмы в голеностопном суставе, когда в крайних положениях стопы (в положении крайнего сгибания или положении крайнего разгибания) край большеберцовой кости соударяется с таранной костью. Соударение между костными структурами в суставе называется импинджментом.
Если соударение происходит между передним суставным краем большеберцовой кости и шейкой таранной кости, что происходит в положении крайнего разгибания (или крайнего тыльного сгибания), то это передний импинджмент голеностопного сустава.
Если соударение происходит между задним суставным краем большеберцовой кости и задним отростком таранной кости, что происходит в положении крайнего сгибания, то это задний импинджмент голеностопного сустава (синдром задней компрессии или os trigonum синдром).
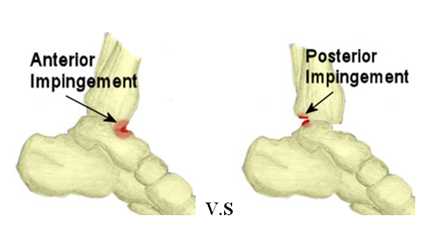
Передний и задний импиджмент синдром голеностопного сустава
При импинджменте между костными структурами ущемляется капсула вместе с синовиальной оболочкой голеностопного сустава. Если импинджмент происходит постоянно, то развивается локальное хроническое воспаление, в местах соударения появляются остеофиты (костные шипы), которые со временем увеличиваются. За счёт остеофитов пространство между таранной и большеберцовой костями уменьшается. При переднем импинджменте уменьшается амплитуда разгибания (или тыльного сгибания) стопы, а при заднем - амплитуда сгибания. При этом частота импинджмента возрастает, ещё более усугубляя повреждение и воспаление. Со временем ограничение амплитуды движений становится стойким.
Часто передний импинджмент синдром голеностопного сустава является следствием травм связочного аппарата голеностопного сустава. Даже небольшая нестабильность в голеностопном суставе способствует повышенной травматизации переднего отдела голеностопного сустава в положении крайнего разгибания. Чаще всего передний импинджмент развивается у атлетов, так как именно они перегружают передний отдел голеностопного сустава в положении крайнего разгибания, постоянно травмируя его передний отдел.
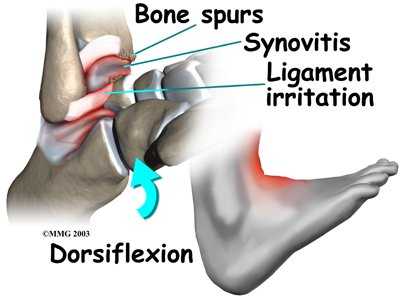
Передний импиджмент синдром
Задний импинджмент синдром голеностопного сустава чаще всего встречается у артистов балета. Это связано с хождением на пальцах стопы, а в этом положении происходит избыточное сгибание в голеностопном суставе, и, соответственно, травма задних отделов голеностопного сустава.
Данной патологии часто не уделяется должного внимания, хотя проявления импинджмента довольно болезненны и ограничивают амплитуду движений в голеностопном суставе.
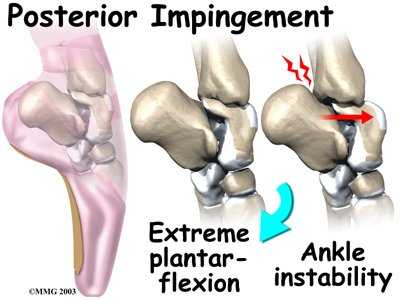
Задний импиджмент синдром
Симптомы
Главными симптомами импинджмент-синдрома голеностопного сустава являются снижение амплитуды движений в голеностопном суставе и боль в крайнем положении. При переднем импинджменте - при разгибании или тыльном сгибании стопы в передних отделах голеностопного сустава; при заднем импинджменте - при сгибании стопы в задних отделах голеностопного сустава.
Диагностика
Диагноз импинджмент-синдрома голеностопного сустава опытный ортопед может выставить после осмотра голеностопного сустава. Врач проверит все движения в голеностопном суставе, определит, какие движения вызывают боль в голеностопном сустава, определит локализацию боли (то есть точки, где возникает боль). Определяется амплитуда движений в голеностопном суставе. При импинджмент-синдроме амплитуда движений снижена.
При переднем импинджмент-синдроме снижена амплитуда разгибания (тыльного сгибания) с выраженной болью в положении крайнего разгибания (тыльного сгибания). Выполняется стресс-тест, когда пациента просят присесть на корточки. В этом положении возникает резкая боль в переднем отделе голеностопного сустава.
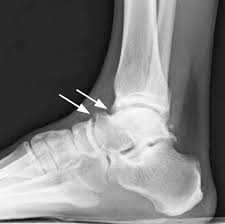
Рентгенограммы пациента с передним импиджмент синдромом
И наоборот, при заднем импинджмент-синдроме снижена амплитуда сгибания стопы с выраженной болью в задних отделах сустава в положении крайнего сгибания стопы. Стресс-тест заключается в том, чтобы пациент встал на носочки. В этом положении возникает резкая боль в задних отделах голеностопного сустава.
Если врач считает, что причиной боли в задней части голеностопного сустава является os trigonum, то врач может предложить ввести анестетик (обезболивающее лекарство) в данную область. Если возникает облегчение и возможно полное безболезненное сгибание стопы, то причиной боли является os trigonum. Если боль не проходит, то проблема может заключаться в сухожилии, которое проходит вдоль внутреннего края os trigonum.
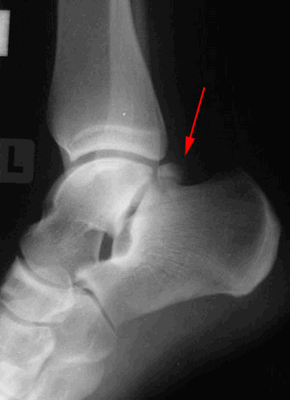
Рентгенограммы пациента с задним импиджмент синдромом
Выполняются рентгенограммы голеностопного сустава в двух проекциях. На обычных рентгенограммах остеофиты (костные шпоры) на голени или таранной кости чётко определяются. Можно выполнить боковые стресс-рентгенограммы, когда при приседании на корточки можно выявить соударение костных поверхностей в передней части голеностопного сустава, а при вставании на носки - соударение в задних структурах голеностопного сустава.
Можно выполнить и другие методы исследования голеностопного сустава, хотя они и не так информативны.
Лечение
Консервативное лечение
Первой рекомендацией в данном случае является - ограничение нагрузки на больную ногу, ограничение движений в болезненном положении, покой. Целесообразно использование обуви, ограничивающей движения в голеностопном суставе. Препаратами выбора, снижающие проявления боли и воспалительного синдрома, являются противовоспалительные средства, например диклофенак, ибупрофен, вольтарен. При остром развитии воспалительной реакции может помочь охлаждение участка болезненности, например грелкой со льдом.
Иногда рекомендуют инъекции стероидов в болезненную область. Стероиды являются сильными противовоспалительными препаратами. Инъекция стероидов уменьшает раздражение и отек мягких тканей, которые постоянно ущемляются, что снижает вероятность их повторного ущемления и поддержанию воспаления.
Чтобы быстрее восстановить нормальную амплитуду движений в голеностопном суставе, рекомендуется проконсультироваться у физиотерапевта, Пациентам предлагается серия специальных упражнений, в частности — на велотренажере, для увеличения амплитуды движений и укрепления тонуса мышц голени и стопы.
Оперативное лечение
Если консервативное лечение не помогает, то может быть рекомендована операция. Вид операции зависит от вида импинджмента и причины.
Зачастую сразу рекомендуют хирургическое лечение импинджмент синдрома голеностопного сустава. Остеофиты и патологически изменённые ткани нужно удалить, так как они никуда не сами не исчезнут и будут постоянно травмировать капсулу сустава, поддерживая хроническое воспаление и увеличиваясь в размерах.
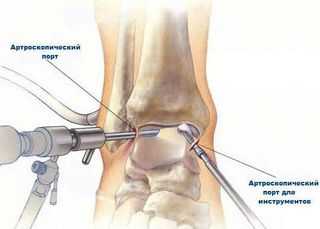
Артроскопия голеностопного сустава
Удалить остеофиты и патологически изменённую ткань капсулы сустава можно с помощью артроскопических методов. При этом через проколы кожи в сустав вводится видеокамера, под контролем которой производят удаление патологических тканей. Обычно после подобных операций пациентам назначается курс физиотерапии, лечебной физкультуры, ношение специального фиксатора голеностопного сустава в течение 1 месяца.
ЗАДНИЙ ИМПИНДЖМЕНТ ГОЛЕНОСТОПНОГО СУСТАВА
Задний импинджмент голеностопного сустава это болевой синдром, при котором пациент испытывает болевые ощущения в заднем отделе стопы в положении подошвенного сгибания голеностопного сустава.
ОСНОВНЫЕ ФАКТЫ
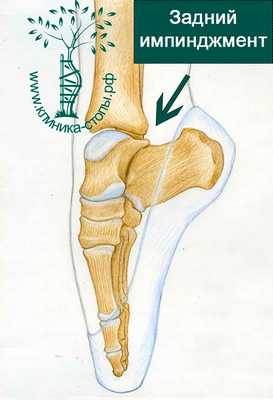
Хирургическое лечение заднего импинджмента голеностопного сустава заключается в устранении препятствий свободным движениям, расположенных в заднем отделе голеностопного сустава. Такими препятствиями могут быть os trigonum, рубцовая ткань, утолщенная/поврежденная межлодыжечная связка или гипертрофированный задний отросток таранной кости.
ЧТО ЭТО ТАКОЕ
Задний импинджмент голеностопного сустава - болевой синдром, при котором пациент испытывает болевые ощущения в заднем отделе стопы, в основном в положении подошвенного сгибания голеностопного сустава. Синдром может стать следствием как острой, так и хронической травмы. Нередко это состояние связано с наличием такой особенности анатомии, как os trigonum - добавочная косточка в голеностопном суставе.
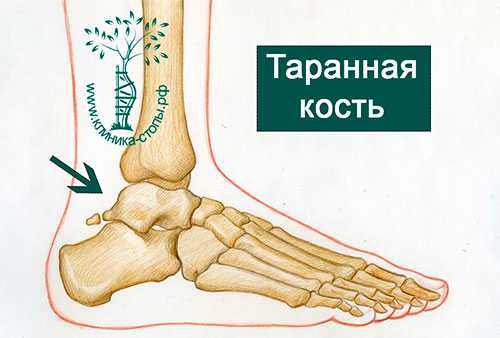
Повреждения, возникающие на фоне хронических физических перегрузок и связанные с задним импинджментом голеностопного сустава, нередко можно видеть у артистов балета и бегунов, тогда как острые повреждения развиваются на фоне избыточного подошвенного сгибания голеностопного сустава и наблюдаются чаще всего у футболистов.
ПРИЧИНЫ ЗАБОЛЕВАНИЯ
Причинами заднего импинджмента голеностопного сустава могут быть интенсивные повторяющиеся физические нагрузки или травмы.
Физические нагрузки
Синдром заднего импинджмента голеностопного сустава, вызванный интенсивными физическими нагрузками, наблюдается в основном у артистов балета и бегунов. Форсированное подошвенное сгибание стопы, например, при беге вниз по наклонной поверхности, приводит к постоянным перегрузкам задних отделов голеностопного сустава; это же сгибание, наблюдаемое в таких балетных позициях как «en pointe» и «demi-pointe», становится причиной сдавления задних отделов голеностопа.

В любой из этих ситуаций анатомические образования, расположенные между пяточной костью и задней поверхностью большеберцовой кости, могут испытывать избыточное давление. При постоянном выполнении этих упражнений мобильность и объем движений постепенно возрастают, а расстояние между пяточной костью и задним краем большеберцовой кости уменьшается.
Таким образом создаются условиях для сдавления как нормальных, так и патологических анатомических образований, которые могут быть здесь расположены: os trigonum, гипертрофированного заднего отростка таранной кости, утолщенной задней капсулы голеностопного сустава, рубцовой ткани или кальцината суставной капсулы после перенесенных травм, свободных суставных тел в заднем отделе голеностопного сустава или остеофитов заднего края большеберцовой кости.
Травма
Форсированное подошвенное сгибание приводит к сдавлению между большеберцовой и пяточной костями заднего отростка таранной кости. Если он достаточно выражен, то это может вызвать его перелом. Сдавление задней капсулы голеностопного сустава может вести к ее утолщению и кальцификации.
Посттравматические кальцинаты в подобных случаях чаще всего располагаются также в задних отделах сустава. Избыточное подошвенное сгибание может возникать при автомобильной или мотоциклетной аварии, а также при занятиях некоторыми видами спорта, например, при игре в футбол.
СИМПТОМЫ
Синдром заднего импинджмента голеностопного сустава - это болевой синдром. Боль локализуется в заднем отделе голеностопного сустава. В основном она возникает при быстром подошвенном сгибании стопы. У некоторых пациентов также болезненно и ускоренное тыльное сгибание. Связано это с тем, что в таком положении натягиваются прикрепляющиеся к заднему отростку таранной кости задняя капсула и связки голеностопного сустава.
ДИАГНОСТИКА ЗАДНЕГО ИМПИНДЖМЕНТА
Диагностика проводится на основании данных анамнеза, непосредственно осмотра врачом и рентгенологического исследования.
В ходе обследования обычно выявляется боль при ощупывании в области заднего отдела таранной кости.
Также проводится серия специальных провокационных тестов, которые заключается в проведении быстрых подошвенных сгибаний голеностопного сустава, выполняемых в различных положениях стопы. При положительных результатах тестов в сочетании с болью при ощупывании может быть показана диагностическая блокада сустава раствором местного анестетика.

Лучевая диагностика
На рентгенограмме нередко можно увидеть гипертрофированный задний отросток таранной кости или os trigonum. В случаях перенесенных ранее травм мы ищем признаки несросшегося перелома в этой области.
После перенесенной травмы при отсутствии изменений на рентгенограммах пациентам нередко назначается сцинтиграфия. При получении положительных результатов сканирования может быть назначена КТ - она наиболее информативна в посттравматических случаях, когда необходимо точно оценить степень повреждения, локализацию кальцинатов или костных фрагментов.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
Консервативное лечение синдрома заднего импинджмента включает уменьшение активности, физиотерапию (массаж, упражнения на растяжение и укрепление мышц), локальные аппликации льда, применение нестероидных противовоспалительных препаратов и инъекции глюкокортикоидов.
У артистов проводится анализ и коррекция техники танца, включает в т. ч. коррекцию неправильного положения (изгиба) стопы.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЗАДНЕГО ИМПИНДЖМЕНТА
При неэффективности консервативной терапии внутри- и внесуставная патология заднего отдела голеностопного сустава может потребовать хирургической операции.
Лечение включает удаление гипертрофированной задней капсулы голеностопного сустава, os trigonum, гипертрофированного заднего отростка таранной кости, ложного сустава, кальцинатов, остеофитов и свободных суставных тел.
С развитием минимально инвазивной хирургии были разработаны новые методы лечения этой патологии, включающие эндоскопические технологии, которые обладают рядом объективных преимуществ. Такая операция выполняется амбулаторно, после нее сразу начинается функциональное лечение.
ПОДРОБНЕЕ ОБ ЭНДОСКОПИЧЕСКОЙ ОПЕРАЦИИ ПРИ ЗАДНЕМ ИМПИНДЖМЕНТЕ
Операция выполняется амбулаторно, в условиях общей или эпидуральной анестезии. Пациента укладывают в положение на животе.
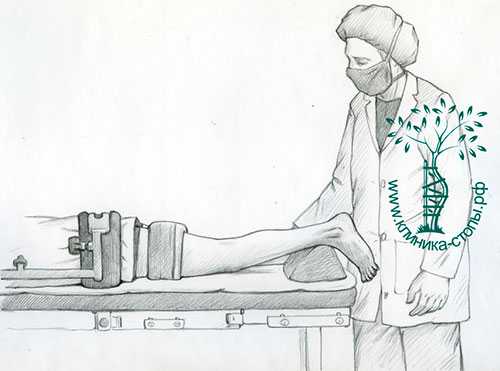
Через два прокола кожи по задней поверхности голеностопа в полость сустава вводится артроскоп, с помощью которого изображение выводится на экраны в операционной. Операция проводится в водной среде для улучшения ориентации в суставе и вымывания патологических тканей - для этого мы применяем физиологический раствор или специальный раствор Рингера.
Удаление рубцов и спаек из полости сустава производится с помощью специального аппарата, который называется шейвер. Он как бы «сбривает» патологически измененные ткани и с током воды выводит их.
Во время операции из полости сустава удаляются все свободные тела и добавочная кость (os trigonum).
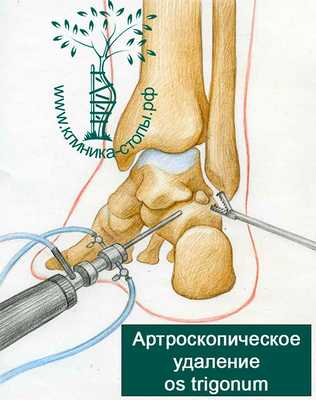
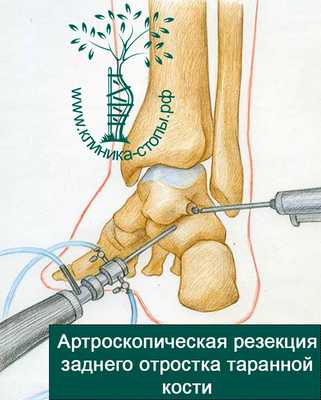
Таранная кость осматривается на предмет наличия аномально длинного костного выступа, отростка таранной кости. Если он патологически изменен, то его удаляют с помощью костного бора или специального артроскопического инструмента.
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Мы провели исследование, в которое включили 49 оперированных в нашей клинике пациентов с задним импинджментом голеностопного сустава. Во всех случаях им выполнялось эндоскопическое удаление механического препятствия в задних отделах голеностопа. Импинджмент у пациентов развился после травмы (66%) или интенсивной физической нагрузки (34%).
Средний период наблюдения после операции составил два года, за это время ни одного из пациентов мы не упустили из виду. Срок возвращения к работе составил в среднем три недели, к занятиям спортом - 10 недель. У пациентов, развитие импинджмента у которых было связано с интенсивными физическими нагрузками, результаты оказались лучше, а сроки возвращения к труду и к занятиям спортом короче, чем у пациентов, заболевание которых было обусловлено травмой.
Все пациенты после операции отметили значительное уменьшение или полное исчезновение боли.
В нашей клинике мы используем эндоскопические вмешательства на заднем отделе стопы. По нашим данным, они лучше переносятся пациентами и способствуют более быстрой послеоперационной реабилитации.
Эндоскопические операции на заднем отделе стопы выполняются по сути амбулаторно, после них пациентам назначается функциональное лечение. По сравнению с открытыми такие вмешательства не столь травматичны для пациента и характеризуются менее выраженным послеоперационным болевым синдромом.
Читайте также:
- Употребление наркотиков и психоактивных веществ в подростковом возрасте
- Врожденный фиброз глазодвигательных мышц
- Потребности в глюкозе у глубоко недоношенных новорожденных детей
- Рекомендации по анализу рентгенограммы ключицы в передне-задней проекции (ПЗ проекции)
- Техника получения жира для пластики барабанной перепонки
