Признаки инфаркта миокарда задней и нижней стенки на ЭКГ
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Инфаркт миокарда: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфаркт миокарда (ИМ) - это омертвление участка сердечной мышцы вследствие недостаточного ее кровоснабжения с развитием характерной клинической картины.
Причины появления инфаркта миокарда
Сердце - полый мышечный орган, имеющий форму конуса. Стенки сердца состоят из трех слоев. Внутренний слой - эндокард - выстилает полости сердца изнутри, и его выросты образуют клапаны сердца. Средний слой - миокард - состоит из сердечной мышечной ткани. Наружный слой - перикард. Сердце человека имеет четыре камеры: два предсердия и два желудочка. В правое предсердие поступает кровь из тканей самого сердца и всех частей тела (по верхней и нижней полым венам). В левое предсердие впадают четыре легочные вены, несущие артериальную кровь из легких. Из правого желудочка выходит легочный ствол, по которому венозная кровь поступает в легкие. Из левого желудочка выходит аорта, несущая артериальную кровь в сосуды большого круга кровообращения. Кислород к миокарду сердца доставляется по коронарным артериям.
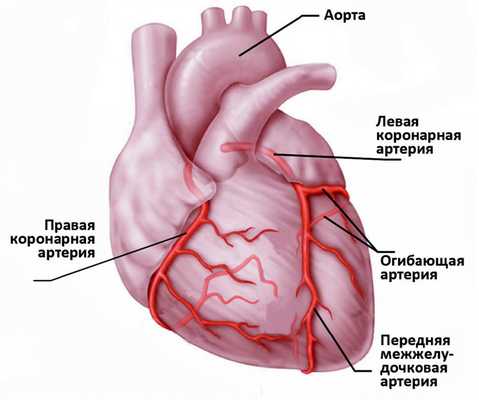
Сердце очень чувствительно к недостатку кровоснабжения (дефициту кислорода). В случае закупорки крупной коронарной артерии и при отсутствии эффективного альтернативного кровообращения по другим сосудам уже через 30 минут в пораженном участке начинается гибель кардиомиоцитов (мышечных клеток сердца).
Нарушение кровообращения вследствие атеросклеротического поражения коронарных артерий в 97-98% случаев имеет основное значение в возникновении инфаркта миокарда.
Атеросклерозом может поражаться как одна коронарная артерия, так и все три. Степень и протяженность сужения артерии могут быть различными. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
Где может формироваться тромб:
- на месте разрыва уязвимой (нестабильной) атеросклеротической бляшки;
- на дефекте (эрозии) эндотелия коронарной артерии, не обязательно локализованном на поверхности атеросклеротической бляшки;
- в месте гемодинамически незначимого сужения коронарной артерии.
Развивающийся некроз миокарда может быть различных размеров, а некроз, проходящий через все слои сердца (трансмуральный) может стать причиной разрыва миокарда.
Образование очагов некроза в миокарде сопровождается изменением размера, формы и толщины стенки сердца, а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии с увеличением объема и массы.
Такие сопутствующие состояния как: анемия, воспаление, инфекция, лихорадка, метаболические или эндокринные расстройства (в частности, гипертиреоз) могут спровоцировать или утяжелить ишемию миокарда.
К факторам риска развития инфаркта миокарда относятся:
- гиперлипидемия (нарушение нормального соотношения липидов крови);
- курение,
- сахарный диабет,
- артериальная гипертензия,
- абдоминальное ожирение,
- психосоциальные причины (стресс, депрессия и т.д.),
- низкая физическая активность,
- несбалансированное питание и потребление алкоголя.
Классификация инфаркта миокарда
I. Острый инфаркт миокарда.
- Острый трансмуральный инфаркт передней стенки миокарда.
- Острый трансмуральный инфаркт нижней стенки миокарда.
- Острый трансмуральный инфаркт миокарда других уточненных локализаций.
- Острый трансмуральный инфаркт миокарда неуточненной локализации.
- Острый инфаркт миокарда неуточненный.
- Повторный инфаркт передней стенки миокарда.
- Повторный инфаркт нижней стенки миокарда.
- Повторный инфаркт миокарда другой уточненной локализации.
- Повторный инфаркт миокарда неуточненной локализации.
- Гемоперикард.
- Дефект межпредсердной перегородки.
- Дефект межжелудочковой перегородки.
- Разрыв сердечной стенки без гемоперикарда.
- Разрыв сухожильной хорды.
- Разрыв сосочковой мышцы.
- Тромбоз предсердия, ушка предсердия и желудочка сердца.
- Другие текущие осложнения острого инфаркта миокарда.
- Коронарный тромбоз, не приводящий к инфаркту миокарда.
- Синдром Дресслера - постинфарктный склероз.
- Другие формы острой ишемической болезни сердца.
- Острая ишемическая болезнь сердца неуточненная.
Симптомы инфаркта миокарда
При инфаркте миокарда в результате нарушения кровообращения в пораженном участке сердца накапливаются продукты обмена, которые раздражают рецепторы миокарда и коронарных сосудов, что проявляется острой болью. Болевой приступ приводит к выбросу адреналина и норадреналина корой надпочечников.
Боль при типичном течении инфаркта миокарда является основным его признаком. Она возникает за грудиной, иногда может отдавать в левую руку, левое плечо, горло, нижнюю челюсть, в подложечную область.
По интенсивности и длительности такая боль в значительной степени превосходит обычный приступ стенокардии. Боль не снимается приемом нитроглицерина. Длительность болевого синдрома может быть различной - от 1 часа до нескольких суток. Иногда инфаркт миокарда сопровождается резкой слабостью, головокружением, головной болью, рвотой, потерей сознания. Больной выглядит бледным, губы синеют, наблюдается потливость.
В первые сутки развития инфаркта миокарда может регистрироваться тахикардия (учащенное сердцебиение), нарушение ритма, повышение температуры до 37-38℃.
Выделяют следующие клинические варианты:
- астматический - протекает как приступ бронхиальной астмы (присутствуют одышка, затрудненное дыхание, чувство нехватки воздуха);
- гастралгический - характеризуется болями в области желудка с распространением в загрудинное пространство, может быть отрыжка, икота, тошнота, многократная рвота, вздутие живота;
- аритмический - возникают нарушения ритма сердца, угрожающие жизни;
- церебральная - характеризуется нарушением мозгового кровообращения (наблюдаются тошнота, головокружение, нарушение сознания с развитием обморока);
- бессимптомный - инфаркт миокарда без типичного болевого приступа. В связи с несоблюдением постельного режима и отсутствием должного лечения протекает неблагоприятно.
Существуют четкие критерии диагностики инфаркта миокарда:
- клиническая картина инфаркта миокарда;
- картина инфаркта миокарда по данным ЭКГ;
- наличие новых участков миокарда со сниженным кровообращением или нарушение сократимости миокарда по данным инструментальных исследований;
- выявление тромбоза коронарных артерий по данным ангиографии.
- определение уровня биохимических маркеров повреждения кардиомиоцитов в крови;
Синонимы: Тн I вч; сердечный Тн I вч; сТн I вч. Tn I hs; cardiac-specific troponin I, high sensitivity; cTn I hs. Краткая характеристика определяемого вещества (Тропонин) Тропонины - небольши�.
Симптомы, признаки на ЭКГ и лечение нижнего инфаркта
Инфаркт миокарда занимает лидирующие позиции по причине смертности во всем мире. Но наиболее опасным считается некроз нижней стенки левого желудочка. Это область является «немой» зоной. Именно данная локализация представляет значительные трудности в диагностике для практикующих врачей. В статье вы узнаете о современных способах выявления патологии, специфических симптомах и научитесь распознавать её на электрокардиограмме.
Что это такое
Инфаркт нижней стенки левого желудочка является серьезнейшим заболеванием, требующим немедленного оказания медицинской помощи. Он характеризуется омертвением пораженных анатомических образований и замещением их функционально неактивной рубцовой тканью. Возникает при наличии следующих причин:
- атеросклероз — наличие в сосудах сердца липидных бляшек, способных значительно перекрывать их просвет;
- тромбоз — миграция сгустков крови, возникающая чаще всего из вен нижних конечностей, у пациентов с варикозной болезнью или выраженной гиподинамичностью (тяжелое заболевание, перелом бедренной кости и др.);
- сосудистый спазм — способен возникнуть на фоне сильного эмоционального стресса.
Моя практическая деятельность доказывает, что предрасполагающими факторами являются:
- мужской пол;
- возраст свыше 45 лет;
- ожирение (индекс массы тела более 30);
- повышение цифр артериального давления > 140/80 мм рт.ст. (согласно американской коллегии кардиологов > 130/80 мм рт. ст.);
- злоупотребление курением, алкоголем и наркотиками.

Где находится очаг поражения
«Мишенью» нижнего инфаркта миокарда является левый желудочек — главный и самый массивный компонент мышечного «насоса». Его размеры больше, чем у других отделов сердца, в 2-3 раза. Толщина колеблется от 11 до 14 см, индекс массы миокарда 109-124 г/м² для женщин и мужчин соответственно. Кровоснабжение осуществляется по двум важным сосудам — правой венечной и огибающей артерии. Из этого отдела сердца выходит самый главный артериальный сосуд — аорта.
Таким образом, я могу сделать вывод, что левый желудочек нуждается в обильном кровообращении и гораздо большем количестве кислорода, чем другие области миокарда. В связи с этим именно он поражается в результате сердечно-сосудистой катастрофы практически в 100% случаев. А задняя стенка, разделенная на диафрагмальную и базальную области, затрагивается лишь в 10 — 15 %. Но хочу отметить, что при её вовлечении в патологический процесс возникают большие трудности в диагностике. Стандартные 12 электрокардиографических отведений не регистрируют повреждение данного анатомического сегмента («немая» зона).
Нижний инфаркт миокарда в большинстве случаев сопровождается поражением смежных областей — заднеперегородочной, задненижней и заднебоковой.
Это сочетание спасает жизни многих пациентов, так как изменения четко регистрируются на кривой ЭКГ.
Как предположить диагноз
Главным критерием, который натолкнет на мысль об остром нижнем инфаркте миокарда, являются жалобы на длительную боль в загрудинной области. Но, чтобы точно поставить верный диагноз, необходимо проведение ряда лабораторных и инструментальных видов исследования.
Мои пациенты проходят:
- ультразвуковое исследование сердца. Четко определяются области с полностью отсутствующей или сниженной сократимостью миокарда, свидетельствующие о наличии зон некроза или рубцов;
- общий анализ крови. Возможен рост лейкоцитов и скорости оседания эритроцитов;
- тропониновый тест. Современный и наиболее точный способ диагностики нижнего инфаркта миокарда, который отражает повреждение мышц организма, в том числе и сердца;
- коронарографию. Проводится для обнаружения пораженных венечных сосудов.
Рост числа тропонинов I и T при изолированном поражении задней стенки также может отсутствовать, так как очаг повреждения имеет незначительные размеры. К тому же результаты анализа становятся положительными спустя 7-8 часов. Не правда ли, коварная локализация патологии?
Специфические симптомы
На мой взгляд, важнейшим симптомом нижнего инфаркта миокарда является боль за грудиной. Главными её отличиями служат:
- пекущий, жгучий, давящий характер, реже чувство дискомфорта;
- продолжительность более 15 мин.;
- неэффективность нитратов и сиднониминов («Сиднофарм», «Нитроглицерин», «Молсидомин»);
- способность отдавать в левую половину тела, горло, нижнюю челюсть, реже правую руку, живот.
Также в клинической картине заболевания можно встретить одышку, кашель сухого характера (возможно, с прожилками крови), отеки конечностей и полостей организма, бледность кожного покрова, повышенную потливость. Нарушения сердечного ритма встречаются весьма редко, так как в нижней стенке левого желудочка ведущие проводящие пути отсутствуют.
Совет специалиста
Обратите внимание на следующие симптомы, именно они предшествуют развитию нижнего инфаркта миокарда левого желудочка:
- Резкий скачок цифр артериального давления.
- Эпизод нарушения сердечного ритма.
- Внезапно возникшее чувство нехватки воздуха, сильная потливость, озноб или выраженная головная боль.
- Приступ нестабильной стенокардии.
Признаки на ЭКГ
Электрокардиографию своим пациентам я провожу в первую очередь. Изолированный базальный некроз на ней не регистрируется. Для диафрагмального отдела существуют косвенные признаки (раздвоение зубца R, рост его амплитуды и уменьшение глубины S в V1 и V2, равенство вольтажа S и R в I и II отведениях, подъем Т в V1-V2).
При вовлечении в процесс заднедиафрагмального и задненижнего отдела во II, III и AvF возникают типичные для инфаркта изменения (патологический Q, подъем ST) с реципрокным отражением в I и AvL. При заднебоковом поражении дополнительно регистрируются признаки сердечного приступа в V5, V6.
Хочу отметить, что при наличии типичной клинической картины пациент должен получать всю необходимую медицинскую помощь даже при отсутствии изменений на электрокардиограмме.
Клинический случай
Мужчина, 58 лет, был доставлен ко мне с жалобами на внезапно возникшую одышку, выраженную потливость, типичные загрудинные боли отсутствовали. Аускультативно в нижних отделах легких прослушивались влажные мелкопузырчатые хрипы. Проведенные общий анализ крови и электрокардиография результатов не дали. На ЭхоКГ отмечалась зона акинезии в базальных отделах левого желудочка. Первый тропониновый тест был отрицателен, повторный стал положительным спустя 1 час после госпитализации. В результате был диагностирован «Острый инфаркт миокарда нижней стенки левого желудочка. ОСН 1»
Пациент получал лечение, которое заключалось в назначении антиагрегантов («Аспетер»), антикоагулянтов («Эноксапарин»), бета-блокаторов («Метопролол») и нитратов («Нитроглицерин»). Общее состояние стабилизировалось спустя 10 дней, осложнения отсутствовали.
Знание специфических симптомов острого инфаркта миокарда необходимо не только врачам, но всем людям, хотя бы для того, чтобы своевременно обратиться за медицинской помощью.
Для подготовки материала использовались следующие источники информации.
Особенности, лечение и последствия инфаркта задней стенки сердца
Каждый из нас может столкнуться с множеством проблем со стороны сердечно-сосудистой системы. Одним из самых распространённых заболеваний является инфаркт миокарда. Но даже при современном уровне развитии медицины диагностировать патологию не всегда представляется возможным. Существуют «немые» зоны сердца, которые не удаётся визуализировать, и к ним относится задняя стенка левого желудочка. Об особенностях течения сосудистой катастрофы в данном анатомическом сегменте я бы хотел рассказать в статье.
Кратко об анатомии и физиологии
Для начала попробуем разобраться, что представляет собой задняя стенка левого желудочка. Сердце - это полый мышечный орган, который обеспечивает циркуляцию крови по всему телу. Оно состоит из 4 камер: 2 желудочка и 2 предсердия. Главным компонентом мышечного насоса является левый желудочек, который обеспечивает подачу крови, обогащённой кислородом, всем тканям организма.
Толщина миокарда левого желудочка примерно в 2-3 раза больше прочих отделов органа и составляет в среднем от 11 до 14 мм. Поэтому, ввиду большого размера, данному участку сердца требуется больший объём крови, которую он получает по правой коронарной артерии и её огибающей ветви. Любое поражение приносящих свежий кислород сосудов быстро отражается на функциональной активности и может привести к гибели кардиомиоцитов.
Ввиду описанных выше особенностей инфаркт миокарда в 99,9 % случаев затрагивает исключительно левый желудочек.
Порядка 10-15 % сосудистых катастроф приходится на заднюю стенку, которая, для удобства врачей, разделяется на два основных отдела:
Последние научно-исследовательские работы кардиохирургов, а так же мой личный опыт позволили придать данной проблеме большую актуальность. Если развивается инфаркт миокарда задней стенки левого желудочка, то он практически невидим на ЭКГ, часто прячется под маской стенокардии. В результате пациент не получает необходимого комплекса лечебных мероприятий. Клетки органа продолжают погибать, наблюдается множество неблагоприятных последствий в будущем.
К счастью, в 60-70 % наблюдений инфаркт задней стенки сердца сочетается с некрозом соседних областей (задненижний, заднеперегородочный, заднебоковой), что чётко отражается на кривой электрокардиограммы.
Причины
На самом деле существует огромный перечень факторов, приводящих к поражению коронарных артерий, однако наиболее значимыми являются:
- Атеросклероз. Встречается у большинства лиц старше 60 лет на фоне нарушения обмена липидов (повышение общего холестерина, ЛПНП и ТАГ, снижение ЛПВП). В результате формирования патологических наложений на стенках сосудов происходит их обструкция. Состояние дополнительно усугубляется оседанием тромботических масс. Я не встречал больных кардиологического профиля без признаков данного заболевания.
- Миграция тромбов из отдалённых участков. Подобное явление наиболее характерно для лиц, страдающих варикозной болезнью вен нижних конечностей, значительно реже встречается на фоне длительной гиподинамии (течение тяжёлых соматических заболеваний) при отсутствии антиагрегантной терапии. Как правило, лица среднего и пожилого возраста вообще не обращают внимания на изменения венозного русла на ногах. Однако молодые девушки, которые беспокоятся о своей привлекательности, заботятся об этом куда больше.
- Спазм сосудов. Может иметь место на фоне расстройств центральной нервной системы (неврозы, систематические стрессы).
Предрасполагают к развитию инфаркта миокарда такие факторы, как:
- артериальная гипертензия;
- ожирение (повышение ИМТ более 30 кг/м 2 );
- гиподинамия (ВОЗ рекомендует ежедневно проходить не менее 8 000 шагов);
- нарушения со стороны липидного профиля;
- наличие вредных привычек (курение, систематическое употребление алкогольных напитков и наркотических средств);
- мужской пол;
- возраст от 45 лет.
Произвести оценку наличия факторов риска вы можете самостоятельно. Если имеется хотя бы 3 из выше описанных, то вероятность фатального осложнения со стороны сердечно-сосудистой системы повышается в 2.5 раза. Ещё не поздно всё изменить и обеспечить себе здоровое будущее.
Клинические проявления
Заподозрить приближающийся задний инфаркт миокарда и прочие сосудистые осложнения (например, инсульт или кровоизлияние в глазное яблоко) вполне можно в бытовых условиях.
Как правило, им предшествуют такие состояния, как:
- гипертонический криз;
- приступ нестабильной стенокардии (при течении ИБС в анамнезе);
- эпизоды аритмий;
- изменение общего состояния и поведения (внезапные резкие головные боли, повышенная потливость, слабость, озноб).
Болезненность и дискомфорт за грудиной - единственное, что объединяет всех людей с развившимся инфарктом миокарда.
Боль имеет специфические характеристики:
- продолжительность свыше 15 минут;
- локализация за грудиной;
- отсутствие эффекта от нитроглицерина и прочих нитратов;
- возможность иррадиации в левую лопатку, плечо, предплечье и мизинец.
Крайне редко выявляется «немая картина», когда боль полностью отсутствует, а наблюдается лишь слабость и повышенное потоотделение.
Совет специалиста
Важный признак - длительность болевых ощущений. Стабильная стенокардия напряжения никогда не бывает столь продолжительной. Если у вас дискомфорт за грудиной наблюдается более 15 минут - срочно вызывайте бригаду врачей, так как клетки сердца уже испытывают острую гипоксию, которая в ближайшее время может перейти в необратимую стадию (некроз).
Нарушение функциональной активности сердца
В задней стенке левого желудочка не проходят важные проводящие пути, следовательно, нарушения ритма не характерны, но иногда встречаются (на моей памяти подобных ситуаций никогда не наблюдалось). За счёт выключения из работы значительных масс миокарда могут быть выявлены явления застоя со стороны малого (одышка, кашель с прожилками крови) и большого (отёки на ногах и в полостях организма, увеличение размеров печени, бледность кожных покровов с синеватым оттенком в дистальных отделах) кругов кровообращения.
Диагностика
Основополагающим методом постановки диагноза является электрокардиография.
Острый базальный изолированный инфаркт миокарда вообще невозможно выявить не при каких условиях. Поражение диафрагмального отдела задней стенки можно распознать по косвенным признакам. Изменения на ЭКГ, характерные для стадий сосудистой патологии (острейшая, острая, подострая, рубцевание) отсутствуют.
Итак, врач заподозрит наличие инфаркта по следующим критериям:
- возрастание амплитуды зубца R в V1 и V2;
- снижение глубины зубцов S в 1 и 2 грудных отведениях;
- вольтаж зубцов S и R в первых двух отведениях одинаковый;
- раздвоение зубца R (часто диагностируется, как блокада правой ножки пучка Гиса);
- подъём зубца T в V1-V
В национальном руководстве для врачей описаны варианты мелкоочагового диафрагмального инфаркта с появлением характерного патологического зубца Q и подъёмом сегмента ST. Однако в личной практике ни разу не удавалось зафиксировать подобных изменений на кардиограмме, хотя клиника присутствовала.
Инструментальная диагностика
Для установления дисфункции стенки сердца применяется Эхо-КГ. Ультразвуковые волны с высокой точностью выявляют участки гипо- или акинезии миокарда, позволяя заподозрить в них некротические или уже рубцовые трансформации.
Чтобы найти локализацию очага обструкции коронарных артерий широко используется коронография. После введения контрастного вещества выполняется серия рентгенологических снимков, на которых чётко видны участки сужения.
Лабораторная диагностика
Для подтверждения диагноза могут быть задействованы:
- Общий анализ крови (повышение числа лейкоцитов и СОЭ); - повышается при наличии некроза сердечной или любой скелетной мышцы. Поражение задней стенки всегда носит незначительный характер, ввиду чего уровень тропонина может не возрасти, приведя к диагностическим ошибкам.
Оба способа позволяют подтвердить инфаркт миокарда только спустя 6-7 часов. А золотое окно, в которое можно устранить причину окклюзии и восстановить «едва живые» кардиомиоциты составляет всего 3 часа. Крайне сложный выбор, не правда ли? Эхо-КГ и прочие высокоинформативные методы (МРТ) имеются далеко не у всех лечебных учреждений.
Экстренная помощь
Если Вам довелось встретить человека с инфарктом миокарда, то порядок действий будет следующим:
- Незамедлительно вызвать бригаду скорой помощи.
- Уложить больного на кровать, приподняв головной конец тела.
- Обеспечить приток свежего воздуха (открыть окна).
- Облегчить дыхание (снять стесняющую верхнюю одежду).
- Каждые 5 минут давать любой нитропрепарат («Нитроглицерин») под язык, попутно измеряя АД и ЧСС перед новой дозой. При повышении частоты сердечных сокращений более 100 ударов в минуту или снижении артериального давления ниже 100/60 мм. рт. ст. терапию прекращают.
- Предложить принять внутрь «Ацетилсалициловую кислоту» (0.3 г.).
Нельзя проводить попытки устранения коронарных болей обычными анальгетиками. Разве способно обезболивающее средство предотвратить некроз клеток сердца? К тому же может стереться клиническая картина, что затруднит диагностику.
Лечение
Сразу после постановки диагноза проводится экстренная терапия следующими препаратами:
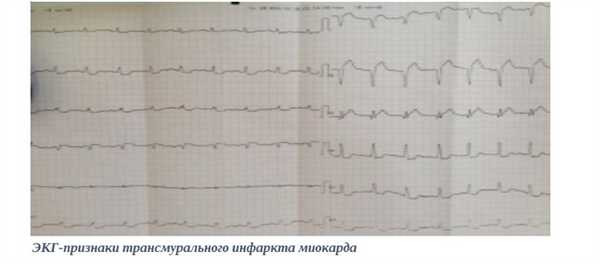
Трансмуральный инфаркт: определение, диагностика и прогноз пациента
Смертность от сердечно-сосудистых заболеваний, в особенности от инфарктов, продолжает занимать первые места во всех странах мира. Также растет встречаемость таких их форм, как трансмуральные и обширные. Они характеризуются тяжелым течением, многочисленными осложнениями и высокой летальностью.
Сложившаяся ситуация требует особого подхода в диагностике и лечении данного состояния, больные сразу же доставляются в отделение реанимации, где им проводят необходимые обследования и делают экстренную операцию. Реабилитация в подобной ситуации может длиться годами.
Что такое трансмуральный инфаркт
Существует несколько форм некроза мышцы сердца, а самой смертоносной и разрушительной из них является острый трансмуральный инфаркт миокарда. В качестве причины развития этой патологии выступает острая недостаточность поступления крови через систему венечных артерий, отвечающих за снабжение кардиальных тканей кислородом и питательными веществами. Такой дефицит коронарного кровотока может быть вызван двумя явлениями:
- внезапным полным прекращением кровотока через венечные артерии;
- несоответствием расхода кислорода сердечной мышцей его поступлению через эти сосуды.
Причиной возникновения могут служить атеросклероз этих сосудов, их сужение, формирование единичной атеросклеротической бляшки большого размера, тромбоз, внезапная мощная нагрузка на миокард, спазм кардиальных сосудов, связанный с нервно-гуморальными нарушениями.
В чем отличие от других форм
По месту расположению очага поражения в мышце сердца выделяют такие формы инфаркта миокарда:
- интрамуральный — в толще мышечной ткани;
- субэпикардиальный — под внешней оболочкой;
- субэндокардиальный — под внутренней оболочкой;
- трансмуральный — проходит через всю толщу мышцы.
Приставка «транс» переводится, как «сквозь». То есть зона некроза поражает огромный массив миокарда. Она проходит всю мышцу насквозь от перикарда до эндокарда.
Патология имеет четкую гендерную привязку: из 100 клинических случаев трансмурального инфаркта 16 приходится на женщин, и 84 — на мужчин.
Как определить и заподозрить
Заподозрить развитие заболевания можно по ряду характерных симптомов:
- бледности;
- приступам удушья;
- замиранию сердца;
- болезненной тахикардии;
- острым сжимающим либо продолжительным волнообразным болевым ощущениям.
Сердечная боль в большинстве случаев весьма характерна. Она иррадиирует в различные анатомические образования, расположенные в левой половине тела: лопатку, руку, ухо, часть зубного ряда и так далее.
Ключевые симптомы
Симптоматика трансмурального инфаркта миокарда различна в соответствии с периодом развития патологии. Давайте рассмотрим те этапы формирования некроза, на которых, при условии своевременного медицинского вмешательства, можно спасти не только жизнь пациента, но и целостность его сердечной мышцы.
Продромальный период
Больного начинают тревожить предвестники, схожие с нестабильной стенокардией:
- учащение болевых приступов с локализацией за грудиной;
- развитие болевых ощущений в ответ на физические нагрузки, ранее не вызывавшие таковых, а то и вовсе в покое;
- при применении для купирования боли нитропрепаратов прежняя доза не приносит обычного облегчения, для достижения необходимого эффекта требуется все больше лекарств.
Все эти проявления указывают на быстро развивающуюся закупорку коронарных артерий. При дальнейшем снижении объема проходящей по ним крови с большой вероятностью разовьется инфаркт миокарда. Поэтому клинический протокол по острому коронарному синдрому требует обязательной госпитализации таких больных.
Острейший период
Если время упущено, и достаточная помощь не была оказана в продроме, то наступает острейший период, — начало некротических изменений в сердечной мышце. Самое большое количество умерших от трансмурального инфаркта приходится именно на острейший период. Хотя, с другой стороны, терапия, проводимая в это время, наиболее эффективна, — вплоть до полного восстановления.
Симптоматика проявляется ангинозным статусом, — очень сильной давящей, сверлящей либо кинжальной болью в загрудинной области с характерной для сердца иррадиацией. Его продолжительность — более получаса, даже прием 3 таблеток нитроглицерина не приносит облегчения. Присоединяется ряд других симптомов:
- тревога;
- холодный пот;
- страх умереть;
- сильная слабость;
- гипотония (чаще) либо гипертония (реже).
Кроме стандартного ангинозного приступа, трансмуральный инфаркт может проявляться атипичными синдромами:
- абдоминальным, с болями в эпигастрии, иррадиирующими в спину, тошнотой, отрыжкой, метеоризмом, рвотой, после которой не наступает облегчение, напряжением мышц брюшного пресса;
- атипичным ангинозным, с болями в конечностях, нижней челюсти, горле;
- астматическим, с приступом одышки, в основе развития которой лежит отек легких либо сердечная астма;
- аритмическим, с преобладанием симптомов аритмии над болью или без боли вообще;
- цереброваскулярным, с обмороками, рвотой, тошнотой, головокружением; иногда - с очаговыми мозговыми проявлениями.
Ориентируясь на симптоматику, мы можем заподозрить инфаркт, а вот определить его наверняка поможет электрокардиография. О ней поговорим в следующем разделе.
Как установить локализацию трансмурального инфаркта по ЭКГ
Чаще всего трансмуральный инфаркт развивается в левом желудочке, — на передней, задней, боковой, нижней стенках, верхушке. Намного реже страдает правый желудочек. Ниже я расположил таблицу, в которой указаны изменения на электрокардиограмме при различной локализации очага поражения, а также информацию о том, закупорка какого именно сосуда привела к этой ситуации.
Локализация трансмурального инфаркта
Какой сосуд закупорен
Характерные признаки поражения в стандартных отведениях электрокардиографического исследования
Левая венечная артерия или ее ветки
Грудные отведения V4-V6
Правая венечная артерия либо огибающая ветка левой
ІІ, ІІІ, aVF — ST приподнят с положительным Т, иногда большие Q
Передняя межжелудочковая артерия
II, III, aVF, V1-V6 — ST приподнят, инверсия Т, Q — глубокий
Правая коронарная артерия
III, правые V1-V4 — ST приподнят
Задней и боковой
Огибающая ветвь левой коронарной артерии
V5, V6, — глубокий S, падение амплитуды R;
II, III, aVF, V5, V6 — зазубренный QRS;
V1, V2, V3 — реципрокные изменения;
Достоверный трансмуральный инфаркт миокарда на ЭКГ в III, aVF, V5, V6 — комплексы QS
aVL — ST приподнят, V1-V2 — высокие R, сегмент ST опущен.
Правая задняя нисходящая артерия либо левая огибающая
V1-V2 — увеличена амплитуда R, уменьшена глубина S; V1-V4 — понижение ST; V1-V4, aVR — положительный высокий Т
Обширный по задней стенке
Правая коронарная артерия, выше отхождения ветвей к АВ и синусовому узлам
II, III, aVF — патологический Q, приподнят ST, изменен Т; V6 — глубокий S.
Реципрокные: V1 - V2 — увеличение R, уменьшение S; V1 - V3 — положительный повышенный T; V1 - V4 — понижение ST
Наиболее выраженную симптоматику имеет острый трансмуральный инфаркт передней стенки миокарда левого желудочка.
Если при обширном трансмуральном инфаркте по задней стенке левого желудочка развиваются блокады проводимости, значит, некроз перешел на перегородку между желудочками.
Прогноз: есть ли шанс выжить
Учитывая тяжесть поражения, прогноз при трансмуральном инфаркте миокарда весьма неблагоприятен. Статистика свидетельствует, что 40% пациентов с этой патологией умирают до того, как попадут в стационар.
Но шанс на выживание остается достаточно большим, и его можно рассчитать по специальной шкале GRACE. Риск гибели пациента оценивается как высокий, средний или низкий, в зависимости от того, сколько баллов он получил по итогам калькуляции.
Шкала учитывает следующие критерии:
- возраст;
- есть ли застойная сердечная недостаточность;
- переносил ли пациент ранее инфаркты миокарда;
- уровень систолического АД;
- имеется ли на ЭКГ депрессия ST;
- содержание креатинина в сыворотке крови;
- повысилось ли содержание кардиоспецифических ферментов;
- была ли проведена пациенту ЧКВ в стационарных условиях.
Результат представляет собой степень вероятности для испытуемого умереть в течение предстоящего полугодия от осложнений трансмурального инфаркта миокарда. Эта степень варьирует от менее, чем 1%, до 54%.
Использовать шкалу в онлайн-режиме можно по ссылке здесь.
Трансмуральный инфаркт миокарда любой локализации является серьезным вызовом не только организму больного, но и врачам, которые будут бороться за его жизнь. И победа над болезнью может быть достигнута только при полном взаимопонимании и взаимопомощи самого пациента, его близких, службы скорой помощи, поликлиники и стационара. Только слаженная работа всех этих подразделений подарит человеку шанс на спасение.
Максимально верный предварительный и безошибочный уточненный диагноз позволят выбрать правильное направление терапии. Быстрое полноценное лечение и обязательная реабилитация способны вернуть пациента к привычной жизни и минимизировать последствия инфаркта.
Если вы в своей жизни или профессиональной деятельности сталкивались с больными, которым выпало такое тяжкое испытание, как трансмуральный инфаркт миокарда, расскажите об этом. Ваш ценный опыт может пригодиться любому для того, чтобы вовремя помочь человеку, попавшему в беду.
Случай из практики
Хочу рассказать об одном случае, когда у пациентки, попавшей в стационарное отделение с совершенно, казалось бы, сторонним диагнозом, при полноценном обследовании был выявлен трансмуральный инфаркт миокарда. Больная, к сожалению, умерла. Однако, случай поучительный, показывающий, как разные патологии способны усилить отрицательное влияние друг друга на человеческий организм.
Пациентка 72-летнего возраста была госпитализирована с диагнозом желудочно-кишечного кровотечения. Ее жалобы ограничивались тошнотой, слабостью и головокружением. Спустя сутки частота сердечных сокращений составила 110 ударов/минуту, а артериальное давление — 90/60 мм рт.ст.
В анамнезе ИБС, постинфарктный кардиосклероз НК 2 ст., на фоне ГБ 3 ст., осложненный пароксизмальной формой мерцательной аритмии. В качестве сопутствующей патологии выступил коморбидный остеоартрит.
Амбулаторно больная принимала Бисопролол, Лозартан, Диклофенак, Прадаксу.
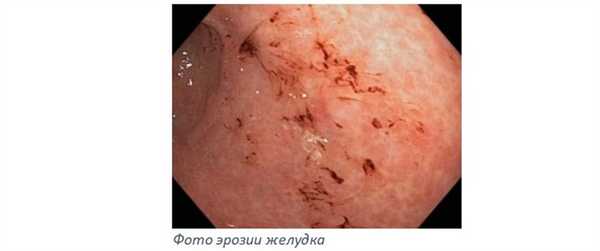
При обследовании в стационаре были обнаружены многочисленные эрозивные изменения желудочной слизистой, анемия с быстро снижающимся уровнем гемоглобина.
После проведения ЭКГ на пленке были обнаружены острые очаговые изменения в левом желудочке, на передней его стенке.
Проведенный тут же тропониновый тест дал положительный результат.
Хочу обратить ваше внимание на то, что анемия является фактором риска сердечно-сосудистой патологии. Она учащает проявление следующих нозологических форм:
- инфаркта миокарда и его рецидивов;
- нарушения работы левого желудочка;
- госпитальной смертности (почти в полтора раза);
- осложнений со стороны сердечно-сосудистой системы.
Как и следовало ожидать, тяжелая постгеморрагическая анемия усугубила состояние, спровоцировала развитие трансмурального инфаркта миокарда и, в конечном итоге, привела к гибели пациентки. А основой всех проблем, значительно усугубившей состояние больной, послужило ошибочное назначение сочетания препаратов, вызвавших эрозивные повреждения слизистой оболочки желудка с последующим желудочно-кишечным кровотечением.
Острый инфаркт миокарда нижней стенки левого желудочка с подъемом сегмента ST с переходом на правый желудочек
Правый желудочек (ПЖ) - это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу - и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Пациент Л, 75лет, был госпитализирован по СМП в ОРИТ с направительным диагнозом "ИБС. Нестабильная стенокардия с подъемом сегмента ST " При поступлении предъявлял жалобы на давящие боли за грудиной, иррадиирущие в межлопаточную область, частично купирующиеся приемом нитроглицерина, тошноту, общую слабость.
Из анамнеза: В течение многих лет (примерно с 50 лет) страдает артериальной гипертензией, с максимальными значениями АД до 160/100 мм рт.ст., привычные значения 140/90 мм рт.ст. Регулярно принимает гипотензивную терапию. Настоящее ухудшение самочувствия 11.08.2021 с 15:00 часов дня, когда стал отмечать выше указанные жалобы. 12.08.21г из-за затяжной боли обратился в ближайшее мед.учреждение, где была выявлена элевация ST на ЭКГ, положительный тест на тропонин. Доставлен в Волынскую больницу для дальнейшего лечения и обследования.
В ходе проведенного скрининг-обследования верифицирован инфаркт миокарда нижней стенки ЛЖ с поражением правого желудочка от 11.08.21г
Обследование:
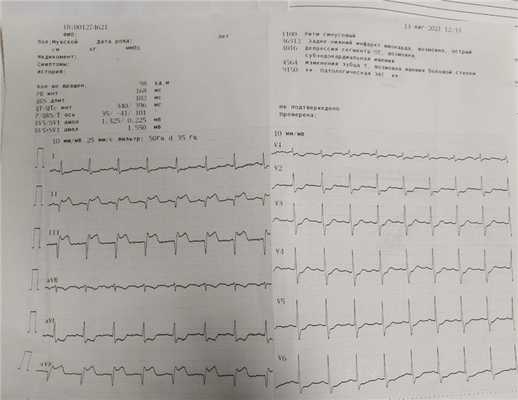
14.08.2021: Синусовая тахикардия с ЧСС 98 в мин. Обращает на себя внимание - подъем сегмента ST, патологический з.Q в отведениях II, III, AVF, реципрокная депрессия сегмента ST в отведениях I, AVL, V2-V6 - признаки острого инфаркта миокарда нижней стенки ЛЖ.
14.08.2021 Высокочувствительный тропонин Т: 1020.0 нг/л
Группа крови: A (II). Резус-фактор: Rh- отрицательный.
Биохимический анализ крови: СКФ по формуле CKD-EPI: 48 мл/мин/1.73м2.
Мочевина сыворотки: 7.4 ммоль/л. Креатинин: 125 мкмоль/л.
Повышение коэфф. атерогенности за счет повышения ЛПНП.
Креатинфосфокиназа - КФК: 978 Ед/л. Изофермент МБ-КФК: 88 Ед/л.
Калий: 4.37 ммоль/л. Натрий: 139 ммоль/л
Эхокардиография: Незначительная дилатация полости левого предсердия.
Гипокинез базального и среднего сегментов нижней стенки, базального сегмента МЖП, нижне-перегородочного сегмента ЛЖ, базального и среднего сегментов передней стенки правого желудочка. Глобальная сократимость несколько снижена. ФВ 47 %. Стенки миокарда ЛЖ не утолщены. При ДКГ-митральная регургитация -1 степени, трикуспидальная регургитация -1 степени. Диастолическая функция нарушена по рестриктивному типу. Отмечается сепарация листков перикарда за правыми отделами сердца и боковой стенкой ЛЖ до 3 мм (менее 100 мл жидкости).
14.08.2021 Выполнена экстренная коронарография, с последующим стентированием правой коронарной артерии с хорошим ангиографическим и клиническим эффектом.
Результаты исследования:
ЛЕВАЯ КОРОНАРНАЯ АРТЕРИЯ:
Ствол ЛКА - не изменён.
ПМЖВ - стеноз в п/3 80 % с переходом на устье ДВ, далее неровности контуров без гемодинамически значимых изменений.
ДВ - стеноз в п/3 от устья 40 %, далее неровности контуров без гемодинамически значимых изменений.
ОВ - неровности контуров на всем протяжении без гемодинамически значимых изменений.
ВТК - неровности контуров без гемодинамически значимых изменений..
ПРАВАЯ КОРОНАРНАЯ АРТЕРИЯ- окклюзирована в п/3, постокклюзионный сегмент не визуализируется (тромбоз).
ЗБВ ПКА - постокклюзионный сегмент не визуализируется.
ЗМЖВ ПКА - постокклюзионный сегмент не визуализируется.
Тип кровоснабжения - правый.
Ход операции:
Под местной анестезией sol. Lidocaini 2% - 5,0 пунктирована правая лучевая артерия. В/а введено 10 тыс. ед. гепарина.Проводниковый катетер 6F проведен в восходящий отдел аорты и установлен в устье правой коронарной артерии. Выполнена проводниковая реканализация, затем тромбаспирация. Извлечены фрагменты тромба. При контрольной коронарографии выявлен критический стеноз 90-95% с фрагментами пристеночных тромбов. Далее после предварительной дилатации баллонным катетером 2,0х20 мм (12 атм) выполнено стентирование ПКА. Имплантированы стенты "Resolute" 3,5х30 мм (14 атм), "Resolute" 3,0х26 мм (14 атм). Получен хороший ангиографический результат.
Завершение операции: Операция прошла без осложнений.
В острый период инфаркта отмечалась нестабильная гемодинамика:
гипотония, обусловленная поражением правого желудочка, проводилась инфузионная и кардиотоническая терапия, на фоне которой гемодинамика стабилизирована. По стабилизации состояния был переведен в 1-е кардиологическое отделение.
В отделении кардиологии проводился стационарный этап реабилитации - выполнены.
Тредмил-пробы (дистанция ходьбы 250 и 800м). В целом за весь период наблюдения пациент гемодинамически стабилен, гемодинамически значимые нарушения ритма и проводимости не регистрировались. Пациенту было показано продолжение реабилитации в условиях кардиологического отделения ФГБУ «Центр реабилитации» Управления делами Президента Российской Федерации. Имеющий место гемодинамически значимый стеноз ПМЖВ, требует хирургической коррекции в отсроченном периоде (не ранее 1 мес после перенесенного инфаркта миокарда).
19.08.2021: ЭКГ снято справа: Синусовый ритм с ЧСС 68 в мин.
Патологический з. Q и подъем сегмента ST в V2R-V4R отв. - не регистрируются.
24.08.2021: Синусовая брадикардия с ЧСС 58 в мин. Ед. предсердная экстрасистолия.
24.08.2021 Эхокардиография: Умеренный гипокинез базального и среднего сегментов нижней стенки, нижне-перегородочного сегмента ЛЖ. Глобальная сократимость после проведенного лечения выросла (ФВ-54%). Значения СДЛА в пределах нормы. Жидкость в полости перикарда не визуализируется.
Выводы: Клиника инфаркта миокарда правого желудочка может характеризоваться нетипичной симптоматикой, поэтому требует внимательного отношения со стороны врача и самого пациента. Острый и постинфарктный периоды должны протекать наиболее щадяще, учитывая склонность к дестабилизации артериального давления.
Список использованной литературы:
1. Мазур Н.А. Практическая кардиология. - М.: Медпрактика-М, 2009. - 616 с.
2. Шпектор А.В., Васильева Е.Ю. Кардиология: клинические лекции. -М.: АСТ: Астрель, 2008. - 765с
Читайте также:
