Признаки нейроциркуляторной дистонии. Ошибки диагностики вегето-сосудистой дистонии
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Нейроциркуляторная дистония (или как раньше называли вегето-сосудистая дистония) - это комплекс симптомов, возникающих при нарушении работы вегетативного отдела центральной нервной системы, а также нарушение регуляции периферических структур, что приводит к появлению тех или иных жалоб.
Биохимическое исследование крови - СТАНДАРТ (23) (комплекс): АЛТ; АСТ; ГГТ; ЩФ; ЛДГ; КК; Билирубин общий; Билирубин прямой; Креатинин; Мочевина; Мочевая кислота; Общий белок; Липидный обмен (триглицериды; холестерин общий; ХС ЛПВП; ХС ЛПНП; Индекс атерог
Консультация врача-кардиолога + ЭКГ
Прием (осмотр, консультация) врача-кардиолога первичный
Прием (осмотр, консультация) врача-кардиолога повторный
Прием (осмотр, консультация) врача-невролога первичный
Прием (осмотр, консультация) врача-невролога повторный
Установка суточного монитора, АД, ЭКГ, АД + ЭКГ
Электрокардиография с физической нагрузкой
Различают основные типы нейроциркуляторной дистонии:
- гипотонический тип (основные нарушения в этом случае связаны со снижением артериального давления);
- гипертонический тип (характерны изменения артериального давления со склонностью к повышению)
- кардиальный тип (сопровождается нарушениями в сердечной деятельности, учащение или урежение сердцебиения, а также неприятные ощущения в грудной клетке и др.)
- смешанный тип (когда сложно классифицировать изменения в организме, в этом случае характерно многообразие жалоб и симптомов).
Причины патологии
Если есть подозрения на НЦД, причины заболевания могут быть различными. Можно выделить следующие предрасполагающие факторы:
- наследственная предрасположенность;
- частые стрессы, особенно в подростковом возрасте;
- хронические патологии, поражающие эндокринные органы;
- малоподвижный образ жизни;
- гормональная перестройка (климакс, беременность, подростковый возраст).
Клиника заболевания
Наиболее часто в начале развития такой патологии, как нейроциркуляторная дистония, симптомы проявляются слабо и не указывают прямо на поражение вегетативной системы. Наиболее часто выделяют такие неспецифические симптомы как:
- головные боли;
- выраженная слабость;
- потливость;
- сонливость;
- шум в ушах и головокружение;
- паника без причины;
- обморочные состояния и ощущение приближающейся потери сознания,
- перепады настроения;
- тревожность;
- изменение работы сердца, проявляющееся урежением или учащением сердцебиения;
- скачки артериального давления и температуры.
- Нарушения сна
Возможно появление приступа нейроциркуляторной дистонии: симптомы будут включать резкую слабость, тошноту, гипотермию, головную боль, неприятные ощущения в животе, гипотензию, потливость и др.
У людей старше 50 лет часто более выражено протекает обострение нейроциркуляторной дистонии: симптомы будут более разнообразными и часто включают признаки имеющихся хронических заболеваний.
Диагностика ВСД
В связи с тем, что симптоматика заболевания весьма разнообразная, поставить точный диагноз сложно. Важно учесть все жалобы пациента, данные истории его болезни, а также данные объективного исследования, результаты дополнительных методов исследования.
Дополнительно могут быть назначены такие исследования как:
- Электроэнцефалография (ЭЭГ)
- Исследования сосудов головы и шеи;
- ЭКГ;
- Магнитно-резонансная томография и др.
В обследовании помимо невролога могут участвовать такие специалисты как офтальмолог, отоларинголог, кардиолог, эндокринолог, психотерапевт или психиатр и другие.
Методы лечения
Методы лечения нейроциркуляторной дистонии зависят от того, какими признаками проявляет себя заболевание. Специалисты НИАРМЕДИК, в первую очередь, проводят тщательное обследование, выявляют хронические патологии и провоцирующие факторы. Только затем назначаются препараты для нормализации работы сердца, успокоительные, витаминные комплексы. С успехом применяются немедикаментозные способы лечение. Назначение физиотерапевтических процедур, а также массажа, озонотерапии, иглорефлексотерапии, водных процедур способствует нормализации работы всего организма, снятию стрессового состояния. Для нормализации психоэмоционального состояния рекомендуются беседы с психотерапевтом, психологом.
Вегетососудистая дистония (ВСД) - симптомы и лечение
Что такое вегетососудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной Анны Викторовны, невролога со стажем в 17 лет.
Над статьей доктора Патриной Анны Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы , панические атаки , тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
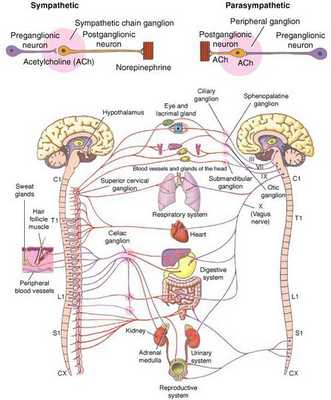
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
Лечение
стоимость со скидкой 20%
Лазерное омоложение (лицо,шея, декольте)
Palomar Icon 1540 (Erb)
Palomar Icon MAX- G
Массаж тела Impress 240- глубокий лимфодренаж
Photocare (с гидрогелевой маской)
Плазмотерапия лица 1 процедура
1 раза в 1,5 -2 недели № 5
Плазмотерапия волосистой части кожи головы 1 процедура
1 раза в 1,5-2 недели № 5
1. Общие медицинские показания к оказанию взрослым паллиативной медицинской помощи
- ухудшение общего состояния, физической и/или когнитивной функции на фоне прогрессирования неизлечимого заболевания и неблагоприятный прогноз развития заболевания, несмотря на оптимально проводимое специализированное лечение;
- снижение функциональной активности пациента, определенной с использованием унифицированных систем оценки функциональной активности;
- потеря массы тела более чем на 10% за последние 6 мес.
При выявлении двух и более общих медицинских показаний у одного пациента оцениваются медицинские показания по группам заболеваний или состояний 2 .
2. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при различных формах злокачественных новообразований:
- наличие метастатических поражений при незначительном ответе на специализированную терапию или наличии противопоказаний к ее проведению;
- наличие метастатических поражений центральной нервной системы, печени, легких;
- наличие боли и других тяжелых проявлений заболевания.
3. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при различных формах деменции, в том числе болезни Альцгеймера:
- утрата способности к двум и более видам повседневной деятельности за последние 6 месяцев на фоне специализированной терапии;
- прогрессирующее нарушение глотания;
- нарушение функции тазовых органов;
- расстройства речевой деятельности, препятствующие речевому общению и социальному взаимодействию;
- высокий риск падения и/или эпизоды падения в прошлом;
- наличие хронических ран и контрактур.
4. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при тяжелых необратимых последствиях нарушений мозгового кровообращения:
- персистирующая кома различной степени или состояние минимального сознания, когнитивные нарушения;
- расстройства речевой деятельности, препятствующие полноценному речевому общению и социальному взаимодействию;
- наличие хронических ран и контрактур;
- парезы и параличи со значительной потерей функции.
5. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях органов кровообращения:
- конечные стадии хронической сердечной недостаточности (III и IV функциональный класс по NYHA);
- неоднократная госпитализация по причине сердечной недостаточности/ другие формы ИБС (более 3 раз за последние 12 мес.);
- клапанные пороки сердца без возможности их оперативной коррекции, наличие иных значимых структурных поражений камер сердца или коронарных сосудов без возможности проведения реваскуляризационных и/или реконструктивных вмешательств;
- наличие сочетанной соматической и/или психической патологии, значимо влияющей на качество жизни и/или симптомы основного заболевания;
- одышка или боли в груди в покое или при незначительной физической нагрузке;
- результаты эхокардиографии: выраженное снижение фракции выброса ( < 25%) или выраженная легочная гипертензия (давление в легочной артерии >70 мм рт.ст.);
- стабильная стенокардия 3 и 4 функциональных классов (одышка или боли в груди в покое или при незначительной физической нагрузке);
- тяжелое, неоперабельное заболевание периферических сосудов.
6. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях органов дыхания:
- дыхательная недостаточность 3 степени в период ремиссии заболевания (одышка в покое или при незначительной физической нагрузке);
- нуждаемость в респираторной поддержке вследствие дыхательной недостаточности.
7. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при почечной недостаточности:
- хроническая почечная недостаточность 4 или 5 стадии (расчетная скорость клубочковой фильтрации менее 30 мл/мин) с прогрессивным ухудшением;
- прекращение диализа или отказ от его начала.
8. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях печени:
- тяжесть цирроза печени по шкале Чайлд-Пью не менее 10 баллов (стадия С);
- цирроз с одним или несколькими осложнениями в течение прошедшего года;
- асцит, резистентный к действию диуретиков;
- спонтанный бактериальный перитонит;
- повторные кровотечения из варикозно расширенных вен;
- невозможность проведения пересадки печени.
9. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при дегенеративных заболеваниях нервной системы, боковом амиотрофическом склерозе и других заболеваниях двигательных нейронов, рассеянном склерозе, дегенеративных заболеваниях экстрапирамидной системы:
- нуждаемость в длительной кислородотерапии;
10. Медицинские показания к оказанию паллиативной медицинской помощи взрослым с социально значимыми инфекционными заболеваниями в терминальной стадии развития являются:
- терминальная стадия ВИЧ-инфекции;
- ВИЧ-инфекция с морфологически подтвержденным диагнозом распространенной формы злокачественного новообразования, не подлежащего радикальному противоопухолевому лечению;
- ВИЧ-инфекция с хроническим болевым синдромом, обусловленным злокачественным новообразованием;
- ВИЧ-инфекция с длительным болевым синдромом иной этиологии;
- ВИЧ-инфекция с тяжелыми мнестико-интеллектуальными нарушениями (деменцией), двигательными неврологическими расстройствами, возникшими в результате перенесенных оппортунистических и вторичных заболеваний, инсульта, черепно-мозговой травмы, злоупотребления психоактивными веществами;
- ВИЧ-инфекция с глубокими трофическими расстройствами (трофическими язвами, пролежнями);
- туберкулез с множественной лекарственной устойчивостью /туберкулез с широкой лекарственной устойчивостью при неэффективности 2 курсов полноценной контролируемой химиотерапии;
- туберкулез с множественной лекарственной устойчивостью/туберкулез с широкой лекарственной устойчивостью после двукратного прерывания лечения при сохранении бактериовыделения, определяемого методом посева или двукратной микроскопией мокроты;
- фиброзно-кавернозный туберкулез легких, цирротический туберкулез легких независимо от лекарственной чувствительности микобактерии туберкулеза при отсутствии эффективности терапевтического лечения и невозможности выполнить хирургическое вмешательство по тяжести состояния основного заболевания, в том числе осложнений туберкулеза (сердечно-сосудистая недостаточность, амилоидоз внутренних органов, поражение костей) или при наличии тяжелых сопутствующих поражений;
- генерализованный туберкулез и отказ от высокоактивной антиретровирусной терапии у больных с сочетанием туберкулеза и ВИЧ-инфекции.
1 Перечень медицинских показаний к оказанию паллиативной медицинской помощи не является исчерпывающим.
2 Положительным является выявление одного или нескольких медицинских показаний по группам заболеваний или состояний у одного пациента
Вегето-сосудистая дистония (ВСД) и Нейро-циркуляторная дистония (НЦД)
ВСД - это комплекс симптомов, указывающих на разбалансировку работы вегетативно нервной системы. Имеется два отдела ВНС: симпатическая и парасимпатическая. Влияние их на органы имеет противоположную направленность. Заболевание предполагает преобладание одного из отделов, что обуславливает специфические симптомы.
Причины
Окончательная причина появления ВСД еще не известна, но выделяют несколько факторов, влияющих на работу вегетативно нервной системы:
- Лабильность психики человека.
- Стрессы, нервная работа, повышенные физические или эмоциональные нагрузки.
- Особенности строение нервной системы.
- Часты инфекционные заболевания (бактериальные или вирусные).
- Нарушение баланса гормонов.
- Резкая смена климата, часового пояса, питания.
- Хронические отравления (курение, вдыхание паров бензина, тяжелых металлов).
Симптомы
Современные неврологи выделяют несколько типов ВСД:
- Кардиалгический. Характеризуется болями в сердце, беспокойством, учащением пульса и повышенным давлением. Они не купируются нитроглицерином и не связаны с физической нагрузкой.
- Тахикардиальный. Частота пульса более 140-160 ударов в минуту, давление больше 140/90 мм.рт.ст., ощущение стука крови в висках, шум в ушах, покраснение лица.
- Гипертонический. Регулярные скачки артериального давления не выше 170/95 мм.рт.ст.
- Висцеральный. Сильные боли в животе, вздутие, диареи или запоры.
- Гипотонический. Эпизоды пониженного давления, слабость, повышенное потоотделение.
- Астенический. Постоянное чувство усталости, субфебрильная температура, дрожь в руках.
- Респираторный. Боли в груди давящего характера, «ком в горле», сухой кашель.
- Смешанный.
Диагностика
Для выявления ВСД используется:
— МРТ;
— УЗИ;
— ЭКГ;
— тесты на уровень и соотношения гормонов половых желез, щитовидной железы, секрета гипофиза.
Лечение и профилактика
Терапия имеет исключительно симптоматический характер, так как устранить причину заболевания практически невозможно. Пациентам рекомендовано улучшить образ жизни, питание, легкие физические нагрузки, положительные эмоции. В некоторых случаях помогает помощь психолога.
Для профилактики ВСД подходит йога, бег, танцы, занятия спортом, контрастный душ, отвары успокаивающих трав, полноценный сон.
Нейро-циркуляторная дистония (НЦД)
НЦД - группа заболеваний, вызванных расстройствами в работе сердечно-сосудистой системы, не связанные с органической или эндокринной патологией.
У детей основная причина появление нейроциркуляторной дистонии - диспропорция между развитием нервной системы и ростом организма, а так же чрезмерной эмоциональной и физической нагрузкой. Важную роль играет воспитание и отношения с родителями и сверстниками в пубертатном периоде.
У взрослых НЦД обусловлено перманентными стрессами, недостаточным количеством сна, гиподинамией.
Выделяют три типа дистонии:
- Кардиальный. Жалобы на головные боли, головокружения, потемнение в глазах во время изменения положения тела в пространстве.
- Гипертензивный. Боль в груди, эпизоды повышенного давления, мелькание мушек перед глазами, бессонница, одышка.
- Гипотензивный. Постоянная усталость, четкий сон, тремор, холодный пот, длительный субфебрилитет, раздражительность.
НЦД - это диагноз исключение. Он выставляется, если остальные гипотезы были опровергнуты. Для этого назначаются такие анализы:
— общий анализ крови и мочи;
— биохимический анализ крови (электролиты, липиды, креатинин, мочевина, ферменты печени);
— уровни гормонов щитовидной железы и половые гормоны.
— ЭКГ, ИЗИ сердца.
Помимо этого необходима консультация невропатолога, кардиолога, психиатра и гастроэнтеролога.
Терапия проходит под контролем терапевта или педиатра. Главный принцип лечения - избегать назначения лекарств. Пациентам рекомендуют:
Что скрывается за вегетососудистой дистонией?
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система - это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает - понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, - «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД - не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
Железодефицитная анемия
Железодефицитная анемия (ЖДА) - это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.
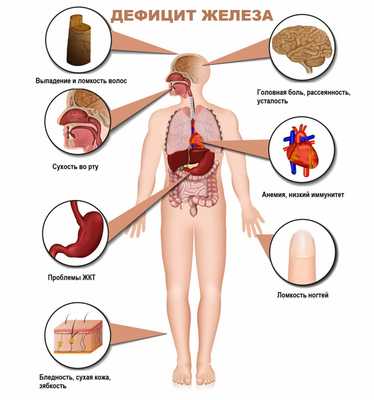
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина - кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства - тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство - это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства - повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака - это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.
Тревога при панической атаке может быть как выраженной, так и едва ощутимой - в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) - это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами - так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства - диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия - одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
- общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Читайте также:
- Рентгенограмма с областью затемнения в правом легочном поле при выпоте: описание, заключение
- Нейротоксины. Нейротоксины промышленного, транспортного и природного происхождения.
- Классификация курортов. Популярные советские курорты
- Гематогенный туберкулез легких. Патогенез диссеминированного туберкулеза.
- Операции при туберкулезе легких. Отечественная хирургия туберкулеза