Прогноз при кистозной гигроме у плода. Оценка воротникового пространства
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Проблема наследственной и врожденной патологии, прежде всего врожденных пороков развития (ВПР), хромосомных и моногенных заболеваний за последнее десятилетие приобрела серьезную социально-медицинскую значимость. Частота врожденной и наследственной патологии в популяции составляет в среднем 5% от числа новорожденных детей. В структуре перинатальной заболеваемости и смертности врожденная и наследственная патология занимает 2-3 место. Широкое внедрение в клиническую практику скринингового ультразвукового исследования в 11-14 недель беременности позволяет провести раннюю пренатальную диагностику ВПР и хромосомных аномалий (ХА) [4]. Среди многочисленных эхографических маркеров ХА наиболее ценным считается толщина воротникового пространства [5]. Использование этого маркера позволяет выявлять до 66,7-92% хромосомных дефектов уже в ранние сроки беременности [6, 7]. Поэтому представляет научный интерес дальшейшее изучение увеличения толщины воротникового пространства (ТВП) плода как пренатального эхографического маркера врожденной и наследственной патологии.
Целью исследования явилась оценка величины толщины воротникового пространства плода в качестве маркера хромосомных аномалий и врожденных пороков развития плода.
Материал и методы. Тип исследования: когортное с проспективной когортой (2008 - 2010 г.).
Метод выборки: сплошной по мере обращения.
1. Беременность в сроке гестации 11-14 недель.
2. Известная дата последней менструации при 26-30 дневном цикле.
3. Согласие женщины на участие в исследовании.
1. Нарушения менструального цикла.
2. Указание на прием гормональных контрацептивов за два месяца до цикла зачатия.
3. Стимулированная беременность.
4. Многоплодная беременность.
В соответствии с критериями включения/исключения за указанный период было отобрано 1310 беременных в сроки гестации от 11 до 14 недель, состоявших на диспансерном учете в женских консультациях г. Челябинска.
После проведения ультразвукового скрининга беременные были распределены на две группы, с учетом размеров толщины воротникового пространства (ТВП) плода: основная группа - 175 женщин с увеличением размеров толщины воротникового пространства у плода (группа 1), группа сравнения - 1135 пациенток с нормальными размерами толщины воротникового пространства у плода, беременность которых завершилась своевременными родами и рождением нормальных здоровых детей (группа 2). В качестве пороговых (разделительных) значений принимался 95‰ ТВП от показателей, разработанных в результате наших исследований, согласно рекомендациям Н.А. Алтынник и М.В. Медведева и К. Николаидеса и соавт. [1,7]. Группы были сопоставимы по возрасту, паритету и сроку гестации.
Эхографические исследования проведены на ультразвуковых сканерах фирмы TOSHIBA (Япония) высокого (XARIO XG) и экспертного (APLIO XG) классов. Для измерения размеров ТВП использовали трансабдоминальный доступ сканирования. В случаях регистрации у плода эхографических маркеров хромосомных дефектов или врожденных пороков развития, исследование завершали трансвагинальным доступом для детального изучения анатомии и проведения расширенной эхокардиографии плода. В ходе пренатального консультирования пациентке сообщали о наличии риска хромосомной патологии и объясняли целесообразность пренатального кариотипирования. В сроке 11-13 недель гестации осуществляли трансабдоминальную аспирацию ворсин хориона. При отказе от пренатального кариотипирования в ранние сроки и выявлении других эхографических маркеров хромосомной патологии или врожденных пороков развития плода во втором триместре беременности, рекомендовалась оценка кариотипа плода методом кордоцентеза в 21-24 недели.
Статистический анализ данных проводился при помощи пакета статистических программ STATISTICA 6.0 (StatSoft, 2001) и программы MedCalc (9.1.0.1) for Windows. При распределении признака в выборке, близком к нормальному, количественные значения представлялись в виде средней арифметической и ее среднеквадратичного отклонения (M±σ).
Для оценки различий между двумя группами в количественных признаках с учетом характера распределения, близкому к нормальному, применяли t-критерий Стьюдента. Оценка межгрупповых различий по качественным признакам проводилась с использованием критерия χ 2 , а при ожидаемых частотах менее 10 - применялась поправка Йетса.
С целью оценки прогностической значимости показателей проводился ROC-анализ с вычислением чувствительности, специфичности, отношения положительного и отрицательного правдоподобия. Для всех видов анализа статистически достоверными считались значения p
Результаты исследования. Возраст беременных варьировал от 16 до 45 лет. Средний возраст пациенток в группах оказался сопоставимым: в группе 1- 28,7±5,43 лет, в группе 2 - 29,0±6,10 лет (р>0,05).
Согласно полученных нами данным толщина воротникового пространства плода в группе 2 (со своевременными родами и рождением здорового ребенка) постепенно увеличивается на сроках от 11 до 14 недель, составляя в среднем 1,3±0,3 мм в 11-12 недель, 1,4±0,4 мм в 12-13 недель и 1,5±0,3 мм в 13-14 недель, при отсутствии различий между величинами ТВП в эти сроки беременности (р>0,05).
В табл. 1 представлены значения толщины воротникового пространства плода в 11-14 недель беременности в группах сравнения.
Таблица 1. Показатели толщины воротникового пространства плода в 11-14 недель беременности в группах сравнения

Примечание: * - значимость различий (р<0,05) при сравнении групп 1 и 2
В основной группе численные значения расширенного воротникового пространства плода варьировали от 2,5 до 11,0 мм и превышали соответствующие показатели (5-й, 50-й, 95-й центиль) в группе сравнения в 11-12, 12-13 и 13-14 недель беременности (рис. 1).

Рис. 1. Увеличение толщины воротникового пространства
Из 175 плодов, у которых в сроке 11-14 недель беременности было выявлено расширение воротникового пространства, пренатальное или постнатальное кариотипирование для исключения хромосомных аномалий было осуществлено в 160 случаях. Из них хромосомные дефекты были обнаружены в 46/160 (28,8%) наблюдениях. У 114/160 женщин (71,2%) кариотип был нормальным. В 15 случаях хромосомный набор плода/новорожденного остался за пределами наших знаний из-за отказа пациентки от инвазивной диагностической процедуры или из-за отсутствия достаточного количества метафаз в биоптате хориона.
Структура хромосомных аномалий представлена на рис. 2.
Рис. 2. Структура хромосомных аномалий у плодов
Частота хромосомных аномалий варьировала в зависимости от величины толщины воротникового пространства, представлена на рис. 3.
Рис. 3. Частота хромосомных аномалий варьировала в зависимости от величины толщины воротникового пространства
Таким образом, при увеличении численных значений ТВП возрастала частота хромосомных заболеваний.
Помимо этого, при регистрации расширения воротникового пространства практически в каждом втором случае (43,2%, n=76) обнаруживались врожденные пороки: их частота оказалась выше при аномального кариотипе, по сравнению с нормальным - 69,7% (n=53) и 30,3% (n=23) соответственно, р
При выявлении хромосомных аномалий в группе с расширением ТВП чаще диагностировались множественные пороки развития и врожденные пороки сердца, несколько реже встречались пороки ЖКТ, МПС, ЦНС, КМС и КГ шеи, по сравнению с таковыми у плодов/новорожденных с нормальным набором хромосом. Различий по частоте других пороков развития плода не выявлено.
Таблица 2. Структура врожденных пороков развития в группе с расширением ТВП в зависимости от кариотипа плода
Примечание: NS - р>0,05
Таким образом, в соответствии с полученными данными, необходимо выделять пациенток с расширением ТВП у плода в группу высокого риска по врожденным порокам развития даже при отсутствии хромосомной патологии. Особое внимание следует уделять детальному изучению анатомии плода и эхокардиографическому исследованию, так как множественные врожденные пороки развития и пороки сердца регистрируются наиболее часто.
С целью оценки прогностического значения величины ТВП в отношении развития хромосомных аномалий плода в группах сравнения нами использовался ROC-анализ (рис. 4).

Рис. 4. ROC-кривая прогностического значения толщины воротникового пространства в отношении хромосомных аномалий плода
Проведенный анализ показал, что толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий, причем указанный уровень имеет высокую чувствительность (100%) и специфичность (89,7%), а также отношение правдоподобия положительного результата (9,65), р
В последние годы многими авторами были опубликованы сведения о том, что увеличение ТВП может отмечаться не только при хромосомной патологии у плода, но и при различных ВПР [2, 3]. Большинство из этих пороков, потенциально, могут быть диагностированы только в более поздние сроки беременности или даже после родов. С целью оценки прогностического значения величины ТВП в отношении врожденных пороков развития плода нами также использовался ROC-анализ (рис. 5). Оценка ассоциации ТВП с различными ВПР плода представлена в табл. 3.

Рис. 5. ROC-кривая прогностического значения толщины воротникового пространства в отношении врожденных пороков развития плода
Согласно полученным данным, величина ТПВ выше 2,6-2,8 мм ассоциирована практически со всеми врожденными пороками развития, обладает высокой чувствительностью (100%) и специфичностью (87% и выше), что целесообразно использовать в клинической практике.
Выводы
1. В группе беременных с увеличением толщины воротникового пространства плода чаще встречаются хромосомные аномалии и врожденные пороки развития.
2. Толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий (чувствительность - 100%, специфичность - 89,7%, отношение правдоподобия положительного результата - 9,65, р<0,001).
3. Толщина воротникового пространства выше 2,6-2,8 мм ассоциирована практически со всеми врожденными пороками плода (множественные врожденные пороки, врожденные пороки сердца, пороки желудочно-кишечного тракта и др.), обладая высокой чувствительностью (100%) и специфичностью (87% и выше).
4. Пороговые значения толщины воротникового пространства выше 2,6 мм целесообразно использовать в пренатальной диагностике врожденной патологии плода.
Таблица 3. Ассоциация толщины воротникового пространства с различными врожденными пороками развития по результатам ROC-анализа

Примечания: * - + LR - положительное отношение правдоподобия; - LR - отрицательное отношение правдоподобия; AUC - площадь под ROC-кривой
Список использованных источников:
1. Нормативные значения копчико-теменного размера и толщины воротникового пространства плода в ранние сроки беременности/ Н.А. Алтынник, М.В. Медведев// Ультразвуковая диагностика. Акуш. Гин. Педиат. - 2001. - Т. 9, №1. - С. 38-40.
2. Диагностическая ценность расширенного воротникового пространства в сочетании с допплеровским исследованием плодово-плацентарного кровотока в I триместре беременности при врожденной и наследственной патологии/ С.Г. Ионова, И.П. Цымбалова, А.В. Сидорова// Пренатальная диагностика. - 2004. - Т. 3, №3. - С. 233.
3. Копытова Е.И. Расширенное воротниковое пространство плода как пренатальный эхографический маркер врожденных и наследственных заболеваний: Автореф. дис. … канд. мед. наук. - М., 2007. - 22 с.
4. Медведев М.В. Основы ультразвукового исследования в акушерстве. - М.: Реал Тайм, 2006. - 96 с.
5. Основы ультразвукового скрининга в 11-14 недель беременности/ М.В. Медведев, Н.А. Алтынник. - М.: Реал Тайм, 2008. - 88 с.
6. Новый подход к расчету риска при проведении скринингового ультразвукового исследования в первом триместре беременности/ Е.С. Некрасова, А.Л. Коротеев, Т.В. Кузнецова, В.С. Баранов// Пренатальная диагностика. - 2005. - Т. 4, №1. - С. 22-28.
7. Multicenter study of first-trimester screening for trisomy 21 in 75 821 pregnancies: results and estimation of the potential impact of individual risk-orientated two-stage first-trimester screening/ K.H. Nicolaides, K. Spencer, K. Avgidou et al.// Ultrasound Obstet. Gynecol. - 2005. - Vol. 25. - P. 221-226.
Подписано в печать: 14.01.2012
Кистозная гигрома шеи у плода 14 нед, не иммунная водянка плода.
Беременная Г., 21 год, данная беременность вторая, первая - неразвивающаяся в 7 нед, группа крови А(II) Rh +, перенесла ОРВИ в легкой форме в 8 нед, брак родственный, Плод соответствует 14 нед. При УЗИ определяется выраженный подкожный отек по всему телу, кистозные полости в области шеи, расширение яремных лимфатических мешков, а также гидроторакс слева, калликопиелоэктазия двусторонняя.
Шейная гигрома или лимфангиома у плода — доброкачественное новообразование, которое развивается в результате нарушения формирования лимфатической системы в области шейных позвонков. Дренаж лимфатической системы плода происходит через яремный мешок, в свою очередь соединяющийся с яремной веной. Нарушение развития этих соединений приводит к застою лимфы, который является причиной образования одной или нескольких полостей.
Основными причинами развития кистозной гигромы у плода могут быть:
1. Наследственная предрасположенность к неправильному формированию лимфатической системы у плода.
2. В некоторых случаях гигрома развивается на фоне хромосомных аномалий. Синдрома Тернера (моносомия по X хромосоме); синдрома Дауна (трисомия по 21 паре хромосом); синдрома Клайтенфельтера (полисомия по половым хромосомам); синдрома Эдвардса (трисомия по 18 паре); синдрома Патау (трисомия по 13 паре хромосом); мозаицизма (синдром, при котором человеческие клетки имеют различную генетическую структуру).
3. Травма эмбриона в период вынашивания.
4. Вредные привычки матери (употребление алкоголя, наркотических веществ и курение во время беременности).
5. Инфекционные заболевания, перенесенные будущей мамой в период вынашивания ребенка, а также бесконтрольный прием некоторых лекарственных препаратов могут привести к нарушению формирования лимфатической системы.
Септы воротникового пространства повышают риск аномалий развития плода
Январь 19, 2017 -- Перегородки воротникового пространства являются четким независимым фактором риска возникновения хромосомных аномалий плода, их наличие или отсутствие необходимо документировать при проведении первого скрининга, в соответствии с данными исследования, опубликованного в январском выпуске Journal of Ultrasound in Medicine.
Группа ученых из Медицинского Колледжа Baylor в Хьюстоне, США, осуществила ретроспективное исследование более чем 3000 женщин, которые проходили генетический скрининг первого триместра. Исследователи обнаружили, что наличие кистозной гигромы, при которой на УЗИ одновременно визуализируются расширенное воротниковое пространство и перегородки в нем, сопровождается гораздо более высоким риском хромосомных аномалий про сравнению с изолированным расширением воротникового пространства.
Доктор Jimmy Espinoza из Медицинского Колледжа Baylor
Генетический скрининг
Измерение толщины воротникового пространства - т.е. расстояния между кожей и подлежащими тканями в задней части шеи плода - является частью стандартного обследования в США для скрининга в первом триместре беременности на предмет хромосомных аномалий и генетических синдромов. У плодов с расширенным воротниковым пространством имеется повышенный риск подобных аномалий.
Однако есть разногласия: кистозная гигрома - это патология, которую можно увидеть только у плодов с расширенным воротниковым пространством? Большинство врачей и генетиков в США считают кистозную гигрому и расширение воротникового пространства самостоятельными патологическими изменениями, наличие каждого из них повышает риск хромосомных аномалий и генетических синдромов, сообщает Espinoza. В Европе во многих медучреждениях продолжают рассматривать кистозную гигрому как вариант расширенного воротникового пространства, там одинаковый подход к пациенткам при наличии у плода обоих типов патологических изменений.
Так как отсутствует четкое понимание клинического значения септ воротникового пространства и их взаимоотношения с размером воротникового пространства, команда ученых из колледжа Baylor намеревалась установить, является ли наличие воротниковых септ независимым фактором риска хромосомных аномалий в первом триместре беременности (J Ultrasound Med, January 2017, Vol. 36:1, pp. 155-161).
Повышенный риск
Исследователи ретроспективно просмотрели электронные истории болезни 3275 пациенток, которые проходили скрининг первого триместра и затем рожали в женском отделении Техасского Детского Госпиталя между ноябрем 2011 и декабрем 2014 года. Они характеризовали септы как тонкие линейные эхогенные структуры в воротниковом пространстве плода, которые располагались между кожей плода и нижерасположенными тканями. Кроме того, наличие септ и расширенного воротникового пространства расценивалось как кистозная гигрома.
После расчета 95 процентиля для измерения воротникового пространства для каждой недели гестации, исследователи выполнили логистический регрессионный анализ для определения, являлось ли наличие септ воротникового пространства независимым фактором риска. Из 3275 пациенток у 33 выявлены хромосомные аномалии: 17 случаев трисомии 21 (синдром Дауна), 4 случая трисомии18, 3 случая точечной мутации (включая синдром Нунан), 2 случая трисомии 13, 2 случая транслокации, 2 случая делеции, 2 случая других аномалий и один случай синдрома Тернера.
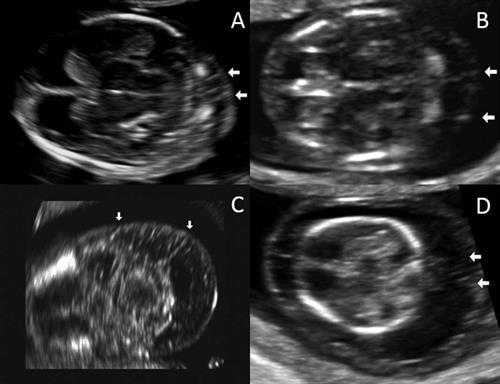
УЗ изображения воротниковых перегородок в поперечном срезе. А) воротниковое пространство 2.3 мм. В) 4 мм. С) 5.2мм. D) 8мм. Все изображение предоставлены the Journal of Ultrasound in Medicine.
Эти результаты демонстрируют, что визуализация септ воротникового пространства в первом триместре является важным и независимым фактором риска хромосомных аномалий плода, по данным группы исследователей.
«Наличие или отсутствие кистозной гигромы должно быть документировано при проведении генетического скрининга первого триместра в дополнение к размеру воротникового пространства», сообщил доктор Jimmy Espinoza. «Это действительно так, что подавляющее большинство плодов с кистозной гигромой имеют расширение воротникового пространства; однако в наших исследованиях встречались один или два плода с кистозной гигромой, но без расширения воротникового пространства, у которых был выявлен синдром Дауна.»
Д-р Espinoza обратил внимание, что данное исследование требует подтверждения на большом количестве беременных женщин, которым необходимо проспективно провести УЗ скрининг первого триместра со стандартизированными настройками УЗ аппаратов.
Оригинальная статья: Nuchal septations increase risk for fetal anomalies by Erik L. Ridley
Перевод: Ultrasound Club
Патологии позвоночника у плода, выявляемые на УЗИ

Патологии позвоночника у плода встречаются в 1 случае на 1000 беременностей. Часто нарушения касаются не только самого позвоночного столба, но и спинного мозга. В основном плод с аномалией позвоночника гибнет внутриутробно или сразу после рождения, поэтому очень важно установить проблему как можно раньше, чтобы женщина обдуманно приняла решение о прерывании беременности.
Причины возникновения внутриутробных аномалий позвоночника
В большинстве случаев аномалия возникает в поясничном отделе, реже — в шейном, и совсем нечасто — в области крестца и грудном отделе.
Причины столь сложной патологии до сих пор не ясны. Но среди факторов, провоцирующих нарушение формирования спинного мозга, совершенно определенно можно выделить:
- TORCH-инфекцию;
- токсическое воздействие лекарств;
- сложные условия работы;
- употребление наркотиков и алкоголя;
- многолетний стаж курения.
Когда можно обнаружить патологии позвоночника у плода
Расщепление нервной трубки происходит в период с 19 по 30 день гестации (дня последней менструации у беременной). Аномалию позвоночника можно выявить уже на первом скрининге, который проводится на 11-й неделе беременности. Второй скрининг обычно подтверждает результаты 1-го скрининга и выявляет новые нарушения.
Миеломенингоцеле
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
Spina bifida
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta — небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
Кистозная гигрома шеи
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин — механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Выводы
Чтобы исключить любые патологии позвоночника у плода, нужно уже на ранних сроках проходить скрининг с помощью хорошего УЗИ-аппарата. Аномалии позвоночника видны даже при первом обследовании, что позволяет, в случае тяжелых нарушений, своевременно прервать беременность.
Возможности пренатальной эхографии в диагностике врожденных пороков развития в I триместре беременности

Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
В настоящее время ультразвуковое исследование в 11-14 недель беременности входит в комплекс обязательного обследования беременных и направлено на раннюю диагностику врожденных и наследственных заболеваний.
С 2002 г. в г. Витебске и Витебской области ультразвуковое исследование I триместра стало проводиться силами медикогенетической консультации (МГК) и двух межрайонных пренатальных центров в первую очередь для выделения беременных группы высокого риска по рождению детей с синдромом Дауна. Эта программа расчета в нашей республике учитывает возраст женщины, копчико-теменной размер плода и толщину его воротникового пространства. Во II и III триместрах ультразвуковые исследования проводятся в консультативном режиме по показаниям акушера-генетика или при подозрении на врожденные пороки развития (ВПР) или другую патологию, выявленные в других учреждениях.
За период с 2002 по 2007 г. было проведено 45 114 ультразвуковых исследований. Все исследования проводились на сканере SonoАce-8800 компании Medison. За анализируемый период отмечался ежегодный рост количества ультразвуковых исследований в МГК. Прирост исследований к 2007 г. составил 68% по сравнению с 2002 г.
При ретроспективной оценке количества родов и исследований, проводимых в МГК в 11-14 недель, получены следующие результаты. В 2002 г. в Витебске было почти в 2 раза больше родов, чем исследований. К 2006-2007 гг. количество проводимых исследований превысило количество родов, т.е. только к этому времени ультразвуковое исследование стало скрининговым. Охват ультразвуковым скринингом I триместра беременных женщин, вставших на учет в женские консультации в сроке до 12 недель в Витебске, в 2006-2007 гг. составил 92 и 96% соответственно.
Изменилось и распределение исследований по триместрам беременности (рис. 1). Так, увеличилось количество ультразвуковых исследований в I триместре беременности - с 29 до 44%, а в III триместре - снизилось с 25 до 7%. Количество исследований во II триместре оставалось приблизительно на одном уровне, колеблясь от 43 до 51%.

Рис. 1. Распределение ультразвуковых исследований по триместрам беременности (в %).
За анализируемый период в Витебской МГК был выявлен 321 ВПР плода при сроке беременности до 22 недель, послуживший показанием для прерывания беременности по желанию семьи, 96 (29,9%) из них были диагностированы в I триместре (таблица). Выявляемость врожденной патологии в I триместре беременности возросла с 25% в 2002 г. до 38% в 2007 г. (рис. 2).
| Срок беременности, недель | 2002 | 2003 | 2004 | 2005 | 2006 | 2007 |
|---|---|---|---|---|---|---|
| До 14 | 12 | 11 | 14 | 16 | 20 | 23 |
| 14-22 | 36 | 39 | 39 | 34 | 39 | 38 |
| Всего | 48 | 50 | 53 | 50 | 59 | 61 |
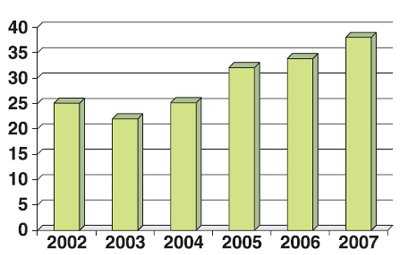
Рис. 2. Выявляемость ВПР в I триместре беременности (в %).
За эти годы изменился и спектр врожденных пороков развития, диагностированных в I триместре беременности.
Структура ВПР в I триместре беременности, диагностированных в 2002-2007 гг.
- 2002 : кистозная гигрома шеи - 9 случаев, анэнцефалия - 1, черепно-мозговая грыжа - 1, омфалоцеле - 1.
- 2003 : анэнцефалия - 4, кистозная гигрома шеи - 5, эктопия сердца - 2.
- 2004 : анэнцефалия - 1, кистозная гигрома шеи - 6, черепно-мозговая грыжа - 1, омфалоцеле - 2, гастрошизис - 1, гидроцефалия - 1, комплексы МВПР - 2 (первый включал голопрозэнцефалию (рис. 3), расщелину лица и кистозную гигрому шеи, второй - омфалоцеле и кистозную гигрому шеи).
- 2005 : анэнцефалия (экзэнцефалия) - 6, кистозная гигрома шеи - 4, спинно-мозговая грыжа - 2, мегацистис - 3, омфалоцеле - 1.
- 2006 : анэнцефалия (экзэнцефалия) - 3, кистозная гигрома шеи - 8, иниоэнцефалия - 2, спинно-мозговая грыжа - 1, омфалоцеле - 3, комплексы МВПР - 3 (анэнцефалия, сиреномелия; гидроцефалия, аплазия правой большеберцовой кости; кистозная гигрома шеи, дефект межжелудочковой перегородки, расщелина лица).
- 2007 : анэнцефалия (экзэнцефалия) - 5, кистозная гигрома шеи - 9, иниоэнцефалия - 1, диафрагмальная грыжа - 1, гастрошизис - 3, мегацистис (включая синдром Prune- Belly) - 4 (рис. 4-8).
Анализ полученных результатов показал, что увеличилась частота выявления отдельных врожденных пороков развития в I триместре беременности. Так, в 2003 г. кистозная гигрома шеи в I триместре выявлялась в 50% от всех случаев пренатальной диагностики до 22 недель, а в 2007 г. процент выявления этого порока до 14 недель составил 89%. Анэнцефалия в 2002 г. выявлялась в 12% случаев, а в 2006 г. - в 83%. Кроме этого, появилась дифференцировка на анэнцефалию и экзэнцефалию. Причем, причиной не диагностированных в I триместре случаев анэнцефалии и кистозной гигромы шеи была поздняя постановка на учет по беременности либо прохождение ультразвуковых скрининговых исследований в других учреждениях.
Эхограммы врожденных пороков развития
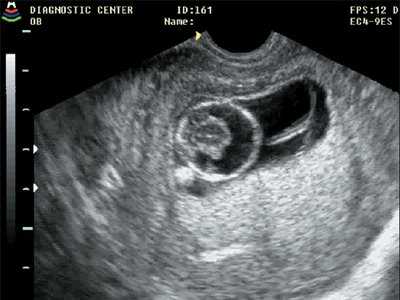
Рис. 3. Голопрозэнцефалия, беременность 11 недель 5 дней.
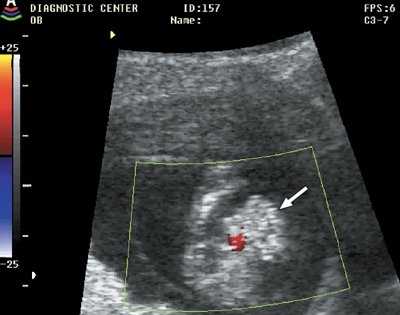
Рис. 4. Гастрошизис (стрелка), беременность 13 недель 1 день.
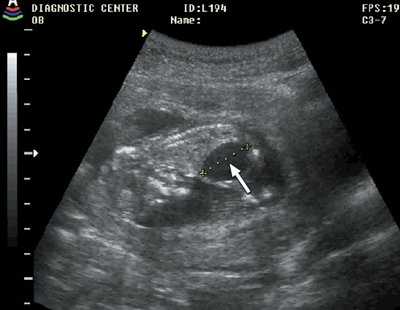
Рис. 5. Мегацистис (стрелка), беременность 11 недель 3 дня.

Рис. 6. Иниоэнцефалия, беременность 11 недель 6 дней.
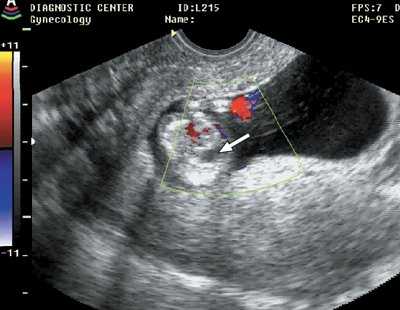
Рис. 7. Диафрагмальная грыжа (стрелка), беременность 11 недель 4 дня.
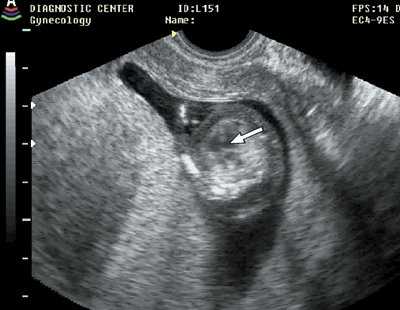
Рис. 8. Дефект межжелудочковой перегородки (стрелка), беременность 12 недель.
Подводя итоги 6-летней работы кабинета ультразвуковой диагностики медико-генетической консультации, можно сделать следующие выводы.
Выводы
- Несмотря на то, что проведение ультразвукового исследования в I триместре в скрининговом режиме регламентировалось нормативными актами по ведению беременных, истинно скрининговым оно стало только через несколько лет. Этому способствовало повышение уровня знаний среди врачей женских консультаций, объяснение необходимости централизованного обследования всех беременных, а не только группы риска.
- Учитывая то, что за данный промежуток времени все исследования проводились на аппарате со средней разрешающей способностью, рост выявляемости патологии плода в I триместре можно связать с накоплением опыта, расширением знаний и внедрением и использованием в ежедневной работе протоколов исследования I триместра.
- Скрининговое ультразвуковое исследование в 11-14 недель беременности является высокоинформативным методом пренатальной диагностики ВПР при условии соблюдения протокола обследования и соответствующей квалификации специалистов.
- Отсутствие среди выявленных врожденных пороков развития, например, изолированных врожденных пороков сердца, свидетельствует о необходимости дальнейшего повышения квалификации и использования ультразвуковых аппаратов высокого и экспертного класса.
УЗИ аппарат HM70A
Читайте также:
