Рак корня языка. Рак валлекул надгортанника и гипофаринкса
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Рак языка - довольно частая патология в структуре злокачественных новообразований органов головы и шеи (около 55% случаев), а в общей структуре злокачественных новообразований на его долю приходится 0.45%. Средний возраст заболевших — 60 лет, мужчины страдают от него в 3 раза чаще женщин. Но опухоль может возникать и у молодых людей, и даже у детей.
Чаще всего рак локализуется на боковой поверхности, чуть реже на корне языка и совсем редко в области его спинки и кончика. [1,2]
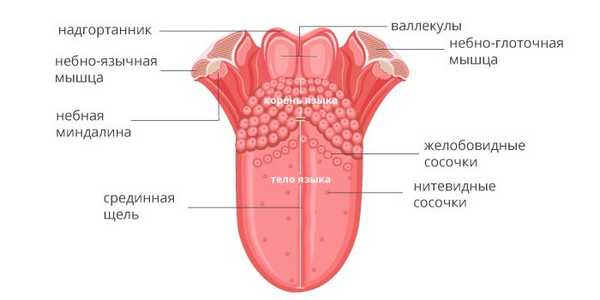
Анатомическое строение языка
Причины развития рака языка
Описаны следующие факторы риска, которые достоверно повышают вероятность развития рака языка:
- Употребление табачной продукции в различной форме (курение, жевание, рассасывание).
- Злоупотребление алкоголем.
- Инфицирование вирусом папилломы человека.
- Химические и термические повреждения слизистой языка, в том числе состояния после ожогов.
- Хроническая травматизация языка, например, его надкусывание, натирание зубными протезами и др.
- Наследственная предрасположенность.
Также большое значение имеют предопухолевые заболевания, которые с различной долей вероятности приводят к развитию рака языка:
- Лейкоплакия.
- Болезнь Боуэна.
- Постлучевой стоматит.
- Хронические язвы и трещины.
- Системная красная волчанка.
Существующие более 2 недель язвы или изменения слизистой должны быть основанием обращения к врачу. Первичный осмотр традиционно проводит стоматолог, который при необходимости направит пациента к онкологу. Но если Вы самостоятельно первично обратитесь к онкологу, то это ни в коем случае не будет ошибкой. [1,8]
Симптомы рака языка
Во многих случаях рак языка обнаруживается самими пациентами, которые предъявляют жалобы на наличие незаживающих язвочек, узелков или папиллом. Эти новообразования постепенно увеличиваются в размерах и начинают мешать пациенту при жевании и глотании. Также может нарушаться речь. [4]
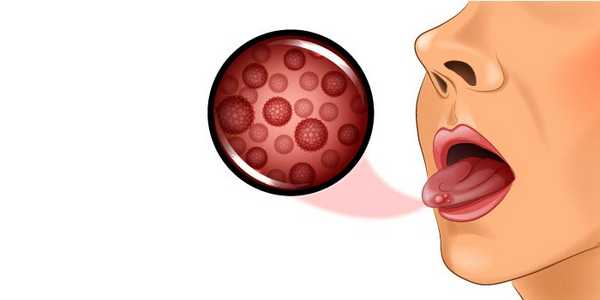
Злокачественная опухоль языка
В зависимости от клинической картины выделяют три формы рака языка:
- Язвенная. Выглядит как незаживающая язва, которая увеличивается в размерах, может кровоточить и со временем начинает испускать зловонный запах.
- Узловатая. Рак выглядит как плотный узел с четкими краями. На его поверхности могут быть белые пятна.
- Папиллярная форма имеет вид плотной бляшки, которая возвышается над поверхностью языка.
По характеру роста выделяют экзофитную форму рака, которая растет в полость рта, и эндофитную форму, распространяющуюся в толщу языка, а также смешанную. Экзофитная форма чаще выглядит как разрастания цветной капусты, которые могут изъязвляться и кровоточить. Для эндофитной формы более характерно уплотнение ткани языка, которое при пальпации выглядит как плотный, не имеющий четких границ инфильтрат. [1]
На поздних стадиях могут присоединяться следующие симптомы:
- Боль различной степени интенсивности, которая может отдавать в ухо, висок, затылок. Некоторые пациенты принимают ее за ангину или фарингит.
- Усиление отделения слюны — гиперсаливация. Возникает из-за раздражения слизистой оболочки продуктами распада рака.
- Зловонный запах изо рта. Является результатом инфицирования опухоли или ее распадом. [5]
Методы диагностики рака языка
Осмотр языка и ротовой полости
Диагностика рака языка предполагает комплексное обследование, которое включает в себя следующие манипуляции:
- Осмотр полости рта.
- Пальпация опухоли и зоны регионарных лимфатических узлов.
- Верификация диагноза с помощью цитологического исследования. Для этого берется пункционная биопсия и/или мазки-отпечатки из опухоли.
- МРТ — оцениваются мягкие ткани головы и шеи, а также степень инвазии опухоли в них.
- КТ с контрастированием — помогает оценить наличие прорастания рака в кости, в частности в нижнюю челюсть.
- Ультразвуковое исследование области регионарного метастазирования позволяет выявить метастазы.
По показаниям может выполняться эндоскопическое исследование глотки, рентген органов грудной клетки и другие диагностические методы, которые направлены на уточнение степени распространенности злокачественного процесса и обнаружения отдаленных метастазов. [3,6]

Лечение рака языка
Для лечения рака языка используются следующие методы:
- Хирургическое вмешательство.
- Лучевая терапия.
- Химиолучевая терапия.
Хирургическая операция является основным радикальным методом лечения. При этом отдается предпочтение органосохраняющим операциям, чтобы человек мог разговаривать, жевать пищу и глотать ее. Объем операции будет зависеть от размера новообразования и вовлеченности в процесс окружающих тканей. В ряде случаев может потребоваться удаление тканей дна ротовой полости, резекция челюсти и даже полное удаление языка. При наличии метастазов одновременно удаляются лимфатические узлы на шее. Для укрывания образовавшихся дефектов используются кожные лоскуты, для пластики челюсти — фрагменты ребер, малоберцовая кость или искусственные имплантаты.

Операция при раке языка
При больших опухолях или при наличии неблагоприятных гистологических факторов, проводятся комбинированные вмешательства. В таких случаях после операции выполняется лучевая терапия. В некоторых ситуациях возможно проведение лучевой терапии как самостоятельного метода лечения. При этом в зону облучения включают саму опухоль и зону регионарного метастазирования.
При наличии отдаленных метастазов, положительных краях резекции, периневральной инвазии и других неблагоприятных факторов, после операции проводится химиолучевая терапия. [8]
При проведении системной терапии с последующей химиолучевой терапией применяются следующие химиопрепараты:
- Цисплатин (предпочтительно) в виде монотерапии. в виде монотерапии. + фторурацил.
- Фторурацил + гидроксимочевина.
- Цисплатин + паклитаксел.
- Цисплатин + фторурацил. + паклитаксел.
Если показана одновременная химиолучевая терапия, применяется цисплатин + лучевая терапия на первичный очаг не менее 70 Гр.
При противорецидивной химиотерапии могут использоваться следующие комбинации препаратов:
- Доцетаксел + цетуксимаб. При отсутствии прогрессирования продолжают терапию цетуксимабом.
- Паклитаксел + карбоплатин + цетуксимаб. При отсутствии прогрессирования заболевания, лечение также продолжают цетуксимабом.
Химиотерапия 2 линии может включать один из режимов, перечисленных выше, а также возможно добавление ниволумаба, пембролизумаба, афатиниба. [1]

Профилактика
Профилактика рака языка заключается в снижении воздействия факторов риска и регулярных профилактических осмотрах у стоматолога. Для того чтобы минимизировать вероятность развития этого заболевания, необходимо отказаться от курения и злоупотребления алкоголем, а также от применения жевательных смесей. Тщательно следите за состоянием полости рта. Нельзя допускать хронического травмирования языка — нужно вовремя лечить зубы и корректировать зубные протезы. При обнаружении длительно существующих (более 2 недель) образований, однозначно нужно в ближайшее время обратиться к врачу. [1,7]
Рак языка: как распознать болезнь на ранней стадии, виды, причины возникновения, симптомы, лечение
Эпидемиология (распространенность) рака языка составляет в среднем 5 случаев на 100 тысяч населения. Среди зафиксированных случаев опухолей ротовой полости на его долю приходится до 60%. Несмотря на относительно простую диагностику этого заболевания, встречаются запущенные случаи - люди часто не замечают признаков или игнорируют симптомы рака языка.

Этиология - причины возникновения рака языка
Основной причиной опухолей на языке, как и любых других онкологических заболеваний, является генетический сбой в клетках. В данном случае это клетки эпителия - ткани, образующей слизистую. Выделено несколько основных факторов, способствующих этому процессу:
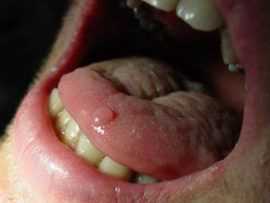
- Воздействие канцерогенов. Огромное количество вредных веществ содержится в сигаретном дыме и в жевательных смесях (насвай, бетель). Именно у курильщиков и насвайщиков чаще всего диагностируется рак этой локализации, причем у мужчин он выявляется в 3 раза чаще чем у женщин. Алкоголь усиливает воздействие канцерогенов.
- Профессиональные вредности. Частота возникновения онкологии языка у людей, занятых на вредных производствах, значительно выше. Соли тяжелых металлов (ртути, свинца), асбест, нефтепродукты также по своей природе могут быть отнесены к канцерогенам.
Фото: новообразование на языке
Воздействие вирусов. Последние исследования доказали прямую связь между хронической вирусной инфекцией и частотой возникновения рака. Вирус папилломы человека, вирус простого герпеса и ВИЧ способны трансформировать геном клеток, превращая их в раковые. По статистике, до 70% женщин являются носителями ВПЧ. Механизм онкогенного воздействия вирусов связан с их способностью подавлять противоопухолевые гены.
Длительное воздействие указанных факторов на слизистую сопровождается повреждением структуры ДНК эпителиальных клеток. В результате развивается сосочковая гиперплазия (избыточное разрастание), которое выглядит как уплотнение у боков, или дисплазия (неправильное развитие) слизистой оболочки.
Дальнейшее воздействие указанных причин приводит к развитию предраковых состояний: лейкоплакии, болезни Боуэна, гиперкератоза и папиллом. В дальнейшем указанные состояния трансформируются в онкологию.
Стадии рака языка
Выделяют несколько стадий заболевания, каждая из которых имеет свои отличительные признаки.
Начальная стадия рака языка (первая)
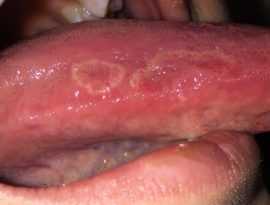
Фото: так выглядит начальная стадия рака языка
Характеризуется малосимптомным течением - практически ничем не беспокоит пациентов. Проявляется белесыми пятнами на слизистой, так называемыми папиллярными выростами. Часто их принимают за налет, который располагается на боковой поверхности мышечного органа.
При осмотре врачи часто принимают эти образования за проявления других заболеваний: глоссита или стоматита. Болевые ощущения на этой стадии отсутствуют.
Стадия клинических проявлений (вторая)
По мере прогрессирования заболевания «налет» постепенно превращается в уплотнение на языке, которое при отсутствии лечения трансформируется в опухоль на языке. На этой стадии появляется болевой синдром, боль имеет разлитой или локальный характер, очень часто иррадиирует в близлежащие органы (в шею, висок, уши).
Пациенты на этой стадии часто жалуются на появление неприятного запаха изо рта, который обусловлен инфицированием и нагноением опухоли. К клинической картине присоединяется затруднение глотания, расстройство артикуляции, отек и онемение части языка. Возможно метастазирование в окружающие ткани и близкорасположенные лимфатические узлы - поднижнечелюстные, шейные.
Запущенная степень (третья)
Довести заболевание до этой стадии можно, если полностью игнорировать симптомы начальной и второй стадии рака языка. Проявляется она агрессивным инвазивным (проникающим в толщу органа и окружающие ткани) ростом, сопровождается распадом тканей.
Терминальная стадия (четвертая)
В этой фазе возникают отдаленные метастазы - в кости, печени, легких. Лечение запущенного рака языка малоуспешно и прогноз имеет весьма сомнительный. Пациенты, запустившие болезнь до терминальной стадии, редко живут больше года. Лечение применяется только паллиативное - борьба с болью и раковой интоксикацией.
Виды рака языка
Заболевание классифицируется по локализации - месту расположения новообразования на языке:
Фото: плоскоклеточный рак языка
По принципу роста опухоли выделяют следующие клинические формы заболевания:
- Экзофитная - опухоль растет преимущественно в полость рта. Иногда такую форму недуга называют папиллярной.
- Эндофитная (инфильтративная) - рост направлен в толщу органа. Эндофитный рост является характерным симптомом рака корня языка. Очень часто эта форма болезни приводит к отеку и затруднению движений языка или к его полной неподвижности.
Рак языка относится к плоскоклеточному в 95% случаев, и только в 5% — это другая гистологическая форма: карцинома или базальноклеточный рак.
По внешнему виду опухоли выделяют папиллярную и язвенную формы. Папиллярный рак - самый распространенный вид недуга. Выглядит он как плотный вырост, несколько возвышающийся над слизистой оболочкой и покрытый «бородавками».
При язвенной форме недуга на поверхности языка сбоку или на спинке появляется изъязвление, окруженное валиком. Характерное свойство язвы на ранней стадии - ее полная безболезненность. По мере роста язвы появляется болевой синдром, отмечается кровоточивость. Присоединение воспалительного компонента маскирует рак и затрудняет диагностику.
Фото рака языка
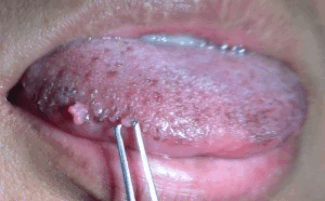
На фото папиллярный рак языка
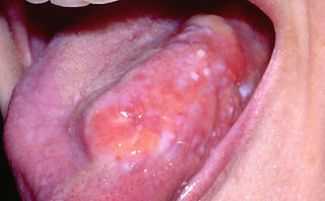
На фото опухоль сбоку языка
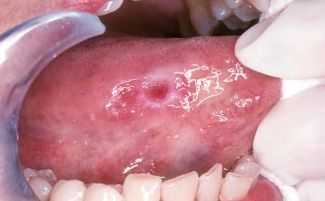
На фото язвенная форма рака
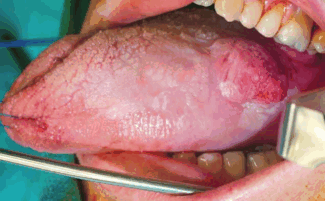
На фото рак корня языка
Диагностика
Самостоятельно можно только заподозрить первые симптомы онкологии данной локализации. Из врачей чаще всего с этой патологией, как ни странно, сталкиваются не онкологи, а стоматологи. Это связано со спецификой их деятельности - в ходе выполнения своих профессиональных действий они первые могут заметить признаки ранней стадии рака в виде уплотнения сбоку языка или у корня.
Схожесть первых симптомов рака языка с другими заболеваниями полости рта приводит к его поздней диагностике - чаще всего на второй стадии, когда злокачественное новообразование слизистой оболочки имеет вид язвы или выраженной опухоли.
Специфическая диагностика заключается в проведении следующих обследований:
- Исследование мазка отпечатка с целью обнаружения в нем признаков плоскоклеточного рака.
- Биопсия опухоли с последующим гистологическим исследованием под микроскопом.
- УЗИ языка и мягких тканей нижней челюсти, а также УЗИ шеи с целью поиска метастазов.
- Рентген черепа или компьютерная томография - при подозрении на прорастание опухоли в кость.
С целью исключения отдаленных метастазов необходимо сделать рентгенографию легких, КТ (МРТ) головного мозга и УЗИ печени.
Несмотря на то что у женщин плоскоклеточный рак языка встречается реже, частота выявления его на ранней стадии значительно выше именно у них. Обусловлено это более трепетным отношением женщин к состоянию полости рта.
Методы лечения рака языка
Вне зависимости от причины возникновения рака языка для его лечения применяют комбинированную терапию, включающую следующие методы:
- Хирургическое лечение. Операция направлена на радикальное удаление злокачественной опухоли: проводится либо частичная резекция (иссечение) языка, либо полное его удаление (глоссэктомия). В запущенных случаях, когда опухоль проросла в окружающие ткани, выполняют их резекцию вплоть до костей нижней челюсти.
- Лучевая терапия. Выделяют дистанционную терапию, когда опухоль облучают на расстоянии рентгеновскими лучами, и контактную (брахитерапию), когда источник излучения (радиоактивные изотопы) размещаются в толще органа. Радиолучевая терапия проводится как до хирургического вмешательства, так и после него. Сколько понадобится сеансов, определяет врач.
- Полихимиотерапия. Используется в запущенных случаях при наличии отдаленных метастазов, когда другие методы применять нельзя, или эффект от них недостаточен. Больных лечат с помощью Цисплатина, Метотрексата и других препаратов.
Операции на поздних стадиях заболевания часто носят калечащий характер - в ряде случаев приходится удалять почти всю нижнюю челюсть. После перенесенной операции пациенты живут с некоторыми ограничениями. Для того чтобы создать удовлетворительное качество жизни, им проводят реконструктивные лечебные операции.
Методы профилактики, прогнозы рака языка
Снизить вероятность возникновения заболевания можно путем отказа от вредных привычек: курения, употребления алкоголя и жевательного табака. При наличии патологии зубов, способствующей хроническому травмированию слизистой, проводят санацию ротовой полости: переустанавливают протезы, обрабатывают пломбы, исправляют прикус.
При радикальном комбинированном лечении рака языка на ранних этапах пятилетняя выживаемость приближается к 90%, в запущенных случаях она снижается до 60%. Если лечение начато на стадии метастазирования, пятилетняя выживаемость составляет менее 35% даже в Москве.
Злокачественные опухоли ротоглотки
Рак ротоглотки - злокачественная опухоль поражающая средний отдел глотки, границей служит линия, проведенная по передним нёбным дужкам, валикообразным сосочкам языка, по границе мягкого и твердого нёба. Верхней границей ротоглотки является горизонтальная плоскость, проходящая на уровне твердого неба, нижней - горизонтальная плоскость, расположенная на уровне высшей точки свободного края надгортанника.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Т4а - опухоль распространяется на соседние структуры: глубокие мышцы языка (подбородочно-язычную, подъязычно-язычную, небно-язычную и шиловидно-язычную), медиальную пластинку крыловидного отростка основной кости, нижнюю челюсть, твердое нёбо, гортань.
Т4b - опухоль распространяется на: крыловидные мышцы, крыловидные отростки основной кости, латеральную стенку носоглотки, основание черепа или на стенку сонной артерии.
Любая Т любая N М1
Резюме 2 см
2 см до 4 см
4 см
черепа, сонная артерия.
Резюме 2 см
2 см до 4 см
4 см
Факторы и группы риска
I - II стадия - жалобы больного в зависимости от локализации опухоли на наличие опухолевого образования, чувство инородного тела, боли, возможно нарушение функции глотания.
При орфарингоскопии определяется опухолевое образование ротоглотки размерами при I - стадии до 2 см, при II стадии до 4 см.
IIII стадия - жалобы больного в зависимости от локализации опухоли на наличие опухолевого образования, чувство инородного тела, боли возможно с иррадиацией в ухо, возможно нарушение функции глотания, возможно дыхания, возможно наличие увеличенных узлов на шее.
IV стадия - жалобы больного в зависимости от локализации опухоли на наличие опухолевого образования, чувство инородного тела, боли возможно с иррадиацией в ухо, обильная саливация, неприятный запах изо рта, возможно нарушение функции глотания, дыхания, возможно наличие увеличенных узлов на шее.
При орфарингоскопии определяется опухолевое образование ротоглотки более 4 см, распространяющееся на соседние органы.
Основаниями для консультации онколога являются анамнез, клинико-рентгенологическая картина, морфологическая верификация.
1. Наружный осмотр и пальпация лимфатических узлов подчелюстной области и шеи с двух сторон (от сосцевидного отростка до ключицы).
11. Общий анализ крови, общий анализ мочи, биохимический анализ крови, определение группы крови и Rh-фактора, анализ крови на RW, ВИЧ, HBsAg, Анти HCV IgG.
Дифференциальный диагноз
| Нозологическая форма | Клинические проявления |
| Парафаренгиальные опухоли | Безболезненны, не свойственна местная инфильтрация |
Лечение
- рецидивирующий или метастатический плоскоклеточный рак головы и шеи в случае неэффективности предшествующей химиотерапии на основе препаратов платины;
- монотерапия рецидивирующего или метастатического плоскоклеточного рака головы и шеи при неэффективности предшествующей химиотерапии.
Цетуксимаб вводят 1 раз в неделю в начальной дозе 400 мг/м 2 (первая инфузия) в виде 120-минутной инфузии и далее в дозе 250 мг/м 2 в виде 60-минутной инфузии.
При применении Цетуксимаба в сочетании с лучевой терапией, лечение цетуксимабом рекомендуется начинать за 7 дней до начала лучевого лечения и продолжать еженедельные введения препарата до окончания лучевой терапии.
У пациентов с рецидивирующим или метастатическим плоскоклеточным раком головы и шеи в комбинации с химиотерапией на основе препаратов платины (до 6 циклов) Цетуксимаб используется как поддерживающая терапия до появления признаков прогрессирования заболевания. Химиотерапия начинается не ранее чем через 1 час после окончания инфузии Цетуксимаба.
В случае развития кожных реакций на введение Цетуксимаба терапию можно возобновить с применением препарата в редуцированных дозах (200 мг/м 2 после второго возникновения реакции и 150 мг/м 2 - после третьего).
Дистанционная гамма-терапия проводится с двух противолежащих фигурных полей, в статическом режиме РОД 2 гр. 5 фракции в неделю СОД 40 гр. в п\о режиме. По радикальной программе - СОД 60-66 гр. расшепленным курсом с перерывом между этапами лучевой терапии 10-14 дней с обязательным контрольным врача онколога отделения головы и шеи с целью оценки динамики процесса, а также на предмет лучевой реакции. включающих объем тканей. Поле облучения (90%-я изодоза) от твердого неба до подъязычной кости и сзади до средины тел позвонков. Передний край поля зависит от локализации опухоли. Нижние отделы зоны регионарного метастазирования облучаются с переднезадних полей. Регионарные л\узлы облучаются РОД 2 гр. 5 фракций в неделю до СОД 40-50 гр. При прорастании опухоли миндалины в соседние анатомические части лечение следует начинать с неоадъювантной химиотерапии с последующим облучением. Если опухоль миндалины после 40 гр. не подверглась полной или значительной резорбции, возможно использование брахитерапии или электрорезекции внутриротовым доступом. При операции в данной области необходима большая осторожность ввиду близости крупных артериальных сосудов. При неполной регрессии регионарных метастазов выполняется радикальная шейная диссекция (операция Крайла), включая ткани подчелюстной области.
Лимфоэпителиома и лимфосаркома - экзофитно растущие опухоли с ранним регионарным и отдаленным метастазированием - подлежат химиолучевому лечению.
При раке корня языка и валлекул ввиду трудности осмотра этой локализации глазом обязательна зеркальная гипофарингоскопия и пальцевое исследование. Опухоли корня языка рано метастазируют.
Ранние стадии рака корня языка и валлекул можно одинаково эффективно лечить лучевой терапией, химиолучевым и комбинированным методом (70% излечения). Однако лучевая и химиолучевая терапия приводит к меньшим функциональным нарушениям. Облучение очага проводится после предлучевой подготовки с двух противолежащих полей, в статическом режиме охватывающих корень и подвижной части языка, с охватом регионарных зон метостазирования - подчелюстные и шейные лимфатические узлы РОД 2 гр. 5 фракций в неделю до в СОД 60-66 гр.; по радикальной программе 66 гр. расшепленным курсом с перерывом между этапами лучевой терапии 10-14 дней с обязательным контрольным врача онколога отделения опухолей головы и шеи с целью оценки динамики процесса, а также на предмет лучевой реакции включающих объем тканей. В случае поражения подвижной части языка необходима решить вопрос проведения сочетанной лучевой терапии: брахитерапия и дистанционная лучевая терапия. При недостаточной резорбции опухоли корня языка и валлекул после 40 гр. больным производится электрорезекция.
При более распространенных процессах (Т3-4) лечение следует начинать с неоадъювантной полихимиотерапии с последующим облучением. После предоперационного лечения производится резекция части или всего корня языка, часто с резекцией надгортанника и других тканей. Во время операции надо стараться не повредить подъязычные нервы. В послеоперационном периоде проводится дистанционная лучевая терапия в СОД 40 гр. При наличии регионарных метастазов и их неполной регрессии выполняется радикальная шейная диссекция с тканями подчелюстной области.
Рак задней стенки глотки и мягкого нёба наблюдаются редко. Опухоли задней стенки глотки часто начинаются по типу гранулезного фарингита - экзофитное, гладкое с неизмененной слизистой образование до 1 см. Позднее опухоль изъязвляется и быстро распространяется вдоль задней стенки. Экзофитные и изъязвленные опухоли в области задней стенки часто видны только при ларингоскопии.
Рак мягкого нёба чаще локализуется по его свободному краю, быстро изъязвляется, вызывая боль. Для правильной оценки распространенности опухоли обязательна задняя риноскопия, чтобы осмотреть заднюю поверхность мягкого нёба.
Рак задней стенки глотки и мягкого нёба достаточно хорошо поддается лучевому и химиолучевому лечению. Облучение очага проводится с двух противолежащих полей, включающих зону поражения, а так же корень и заднюю треть тела языка. В случае верифицированных метостазированных подчелюстных и шейных лимфатических узлов лучевую терапию указанных зон проводить отдельным полем. РОД 2 гр. 5 фракций в неделю до в СОД 60-66 гр.; по радикальной программе расшепленным курсом с перерывом между этапами лучевой терапии 10-14 дней с обязательным контрольным врача онколога отделения опухолей головы и шеи с целью оценки динамики процесса, а также на предмет лучевой реакции включающих объем тканей. После проведения первого этапа лучевой терапии необходим контрольный осмотр с целью решения о возможности проведения сеансов брахитерапии, хирургического вмешательства.
I-II стадии (T1-2 NO M0). Лучевая или химиолучевая терапия или хирургическое лечение (эксцизия опухоли + лимфодиссекция на стороне поражения). Если после 40 гр. на очаг и зоны регионарного метастазирования опухоль уменьшилась на 50% и больше, облучение (дистанционная или брахитерапия) очага продолжается до 70 гр. В случае недостаточной регресгическое вмешательство. Если выбран хирургический метод - при положительных краях резекции
III-IV стадии (T1-2 N1-3 M0). Лучевая или химиолучевая терапия, как и при I-II стадиях. В случае полной или значительной регрессии первичного очага и метастазов после 40 гр. продолжается облучение до 70 гр. При значительной регрессии опухоли, но недостаточном уменьшении регионарного метастаза проводится облучение до полной дозы, после чего выполняется радикальная шейная диссекция. Если же после 40 гр. опухоль и метастазы регрессировали незначительно, необходимы на хирургические вмешательство на очаге и регионарных метастазах.
III-IV стадии (T3-4аb N0-3). Лечение обычно комбинированное: неоадъювантная и адьювантная химиотерапия и предоперационная лучевая терапия 40-50 гр. на очаг и зоны регионарного метастазирования. Последующее оперативное лечение на первичный очаг и зоны регионарного метастазирования.
При наличии оставшейся первичной опухоли и регионарных метастазах проведение оперативного лечения в различных объемах с элементами реконструктивно-пластической хирургии и лимфодиссекция.
Ранее начало лечения, его непрерывность, комплексный характер, учет индивидуальности больного, возвращение пациента к активному труду.
Рак горла, гортани
Под словосочетанием «рак горла» подразумевают, как правило, злокачественные опухоли гортани — органа, который участвует в проведении воздуха и формировании голоса. Эти опухоли относят к более обширной группе рака головы и шеи.
Верхний край гортани начинается возле корня языка, нижний переходит в трахею. По форме ее можно сравнить с воронкой, направленной узкой частью вниз. Ее стенки состоят из хрящей, мышц и связок, изнутри поверхность выстлана слизистой оболочкой. В гортани различают три отдела:
- Верхний отдел находится над голосовыми связками.
- Средний отдел включает голосовые связки.
- Нижний отдел расположен под голосовыми связками.

Некоторые цифры и факты, касающиеся рака гортани:
- Две основные причины заболевания — курение и употребление алкоголя. Табачный дым и этиловый спирт обладают канцерогенным действием, они вызывают мутации в клетках слизистой оболочки и их злокачественное перерождение.
- В последние годы распространенность заболевания снижается на 2-3% ежегодно. Отмечается прямая корреляция с уменьшением распространения курения.
- Около 60% злокачественных опухолей гортани развиваются в области голосовых связок. Еще 35% приходятся на верхний отдел, остальные случаи — на нижний, либо когда опухоль захватывает более одного отдела.
Классификация, типы опухоли гортани
В некоторых случаях предраковые изменения трансформируются в «рак на месте» — in situ. Он не прорастает за пределы слизистой оболочки, при раннем обнаружении успешно поддается лечению. Рак in situ — это опухоль нулевой стадии. Если ее не лечить, в дальнейшем она прогрессирует. Градация на стадии различается в зависимости от того, в каком отделе органа находится злокачественная опухоль. В таблице в общих чертах приведена классификация по стадиям:
Стадия I
Над голосовыми связками: опухоль находится в пределах верхней части гортани, не распространяется на другие отделы и не нарушает работу голосовых связок. Не поражены регионарные лимфатические узлы , нет отдаленных метастазов.
В области голосовых связок: опухоль проросла глубже по сравнению с раком in situ, но не нарушает подвижность голосовых связок. Нет отделанных метастазов, не поражены лимфатические узлы.
Под голосовыми связками: опухоль находится в пределах нижнего этажа гортани, не распространяется в лимфатические узлы и не дает отдаленных метастазов.
Стадия II
Над голосовыми связками: опухоль распространилась более чем на один отдел гортани, но все еще не нарушает движения голосовых связок.
В области голосовых связок: опухоль распространяется более чем на один отдел гортани и/или нарушена подвижность голосовых связок.
Под голосовыми связками: опухоль распространяется более чем на один отдел гортани, может нарушать подвижность голосовых связок.
Стадия III
Над голосовыми связками: опухоль нарушает подвижность голосовых связок и/или прорастает в окружающие ткани.
В области голосовых связок, под голосовыми связками: опухоль нарушает подвижность голосовых связок, или распространяется в окружающие ткани, или имеется один очаг размерами менее 3 см в регионарных лимфатических узлах.
Стадия IV
Над, под и в области голосовых связок: опухоль сильнее распространяется в окружающие ткани, регионарные лимфатические узлы, имеются отдаленные метастазы.
Помимо плоскоклеточного рака, в гортани встречаются аденокарциномы. Они обнаруживаются очень редко, но в последние 20 лет, по данным статистики Великобритании, их распространенность растет.
Причины и факторы риска рака гортани
Основные два фактора риска рака гортани — это курение и употребление алкоголя. При этом риски прямо пропорциональны силе вредных привычек:
- У людей, которые пьют много спиртного, риск повышен примерно втрое.
- У человека, который выкуривал по 25 сигарет ежедневно в течение 40 лет и более, риск повышен в 40 раз.
- Если человек одновременно курит и злоупотребляет алкоголем, его вероятность заболеть еще выше.
Другие факторы риска рака гортани:
- Возраст. Заболевание очень редко встречается среди людей младше 40 лет.
- Папилломавирусная инфекция. Исследования показали, что в развитии злокачественных опухолей гортани играет роль вирус папилломы человека 16 типа. Но этот вопрос требует дальнейшего изучения.
- Особенности питания. Рацион, который содержит мало витаминов и минералов, много обработанного красного мяса.
- Семейная история. Риск повышен у людей, у которых в семье были случаи диагностированного рака головы и шеи.
- Снижение иммунитета. ВИЧ/СПИД повышает риск примерно в 3 раза, препараты для подавления иммунитета после трансплантации органов — в 2 раза.
- Воздействие некоторых вредных веществ: формальдегида, древесной и угольной пыли, сажи, красок, дыма от сгорания угля.
- Гастроэзофагеальный рефлюкс . Кислый желудочный сок может повреждать слизистую оболочку пищевода и гортани, вызывать в них изменения, способствующие развитию рака.
- Генетические дефекты. Рак гортани иногда развивается у детей, которые не имеют ни одного фактора риска. Предположительно это происходит из-за некого неизвестного дефектного гена.
Нужно понимать, что «причина» и «фактор риска» — не одно и то же. Наличие факторов риска еще не гарантирует того, что у человека обязательно будет диагностировано онкологическое заболевание. Каждый из них лишь в определенной степени повышает вероятность.
Симптомы рака гортани
Проявления заболевания бывают разными, в первую очередь это зависит от того, какой отдел органа поражен, и от стадии злокачественного процесса. Наиболее характерны следующие симптомы рака гортани:
- затруднение глотания, чувство дискомфорта в горле;
- ощущение инородного предмета;
- першение в горле;
- нарастающая со временем боль в горле;
- болевые ощущения в горле, отдающие в ухо;
- ригидность надгортанника: он не закрывает вход в гортань полностью, из-за этого пища во время глотания попадает в дыхательные пути, возникает кашель;
- охриплость голоса;
- нарушение дыхания, одышка - если опухоль перекрывает дыхательные пути;
- потеря аппетита, больной ограничивает себя в пище из-за вышеперечисленных симптомов;
- снижение веса без видимой причины;
- слабость, повышенная утомляемость.
Если злокачественная опухоль находится над голосовыми связками, то наиболее характерно нарушение глотания, чувство дискомфорта. При поражении голосовых связок и части органа под ними в первую очередь нарушается дыхание, голос становится хриплым. Сильные боли, удушье, нарушение аппетита, потеря веса и повышенная утомляемость, - эти симптомы возникают на поздних стадиях заболевания.
Опухоли подсвязочного отдела встречаются редко: всего в 2% случаев. У 23% больных выявляется одновременное поражение двух или всех трех отделов гортани.
Методы диагностики рака гортани
Во время первичного приема врач расспрашивает пациента о симптомах, образе жизни, вредных привычках, осматривает и ощупывает шею. Прямо в кабинете может быть проведена непрямая ларингоскопия: врач просит пациента открыть рот и осматривает гортань с помощью небольшого зеркальца, введенного через рот.
При подозрении на онкологическое заболевание в первую очередь назначают прямую ларингоскопию (осмотр гортани с помощи специальных инструментов — гибкого фиброскопа или жесткого ларингоскопа), эндоскопическое исследование трахеи, пищевода, бронхов. Во время этих исследований можно провести биопсию: обнаружив патологически измененный участок слизистой оболочки, удаляют его фрагмент и отправляют в лабораторию для цитологического, гистологического исследования.
Биопсия позволяет с высокой точностью диагностировать злокачественную опухоль. Но на этом обследование зачастую не заканчивается. Нужно оценить, насколько сильно опухоль проросла в стенку гортани и окружающие ткани, есть ли поражение лимфоузлов, отдаленные метастазы. В этом помогают такие методы диагностики, как КТ, МРТ, ПЭТ-сканирование, сцинтиграфия костей, рентгенография желудка и пищевода с контрастированием сульфатом бария.
Современные методы лечения рака гортани
Тактика лечения зависит от расположения, размеров, стадии опухоли, от степени вовлечения окружающих тканей, лимфатических узлов, наличия отдаленных метастазов. Имеют значение и другие факторы: общее состояние здоровья, возраст пациента, сопутствующие заболевания.

Хирургическое лечение
Хирургия — основной метод лечения рака гортани. На ранних стадиях она может применяться самостоятельно, на более поздних — в сочетании с химиотерапией, лучевой терапией.
На ранних стадиях можно прибегнуть к эндоскопическому вмешательству (оно напоминает ларингоскопию), кордэктомии (удалению голосовых связок). Поверхностный рак можно удалить с помощью лазера, но такое вмешательство имеет недостаток: после него не остается фрагмента ткани для биопсии.
Также I-II стадии рака горла лечится при помощи проведения органосохраняющей резекции гортани, гемиларингэктомии. Для того чтобы предупредить развитие стеноза гортани в послеоперационном периоде, используется специальный расширяющий эндопротез, который удаляется спустя 3-4 недели.
В более запущенных случаях прибегают к ларингэктомии — полному или частичному удалению гортани. Она бывает разных видов:
- Частичная ларингэктомия — удаление части гортани, в которой находится опухоль.
- Верхнегортанная ларингэктомия — удаление верхнего отдела гортани.
- Гемиларингэктомия — удаление половины гортани.
- Тотальная ларингэктомия — удаление полностью всей гортани. При этом верхний конец трахеи подшивают к коже и формируют отверстие — такая операция называется трахеостомией. Через получившееся отверстие — трахеостому — пациент может дышать.
Часто пациенты интересуются: лечится ли рак горла с метастазами? При регионарном метастазировании во время проведения ларингэктомии хирурги иссекают шейную клетчатку и лимфатические узлы. Кроме того, при необходимости проводится резекция и других анатомических образований и органов шеи, если они вовлечены в опухолевый процесс (грудино-ключично-сосцевидная мышца, внутренняя яремная вена, глотка, щитовидная железа).

По показаниям после основного хирургического вмешательства выполняют реконструктивно-пластические операции. Если опухоль неоперабельна, но блокирует дыхательные пути, выполняют паллиативную трахеостомию.
Лучевая терапия
При раке гортани часто приходится прибегать к лучевой терапии, причем, облучение может быть назначено с разными целями:
- В качестве адъювантного лечения после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки, которые в будущем могут стать причиной рецидива.
- Для лечения рецидивировавшего рака.
- В качестве самостоятельного лечения при неоперабельных опухолях.
- Для борьбы с болью, кровотечением, нарушением глотания и костными метастазами на поздних стадиях.
- Самостоятельно на ранних стадиях рака. Некоторые небольшие опухоли можно уничтожить с помощью облучения, не прибегая к хирургическому вмешательству.
Рак горла лечится с применением обычного режима лучевой терапии или в сочетании с гипербарической оксигенацией. С помощью этого приема достигается увеличение повреждающего эффекта для клеток опухоли и уменьшается вред воздействия данного метода на окружающие здоровые ткани.
Химиотерапия при раке гортани
При злокачественных опухолях гортани применяют разные химиопрепараты: карбоплатин, цисплатин, доцетаксел, 5-фторурацил, эпирубицин, паклитаксел. Цели химиотерапии, как и лучевой терапии, бывают разными:
- Перед хирургическим вмешательством (неоадъювантная химиотерапия), чтобы уменьшить размеры опухоли.
- В сочетании с лучевой терапией (химиолучевая терапия) после операции для предотвращения рецидива.
- В составе химиолучевой терапии при неоперабельных опухолях на поздних стадиях.
- Для борьбы с симптомами при запущенном раке.
С применения химиотерапевтических препаратов всегда начинается лечение рака гортани III-IV стадии при локализации в среднем отделе. Опухоли, которые расположены в над- и подсвязочном отделе, этому виду лечения поддаются плохо.
Таргетная терапия
- На ранних стадиях в некоторых случаях цетуксимаб применяют в сочетании с лучевой терапией.
- На более поздних стадиях препарат назначают в комбинации с химиопрепаратами, в частности, с цисплатином, 5-фторурацилом.
Можно ли вылечить рак горла? При раннем выявлении опухоли процент излечения очень высок: при условии правильного лечения выздоровление наступает в 85-95% случаев. Возможности современной медицины позволяют помочь пациентам даже с поздними стадиями рака. В 5-20% больные с III стадией поражения среднего отдела гортани при грамотном подходе специалистов могут полностью выздороветь.
Питание при раке гортани
Лечение рака гортани может приводить к некоторым проблемам с питанием: нарушению глотания, снижению вкуса. После курса лучевой терапии беспокоят сильные боли, которые мешают глотать, нормально принимать пищу. Для борьбы с этим симптомом назначают обезболивающие препараты, кормление в течение некоторого времени может осуществляться через зонд . В дальнейшем противопоказаны продукты, которые приводят к раздражению горла.
После операции кормление осуществляется через назогастральный зонд или через гастростому — отверстие (как правило, временное), которое соединяет желудок с поверхностью кожи. Постепенно пациент может перейти на самостоятельный прием пищи.

Помогают ли народные методы в борьбе с раком гортани?
Никакие методы народной медицины не могут эффективно бороться с какими то ни было онкологическими заболеваниями, включая рак гортани. Некоторые народные средства, фитопрепараты, БАДы помогают улучшить состояние и уменьшить симптомы, но другие могут повлиять на эффективность препаратов, ухудшить исход. Если вы решили использовать какие-либо средства альтернативной медицины, об этом, как минимум, нужно сообщить лечащему врачу.
Прогноз выживаемости
На прогноз при раке гортани влияют разные факторы, но в первую очередь имеет значение стадия опухоли и ее расположение. В таблице ниже представлены средние показатели пятилетней выживаемости (процент пациентов, которые остаются в живых в течение 5 лет с момента диагностики рака):
Опухоли в верхнем отделе гортани:
- I стадия: 59%
- II стадия: 59%
- III стадия: 53%
- IV стадия: 34%
Опухоли в области голосовых связок:
- I стадия: 90%
- II стадия: 74%
- III стадия: 56%
- IV стадия: 44%
Опухоли в нижнем отделе гортани:
- I стадия: 53-65%
- II стадия: 39-56%
- III стадия: 36-47%
- IV стадия: 24-32%
Методы профилактики и ранней диагностики
На главные факторы риска рака гортани можно повлиять. Вот три основные рекомендации:
- Откажитесь от курения и вообще от употребления табака в любой форме. Опасны не только сигареты, но и трубки, сигары, кальяны, жевательный табак.
- Старайтесь употреблять как можно меньше алкоголя, желательно отказаться от него совсем.
- Меньше красного мяса и колбас, больше овощей, фруктов. Рацион должен содержать все необходимые витамины, минералы.
Риски можно снизить, но защититься на 100% не получится. Поэтому для людей, у которых повышен риск онкологических заболеваний, важно регулярно проходить скрининг. Однако, для рака гортани нет рекомендованных скрининговых программ. Этот тип рака встречается не так часто и нередко уже на ранних стадиях приводит к возникновению симптомов, поэтому массовый скрининг считается нецелесообразным.
Сколько стоит лечение рака гортани?
Стоимость лечения рака гортани зависит от объема и продолжительности лечения, вида хирургического вмешательства, необходимых препаратов и других процедур. Играет роль ценовая политика клиники. Дешевое лечение не всегда бывает оптимальным: врач может работать по устаревшим протоколам, использовать не самые эффективные препараты.
В «Евроонко» можно получить лечение на уровне ведущих западных онкологических центров по более низкой стоимости.
Рак языка и полости рта - симптомы и лечение
Что такое рак языка и полости рта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Опря Анны Николаевны, онколога со стажем в 12 лет.
Над статьей доктора Опря Анны Николаевны работали литературный редактор Юлия Липовская , научный редактор Татьяна Остринская и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Рак языка и полости рта (сancer of the tongue and mouth) — это злокачественная опухоль, развивающаяся на слизистой оболочке передних 2/3 языка, дна полости рта, щёк, нёба и дёсен. Опухоль на корне языка относится уже к группе злокачественных новообразований ротоглотки.
Синонимы: карцинома слизистой оболочки полости рта.
Чаще всего рак слизистой оболочки полости рта проявляется в виде безболезненной незаживающей язвы или уплотнения. Из-за этого опухоль часто путают с травмой слизистой оболочки и не обращают на неё внимания, считая, что всё пройдёт самостоятельно. По статистике, 65 % пациентов обращаются к врачу только на III-IV стадии рака [1] .
Распространённость
97 % злокачественных опухолей полости рта представлены плоскоклеточным ороговевающим раком, происходящим из эпителиальных клеток, которые покрывают слизистую оболочку ротовой полости [3] [17] . В 3 % рак полости рта представлен злокачественными опухолями малых слюнных желёз. Кроме карциномы (рака), есть и другие злокачественные опухоли полости рта: саркома, меланома и лимфома.
Наиболее часто, примерно в 52 % случаев, рак полости рта локализуется на подвижной части языка. Дно полости рта поражается в 20 % случаев, слизистая оболочка щёк — в 7 % случаев. Поражение остальных отделов полости рта встречается реже: частота рака твёрдого нёба — 4 %, альвеолярного отростка нижней и верхней челюсти челюсти — 6 и 4 %, мягкого нёба — 5 %, передних нёбных дужек — 2 % [26] .
Мужчины болеют примерно в 3,5 раза чаще женщин. Средний возраст заболевших составляет 61 год [1] .
Причины рака языка и полости рта
Алкоголь и табак. 75 % всех злокачественных опухолей слизистой оболочки полости рта связаны с употреблением алкоголя и табака, в том числе бездымного (т. е. жевательного) [18] . По данным исследования, курение более 40 сигарет в день в 7 раз повышает риск развития рака полости рта, а потребление более 800 г крепких спиртных напитков в неделю — в 6 раз. У мужчин, которые курят более 40 сигарет в день и выпивают более 800 г крепких спиртных напитков в неделю, риск развития рака полости рта выше в 38 раз по сравнению с некурящими и непьющими людьми [19] . Жевание ореха бетеля, характерное для жителей стран Восточной Азии и Индии, также относится к факторам риска развития рака полости рта [3] [20] .
Хроническое воспаление. При пародонтите риск развития рака полости рта повышается в 2-5 раз. Считается, что это связано с различиями в составе микробиоты (совокупности микроорганизмов) полости рта [3] [5] .
Хронические травмы слизистой оболочки от острых краёв зубов или пломб, неправильно подобранных протезов или имплантов. Также травма может появиться из-за поведенческих привычек, например прикусывания слизистой оболочки [4] .
Эпителиальные поражения полости рта, которые могут стать злокачественными:
- — вероятность озлокачествления от 0 до 12,5 %, по данным разных авторов; — вероятность перехода в рак 2-3 % в год;
- эритроплакия — встречается крайне редко, однако риск озлокачествления доходит до 85 %;
- подслизистый фиброз — злокачественный потенциал 9 % [7][10][11][14] .
Вирус папилломы человека (ВПЧ). Это распространённый вирус, который не причиняет вреда большинству людей и проходит самостоятельно. В то же время он может вызвать изменения, приводящие к раку. Более 90 % опухолей, связанных с ВПЧ, вызваны 16-м типом вируса [6] . ВПЧ-ассоциированный рак более характерен для злокачественных поражений ротоглотки.
Пищевые привычки. К таким привычкам относится недостаток микронутриентов (особенно витамина А) из-за низкого потребления фруктов и овощей, а также употреблением слишком горячей и пряной пищи [8] [12] . Пищевые привычки вызывают рак полости рта в 10-15 % случаев.
Некоторые наследственные заболевания: пигментная ксеродерма, синдром Ли — Фраумени, системная красная волчанка, склеродермия и атаксия-телеангиэктазия. При этих болезнях риск развития рака, в том числе полости рта, выше из-за нарушения механизмов восстановления ДНК [12] .
Кислоты, щёлочи и другие химические вещества в виде паров и аэрозолей, например на химическом предприятии. Они повышают риск развития злокачественных новообразований языка и полости рта.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака языка и полости рта
Слизистую оболочку полости рта можно осмотреть самостоятельного. Это позволяет выявить рак на ранних стадиях без дополнительной диагностики.
Рак слизистой оболочки полости рта имеет три формы роста:
- Экзофитный — больший компонент опухоли растёт над слизистой оболочкой, выглядит как бляшкообразный, грибовидный нарост с чёткими границами.
- Эндофитный — опухоль распространяется вглубь без чётких границ, выглядит как язва или уплотнение.
- Смешанная форма.
![Экзофитный и эндофитный рост опухоли [24, 27]](https://probolezny.ru/media/bolezny/rak-yazyka/ekzofitnyy-i-endofitnyy-rost-opuholi-24-27_s_NduxucM.jpg)
Возможные симптомы рака слизистой оболочки полости рта:
- Непроходящее красное, розовато-красное или белое пятно, язва или узловое образование на слизистой оболочке каменистой плотности. При контакте, например при чистке зубов, эти изменения могут кровоточить.
- Постоянная боль в горле, боль при глотании, не связанная с простудой. Жжение и болезненность в поражённой области. Редко может беспокоить боль в ухе.
- Нарушение подвижности языка, если опухоль располагается в этой области, и связанное с этим изменение речи.
- Проблемы с глотанием, попёрхивание, если опухоль находится рядом с корнем языка.
- Увеличение лимфоузлов на шее.
- Необъяснимые кровотечения из языка вне травм и прикусывания.
- Онемение во рту, которое не проходит (встречается нечасто).
Перечисленные симптомы могут быть вызваны и другими заболеваниями, поэтому нужно проконсультироваться с врачом.
Как заявляет Всемирная организация здравоохранения (ВОЗ), если поражение в полости рта не проходит в течение двух недель после того, как устранили местные причины раздражения, нужно сделать биопсию [5] .
Патогенез рака языка и полости рта
Рак слизистой оболочки полости рта возникает из-за мутаций ДНК, влияющих на несколько различных генов. Часто мутации возникают спонтанно, в то же время факторы риска изменяют соотношение между мутагенными сигналами и врождёнными защитными механизмами.
Есть гены, которые регулируют клеточный цикл от момента её образования путём деления материнской клетки до собственного деления или гибели:
- Протоонкогены — это нормальные гены клеток, которые отвечают за размножение. В зрелых клетках они, как правило, неактивны, но под воздействием разных факторов могут активироваться и превратиться в онкогены, которые вызывают бесконтрольное деление клеток.
- Антионкогены — гены, которые подавляют размножение клеток.
Если соотношение этих генов нарушается, клетки начинают бесконтрольно делиться, что приводит к образованию злокачественного новообразования [13] [15] .
Когда генетические поломки накапливаются, клетки становятся автономными и проникают через базальную мембрану эпителия. Затем опухолевые клетки с током крови и лимфы перемещаются в другие ткани и органы, т. е. дают метастазы. Для рака языка на первом этапе наиболее характерно поражение лимфоузлов шеи, на втором этапе — метастазирование в отдалённые органы (лёгкие и печень, редко кости и др.).
Особенности развития рака полости рта в зависимости от причин
Различные вещества повреждают различные гены. По сути, под раком слизистой оболочки полости рта подразумевают разнородную группу плоскоклеточного рака, развившегося в одной анатомической области по разным причинам. Изучение генетики злокачественных опухолей полости рта позволит предсказывать поведение опухоли и осуществлять таргетную терапию, которая воздействует только на клетки опухоли без повреждения здоровых клеток организма.
Отличительной особенностью опухолей, связанных с курением, является высокая мутационная нагрузка. Это значит, что на ткани регулярно воздействует большое количество канцерогенов, включая специфические для табака нитрозамины, полициклические ароматические углеводороды и летучие органические соединения. Кроме этого, из-за воздействия табачного дыма на организм в целом могут появиться множественные очаги поражения в пределах пищевода, желудка, печени и поджелудочной железы, реже в двенадцатиперстной кишке.
В хроническом воспалении наибольшую роль оказывают бактерии Fusobacterium nucleatum и Porphyromonas gingivalis. Они способствуют тому, что клетка, пройдя весь свой цикл, не умирает, как это должно происходить в норме, а продолжает размножаться [3] [15] .
ВПЧ интегрирует свой геном ДНК в ядро клетки-хозяина, и клетки начинают вырабатывать онкопротеины E6 и E7. В результате нарушается процесс запрограммированной гибели клеток, который необходим для восстановления ДНК хозяина. Клетки, которые вырабатывают E6, становятся генетически нестабильными. Белок E7 нарушает клеточный цикл и приводит к размножению клеток и их злокачественной трансформации [6] .
Классификация и стадии развития рака языка и полости рта
Осложнения рака языка и полости рта
Образование в области языка может нарушать его подвижность. Если у человека не будет двигаться язык, он не сможет нормально сформировать пищевой комок и проглотить его.
Если опухоль распространяется на область височно-нижнечелюстного сустава, человеку труднее открывать рот и сложнее пережёвывать пищу. В запущенных формах человек вообще не может открыть рот, даже чтобы выпить воду. В этом случае потребуется установить гастростому (искусственный вход в полость желудка через переднюю брюшную стенку).
При распространённом процессе, который затрагивает надгортанник, слюна вместо пищевода будет попадать в трахею и приведёт к пневмонии. В этом случае может потребоваться трехеостома (искусственно созданное отверстие в трахее, которое позволяет пациенту дышать).
Злокачественная опухоль способна как прорастать в кровеносные сосуды, так и образовывать новые сосуды. Поэтому при распаде большой опухоли может возникнуть кровотечение.
Неспецифические осложнения рака слизистой оболочки полости рта:
- — отсутствие аппетита. Это состояние часто сопровождает хронические заболевания на поздней стадии. Важно понимать, что отсутствие аппетита может быть вызвано не только самой опухолью, но и сопутствующими состояниями: изменением вкуса, наличием тошноты, сухостью в полости рта, расстройством пищеварения, усталостью, депрессией и хроническим болевым синдромом. Сопутствующие состояния могут быть связаны как с самим раком так и с его лечением. Для коррекции анорексии важно понимать, почему она возникла. Например, если причина в депрессии, то нужна будет помощь психолога или психиатра [21] . — общее похудание и истощение. Основная роль в развитии кахексии принадлежит полипептидам и цитокинам. Они запускают в организме различные изменения, приводящие к гиперметаболизму (повышенному расходу энергии в состоянии покоя), который характерен для онкологического процесса. При кахесии, кроме общего истощения, иногда наблюдается депрессия и расстройство пищеварения, вызванное снижением сократительной активности мышц желудка. — низкий уровень гемоглобина (меньше 120 г/л) или его снижение более чем на 20 г/л от исходного значения. Может быть обусловлена как наличием самой опухоли, так и её лечением [22] .
В запущенном периоде опухоль разрушает окружающие ткани: преддверие рта, кости, кожу и мышцы с последующим некрозом (омертвением) тканей.
Диагностика рака языка и полости рта
При обнаружении незаживающей язвы или уплотнения на слизистой оболочке полости рта нужно обратиться к стоматологу, парадонтологу, специалисту по патологии слизистой оболочки полости рта или оториноларингологу. Если жалобы беспокоят белее двух недель, лучше сразу идти к онкологу, который специализируется на опухолях головы и шеи.
Осмотр
Диагностика начинается с клинического осмотра полости рта, который состоит из визуального осмотра и пальпации (прощупывания). Тщательное клиническое обследование позволяет выявить до 99 % случаев рака языка и полости рта [23] .
Инструментальная диагностика
- Фиброларингоскопия (ФЛС). Это обследование гортани и глотки с помощью гибкого эндоскопа с видеокамерой на конце. Обычно проводится, если опухоль распространяется на корень языка. Но, в зависимости от выраженности рвотного рефлекса у пациента и его анатомических особенностей, опытный ЛОР-онколог в большинстве случаев может рассмотреть опухоль и без ФЛС.
- Биопсия. При этом исследовании берут небольшие образцы ткани опухоли, чтобы установить её морфологическую структуру. Биопсию нужно проводить при всех подозрительных поражениях. Это наиболее информативный метод диагностики рака любой локализации.
- УЗИ языка. Позволяет определить, насколько глубоко проникла опухоль. Если есть техническая возможность, это исследование нужно выполнять всем пациентам со злокачественными новообразованиями языка.
- КТ и/или МРТ поражённой области с внутривенным контрастированием. Выполняется, чтобы оценить первичную распространённость опухоли, глубину её проникновения, наличие инвазии в кости нижней или верхней челюсти, основание черепа или в окружающие мягкие ткани. Если нет противопоказаний, МРТ рекомендуется при планировании лучевой или химиолучевой терапии.
- УЗИ лимфоузлов шеи с пункцией изменённых лимфоузлов. Исследование показывает, затрагивает ли опухолевый процесс регионарные лимфоузлы.
- УЗИ органов брюшной полости и забрюшинного пространства. Позволяет исключить метастазы в этих областях.
- Рентгенография органов грудной клетки или КТ. Проводится, чтобы выявить отдалённые метастазы и заболевания, которые могут повлиять на тактику лечения: туберкулёз, саркоидоз, пневмонию, рак лёгкого и т. д.
- ПЭТ/КТ с флудезоксиглюкозой. В некоторых случаях это исследование рекомендуется пациентам с III-IV стадиями, чтобы исключить отдалённые метастазы. Также оно может проводиться по индивидуальным показаниям [17][18] .
Лабораторная диагностика
Иммуногистохимическое исследование белка p16. Повышение его уровня указывает на предраковые изменения, связанные с ВПЧ-инфекцией. Этот анализ позволяет выявить рак на ранней стадии [16] .
Дифференциальная диагностика
Рак полости рта нужно отличать от доброкачественных опухолей языка (фибромы, миомы, липомы, гемангиомы, лимфангиомы), одной из форм первичного сифилиса, туберкулёзной язвы, лейкоплакии и эритроплакии.
![Лейкоплакия языка [29]](https://probolezny.ru/media/bolezny/rak-yazyka/lyaykoplakiya-yazyka-29_s.jpg)
Лечение рака языка и полости рта
Основным методом лечения рака слизистой оболочки полости рта остаётся хирургический. Также может применяться лекарственное лечение, лучевая терапия или их комбинация.
Первичный рак рекомендуется удалять единым блоком вместе с лимфоузлами на шее. Это позволяет снизить риск рецидива. Объём лимфодиссекции зависит от размеров опухоли и наличия метастазов в лимфоузлах шеи.
При наличии неблагоприятных факторов прогноза после операции назначается лучевая или химиолучевая терапия. К таким факторам относят:
- III-IV стадию;
- метастазы в одном или нескольких лимфоузлах;
- прорастание опухоли за капсулу лимфоузла;
- периневральную инвазию (распространение опухолевых клеток на нервы);
- опухолевые эмболы в лимфатических сосудах.
Если есть абсолютные противопоказания к оперативному вмешательству или пациент отказывается от операции:
- при I и II стадиях рекомендуется провести дистанционную лучевую терапию или брахитерапию в самостоятельном варианте , при которой источник излучения располагается как можно ближе к опухоли или непосредственно в ней;
- при III и IV стадиях выполняется химиолучевое лечение.
Лечение опухоли, которую нельзя удалить хирургическим путём
Хирургическое лечение не целесообразно в следующих случаях:
- стадия Т4b (опухоль прорастает в крылонёбную ямку, боковую стенку глотки или основание черепа; или затрагивает внутреннюю сонную артерию);
- опухоль распространилась из регионарных лимфоузлов на кожу, такое встречается при запущённых формах;
- опухоль распространилась на структуры средостения, предпозвоночную фасцию или шейные позвонки.
При изначально неоперабельном процессе выбор метода лечения зависит от общего состояния пациента [17] . Может проводиться один из вариантов лечения:
- Химиолучевая терапия или индукционная полихимиотерапия с последующим проведением дистанционной лучевой или химиолучевой терапии. Далее решается вопрос о хирургическом лечении.
- Дистанционная лучевая терапия +/- конкурентная химиотерапия (в зависимости от общего состояния).
- Паллиативная дистанционная лучевая терапия, или монохимиотерапия, или паллиативная помощь [24] .
Прогноз. Профилактика
Прогноз заболевания определяется стадией. Общая 5-летняя выживаемость составляет 85 % для I стадии, 75 % для II стадии, 60 % для III стадии, 30 % для IV стадии. При распространённых стадиях прогноз неблагоприятный [25] .
Профилактика рака языка и полости рта
Чтобы предотвратить развитие рака слизистой полости рта, необходимо:
- отказаться от вредных привычек: курения, приёма алкоголя, жевания бетеля;
- устранить причины, травмирующие слизистую оболочку полости рта: острые края зубов или пломб, неправильно подобранные зубные протезы или импланты;
- соблюдать гигиену полости рта;
- регулярно самостоятельно осматривать ротовую полость;
- проходить профилактические осмотры у стоматолога, своевременно лечить периодонтит.
Когда канцерогенный процесс уже начался, основой вторичной профилактики является своевременное обследование и раннее лечение предраковых заболеваний полости рта и рака на ранних стадиях.
Несмотря на то, что всё больше людей узнают о раке полости рта, процент пациентов, которые обращаются за медицинской помощью с запущенным заболеванием, за последние 40 лет существенно не изменился.
Рак языка и полости рта может возникнуть у любого человека, но чаще он развивается под воздействием факторов риска. Большинство этих факторов возможно устранить, поэтому рак полости рта можно рассматривать как заболевание, которое можно предотвратить [3] [5] .
Читайте также:
