Расширение субарахноидальных пространств на КТ, МРТ головного мозга
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Важную роль в защите и питании мозга играют мозговые оболочки. Всего их насчитывается три: мягкая, твердая и паутинная. Пространство между мягкой и паутинной мозговыми оболочками называется субарахноидальным. В нём постоянно происходит циркуляция ликвора - спинно-мозговой жидкости. Функции ликвора заключаются обеспечении структур мозга полезными веществами, вывод продуктов распада, а также защита мозга от травматических повреждений.
В результате некоторых неблагоприятных процессов происходит расширение субарахноидального пространства. Это приводит к возникновению недостаточности питания структур мозга, что может вызвать нарушения в его работе, что в свою очередь скажется на функционировании отдельных частей организма.
Какие процессы могут привести к расширению субарахноидального пространства? К ним принято относить следующие:
- Родовая травма у грудничков;
- Отклонения в развитии головного мозга;
- Воспалительные процессы в мозге, такие как арахноидит (воспаление паутинной оболочки), менингит (воспаление мягких оболочек мозга), энцефалит и т.п.;
- Наличие злокачественных новообразований, которые в данном случае служат физической преградой на пути к оттоку ликвора;
- Отек мозга;
- Гематома или абсцесс мозга, которые также способствуют уменьшению внутричерепного пространства;
- Синуситы, отиты и другие бактериальные и вирусные поражения внутренних структур черепа.
- Геморрагический и ишемический инсульт.
Подобные нарушения часто происходят у детей раннего возраста. В результате расширения субарахноидального пространства вследствие родовой травмы, сильной гипоксии или врожденных патологий в развитии головного мозга, происходит неравномерное образование жидкости, нарушаются процессы ее оттока, что приводит к развитию гидроцефалии и водянки головного мозга.
Поэтому при появлении у ребенка (а также и у взрослых) перечисленных ниже симптомов необходимо обязательно пройти диагностику. К таким симптомам относится:
- Увеличение размеров черепной коробки у детей (сопровождается выпячиванием и медленным зарастанием родничка, повышенной плаксивостью, сонливостью, увеличением внутричерепного давления, постоянными срыгиваниями);
- Постоянные головные боли;
- Раздражительность, апатия;
- Разный размер зрачков, косоглазие;
- Нарушение координации в пространстве;
- Тошнота и рвота;
- Ухудшение памяти и работоспособности;
- Повышенная чувствительность к раздражителям (свет, звук).
Диагностика расширения субарахноидального пространства
При появлении подобных симптомов необходимо обязательно пройти диагностику и исключить такой диагноз как расширение субарахноидального пространства. Различают 3 стадии процесса: легкую, среднюю и тяжелую, когда расстояние между оболочками достигает величины более 4 см.
У новорожденных и детей первого года жизни при диагностике используется метод нейросонографии (ультразвуковое исследование через мягкие ткани родничка).
Взрослым людям установить подобный диагноз можно только посредством магнитно-резонансной томографии, которая позволяет получить четкие послойные снимки всех внутренних структур головного мозга. С их помощью можно выделить разные виды оболочек и оценить расстояние между ними, сравнив его с нормой. Кроме этого на томограмме будут видны очаговые и диффузные изменения, вызванные недостатком питания, сдавлением тканей при расширении желудочков мозга и местами усиленного скопления жидкости.
Расширение субарахноидального пространства - что это значит?
Расширение субарахноидального пространства относится к структурным аномалиям головного мозга у детей грудного возраста. Во взрослом возрасте диагностируют, как результат перенесённых инфекционных болезней мозга или травм головы. Патология характеризуется избытком цереброспинальной мозговой жидкости, вследствие нарушения ее оттока и резорбции - всасываемости в кровь.
Причины расширения субарахноидального пространства
Основная причина патологии - сбой в работе ликворной системы. Субарахноидальное ликворное пространство - это полость, своеобразный резервуар головного мозга для цереброспинальной мозговой жидкости - ликвора, образованной в боковых желудочках мозга. Полость локализуется над мягкой оболочкой мозга, и под паутинной мембраной оболочкой. Над бороздами мозга полости расходятся, образуя цистерны подпаутинного пространства, наполненные ликвором. Цереброспинальная жидкость находится в состоянии непрерывной циркуляции, поддерживая постоянство обменных процессов, и обеспечивая полноценное питание клеток головного и спинного мозга.
Если субарахноидальное пространство расширено, это свидетельствует о нарушение ликвородинамики, скопление ликвора и его перераспределение по конвекситальной поверхности - выпуклым частям больших полушарий. Патологические изменения приводят к развитию гидроцефалии - водянки. Увеличенный объём жидкости сдавливает структуры головного мозга, нарушая его функциональность.
Патология подоболочечного пространства имеет 2 формы:
- неравномерное (локальное) расширение - указывает на нарушение резорбции ликвора;
- общее равномерное расширение - свидетельствует об избыточной секреции спинномозговой жидкости.
Нарушение оттока цереброспинальной мозговой жидкости провоцирует дилатация - расширение ликворных путей, либо наличие препятствий в наружных ликворных путях (опухоли, кисты, кровоизлияния), которые закрывают просвет.
У новорождённых детей расширенное подпаутинное пространство - это аномалия внутриутробного развития, причинами которой являются:
- дефекты формирования мозговых структур;
- аномальное строение черепной коробки;
- травма во время родоразрешения;
- инфицирование женщины в перинатальный период сифилисом, краснухой, цитомегаловирусом, токсоплазмозом.
Причины увеличения межоболочечного пространства у взрослых и детей старше года:
- ЧМТ (черепно-мозговые травмы);
- инфекционно-воспалительные заболевания головного мозга и его оболочек (менингит, энцефалит);
- аутоиммунное воспаление паутинной оболочки мозга (арахноидит);
- доброкачественные, злокачественные, кистовидные новообразования;
- острое нарушение мозгового кровообращения, сопровождаемое разрывом сосудов и кровоизлиянием в мозг;
- церебральный отек;
- хроническое отравление тяжёлыми металлами.
Отдельно выделяют атрофию головного мозга в пожилом возрасте (уменьшение органа в объёме). В этом случае ликвором заполняются образовавшиеся локальные полости.
Степени нарушения
По тяжести патологических изменений классифицируют три степени:
- Лёгкая. Расширение увеличено незначительно на 1-2 мм от нормы.
- Средняя. Умеренные изменения на 3-4 мм от референсных значений;
- Тяжёлая. Выраженная дилатация более 4 мм, сопровождаемая заполнением ликвором межполушарной щели — полости, разделяющей правое и левое полушария.
Нормальное расстояние между мягкой и паутинной оболочкой у грудничков составляет 2-3 мм.
При своевременно начатом лечении умеренные и лёгкие нарушения поддаются коррекции. Если на фоне расширения субарахноидального пространства размер желудочков не выходит за границы нормы, к 2 годам состояние ребёнка нормализуется.
Симптомы расширения подпаутинного пространства
Интенсивность проявления симптомов зависит от степени тяжести патологии.
Таблица 1: «Симптоматические признаки патологических изменений в структуре головного мозга по возрастной принадлежности»
учащённое срыгивание, не связанное с кормлением,
капризность, как реакция на яркий свет, резкий звук,
анизокория (разный размер зрачков),
обхват головы, несоответствующий возрасту,
ритмичное колебание родничка (мягкого пульсирующего участка, расположенного между лобными и теменными долями)
тремор рук, ног, подбородка
рефлекторный выброс содержимого желудка,
ухудшение зрительного восприятия, расстройство памяти,
атаксия - нарушение координации,
астения - нервно-психологическая слабость,
обострённое свето-звуковое восприятие
Относительно симптома увеличения обхвата головы у грудного ребёнка, доктор Комаровский советует обращать внимание не на конкретные сантиметры, а на динамику роста. Если размеры стремительно увеличиваются - это требует незамедлительного контроля, то есть обследования.
Важно! У взрослых признаки не специфические. Заболевания может долгое время протекать бессимптомно.
К какому врачу обратиться?
Первичный приём проводит педиатр - у детей, терапевт - у взрослых.

При предположении патологических изменений головного мозга, врач даёт направление к неврологу - специалисту по заболеваниям ЦНС. Дополнительно назначают консультацию окулиста и нейрохирурга. Точный диагноз ставят только на основе аппаратного обследования пациента.
Методы диагностики
Для диагностики расширения субарахноидального конвекситального пространства и иных патологий головного мозга используют 2 наиболее информативных метода МРТ и НСГ. По показаниям назначают вентикулярную пункцию - забор ликвора, находящегося в желудочковых полостях мозга, для определения ВЧД (внутричерепного давления).
Таблица 2 «Референсные значения для ВЧД»
| возраст | взрослые | дети от года | груднички |
| показатели нормы (мм Hg) | 10-15 | 3-7 | 1,5-6 |
Магнитно-резонансная томография (МРТ) - проводится взрослым и детям старше года. Метод базируется на воздействии магнитных волн, и их обратного отражения в виде электромагнитных импульсов. По результатам обследования определяют структуру тканей головного мозга, химический состав.
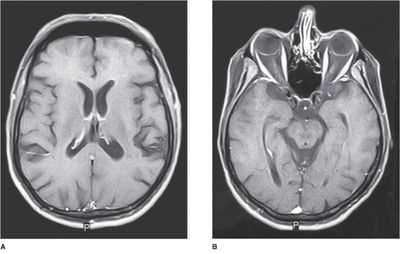
При патологии подоболочечного пространства на МР-картине визуализируется:
- расширение ликворных пространств вокруг височных и лобных долей;
- расширение передних межполушарных отделах;
- дилатация желудочков головного мозга (вентрикуломегалия);
- расширения борозд (особенно в задних отделах головного мозга);
- асимметрия черепа.
Расшифровку показателей проводит врач-невролог.
Нейросонографию (НСГ) используют для оценки состояния структур головного мозга у грудных детей до того, как закроется родничок. Метод представляет собой ультразвуковое обследование - эхографию специальным датчиком через родничок.
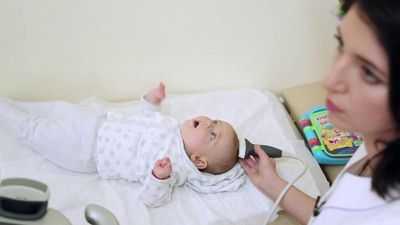
Таблица 3: «Параметры оценки: норма и отклонения»
размеры и форма желудочков
затылочные -1,5 см
умеренно - 0,6-0,7 см значительно - более 0,7 см
Результаты обследования оценивает детский невролог.
Лечение расширения субарахноидального пространства
Для качественного лечения важно определить причину расширения подпаутинного пространства, и обнаружить какой участок подвергается сдавливанию скопившимся ликвором (мозжечок, гипофиз, гипоталамус, иные области).
Лекарства
При минимальных и умеренных отклонениях назначают консервативную терапию, включающую препараты нескольких фармакологических групп.
В случае инфекционной этиологии структурных изменений (менингит, энцефалит), проводят лечение антибактериальными препаратами широкого спектра действия - Цефиксим, Амоксиклав, Сумамед.
Схему лечения и дозировку медикаментов определяет врач.
Хирургическое вмешательство
При невозможности устранить расширение субарахноидального ликворного пространства консервативно, назначают хирургическое шунтирование - создание искусственного русла для оттока спинномозговой жидкости.
Если причиной нарушения оттока ликвора является новообразование, проводят хирургическое иссечение:
Операция показана при мозговом кровоизлиянии, аномальных дефектах черепа.
Возможные последствия и осложнения
Грамотная терапия патологии позволит значительно улучшить состояние пациента. С течением времени у детей восстанавливается нормальный темп развития физических и психических функций.
Пренебрежение рекомендациями врача, несвоевременная диагностика и лечение угрожают развитием:
- деменции - слабоумия;
- хронической атаксии;
- дефектов речевой функции;
- энуреза - неконтролируемым мочеиспусканием;
- атрофических изменений головного мозга.
Для ранней диагностики патологии у ребёнка во внутриутробном периоде, женщине во время беременности нельзя игнорировать плановые скрининги.
Расширение субарахноидального пространства чаще диагностируют у грудничков на УЗИ. Если у взрослого наблюдаются тошнота, рвота, головные боли и головокружение, есть проблемы с памятью, координацией, беспокоит бессонница и повышенная потливость на протяжении длительного периода необходимо пройти МРТ.
При своевременно проведённом обследовании и терапии прогноз благоприятный. Нарушения легкой и средней степени тяжести поддаются консервативному лечению. В тяжелых случаях не обойтись без хирургического вмешательства.
Что такое субарахноидальное пространство и почему возникает его расширение

Мозг человека — это один из самых сложных и малоизученных органов, который вынужден постоянно работать. Для его нормального функционирования ему необходимо полноценное питание и кровоснабжение.
Головной мозг человека состоит из трех оболочек: мягкой, твердой и паутинной. Субарахноидальное пространство — это место между мягкой и паутинной оболочкой. Паутинная оболочка обволакивает мозг, с другими тканями она связывается подпаутинным соединением.
Они формируют желудочковую систему спинного и головного мозга, заключающаяся из четырех цистерн, в которых происходит циркуляция жидкости.
Субарахноидальное пространство заполнено спинномозговой жидкостью или ликвором, который отвечает за питание и защиту мозга. Создается благоприятная среда для взаимообмена полезными веществами между кровью и мозгом человека, передвижению питательных веществ к нервным окончаниям и желудочкам.
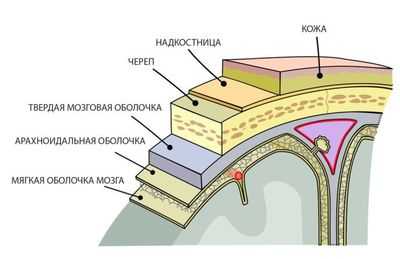
В ликвор выбрасываются и выводятся конечные продукты метаболизма тканей. Происходит его постоянная циркуляция в мозговой полости.
До 140 миллионов клеток ликвора должно насчитываться в субарахноидальном пространстве, который вытекает из мозга через отверстие в четвертом желудочке. Его максимальный объем содержится в цистернах пространства, находящиеся над крупными щелями и бороздами головного мозга.
Почему субарахноидальное пространство расширено
Сбои в циркуляции ликвора вызывают инфекционные заболевания ЦНС, хронические заболевания, менингит, энцефалит, опухоль или родовая травма. Это приводит к уменьшению количества серого и белого вещества в мозге, и как следствие происходит расширение субарахноидального пространства.
Расширенное субарахноидальное пространство свидетельствует о сбое в циркуляции ликвора, происходит избыточная его выработка и попадание в полости мозга, т.е происходит развитие гидроцефалии или водянки и как следствие отмечается повышенное внутричерепное давление.
Повышенное внутричерепное давление и гидроцефалия это два взаимосвязанных диагноза, которые диагностируют практически каждому новорожденному.
Если происходит доброкачественное локальное расширение субарахноидальных пространств, желудочки немного расширены или находятся в пределах нормы, то нарушение самостоятельно проходит через один или два года и не причиняет вреда здоровью малыша.
Но лишь надеяться на благоприятный исход болезни нельзя, необходимо обратится к невропатологу, который назначит необходимое лечение.
Расширение субарахноидальных пространств головного мозга у взрослых людей могут вызвать следующие причины:
- геморрагический или ишемический инсульт;
- черепно-мозговая травма;
- инфекционное заболевание мозга и ЦНС (менингит, туберкулез, энцефалит);
- опухоль мозга.
Эти факторы способствуют запуску процесса атрофии, количество белого и серого вещества снижается, способствуя расширению субарахноидального пространства.
Степени расширения
Расширение субарахноидального пространства бывает трех степеней:
- умеренное — увеличение от 1 до 2 мм;
- средняя — увеличение от 3 до 4х мм;
- тяжелая от 4х мм.
Расширение ликворных пространств происходит пропорционально росту головы у новорожденного и вздутию родничка.
Течение и исход заболевания зависит от своевременного обращения за медицинской помощью и начала лечения. Если лечение подобрано правильно, то изменение желудочков остаются находится практически в пределах нормы.
Особенности клинической картины
Заподозрить отклонения в работе головного мозга и расширение субарахноидального пространства у новорожденного грудничка помогут такие симптомы:
- раздражительность на умеренные или низкие звуки, шумы;
- повышенная чувствительность к свету;
- обильные срыгивания;
- нарушен сон;
- разные по размеру зрачки или косоглазие;
- увеличение размеров головы;
- беспокойство на смену погоды;
- медленно зарастает родничок и присутствует его вздутие;
- подрагивание конечностей и подбородка.
То, что субарахноидальные пространства расширены у взрослого, характеризуют такие симптомы:
- головная боль после утреннего пробуждения;
- тошнота и рвота, как следствие сильной головной боли, которая проходит после рвоты;
- головокружение;
- сонливость, опасный симптом внутричерепного давления, сообщающий о прогрессировании заболевания;
- нарушение зрения;
- деменция, наблюдается после получения травмы головы, нарушается сон, человек путает день с ночью, случаются провалы памяти;
- апраксия ходьбы, больной в лежачем положении показывает как нужно ходить, но при подъеме раскачивается, шаркает, идет с широко расставленными ногами.
Методы и цели диагностирования
Диагностировать болезнь можно только после комплексного обследования и проведения лабораторных исследований. После получения результатов магнитно-резонансной или компьютерной томографии, результатов биохимии крови, ультразвукового исследования полушарий головного мозга, оценки симптоматики и поведения больного, невропатолог установит окончательный диагноз, степень заболевания и назначает медикаментозное лечение.
Основные методы диагностики:
- Нейросонография. Продолжается не более пятнадцати минут, проводится при помощи ультразвукового датчика через незакрытый родничок на голове новорожденного. Исследование можно проводить достаточно часто, без негативных последствий для ребенка. Как правило нейросонографию делают всем новорожденным в роддоме для выявления патологий в развитии головного мозга на начальной стадии. Расшифровывает данные обследования невропатолог или педиатр. Только сопоставив симптоматику и данные обследования, врач может поставить диагноз.
- Компьютерная и магнитно-резонансная томография очень дорогостоящие методы исследования и проводятся при выявлении серьезных отклонений. Как правило, для новорожденных достаточно провести нейросонографию чрез родничок, а вот взрослым уже нужны более серьезные методы диагностики. Сегодня это самые достоверные и точные методы исследования человеческого организма. МРТ позволяет увидеть послойное изображение нужного участка головного мозга. Обследование грудничков очень проблематичное, так как требуется полная фиксация и принятие неподвижного состояния, что для маленьких детей очень проблематично. Если грудничку необходим данный вид обследования его проводят под наркозом.
- Цистернография используется для определения направлений спинномозговой жидкости и уточнения вида гидроцефалии.
- Ангиография, — метод обследования, когда в артерию вводят контраст и выявляют отклонения в проходимости кровеносных сосудов.
- Нейропсихологическое обследование - осмотр и опрос пациента, сбор всех анализов и исследований воедино, для выявления нарушения в функционировании и работе головного мозга.
Медицинская помощь
Лечение расширенного субарахноидального пространства направлено на устранение причин и факторов, которые спровоцировали заболевание. Основная терапия включает витамины, особенно группы В и D и прием антибактериальных препаратов, при наличии инфекции.
Лечение длительное и назначается для каждого пациента индивидуально.
К основным лекарственным препаратам можно отнести:
- диуретики, для выведения лишней жидкости из организма (Верошпирон, Диакарб);
- калийсодержащие препараты (Аспаркам);
- средства для улучшения трофики мозга (Пантогам, Кавинтон);
- витамины группы В и D;
- обезболивающие препараты после получения травм и при опухолях (например Кетонал, Нимесил, Кетопрофен, Нимесулид);
- барбитураты (Нембутал, Фенобарбитал, Амитал);
- салуретики (Ацетазоламид, Фуросемид, Этакриновая кислота);
- глюкокортикостероидные препараты (Преднизалон, Дексаметазон, Бетаметазон).
Если заболевание быстро прогрессирует и увеличивается субарахноидальная полость, то основная терапия будет заключаться в поиске причины вызывающего нарушения, если это гидроцефалия применяются диуретики, для лечения инфекций применяют антибактериальные препараты.
Гидроцефалия, как частое осложнение
При тяжелом течении заболевания, когда медикаменты и физпроцедуры не принесли нужного результата показано хирургическое лечение.
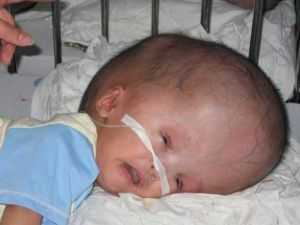
Гидроцефалия крайне опасное заболевание, которое может спровоцировать слепоту или снижение зрения, нарушение речи и отставание в развитии ребенка.
Принципы и методика лечения заболевания проводится продолжительно и подбирается индивидуально для каждого пациента. Лечение будет зависеть от характера, степени тяжести и осложнений. Основной задачей стоит восстановить нормальную циркуляцию и отток ликвора с надмозговой области, что приведет к нормализации внутричерепного давления, что даст возможность улучшить и восстановить метаболизм клеток и тканей нервной системы.
В комплексе назначаются и физионевропологические процедуры, которые снижают симптомы заболевания и ускоряют процесс выздоровления.
Чем это опасно?
Запущенное расширение субарахноидальных конвекситальных пространств и несвоевременное его лечение у грудничков могут привести к более серьезным осложнениям:
- проявление хронических заболеваний;
- опухоль;
- арахноидит;
- гидроцефалия;
- менингит;
- задержка психоэмоционального и физического развития грудничка.
Своевременная диагностика и лечение позволит снизить риск или устранить осложнения заболевания, способствовать благоприятному течению и исходу болезни, благодаря чему она не повлияет на функционирование, жизнедеятельность и физическое развитие ребенка и как правило, исчезает к двум годам жизни ребенка.
Профилактические меры
Профилактикой должна заниматься женщина (будущие родители) еще до зачатия. Перед зачатием провести полное обследование организма для выявления хронических и инфекционных заболеваний, если они имеются провести их лечение, во время беременности соблюдать рекомендации врача, беречь себя от стрессов и правильно себя вести во время родов.
После рождения малыша следить за его поведением, не допускать получения травм.
Расширение субарахноидального пространства у взрослых диагностируют очень редко, но чтоб предупредить его появление необходимо избегать черепно-мозговых травм и следить за своим здоровьем.
Расширение субарахноидального пространства: суть в диагнозе, развитие, проявления, как лечить, прогноз
Расширение субарахноидального пространства нередко фиксируется по результатам УЗИ головного мозга малышей или МРТ у взрослых. Это изменение может быть едва выражено или хорошо заметно, как в случае гидроцефалии. Во всех случаях подобное явление требует консультации невролога, выяснения причин и решения вопроса о лечебной тактике.
Расширение субарахноидального пространства не является самостоятельным заболеванием. Оно возникает в ответ на перенесенные в прошлом травмы, аномалии эмбрионального развития, характерно для инфекций и опухолей головного мозга и его оболочек. По сути, это отражение многих патологических процессов внутри черепа, поэтому лечение в каждом конкретном случае разнится.
С заключением о расширении субарахноидального пространства нередко сталкиваются родители новорожденных малышей, которым еще в роддоме провели УЗИ и обнаружили отклонения. Как правило, мамы и папы не знают, как реагировать, куда бежать и чего ждать от патологии в будущем. Ответы на их вопросы должны давать детские неврологи, которые наблюдают таких детей особенно тщательно.
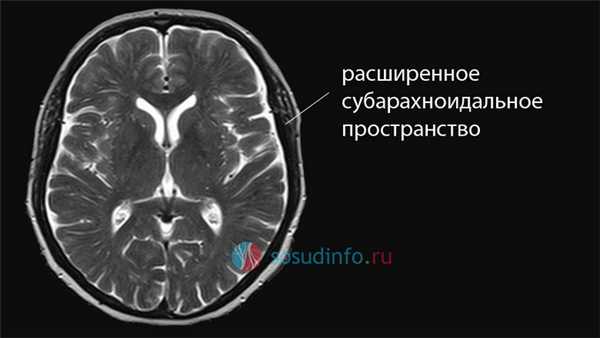
Расширение субарахноидального пространства на снимке МРТ
Симптоматика расширенного субарахноидального пространства включает ряд неврологических проявлений, признаки гидроцефалии, внутричерепной гипертензии, возможны очаговые симптомы при опухолях. Выделить главные и строго характерные признаки невозможно, равно как и поставить диагноз по клинической картине. Только дополнительные инструментальные обследования помогают пролить свет на сущность патологии.
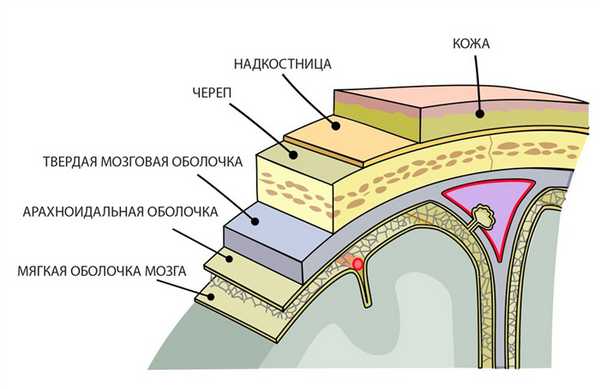
Чтобы лучше представлять себе, что есть субарахноидальное пространство и каким образом оно расширяется, нужно вспомнить основные особенности строения мозга и его оболочек. Итак, все знают, что центральный орган нервной системы находится в черепной коробке. Многие помнят, что снаружи он покрыт оболочками, которые защищают и питают нервную ткань.
Самой наружной является твердая оболочка мозга, прилежащая к костям черепа. Она чрезвычайно плотная и обеспечивает механическую защиту от повреждений. На поверхности мозга лежит мягкая оболочка, богатая сосудами, а между оной и твердой — паутинная (арахноидальная), которые ввиду тесной взаимосвязи нередко объединяют в единое целое — лептоменинкс.
Под паутинной и над мягкой оболочкой расположено субарахноидальное пространство, в котором циркулирует спинномозговая жидкость. Избыток ликвора поглощается паутинной оболочкой, содержащей соединительнотканные клетки фибробласты, глиальные элементы и образующей специальные трабекулы (выросты), реабсорбирующие излишки жидкости.
В норме взаимосвязь между мягкой и арахноидальной (паутинной) оболочками довольно тесная, а ликвора между ними содержится не более 140 мл. Жидкость, циркулирующая в пространстве между оболочками, обеспечивает амортизацию мозгу, а также питание, принося полезное и забирая у нервных клеток продукты обмена.
При патологии расстояние между оболочками увеличивается, жидкости становится больше, и на МРТ заметно расширение соответствующего межоболочечного пространства, причем, изменения могут носить как локальный, так и диффузный характер.
Причинами расширения субарахноидального пространства могут быть как врожденные факторы, так приобретенные негативные влияния. В первом случае патологию можно выявить у грудничка, во втором страдают люди всех возрастов, но родившиеся без патологии мозга и его оболочек.
К расширению субарахноидального пространства могут привести:
- Воспалительные процессы в мозге и его оболочках — менингит, менингоэнцефалит, арахноидит, как инфекционного, так и неинфекционного характера;
- Перенесенные в прошлом травмы черепа и мозга;
- Врожденные пороки развития центральной нервной системы; и оболочек вне зависимости от степени злокачественности; под оболочки мозга;
- Отечный синдром.
Воспалительные процессы со стороны оболочек и самого мозга вызывают образование сращений внутри черепа, затрудняющих циркуляцию ликвора, результатом чего становится гидроцефалия, проявляющаяся расширением не только желудочковой системы, но и субарахноидального пространства. Особенно выражены спайки после менингококковой инфекции, при туберкулезном и сифилитическом поражении.
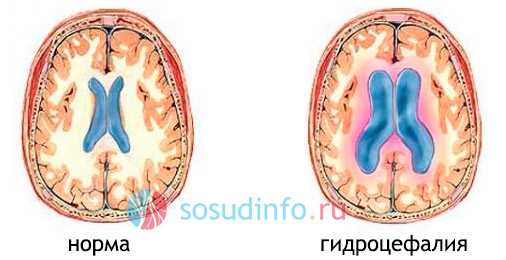
В острой стадии воспалительного процесса внутри черепа происходят характерные изменения, состоящие в повышении сосудистой проницаемости, выходе жидкой части крови и клеток воспаления в межклеточное пространство, отеке и повышении продукции ликвора. В эту фазу воспаления оболочки мозга полнокровны, утолщены, а субарахноидальное пространство расширено.
Новообразования головного мозга и оболочек по мере увеличения объема начинают сдавливать межоболочечное пространство, нарушая ток спинномозговой жидкости. При этом возможно как локальное расширение субарахноидального пространства, так и диффузная гидроцефалия. Подобные изменения вызывают не только злокачественные, но и доброкачественные опухоли, ограниченные в своем росте твердыми костями черепа.
Умеренное диффузное расширение субарахноидальных пространств возможно при отечном синдроме на фоне патологии почек, сердца и сосудов, гипоальбуминемии при поражениях печени, голодании. В более редких случаях его провоцируют отравления свинцом, мышьяком, хроническая алкогольная интоксикация.
Описанные изменения чаще возникают у взрослых, в то время как у детей на первое место среди причин выходят врожденные пороки развития мозга и травмы в родах, приводящие к нарушению циркуляции жидкости в черепе, гидроцефалии и расширению межоболочечных пространств.
При тяжелых травмах и пороках нередко наблюдается увеличение объема боковых желудочков мозга и атрофические изменения в нервной ткани вследствие сдавления ее избытком жидкости. При доброкачественной гидроцефалии возможно увеличение субарахноидального пространства, большей частью — в проекции лобных долей, тогда как желудочки могут сохранять нормальные или близкие к ним размеры.
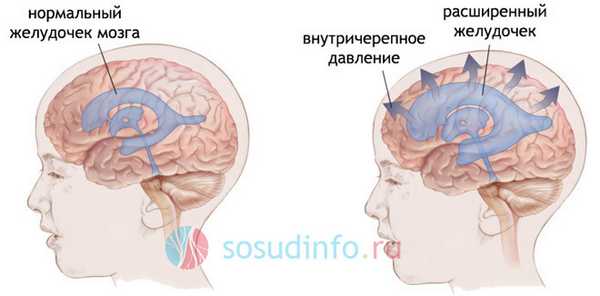
В раннем детском возрасте, у грудничков, расширение субарахноидальных конвекситальных пространств (со стороны наружной поверхности мозга) происходит параллельно с ростом диаметра головки, при этом может быть заметным выбухание родничка при выраженной гидроцефалии.
Симптоматика расширения субарахноидальных пространств
У малышей и взрослых патология проявляется неодинаково. Так, у детей первого года жизни заподозрить неладное помогают такие признаки как:
- Негативная реакция на шум, звуки средней силы, свет;
- Частые срыгивания;
- Плохой сон, беспокойство;
- Косоглазие, разный диаметр зрачков;
- Рост головки, не соответствующий возрасту;
- Выбухание и замедление зарастания родничка;
- Метеочувствительность, беспокойство при смене погоды;
- Вздрагивания, тремор подбородка, ручек или ножек.
Как видно, симптомы довольно неспецифичны. Они могут с большей долей вероятности указывать на гидроцефалию с внутричерепной гипертензией на фоне расширения субарахноидального пространства. По этим признакам нельзя поставить точный диагноз, однако они должны стать поводом к незамедлительному посещению невролога или педиатра.

У взрослых людей одним из основных симптомов расширения субарахноидального пространства считается головная боль, которая бывает довольно интенсивной и продолжительной. Нередко пациенты жалуются на сильное головокружение и тошноту, невозможность выполнять трудовые обязанности, слабость, беспокойство, тревогу.
Краниалгия особенно выражена рано утром, может сопровождаться рвотой, головокружением, гиперчувствительностью к свету, звукам. Днем пациенты часто сонливы, ночью не могут уснуть либо сон беспокойный и прерывистый. Нарастание головной боли, пульсирующий ее характер, появление рвоты на высоте боли — характерные симптомы увеличивающегося внутричерепного давления.
Диффузное расширение субарахноидального пространства и увеличение объема боковых желудочков рано или поздно вызовут атрофические и дистрофические изменения в коре головного мозга, что проявится симптомами энцефалопатии — снижение памяти и внимания, нарушения зрения, интеллекта. Часто присоединяется вегетативная симптоматика в виде тахикардии, скачков давления, немотивированного беспокойства и даже обмороков.
Двигательные расстройства более характерны для мозжечковой локализации патологии. В этом случае среди симптомов возможны шаткость и неуверенность походки, головокружения, расстройства координации и мелкой моторики.
Постоянная усталость, повторяющиеся приступы сильной головной боли, невозможность нормально выспаться нарушают эмоциональное состояние больных, которые могут стать раздражительными, тревожными, склонными к депрессии. Вторичные изменения в головном мозге нарушают трудоспособность и ограничивают активную жизнедеятельность.
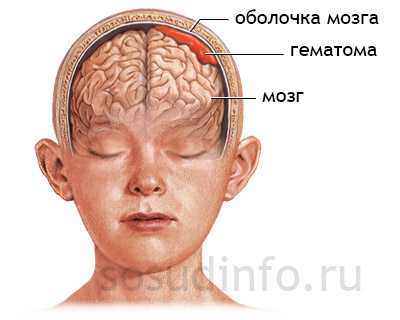
сдавление мозга при субарахноидальном кровоизлиянии
Неравномерное расширение субарахноидального пространства возможно после перенесенных травм, операций на головном мозге, при опухолях, которые локально сдавливают оболочки мозга и ликворные пути. В этом случае наблюдается очаговая неврологическая симптоматика в виде нарушений чувствительности, речи, слуха и т. д. О тяжелом течении патологии говорит судорожный синдром или эпилепсия.
В зависимости от ширины межоболочечного пространства, выделяют легкую (расширение на 1-2 мм), умеренную (до 4 мм) и тяжелую (свыше 4 мм) степени расширения. В известной степени такое деление условно, особенно, при неравномерном или локальном изменении ликворных пространств.
Описанная симптоматика обычно возникает при тяжелых вариантах течения патологии, выраженной гидроцефалии и внутричерепной гипертонии. Чаще всего легкие и даже умеренные степени нарушения проявляются лишь периодическими головными болями, утомляемостью и вегетативной дисфункцией.
Диагностика и лечение расширения субарахноидальных пространств
Диагностика патологии предполагает комплексное обследование, включающее осмотр, общеклинические анализы крови и инструментальные методы — ультразвук, компьютерная и МР-томография, результаты которых сопоставляются с особенностями симптоматики, после чего можно будет говорить и о характере лечения.
Одним из основных методов обследования грудничков является нейросонография — УЗИ мозга. Она занимает около четверти часа, безболезненна и безвредна, широко доступна как в роддомах, так и в рядовых поликлиниках. УЗИ возможно благодаря открытому большому родничку, сквозь который хорошо визуализируются субарахноидальные пространства. Результат исследования трактует невролог или педиатр, назначающие лечение.
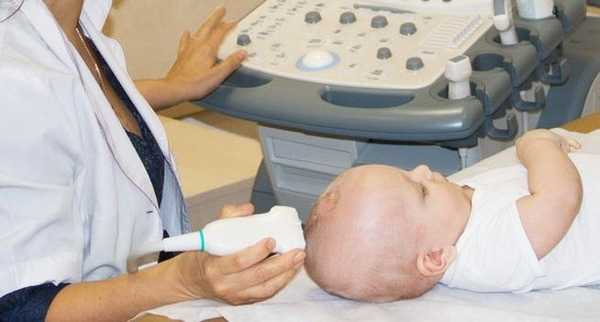
КТ и МРТ проводятся обычно взрослым пациентам. Эти исследования дорогостоящи, требуют фиксации тела в пространстве, что сложно достичь у грудных детей, а компьютерная томография предполагает рентгеновское излучение, которое несет определенный вред малышам. Кроме того, у взрослых УЗИ не даст нужного объема информации, поэтому им целесообразнее назначать томографию. Если иного выхода нет, и малышу нужна МРТ, то проведут ее под наркозом.
При гидроцефалии могут назначать цистернографию — рентгеноконтрастное исследование ликворных пространств, а при подозрении на сосудистую патологию — ангиографию. Помимо невролога, пациента может консультировать психотерапевт, нейрофизиолог и другие специалисты. Общий и биохимический анализы крови, исследование мочи необходимы для исключения патологии внутренних органов, которая могла бы привести к нарушению ликвородинамики.
По результату УЗИ или томографии лечащий врач увидит расширение межполушарной щели и субарахноидального пространства, а затем приступит к лечению. Вопрос характера терапии расширенных пространств целиком и полностью определяется первопричиной патологии, ведь само по себе расширение — лишь один из признаков, который невозможно устранить без лечения основного заболевания.
При отсутствии симптомов патологии ребенку проводится наблюдение с консультацией невролога и нейросонографией раз в 3 месяца, могут быть назначены курсы витаминов, пантогам, препараты магния. Взрослым с бессимптомным течением расширения субарахноидального пространства показано лишь динамическое наблюдение и ежегодная МРТ.
Лечение может включать:
- Назначение антибактериальных препаратов — при инфекционном поражении мозга и его оболочек;
- Применение витаминов группы В, детям раннего возраста — D для профилактики и лечения рахита;
- Мочегонные средства;
- Сосудистые и ноотропные препараты (пантогам, кавинтон, циннаризин);
- Противосудорожную терапию;
- Анальгетики и противовоспалительные средства — нимесулид, кетопрофен, кетонал;
- Противоопухолевые препараты.
Лечение всегда носит индивидуальный характер, назначается длительно, включает медикаменты, физиопроцедуры, психотерапевтическую помощь.
Учитывая, что субарахноидальные пространства расширены при гидроцефалии и внутричерепной гипертензии, патогенетически целесообразным считается назначение мочегонных средств — диакарб, маннитол и др., которые способствуют выведению избытка жидкости и нормализации объема ликвора в черепе. Они могут применяться параллельно с витаминами, сосудистыми средствами и ноотропами.
При тяжелой степени выраженности патологии консервативное лечение может не принести ожидаемый результат, и тогда специалисты вынуждены прибегать к шунтирующим операциям, при которых избыток спинномозговой жидкости отводится по специальным катетерам в грудную или брюшную полости. Как правило, шунтирование проводится при окклюзионной гидроцефалии со значительным расширением полостей желудочковой системы.
У взрослых людей расширение субарахноидальных пространств диагностируется довольно редко, часто протекает бессимптомно, поэтому требует лишь динамического наблюдения. При симптоматике энцефалопатии и сосудистых расстройствах показаны ноотропы, сосудорасширяющие средства, витамины.
Прогноз при расширении субарахноидальных пространств зависит от причины патологии и степени циркуляторных расстройств. Своевременное обнаружение и устранение заболевания ведут к излечению или значительному улучшению самочувствия, а у малышей восстанавливается нормальное физическое и психическое развитие. Доброкачественная гидроцефалия может самопроизвольно исчезнуть к двухлетию ребенка.
О вопросах профилактики расширения субарахноидального пространства у малышей должна задумываться будущая мама уже на ранних сроках гестации. Имеющиеся инфекционные процессы должны быть ликвидированы по возможности еще до зачатия, а весь период вынашивания следует регулярно посещать врача и проходить УЗИ. В родах нужно избегать травматизма, соблюдая указания персонала родильного блока.
После родов важно тщательно наблюдать за ростом и развитием малыша, посещать врача, а при появлении подозрительной симптоматики — сделать это не откладывая. Родители обычно стараются оградить детей от стрессов, травм и других неблагоприятных условий, которые могут негативно сказаться на головном мозге. Взрослым для профилактики расширения субарахноидальных пространств следует избегать травм черепа и хотя бы раз в год посещать терапевта в целях диагностики патологии, которая может стать причиной мозговых расстройств.
МРТ при гидроцефалии
При помощи магнитно-резонансной томографии выявляются изменения патологического характера, ткани головного мозга на первоначальных стадиях. Методика дает возможность своевременно определить тип и масштабы патологий, назначить адекватное лечение. МРТ при гидроцефалии информативно на любой стадии, даже если болезнь еще никак не проявляется.
Особенности и механизм развития болезни
Гидроцефалия или водянка головного мозга - заболевание, которое сопровождается накоплением избыточной цереброспинальной жидкости внутри желудочков, в подоболоченных мозговых пространствах и приводит к их расширению, а также становится причиной повышения внутричерепного давления.
В желудочках головного мозга продуцируется спинномозговая жидкость. Она служит своеобразной подушкой, защищает головной, спинной мозг, доставляет питательные вещества, отвечает за выведение отходов. В норме жидкость движется до всасывания в кровоток. При гидроцефалии ее движение блокируется, а всасывание ограничивается. При отсутствии адекватного лечения развиваются осложнения, вплоть до летального исхода.
Виды заболевания
Различают несколько видов гидроцефалии головного мозга. Патология бывает врожденной и приобретенной. Первая прогрессирует под действием неблагоприятных факторов в период внутриутробного развития. Вторая формируется под действием различных патологий и внешних факторов.
По месту локализации заболевание бывает:
- Наружным - со скоплением жидкости под мозговыми оболочками;
- Внутренним - с нарушением оттока ЦСЖ из желудочков;
- Общим - сочетает признаки обеих предыдущих форм.
По механизму развития гидроцефалия может быть открытой, с сохранением связи между желудочковой системой и субарахноидальным пространством, или закрытой, с нарушением этой связи.
Формы патологии
Форма гидроцефалии определяет характер течения болезни, степень ее тяжести. Для классификации чаще всего используются следующие критерии:
- Интенсивность проявления патологии - при выраженной накапливается много жидкости, из-за чего нарушается деятельность нервной системы. В этом случае болезнь сопровождается выраженными неврологическими симптомами. Для умеренной степени характерно скопление небольшого объема ликвора и отсутствие симптоматики;
- Степень воздействия на мозговые структуры - при компенсированной форме жидкость не оказывает воздействия на мозг, при декомпенсированной ухудшает его функционирование;
- Характер протекания - гидроцефалия головного мозга в хронической форме сопровождается постепенным нарастанием симптомов, в острой приводит к резкому ухудшению состояния человека.
Определение типа заболевания, его формы и особенностей развития позволяют современные меры диагностики.
Стадии развития
Наружная гидроцефалия имеет 3 стадии развития, для каждой из них характерны свои признаки:
- Легкая - размеры водянки небольшие, организм пытается сам справляться с нарушениями тока ЦСЖ. Человек обычно чувствует не слишком интенсивную головную боль, у него периодически кружится голова, слегка ухудшается самочувствие, иногда темнеет в глазах;
- Средняя - проявления становятся более заметными, увеличивается интенсивность головных болей, в особенности при физической нагрузке. Возможны нарушения зрительной функции, быстрое наступление усталости, перепады давления, депрессии и сильная раздражительность;
- Тяжелая - на этой стадии гидроцефалия головного мозга может вызывать судорожные припадки, апатичное состояние, обмороки, апатию, а также приводить к развитию состояний, в которых человек уже не способен к самообслуживанию.
На первоначальных стадиях развития патологии неврологические симптомы могут отсутствовать. Они появляются из-за органических процессов, которые происходят в церебральном веществе, а также на фоне нарушения кровообращения и атрофии некоторых участков.
Гидроцефалия у детей
Признаки гидроцефалии определяются возрастом человека и стадией заболевания. У детей, в том числе новорожденных, на развитие патологии могут указывать капризное поведение и плохой аппетит, мраморная кожа и замедление реакций, ретракция века и взгляд, практически всегда направленный вниз, а также вспучивание родничка и чрезмерно увеличенные размеры головы.
Именно размеры и форма головы ребенка часто указывают на патологические процессы. К полугодовалому возрасту у малышей с гидроцефалией показатель окружности головы больше, чем груди, череп становится продолговатым, грушевидным, и это заметно невооруженным взглядом.
При гидроцефалии у детей блокируется нормальное функционирование мозга, что приводит к отставанию в психическом, физическом, умственном развитии. Риск патологии повышается у новорожденных, появившихся на свет раньше срока с малой массой тела. Причиной могут послужить также родовые внутричерепные травмы, инфекционные заболевания, перенесенные матерью во время беременности.
Ребенок с таким заболеванием позже своих сверстников начинает переворачиваться, держать голову, садиться. При тяжелой форме патологии эти навыки не формируются, снижается мышечная сила в конечностях вплоть до паралича, повышается мышечный тонус. После заращения родничков начинает сильно болеть голова, чаще по утрам, частая рвота, носовые кровотечения.
Симптомы болезни у взрослых
Гидроцефалия у взрослых проявляется:
- Головными болями, при которых не спасают ни сон, ни препараты с обезболивающим действием;
- Тошнотой, чувством приближения рвоты;
- Ощущением постоянной усталости;
- Резкой сменой настроений, склонностью к раздражительности;
- Изменениями в поведении;
- Затуманиванием сознания, сложностями с памятью, процессом мышления;
- Нарушением равновесия;
- Невозможностью контролировать мочеиспускание;
- Припадками и судорогами;
- Нарушениями сна;
- Проблемами с аппетитом;
- Нечеткостью зрения, ощущением двоения в глазах, перемещения глазных яблок вниз.
Головная боль при гидроцефалии усиливается при смене горизонтального положения на вертикальное. Возможны колебания артериального давления. При нормотензивной гидроцефалии появляются признаки деменции, недержания мочи, нарушений ходьбы в сочетании с выраженным расширением желудочков мозга, но без повышения давления ЦСЖ.
Причины патологии
Основные причины развития гидроцефалии во взрослом возрасте - это:
- Патологии сосудистой системы;
- Заболевания инфекционного характера;
- Нейрохирургические операции;
- Травмы головы;
- Опухолевые процессы;
- Перенесенный инсульт;
- Аномалии развития ЦНС.
Гидроцефалия может стать осложнением менингоэнцефалита, менингита, разрыва аневризмы аневризмы либо внутрижелудочкового кровоизлияния, формирования кисты или опухоли в головном мозге.
Причина гидроцефалии у взрослых может заключаться в регулярной интоксикации, к примеру, частом потреблении спиртного. Алкоголь оказывает поражающее действие на нейроны, из-за этого отмирают участки тканей. Повышенный риск создают хронические заболевания в виде рассеянного склероза, диабета, нарушений в обмене веществ, энцефалопатии. Нередко болезнь развивается на фоне возрастных изменений в организме, связанных со старением мозговых тканей и сосудов.
Эффективность МРТ при гидроцефалии
Для диагностики гидроцефалии используют магнитно-резонансную томографию. Это наиболее информативный метод визуализации, позволяющий установить точный диагноз, вне зависимости от стадии патологии.
Суть МРТ заключается в получении послойных снимков используемой области путем сканирования. Принцип действия томографии связан с воздействием магнитного поля и фиксацией радиочастот, исходящих от тела человека.
В отличие от рентгена, МРТ не оказывает негативного влияния на организм. Это неинвазивный и абсолютно безопасный метод, позволяющий получить изображения высокого качества, в том числе трехмерные. На них хорошо видны мозговые ткани разной плотности и границы между ними, новообразования и сосуды. Благодаря исследованию в нескольких проекциях на заданной глубине, появляется возможность оценить состояние любого участка головного мозга.

Как проводится процедура?
МРТ головного мозга проводится с контрастным усилением или без него. В первом случае пациенту внутривенно вводятся специальные препараты, которые создают четкое изображение пораженных участков, улучшают качество визуализации. Например, при таком подходе хорошо видна не только сама опухоль, но и ее точные границы.
Особая подготовка к процедуре не требуется, но перед ее началом придется снять все металлические украшения. Сам аппарат для томографии выглядит как большой цилиндр, внутри которого находится подвижная платформа. Пациент располагается на ней лежа на спине. Для защиты от шума, который издает прибор, используются беруши.
Стол задвигается внутрь томографа, врач выполняет процедуру из соседнего кабинета, управляя устройством с помощью компьютера. На протяжении всего времени обследования сохраняется голосовая связь с доктором, поэтому пациент в любой момент может сообщить о неприятных или дискомфортных ощущениях.
Томограф последовательно делает серию снимков, которые в итоге формируют готовое изображение. Чтобы снимки были качественными, пациенту необходимо сохранять полную неподвижность. В среднем процедура занимает около 30-45 минут.
Оценка результатов
Данная методика дает возможность выявить не только гидроцефалию головного мозга, но и сопутствующие заболевания, точно определить тип патологии. На снимке видны и прямые, и косвенные признаки болезни. К прямым относится увеличение желудочков головного мозга, субарахноидального пространства.
Косвенными признаками являются:
- Величина межжелудочкового индекса от 0,5 и больше;
- Смещение гипоталамуса книзу;
- Отек при напряженной водянке;
- Частичное выпячивание верхней части боковых желудочков.
Исходя из результатов исследования, ставится диагноз и назначается лечение. МРТ может показать заместительную гидроцефалию. Это означает, что в субарахноидальном пространстве присутствует определенное количество жидкости, однако ее наличие является не признаком водянки, а проявлением компенсаторного механизма, связанного с возрастными либо органическими изменениями тканей.
Методы и принципы лечения
Основной задачей является устранение скопившихся излишков спинномозговой жидкости, чтобы восстановить ее нормальное течение.
В некоторых случаях проводится медикаментозная терапия. Улучшение от консервативного лечения гидроцефалии обычно наступает, когда болезнь является осложнением инфекционного либо воспалительного заболевания, травматического воздействия. Когда лекарства не дают должного эффекта, проводится операция для установки специальных шунтов. Этот элемент обеспечивает отвод жидкости к брюшной полости, где она поглощается организмом. В результате снижается давление, сокращается размер отека в головном мозге.
Другой вариант хирургического лечения - создание отверстия в 3-м мозговом желудочке для перетекания ликвора между областями мозга. Оба метода позволяют снять симптомы и блокировать развитие опасных осложнений. Если заболевание обусловлено появлением опухоли, проводится ее удаление.
Чем раньше будет выявлена гидроцефалия, тем благоприятнее прогноз лечения. При своевременном и успешном проведении операции пациент может вернуться к нормальной жизни, возможно полное выздоровление. Запущенные стадии заболевания не только ухудшают качество жизни, но и приводят к опасным последствиям, вплоть до летального исхода. Именно поэтому важную роль играет точная диагностика, в первую очередь, МРТ.
Читайте также:
- Дисгормональные заболевания молочной железы. Диагностика дисгормональной патологии молочной железы
- Что за болезнь корь, симптомы, лечение, вирус кори
- Роль соляной кислоты в пищеварении. Функции соляной кислоты. Ферменты желудочного сока и их роль в пищеварении.
- Абсцесс брюшной полости
- Советы при раке легкого
