Релаксация мышц при наркозе. Виды анестетиков
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Анестезия (греч. ἀναισθησία — без чувства) — уменьшение чувствительности тела или его части вплоть до полного прекращения восприятия информации об окружающей среде и собственном состоянии.
Первые шаги
Не буду вдаваться подробно в историю анестезии, поскольку корнями она уходит в глубокую древность. Лекари по-разному решали проблему обезболивания, начиная от зубных палочек, алкоголя, питья наркотических вытяжек из растений мака, подзатыльника дубиной и заканчивая внутривенной, ингаляционной местной анестезией.
Тем не менее, эра анестезии началась не столь давно, 16 октября 1846 года, когда Мортон официально (хотя и до этого были успешные анестезии с закисью, эфиром и другими препаратами) дал эфирный наркоз пациенту.
С этого года люди многих стран вздохнули с облегчением — даже смерть под эфирной анестезией была благословенной. А смертей было ох как много. Они являлись достаточно обыденным, хотя и трагичным событием.
Долгие годы анестезия состояла из одного компонента — эфира, и этого казалось достаточным. Но изучая ответ глубоко спящего организма на хирургическую агрессию, пришли к выводу, что чего-то в анестезии не хватает. То сон приводил к остановке дыхания, то пульс тарахтел так, что сердце, казалось, вот-вот взорвется (от недостаточного обезболивания). Да и хирургам было не удобно резать пациента, если он как червяк елозит по операционному столу.
Эфир оказался далеко не идеальным анестетиком: малоуправляемый, больные просыпались спустя несколько часов после крупной операции с головной болью, тошнотой, рвотой. Он быстро угнетал дыхание, сердечно-сосудистую систему. Персонал, находясь в операционной, и часами вдыхая пары эфира, тоже чувствовал себя не лучшим образом, зарабатывая при этом хронические заболевания.

Достигая необходимого уровня обезболивания для оперативного вмешательства, врач нередко переходил грань, которая вела к интоксикации (депрессии дыхания, нарушения работы сердца). Необходимо было выделить отдельно препарат, который бы только обезболивал и другой, который бы давал сон. И тогда, применяя их совместно, можно было бы уменьшить общие дозы препаратов, значительно снижая их токсичность.
Химический прогресс
Что же в итоге придумали? Чем современная анестезия отличается от той, одноэфирной?
Спустя тридцать лет нашли препарат, который действует непосредственно на нервные окончания. Растением, которое стало прародителем современных местных анестетиков стал… кокаиновый куст. Да, да, именно кокаин является первым местным анестетиком! Замечательный препарат с хорошими анестезирующими свойствами: он отлично обезболивал, использовался в офтальмологии, стоматологии, хирургии, — даже психиатры нашли ему место! Но его сгубило побочное действие — он оказался токсичным для центральной нервной системы, чем активно пользуются наркоманы и в наши дни.
История анестезиологии пошла двумя параллельными путями. Одни доктора считали, что местная анестезия самодостаточна, другие упорно добивались обезболивания с полным выключением сознания. Так появились местная и общая анестезиология. Однако третьи поняли, что если объединить оба вида обезболивания, можно значительно уменьшить токсичность как местных, так и общих анестетиков.
При этом химики находили всё больше безопасных препаратов, таких как новокаин, лидокаин (местные анестетики), хлороформ, этилен, ацетилен и наконец, управляемый и относительно безопасный фторотан (общие анестетики). Появились препараты для внутривенного наркоза, в число которых входили и наркотические препараты, обладающие выраженным обезболивающим действием (морфий, промедол, омнопон, фентанил).
Задачи современной анестезиологии
1. Обеспечивать обезболивание. Это несомненно! Анестезия должна прерывать любой болевой импульс: неважно, на каком этапе (на уровне нервных окончаний, на уровне нервного ствола, на уровне спинного мозга или головного мозга). Она должна обрывать любой ответ организма на хирургическую травму. Не должно быть никаких воспоминаний о боли.
2. Гарантировать безопасность. Сейчас, когда человек погибает во время плановой операции во время анестезии — это чрезвычайная ситуация, приводящая к уголовной ответственности врача. К сожалению, такое до сих пор случается, хотя и крайне редко.
Анестезия стала многокомпонентной, дозы анестетиков необходимые для качественной анестезии уменьшились за счет отделения мух от щей.
Анестетики сейчас обеспечивают сон, наркотики — обезболивание, релаксанты дают расслабление мышц.

Современные анестетики, обладая меньшей токсичностью и аллергенностью, куда более управляемы.
Наркотики, стали более мощными, короткоживущими (а значит, также более управляемыми), менее токсичными (меньше влияют на дыхание и сердечно-сосудистую систему).
Релаксанты. Требования — обеспечение достаточного хирургического доступа не только за счет разреза (операционная рана с каждым годом всё меньше и меньше), а также за счет мышечной релаксации, то есть, полного мышечного расслабления (сокращающийся пациент резко уменьшает операционное поле).
Все знают яд кураре, тот что используют индейцы в Америке. Он как раз и стал прародителем современных релаксантов. Он полностью выключает мышечную функцию человека, в том числе и дыхательную активность. В связи с чем возникла необходимость поддерживать дыхание, и тогда придумали аппараты для искусственной вентиляции легких.
3. Быть комфортной. Проходят те времена, когда пациент просыпаясь после планового грыжесечения, чувствует себя как после ужасного бодуна, корчась от боли с прилипшим усохшим языком, дивясь от плавающих стен и рогатых соседей, и периодически блюя желчью.
Теперь благодаря современным анестетикам, пациент просыпается практически сразу после последнего шва, его не тошнит, нет мучительной боли и галлюцинаций.
Но здесь многое зависит от оснащения больницы препаратами, аппаратурой, и мастерства врача-анестезиолога. Ну и оперативных возможностей хирурга. Именно искусство хирурга дает возможность уменьшить разрез, провести все манипуляции технически аккуратно, значительно уменьшая травматизм тканей. Таким образом снижается общая доза сильнодействующих препаратов и улучшается качество послеоперационного периода.
Что касается пробуждения во время операции. Не скрою, такая возможность есть. Релаксанты маскируют неадекватную анестезию за счет того, что пациент не дергается, и если не обращать внимание на другие показатели (пульс, давление, холодный пот, расширенные от боли и ужаса зрачки), можно обеспечить пациенту поездку в ад, которую он никогда не забудет. Но опять же, совсем острой боли не будет из-за действия наркотических анальгетиков либо местной анестезии. Конечно, такие случаи очень и очень редки, и каждый случай — это ЧП, явно не красящее нашу работу.
Вспоминаю байку старого анестезиолога (правда или не правда — не знаю). Дело происходило в далекие восьмидесятые. Повадились пожизненно заключенные поступать в больницу с инородными телами в желудочно-кишечном тракте. Глотали гвозди, иглы и прочую хрень. Их оперировали, кормили больничной едой — белые простыни, красивые сестрички, бесплатные наркотики. Один, второй, третий. надоело докторам. И тогда анестезия для таких пациентов стала проводиться особым образом: слабый анестетик, вводились короткие релаксанты подключение к аппарату, снова вводились релаксанты уже длительного действия, контролировалось давление препаратами, снова слабый анестетик к концу операции и отлучение от аппарата ИВЛ. То есть фактически, вся операция проходила при полном сознании. Один, второй глотатель — и всё, больше обращений не было.
Виды анестезии
Местной называется анестезия, которая действует на строго определенную область тела, без влияния на сознание пациента. Инфильтративную я не буду описывать, поскольку этим занимаются хирурги. Это просто введение местного анестетика в область разреза, вроде мелких вмешательств — вскрытие гнойника и ушивание порезов. Я же хочу пояснить, что такое эпидуральная, спинальная и проводниковая анестезии.
Смысл проводниковой анестезии в блокировании импульса по нервным стволам. Это как перекрытие водопроводного крана. Если закрыть в квартире, то воды не будет только в этой квартире, если перекрыть в подвале, то воды не будет в одном подъезде, если перекрыть общий кран, то обезводится целый дом. Так и у человека: если блокировать на уровне кисти, то импульсы перестанут поступать с пальцев рук, ладони, если на уровне шеи, то нервные импульсы перестанут поступать от всей руки.
Спинальная и эпидуральная анестезии проводятся на позвоночнике, когда планируется обезболивание груди, живота, промежности, нижних конечностей.
Спинальная — это когда тоненькой иглой после предварительного обезболивания, между поясничными позвонками проникают в спинномозговой канал, ниже уровня спинного мозга, получают прозрачную жидкость, вводят местный анестетик. Низ груди, живот, промежность ноги немеют. Качество анестезии и релаксации отличное, но действие по времени ограничено. Эта анестезия используется на операциях кесарева сечения, удаления геморроидальных узлов, ампутации нижних конечностей, грыжесечения, различных травматологических операциях, то есть там, где вмешательства не слишком длительные.
Для продленной анестезии проводят эпидуральное обезболивание. Колют также иглой, но другого калибра, процедура безболезненна, только уровень укола может варьировать от задачи и места оперативного вмешательства. Допустим, при операции на промежности, колоть будут в поясничный отдел позвоночника, если операция проводится на желудке, тогда укол проводят в грудном отделе позвоночника. Определенным способом попадают в канал, находящийся рядом со спинным мозгом. Устанавливают специальный катетер, и обезболивание можно проводить не только во время оперативного вмешательства, но и в послеоперационном периоде. Применяют как обезболивание при родах и онкоболезнях.
Однако и она не лишена осложнений, подчас жизнеугрожающих. Аллергия на местный анестетик может привести к анафилактическому шоку, случайное введение местного анестетика в кровоток — к остановке сердечной деятельности, высокий спинальный блок может привести к остановке дыхания, падению артериального давления. Такие осложнения возникают при грубых нарушениях методик проведения анестезии. Опять же, все эти осложнения можно предупредить превентивными мерами, которыми обучены врачи-анестезиологи.
Общая анестезия дает не меньше проблем, при этом также может привести к печальному исходу: проблемам с дыханием, анафилактическому шоку на препараты, кардиодепрессии.
Местная или общая?

Какую бы вы выбрали? Конечно, подавляющее большинство выберет общую. Красота — уснул, проснулся. Ничего не помню, ничего не видел… Но какая анестезия более безопасна? Однозначного ответа нет и не будет, всё зависит от состояния пациента.
Если пациент — компенсированный молодой юноша, то к нему можно применить любые методы обезболивания. А вот если такой юноша поступит с ножевым кровотечением в брюшную полость, тут однозначно нужно проводить общую анестезию и применять только препараты, не угнетающие кровообращение, вроде кетамина. Хотя кетамин в плановой хирургии практически не используется из-за его галлюцинирующих свойств.
Если у парня окажется выраженное ожирение, значит с большой вероятностью возникнут проблемы с дыханием и, скорее всего, будут применять либо местную анестезию, либо общую, но с подключением к аппарату искусственного дыхания.
К пожилым людям с проблемами сердечно сосудистой системы нужен особый подход: им также можно применять оба вида обезболивания, однако препараты придется титровать, общая доза анестетиков будет уменьшена.
Пациентам с проблемами дыхания многие рекомендуют применять местные (спинальные, эпидуральные) методы обезболивания, а если анестезия общая, то с обязательным протезированием функции внешнего дыхания (ИВЛ).
Ампутации нижних конечностей, эффективно и безопасно проводить под местной анестезией. Опять же, если больной ослаблен, то мы проводим общую анестезию с переводом больного на ИВЛ, поскольку снижения артериального давления во время спинальной анестезии (что происходит практически всегда) больной может не перенести.
Да, вы можете отказаться от того или иного вида анестезии, это ваше право. Однако прежде чем давать категорический отказ, попросите врача обосновать предложенный вид анестезии, спросите, чем она лучше других методик.
Нормальный врач спокойно обоснует свой выбор, объяснит по полочкам методику анестезии, возможные изменения во время операции. Слушайте и задавайте вопросы, попытайтесь найти общий язык с доктором. Это не значит, что вам нужно «болтать за жизнь», но будьте искренни, правдиво отвечайте на вопросы, не стесняйтесь признаться в своих страхах и сомнениях.
Механизмы действия и виды анестетиков

Анестетики разделяют на:
- Местные
- Общие:
а) ингаляционные - летучие жидкости и газы
б) неингаляционные (внутривенные)

Таблица 1
1. Местные анестетики
Местные анестетики обратимо снижают возбудимость чувствительных нервных окончаний и блокируют проведение афферентных импульсов в нервных стволах в зоне непосредственного применения, используются для устранения боли.
Первый препарат этой группы — кокаин, был выделен в 1860 г. Альбертом Ньюманом из листьев южноамериканского кустарника Erythroxylon coca. Ньюман, как многие химики прошлого, попробовал новое вещество на вкус и отметил онемение языка. Профессор Военно-медицинской академии Санкт-Петербурга Василий Константинович Анреп в 1879г. подтвердил способность кокаина вызывать анестезию. В экспериментах на лягушках он обнаружил, что кокаин влияет «парализующим образом» на окончания чувствительных нервов. В. К. Анреп исследовал действие кокаина на себе: инъекция кокаина в дозе 1 — 5 мг под кожу сопровождалась полной анестезией — укол булавкой, прижигание тлеющей спичкой не вызывали боли. Аналогичный эффект наблюдался при закапывании раствора кокаина в глаз и нанесении его на слизистую оболочку языка.
Местные анестетики классифицируют на сложные эфиры (анестезин, дикаин, новокаин) и замещенные амиды (лидокаин, тримекаин, бупивакаин). Местные анестетики — сложные эфиры подвергаются гидролизу псевдохолинэстеразой крови и действуют в течение 30 — 60 мин. Их эффект пролонгируют антихолинэстеразные средства (прозерин). Продукт гидролиза — n-амино-бензойная кислота ослабляет бактериостатическое влияние сульфаниламидов. Замещенные амиды кислот инактивируются монооксигеназной системой печени в течение 2 — 3 ч. Бупивакин вызывает местную анестезию продолжительностью 3 — 6 ч, после ее прекращения длительно сохраняется анальгетический эффект.
С точки зрения практического применения анестетики подразделяют на следующие группы:
- Средства, применяемые для поверхностной (терминальной) анестезии: Кокаин, Дикаин, Анестезин, Пиромекаин
- Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: Новокаин, Бупивакаин
- Средства, применяемые для всех видов анестезии: Лидокаин, Тримекаин
Механизм действия
Местные анестетики представляют собой третичные азотистые основания. Они состоят из гидрофильной и липофильной частей, соединенных эфирной или амидной связями. Механизм действия определяет липофильная часть, имеющая ароматическую структуру. Для нанесения на слизистые оболочки и кожу и парентерального введения применяют водные растворы хлористоводородных солей местных анестетиков. В слабощелочной среде тканей (рН=7,4) соли гидролизуются с освобождением оснований. Основания местных анестетиков растворяются в липидах мембран нервных окончаний и стволов, проникают к внутренней поверхности мембраны, где превращаются в ионизированную катионную форму.
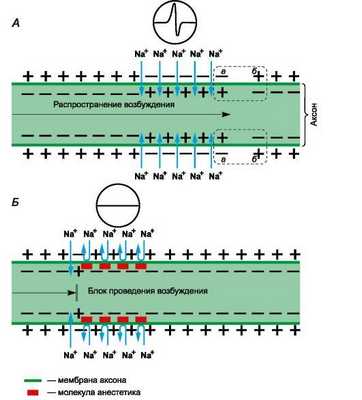
Рисунок 1 | Механизм действия местных анестетиков
Рецепторы для местных анестетиков локализованы в S6-сегменте IV домена внутриклеточной части натриевых каналов. Связываясь с рецепторами, катионы местных анестетиков пролонгируют инактивированное состояние натриевых каналов, что задерживает развитие следующего потенциала действия. Местные анестетики не взаимодействуют с закрытыми каналами в период потенциала покоя. Таким образом, в зоне нанесения местных анестетиков не развиваются потенциалы действия, что сопровождается блоком проведения нервных импульсов. Избирательное влияние местных анестетиков на чувствительные афферентные нервы обусловлено генерацией в них длительных (более 5 мс) потенциалов действия с высокой частотой.
В первую очередь местные анестетики блокируют безмиелиновые С и миелиновые Аδ и Аβ волокна (афферентные пути, проводящие болевые и температурные раздражения; вегетативные нервы). На волокна, окруженные миелиновой оболочкой, местные анестетики действуют в области перехватов Ранвье. Толстые миелиновые волокна (афферентные пути, проводящие тактильные раздражения; двигательные нервы) слабее реагируют на местные анестетики. Кроме того, устойчивость двигательных нервов к анестезии обусловлена низкочастотными короткими (менее 5 мс) потенциалами действия. В очаге воспаления в условиях ацидоза нарушаются диссоциация хлористоводородных солей местных анестетиков и образование их свободных липидорастворимых оснований, поэтому обезболивающее влияние утрачивается. Например, местная анестезия может оказаться неэффективной при удалении зуба в случае тяжелого периодонтита.
2. Общие анестетики
2.1. Ингаляционные анестетики
2.1.1 Летучие жидкости
Теории механизма действия общих анестетиков
Эффекты ингаляционных анестетиков не могут быть объяснены одним молекулярным механизмом. Скорее всего многокомпонентное действие каждого анестетика реализуется через множество мишеней. Тем не менее, эти эффекты сходятся на ограниченном числе изменений, лежащих в основе физиологических эффектов. На данный момент существуют липидная и белковая теории анестезии, но ни одна из них пока не описывает последовательность событий, происходящих от взаимодействия молекулы анестетика и ее мишеней до физиологических эффектов.

Рисунок 2 | Ингаляционные анестетики
Активность ингаляционных анестетиков оценивают по минимальной альвеолярной концентрации (МАК). Доза, создающая 1 МАК, предотвращает у половины пациентов движения в ответ на хирургическое вмешательство. Сила общих анестетиков коррелирует с их растворимостью в жирах, что говорит о важности взаимодействия с гидрофильными мишенями. В частности, обнаружение связи между силой анестетика и его липофильностью (правило Мейер-Овертона) дало начало липидной теории механизма действия анестетиков. Липидная теория анестезии утверждает, что анестетики растворяются в двойном липидном слое биологических мембран и вызывают анестезию, достигая критической концентрации в мембране. Наиболее усложненные версии липидной теории требуют, чтобы молекулы анестетиков вызывали пертурбацию (изменение свойств) мембраны.

Рисунок 3 | Правило Мейер-Овертона

Рисунок 4 | В 20 веке было показано, что сила общих анестетиков коррелируют с их способностью ингибировать активность растворимого фермента люциферазы, который физиологически не является мишенью анестетиков, но служит в качестве безлипидной модели белковой молекулы для связывания анестетика.
Современные факты позволяют утверждать, что белки в большей степени, чем липиды, являются молекулярными мишенями для действия анестетиков. Взаимодействие анестетиков с гидрофобными участками белков также объясняет правило Мейер-Овертона. Прямое взаимодействие молекул анестетиков с белками позволяет объяснить исключения из этого правила, так как любые участки связи с белком определяются как размером и формой молекулы, так и растворимостью. Многочисленные физические методы (рентгенодифракция, ЯМР-спектроскопия) подтверждают, что общие анестетики действуют путем непосредственного связывания с амфифильными полостями белковых молекул, а размер связанного участка объясняет эффект «обрубания» свойства (более длинные спирты теряют свойства анестетика).
Таким образом, общие анестетики изменяют физико-химические свойства липидов мембран нейронов и нарушают взаимодействие липидов с белками ионных каналов. При этом уменьшается транспорт в нейроны ионов натрия, сохраняется выход менее гидратированных ионов калия, в 1,5 раза возрастает проницаемость хлорных каналов, управляемых ГАМК-А рецепторами. Итогом этих эффектов становится гиперполяризация с усилением процессов торможения. Общие анестетики подавляют вход в нейроны ионов кальция, блокируя Н-холинорецепторы и NMDA-рецепторы глутаминовой кислоты; снижают подвижность Са 2+ в мембране, поэтому препятствуют кальций-зависимому выделению возбуждающих нейромедиаторов. Наиболее чувствительны к действию общих анестетиков полисинаптические системы ЦНС — кора больших полушарий (10 13 - 10 14 синапсов), таламус, ретикулярная формация, спинной мозг. К наркозу устойчивы дыхательный и сосудодвигательный центры продолговатого мозга.
Летучие ингаляционные анестетики:
- постсинаптически усиливают тормозящую передачу путем потенциирования лиганд-управляемых ионных каналов, активируемых ГАМК и глицином;
- экстрасинаптиески путем усиления ГАМК-рецепторов и ионных токов утечки;
- пресинаптически за счет повышения базального высвобождения ГАМК.
Ингаляционные анестетики подавляют возбуждающую синаптическую передачу путем снижения высвобождения глутамата и постсинаптически путем ингибирования ионотропных глутаматных рецепторов. Парализующий эффект местных анестетиков включает действие на спинной мозг, в то время как седация/наркоз и амнезия включают супраспинальные механизмы памяти, сна и сознания.
2.1.2. Газовый наркоз
В анестезиологии широко применяют ингаляционный газовый анестетик азота закись (N2O). В конце 1980-х гг. в зарубежную анестезиологическую практику вошел инертный газ ксенон.
Азота закись представляет собой бесцветный газ характерного запаха, хранится в металлических баллонах под давлением 50 атм в жидком состоянии, не горит, но поддерживает горение. Ее смеси с анестетиками группы летучих жидкостей в определенных концентрациях взрывоопасны. В субнаркотических концентрациях (20 — 30 %) азота закись вызывает эйфорию (веселящий газ) и сильную анальгезию. В концентрации 20 % обеспечивает обезболивание в такой же степени, как 15 мг морфина. Закись азота на ГАМК-А рецепторы не влияет. Используется только в комбинациях, так как МАК составляет 104 %.
Инертный газ ксенон считают лучшей альтернативой азота закиси, так как он обладает более выраженным наркозным действием, индифферентностью и экологической безопасностью. Способность ксенона вызвать наркоз была открыта в связи с практикой глубоководных погружений и развитием гипербарической физиологии. Ксенон бесцветен, не горит и не обладает запахом, при соприкосновении со слизистой оболочкой рта создает на языке ощущение горьковатого металлического вкуса. Отличается низкой вязкостью и высокой растворимостью в липидах, выводится легкими в неизмененном виде. Разработана технология ксенонсберегающей анестезии с включением минимального потока и системы рециклинга для повторного многократного использования газа. Такая технология успешно решает важную в практическом отношении проблему дефицита и дороговизны ксенона. В механизме наркозного эффекта ксенона имеют значение блокада циторецепторов возбуждающих нейромедиаторов — Н-холинорецепторов, NMDA-рецепторов глутаминовой кислоты, а также активация рецепторов тормозящего нейромедиатора глицина. При взаимодействии с циторецепторами ксенон выступает как протонсвязывающий кластер и образует комплексы с катионами НСО + , NH2 + , HNCH + . Ксенон проявляет свойства антиоксиданта и иммуностимулятора, снижает выделение гидрокортизона и адреналина из надпочечников.
2.2. Неингаляционные (внутривенные) наркозные средства подразделяют на три группы:
Препараты короткого действия (3 — 5 мин)
- пропанидин (эпонтол, сомбревин)
- пропофол (диприван, рекофол)
Препараты средней продолжительности действия (20 — 30 мин)
- кетамин (калипсол, кеталар, кетанест)
- мидазолам (дормикум, флормидал)
- гексенал (гексобарбитал-натрий)
- тиопентал-натрий (пентотал)
Препараты длительного действия (0,5 — 2 ч)

Рисунок 5 | Общие анестетики для внутривенного введения
Наиболее широко используемым внутривенный анестетиком является пропофол. Его механизм действия связан с увеличение хлорной проводимости ГАМК рецепторов.
Метогекситал по скорости наступления и выхода из наркоза близок к пропофолу.
Барбитураты использовались для анестезии до введения в практику пропофола. Тиопентал вызывает быстрое наступление и быстрый выход из наркоза при разовом введении, но он быстро накапливается при повторном или пролонгированном введении и таким образом замедляет выход из анестезии. Барбитураты являются лигандами барбитуратных рецепторов. В малых дозах они аллостерически усиливают действие ГАМК на ГАМК А-рецепторы . При этом удлиняется открытое состояние хлорных каналов, возрастает вход в нейроны анионов хлора, развиваются гиперполяризация и торможение. В больших дозах барбитураты прямо повышают хлорную проницаемость мембран нейронов. Кроме того, они тормозят высвобождение возбуждающих медиаторов ЦНС — ацетилхолина и глутаминовой кислоты, блокируют АМРА-рецепторы (квисквалатные рецепторы ) глутаминовой кислоты. Барбитураты обладают церебропротективными свойствами и могут быть использованы с такой целью.
Бензодиазепины используются в основном как анксиолитики и для седации с сохранением сознания.Все бензодиазепиновые рецепторы аллостерически усиливают кооперацию ГАМК с ГАМК А-рецепторами, что сопровождается повышением хлорной проводимости нейронов, развитием гиперполяризации и торможения. Реакция с бензодиазепиновыми рецепторами происходит только в присутствии ГАМК. Ремимазолам - самый молодой бензодиазепин, имеет очень короткое время действия из-за быстрой нейтрализации эстеразами плазмы.
Кетамин химически является производным фенциклидина. Синаптические механизмы действия кетамина многообразны. Он является неконкурентным антагонистом возбуждающих медиаторов головного мозга глутаминовой и аспарагиновой кислот в отношении NMDA-рецепторов. Эти рецепторы активируют натриевые, калиевые и кальциевые каналы мембран нейронов. При блокаде рецепторов нарушается деполяризация. Кроме того, кетамин стимулирует освобождение энкефалинов и β-эндорфина; тормозит нейрональный захват серотонина и норадреналина. Последний эффект проявляется тахикардией, ростом АД и внутричерепного давления. Кетамин расширяет бронхи. При выходе из кетаминового наркоза возможны бред, галлюцинации, двигательное возбуждение (эти нежелательные явления предупреждают введением дроперидола или транквилизаторов).Важным терапевтическим эффектом кетамина является нейропротективный. Как известно, в первые минуты гипоксии мозга происходит выброс возбуждающих медиаторов — глутаминовой и аспарагиновой кислот. Последующая активация NMDA-рецепторов, увеличивая во внутриклеточной среде концентрацию ионов натрия и кальция и осмотическое давление, вызывает набухание и гибель нейронов. Кетамин как антагонист NMDA-рецепторов устраняет перегрузку нейронов ионами и связанный с этим неврологический дефицит.
Самым новым внутривенным анестетиком является дексмедетомидин. Это высокоселективный агонист а2-адренорецепторов с седативными, симпатолитическими, снотворными и анальгетическими эффектами. Его основное действие - в качестве агониста на а2 рецепторы в голубом пятне.
Местная анестезия: разбираем плюсы и минусы
Любое хирургическое вмешательство — это серьезное событие в жизни больного. Однако те времена, когда человеку перед этим давали выпить стакан спирта и предлагали взять в зубы палку, чтобы облегчить боль, к счастью, давно прошли. Сегодня существует множество различных вариантов обезболивания, которые превращают хирургическое вмешательство из мучительной пытки в обычную процедуру.
В медицине существует два основных подхода к анестезии: тот, при котором человек находится без сознания (наркоз), и с сохранением сознания. В последнем случае речь идет о местном обезболивании той области, которая будет подвержена оперативному вмешательству. Что такое местная анестезия, какие основные виды ее существуют и в каком случае она не применяется? Все подробности в новой статье на портале MedAboutMe.
Наркоз или общая анестезия
Каждый человек испытывает страх перед операцией. Если спросить любого, он бы предпочел заснуть и проснуться уже тогда, когда все будет закончено. Именно такой эффект дает наркоз, или общая анестезия, при которой больному в кровь, либо через маску вводят различные лекарства, полностью выключающие его сознание. Однако эти препараты параллельно вызывают паралич дыхательной мускулатуры, то есть дышать самостоятельно человек не может, и ему проводят искусственную вентиляцию легких.
После того, как хирурги завершат вмешательство и зашьют раны, анестезиолог начинает постепенно выводить больного из этого состояния. Если нет противопоказаний, аппарат для искусственной вентиляции легких отключается, и пациент постепенно приходит в себя.
Самым главным плюсом наркоза является возможность проведения серьезных операций, в том числе на головном мозге, внутренних органах, которые длятся несколько часов. Однако препараты для наркоза иногда могут действовать совершенно непредсказуемо, и ни один врач не может гарантировать полного успеха операции. К тому же в послеоперационном периоде человек часто чувствует себя очень плохо: возможны тошнота, рвота, головная боль, головокружение, сильная слабость.
Местная анестезия: щадящая альтернатива наркозу
Местная анестезия — это принципиально другой вид обезболивания, при котором сознание человека сохранено. Он все видит, понимает, слышит, иногда чувствует прикосновения, но не ощущает боли. При этом доктор обезболивает только ту область, на которой проводится вмешательство. Механизмом ее является блокада нервных окончаний или проведения нервных импульсов от ткани, которую оперируют, в головной мозг.
Если общая анестезия применялась врачами еще с древних времен (для этого использовали опиум, алкоголь, никотин и другие сильнодействующие вещества), то история местного обезболивания совсем непродолжительна. Всего лишь в начале прошлого века хирург Эйхорн применил новый препарат новокаин для снятия чувствительности перед операцией. Далее врачи стали изобретать различные способы, позволяющие сделать подход к анестезии максимально индивидуальным.
Основные показания и противопоказания к местной анестезии
Зачем нужная местная анестезия, если можно дать больному наркоз и избавить его от неприятных воспоминаний? Ответ достаточно прост: местное обезболивание безопаснее и реже приводит к серьезным осложнениям. Лекарства не влияют на деятельность головного мозга, что принципиально отличает эти два подхода к анестезии. После проведенного вмешательства больной чувствует себя лучше, у него нет тяжелого периода восстановления и при адекватном обезболивании уже в первые сутки после операции он чувствует себя комфортно.
Местная анестезия применяется практически во всех областях медицины: стоматология, урология, гинекология, травматология, проктология, ЛОР-операции и многие другие. Однако не любая операция может быть проведена под местным обезболиванием. Оно категорически не подходит, если речь идет о вмешательстве на внутренних органах грудной клетки, спинном или головном мозге, костях и позвоночнике. Для того, чтобы применять местную анестезию во время операции, доктор должен быть уверен в том, что сам пациент будет вести себя спокойно и не станет этому препятствовать. По этой причине любые операции у детей и людей с психическими отклонениями также проводятся под наркозом.
Теоретически противопоказанием к местной анестезии является отказ больного от нее в пользу наркоза. Однако этот момент очень спорный, и доктор должен постараться убедить пациента в обратном, если такой риск не оправдан. К примеру, опасность от лекарств для общей анестезии в случае, если хирург планирует всего лишь вскрыть фурункул или панариций, превышает пользу.
Какие существуют виды местного обезболивания
Существует несколько принципиально разных способов проведения местной анестезии. В каждом случае доктор выбирает тот, что подходит его больному.
При этом на кожу наносится раствор или смоченный им материал. Он всасывается с поверхности кожного покрова или слизистой и обезболивает нервные окончания. Этот вид обезболивания подходит при неглубоких вмешательствах (удаление молочного зуба), при проведении диагностических процедур (эндоскопия, бронхоскопия), для лечения ожогов или трофических язв.
Доктор путем прокола иглой вводит обезболивающее лекарство сначала под кожу, далее в подкожную клетчатку, мышцы. Постепенно он обкалывает необходимый объём тканей, при этом визуально кожа напоминает апельсиновую корку. Спустя некоторое время лекарство достигает максимума своего эффекта, и доктор начинает вмешательство. Таким образом проводят некоторые стоматологические операции, вскрывают абсцессы, фурункулы, карбункулы, гематомы, удаляют инородные тела из мягких тканей и др. Препараты действуют 20-30 минут, поэтому, если операция еще не закончилась, а чувствительность начинает возвращаться, доктор снова инфильтрирует ткани анестетиком.
Доктор специальной иглой вводит анестетик в место, где проходит нерв, иннервирующий ту область, на которой он планирует оперировать. Этот метод широко применяется в стоматологии при лечении и удалении зубов. Таким образом можно обезболить любую конечность, часть тела, лица. Иногда доктору приходится блокировать целое нервное сплетение под контролем ультразвука.
Лекарство-анестетик вводится в спинномозговой канал, и это приводит к полной потере чувствительности в месте ниже прокола. Данный вид обезболивания дает возможность оперировать конечности, органы малого таза без применения наркоза. Эпидуральная анестезия отличается от спинномозговой тем, что лекарство вводится в эпидуральное пространство, но не прокалывается твердая мозговая оболочка. Она дает возможность контролировать степень анестезии: от легкой анальгезии до полной потери чувствительности.
Первые три вида обезболивания проводит сам врач-хирург, а последнее — анестезиолог-реаниматолог.
Осложнения местной анестезии: о чем нужно помнить
Местная анестезия имеет плюсы и минусы. К плюсам, несомненно, относится меньший риск осложнений со стороны центральной нервной системы. Послеоперационный период проходит легче, иногда уже на 2-3 сутки больного выписывают домой. К тому же, с использованием местного обезболивания можно проводить различные диагностические методы исследования, значительно снижая дискомфорт от них (речь идет в первую очередь об эндоскопических).
Однако есть у нее и реальные минусы. Вот некоторые из них:
При нарушении техники проведения или анатомических особенностях препарат может попасть в сосуд. В результате возможны системные осложнения: головная боль, головокружение, падение давления, сердцебиение. При этом вместо обезболивающего эффекта в месте прокола наоборот возникнет сильная боль.
Нередко случается такая ситуация: доктор ввел достаточное количество анальгетика, а пациент все равно чувствует боль. Он снова делает инъекции, но ситуация не меняется. Причин может быть много: от индивидуальной реакции на лекарство до плохого качества самого препарата. К сожалению, не все производители лекарственных средств отличаются порядочностью, были случаи, когда фактически концентрация действующего вещества была гораздо ниже заявленной на упаковке. Известны даже редкие случае, когда по ошибке в ампулы попадало совсем иное вещество.
- Осложнения спинномозговой и эпидуральной анестезии
Эти виды местной анестезии наиболее опасны, и нередко осложнения вызываются нарушением техники их проведения. Возможно травматическое повреждение спинного мозга, его оболочки. Однако самым опасным является ретроградный подъем лекарства вверх, что приводит к параличу дыхательной и сердечной мускулатуры. К счастью, это бывает крайне редко.
В умелых руках — местная анестезия представляет собой прекрасный и достаточно щадящий способ обезболивания. Она позволяет снизить риск серьезных осложнений, период восстановления после нее гораздо короче, нежели после наркоза. Однако выбор способа обезболивания все равно остается за врачом-хирургом и анестезиологом, ведь они могут соотнести потенциальный риск и пользу от того или иного метода.
Местная анестезия: виды и сфера применения
В медицине сегодня основной задачей является повышение комфортности и безопасности лечения. Боли и страдания пациента — это самые главные спутники различных патологий. При проведении многих манипуляций требуется анестезия, чтобы устранить боль и максимально быстро и эффективно помочь пациенту. Сегодня существуют методики общего наркоза (с отключением сознания пациента) и местное обезболивание (подавление болевых импульсов от определенной зоны). Каждый из методов имеет как свои минусы, так и плюсы. Подробнее разберем местную анестезию.
Местная анестезия — что это?

Современная местная анестезия — это временное подавление болевой чувствительности в отдельных зонах тела. За счет применения особых веществ отключается восприятие боли рецепторами и передача импульсов по чувствительным волокнам. При этом местная анестезия не затрагивает сознание, пациент все слышит и видит, может двигаться.
История анестезии уходит своими корнями в глубокое прошлое. В древности, чтобы уменьшить боль при определенных манипуляциях или ранениях, применяли алкоголь, отвары или настои наркотических трав (дурмана, мака), прикладывали лед и особые губки с усыпляющим веществом. Это помогало частично отключить сознание или снизить поступление импульсов от очага боли. До нас дошли составы около 150 различных рецептов обезболивающих средств на основе наркотических веществ.
Анестезия в относительно современном понимании зародилась в результате открытия обезболивающих средств кокаина, считающегося сегодня наркотиком. Первые анестетики имели высокую токсичность и выраженное привыкание. С открытием новокаина началась новая эра в местной анестезии, были начаты активные разработки различных методов обезболивания. Современные препараты для местного обезболивания во многом отличаются от предыдущих поколений, они более безопасны и высокоэффективны.
Где применима местная анестезия
Многие из нас хотя бы единожды в жизни сталкивались с местной анестезией. Наиболее часто она используется в стоматологии — сегодня лечение зубов нередко сопровождается именно местным обезболиванием. Помимо этого, его применяют при протезировании или удалении зубов, проведении некоторых стоматологических манипуляций. Не менее активно используют этот вид анестезии в хирургии: проводят операции на конечностях, накладывают швы или вскрывают нарывы, делают некоторые операции в области нижней части брюшной полости.
Активно применима местная анестезия в урологии (для диагностических исследований или проведения операций). Широко применяют этот вид анестезии травматологи и проктологи, ЛОР-врачи, офтальмологи и многие другие специалисты. Особое место заняла местная анестезия в акушерстве для обезболивания как естественных родов, так и выполнения кесарева сечения. При местной анестезии проводят и многие из операций в гинекологии. Однако, в каждой отрасли медицины наиболее применимы отдельные виды местной анестезии, которые определяются основной целью процедуры и задачами вмешательства.
Преимущества перед наркозом и недостатки
Для того, чтобы устранить боль, в медицине используются как общий наркоз, так и местная анестезия. Но применяются они в разных случаях, и каждый из них имеет как свои достоинства, так и существенные недостатки. Кроме того, всегда стоит помнить о противопоказаниях к тому или иному виду обезболивания — как относительных, так и абсолютных.
Если сказать о несомненных плюсах местной анестезии — она переносится не в пример лучше общего наркоза. Риски осложнений или побочных эффектов будут ниже (если нет непереносимости препаратов-анестетиков). Но при всем этом, недостаток данной методики заключается в том, что его крайне сложно, а иной раз и невозможно применять при ургентной помощи, когда счет идет на минуты.
Кроме того, местная анестезия подходит далеко не для всех операций планового характера. Наконец, важно мнение самого пациента — из-за психологических особенностей личности не все из них готовы быть «зрителем» и «слушателем» при собственной операции.
Какие выделяют виды анестезии
Местная анестезия — это общее название для нескольких видов процедур, которые обезболивают как очень небольшие и поверхностные зоны, так и достаточно обширные области тела. Это зависит от места и способа введения анестетика и целей вмешательства. Выделяют следующие виды анестезии:
- Если препарат наносят на поверхности кожи (или слизистых) — это поверхностное обезболивание (терминальное). Его применяют при манипуляциях в глазных клиниках, урологии, ЛОР-практике или у детей, при проведении некоторых процедур на коже.
- Инъекция препаратов-анестетиков в области пораженной зоны или операционного поля называется инфильтрационной анестезией. При таком методе иглой, начиная с кожи, как бы «пропитывают» ткани в области манипуляций, блокируя чувствительность нервных окончаний.
- Если за счет введения анестетиков блокируют чувствительность нервных корешков, стволов, ганглиев или сплетений — это проводниковая анестезия (или второе название — регионарная).
- Если с двумя первыми методиками все относительно понятно, они могут применяться непосредственно лечащим врачом, во время манипуляций, то проведение проводникового типа обезболивания нередко требует особых условий и отдельного специалиста — анестезиолога.
Особенности проведения регионарной анестезии
Само по себе проведение анестезии регионарного типа требует особых знаний и навыков. К ней относят несколько разновидностей обезболивания. Новокаиновые блокады стволовых или паравертебральных нервных окончаний. Они применимы при сильных болях в спине, конечностях. Если требуется блокировать нервные сплетения (так называемая плексусная анестезия) или нервные стволы, нередко манипуляцию проводят под контролем УЗИ или используя нейростимуляторы. Изначально врач определяет местоположение нервных сплетений или стволов, подлежащих блокировке, а затем в пространство около них вводит определенную дозу анестетика.
Центральный вид блокады — это:
- спинальное обезболивание (введение анестетика в область паутинной оболочки спинного мозга с блокировкой нервных корешков);
- эпидуральная анестезия (проведение анестезии с введением анестетика в область под твердой мозговой оболочкой);
- каудальная анестезия (аналогично предыдущему варианту, но только в зоне крестца).
Такое проведение анестезии позволяет отключить из восприятия боли определенные зоны тела — ноги, руки, челюсти, тазовую зону. Данное обезболивание создает возможности проведения достаточно обширных операций, при этом пациент не чувствует боли, но остается в сознании.
Читайте далее

Мозг ребенка и жиры пищи: зачем нужны омега-3 кислоты?
Питание многих детей к школьному возрасту существенно отличается от здорового, сбалансированного рациона.
Спинальная (спинномозговая, спинная) анестезия: что это такое?
В настоящее время все болезненные медицинские вмешательства (как диагностические, так и лечебные) на человеческом организме проводятся под анестезией. Существует несколько методов обезболивания, среди которых выделяют общий наркоз, сопровождающийся выключением не только болевой чувствительности, но и сознания, эпидуральную анестезию (обезболивается определенная часть тела при сохранении сознания), а также спинальную анестезию. В этой статье мы поговорим о том, что представляет собой спинальная, или спинная, спинномозговая, анестезия.
Что такое спинальная анестезия?
Спинальная анестезия — это давно известный метод обезболивания. Его суть заключается во введении обезболивающего препарата в позвоночник, а именно в субарахноидальное пространство. В результате этого лекарственное средство сразу поступает в спинной мозг, что приводит к прерыванию проведения возбуждения в корешках спинномозговых нервов и отключению чувствительности ниже места укола.
Помимо утраты болевой чувствительности, спинальная анестезия способствует мышечному расслаблению и уменьшению кровопотери во время хирургического вмешательства.
Многие людей путают спинальную анестезию с эпидуральной. Главное отличие заключается в глубине постановки инъекции. При эпидуральном обезболивании препарат вводится в пространство, расположенное между надкостницей позвоночного канала и твердой мозговой оболочкой. Спинальная анестезия, как мы уже сказали, ставится в полость между мягкой и паутинной мозговыми оболочками (субарахноидальное пространство).
Показания и противопоказания к спинальной анестезии
Спинальное обезболивание, как правило, назначается при необходимости проведения операций ниже пупка. Сюда мы относим:
- Различные гинекологические и урологические хирургические вмешательства;
- Операции на промежности;
- Вмешательства на ногах, за исключением ампутации;
- Оперативное родоразрешение с помощью кесарева сечения.
Важно то, что спинальная анестезия может ставиться и детям. В 2016 году ученые из Института патологии позвоночника и суставов им. проф. М.И. Ситенко опубликовали работу, по результатам которой было установлено, что спинальная анестезия у детей безопасна, технически проста и дешева при должном опыте анестезиолога, правильном выборе метода анестезии, анестетика и адъювантов.
К абсолютным противопоказаниям для проведения спинальной анестезии относятся:
- Неврологические и психические расстройства у пациента;
- Нарушения свертываемости крови;
- Воспалительные процессы в том месте, куда собираются ставить укол;
- Гиперчувствительность к используемому препарату;
- Деформации со стороны позвоночного столба.
Возможные побочные эффекты
Одним из возможных побочных эффектов при проведении спинальной анестезии является головная боль, наблюдающаяся практически у 10% пациентов.
Кроме этого, у некоторых людей на фоне такого обезболивания снижается артериальное давление, возникают тошнота и рвота. В редких случаях у пациентов после спинальной анестезии отмечаются различные неврологические расстройства, например, потеря чувствительности, трудности с мочеиспусканием (преимущественно у мужчин), боль в месте инъекции.
Читайте также:
- Подапоневротическое пространство ладони. Стенки подапоневротического пространства. Сосуды и нервы левой кисти. Синовиальные влагалища сухожилий кисти.
- Преждевременное заращение черепных швов у детей. Синдрома Апера, Карпентпера, Хотпцена, Пфейффера
- Влияние атропина, амилнитрита на сердечные шумы. Шумы сердца на фоне хлорида кальция
- УЗИ, ЭхоКГ при гиперэхогенном внутрисердечном фокусе у плода
- Ретикуло-спинномозговые проводящие пути: нейроны, схема, функции

