Рентгенограмма, КТ, МРТ при отрывной травме колена
Добавил пользователь Валентин П. Обновлено: 28.01.2026

КТ коленного сустава - это метод рентгенологической диагностики, которая в медицинских клиниках СПб осуществляется на низкодозных спиральных компьютерных томографах со срезовой мощностью от 12 до 320 срезов. Данная томография относится к быстрым способам исследования. Сканирование занимает всего 3-5 минут, а его расшифрованные результаты доступны в течение 30-40 минут с момента проведения. Сама диагностика проводится неинвазивно, безболезненно и в комфортных условиях для пациента. Средняя лучевая нагрузка на организм составляет 2-3 мЗв, что, в случае необходимости, позволяет делать МСКТ колена 1-2 раза в год без угрозы для здоровья.
Преимущества
Компьютерная томография коленного сустава обладает рядом диагностических преимуществ:
- высокой информативностью и высоким разрешением изображения;
- короткими временем сканирования;
- созданием трехмерной модели сустава;
- комфортным проведением и отсутствием болезненных ощущений;
- отсутствием подготовки и проведением обследования в амбулаторном режиме;
- минимальным списком противопоказаний и отсутствием побочных эффектов;
- возможностью исследовать пациентов с металлическими имплантами и электронными устройствами в теле.
Что покажет МСКТ коленного сустава
Возникновение болевых ощущений режущего и ноющего характера во время двигательной активности обычно приводит пациента на прием к ортопеду. Он обычно и назначает сделать МРТ колена или КТ коленного сустава по результатам первичного осмотра. Также МСКТ колена делают для оценки состояния пациента в больнице после травм и переломов, растяжения связок, попадания инородных тел. Иногда возрастные изменения требуют назначения компьютерной томографии в качестве профилактики заболеваний костей - остеомиелита, остеопороза, остеоартрита и остеоартроза. При аномальном развитии суставов КТ иногда используется для наблюдения за протеканием болезни.
КТ колена особенно хорошо покажет:
- стояние костной ткани в области коленного сустава;
- цельность и качество хрящевых тканей;
- признаки перелома и травмы костей;
- области гематом и кровоизлияний.


КТ коленного сустава с контрастом
Специфика проведения КТ коленного сустава с применением контраста заключается в усилении диагностических возможностей томографии. В большинстве случаев контрастное вещество вводится при исследовании колена на предмет опухолевых образований. Распространяясь по телу с помощью кровотока, контраст накапливается в тканях и делает окрас пораженных участков более ярким. В ходе такого протокола сканирования пациенту в начале процедуры вводят специальный контрастный препарат на базе йода. Обычно он не вызывает аллергию. Выведение вещества происходит естественным путем через мочевыделительную систему в течение суток.
Противопоказания
Компьютерная томография не назначается пациенткам в период беременности из-за угрозы здоровья плода, исходящей от лучевой нагрузки на организм. В случае необходимости проведения диагностики во время лактации следует прервать грудное кормление на 48 часов, если назначена КТ с контрастным усилением.
Для пациентов в возрасте младше 3 лет проведение МСКТ допустимо исключительно при превышении вероятной пользы над существующими рисками негативных последствий от облучения.
Большинство томографов имеет технические ограничения, поэтому некоторые клиники не проводят МСКТ людям с весом больше 120-150 кг.
Иногда в процессе проведения КТ колена специалисты могут использовать контраст, который улучшает тканевую контрастность. Это безопасно, если пациент не страдает аллергией на йодосодержащие вещества или почечной недостаточностью.
Как делают МСКТ коленного сустава
Процедура МСКТ коленного сустава проводится в закрытом помещении, где установлен мультиспиральный компьютерный томограф. От мощности томографа зависит толщина шага сканирования. Некоторые аппараты могут делать послойные срезы-снимки с минимальным шагом в 0,5-1 миллиметр. Мощность аппарата определяется срезовостью томографа, которая варьируется от 12 до 320 срезов. Чем выше этот показатель, тем качественнее будут полученные снимки, и, соответственно, цена КТ колена тоже будет выше.
Прежде, чем прийти в медицинский центр, необходимо заранее записаться на КТ исследование коленного сустава.
Сама процедура проста и длится около 5 минут. Пациента помещают на томографический стол, который заезжает внутрь специального кольца сканера. Трубка томографа совершает движения вокруг выбранной области, во время каждого оборота производится серия снимков.
До окончания КТ следует соблюдать полную недвижимость.
Если требуется введение контраста, то пациенту могут поставить катетер и вводить вещество дозированно с помощью инъектора. Это увеличивает время диагностики на 20-25 минут.
Результаты МСКТ выдаются пациенту через 30-40 минут после обработки врачом полученных данных.
От чего зависит стоимость КТ колена

Стоимость КТ коленного сустава зависит от срезовой мощности МСКТ аппарата, применения контраста, статуса клиники, квалификации персонала, формы записи результатов на цифровые носители. Обычно в цену сканирования уже включены: подготовка пациента, обследование и расшифровка томограмм. Дополнительно пациенту нужно будет оплатить стоимость контрастирования, если врач назначил мультиспиральную компьютерную томографию колена с контрастом. Затраты на контраст рассчитываются по массе тела обследуемого.
МРТ или КТ - что лучше выбрать, когда болит колено?
И МРТ коленного сустава, и КТ коленного сустава назначаются для диагностики заболеваний и травм колена, но что конкретно подойдет лучше для вашего случая должен определить врач. А отталкивается он в своем выборе будет от целей диагностики и вашего анамнеза. МРТ хорошо подходит для исследования мягких тканей - мышц, сухожилий, связок, хрящей. Она работает на принципе ядерного магнитного резонанса. При воздействии безвредного магнитного поля и радиочастотных импульсов на ткани, в клетках начинают колебаться протоны атомов водорода. Эти импульсы улавливает томограф и на базе них строит трехмерное изображение. Чем больше воды содержится в тканях, тем качественнее будет изображение. Поэтому МРТ колена так хорошо визуализирует мягкие ткани, в составе которых много воды. Она хорошо помогает определить:
- разрывы и отрывы сухожилий и мышц;
- воспалительные поражения суставной сумки;
- опухолевые и кистозные образования;
- тендинит и теносиновит;
- растяжения сухожилий;
- мышечной дистрофии.
КТ колена незаменима в исследовании костных структур. Она основана на способности рентгеновских лучей проходить через ткани с разной скоростью. Разные по плотности ткани организма поглощают рентгеновские лучи в разной степени. Чем плотнее ткань, тем меньше лучей она пропускает через себя. Кости - это плотные структуры. Они задерживают много рентгеновских лучей. И их изображение на КТ получается четким и контрастным. КТ колена лучше делать, в случаях, когда нужно визуализировать:
МРТ и КТ травме связок коленного сустава - что покажет
МРТ и КТ коленного сустава являются аппаратными методами диагностики травмы связок коленного сустава. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач ортопед назначает необходимые способы обследования. В большинстве случаев, МРТ коленного сустава выбирается как первичный метод диагностики. Если травма связок случилась на фоне повреждения костей, назначается КТ коленного сустава или рентген колена.
КТ или МРТ травме связок коленного сустава - что лучше выбрать?
КТ и МРТ - это два основных метода экспертной диагностики повреждений связочного аппарата колена. Магнитно-резонансная томография коленного сустава хорошо визуализирует мягкие ткани, поэтому будет являться приоритетным методом диагностики травм связок. КТ позволяет очень точно оценить состояние костной ткани, поэтому она будет предпочтительным методом диагностики повреждений костно-связочного аппарата. Дополнительными преимуществами КТ в диагностике травмы связок колена является:
- продолжительность процедуры всего 2-3 минуты;
- проведение точного сканирования без хирургического вмешательства;
- отсутствие дискомфорта во время КТ;
- никаких требований к предварительной подготовке пациента;
- быстрая доступность результатов сканирования.
По этой причине компьютерная томография является предпочтительной формой исследования в экстренных ситуациях, когда хирургу необходимо принимать быстрые меры.
Дополнительными преимуществами МРТ в диагностике травмы связок коленного сустава является:
- высокая тканевая контрастность;
- отсутствие лучевой нагрузки на организм;
- возможность неоднократного проведения обследования для оценки динамики восстановления структур связочного аппарата после травмы;
- быстрая доступность результатов сканирования.
Какое обследование лучше выбрать при травме связок колена?
Виды травмы связок колена
Предпочтительная форма диагностики
Травматические ушибы суставов
Растяжения связок колена
Надрыв связок коленного сустава
Воспаление связок коленного сустава
Пример МРТ заключения коленного сустава
Цель обследования: исключение структурных изменений костей и мышечно-связочного аппарата сустава.
Краткий анамнез и жалобы: боли, отек и ограничение движений в суставе. Травма 4 года назад. В анамнезе подагра.
На серии МР томограмм взвешенных по Т1 и Т2 в трех проекциях с жироподавлением визуализируются дистальные отделы бедренной кости, проксимальные отделы большеберцовой, малоберцовой костей и надколенник.
В супрапателлярной сумке скопление умеренного количества однородного выпота; в полости сустава - незначительное количества выпота. Суставная капсула не изменена.
В субхондральных отделах суставного плато надколенника и надколенниковой поверхности бедренной кости отмечаются линейные участки субхондрального остеофиброза, без явных признаков импрессии кортикального слоя. Заострения феморопателлярных суставных поверхностей.
В остальном костный мозг без существенных патологических изменений (в т.ч. травматических и воспалительных). Кортикальный слой четкий, ровный.
Феморопателлярное пространство нерезко сужено. Отмечены узуративные и деформационные изменения гиалинового хряща надколенника с локальным повышением МР сигнала и истончением вплоть до 50%, размеры участков до 0,25х0,4 см; гиалиновый хрящ надколенниковой поверхности бедренной кости изменен минимально.
В остальном суставная щель не сужена, конгруэнтность суставных поверхностей сохранена. Суставные поверхности четкие, ровные. Сигнал хрящевого компонента сустава не снижен; суставной гиалиновый хрящ относительно равномерный, толщиной 0,2-0,4 см.
Структура заднего рога и тела медиального мениска несколько неоднородная без повреждения верхнего и нижнего контуров; высота мениска не снижена.
Целостность контуров и структура латерального мениска, крестообразных, коллатеральных связок, удерживателей надколенника, собственной связки надколенника сохранены.
Клетчатка Гоффа - без особенностей.
Подколенная ямка не изменена.
Параартикулярные мягкие ткани - не отечные.
ЗАКЛЮЧЕНИЕ: МР признаки хондромаляции надколенника (III ст. по Outerbridge). Признаки феморо-пателлярного артроза (I ст. по Kellgren). Невыраженные дистрофические изменения заднего рога медиального мениска. Умеренный супрапателлярный бурсит, незначительный синовит.
Убедительных МР данных за наличие других структурных изменений коленного сустава (в т.ч. гонартроза, повреждения связочно-сухожильного аппарата) достоверно не выявлено.
Рекомендована консультация травматолога-ортопеда.
Разница между МРТ и КТ
Компьютерная томография и магнитно-резонансная томография используются для получения изображений органов и тканей в трехмерной проекции. Разница в томографии заключается в том, что при МРТ используются радиоволны, а при КТ - рентгеновские лучи для получения изображения. Хотя оба томографических метода имеют высокую информативность, есть диагностические различия, которые могут сделать каждый из них более подходящим вариантом в зависимости от обстоятельств.
КТ-сканирование более быстрая форма диагностики, чем магнитно-резонансная томография, и обычно используется для экстренного обследования. При использовании как КТ, так и МРТ существуют определенные риски. Они зависят от типа визуализации, а также от способа ее проведения. К рискам КТ относятся: вред для внутриутробного ребенка при беременности и доза радиации. Риски МРТ включают реакции на металлические импланты в теле из-за сильного магнитного поля, громкий шум от аппарата, повышенная, клаустрофобические риски.
Если врачу нужны более детальные изображения мягких тканей, связок или органов высоким состоянием воды, обычно назначается магнитно-резонансная томография. Если необходимо получить хорошие изображение костных структур и полых органов, обычно рекомендуется компьютерная томография.
Рентгенография и КТ при переломе костей - что покажет
Рентгенография и КТ костей являются аппаратными методами диагностики перелома костей. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач травматолог назначает необходимые способы обследования. В большинстве случаев, рентгенография костей выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
Перелом - это сломанная кость. Состояние может варьироваться от тонкой трещины до полного разрушения костной ткани. Кость может ломаться поперечно, продольно, в нескольких местах или на множество осколков.Большинство переломов происходит, когда кость подвергается механическому воздействию, превышающему ее предел прочности. При подозрении на перелом следует незамедлительно обратиться за медицинской помощью к травматологу.
Симптомы перелома костей
Большинство переломов сопровождаются сильной болью при первоначальном повреждении. Состояние может ухудшиться при движении или прикосновении к травмированной области. В некоторых случаях пострадавший может потерять сознание от боли. Дополнительно могут возникнуть головокружение или озноб от шока.
Другие возможные симптомы перелома:
- щелчок или скрежещущий звук при травме
- отек, покраснение и кровоподтеки в поврежденной области
- видимая деформация в области травмы.
В некоторых случаях сломанная кость может торчать наружу, разорвав кожу. Данное состояние диагностируется, как открытый перелом.
Виды костных переломов
Переломы могут быть закрытыми и открытыми, а также неполными и полными.
Закрытый и открытый переломы костей
Закрытый перелом также называют простым. При закрытом переломе сломанная кость не повреждает кожу.При открытом переломе концы сломанной кости разрывают кожу. В итоге пациент подвергается более высокому риску заражения.
Неполный и полный переломы костей
При неполном переломе кость трескается, не пробиваясь насквозь. Типы неполного перелома:
- волосяной перелом, при котором на кости образуется тонкая трещина
- перелом “зеленой ветки”, при котором кость ломается только с одной стороны, другая сторона сгибается
- перелом пряжки или торуса, при котором кость ломается с одной стороны, а с другой образуется приподнятая шишка
При полном переломе кость разделяется на 2 части. Типы полного перелома:
- одиночный перелом, при котором кость ломается в одном месте на 2 части
- оскольчатый перелом, при котором кость ломается на 3 или более частей
- компрессионный перелом, при котором кость разрушается под давлением
- перелом без смещения, при котором кость распадается на части, при этом оставаясь в своем нормальном положении
- перелом со смещением — кость ломается на части, которые выходят из своего нормального положения
- сегментарный перелом — кость сломана в двух местах таким образом, что по крайней мере один сегмент выходит из нормального положения.
Неполные переломы кости чаще встречаются у детей. Их кости значительно мягче, чем у половозрелых пациентов. Полные переломы могут произойти в любом возрасте.
Причины перелома кости
Воздействие, вызывающее перелом, обычно возникает внезапно или очень интенсивно. Значение силы воздействия определяет тяжесть перелома. Некоторые распространенные причины переломов:
- падение
- прямые удары по телу
- травматические события, такие как автомобильные аварии или огнестрельные ранения
- травмы от занятий спортом.
Факторы риска
У пациентов с хрупкими костями с большей вероятностью произойдет перелом. Плотность костей может снизиться под воздействием следующих факторов:
- старение
- остеопороз
- эндокринные или кишечные расстройства
- прием кортикостероидов
- отсутствие нормальной физической активности
- злоупотребление алкоголем и табакокурением
К какому врачу обратиться при переломе кости
Диагностикой костного перелома занимается травматолог. В первую очередь травматологом выявляются основные симптомы, такие как боль при движении пораженной конечностью и снижение диапазона движений. Основным обследованием для выявления перелома кости является рентген. Рентген также помогает определить тип и местоположение перелома. В некоторых случаях врач может также назначить магнитно-резонансную или компьютерную томографию для исследования костей или окружающих тканей.
КТ или рентген при переломе костей - что лучше выбрать?
КТ и рентгенография - это два основных метода диагностики повреждений костных структур опорно-двигательного аппарата. Рентгенологические методы позволяют очень точно оценить состояние костной ткани, поэтому они будут предпочтительным видами диагностики костных переломов. Дополнительными преимуществами КТ и рентгенографии в диагностике перелома костей являются:
- продолжительность процедуры всего 2-3 минуты;
- проведение точного сканирования без хирургического вмешательства;
- отсутствие дискомфорта во время обследования;
- никаких требований к предварительной подготовке больного;
- быстрая доступность результатов сканирования.
По этой причине КТ и рентген является предпочтительной формой исследования в экстренных ситуациях, когда хирургу или травматологу необходимо принимать быстрые меры.
По сравнению с рентгеном, компьютерная томография костей носит более детальный и точный характер. С диагностической точки зрения томография имеет ряд преимуществ:
Рентген колена или МРТ, что лучше
Коленный сустав — сочленение, которое нередко испытывает чрезмерные нагрузки, страдает от травм и преждевременного изнашивания. Симптомы этих и других нарушений могут затруднить постановку диагноза, поэтому при появлении дискомфорта в колене используются продвинутые методы диагностики: МРТ или рентген коленного сустава, УЗИ и другие инструментальные исследования. Они помогают визуализировать состояние мягких и костных тканей, бурсы и суставных хрящей, связок и сухожилий.
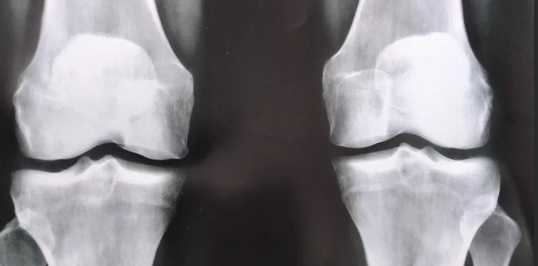
У каждого из перечисленных способов диагностики заболеваний и травм колена есть плюсы и минусы, и разница в их результатах может быть существенной. Также МРТ, КТ, УЗИ и классический рентген отличаются перечнем противопоказаний, которые обязательно учитывают при выборе диагностического метода. Попытаемся разобраться, какой способ получения информации о состоянии сустава и его структур является более информативной — МРТ или рентген коленного сустава, и в каких случаях рекомендуется делать эти процедуры.
МРТ или рентген коленного сустава?
Понять, чем отличаются рентген колена или МРТ, можно после изучения особенностей процедур и принципа создания снимков. Первое и основное их отличие — в используемом излучении. В магнитно-резонансной томографии используется мощное магнитное поле, в котором происходит ядерный резонанс молекул водорода, находящихся в различных тканях организма. Во время обследования аппарат фиксирует степень активности таких молекул. Так как существует разница в содержании водорода в разных видах тканей, результатом МРТ становится монохромный снимок, на котором отображаются структуры исследуемой области: чем больше в них водорода, тем темнее и четче они выглядят на изображении.
Исходя из этих особенностей, МРТ лучше использовать при подозрении на:
- врожденную несостоятельность связочного аппарата, свежие и застарелые травмы связок;
- воспалительные процессы различных структур колена — синовиальной оболочки сустава, мышц, сосудов и нервов;
- разрушение, истончение суставных поверхностей вследствие повышенных нагрузок и травм, а также врожденные дефекты хрящевых тканей;
- доброкачественные и злокачественные новообразования в суставных структурах колена и окружающих его мягких тканях;
- нарушения кровоснабжения окружающих сустав тканей.
МРТ информативно как при острых травмах, так и после проведенного лечения. Отсутствие вредного облучения позволяет отслеживать динамику болезни по мере необходимости, а также отслеживать, как идет восстановление.
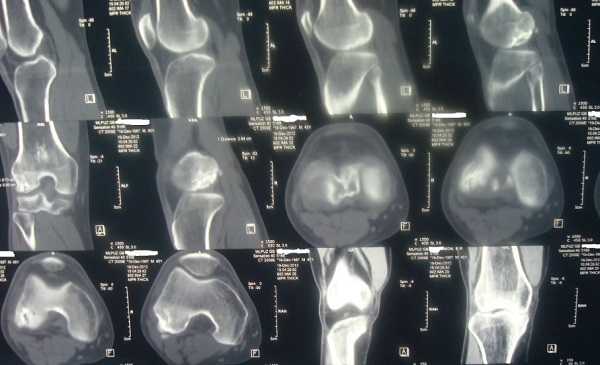
Принцип рентгенографии и ее более современного аналога компьютерной томографии основан на рентгеновском излучении. Оно в разной степени поглощается тканями организма, и наибольшее поглощение происходит в костных структурах и легких. Поэтому эти методы часто используются, чтобы выявить патологии скелета и дыхательной системы — на полученных снимках можно достаточно легко рассмотреть множество отклонений от нормы:
- повреждения скелетных костей — переломы, трещины;
- травматические изменения анатомии суставов — вывихи, подвывихи;
- врожденные аномалии суставов;
- отложения солей и остеофиты в полости суставов;
- метастатические поражения в костях и другое.
Также рентген идеален для поиска инородных предметов в теле человека, выявления их точного расположения, влияния на окружающие ткани и т. д.
Исходя из этого можно сделать вывод, что рентген, МРТ и КТ — принципиально разные методики, различия между которыми не позволяют сравнивать их по степени результативности. С их помощью можно обследовать разные ткани. Все они важны для своевременной диагностики патологических состояний и иногда их назначают совместно для получения максимально точного диагноза.
Чем отличается МРТ от рентгена коленного сустава?
Выбирая между МРТ или рентгеном коленного сустава, врачи помимо разницы в сферах их применения и возможностях диагностики при патологиях колена учитывают другие особенности процедур:
- Время проведения обследования. Рентгенография колена занимает несколько секунд, а на МРТ сустава уйдет не меньше 30 минут при нативном исследовании, или 45-60 минут при использовании контраста. Если пациент испытывает острые боли, которые не дают ему долго сохранять неподвижность, отдают предпочтение процедуре, которая длится меньше.
- Возможность функциональной диагностики. Некоторые аномалии в коленном суставе можно обнаружить только при нагрузке на сустав. Чтобы выявить их, снимки делают стоя или со сгибом ноги в колене. На МРТ подобные исследования провести невозможно, поэтому применяют только рентген.
- Четкость получаемой картинки. У МРТ более высокое разрешение снимков благодаря съемке в нескольких ракурсах и получению послойных изображений. Этот вид исследования следует проводить, когда важно получение максимально четких данных о состоянии мягких тканей и хрящевых структур. Рентгеновские снимки тоже можно делать в нескольких проекциях, однако на снимках видны все структуры колена, наслоенные друг на друга.
- Частота проведения диагностики. МРТ не оказывает лучевую нагрузку на организм, поэтому его используют с целью мониторинга, чтобы проследить за прогрессом после каждого этапа терапии. Рентгенография, наоборот, оказывает лучевую нагрузку. Проведя обследование с его использованием, необходимо избегать процедур с ионизирующим излучением в течении 6-12 месяцев.
- Противопоказания. И МРТ, и рентген противопоказаны беременным: томографию можно делать во 2 и 3 триместре, а рентген запрещен на любом сроке. МРТ не проводят, если в области исследования есть металлические элементы — протезы, импланты, осколки.
- Доступность диагностики. Рентген можно сделать бесплатно в большинстве поликлиник, поэтому он считается более доступным способом диагностики. Томографию проводят в крупных медицинских центрах и частных клиниках и часто проводится платно. По стоимости МРТ обходится дороже, чем рентген.
Помимо цены и других параметров МРТ отличается необходимостью иметь в штате клиники специалиста со специальным образованием, позволяющим расшифровывать снимки.
Заменит ли УЗИ колена МРТ?
Помимо МРТ или рентгена коленного сустава в диагностике используют ультразвуковое исследование. Этот вид диагностики менее точен, чем описанные ранее методы, но тоже имеет преимущества:
- стоимость УЗИ коленного сустава в десятки раз ниже, чем МРТ;
- не имеет противопоказаний, кроме острого воспаления, препятствующего нормальному контакту УЗ-излучателя с телом;
- безопасен на любом сроке беременности и для детей с рождения;
- показывает патологии в динамике.
Выбирая — УЗИ или рентген — в первую очередь учитывают цели проведения диагностики. УЗИ считают лучшим для выявления заболеваний сосудов и мягких тканей, признаков скопления жидкости внутри сустава. Результаты будут известны во время процедуры, что важно при необходимости срочно установить источник дискомфорта. Выбор между УЗИ или МРТ коленного сустава стоит в зависимости от масштаба патологии: для диагностики обширного воспаления или разрыва мениска можно использовать УЗИ, а для выявления точечных аномалий и опухолей подойдет МРТ.
Что покажет МРТ коленного сустава

Магнитно-резонансная томография коленного сустава — это один из предпочтительных методов диагностики большинства суставных патологий области колена. В ходе МР-сканирования можно с успехом определить разные виды дегенеративных изменений и воспалительных процессов на ранней стадии, включая переломы костей, поражения хрящевых тканей и мягких структур мышечного и связочного аппарата. Сканирование колена на томограф проходит неинвазивно. Пациент не испытывает никаких дискомфортных ощущений, обследование не опасно для его здоровья и может при необходимости проводиться неоднократно. Сделать МРТ коленного сустава можно как по направлению врача, так и по личной инициативе больного.
Диагностика, расшифровка снимков, письменное заключение рентгенолога, запись томограмм на CD + бесплатная консультация невролога или ортопеда после МРТ позвоночника или сустава
Что такое магнитно-резонансная томография коленного сустава
Магнитно-резонансная томография колена -это способ сканирования, при котором изображения получаются с использованием физики явления ядерного магнитного резонанса. В ходе обследования колено пациента помещают внутрь томограф, где создается сильное магнитное поле и работают датчики радиочастотных импульсов. Под таким воздействием атомы водорода в клетках тканей начинают совершать колебательные движения. Этот резонанс фиксирует компьютер установки, оцифровывает данные и переводит их в трёхмерные изображения чёрно-белого спектрума. Чем больше воды содержится в тканях обследуемой зоны, тем контрастнее и четче будут сканы. В мышцах, сухожилиях, хрящах содержится достаточно воды, поэтому эти ткани очень хорошо визуализируются на томограммах. Кости в своей структуре имеют мало воды, поэтому на снимках они плохо детализируются. Более эффективным методом диагностики костных патологий берцовой и бедренной кости будет компьютерная томография.
Показания
Задуматься о необходимости сделать магнитно-резонансную томографию коленного сустава могут следующие симптомы:
- не проходящая боль в колене;
- вздутие кожи и припухлости;
- скопление крови и нагноения в суставной сумке;
- изменение формы колена;
- проблемы со сгибанием или разгибанием ноги;
Часто сделать МРТ просят пациентов, которым планируется операционное вмешательство в области колена. Данные томографии позволяют оценить анатомические особенности строения коленного сустава пациента и выстроить правильный план операции.
Первичный прием
ОРТОПЕДА
ВСЕГО 1800 рублей!
(подробнее о ценах ниже )
Структура коленного сустава включает в себя очень разнообразные ткани: связки, сухожилия, кости, жировые ткани, хрящи. Все они подвержены воспалительным или дегенеративным изменениям. МРТ коленного сустава позволяет комплексно оценить изменения связочного аппарата, менисков, костных структур, образующих сустав. Чаще всего колено страдает от:
- костно-травматических повреждений;
- дегенеративных изменений хрящевых тканей (менисков, суставного хряща);
- травм связочного аппарат;
- остеохондропатии;
- некрозов, артрозов и артрита;
- тендинита.
Данные томограмм помогут провести дифференциальную диагностику этих заболеваний, оценить степень повреждения суставного аппарата и выстроить прогноз на возможное лечение и выздоровление пациента. Если больному проводилась активная терапия, по серии МРТ снимков доктор может провести сравнительный анализ и оценить степень прогресса или регресса.
МРТ после травмы колена
МРТ коленного сустава является одним из самых эффективных способов диагностики травм колена. Согласно данным всемирной организации здравоохранения 80% людей в мире страдают теме или иными заболеваниями опорно-двигательного аппарата. Некоторые ученые считают, что болезни суставов и позвоночника - это расплата человечества за прямохождение. Правда это или нет, трудно сказать. Но факт остается фактом - половина людей на планете рано или поздно столкнется с патологиями коленного сустава, особенно если вы являетесь любителем активных видов спорта. До 50 % всех спортивных травм связано именно с повреждением колена.
Если травма коленки случилась в вашей жизни, ортопед скорее всего даст направление на магнитно-резонансную томографию, по сколько на ней значительно лучше видны мягкие ткани, связки и сухожилия, которые значительно чаще и легче травмируются, чем костный компонент сустава. МР-сканирование является безопасным исследованием в силу отсутствия рентгеновского излучения в отличие от компьютерной томографии (КТ) и рентгенографии. МРТ - единственный метод, который дает исчерпывающую информацию о такой травме калена, как субхондральный (скрытый) перелом. Этот тип перелома получил название скрытый, потому что его признаки остаются не видными на рентгене и артроскопии. На рентгенограмме это сустав будет представляться как не повреждений. Между тем, эта травма колена требует быстрого лечения во избежание вторичных дегенеративных изменений хряща.
МРТ при повреждении мениска
Повреждение мениска (менископатия) - одна из самых частых травм колена. Большая часть повреждения менисков случается, как говориться, на ровном месте. Например, к этой траве может привесит неудачное движение ноги, приседания. При защемлении или разрыве мениска у пациента возникает резкая, колющая боль в коленке. После такого повреждения нога обычно отекает. При таких симптомах пациент должен прийти на прием ортопеда и сделать МРТ коленного сустава. По ее результатам врач сможет оценить степень повреждения и ответить на вопрос, требует ли поврежденный мениск операционного вмешательства.
МРТ при кисте Бейкера
Кроме повреждения мениска, человек может страдать от такого явления, как киста Бейкера. Она образуется, когда растянувшаяся капсула хряща в колене выпячивается назад и заполняется синовиальной жидкостью. Эта киста не обязательно причиняет боль, но всегда ограничивает движение. Больной чувствует, что колено нельзя полностью согнуть.
Киста Бейкера может быть самостоятельно прощупана пациентом под коленом при согнутой позиции. Обычно это новообразование не вызывает сильной боли и носит доброкачественный характер. Но в какой-то момент подколенная киста может нагноиться и привести к гнойному артриту. Еще это выпячивание может стать причиной венозного тромбоза. Поэтому важно, чтобы кисту Бейкера была диагностирована и удалена. В диагностике точной локации подколенной кисти опять же поможет магнитно-резонансная томография.
Как часто нужно делать МРТ колена
Обычно магнитно-резонансную томографию коленного сустава назначают сделать только в том случае, если пациент перенёс травму или имеет болевой синдром. Однако есть группа людей, которым томография колена рекомендована на регулярной основе. Спорт - это не только медали и победы, но и изнурительные многочасовые тренировки и ежедневная проверка организма на прочность. При повышенных нагрузках на организм и сопряженных со спортом травмах становиться крайне важным следить за любыми изменениями состояния опорно-двигательного аппарата спортсмена. Здесь на помощь приходит МРТ исследование. Общая рекомендация врачей для людей, ведущих активный спортивный образ жизни, как минимум один раз в год проводит МРТ всего позвоночника и МРТ суставов, подвергающийся большой нагрузке в связи с занятием спортом.
Как делают томографию колена
Процедура магнитно-резонансной томографии проходит в комфортных условиях для пациента. В большинстве диагностических центров Санкт-Петербурга её осуществляют по предварительной записи. Перед заходом в МРТ кабинет обследуемого попросят снять с тела все металлические предметы и выложить из карманов все электронные устройства. Томограф - это большой магнит. Нахождение металлических объектов рядом с ним может привести к тому, что он их притянет к себе. Кроме того, от наличия металла в зоне сканирования снижается качество снимков.
Второй фактор, который влияет на качество магнитно-резонансной томографии, - эта неподвижность пациента. В диагностическом кабинете его попросят лечь на передвижной стол, на колено наденут специальную усилительную катушку и завезут внутрь сканирующей части томографа. На протяжении всего исследования пациента попросят сохранять неподвижность. Продолжительность скрининга в среднем составляет 30 минут. Обычно пациент ничего не ощущает за исключением легкого нагрева в области обследования. Раздражать может только шум работающего томографа. Если он слишком сильный, человек всегда может попросить, чтобы ему дали шумоподавляющие наушники.
Вопросы о диагностике
В МРТ кабинет можно заходить в любой одежде, которая не содержит металл. Для похода в клинику лучше всего надеть просторную, не ограничивающую движение одежду без металлических элементов (молний, заклепок, крючков), в которой удобно лежать. Женщинам мы рекомендуем взять с собой футболку или не одевать бюстгальтер с металлическими косточками и крючками.
Данная томография не требует подготовительных действий от пациента.
МРТ является совершенно безвредным для человеческого организма методом диагностики. Данный способ обследования можно проводить в любом возрасте и при любых заболеваниях не ограниченное количество раз, если у вас нет противопоказаний.
Некоторые вводители ритма и инородные объекты в теле могут представлять собой серьезные ограничения для проведения томографии. В частности, импланты кохлеарного типа, сосудистые клипсы, стенты, сердечные клапаны и инсулиновые помпы, кардиостимуляторы, нейро-стимуляторы, стальные винты, скобы, штифты, пластины, суставные эндопротезы могут стать противопоказанием к диагностике. Обо всех имплантированных объектах в теле пациент должен предупредить врача-рентгенолога. Диагност сможет по информации о составе и модели импланта оценить возможность проведения диагностики.
Если вам предстоит проведение МРТ с контрастом, обязательно сообщите о наличии аллергии на медицинские препараты или нарушениях в работе почек. Также необходимо сообщить рентгенологу о возможной беременности.
Зубные импланты и коронки не являются противопоказанием к магнитно-резонансной томографии. Магнитное поле не оказывает никакого негативного влияния на них. Несъемные брекет системы могут давать артефакты на томограммах при МРТ головы. Если эффект засвета будет слишком сильным, врач остановит исследование и предложит пациенту альтернативные методы диагностики.
Любой МРТ аппарат в рабочем состояние издает шумы, напоминающие постукивания. Открытый томографа - это одна из самых тихих установок. Шум от ее работы существенно ниже по сравнению с закрытыми томографами. Если звуки работающей установки вызывают у вас тревогу, вам обязательно предложат специальные шумоподавляющие наушники.
Открытый томограф - это оптимальное решение для пациентов, страдающих паническими атаками в закрытом пространстве. Он открыт по бокам с трех сторон и не создает клаустрофобичных ощущений.
Если вы немного нервничает, перед томография можно принять легкие успокоительные препараты, например, валерьянку, настой пустырника или афобазол. Прием седативных средств не оказывает негативного влияния на качество МРТ.
Любое движение в ходе исследования снижает качество получаемых изображений. На снимках могут появиться множественные артефакты движения, и результаты МРТ окажутся неинформативными.
Безусловно, да. Вы может пригласить в МРТ кабинет любого сопровождающего из числа родных и близких. Важно, чтобы ваш сопровождающий не имел металлических имплантов и искусственных вводителей ритма в теле.
Расшифровка
Результатами томографии станут чёрно-белые изображения в трёхмерном формате. Их расшифровку осуществляет врач-рентгенолог. Он внимательно оценивает анатомические особенности строения колена пациента и в своем заключении отмечает все найденные аномалии. Заключение вместе с МРТ снимками, распечатанными на пленки или записанными на электронные носители выдаются обследуемого на руки. Процедура расшифровки в среднем занимает 40-60 минут. В сложных и спорных случаях иногда врачи вынуждены прибегать к процедуре второго независимого мнения. Эта ситуация, когда снимки пациента дополнительно оценивает рентгенолог высшей категории и высказывает свое независимое мнение о верности поставленного диагноза. С данными томографии обследуемый обязательно должен записаться на прием к своему лечащему врачу. Именно он, суммируя все данные об истории болезни, результаты анализов и тестов, ставит окончательный диагноз и предлагает стратегию лечения.
Пример расшифровки МРТ коленного сустава
На серии МРТ правого коленного сустава соотношения в суставе не нарушены.
В области верхнего заворота и боковых карманов, в полости сустава определяется скопление выпота. Синовиальная оболочка гипертрофирована. В переднелатеральных отделах, на пре- и инфрапателлярном уровне, определяются зоны отека подкожной жировой клетчатки.
Надколенник в среднем положении. МР-сигнал от субхондральных отделов надколенника без патологических изменений. Связки, удерживающие надколенник, не изменены. Жировое тело Гоффа однородной структуры. Связка надколенника однородной структуры, область бугристости большеберцовой кости не изменена.
Хрящевое покрытие мыщелков бедренной и большеберцовой костей неравномерно истончено, суставная полость умеренно сужена, в медиальном отделе сустава в большей степени выраженности. Костный контур мыщелков бедренной и большеберцовой костей не деформирован. В задне-центральных внутренних отделах медиального мыщелка большеберцовой кости субкортикально определяется локальный участок кистовидной перестройки, без патологических изменений от смежных трабекулярных отделов. Определяются мелкие передне- и заднебоковые краевые костные разрастания мыщелков бедренной и большеберцовой костей.
Передняя крестообразная связка определяется на всем протяжении, неоднородной структуры, контур связки четкий, общая целостность сохранена. Определяется экструзия медиального мениска, повышение интенсивности МР-сигнала от заднего рога мениска, с признаками повреждения. Интенсивность МР-сигнала от латерального мениска, задней крестообразной и коллатеральных связок не изменена, целостность их не нарушена.
В заднемедиальном отделе бедра, в области межмышечного пространства медиальной головки икроножной и полуперепончатой мышц, отмечается кистозное расширение слизистой сумки.
Заключение: МР-признаки деформирующего артроза правого коленного сустава 2ст; повреждения заднего рога медиального мениска; дегенеративных изменений передней крестообразной связки. Синовит. Киста Бейкера.
Так как обследования на МРТ аппарате происходят с помощью магнитного поля, то нужно помнить, что металлические предметы в магнитном поле могут двигаться и нагреваться. Поэтому наличие металла в теле является ограничением к МР-сканированию.
Кардиостимулятор тоже станет противопоказанием к диагностике. В сильном магнитном поле могут выходить из строя любые электронные устройства или их работа может нарушаться. Если в теле стоит электронный прибор, нужно проконсультироваться с доктором, о возможности проведения томографии.
Когда пациенты приходят делать МРТ, то часто звучит вопрос: являются ли коронки и зубные импланты противопоказанием. И ответ в большинстве случаев будет нет. Современные зубные протезы в основном сделаны из ненамагнитивающегося материала и не станут ограничением при томографии.
Читайте также:
- Случай пластической коррекции рубцовой деформации передней брюшной стенки
- Топография легких. Легкие. Синтопия легких. Легочные ворота.
- Иммунофенотип нодулярной формы болезни Ходжкина. Диагностика нодулярной формы болезни Ходжкина.
- Синдром Стивенса-Джонсона (Stevens-Johnson)
- КТ височной кости при новообразовании внутреннего слухового прохода
