Рентгенограмма, КТ, МРТ, УЗИ при лейомиоме
Добавил пользователь Alex Обновлено: 22.01.2026
Часто доброкачественные образования матки (миома, фибромиома, лейомиома и др.) обнаруживаются случайно во время обычного гинекологического приёма. В процессе пальпации живота гинеколог может заметить изменения формы матки и предположить наличие миомы.
Ультразвуковая диагностика миомы матки
УЗИ органов малого таза проводится для подтверждения диагноза и получения снимков миомы / миом матки и их размеров. Врач перемещает небольшое ультразвуковое устройство (датчик) по поверхности живота (трансабдоминальное УЗИ органов малого таза) или вводит датчик во влагалище (трансвагинальное УЗИ органов малого таза) для получения изображений матки.
Трансвагинальное УЗИ позволяет получить более детальные снимки, так как во время данного исследования зонд будет находиться в непосредственной близости от матки. При УЗИ через брюшную стенку отображается более обширная область. Иногда миома матки выявляются во время УЗИ, проводимого с другой целью, например, во время УЗИ при беременности.
Если обыкновенное ультразвуковое исследование не даёт точной информации, врач может назначить другие исследования, например, гистеросонографию. В данной разновидности ультразвукового исследования используется стерильный физиологический раствор для расширения полости матки, благодаря чему становится легче получить снимки матки. Это обследование эффективно в том случае, если у женщины обильные менструальные выделения, а результаты традиционного УЗИ не показали наличие каких-либо отклонений.
Гистеросальпингография при миоме
Гистеросальпингография (ГСГ) - метод рентгенодиагностики заболеваний матки и её труб, основанный на введении в них контрастных веществ. Контрастное вещество используется для лучшей визуализации полости матки и фаллопиевых труб на рентгеновских снимках. Гинекологи рекомендуют гистеросальпингографию при миоме матки, если существует риск бесплодия. Помимо выявления миом, исследование даёт возможность оценить проходимость фаллопиевых труб.
Гистероскопия при миоме матки
Гистероскопия - диагностическое исследование, позволяющее гинекологу визуально оценить состояние канала шейки матки, полости матки, а также устья фаллопиевых труб с помощью специального эндоскопа (гистероскопа). Во время исследования через шейку матки вводится небольшой оптический прибор, оснащенный световодом. Затем гинеколог вводит физиологический раствор в матку, тем самым расширяя полость матки, чтобы обследовать стенки матки и отверстия фаллопиевых труб.
Гистероскопия даёт возможность выявить подслизистые миомы и удалить их, при необходимости.
МРТ и КТ при миоме матки
В некоторых случаях для дифференциальной диагностики миомы матки проводятся компьютерная томография (КТ) и магнитно-резонансная томография малого таза (МРТ). Например, МРТ позволяет отличить миому матки от аденомиоза.
Другие исследования
Если у Вас наблюдается слишком сильное вагинальное кровотечение, врач может назначить другие исследования для выявления возможных причин, например, клинический анализ крови, чтобы установить есть ли у Вас железодефицитная анемия из-за хронической потери крови. Врач также назначит другие анализы крови, для того чтобы исключить возможность нарушения свертываемости крови и определить уровни содержания репродуктивных гормонов, вырабатываемых яичниками.
Более подробную информацию о диагностике фибром матки Вы можете получить у гинекологов клиники "Здоровье 365" г. Екатеринбурга.
Лейомиома матки.
Лейомиома матки (фиброид матки) — это доброкачественное новообразования миометрия и наиболее распространенное доброкачественное солидное образование матки. Обычно данная находка редко приводит к диагностической дилемме. Также существует множество консервативных и хирургических методов лечения.
Эпидемиология.
Миома встречается у 25% женщин репродуктивного возраста 1 и особенно часто среди африканских женщин. Миома — гормончувствительное новообразование (например, стимулируется эстрогенами). Очень редко встречается в препубертатном периоде, но обычно быстро растут во время беременности и уменьшаются в размерах в менопаузе 1.
Часто протекает бессимптомно и выявляется случайно. Признаки и симптомы, связанные с патологией матки:
- вагинальное кровотечение.
- боль.
- бесплодие.
- ощутимые массы.
Лейомиома матки — новообразование, преимущественно, из гладкомышечных клеток с различным количеством волокнистой соединительной ткани. Лейомиома — это доброкачественное новообразование, которая может проявляться в виде одиночных и множественных узлов (в большинстве случаев — 85%)8, значительно варьируясь в размере.
Патология классифицируют по локализации и типу распространенности в органе.
Лейомиома внутри матки.
- интрамуральная лейомиома (наиболее распространенная).
- субсерозная лейомиома.
- субмукозная лейомиома.
Лейомиома вне матки.
- широкой связки лейомиома.
- лейомиома шейки.
- паразитарные лейомиома 7.
- диффузный лейомиоматоз матки.
Субсерозная и субмукозная лейомиома могут быть на ножке, также лейомиома вне матки часто имитирует, при визуализации, патологию придатков. Любой фиброид может подвергнуться атрофии, внутреннему кровоизлиянию , фиброзу и кальцинозу.
Лейомиомы — типы дегенерации.
- гиалиновые дегенерации — фокусное или обобщенное (это наиболее распространенный тип дегенерации ( может произойти в ~ 60 % случаев) 6).
- кистозной дегенерации : ~ 4 %
- миксоидную дегенерация: как правило, считается редкостью , хотя сообщалось выше, 50 % у некоторых авторов 14.
- красная дегенерация/карнификация — в следствии геморрагического инфаркта (чаще во время беременности/клиника: острые боли в животе).
Гистологическая классификация.
- липолейомиома матки.
- миксоидная лейомиома матки.
Лучевая диагностика.
Рентгенография.
Кальцификация по типу попкорн в области дает основания предположить диагноз.
УЗИ органов малого таза.
- ультразвуковое исследование используется для выявления и контроля роста фиброида
- неосложненные лейомиомы обычно гипоэхогенные, редко изоэхогенные и еще реже гиперэхогенные по сраавнению с нормальной миометрием.
- кальцификация — эхогенные очаги, дающий тень.
- кистозные участки некроза или дегенерации визуализируются.
Компьютерная томография.
- на КТ фиброиды, обычно, соответствует плотности мягкой ткани, но также может быть с периферической и центральной кальцификацией.
- кальцификации, как правило, искажают галдкие контуры матки.
- усиление структуры разнообразна.
Магнитно-резонансная томография.
МРТ обычно не требуется для диагностики, сложных или проблемных случаев. Однако, наиболее точный метод для обнаружении патологии, уточнения локализации и выявления отличительных черт миомы.
Характеристики сигнала.
Недегенерированная лейомиома и кальцификация имеет интенсивность сигнала от низкой до средней в сравнении с нормальным миометрием.
Повышенный сигнал на Т1 не характерен, но гиперинтенсивный ободок в центре миоматозного узла характерен для красной дегенерации (карнификации), причиной которой является венозный тромбоз.
Недегенерированная лейомиома и кальцификация имеет высокую интенсивность сигнала в сравнении с нормальным миометрием.
Чаще в зоне гиперваскулиризации очаг отека (очаг пустоты).
Лейомиомы, которые подверглись кистозной дегенерации или некроза могут иметь переменную интенсивность, но как правило, имеют гиперинтенсивный сигнал.
Гиалиновая дегенерация визуализируется гипоинтенсивно на Т2.
Кистозная дегенерация с интрамуральным отеком всегда на Т2 гиперинтенсивная.
Т1 с контрастом.
При введении контраста отмечается вариабельное повышение сигнала.
Явный гиперинтенсивный сигнал, но с постепенным увеличением сигнала по мере введения, характерно для миксоидной лейомиомы.
Дифференциальная диагностика.
-лейомиосаркома, но трансформация в лейомиосаркому встречается крайне редко, также
к сожалению, нет четких признаков изображения, с которыми надежно возможно отдифференцировать доброкачественные лейомиомы от редких лейомиосарком.
— опухоли гладких мышц матки — переход в злокачественную форму редко.
— липолейомиомы матки: больше содержание жира (иногда считается, как вариант лейомиомы).
1. Murase E, Siegelman ES, Outwater EK et-al. Uterine leiomyomas: histopathologic features, MR imaging findings, differential diagnosis, and treatment. Radiographics. 19 (5): 1179-97. Radiographics (full text) — Pubmed citation
2. Lee JK, Stanley RJ, Heiken JP. Computed body tomography with MRI correlation. Lippincott Williams & Wilkins. (1998) ISBN:0781702917. Read it at Google Books — Find it at Amazon
3. Abramson S, Gilkeson RC, Goldstein JD et-al. Benign metastasizing leiomyoma: clinical, imaging, and pathologic correlation. AJR Am J Roentgenol. 2001;176 (6): 1409-13. AJR Am J Roentgenol (full text) — Pubmed citation
4. Mark AS, Hricak H, Heinrichs LW et-al. Adenomyosis and leiomyoma: differential diagnosis with MR imaging. Radiology. 1987;163 (2): 527-9. Radiology (abstract) — Pubmed citation
5. Weinreb JC, Barkoff ND, Megibow A et-al. The value of MR imaging in distinguishing leiomyomas from other solid pelvic masses when sonography is indeterminate. AJR Am J Roentgenol. 1990;154 (2): 295-9. AJR Am J Roentgenol (abstract) — Pubmed citation
6. Ueda H, Togashi K, Konishi I et-al. Unusual appearances of uterine leiomyomas: MR imaging findings and their histopathologic backgrounds. Radiographics. 1999;19 Spec No : S131-45. Radiographics (full text) — Pubmed citation
7. Cohen DT, Oliva E, Hahn PF et-al. Uterine smooth-muscle tumors with unusual growth patterns: imaging with pathologic correlation. AJR Am J Roentgenol. 2007;188 (1): 246-55. doi:10.2214/AJR.05.1070 — Pubmed citation
8. Wilde S, Scott-barrett S. Radiological appearances of uterine fibroids. Indian J Radiol Imaging. 19 (3): 222-31. doi:10.4103/0971-3026.54887 — Free text at pubmed — Pubmed citation
9. Weinreb JC, Barkoff ND, Megibow A et-al. The value of MR imaging in distinguishing leiomyomas from other solid pelvic masses when sonography is indeterminate. AJR Am J Roentgenol. 1990;154 (2): 295-9. AJR Am J Roentgenol (abstract) — Pubmed citation
10. Okamoto Y, Tanaka YO, Nishida M et-al. MR imaging of the uterine cervix: imaging-pathologic correlation. Radiographics. 23 (2): 425-45. doi:10.1148/rg.232025065 — Pubmed citation
11. Kawakami S, Togashi K, Konishi I et-al. Red degeneration of uterine leiomyoma: MR appearance. J Comput Assist Tomogr. 18 (6): 925-8. — Pubmed citation
12. Hamm B, Baert AL, Beinder E( et-al. MRI and CT of the Female Pelvis. Springer Verlag. (2010) ISBN:3642060897. Read it at Google Books — Find it at Amazon
13. Dähnert W. Radiology Review Manual. Lippincott Williams & Wilkins. (2011) ISBN:1609139437. Read it at Google Books — Find it at Amazon
14. Low G, Rouget AC, Crawley C. Case 188: Intravenous leiomyomatosis with intracaval and intracardiac involvement. Radiology. 2012;265 (3): 971-5. doi:10.1148/radiol.12111246 — Pubmed citation
15. Casillas J, Joseph RC, Guerra JJ. CT appearance of uterine leiomyomas. Radiographics. 1990;10 (6): 999-1007. doi:10.1148/radiographics.10.6.2259770 — Pubmed citation
МРТ или УЗИ: что лучше и чем отличаются?
Современные методы инструментальной диагностики отличаются информативностью, безопасностью и неинвазивностью. Однако каждый из видов имеет определенные показания и противопоказания к проведению. Чтобы получить максимум диагностической информации, важно правильно выбрать необходимый метод, который имеет уникальный принцип действия и обладает разной способностью к дифференциации тех или иных структур. Чтобы разобраться в вопросе, что лучше МРТ или УЗИ, стоит рассмотреть принцип действия оборудования и ситуации, когда показан тот или иной вид диагностики.
Чем отличается МРТ от УЗИ?
Ультразвуковое исследование основано на способности ультразвуковых волн, испускаемых аппаратом, достигать «зоны интереса» и отражаться от нее. Разные по строению ткани обладают разной отражающей способностью. Именно это правило объясняет, почему при ультразвуковом сканировании формируются уникальные изображения в серо-шкальном спектре. Ткани с более плотной структурой сильнее задерживают эхо-сигнал, по этой причине тень от костных структур может нарушать визуализацию глубже расположенных тканей. Это ограничивает диагностическую ценность метода. С помощью УЗИ лучше удается изучить строение мягко-тканных образований, которые расположены примерно в 10-15 см от датчика. Ультразвуковая диагностика используется в изучении почек, печени, желчного пузыря, органов малого таза, сердца, крупных сосудов и т.д.
МРТ основана на явлении ядерного-магнитного резонанса, которое было открыто учеными в 1938 году. Оно заключалось в том, что ядра некоторых атомов, находясь в магнитном поле, под действием электромагнитного излучения способны поглощать энергию. Как известно из курса физики, поглощенная энергия никуда не девается, а один ее вид превращается в другой. В данном случае атомы испускают поглощенную энергию в виде радиосигнала. В этом и состоит разница того, чем отличается МРТ от УЗИ. Воздействие на тело человека переменного магнитного поля заставляет переходить атомы на более высокий энергетический уровень. А как только прекращается действие внешнего «магнита», протоны (именно на эти частицы настроены современные томографы) возвращаются на прежний энерго-уровень. Процесс возврата сопровождается резонансным выделением энергии. Разные по структуре ткани по-разному реагируют на магнитное поле, поэтому получаются четко дифференцируемые «картинки».
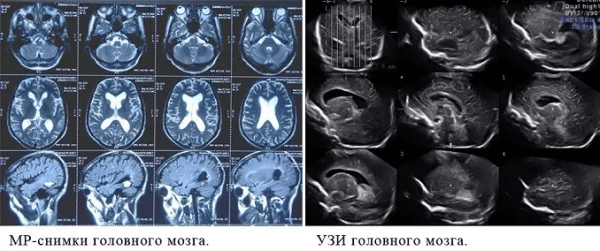
С помощью УЗИ и МРТ можно также изучить особенности кровотока в определенных анатомических областях. Ультразвуковая оценка основана на эффекте допплера, который предполагает изменение физических характеристик волны вследствие перемещения в пространстве их источника и приемника (в частности речь идет об особенностях перемещения клеток крови). Если требуется с помощью МРТ изучить характер кровоснабжения, то предварительно вводится контраст (это вещество, которое усиливает восприятие электромагнитного сигнала). Зоны, которые больше всего накапливают контраст, являются более кровоснабжаемыми. На этом правиле основано выявление новообразований и вторичных (метастатических) опухолевых очагов.
Характер кровотока при УЗИ можно оценить сразу же - врачу достаточно переключить на аппарате режимы сканирования. Для оценки кровотока с помощью МРТ требуется дополнительное применение контраста, что повышает стоимость исследования и требует больших затрат времени.
Важно знать, что ни УЗИ, ни МРТ не сопряжены с лучевой нагрузкой. Поэтому при наличии показаний оба метода разрешены к применению во время беременности, при кормлении грудью и в педиатрической практике. Оба вида диагностики неинвазивны и безболезненны. Однако при проведении МРТ врач удаляется в другое помещение, а с пациентом поддерживает связь через наушники.
Противопоказания для проведения УЗИ и МРТ
УЗИ имеет крайне ограниченный перечень противопоказаний. Так, метод не может быть выполнен при наличии ран и повреждений на коже в зоне приложения датчика. У пациентов с ожирением диагностическая ценность исследования резко снижается, т. к. часть ультразвуковых волн поглощает жировая ткань, и они сильно гасятся на пути к зоне обследования.
МРТ имеет более широкий перечень ограничений. Магнитно-резонансная томография не может быть выполнена в следующих ситуациях:
- вес пациента более 110 кг (техническое ограничение оборудования);
- наличие кардиостимулятора, имплантов внутреннего и среднего уха;
- наличие в теле металлических намагничиваемых конструкций;
- боязнь замкнутого пространства;
- первый триместр беременности.
Что позволяет выявить МРТ и УЗИ
Зная, в чем разница между УЗИ и МРТ, врач подбирает тот метод, который наиболее информативен для пациента с учетом предварительного диагноза. Так, магнитно-резонансная томография в первую очередь подходит для оценки строения мягких тканей, при этом отсутствуют артефакты от костных структур. Изображение получается в трехмерном пространстве, поэтому диагност может детально изучить анатомию исследуемой области. Однако вместе с тем, у МРТ есть недостатки. Этот метод мало подходит для выявления камней и кальцификатов. Изображения могут получиться смазанными в результате дыхательных движений или спонтанных шевелений телом. Высокая стоимость МРТ покрывается той диагностической ценностью, которую этот метод несет, если проводится при наличии показаний.
УЗИ - это относительно дешевый и доступный метод, который используется для скрининговой диагностики. УЗИ информативно в оценке паренхиматозных (не полых) органов, но при этом они не должны располагаться дальше 10-15 см (например, при ожирении) от трансдьюссера, т. к. при большем расстоянии проникающая способность ультразвуковых волн существенно снижается. УЗ-сканирование помогает выявить некоторые виды камней, кисты, опухоли и аномалии развития. Стоит знать, что УЗИ малоинформативно для оценки полых органов - желудка, кишечника, маточных труб у женщин (в этих случаях метод позволяет получить лишь ориентировочную информацию).
Что лучше сделать - УЗИ или МРТ - зависит от целей диагностики. Обычно первичную оценку проводят с помощью ультразвукового обследования. А если его результаты не помогают в постановке окончательного диагноза, то уточняющим методом является МРТ. Магнитно-резонансная томография широко используется в онкологии - для косвенной дифференциации злокачественного процесса от доброкачественного, для выявления метастазов. Эта информация необходима для составления индивидуального плана лечения, который позволит максимально полно удалить опухолевые клетки.
Есть некоторые органы, обследование которых рекомендуют начинать с проведения МРТ. В частности, речь идет о головного мозге. С помощью УЗИ оценить его строение у взрослых очень проблематично, т. к. со всех сторон мозг заключен в череп, который практически не пропускает ультразвуковых волн. Для МРТ это не является препятствием.
Где можно сделать УЗИ и МРТ?
В многопрофильном медицинском центре «СМ-Клиника» в Москве проводятся современные виды инструментальных обследований, в том числе МРТ и УЗИ. Диагностика выполняется на оборудовании экспертного класса, которое отличается высокой разрешающей способностью. МРТ проводят рентгенологи, а ультразвуковое сканирование - врачи ультразвуковой диагностики. Диагностика осуществляется в соответствии с современными алгоритмами, которые позволяют выявлять даже минимальные изменения в органах.
Сделать УЗИ и МРТ в «СМ-Клиника» можно по предварительной записи. Записывайтесь по телефону или через форму связи на удобные даты!
Лейомиома матки
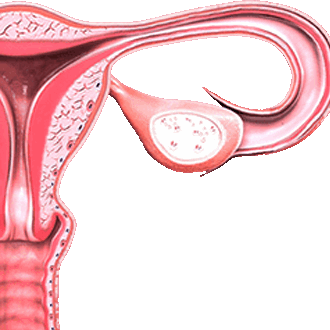
Лейомиома матки - это разновидность доброкачественной опухоли, при которой миоматозные узлы состоят из клеток гладкой мускулатуры (в отличие от фибромы, которая представлена плотной фиброзной тканью).
О заболевании
Лейомиомы тела матки встречаются в 95% случаев, и только в 5% случаев опухоль располагается в шейке матки. Заболевание коварно своими осложнениями. На фоне обильных менструаций повышается риск анемии, которая у некоторых женщина бывает тяжелой. Наличие деформаций матки может негативно влиять на возможность зачатия.
Лейомиома матки может быть также причиной острых состояний. Ножки субсерозных узлов способны перекручиваться, что приводит к клинике «острого живота». В этом случае женщину беспокоят интенсивные боли в нижних отделах брюшной полости, которые приводят к рефлекторному напряжению мышц передней стенки. Может даже повышаться температура тела. Аналогичная картина развивается при ишемии миоматозного узла, когда нарушается его кровоснабжение. Подслизистые узлы могут «рождаться», что проявляется кровянистыми выделениями и интенсивными схваткообразными болями внизу живота.
Риск злокачественной трансформации патологических очагов при лейомиоме матки очень низкий - не превышает 1%. Однако при этой опухоли все равно сохраняется онкологическая настороженность. И в первую очередь это объясняется дисбалансом половых гормонов. Это повышает риск развития атипической гиперплазии эндометрия и, соответственно, рака эндометрия.
Лейомиомы матки по характеру роста миоматозного узла делятся на следующие разновидности:
- интерстициальные - патологическая зона располагается в межмышечном слое;
- субсерозные - узел растет в сторону брюшной полости, при этом может располагаться на широком основании или на тонкой ножке;
- подслизистые - патологическая зона деформирует полость матки;
- интралигаментарные - узлы растут между листками связочного аппарата матки.
Данная классификация в общих чертах описывает характер роста узлов и не всегда дает исчерпывающую информацию относительно того, какая тактика ведения показана пациентке. Поэтому международная организация FIGO ее значительно дополнила, выделив 8 типов лейомиомы матки.
Миоматозные узлы могут быть мелкими или крупными. О последнем варианте говорят, если их диаметр составляет более 5 см.
Симптомы лейомиомы матки
Продолжительное время лейомиома матки может никак себя не проявлять, и женщина, как правило, впервые узнает о наличии заболевания в ходе планового гинекологического осмотра.
Однако у 1/3 пациенток симптомы присутствуют практически с самого начала. Основными проявлениями заболевания являются:
- нарушения менструального цикла - обильные и длительные менструации;
- кровотечения в межменструальные дни;
- боли в нижних отделах живота;
- нарушения функции тазовых органов (мочевого пузыря, прямой кишки) - учащенное мочеиспускание, задержка мочеиспускания, затруднение акта дефекации;
- бесплодие, в развитии которого играют роль узлы, деформирующие полость матки.
Причины лейомиомы матки
На сегодня выделены факторы риска, которые повышают вероятность развития данного заболевания. К ним относятся:
- ранее начало менструации (в 9-10 лет);
- отсутствие родов в анамнезе;
- возраст старше 40 лет;
- ожирение;
- принадлежность к негроидной расе;
- прием фитоэстрогенов и препаратов для менопаузальной гормонотерапии;
- генетические поломки;
- болезненные менструации.
В ходе продолжительных экспериментов обнаружен и фактор защиты. Это адекватная физическая активность, которая снижает риски развития миомы матки.
Считается, что механизм доброкачественной гиперплазии при миоме матки связан со сверхчувствительностью миометрия к половым гормонам. У таких женщин повышено содержание в крови как фракции эстрогенов, так и фракции прогестерона. Одновременно с этим увеличено также количество рецепторов к этим гормонам и отмечается ускоренное превращение тестостерона в эстрогены.
Происходящие изменения повышают активность клеточного деления и увеличивают риск мутаций в клетках. Прогестерон делает ткани мышечного слоя матки более чувствительными к факторам роста и менее чувствительными к факторам запрограммированной клеточной гибели. В итоге рано или поздно происходит формирование миоматозных узлов.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
КТ и МРТ: в чем отличия и что лучше?
Компьютерная и магнитно-резонансная томографии — это современные информативные диагностические процедуры, которые позволяют с высокой степенью точности и детализации визуализировать внутренние структуры организма. Оба метода предполагают получение послойных снимков интересующей зоны в разных плоскостях. Основное, чем отличается КТ от МРТ - это принцип сканирования. Методы основаны на разных технологиях и применяются в различных клинических ситуациях. Исходя из задач диагностики, лечащий врач определяет, что лучше — КТ или МРТ, а затем назначает наиболее рациональный метод диагностики для конкретного случая.
Пациентам медицинского центра «СМ-Клиника» доступны все передовые методы диагностики. В клинике можно пройти компьютерную и магнитно-резонансную томографию на современном оборудовании. Расшифровкой результатов занимаются опытные специалисты-рентгенологи, которые регулярно повышают свою квалификацию в лучших научных центрах РФ и зарубежом.
Принцип действия КТ и МРТ: в чем разница
Компьютерная и магнитно-резонансная томография относятся к лучевым методам диагностики. Основное отличие КТ от МРТ заключается в технологии воздействия на организм с целью получения изображения.
Компьютерная томография использует ионизирующее излучение (рентген-сканирование). Метод базируется на способности тканей организма в различной мере задерживать рентгеновские лучи. При прохождении сквозь интересующую область лучи максимально поглощаются плотными тканями (например, костями) и легко проникают сквозь мягкотканные элементы. В результате на снимках хорошо визуализируются кости и другие плотные структуры - конкременты, инородные тела.
Отличие компьютерной томографии от стандартной рентгенографии — в количестве получаемых снимков. В ходе КТ вокруг пациента вращается трубка, которая посылает лучи, а специальные датчики их улавливают. В результате процедуры получают пошаговые рентгеновские снимки зоны исследования. Чем чаще вращается трубка, тем меньше шаг сканирования, и, соответственно, выше разрешающая способность.
МР-томография базируется на явлении ядерно-магнитного резонанса, свойственного атомам водорода, содержащимся в молекулах воды. Больше всего воды присутствует в мягких тканях. Ткани, которые содержат мало воды (например, кости), визуализируются плохо. Датчик томографа регистрирует изменения состояния атомов водорода под воздействием радиоизлучения в постоянном магнитном поле.

В результате получают пошаговые снимки в трех плоскостях, на которых видны мягкотканные структуры организма.
Специальные режимы МР-сканирования позволяют улучшать визуализацию различных внутренних структур. Ангиорежим подразумевает сканирование определенной части тела и вычитание зон, которые не дают сигнала (таких, как движущаяся кровь в сосудах). Существуют специальные режимы для визуализации проводящих трактов в мозге - требуются для сложных операций, режим для исследования сердца, позволяющий оценить сократительную способность миокарда и другие режимы, предоставляющие уникальные возможности для диагностики заболеваний различных органов и систем.
Понимая, в чем состоит разница между КТ и МРТ, можно сделать логический вывод о большей информативности процедуры относительно тех или иных видов тканей. Однако диагностические возможности методов можно расширить с помощью контрастных веществ. При КТ применяют йодсодержащий контраст, который распределяется в организме с током крови и делает видимыми сосуды и некоторые мягкие ткани. Это позволяет в ряде случаев применять КТ для исследования внутренних органов, новообразований и сосудов.
МРТ с усилением подразумевает введение в организм препаратов гадолиния. Причины назначения исследования с контрастом при МРТ сходны с таковыми при КТ- необходимость визуализации структур, которые невозможно или трудно исследовать в нативном режиме. Накопление контраста в очагах воспаления и опухолях упрощает диагностику некоторых заболеваний. На качество визуализации костной ткани при МРТ усилитель не влияет.
Показания к проведению КТ и МРТ
КТ и МРТ востребованы в пульмонологии, кардиологии, неврологии и нейрохирургии, травматологии и ортопедии, урологии, гинекологии, гастроэнтерологии, онкологии и других направлениях медицины. Оба метода считаются дорогостоящими, поэтому они редко используются в рутинной диагностике. Чаще их применяют при необходимости прояснить клиническую ситуацию.
Компьютерную томографию в основном применяют для диагностики заболеваний костной ткани и органов с неоднородной структурой (например, легких). Возможность визуализации рыхлых элементов организма с помощью контрастного вещества позволяет использовать метод в диагностике новообразований и патологий сосудов. КТ также назначают при подозрении на нарушения мозгового кровообращения (например, при диагностике геморрагических инсультов).
Магнитно-резонансную томографию применяют для исследования мягких тканей и внутренних органов различной локализации. Поводом для назначения процедуры является подозрение на патологию любого паренхиматозного органа, мышц, нервов, сосудов, мягких элементов суставов (хрящей, капсулы и связок), подкожно-жировой клетчатки, кожи и пр. МРТ рекомендуют провести при сомнительных результатах УЗИ, а также при несоответствии клинической картины установленному диагнозу. Исследование незаменимо при онкопоиске. Метод позволяет визуализировать первичные и вторичные опухоли на ранних этапах развития и с точностью оценивать их влияние на окружающие ткани.
Что сделать пациенту, КТ или МРТ, всегда определяет лечащий врач. Клиницист учитывает анамнез, жалобы, результаты других диагностических исследований и предварительный диагноз. Исследования не являются взаимоисключающими и не заменяют друг друга. В спорных ситуациях врач может назначить оба метода диагностики. Результаты КТ и МРТ качественно дополняют друга, позволяют собрать максимум сведений о патологических изменениях и поставить правильный диагноз.
Что позволяет выявить КТ и МРТ, отличия
Диагностические возможности КТ и МРТ достаточно широкие. Обе процедуры позволяют диагностировать следующие нарушения в организме:
- морфологические изменения органов и тканей;
- отклонения от нормы в топографии анатомических структур;
- аномалии развития органов и их систем;
- воспалительные процессы;
- гнойные изменения;
- очаги фиброза;
- некроз тканей;
- патологии сосудов;
- дегенеративно-дистрофические изменения в костно-суставном аппарате и пр.
Какая разница между КТ и МРТ в отношении диагностических возможностей, можно понять по специфике методов?
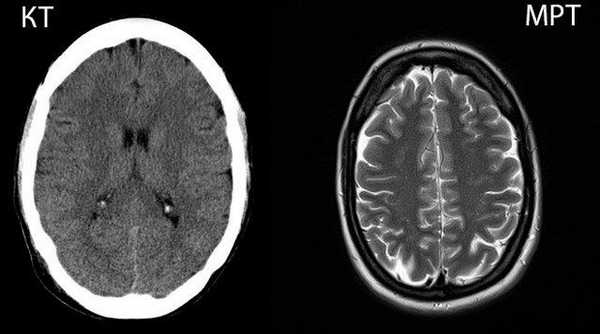
КТ хорошо показывает любые структурные изменения костной ткани (трещины костей, переломы, остеомаляцию и т.п.). Метод информативен относительно васкулярных патологий и кровотечений.
МРТ позволяет досконально изучить структуру мягких тканей. Процедура информативна в выявлении демиелинизирующих заболеваний головного и спинного мозга, ишемических изменений любой локализации, повреждений капсульно-связочного аппарата суставов и т.д.
Противопоказания к обследованиям: КТ и МРТ
КТ и МРТ имеют противопоказания, среди которых выделяют абсолютные (проведение процедуры невозможно или опасно для пациента) и относительные (диагностика может быть проведена при определенных условиях).
Абсолютные противопоказания к КТ:
- установленная беременность;
- состояние пациента, не позволяющее ему находиться в томографе.
При внутривенном контрастировании - аллергические реакции на йодсодержащие препараты и пищевые продукты.
Относительные противопоказания:
- при использовании усилителя: уровень креатинина и мочевины выше нормы;
- бронхиальная астма (тяжелое течение)
- тиреотоксикоз.
- клаустрофобия (боязнь замкнутого пространства).
Абсолютные противопоказания к МРТ:
- присутствие в организме ферромагнитных металлических осколков, имплантов, скоб (например, на сосудах), протезов и пр.;
- наличие в организме вживленных систем (например, имплантат внутреннего уха, инсулиновая помпа);
- тяжелое состояние обследуемого (необходимость ИВЛ и т. п.);
- беременность (первые 12 недель).
- неадекватное поведение пациента;
- острые психические состояния заболевания;
- клаустрофобия (боязнь замкнутого пространства).
При внутривенном контрастировании:
- аллергические реакции на контрастное вещество;
- уровень креатинина и мочевины выше нормы.
Диагностические возможности «СМ-Клиника»
КТ и МРТ выполняется на современном высокотехнологичном оборудовании
В клинике используется европейское оборудование. МРТ выполняется на аппаратах нового поколения Siemens MAGNETOM ESSENZA 1,5 Тесла и Siemens SOMATOM AERA 1,5 Тесла. Центр располагает современными компьютерными томографами, среди которых Siemens SOMATOM Perspective (128 срезов).
Специалисты в области лучевой диагностики с многолетним стажем
Эффективность современных методов диагностики во многом зависит от навыков и опыта специалистов, которые проводят расшифровку снимков. Рентгенологи «СМ-Клиника» регулярно совершенствуют свои навыки и объединяют усилия в сложных клинических ситуациях.
Комфортные условия для пациентов
Отделение лучевой диагностики работает круглосуточно, что позволяет проводить исследования в любое удобное время. Расшифровка результатов проводится сразу по завершении исследования, а заключение выдается в течение 1,5-2 часов. В распоряжении пациентов парковка, wi-fi, буфеты для комфортного нахождения в клинике.
Читайте также:
