Варикоз конъюнктивы: признаки, гистология, лечение, прогноз
Добавил пользователь Alex Обновлено: 28.01.2026
Национальный центр офтальмологии им. акад. Зарифы Алиевой Минздрава Азербайджанской Республики, Джавадхана ул., 32/15, Баку, Азербайджанская Республика, AZ1114
Национальный центр офтальмологии им. акад. Зарифы Алиевой
Невусы конъюнктивы как риск развития меланомы
Журнал: Вестник офтальмологии. 2016;132(3): 21‑25
Невусы конъюнктивы — наиболее распространенные опухоли данной локализации. Чаще бывают односторонними, однако редко может встречаться и билатеральная локализация невусов конъюнктивы. По клиническому течению невусы подразделяют на стационарные и прогрессирующие, голубой невус и первичный приобретенный меланоз. При беременности и в пубертатном периоде может быть изменение окраски, но если это происходит в постпубертатном периоде, то должна настораживать возможная малигнизация невуса. Гистопатологически невусы состоят из скопления меланоцитов, расположенных в строме, близко к базальному слою. Цель — изучить роль своевременного хирургического вмешательства при невусах конъюнктивы и слезного мясца в профилактике дальнейшего развития меланомы. Материал и методы. С 2009 по 2013 г. были обследованы 52 больных, возраст которых составлял от 2 до 65 лет. Из них 48 пациентов с невусом конъюнктивы и слезного мясца, 1 больная с меланомой слезного мясца, 3 человека с меланомой конъюнктивы. Результаты. Больные со стационарным невусом находятся под динамическим наблюдением. Среди прооперированных пациентов мы не наблюдали ни одного рецидива. Наиболее существенной особенностью меланом является высокая метастатическая активность. Причем метастазы могут быть обнаружены как при диагностике первичного очага, так и спустя годы после установления диагноза. Поэтому все больные с меланомой находятся на пожизненном диспансерном учете. Заключение. Своевременное удаление прогрессирующих невусов конъюнктивы и слезного мясца может предотвратить их малигнизацию и развитие меланом, исход которых может быть крайне неблагоприятным для больного.
Невусы конъюнктивы — наиболее распространенные опухоли данной локализации. Чаще бывают односторонними, однако редко может встречаться и билатеральная локализация невусов конъюнктивы. По клиническому течению невусы подразделяют на стационарные и прогрессирующие, голубой невус и первичный приобретенный меланоз [1]. Обычно располагаются около лимба в интрапальпебральной зоне. Цвет невусов может изменяться от светло- до темно-коричневого, реже бывают беспигментные невусы. Некоторые невусы могут содержать мелкие прозрачные кисты. При беременности и в пубертатном периоде может быть изменение окраски, но если это происходит в постпубертантном периоде, то должна настораживать возможная малигнизация невуса.
Сведения о частоте возникновения меланомы разноречивы. По данным З.Л. Стенько (1971), чуть более 40% меланом конъюнктивы развиваются из предшествующих невусов. F. Jacobiec и соавт. (1989) полагают, что малигнизируется около 20% невусов. По данным J. Shields [13], только 1% невусов конъюнктивы может озлокачествляться. Однако в малигнизации опухолей конъюнктивы большую роль играют ультрафиолетовые лучи. Известно, что Азербайджан — южная страна с повышенной инсоляцией. Поэтому данная патология в этой стране требует к себе настороженного отношения.
К сожалению, мы можем привести примеры того, как невусы перерождались в меланому. Признаками малигнизации невуса являются распыление пигмента, изменение его окраски, появление васкуляризации, распространение на конъюнктиву век, слезное мясцо, область лимба [1, 2].
Гистопатологически невусы состоят из скопления меланоцитов, расположенных в строме, близко к базальному слою [3]. Наиболее рациональным является тотальная эксцизия невуса, если обнаруживается тесный контакт с подлежащей сферой, возможно удаление вместе с тонким верхним слоем склеры [4].
Цель исследования — изучить роль своевременного хирургического лечения невусов конъюнктивы и слезного мясца в профилактике дальнейшего развития меланомы.
Материал и методы
С 2009 по 2013 г. нами обследованы 52 пациента с пигментными опухолями конъюнктивы. Возраст больных составлял от 2 до 65 лет. Из них 48 пациентов имели невус конъюнктивы и слезного мясца, 1 больная — меланому слезного мясца, 3 человека — меланому конъюнктивы.
Из 48 больных 16 имели прогрессирующий невус конъюнктивы, 5 — невус слезного мясца, 27 — стационарный невус (рис. 1).
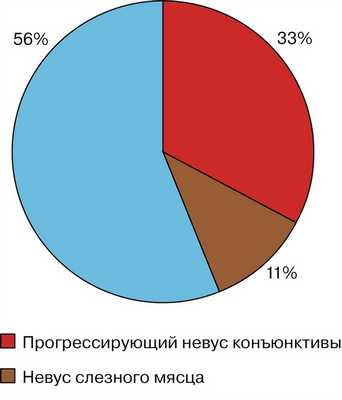
Рис. 1. Соотношение встречаемости невусов конъюнктивы и слезного мясца.
Всем больным проведено общее офтальмологическое обследование, включающее визометрию (знаковый проектор Huvits, CCP-3100, Koрея), тонометрию (пневмотонометр TOMEY FT-1000, Япония), биомикроскопию (щелевая лампа TOMEY TSL-5000, Япония), офтальмоскопию (фундус-линза 78 дптр OCULYAR, США), а также B-скан, оптическую когерентную томографию (ОКТ) переднего отдела глаза. При исследовании прицельно изучали структуру самого образования, обращали внимание на цвет, контуры, характер границ опухоли, характеристику поверхности, наличие пигмента и его распыления, состояние окружающих тканей и лимба при локализации образования в непосредственной близости от него, наличие распространения на роговицу (рис. 2). Образования измеряли с помощью обычной линейки. Традиционно оценивали минимальный и максимальный диаметры основания образования. Ультразвуковую биомикроскопию использовали у пациентов с новообразованиями конъюнктивы с целью определения толщины опухоли, получения полной характеристики ее структуры, информации о состоянии подлежащих тканей. Исследование проводили при помощи ультразвукового аппарата фирмы «TOSHIBA» Nemo XG SSA-580A. Использовали датчик с частотой 8 мГц. ОКТ применяли у больных с опухолями конъюнктивы, распространяющимися на роговицу, с целью определения глубины поражения роговицы (рис. 3). Исследование проводили на приборе Visante OCT («Carl Zeiss», Германия).
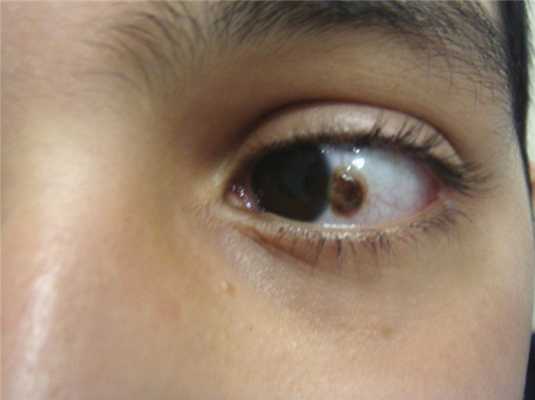
Рис. 2. Прогрессирующий невус конъюнктивы.
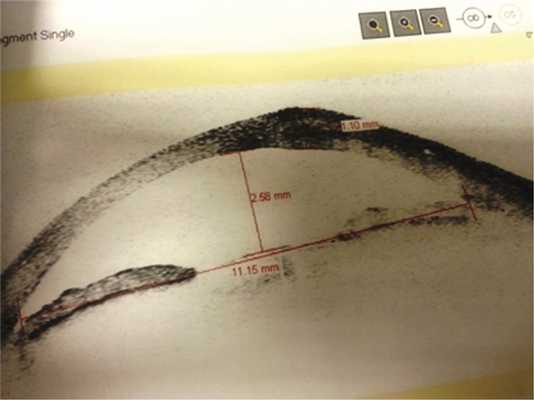
Рис. 3. Оптическая когерентная томограмма переднего отрезка глаза с меланомой конъюнктивы с распространением на роговицу.
Цитологическое исследование проводили всем пациентам при подозрении на злокачественные опухоли конъюнктивы. Материал для цитологического исследования получали путем мазка-отпечатка с разных участков поверхности опухоли на обезжиренное предметное стекло. В качестве красителей использовали гематоксилин и эозин.
Гистологические исследования операционного материала выполнены всем пациентам, которым проводили хирургическое иссечение опухолей придаточного аппарата. Исследовали количество митозов, степень лимфоцитарной инфильтрации, митотическую активность, содержание пигмента, а также определяли, какие структуры поражены опухолью (макроскопически и гистологически), степень терапевтического патоморфоза и отстояние опухолевых клеток от краев резекции.
В случае подозрения на меланому конъюнктивы, дающую дистантные и отдаленные метастазы, больному проводили специальное онкологическое обследование, позволяющее выявить стадию онкологического процесса и выбрать верную тактику ведения лечения.
С этой целью использовали рентгенографию, компьютерную томографию, ядерно-магнитную томографию, ультразвуковые методы исследования. Рентгенографию грудной клетки проводили с целью выявления метастазов в легких.
Ультразвуковое исследование (УЗИ) было использовано для скрининга дистантных метастазов органов брюшной полости. Этот метод не имеет лучевой нагрузки, более доступен, поэтому успешно применялся.
Эксцизия опухоли в пределах здоровой ткани с использованием микрохирургической техники с пластикой конъюнктивы проведена 12 пациентам с прогрессирующим невусом. У 1 пациента 6 лет была инвазия в верхние слои склеры, в связи с чем выполнена поверхностная склерэктомия, 4 человека отказались от оперативного вмешательства, 2 из них находятся под наблюдением. Были прооперированы 4 больных с невусом слезного мясца, 1 больной также отказался от операции. Хирургическое лечение было выполнено 3 пациентам с меланомой конъюнктивы. При ее удалении интраоперационно использовали 0,04% раствор митомицина. В ходе операции проводили отграничительную коагуляцию образования, отступив 3—4 мм от его видимых границ, с последующим его иссечением по наружной границе коагуляционного вала. После этого ложе подлежало дополнительной коагуляции. Пластику дефекта конъюнктивы проводили путем перемещения местных тканей, накладывая необходимое количество швов (викрил 8−0). В качестве адъювантной терапии использовали интерферон α-2β (рис. 4). Один пациент с меланомой слезного мясца был отправлен на лечение за рубеж (рис. 5).
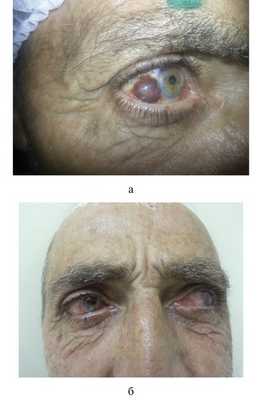
Рис. 4. Фотография пациента с меланомой. а — до операции; б — после операции.
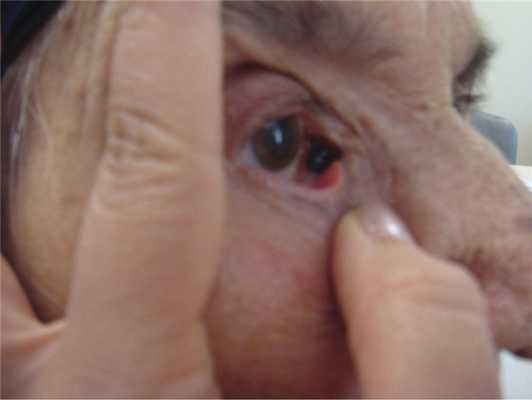
Рис. 5. Фотография пациента с меланомой слезного мясца.
Результаты и обсуждение
Больные со стационарным невусом находились под наблюдением, за время которого у одного больного появились признаки прогрессирования образования, а именно увеличение его размеров, покраснение, утолщение и некоторое усиление интенсивности окраски. Распыления пигмента не наблюдали. Как и другим больным с прогрессирующим невусом, ему была проведена операция удаления опухоли. За 5 лет наблюдения среди прооперированных пациентов мы не наблюдали ни одного рецидива. В первые недели послеоперационного периода наблюдалась гиперемия с формированием нежного конъюнктивального рубца. Изменений рефракции у больных также не отмечалось. Диагноз больных с невусом, с меланомой конъюнктивы во всех случаях был гистологически верифицирован. В гистопрепаратах невусов были обнаружены пролиферирующие меланоциты, которые формировали клеточные гнезда в базальном слое конъюнктивального эпителия (рис. 6). В препаратах удаленных меланом присутствовали веретеноклеточные, полигональные клетки, ограниченные эпителием конъюнктивы (рис. 7). Края резекции опухоли во всех препаратах интактны. В послеоперационном периоде больные на протяжении 5 нед получали интерферон α2-β в виде субконъюнктивальных инъекций 1 раз в неделю, а также в виде ежедневных трехкратных инстилляций. Препарат применяли с целью усиления местного клеточного иммунитета. В результате у 2 больных наблюдали кратковременное повышение температуры и общее недомогание, которое легко устранялось применением пероральных противовоспалительных нестероидных препаратов. Больным с меланомой на протяжении одного года после операции каждые 3 мес обязательно проводили УЗИ внутренних органов, исследование содержания ферментов печени в крови с целью своевременного выявления возможных метастазов, а также рентгенографию легких 1 раз в 6 мес. На протяжении последующих 4 лет больные были переведены на диспансерный учет 1 раз в 6 мес. Нужно отметить, что эти пациенты находятся на диспансерном учете пожизненно. За время наблюдения, который составил 4 года, мы не отмечали у них рецидивов или отдаленных метастазов. Рецидив невуса наступает при неполном его удалении. Гистологические исследования показали, что остающиеся невусные клетки индуцируют пролиферацию дендритических меланоцитов с образованием типичных невусных гнезд [5, 6]. Прогностически важными факторами для меланомы являются локализация опухоли, толщина опухоли, глубина инвазии меланомой подконъюнктивального слоя или слезного мясца, высокая митотическая активность, отсутствие лимфоидной инфильтрации, редкая встречаемость мелких полигональных клеток [7, 8]. Более благоприятное течение заболевания отмечается при локализации меланомы в области лимба [9]. Отсутствие рецидивов у наших больных объясняется радикальным удалением опухоли, что было подтверждено гистологически [10]. Локализация опухоли только на бульбарной конъюнктиве и в области лимба, отсутствие распространения на склеру и своды также улучшили витальный прогноз [11]. Злокачественная меланома чаще возникает у взрослых и пожилых. Меланома может возникнуть de novo или на фоне предшествующего меланоза или невуса. Особо опасными в этом отношении являются прогрессирующий невус и первичный приобретенный невус с грубой атипией мелких веретенообразных или эпителиоидных клеток. Из невуса меланома возникает в 20—30% случаев [12]. Злокачественных вариантов голубого невуса в литературе не описано [1]. Важным моментом в ходе наших наблюдений является то, что все 3 больных с меланомой конъюнктивы и 1 больная с меланомой слезного мясца в анамнезе отмечали в глазу «родинку», которая долгие годы их не беспокоила. Известно, что меланомы слезного мясца отличаются крайне высокой злокачественностью [13]. Поэтому его банальное удаление даже в пределах здоровой ткани может закончиться тяжелыми последствиями для больного. Методом лечения меланом слезного мясца является экзентерация или протонотерапия [14]. Учитывая высокую остроту зрения, отсутствие распространения в орбиту, больной была предложена протонотерапия, для проведения которой она была направлена в НИИ глазных болезней им. Гельмгольца в Москве. Наиболее существенной особенностью меланом является высокая метастатическая активность [8, 14]. Причем они могут быть обнаружены как при диагностике первичного очага, так и спустя годы после установления диагноза. Поэтому все больные с меланомой находятся на пожизненном диспансерном учете.
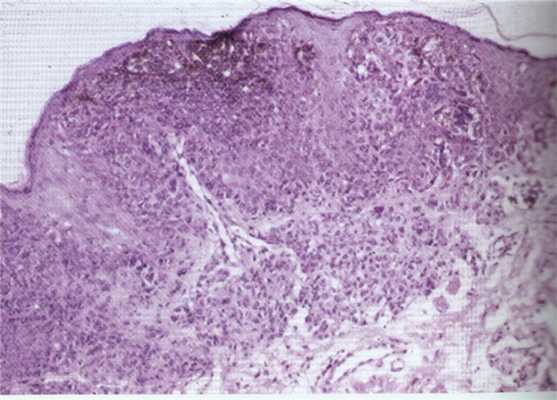
Рис. 6. Гистопрепарат невуса конъюнктивы.
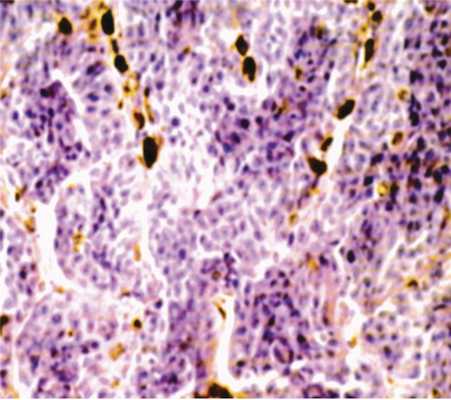
Рис. 7. Гистопрепарат меланомы конъюнктивы.
Выводы
1. Невусы из-за риска развития меланомы могут представлять серьезную онкологическую угрозу.
2. Количество солнечных дней в Азербайджане и большая занятость людей в сельском хозяйстве (продолжительность пребывания на солнце) повышают риск малигнизации невусов. Поэтому они должны быть под наблюдением врача.
3. При изменении окраски, размеров, появлении воспалительных изменений невус должен быть удален. Удаление должно осуществляться в пределах здоровых тканей, если имеет место инвазия в нижележащие ткани, то удалению должны подвергаться также и верхние слои склеры.
4. Своевременное удаление прогрессирующих невусов конъюнктивы и слезного мясца может предотвратить их малигнизацию и развитие меланом, исход которых может быть крайне неблагоприятным для больного.
Опухоли конъюнктивы
Опухоли конъюнктивы - доброкачественные и злокачественные новообразования тонкой прозрачной оболочки глаза, покрывающей переднюю часть склеры и внутреннюю поверхность век. Проявляются косметическим дефектом. Возможны нарушения зрения. Злокачественные опухоли конъюнктивы способны к прорастанию окружающих тканей и метастазированию. Диагноз устанавливается офтальмологом с учетом жалоб и результатов осмотра структур глаза. Лечение - традиционное хирургическое вмешательство, лазерная эксцизия, лазерная коагуляция, электрокоагуляция, криотерапия, местная медикаментозная терапия.
Общие сведения
Опухоли конъюнктивы - группа эпителиальных, пигментных, сосудистых опухолей, исходящих из конъюнктивальной оболочки. Доброкачественные опухоли чаще выявляются в детском возрасте, нередко носят врожденный характер. Злокачественные и предраковые поражения преимущественно диагностируются у людей пожилого и старческого возраста. В большинстве случаев опухоли конъюнктивы происходят из эпителиальных или пигментных клеток, реже - из субэпителиальных слоев. Прогноз, как правило, благоприятный для жизни (за исключением меланомы), однако некоторые новообразования, в том числе и доброкачественные, могут становиться причиной нарушений зрения и изменений структур глаза. Лечение осуществляют специалисты в области онкологии и офтальмологии.
Доброкачественные опухоли конъюнктивы
Папиллома - достаточно распространенная опухоль конъюнктивы эпителиального происхождения. Возникает в первые дни жизни. Представляет собой одиночные или множественные мягкие узелки с большим количеством мелких сосудов, придающих новообразованиям красноватую или розоватую окраску. Опухоли конъюнктивы располагаются на тонкой, часто кровоточащей ножке. Склонны к рецидивированию. Редко подвергаются злокачественному перерождению. Лечение - оперативное вмешательство, криодеструкция, при множественных папилломах - лазерная вапоризация или аппликации митомицина.
Стационарный невус - еще одна часто встречающаяся опухоль конъюнктивы. Происходит из меланинсодержащих клеток. Составляет около 20% от общего количества доброкачественных новообразований этой оболочки глаза. Обычно возникает в детском возрасте. Пигментная опухоль конъюнктивы выглядит как плоское гладкое пятно желтоватого или коричневатого цвета с четкими контурами. У трети невусов пигментация отсутствует. При отсутствии роста и признаков озлокачествления лечение не требуется.
Дермоид (дермоидная киста конъюнктивы, липодермоид) - врожденная кистозная опухоль конъюнктивы, содержащая элементы эктодермы. Как и стационарные невусы, составляет около 20% от общего количества доброкачественных новообразований конъюнктивы. Может быть одно- или двухсторонней. Обычно локализуется снаружи от роговицы. Представляет собой овальный эластичный узел желтоватой окраски. Может прорастать роговицу. Дермоиды большого размера могут ограничивать движения глазного яблока. Лечение - хирургическое иссечение.
Гемангиома - опухоль конъюнктивы сосудистого происхождения. Имеет врожденный характер. Как правило, располагается во внутреннем углу глаза. Выглядит как скопление сильно извитых синюшных сосудов. На ранних стадиях показано удаление лазером, в последующем - электрокоагуляция.
Лимфангиома - редкая опухоль конъюнктивы, происходящая из стенок лимфатических сосудов. Обычно выявляется у взрослых. Представляет собой эластичное подвижное образование обычной или розовато-желтой окраски, не меняющее объем при надавливании. Эта опухоль конъюнктивы склонна к медленному, но неуклонному росту. При отсутствии лечения может достигать больших размеров, препятствовать нормальным движениям глазного яблока и становиться причиной грубых косметических дефектов. После удаления может рецидивировать. Лечение хирургическое.
Переходные опухоли конъюнктивы
Эпителиома Боуэна - облигатное предраковое поражение конъюнктивы эпителиального происхождения. Как правило, возникает в зрелом возрасте. Локализуется рядом с лимбом. На начальных стадиях опухоль конъюнктивы представляет собой плоскую либо слегка выдающуюся светло-серую бляшку. В последующем становится более массивной, больше возвышается над поверхностью, приобретает перламутровый оттенок. Может прорастать роговицу. Лечение - хирургическое вмешательство (возможно в сочетании с пред- и послеоперационной обработкой митомицином), короткодистанционная рентгенотерапия.
Приобретенный меланоз - предраковая пигментная опухоль конъюнктивы. Обычно возникает в возрасте 40-50 лет. Выглядит как плоское темное пятно с четкими контурами. Может поражать значительную часть конъюнктивы и переходить на роговицу. Продолжительность и особенности течения этой опухоли конъюнктивы существенно варьируют. Иногда отмечается спонтанное выздоровление. У 25-75% больных наблюдается озлокачествление. Лечение - электрокоагуляция, лазерная коагуляция, при появлении признаков малигнизации - лучевая терапия.
Прогрессирующий невус - предраковая опухоль конъюнктивы, происходящая из пигментных клеток. Цвет новообразования может различаться от темно-коричневого до светло-желтого или розоватого. Наблюдается увеличение размера, появление пестрой окраски (чередования пигментированных и непигментированных областей), размытость контуров и увеличение количества сосудов. Лечение оперативное.
Злокачественные опухоли конъюнктивы
Рак конъюнктивы - первичная злокачественная опухоль конъюнктивы, обычно возникающая на фоне предраковых заболеваний. Диагностируется редко, поражает преимущественно людей старшего возраста. Мужчины болеют чаще женщин. Фактором риска является постоянная чрезмерная инсоляция. По внешнему виду опухоль конъюнктивы может напоминать болезнь Боуэна или ороговевающую папиллому. Представляет собой сероватую или белесоватую пленку, пронизанную телеангиэктазиями, либо скопление узелков розоватой окраски. В процессе роста опухоль конъюнктивы распространяется на близлежащие ткани, может прорастать орбиту, давать метастазы в шейные и околоушные лимфоузлы.
Рак также может локализоваться на внутренней стороне века. Такие новообразования протекают более злокачественно по сравнению с опухолями конъюнктивы, расположенными в области склеры. На начальных стадиях узел растет внутриконъюнктивально, вызывая утолщение и уплотнение века. В последующем возможно изъязвление. При прогрессировании опухоль конъюнктивы распространяется на слезное мясцо, роговицу и конъюнктиву склеры, но не прорастает тарзальную пластинку.
Диагноз устанавливается на основании осмотра и результатов биопсии. Ограниченные узлы небольшого размера подлежат оперативному удалению. Возможно использование диатермокоагуляции. При больших опухолях конъюнктивы применяют рентгенотерапию или бета-терапию. При поражении орбиты выполняют экзентерацию глазницы. Прогноз достаточно благоприятный. При опухолях, не распространяющихся на орбиту, отсутствие рецидивов в течение 5 лет после окончания лечения отмечается у 50-80% пациентов.
Меланома - злокачественная опухоль конъюнктивы, возникающая на фоне приобретенного меланоза (75%), прогрессирующего невуса (20%) или неизмененных тканей. Представляет собой гладкое или бугристое опухолевидное образование. Может быть пигментированной (желтоватой, коричневой) либо лишенной пигмента. Обычно располагается у внутреннего угла глаза или недалеко от лимба. При осмотре на щелевой лампе обнаруживаются пигментированные «дорожки», расходящиеся за пределы опухоли конъюнктивы.
При прогрессировании может давать начало новым узлам в области конъюнктивы, прорастать склеру и орбиту, а также метастазировать в регионарные лимфоузлы и отдаленные органы. Лечение оперативное. На ранних этапах выполняют удаление опухоли конъюнктивы с окружающими тканями, при прорастании склеры осуществляют энуклеацию глазного яблока, при прорастании орбиты - экзентерацию глазницы. Применяют рентгенотерапию и химиотерапию. Прогноз в большинстве случаев неблагоприятный.
Рубцующий пемфигоид конъюнктивы
Рубцующий пемфигоид конъюнктивы - хроническое заболевание глаз аутоиммунного генеза, характеризующееся длительно протекающими воспалительными процессами с последующим склерозированием. Симптомами являются покраснение и отек слизистой оболочки глаз, появление пузырьков и эрозий на поверхности роговицы и склеры, ограничение подвижности глазных яблок, в тяжелых случаях - слепота и симблефарон. Диагностика основывается на результатах офтальмологического осмотра, биомикроскопии конъюнктивы и гистологического изучения тканей слизистой. Лечение многокомпонентное, включающее местное и системное применение кортикостероидов, противовоспалительных и рассасывающих средств.
Рубцующий пемфигоид конъюнктивы является изолированной формой хронического аутоиммунного заболевания, поражающего преимущественно кожные покровы и слизистые оболочки. Доказательством этого служит частое выявление отдельных поражений слизистых ротовой полости, носовых ходов, кожи наряду с глазными проявлениями. Частота встречаемости колеблется в пределах 1:11 000-1:60 000 населения Земли, женщины страдают от данного заболевания в среднем в два раза чаще мужчин. Рубцующийся пемфигоид считается патологией старшего возраста - почти 85% больных старше 55 лет. В некоторых регионах он является одной из основных причин приобретенной слепоты.
Причины рубцующего пемфигоида конъюнктивы
Как и в случае других форм рубцующего пемфигоида, этиология этого состояния изучена недостаточно, причины, по которым возникает заболевание, неизвестны. Существуют гипотезы о влиянии ряда эндо- и экзогенных факторов на развитие патологии, однако ни одна из них не является общепринятой. В настоящее время известны лишь предрасполагающие состояния и факторы риска, при наличии которых вероятность поражения глаз увеличивается. Их список постоянно пополняется, производится дальнейшее изучение болезни. Конъюнктивальная форма пемфигоида возникает при наличии следующих обстоятельств:
- Генетические факторы. У значительного процента больных обнаруживается особая разновидность гена главного комплекса гистосовместимости (ГКГС или HLA) - DQB1*0301. Поскольку этот белковый антиген участвует в распознавании «своих» клеток и препятствует развитию аутоиммунных реакций, предполагается, что данный тип гена повышает риск развития заболевания.
- Возрастные факторы. Подавляющее большинство больных с рубцующимся поражением конъюнктивы - пожилые лица в возрасте от 55 до 90 лет. Причина в том, что с возрастом увеличивается риск иммунологических нарушений, проявлением которых выступает данное состояние.
- Внешние факторы. Замечена взаимосвязь между развитием пемфигоида конъюнктивы и некоторыми профессиональными патологиями, связанными с воздействием органической пыли или солнечного излучения на глаза. Предполагается, что хроническое раздражение слизистых оболочек глаз повышает вероятность возникновения болезни.
- Сопутствующие заболевания. В анамнезе многих больных определяются частые поллинозы, конъюнктивиты, иридоциклиты, другие аллергические и офтальмологические заболевания. Они способствуют раздражению тканей глаз, облегчая развитие пемфигоида.
Патогенез
Достоверно доказано, что основную роль в развитии пемфигоида конъюнктивы играют аутоиммунные патологические процессы. Определенное влияние может оказывать попадание на слизистые экзогенных антигенов, способных селективно прикрепляться к элементам прозрачной зоны - одного из слоев конъюнктивальной оболочки. При их достаточном накоплении возникает иммунологическая реакция, характеризующаяся повреждением межклеточных элементов. В более распространенном варианте объектом атаки иммунной системы становятся собственные антигены организма (аутоантигены) - белковые комплексы в составе десмосом (структур, обеспечивающих соединение клеток между собой).
Сенсибилизация организма в случае рубцующего пемфигоида ведет к образованию ряда антител классов G и M, которые проникают в межклеточное пространство конъюнктивы, связывают белки десмосом и межклеточного матрикса. Иммунные комплексы способны активировать систему комплемента и Т-лимфоциты, из-за чего возникает ряд цитотоксических реакций, разрушающих межклеточное соединение с образованием сначала микроскопических, а затем и заметных пузырьков. Продолжительное воспаление провоцирует фибробласты - клетки-предшественники соединительной рубцовой ткани. На месте иммунологической реакции возникают участки склероза, которые клинически определяются как рубцы, снижающие прозрачность конъюнктивальной оболочки и приводящие к ее деформации.
Симптомы рубцующего пемфигоида конъюнктивы
Заболевание практически всегда имеет двухсторонний характер, но поражение глаз возникает не одновременно - срок между появлением признаков патологии на одном, а потом на другом органе зрения может составлять месяцы и даже годы. Примерно у трети больных за несколько месяцев до развития глазных нарушений отмечаются эрозивные поражения губ, слизистой полости рта, часто ошибочно определяемые как герпетические высыпания или стоматит. Первоначальные проявления пемфигоида конъюнктивы сходны с обычным конъюнктивитом - наблюдается покраснение, наличие слизистого, а в последующем слизисто-гнойного отделяемого, зуд и жжение. Течение заболевания принимает хронический характер, лечение традиционными противовоспалительными препаратами не оказывает клинически значимого эффекта.
Неспецифические воспалительные проявления сменяются появлением буллезных и эрозивных образований, которые достаточно быстро исчезают и поэтому не всегда регистрируются врачом-офтальмологом. Возникают разрастания соединительной ткани, вызывающей склерозирование конъюнктивы, образование спаек между веками и глазным яблоком. Подвижность глаз ограничивается, движения становятся болезненными, при одностороннем поражении это может провоцировать косоглазие. Прогрессирование пемфигоида приводит к полному сращиванию конъюнктивального мешка (симблефарон), резкому сужению глазной щели и практически полной неподвижности глаз. Деформация краев век становится причиной трихиазиса - неправильного направления роста ресниц, которые, разрастаясь в сторону глазного яблока, дополнительно раздражают его оболочки.
Рубцовые изменения ведут к нарушению образования слезной жидкости и ее нормальной циркуляции по поверхности конъюнктивы. Нередко возникает облитерация носослезного канала, наблюдается слезотечение, которое затем сменяется синдромом сухого глаза. Этот процесс провоцирует помутнение слизистой оболочки и роговицы глаза, значительно ухудшает зрение больного. Со временем ксерофтальмия может стать причиной сильной дистрофии роговой оболочки и ее прободения, что почти всегда приводит к слепоте. Другим вариантом поражения роговицы при рубцующем пемфигоиде выступает образование бельма или лейкомы.
Осложнения
Наиболее серьезным осложнением пемфигоида конъюнктивы является слепота, возникающая из-за дистрофических процессов в роговице, сращения глазного яблока с веками и общих трофических нарушений органов зрения. Некоторые исследователи рассматривают симблефарон, заворот век и ксерофтальмию как осложнения данного состояния, однако, по мнению большинства специалистов, развитие аутоиммунного процесса всегда ведет к таким последствиям при отсутствии лечения. Другим осложнением могут выступать вторичные инфекции глаз, занесенные при расчесывании. Как отделенное последствие поражения конъюнктивы иногда рассматривают развитие пемфигоида на коже, слизистых оболочках рта, носа, половых органов.
Диагностика рубцующего пемфигоида конъюнктивы
Определение заболевания при качественной диагностике не составляет труда из-за специфичности проявлений. Обычно применяют общий и офтальмологический осмотр, биомикроскопию конъюнктивы, взятие мазка-отпечатка для последующего гистологического и гистохимического изучения. В ряде случаев сбор анамнеза позволяет уточнить диагноз посредством выявления предвестников рубцующего пемфигоида или особенностей течения поражения глаз. Диагностический алгоритм включает следующие компоненты:
- Осмотр и сбор анамнеза. Общий осмотр обычно без особенностей, лишь у 30% больных определяются язвенно-эрозивные поражения полости рта, слизистых оболочек половых органов, кожи. У некоторых пациентов такие состояния, уже исчезнувшие на момент осмотра, могут быть выявлены в ходе составления анамнеза. Специалист уточняет длительность воспалительного поражения глаз, сопоставляет ее с имеющейся клинической картиной.
- Офтальмологический осмотр. Врач-офтальмолог выявляет одно- или двустороннее поражение (зависит от длительности течения патологии) глаз в виде воспаленной конъюнктивы с серозно-гнойным отделяемым. В запущенных случаях обнаруживаются признаки рубцевания, наличие спаек между глазным яблоком и слизистой век. При тяжелом течении выявляется ксерофтальмия, помутнение роговицы, симблефарон и снижение остроты зрения вплоть до слепоты.
- Биомикроскопия конъюнктивы. При внимательном изучении слизистой глаз обнаруживают ее раздражение, наличие в конъюнктивальной полости слизистого секрета, иногда - сращения. В роговице в зависимости от стадии процесса патологические изменения отсутствуют либо выявляются признаки дистрофии - наличие помутнений, неоваскуляризации и других нарушений.
- Гистологическое исследование. Изучение мазка-отпечатка с пораженного глаза указывает на наличие пузырей под эпителиальным покровом, в их полости находится жидкость с примесью эозинофилов, акантолиз отсутствует. В подслизистом слое развивается лимфоцитарная инфильтрация различной степени выраженности. При гистохимическом исследовании в биоптате определяются иммунные комплексы на основе IgG и IgM.
Дифференциальную диагностику пемфигоида конъюнктивы проводят с традиционным конъюнктивитом, глазными проявлениями буллезного пемфигоида, пузырчатки, синдрома Стивенса-Джонсона. Для этого используют данные анамнеза (обычный конъюнктивит длится не более нескольких недель) и общего осмотра - наличия или отсутствия кожных проявлений, по характеристикам которых определяют основное заболевание.
Лечение рубцующего пемфигоида конъюнктивы
Специфическая терапия пемфигоида и, в частности, его глазных проявлений, пока не разработана, поэтому лечение направлено на уменьшение симптомов и предотвращение тяжелых осложнений. Его принципами является снижение активности воспалительных процессов в конъюнктиве, уменьшение выраженности рубцевания и склерозирующих явлений, устранение уже имеющихся нарушений. С этой целью используют несколько групп препаратов, которые могут назначаться как местно, так системно. Лечение сначала производится в условиях стационара. После стабилизации состояния и уменьшения выраженности симптомов переходят на амбулаторную терапию. В ходе лечебных мероприятий используют следующие группы препаратов:
- Противовоспалительные средства. Глюкокортикостероиды (преднизолон) обладают выраженным противовоспалительным действием, их назначают местно (в виде капель, мазей), в случаях тяжелого течения - системно. Отличительной особенностью применения кортикостероидов при пемфигоиде являются повышенные дозы и длительные курсы лечения. Вспомогательную роль могут играть нестероидные противовоспалительные средства.
- Цитостатические препараты. Цитостатики используют в сложных случаях для быстрого и надежного уменьшения иммунных реакций и процессов склерозирования. Во многих случаях только их назначение позволяет избежать таких тяжелых осложнений, как симблефарон или слепота.
- Рассасывающие средства. При наличии имеющихся спаек возможно их устранение с использованием рассасывающих препаратов на основе некоторых ферментов (например, гиалуронидазы). Медикаменты расщепляют макромолекулы, входящие в состав рубцовой ткани, облегчая ее разрушение.
Терапия рубцующего пемфигоида обязательно должна быть комплексной, помимо вышеперечисленных средств она может включать в себя слезозамещающие растворы (для профилактики и лечения ксерофтальмии), противогрибковые и антибактериальные препараты (против вторичной инфекции). Внутрь показано употребление витаминов А, Е, группы В, возможно использование биогенных стимуляторов (сок алое по Филатову). Иногда для устранения спаек, коррекции зрения и век требуется хирургическое вмешательство.
Прогноз и профилактика
Прогноз рубцующего пемфигоида конъюнктивы всегда серьезный, поскольку при неправильном подходе к лечению или его отсутствии возможно развитие тяжелых осложнений - например, слепоты. Комплексная терапия, включающая противовоспалительные средства, цитостатики и вспомогательные препараты, позволяет значительно ослабить симптомы заболевания и практически полностью остановить его прогрессирование. Немаловажное влияние на прогноз оказывает срок обращения больного к специалисту - ранняя диагностика дает возможность начать лечение до развития рубцовых изменений, которые влекут за собой ухудшение зрения. Методов эффективной профилактики глазных форм пемфигоида на сегодняшний день не существует.
Ретикулярный варикоз - венозная сетка
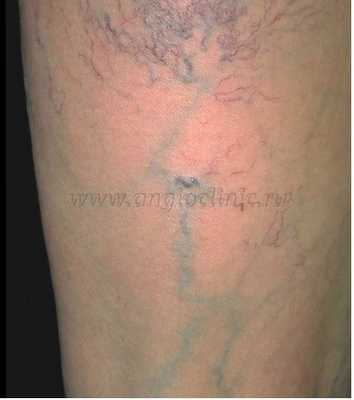
Ретикулярным (сетевидным) варикозом называется видимое на глаз увеличение мелких внутрикожных и подкожных вен. Проблеме ретикулярного варикоза в современной флебологии уделяется немалое внимание. Это «косметический» тип венозной патологии, который чаще наблюдается у женщин и проявляется варикозным расширением мелких внутрикожных сосудов и появлением телеангиэктазов на боковой поверхности ноги и реже по внутренней её части. Ретикулярный варикоз ничего, кроме косметического дефекта, не вызывает. Неопасно, но не радует глаз. Группу риска составляют молодые женщины. После первой беременности и родов у них в внутрикожных сосудах часто развивается патологический процесс вследствие гормональных изменений.
Причины
Причины ретикулярного варикоза могут быть врождёнными. Иногда он проявляется после длительного приёма гормональных препаратов. Видимые поражённые сосуды могут появляться после избыточной физической нагрузки, особенно при ходьбе на высоком каблуке. Ретикулярный варикоз нижних конечностей может быть также признаком хронической венозной недостаточности и сопровождаться тяжестью в ногах, отёками, ночными судорогами.
Ретикулярный варикоз - это видимые глазу подкожные вены. Они больше, чем капилляры на сосудистой сетки, но меньше варикозных узлов. Вены примерно 1-3 мм в диаметре, типично плоские (не выступают над кожей) и менее скрученные или выпуклые, чем варикозные, часто играют роль «питающих вен» для сосудистых звёздочек. Они обычно имеют синий или пурпурный цвет и чаще всего располагаются на ногах, хотя иногда встречаются и в других частях тела, даже на лице. Чаще всего ретикулярные вены представляют собой косметическую проблему, а не проблему со здоровьем. Это связано с тем, что видимые вены малы или имеют средний размер, не создают медицинских симптомов или каких-либо осложнений у большинства пациентов. Однако, если их наличие сопровождается болью или дискомфортом следует обратиться к специалистам.
Из-за чего возникает ретикулярный варикоз?
Расширение вен происходит из-за повышенного давления в кожных сосудах. Основные причины образования венозной сетки такие же, как у сосудистых звёздочек и варикозной болезни: слабые или повреждённые небольшие венозные клапаны. Одноходовые клапаны в венах предотвращают обратный ток крови. Однако, когда эффективность этих клапанов и эластичность стенок сосудов нарушены, это приводит к обратному току крови и переполнению ретикулярного сплетения. Кровь возвращается во внутрикожные вены (рефлюкс) и заставляет сосуды на поверхности кожи расширяться, становясь видимыми.
Сосудистые сеточки проявляются на ногах, потому что вены в нижних конечностях должны преодолевать гравитацию и выдерживать наибольшее давление, чтобы переместить кровь обратно в сердце. Распространённой причиной сетчатого варикоза является наследственный фактор. Если у вас есть ближайшие члены семьи, у которых наблюдается сосудистая сетка или варикоз, то есть вероятность, что у вас тоже может развиться подобная проблема.
Варикозная болезнь является наследственной. Ретикулярный варикоз нижних конечностей может развиваться на фоне более серьёзных венозных поражений - варикозной или посттромботической болезни. Женские гормоны, такие как эстроген и прогестерон, могут вызывать образование сеточек. Наиболее часто гормоны используются как оральные контрацептивы (противозачаточные таблетки), заместительная гормональная терапия и лекарства от бесплодия. Уровень прогестерона становится очень высоким во время беременности. Прогестерон расслабляет мышцы в стенках сосудов, что позволяет им растягиваться. По этой причине многие женщины отмечают большое количество новых видимых сосудиков во время беременности.
Варианты внутрикожного варикоза
Чаще всего ретикулярные вены видны как маленькие синие сосудики под кожей. Они имеют небольшие одноходовые клапаны, и когда эти клапаны перестают работать, то вены начинают расширяться. Проблемные сосуды имеют плохой кровоток, скручиваются и деформируются из-за повышенного венозного давления, приводящего к образованию красных или пурпурных паутинных сосудов (сосудистых звёздочек). Когда расширенные вены имеют диаметр более 3 мм и начинают выпирать над поверхностью кожи, они называются варикозными. Существует три типа варикозного расширения внутрикожных вен: линейный (образуются линии на поверхности кожи), звездчатый (от более тёмного центра отходят лучи, похоже на паутину или сетку) и древовидный (сосуды имеют ветвящийся вид).
Симптомы
Обычно симптомы отсутствуют. Ретикулярные вены могут стать симптоматическими либо могут кровоточить спонтанно по мере расширения. Помимо своего специфического внешнего вида, ретикулярные сосуды могут иметь физические симптомы, такие как:
- Дискомфорт в ногах
- Зуд в поражённой области
- Ощущение жжения вокруг расширенных сосудов
- Боль по ходу варикозных узелков
- Ощущение пульсации
- Усталость в ногах
Профилактика и прогноз
Профилактические меры включают поддержание здорового веса, ограничение воздействия солнца на кожу, избегание длительных периодов стояния или сидения и подъём ног во время отдыха. Опасных последствий для здоровья ретикулярный варикоз не имеет.
Варикоз вен
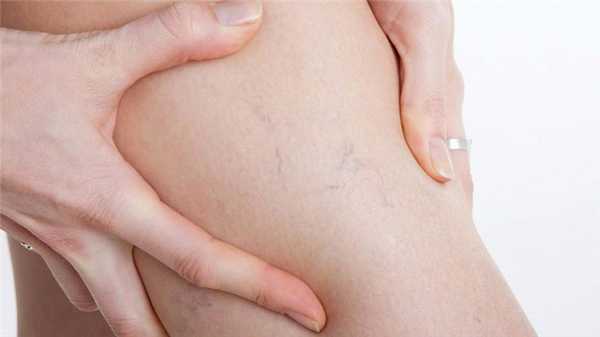
Варикоз — необратимое расширение и удлинение вен нижних конечностей. Стенка кровеносного сосуда истончается, образуются «узлы». Болезнь известна на протяжении нескольких тысячелетий, однако до сих пор нет лекарственных препаратов или нехирургических методов, которые могли бы восстановить функциональность вен. Сегодня проблема крайне распространена, согласно статистике, чаще ею страдают женщины. Средний возраст, в котором обнаруживают патологическое состояние сосудов, — 25-40 лет. Заболевание связано преимущественно с сидячей работой, малоактивным образом жизни.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы варикоза
Одним из первых признаков проблемы является отечность ног к концу рабочего дня. При продолжительном стоянии или сидении может появиться ощущение распирания, тяжести в икрах. На начальной стадии симптомы вовсе проходят или существенно уменьшаются после сна или при ходьбе. Позже пациент начинает чувствовать:
- боли в икроножных мышцах;
- судороги ночью;
- жар в ногах.
Визуально отмечаются мелкие телеангиэктазии синего и красного цвета. Становятся заметны темно-синие внутрикожные вены. И затем расширяются подкожные сосуды, приобретающие вид гроздей перезревшего винограда. Если заболевание не лечится, пациент игнорирует обращение к специалисту, есть риск развития экземы.
Существует международная систематизация варикоза CEAP, предполагающая 6 этапов. Каждый из них имеет специфические симптомы варикоза:
- Стадия 0. Бессимптомное течение или же появление отечности, боли, при этом диагностика расширение не подтверждает.
- Стадия 1. Сосудистая сетка, тяжесть в ногах, ночные судороги.
- Стадия 2.Увеличенные вены, «узелки» голубого цвета, увеличивающиеся после сидения, стояния.
- Стадия 3. Регулярная отечность, способная сходить после сна.
- Стадия 4. Трофические процессы в тканях ног, кожные воспаления, изменение оттенка.
- Стадия 5. Заживающие трофические язвы.
- Стадия 6. Активно действующие, тяжело поддающиеся лечению язвы.
Причины болезни
По мнению специалистов, основные причины варикоза кроются в генетической предрасположенности, врожденной слабости сосудов. Однако далеко не всегда слабые стенки вен растягиваются, приобретая патологический вид. Начало и скорость прогрессирования болезни плотно связаны с провоцирующими факторами. Патологические изменения вызывают:
- лишний вес;
- чрезмерные физические нагрузки, включая подъем тяжестей;
- вредные привычки, в особенности курение и употребление алкоголя;
- статические нагрузки на ноги;
- малоподвижный образ жизни.
У женщин варикоз вен нередко развивается на фоне гормонального сбоя. Вызвать проблемы с венами способна некорректно подобранная контрацепция. Нередко сосуды нижних конечностей, малого таза расширяются в период беременности. Довольно высокий риск нарушения работы венозных клапанов при хронических запорах.
Часто симптомы этого необратимого процесса наблюдаются у людей, которым каждый день приходится проводить на ногах. Подвержены расширению вен продавцы, парикмахеры, врачи. К тому же нарушения нормального функционирования кровеносных сосудов возможны у пожилых пациентов в силу общего ухудшения состояния здоровья.
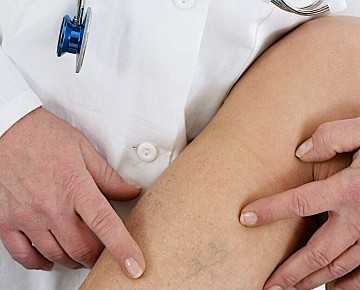
Какой врач устранит причины варикоза?
В предотвращении дальнейшей потери эластичности вен, образования тромбов важную роль играет ранняя диагностика. При первых симптомах следует обратиться к такому врачу как:
Врачу важно получить объективную картину состояния пациента. Для этого он:

- опрашивает пациента на предмет жалоб;
- проводит осмотр;
- анализирует образ жизни, особенности работы;
- изучает острые и хронические болезни в анамнезе.
Врач обязательно назначает инструментальную диагностику. Золотым стандартом считается УЗДС. Оно объединяет преимущества стандартного УЗИ и допплеровского исследования. С помощью ультразвукового дуплексного сканирования изучают:
- скорость кровотока;
- диаметр вены;
- работу клапанов;
- состояние стенок сосудов.
Если проходить такое обследование в профилактических целях, то врач заметит варикоз, симптомы которого еще не начали активно беспокоить пациента.
Когда клиническая картина явно выражена и диагноз подтверждается при визуальном осмотре, то проведение Допплера нецелесообразно. Необходимо сразу отправляться на УЗДС. Диагностическая процедура неинвазивная и безболезненная, предварительной подготовки не требует.
Принципы лечения болезни
Консервативная терапия не позволяет устранить уже присутствующее расширение кровеносных сосудов. Если вена потеряла здоровую форму, то гели и мази ей не вернут прежнюю эластичность и размеры. Однако флеботропные препараты необходимы, чтобы предупредить дальнейшее прогрессирование заболевания. Положительный эффект достигается с помощью:
- охлаждающих мазей;
- контрастного душа;
- прохладных ванночек для ног.
Избавиться от расширения вен можно только хирургическим путем. Предусмотрены процедуры:
- склеивания;
- запаивания;
- удаления.
При обнаружении симптомов варикоза и его клинических проявлений нередко назначают склеротерапию. Метод предусматривает введение в пораженные сосуды специальных препаратов, которые склеивают стенки и закрывают просвет вены.
Хирургическое лечение не отменяет приема медикаментозных препаратов. Среди них:
- кроворазжижающие;
- обезболивающие;
- противовоспалительные;
- витаминные комплексы.
Показано специальное питание, включающее продукты с низким содержанием холестерина. Важно высокое содержание белка, а также витаминов и минералов, благотворно воздействующих на укрепление стенок сосудов. Рацион обогащается:
- морепродуктами;
- овощами;
- кисломолочными продуктами;
- фруктами.
Ограничивают употребление маринадов, кофе, бульонов и алкоголя. Важно снизить количество потребляемых копченостей.
Чем опасен?
Осложнения при расширении вен наблюдаются довольно часто. Основные последствия болезни:
- флебит;
- тромбофлебит;
- тромбоз;
- тромбоэмболия легочной артерии.
Флебит — воспалительный процесс, локализующийся в стенках вен. Является одним из наиболее распространенных осложнений. Обычно затрагивает одну из вен, расположенную под поверхностью кожи. О воспалении свидетельствуют:
- тупая ноющая боль;
- уплотнение вдоль пораженного сосуда, болезненное при пальпации;
- покраснение кожи, местное повышение температуры.
Есть риск прорыва пораженного участка кровеносного суда, кровотечения. При флебите красноту могут сменить коричневые пятна.
Тромбофлебит ставится, если в воспаленных венах обнаружены тромбы. Это закономерное последствие запущенного флебита. При таком осложненном варикозе вен наблюдаются:
- потеря аппетита;
- общая слабость;
- озноб;
- отечность ног;
- повышение общей температуры.
Тромбы в венах ног редко отрываются. Если же это случается, то попадание сгустка в ствол легочной артерии способно привести к смерти.
Тромбоз — попадание сгустка крови в глубокие вены. Признаки варикоза, осложненного данным заболеванием, крайне сложно распознать самостоятельно и даже с помощью современных диагностических методов. Если тромбоз возник в толще икроножных мышц, то возможны:
- болезненность;
- внезапная отечность лодыжки;
- чувство расширения мышцы.
Есть случаи, когда тромбоз поражает одну ногу, а пациент жалуется на дискомфорт в другой конечности.
Данное осложнение гораздо опаснее тромбофлебита. Лечение тромбоза направлено преимущественно на недопущение продвижения сгустков крови по направлению к сердцу.
Когда осложнен варикоз, симптомы его могут проявляться молочными и синими отеками. Последний вид значительно опаснее. Он является следствием застоя крови, что приводит к гипоксии тканей ног. Без срочных адекватных мер процесс распространяется на всю ногу, кожа становится холодной, натягивается, чернеет. Возникают трофические, часто незаживающие, язвы.
Профилактика
Очень важно замедлить развитие заболевания, не допустить поражения здоровых вен. Для этого пациенту назначают:
- ношение индивидуально подобранных эластичных чулок;
- бинтование страдающих участков;
- применение специальных мазей;
- корректное питание.

Следует следить за весом, поскольку чрезмерная масса тела значительно ухудшает состояние кровеносных сосудов. Бороться с лишними килограммами необходимо под контролем специалиста, нельзя сидеть на строгих диетах.
На второй и третьей стадии варикоза вполне полезны физические упражнения. Подобрать оптимальный вид спорта нужно вместе с флебологом. Доктор расскажет об обязательных ограничениях в силовых нагрузках, чтобы не навредить венам.
Профилактика варикоза предусматривает четкое соблюдение режима работы и отдыха. Категорически не допускается ежедневное продолжительное стояние или сидение. В противном случае вред от такого образа жизни может свести на нет все мероприятия, направленные на замедление процесса расширения вен, потери их эластичности. Следует регулярно использовать профилактический трикотаж, который создает необходимый каркас вокруг кровеносных сосудов. Особенно он полезен в период беременности, включая первые 3 месяца.
Как предотвратить варикоз на ногах?
Поскольку варикозное расширение вен считается генетически обусловленным заболеванием, то уделять внимание состоянию сосудов важно с юного возраста. Положительный эффект достигается:
- регулярными умеренными физическими нагрузками;
- контрастным душем;
- ношением правильно подобранной обуви и одежды.
Чтобы избежать болезни, рекомендуется с ранних лет поддерживать нормальный вес, больше ходить пешком. Не лишними будут посещения бассейна, плавание в открытых водоемах. Если нет навыков плавания, то полезным будет просто стояние в воде. Она оказывает давление в 60-70 мм рт. ст. Это необходимо для предотвращения застойных процессов в венах. Хороший результат дает поднятие ног лежа. Рекомендуется принимать такую легкую позу каждый вечер перед сном.
Препараты-венотоники
Нормализация кровенаполнения вен достигается за счет применения венотоников. Они показаны при венозной недостаточности, которая сопровождается нарушением кровообращения в страдающем участке. Назначают препараты преимущественно на ранних стадиях патологии в качестве поддерживающей терапии. Венотоники необходимы для:
- купирования симптомов варикоза (болезненности, отечности, тяжести);
- профилактики на субклинических стадиях;
- предотвращения осложнений.
Препараты повышают тонус сосудов, улучшают кровообращение в прилегающих тканях. Также они необходимы для предотвращения образования тромбов.
Сегодня распространены венотоники растительного происхождения. У них минимальный перечень противопоказаний. Лекарства хорошо переносятся больными, имеют поливалентное действие с лимфотропным эффектом. Согласно химической природе главных действующих компонентов, выделяют такие группы препаратов:
- на основе флавоноидов;
- содержащие троксерутин;
- на основе пентоксифиллина;
- из лекарственного сырья.
Профилактика варикоза, а также лечение болезни предусматривают прием индивидуально подобранных флебологом венотоников.
Читайте также:
- Техника операции при посттравматической кифотической деформации грудного отдела позвоночника
- Компенсаторная эмфизема при синдроме средней доли. Средостение при синдроме средней доли
- Эффективность дефибрилляции сердца. Как увеличить эффективность дефибрилляции?
- Неполная семья. Вы
- УЗИ, рентгенограмма при точечной хондродисплазии у плода
