Рентгенограмма, КТ, МРТ, УЗИ при переломе латерального мыщелка локтевого сустава
Добавил пользователь Владимир З. Обновлено: 09.01.2026
МРТ локтя прочно вошло в медицинскую практику, как высокоинформативный и безопасный метод диагностики большого спектра различных патологий связок, нервов, кровеносных сосудов, мышц, хрящевой и костной ткани. Он имеет множество преимуществ, одним из которых является отсутствие облучения организма, как при использовании рентгеновского излучения, что делает исследование абсолютно безвредным даже для детей. Его суть заключается в применении мощного магнитного поля и обработке компьютерной программой возвращающихся сигналов, что позволяет получать послойные изображения мягких тканей толщиной не более 3 мм. Но самостоятельно правильно разобраться в том, что показывает МРТ локтевого сустава, без должного образования и навыков невозможно. В этом на помощь пациенту всегда приходит рентгенолог и лечащий врач.
Патологии локтевого сустава
Локтевой сустав имеет достаточно сложное строение. Он образован 4-мя разными суставами, которые сосредоточены в одной капсуле, а за кровоснабжение отвечает несколько артерий, имеющих множество разветвлений. Точно рассмотреть патологические изменения в области локтевого сустава с помощью УЗИ или других методов диагностики бывает сложно или даже невозможно. Поэтому часто используется магнитно-резонансная томография локтевого сустава, позволяющая одномоментно получить предельно четкие данные о состоянии всех его анатомических структур.
Каждая из составляющих локтевого сустава (непосредственно сустав, кровеносные сосуды, мышцы, сухожилия, нервы) может претерпевать патологические изменения разного рода. Чаще всего встречаются воспалительные, инфекционные заболевания, но также возможно обнаружение аномалий развития, дегенеративных процессов, травматических изменений, опухолей и ряда других патологий, большинство из которых можно на самых ранних стадиях диагностировать с помощью МРТ.
Какие заболевания покажет МРТ локтевого сустава?
Перечень заболеваний, что показывает МРТ локтевого сустава без применения любых других диагностических методов, достаточно обширен. С помощью этого вида томографии можно обнаружить:
- врожденные аномалии развития локтевого сустава;
- травмы сустава и их последствия, неправильно сросшиеся переломы;
- дегенеративно-дистрофические изменения в суставе, артроз;
- воспалительные процессы, в частности синовит, артрит, бурсит;
- новообразования доброкачественной или злокачественной природы в мягких тканях и костных структурах, включая абсцессы, кисты;
- повреждение срединного и лучевого локтевых нервов;
- асептический некроз;
- медиальный и латеральный эпикондилит и пр.
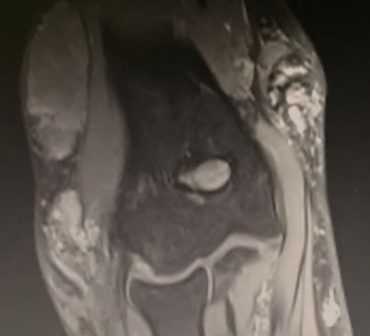
МРТ локтевого сустава в корональной плоскости. В подкожно-жировой клетчатке локтевого сустава отмечаются множественные образования неправильной вытянутой формы, местами сливающиеся между собой — вероятно, венозная мальформация.
Показания к МРТ локтевого сустава
МРТ широко используется в медицинской практике, так как ее результаты точны, а полученные изображения позволяют рассмотреть все структуры локтевого сустава. Но в виду высокой стоимости процедуры ее назначают не каждому пациенту, а только при наличии веских показаний. Она проводится в следующих случаях:
- постоянные боли в локтевом суставе, плохо или вовсе не поддающиеся консервативному лечению;
- тяжелые воспаления, в которые вовлекаются окружающие мягкие ткани;
- подозрения на образование опухолей;
- трудности или дискомфорт при сгибании или разгибании локтя;
- установление причины развития нейропатии локтевого нерва;
- обнаружение неясных изменений на рентгеновских снимках.
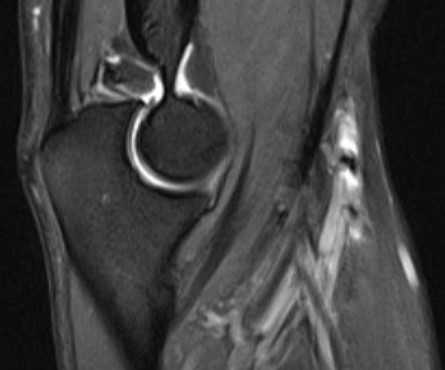
МРТ локтевого сустава в сагиттальной плоскости. Отмечается повышенное скопление свободной синовиальной жидкости в полости локтевого сустава. Синовиальная оболочка умеренно гипертрофирована.
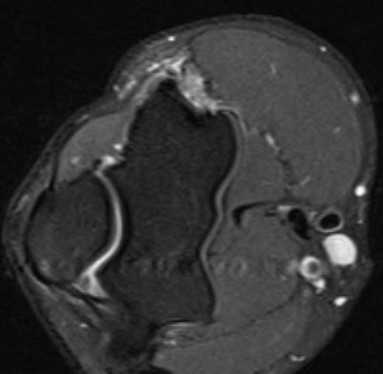
а) МРТ локтевого сустава в аксиальной плоскости
МРТ необходима, когда другие исследования не дали достаточного количества информации или при невозможности выполнения компьютерной томографии при подозрениях на наличие патологий или травм костей. Также к ее помощи прибегают при подготовке и планировании операции на локте, а затем после ее завершения или для контроля эффективности проводимой терапии обнаруженных заболеваний.
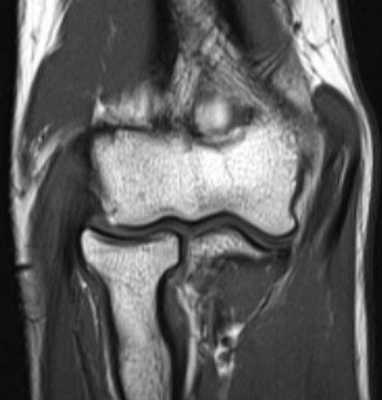
б)МРТ локтевого сустава в корональной плоскости. Общее сухожилие разгибателей в месте прикрепления к латеральному надмыщелку плечевой кости неравномерно утолщено, МР-сигнал от него неоднородно повышен на PD FS-ВИ и Т2-ВИ за счет выраженного отека и разволокнения (признаки латерального эпикондилита), общая целость его не нарушена. Окружающие мягкие ткани с признаками отека.
В особых случаях требуется проведение МРТ с введением контрастного вещества. В такой ситуации получаемое изображение более точное и детальное, на нем ярко визуализируются кровеносные сосуды и новообразования. Это позволяет правильно дифференцировать злокачественные опухоли от доброкачественных, определить их границы, а также получить массу другой ценной диагностической информации.
Но процедуру не проводят, если у пациента имеются в теле металлические имплантаты или инородные тела, а также на ранних сроках беременности. Применение контраста недопустимо на протяжении всей беременности, а также при тяжелых патологиях почек. Наличие клаустрофобии не является поводом отказываться от сканирования. Но в тяжелых случаях обследование можно сделать в аппарате открытого типа, хотя предпочтение всегда отдают закрытым томографам.
Подготовка к МРТ локтевого сустава
Магнитно-резонансная томография не подразумевает прямого вмешательства в организм и не требует специальной подготовки. Только если пациенту назначено проведение исследования с контрастом, ему рекомендуется за 2—4 часа до его начала отказаться от приема пищи.
В целом всю подготовку следует свести к правильному подбору одежды. Желательно выбрать такие предметы, которые будут полностью лишены металлических частей, включая нижнее белье. С собой следует взять паспорт, направление от врача и результаты предыдущего исследования.
Как делают МРТ локтевого сустава?
Непосредственно в клинике перед началом процедуры после заполнения всех необходимых документов пациента провожают в специальное помещение, где ему следует оставить мобильный телефон, украшения или переодеться в одноразовый халат, если все же в одежде присутствуют металлические элементы. При необходимости выполнения МРТ локтевого сустава с контрастом медперсонал устанавливает катетер, через который во время процедуры будет вводиться контрастный препарат.
Пациент ложится на специальную кушетку, где его фиксируют специальными ремнями и устанавливают специальную катушку на уровне локтевого сустава. Поскольку во время процедуры наблюдается сильный шум, способный доставлять дискомфорт обследуемому, ему могут предлагаться беруши или наушники. В руку пациенту дается специальная “груша”, с помощью которой он может связаться со специалистом, который делает МРТ и сообщить, если вдруг почувствует себя плохо. Поле этого стол томографа задвигается в аппарат, медперсонал покидает помещение и начинается исследование.
Проведение процедуры в аппаратах закрытого и открытого типа имеют несущественные отличия, за исключением того, что в первом случае пациент погружается в закрытую трубу, а во втором она больше напоминает полукруг. Но это существенно влияет на информативность исследования. Полученные изображения при проведении МРТ в закрытом аппарате предоставят более полную информацию о состоянии органов, сухожилий и других анатомических структур.
Процедура длится не более получаса. Все это время важно сохранять полную неподвижность. В противном случае нет гарантии, что она покажет незначительные отклонения от нормы. После ее завершения стол томографа выдвигается из тоннеля, медперсонал помогает пациенту освободиться и подняться. МРТ переносится хорошо и никоим образом не сказывается на самочувствии человека. Только иногда при использовании контраста могут наблюдаться маловыраженные побочные эффекты в виде головной боли или тошноты, которые самостоятельно проходят через несколько часов после процедуры.
Поскольку проведение МРТ не подразумевает лучевой нагрузки, т. е. вредоносного для человека облучения, процедуру можно делать столько раз, сколько потребуется даже в течение небольших отрезков времени.
Расшифровка МРТ снимков локтя
Результаты исследования оформляются в виде серии послойных снимков, которые предоставляются пациенту распечатанными или на цифровых носителях. К ним обязательно прилагается заключение специалиста. В нем будет указано, какая патология локтевого сустава обнаружилась на МРТ, какие особенности имеет, где находится и предположительная природа или причина возникновения. Также в заключении приводится описание всех анатомических структур локтевого сустава и возможный диагноз.
Результаты МРТ выдаются пациенту в тот же день. Для расшифровки снимков рентгенологу требуется от 30 минут до часа, в зависимости от сложности ситуации и загруженности. Заключение вместе с носителем информации отдается пациенту на руки или направляется в электронном виде непосредственно его врачу по указанным в направлении координатам.
Правильно оценить результаты МРТ и поставить точный диагноз может только лечащий врач. Для этого он сопоставляет обнаруженные патологические изменения с характером клинической картины, анамнезом больного и только после этого подбирает подходящее на его взгляд лечение. Спустя некоторое время лечащий врач может повторно назначить МРТ локтевого сустава для оценки результативности проводимой терапии, а так как процедура не предполагает облучение, бояться частого выполнения томографии не стоит.
УЗИ локтевого сустава: что показывает, когда назначают, расшифровка

Методика УЗИ основана на применении ультразвуковых волн, которые по-разному отражаются от тканей различной плотности. Это позволяет эффективно исследовать коленный, лучезапястный и другие суставы тела человека. Процедура абсолютно безвредна, высокоинформативна, дает возможность оценить мельчайшие структуры разных тканей суставного комплекса.
Ультразвуковое обследование локтевого сустава
УЗИ сустава - это метод исследования, который позволяет выявить воспаления и повреждения, патологические изменения хряща, наличие жидкости в суставной полости.
Когда назначают проведение УЗИ локтевого сустава?
УЗИ локтевого сустава назначают, если есть:
- длительные болевые ощущения в локте при движении и в покое;
- ограничение подвижности руки в локтевом сочленении;
- отеки;
- припухлость в области сустава;
- покраснение кожных покровов локтя;
- травматическое поражение сочленения;
- подозрение на выпот в суставе;
- поражение суставного хряща.
Какие заболевания можно выявить с помощью УЗИ локтевого сустава?
УЗИ локтевого сустава помогает выявить болезнь на ранней стадии и предупредить ее дальнейшее прогрессирование.
УЗИ локтевого сустава: что показывает
Травмы
- Травмирование боковых связок само по себе происходит редко, но возникает в сочетании с другими травмами.
- Перелом может возникать в мыщелках плечевой кости, отростках локтевой кости, в головке лучевой кости.
Бурсит
Бурсит предусматривает воспаление структур сустава, а также находящихся рядом мышц, сухожилий и волокон нервов. В бурсе при этом образуется патологический выпот. Причинами его появления являются:
- постоянная перегрузка рук;
- травмы костей, суставов или сухожилий в локтях;
- воспаления (артрит, подагра);
- наличие в организме гноеродных микроорганизмов;
- аутоиммунные болезни;
- наличие специфических болезней - гонореи, сифилиса, туберкулёза;
- интоксикация.
Эпикондилит
Заболевание, возникающее в результате физических перегрузок и перерастяжений сухожилий, характеризующееся нарушением нормальной структуры в области надкостницы и сухожилия и проявляющееся болевым синдромом. Спровоцировать развитие эпикондилита могут следующие факторы:
- частые нагрузки, длительные тренировки, монотонные движения;
- травмы;
- наличие у пациента врожденной дисплазии соединительной ткани.
Гематомы
Гематома, или синяк, - повреждение кровеносных сосудов, кровоизлияние в мягкие ткани.
Для гемартрозов характерна равномерная дефигурация суставов, кровоизлияние растягивает капсулу сустава, контуры его разглаживаются, и он приобретает форму эллипса или шара.
При гемартрозах, в отличие от подкожных и межмышечных кровоизлияний, значительно больше нарушается функция.
Если установлен гемартроз локтевого сустава, лечение должно проводиться только под контролем специалиста.
Тендинит
Тендинит представляет собой воспаление сухожилий, которое сопровождается рядом изменений в структуре и дегенеративной перестройкой воспаленных участков.
Причины воспаления сухожилия связаны с его хроническими перегрузками или возрастными изменениями.
Прежде чем приступить к лечению тендинита препаратами, специалисты рекомендуют пациентам снизить нагрузки на мышцы, сухожилия которых воспалились.
Повреждения сухожилий
- Разрыв сухожилия двуглавой мышцы плеча возникает при серьёзных физических нагрузках, например спортивных.
- Разрыв сухожилия трехглавой мышцы плеча вызывает боль в задней поверхности локтя. При поднятии над головой руки в локтевом суставе не происходит разгибания или происходит лишь при значительных усилиях.
Подготовка к процедуре
- Перед проведением процедуры снять все украшения, особенно в исследуемой области, а также одежду.
- Не рекомендуется проведение исследования в течение 5 часов после инъекций, сделанных в суставы, которые предполагается диагностировать.
Как проходит ультразвуковое обследование локтевого сустава?
Ультразвуковое исследование локтевого сустава: методика
Пациент занимает удобное для себя положение на кушетке (сидячее или лежачее), а врач обрабатывает область исследования специальным гелем.
К коже прикладывается датчик, и вся информация через него поступает на компьютер. Она перерабатывается и выводится на монитор в виде черно-белого схематического изображения.
Методика УЗИ локтевого сустава безболезненна, процедура длится примерно двадцать минут.
Расшифровка результатов
Во время процедуры особое внимание уделяется:
- Структуре костных поверхностей - ровные они или нет. Это же относится к контурам хрящевой ткани.
- Состоянию выступов на поверхности мыщелков - как латерального, так и медиального.
- Особенностям нервов и сухожилий.
- Толщине гиалинового хряща и однородности его структуры. В норме его толщина должна быть не более 2 мм.
- Наличию жидкости в проекции локтевой ямки. Если выпот обнаружен, то речь идет о воспалении синовиальной оболочки.
- Наличию жидкости под локтевым отростком. Если она есть, то присутствует воспаление синовиальной сумки. Если заболевание запущено, то жидкость на экране будет неоднородной.
- Воспалению сухожилия. Если одно из сухожилий воспалено, врач-диагност обратит внимание на его утолщение и сниженную эхогенность. При застарелом характере заболевания в сухожилии формируются кальцинаты, а контуры теряют четкость.
Наши медицинские центры
- Взрослое отделение
- Диагностика
- Консультации
- Центр лечения боли
- Центр здоровья сердца
- Центр здоровья женщины
- Центр эндокринологии
- Детское отделение
- Массаж
- Нефрология
- Оториноларингология
- Офтальмология
- Эндокринология
Запись по ОМС на МРТ и КТ
Включить версию для слабовидящих?
Настоящим я даю своё согласие ООО «Диагностический центр «Энерго» (далее - Общество) (ИНН: 7810812758, юридический адрес - 196084, город Санкт-Петербург, ул. Киевская, д. 5 к. 4, помещ. 20-н), далее - «Оператор», и третьим лицам, осуществляющим обработку моих персональных данных по поручению Оператора, на обработку указанных сведений обо мне, в целях содействия в трудоустройстве.
Я соглашаюсь на сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение моих персональных данных, а также на осуществление любых других действий, предусмотренных действующим законодательством Российской Федерации, совершаемых с использованием средств автоматизации или без использования таких средств.
Настоящее согласие дано мною лично и добровольно. Настоящее согласие действует до момента его отзыва при отсутствии у Оператора других законных оснований для обработки персональных данных и может быть отозвано мной в любой момент в письменной форме путем направления уведомления Оператору по адресу, указанному выше.
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.
МРТ и КТ при травме локтевого сустава - что покажет

МРТ локтевого сустава, КТ локтевого сустава являются аппаратными методами диагностики травмы локтевого сустава. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач ортопед назначает необходимые способы обследования. В большинстве случаев, МРТ локтевого сустава выбирается как первичный метод диагностики. При костных повреждениях назначается КТ локтевого сустава или рентген локтя.
МРТ или КТ при травме локтевого сустава - что лучше выбрать?
КТ и МРТ локтевого сустава - это два основных метода экспертной диагностики повреждений в зоне локтя. Магнитно-резонансная томография хорошо визуализирует мягкие ткани, поэтому будет являться приоритетным методом диагностики травм мышц, сухожилий, хрящей. КТ позволяет очень точно оценить состояние костной ткани, поэтому она будет предпочтительным методом диагностики переломов костей в зоне локтя. Дополнительными преимуществами КТ в диагностике локтевой травмы являются:
- продолжительность процедуры всего 2-3 минуты;
- проведение точного сканирования без хирургического вмешательства;
- отсутствие дискомфорта во время КТ;
- никаких требований к предварительной подготовке пациента;
- быстрая доступность результатов сканирования.
По этой причине компьютерная томография является предпочтительной формой исследования в экстренных ситуациях, когда травматологу необходимо принимать быстрые меры.
Дополнительными преимуществами МРТ в диагностике локтевой травмы являются:
- высокая детализация мягких структур;
- отсутствие лучевой нагрузки на организм;
- возможность неоднократного проведения обследования для оценки динамики заживления тканей после травмы;
- быстрая доступность результатов сканирования.
Какое обследование лучше выбрать при травме локтя?
Виды травмы локтя
Предпочтительная форма диагностики
Растяжения связочного аппарата
Магнитно-резонансная томография или Компьютерная томография
Эпикондилит («локоть теннисиста»)
Разница между МРТ и КТ
Компьютерная томография и магнитно-резонансная томография используются для получения изображений органов и тканей в трехмерной проекции. Разница в томографии заключается в том, что при МРТ используются радиоволны, а при КТ - рентгеновские лучи для получения изображения. Хотя оба томографических метода имеют высокую информативность, есть диагностические различия, которые могут сделать каждый из них более подходящим вариантом в зависимости от обстоятельств.
КТ-сканирование более быстрая форма диагностики, чем магнитно-резонансная томография, и обычно используется для экстренного обследования. При использовании как КТ, так и МРТ существуют определенные риски. Они зависят от типа визуализации, а также от способа ее проведения. К рискам КТ относятся: вред для внутриутробного ребенка при беременности и доза радиации. Риски МРТ включают реакции на металлические импланты в теле из-за сильного магнитного поля, громкий шум от аппарата, повышенная, клаустрофобические риски.
Если врачу нужны более детальные изображения мягких тканей, связок или органов высоким состоянием воды, обычно назначается магнитно-резонансная томография. Если необходимо получить хорошие изображение костных структур и полых органов, обычно рекомендуется компьютерная томография.
Перелом мыщелков большеберцовой кости
Перелом мыщелков большеберцовой кости - это нарушение целостности боковых отделов верхней части большеберцовой кости. Относится к числу внутрисуставных переломов. Может сопровождаться смещением или вдавлением отломков. Проявляется резкой болью, гемартрозом, выраженным ограничением движений в коленном суставе и нарушением опоры. Диагноз уточняют при помощи рентгенографии, реже используют КТ. Тактика лечения зависит от вида перелома, может использоваться гипсовая повязка, скелетное вытяжение и различные хирургические методики.
МКБ-10


Общие сведения
Перелом мыщелков большеберцовой кости - внутрисуставное повреждение боковых отделов верхнего эпифиза большеберцовой кости. Обычно сопровождается смещением или вдавлением участка суставной поверхности, поэтому характеризуется склонностью к развитию посттравматического артроза. Составляет примерно 13% от общего количества повреждений трубчатых костей, выявляется у людей любого возраста и пола, нередко встречается в составе политравмы. Переломы мыщелков могут сочетаться с повреждением связок коленного сустава, повреждениями менисков, переломами малоберцовой кости и межмыщелкового возвышения.

Причины
Перелом мыщелков большеберцовой кости возникает вследствие прямого удара в область коленного сустава, падения на колено либо на выпрямленные ноги (в последнем случае, как правило, образуются переломы с вдавлением отломков). Выделяют следующие основные причины:
- Дорожно-транспортные происшествия. Занимают значительную долю в структуре заболеваемости. У пешеходов повреждение появляется при ударе по верхним отделам большеберцовой кости бампером автомобиля (половина случаев от суммарного количества травм) или при падении на колено на асфальт. У пассажиров и водителей поражение провоцируется ударом о переднюю панель автомобиля. При ДТП данный перелом нередко обнаруживается в составе сочетанной и комбинированной травмы.
- Падения с высоты. Составляют 15-20% от общего числа случаев данной нозологии. Переломы могут формироваться как при ударе коленом о землю, так и при непрямом механизме травмы. Во втором случае причиной повреждения становится боковое искривление голени кнаружи или кнутри, сопровождающееся значительной нагрузкой на ограниченную часть суставной поверхности.
Иногда данный вид переломов большеберцовой кости выявляется у спортсменов (лыжников, футболистов и пр.), развивается вследствие высокоэнергетического воздействия, например, падения на большой скорости, столкновения с соперником или препятствием. У пожилых людей, страдающих остеопорозом, повреждения могут развиваться при незначительном травматическом воздействии - подворачивании ноги или падении на улице, в ряде случаев остаются недиагностированными из-за стертой клинической картины.
Патогенез
При переломах мыщелков наблюдается повреждение суставного хряща, поверхностного кортикального слоя, подлежащей губчатой кости эпифизарной и метафизарной зон. В результате губчатая кость, имеющая трабекулярную структуру, «сминается», образуется импрессионный (компрессионный) перелом, который характеризуется уменьшением высоты пораженного участка. Суставная поверхность большеберцовой кости становится неконгруэнтной, на ней образуется «ступенька».
Плотная кортикальная кость растрескивается в продольном направлении, что может вызывать распространение линии перелома за пределы мыщелков вплоть до диафиза. Реже возникают не компрессионные, а отрывные переломы, при которых костный фрагмент вместе с прикрепляющимися к нему мягкотканными структурами, например, внутренней боковой связкой, отделяется и смещается в сторону от остальной кости.
К верхней части большеберцовой кости прилежит или крепится большое количество различных мягкотканных образований, что объясняет высокую вероятность одновременного повреждения менисков и связок при всех видах переломов мыщелков. Все перечисленные особенности обуславливают высокую вероятность формирования вторичных артрозов в отдаленном периоде. Риск развития дегенеративно-дистрофических изменений напрямую зависит от своевременности и адекватности репозиции отломков.
Классификация
Возможные переломы со смещением и без смещения. Чаще всего диагностируются переломы наружного мыщелка большеберцовой кости, второе место по распространенности занимают переломы обоих мыщелков и третье - поражения внутреннего мыщелка. Открытые переломы составляют около 8% от общего числа травм. Согласно классификации AO (универсальной международной классификации переломов длинных трубчатых костей) различают три типа поражений мыщелков:
- Внутрисуставные (тип А). Включает отрывные переломы, простые и сложные (многооскольчатые) переломы метафизов большеберцовой кости.
- Неполные внутрисуставные (тип В). Состоит из изолированных переломов мыщелков без импрессии, с импрессией, с импрессией и образованием осколков.
- Полные внутрисуставные (тип С). Включает повреждения обоих мыщелков без сдавления, с наличием сдавления, со сдавлением и образованием фрагментов.
Симптомы перелома мыщелков
В момент травмы появляется резкая боль в колене. Колено увеличено в объеме, при переломе внутреннего мыщелка большеберцовой кости может выявляться варусная деформация, при переломе наружного - вальгусная. Опора существенно ограничена, активные движения отсутствуют, пассивные резко ограничены из-за боли. Самостоятельный подъем выпрямленной конечности невозможен. Наблюдается патологическая подвижность при боковых движениях в суставе.
При осмотре выявляется увеличение поперечника большеберцовой кости на уровне мыщелков по сравнению со здоровой стороной. Аккуратно надавливая на мыщелки одним пальцем, обычно можно четко определить зону максимальной болезненности. Имеется выраженный гемартроз, который иногда становится причиной нарушений местного кровообращения. Объем сустава увеличен, переднебоковые зоны над и под надколенником выбухают из-за скопления жидкости.
Осложнения
Иногда переломы мыщелков сопровождаются сдавлением нервов и сосудов. Перелом наружного мыщелка может сочетаться с отрывом шейки либо головки малоберцовой кости, в таких случаях возможна травма малоберцового нерва, проявляющаяся двигательными и чувствительными расстройствами в зоне иннервации. После завершения лечения нередко наблюдаются контрактуры различной степени выраженности, обусловленные продолжительной иммобилизацией, недостаточно точным сопоставлением фрагментов, рубцеванием мягких тканей.
Основным осложнением отдаленного периода считается артроз коленного сустава. В случае сложных переломов, некорректного лечения, неточного сопоставления отломков большеберцовой кости отмечается склонность к быстрому прогрессированию дегенеративных изменений, ранняя инвалидизация больных, требующая установки эндопротеза. Даже при адекватном лечении, хороших функциональных результатах остеоартроз может развиваться через 20-30 лет после травмы.
Диагностика
Диагноз перелома мыщелков большеберцовой кости устанавливается врачом-травматологом на основании данных анамнеза, результатов внешнего осмотра и дополнительных исследований. Используются следующие процедуры:
- Объективное обследование. В пользу переломов эпифиза и метафизов большеберцовой кости свидетельствуют резкие боли, усиливающиеся при надавливании на больной мыщелок, типичное нарушение конфигурации пораженной зоны, быстро возникающий значительный гемартроз. Крепитация отломков нехарактерна.
- Рентгенография коленного сустава. Является основным методом инструментальной диагностики. Рентгеновские снимки выполняют в двух проекциях. В абсолютном большинстве случаев это позволят достоверно установить не только факт наличия перелома мыщелков, но и характер смещения отломков.
- Другие визуализационные методики. При неоднозначных результатах рентгенографии пациента направляют на КТ коленного сустава. При подозрении на сопутствующее повреждение мягкотканных структур (связок или менисков) назначают МРТ коленного сустава.
Наличие данных, свидетельствующих в пользу повреждения сосудисто-нервного пучка, является основанием для осмотра сосудистого хирурга и нейрохирурга.

Лечение перелома мыщелков большеберцовой кости
Первая помощь предполагает иммобилизацию конечности шиной от стопы до верхней трети бедра и срочную доставку пострадавшего в медицинское учреждение. Лечение данной патологии осуществляется в условиях травматологического отделения. При поступлении травматолог выполняет пункцию коленного сустава и вводит новокаин для обезболивания перелома. Дальнейшая тактика определяется с учетом особенностей повреждения.
Консервативное лечение
При неполных переломах, трещинах большеберцовой кости, краевых переломах без смещения план лечения предусматривает наложение гипсовой повязки на 6-8 нед. Назначают анальгетики, ходьбу на костылях и приподнятое положение конечности в периоды отдыха. Направляют пациента на УВЧ и ЛФК. После прекращения иммобилизации рекомендуют продолжать использовать костыли и не опираться на конечность в течение 3 месяцев с момента травмы.
При переломах со смещением в зависимости от вида повреждения большеберцовой кости лечение включает одномоментную ручную репозицию с последующим вытяжением или вытяжение без предшествующей репозиции. Наличие незначительного смещения допускает использование клеевого вытяжения. При переломе одного мыщелка или обоих мыщелков со значительным смещением, переломе одного мыщелка с подвывихом или вывихом другого мыщелка накладывают скелетное вытяжение.
Вытяжение обычно сохраняют в течение 6 недель, все это время проводят ЛФК. Затем вытяжение снимают, пациенту рекомендуют ходить на костылях без опоры на ногу. Отличительной особенностью внутрисуставных переломов верхнего отдела большеберцовой кости является замедленное сращение, поэтому легкую нагрузку на ногу разрешают только через 2 месяца, а полную опору - спустя 4-6 мес.
Хирургическое лечение
Показанием к оперативному лечению является безуспешная попытка вправления отломков, резко выраженная компрессия отломков, ущемление фрагмента в суставной полости, сдавление сосудов или нервов и перелом межмыщелкового возвышения большеберцовой кости со смещением при безуспешности закрытой репозиции. Операции выполняют в плановом порядке спустя несколько дней после поступления.
Поскольку использование скелетного вытяжения в значительном количестве случаев не позволяет добиться точного сопоставления отломков, в настоящее время список показаний к операции расширяется. Специалисты в области травматологии и ортопедии все чаще предлагают пациентам хирургическое лечение не только при перечисленных выше повреждениях, но и при любых переломах мыщелков с достаточно выраженным смещением фрагментов.
- При обычных свежих повреждениях производят артротомию. Фрагменты, свободно лежащие в полости сустава, удаляют. Крупные отломки вправляют и фиксируют винтом, выполняют интрамедуллярный или накостный остеосинтез гвоздем, спицами или специальными Г- и Т-образными опорными пластинами.
- При многооскольчатых повреждениях большеберцовой кости и открытых переломах осуществляют наружный остеосинтез с использованием аппарата Илизарова.
- При свежих переломах со значительной компрессией, неправленых и застарелых переломах, а также вторичном оседании мыщелков из-за преждевременной нагрузки на ногу выполняют костнопластическую операцию по Ситенко.
По методике Ситенко сустав вскрывают, производят остеотомию, приподнимают верхний фрагмент мыщелка так, чтобы его суставная поверхность располагалась на одном уровне и в одной плоскости с поверхностью второго мыщелка, а затем вводят в образовавшуюся щель клин, изготовленный из аутогенной или гетерогенной кости. Фрагменты скрепляют стягивающими шурупами и пластиной. После остеосинтеза рану послойно ушивают и дренируют. При стабильной фиксации иммобилизация в послеоперационном периоде не требуется.
Дренаж удаляют на 3-4 сутки, затем начинают ЛФК с пассивными движениями для предотвращения развития посттравматической контрактуры сустава. Послеоперационное лечение включает обезболивающие, антибиотики, тепловые процедуры (озокерит, парафин). После уменьшения болей переходят к активной разработке сустава. Легкую осевую нагрузку на конечность при обычном остеосинтезе разрешают через 3-3,5 мес., при проведении костной пластики - через 3,5-4 мес. Полная опора на ногу возможна через 4-4,5 мес.
Прогноз
Прогноз при адекватном сопоставлении отломков, соблюдении рекомендаций врача и сроков лечения обычно удовлетворительный. Отсутствие полной анатомической репозиции, а также преждевременная осевая нагрузка могут спровоцировать оседание отломка большеберцовой кости, что становится причиной формирования вальгусной или варусной деформации конечности с последующим развитием прогрессирующего посттравматического артроза.
Профилактика
Первичная профилактика переломов мыщелков большеберцовой кости включает меры по предупреждению падений с высоты, бытовых и автодорожных травм. Профилактика отдаленных осложнений со стороны врачей предусматривает выбор оптимальной тактики лечения с учетом характера травмы, со стороны пациентов - строгое следование рекомендациям, регулярные занятия лечебной физкультурой для предупреждения контрактур.
3. Особенности хирургического лечения переломов мыщелков большеберцовой кости: автореферат диссертации/ Муса Недаль Халед - 2004
КТ при переломах
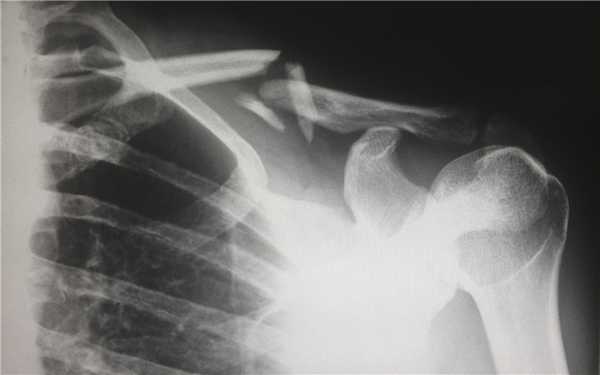
Компьютерная томография (КТ, или МСКТ) является наиболее информативным методом визуальной оценки посттравматических изменений костей, суставов и окружающих тканей. В отличие от других видов лучевой диагностики, при КТ тело человека сканируется поперечно тонкими срезами, на сканах визуализируются ткани различной морфологической структуры (кости, внутренние органы, системы кровообращения и лимфотока), а на основании полученных изображений создается трехмерная модель-реконструкция исследуемой части тела и сканы в трех плоскостях.
Таким образом, будучи пространственным, а не плоскостным (как рентген) методом визуализации любых костных анатомических структур, КТ позволяет достоверно определить тип травмы, увидеть возможные осложнения и повреждения соседних тканей. Поэтому среди врачей это исследование считается предпочтительным для диагностики переломов, особенно осложненных, в том числе внутрисуставных, не рутинных. Плюсом КТ также является оперативность и простота обследования для пациента.
В этой статье мы ответим на вопрос, когда при переломах костей и суставов достаточно обычного рентгена, а когда следует делать КТ, и расскажем об особенностях посттравматических изменений.
Признаки перелома
По ощущениям легкие переломы мало чем отличаются от ушибов — пострадавший так же испытывает довольно сильную боль, ограничение подвижности, а в месте травмы наблюдается припухлость, отек, гематома. При наличии этих признаков диагностика проводится с целью исключения перелома.
В свою очередь переломы различаются по степени тяжести, к общим симптомам относятся:
- Боль (ноющая, усиливается при нагрузке, острая и резкая при разрыве кости);
- Отек и припухлость в месте травмы;
- Гематома;
- Неестественная подвижность травмированной конечности, аномальный сгиб, деформация;
- Похрустывание, нетипичные звуки костей и суставов при аускультации;
- Нарушение подвижности конечности / сустава.
Виды переломов
Для описания перелома и важных особенностей клинической картины врачи, не только травматологи, но и рентгенологи, обращаются к общепринятым классификациям научно-доказательной медицины. В этой связи, на приеме специалиста или читая заключение, пациент может столкнуться с новыми терминами.

Открытые и закрытые переломы
Открытые переломы достаточно легко определяются при визуальном осмотре травмы — в месте повреждения имеется нарушение целостности кожи, формируется открытая кровоточащая рана, в которой виден обломок кости. Закрытые переломы неочевидны, внешним признаком является гематома и сильная боль. Кость может быть сломана, однако о переломе говорят и в том случае, если имеет место только трещина, идущая, как правило, поперек кости.
По линии перелома:
- Поперечные — линия перелома перпендикулярна трубчатой кости.
- Косые — кость сломана не перпендикулярно, а под углом, который не равен 90 градусам.
- Винтообразные (спиральные) — линия перелома не прямая, а изогнутая, неровная, поскольку произошло осевое скручивание костных отломков.
- Оскольчатые — нет единой линии перелома, произошло дробление кости.
По механике перелома, движению костных отломков:
- Компрессионные переломы — диагностируют, если произошло сжатие: отломки костей в месте разрыва сближаются и надавливают друг на друга. Такое часто наблюдается при травме позвоночника и бедренной кости.
- Отрывные переломы — диагностируют, если, напротив, костные отломки отдалились друг от друга в результате перелома.
- Винтообразные (спиральные, торзионные) переломы — диагностируют, если костные отломки смещаются по отношению друг к другу по кругу, спирали.
По степени тяжести:
- Осложненные переломы — о них говорят, если происходит повреждение соседних органов и тканей, расположенных в месте травматического перелома кости или сустава.
- Простые переломы — сопутствующие значимые повреждения не наблюдаются. Следует отметить, что при переломах поражение соседних тканей имеет место всегда, однако не всегда требуется предпринимать какие-либо дополнительные меры, со временем ткани восстанавливаются самостоятельно.
По локализации
- Диафизарные переломы — рутинные переломы трубчатых костей. Самые распространенные в клинической практике.
- Внутрисуставные (эпифизарные) переломы — абсолютные переломы суставов, при которых происходит разрыв суставной капсулы с повреждением прилегающих хрящевых структур и суставной поверхности кости. Считаются наиболее тяжелыми, поскольку такие травмы лечатся долго, а последствия могут быть необратимыми — в таком случае форма и подвижность сустава меняются навсегда. Симптоматика сходна с разрывом суставной капсулы, однако в этом случае сроки восстановления быстрее и ход реабилитации более благоприятный для пациента.
- Околосуставные (метафизарные, вколоченные) переломы — перелом трубчатой кости рядом с суставом, надкостница при этом чаще всего не повреждается, однако костный отломок может сместиться относительно своего нормального положения.
Другие виды переломов
Интерпозиционные переломы — в пространство между костными отломками вклиниваются мягкие ткани, мышцы, нервные окончания, что усугубляет тяжесть травмы и усложняет лечение.
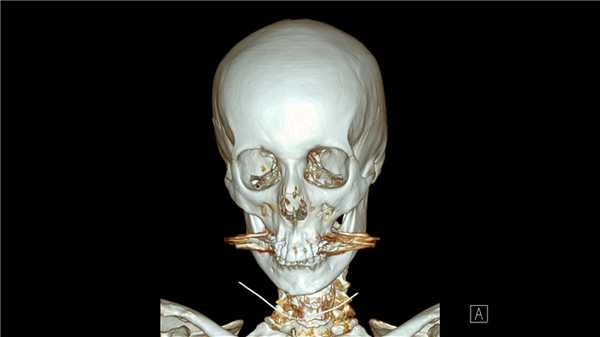
Зачем делать КТ при переломе?
Компьютерная томография позволяет детально визуализировать кости, суставы и окружающие ткани в режиме 3D, что делает этот метод идеальным для диагностики переломов разной степени сложности. Врач-рентгенолог увидит даже небольшое смещение костей, сколы и трещины, а также сможет точно рассчитать любые отклонения с помощью программного обеспечения. На трехмерной реконструкции отсутствуют артефакты (искажения), так что врач сможет точно и достоверно описать результат в заключении.
На КТ в высоком разрешении будут видны деструктивные и воспалительные процессы в костях, суставах и, что не менее важно, в прилегающих тканях. Квалифицированный врач-травматолог, хирург или другой специалист сможет не только ознакомиться с письменным заключением, но и изучить КТ-сканы.
Неправильное сращение костей / восстановление суставов может привести к нарушению биомеханики травмированной конечности, поэтому в особенных случаях лечащий врач может рекомендовать повторное КТ-сканирование после реабилитационного курса. Это особенно важно для профессиональных спортсменов (спортивные переломы требуют особого внимания) и людей, занятых физическим трудом.
Когда делать КТ, а когда рентген при переломе?
Алгоритм диагностики переломов обычно таков, что сначала пациента осматривает врач-травматолог, после отправляет пострадавшего на рентген. Исключением являются заведомо диагностически сложные случаи, когда предпочтение сразу отдается КТ — переломы черепа (смотрим головной мозг), позвонков (смотрим спинной мозг), тазобедренного (самый подвижный) и коленного сустава (самый сложный), особенно при подозрении на внутрисуставной перелом.
Если по результатам рентгена становится ясно, что травма легкая, например, заурядный диафизарный перелом без осколков, компрессии и разрыва, то необходимости в КТ, как правило, нет. Решение в пользу того или иного метода, сроках и способе контрольного обследования принимается квалифицированным врачом.Рентген является наиболее доступным методом диагностики переломов, но если травма непростая и у пострадавшего есть возможность сделать КТ, то он может пройти обследование самостоятельно, после чего с результатами обратиться к доктору. Целесообразность компьютерной томографии можно уточнить на консультации специалиста.
Как долго срастается перелом: реабилитация и осложнения
Сроки реабилитации, сращения костей и суставов, зависят от многих факторов: вид перелома, кровообращение в области травмы, питание пациента, анамнез, индивидуальные особенности организма пациента. Даже врач на первом приеме может не обозначить сроки. Сращение лучевой кости при легком переломе длится около одного месяца, в то время как перелом основания черепа лечат около года. Реабилитация после компрессионного перелома позвоночника занимает, как минимум, три месяца.
Врачу необходимо сопоставить костные отломки, оценить их ротацию, а также состояние окружающих кость или сустав тканей. Чем больше масса тела пациента (особенно мышечная), тем тяжелее восстановление. Особую группу составляют пациенты с остеопорозом и артритом, то есть отягчающими заболеваниями в анамнезе.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). - СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson's disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Читайте также:
- Сосудистые мальформации и опухоли радужки: признаки, гистология, лечение, прогноз
- Мышечная дистрофия Эмери-Дрейфуса у детей. Диагностика и лечение
- Стадии лучевого поражения прямой кишки. Клиника лучевого повреждения прямой кишки.
- Инфекции вызванные энтеробактериями. Механизмы развития
- Сухой воздух в помещениях зимой. Как защитить кожу?
