Рентгенограмма, КТ, УЗИ при подковообразной почке
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Врожденные аномалии почек встречаются с частотой 1 на 500 новорожденных, что составляет 20-30% от всех аномалий пренатального периода. Аномалии являются важным предрасполагающим фактором для дальнейшего развития почечной недостаточности, гидронефроза, гипертонии сердечно-сосудистых заболеваний. Обычно аномалии делят на нарушения количества, расположения, слияния, формы, кровоснабжения и собирательной системы оттока мочи. К этому делению надо добавит еще некоторые патологии, не попадающие под вышеперечисленную классификацию - врожденный поликистоз почек: аутосомно-рецессивный (тип 1 по Поттеру), диспластический (тип 2), аутосомно-доминантный с ранним началом (тип 3), обструктивная почечная дисплазия (тип 4), врожденный нефробластоматоз и врожденную обструктивную болезнь.
Многие из перечисленных аномалий входят в состав сложных синдромов.
Под агенезией почки понимают ее одностороннее или двухстороннее отсутствие. Двухстороннее отсутствие почек относится к классическому синдрому Поттера, сочетается с другими аномалиями развития и несовместимо с жизнью. Встречается он с частотой 1 на 4000 новорожденных. Односторонняя агенезия отмечается с частотой 1 на 500 новорожденных. Чаще всего односторонняя агенезия является случайной находкой при лучевой диагностике , проводимой по разным причинам, в частности гипертензионном синдроме. Отсутствие почки может быть обнаружено уже при антенатальном УЗИ, отсутствует при этом и почечная артерия. При этом, как правило, отмечается компенсаторное увеличение контрлатеральной почки. Часто место отсутствующей почки занимает надпочечник, также увеличенный. Агенезию важно не спутать с эктопией, которая встречается намного чаще. Сочетание односторонней агенезии с аномалией протока Вольфа (эякуляторный проток) и кистой семенных пузырьков с той же стороны обозначают как синдром Циннера.
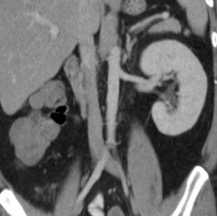
КТ, корональная реформация. Агенезия правой почки.
Гипоплазия (дисгенезия) -термин, под которым понимают уменьшение размеров почки, как нарушение развития ее части.
Морфологические аномалии включают подковообразную почку, почку в форме пирога и слияние почек с расположением на одной стороне или по средней линии.
Подковообразная почка встречается чаще других и представляет собой увеличение одного из полюсов почки, в 90% - нижнего. Нередко меняется и положение подковообразной почки, которая может быть смещена медиально или даже на противоположную сторону. Подковообразная почка видна при любом виде исследования - внутривенной урографии , УЗИ, КТ, МРТ почек или сцинтиграфии.
Слияние почек на одной стороне встречается с частотой 1 на 1000 новорожденных явным преобладанием мужчин. Некоторые авторы по форме и локализации выделяют 6 подтипов. Аномалия видна любым из лучевых методов, но при КТ лучше оценивается положение мочеточников и взаимотношение с соседними структурами.
Почка в форме пирога (дисковидная почка) встречается относительно редко. При этой аномалии верхний и нижний полюса почки слиты и обычно почка имеет 2 мочеточника. Сама эктопичная почка расположена впереди бифуркации аорты.
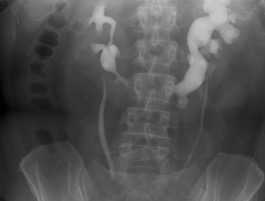
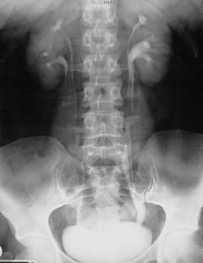
Внутривенная урография. Подковообразная левая почка.
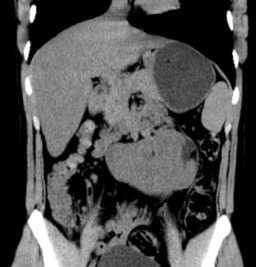
МРТ почек. Аксиальная Т2-ВИ. Подковообразная почка.
Тазовое расположение почки встречается с частотой 1 на 3000, что делает этот вариант одним из наиболее распространенных почечных эктопий. Обычно протекает бессимптомно. Хорошо определяется любым лучевым методом
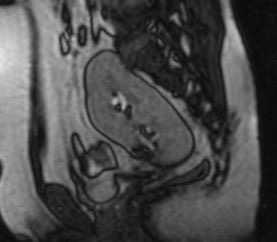
МРТ почек. Сагиттальная Т1-ВИ. Тазовое расположение почки.
Исключительно редко встречаются другие варианты аномального расположения почек - внутригрудной, поворот почки.
Нефроптоз - опущение почки при переходе из положения лежа в положение стоя на 5 см или 2 тела позвонка отмечается у 20% молодых худых женщин. Обычно он двухсторонний. Иногда сопровождается болевым синдромом, который, вероятно, вызван кратковременной обструкцией мочевых путей. УЗИ с ЦДК позволяет оценить почечный кровоток, на основании которого решается вопрос о лапароскопической нефропексии.
Удвоенная собирательная система - термин предполагает наличие двух чашечно-лоханочных систем с одним или двумя мочеточниками. Последние могут сливаться по пути к мочевому пузырю. Удвоение может быть одно- или двухсторонним. Удвоенная почка увеличена в размерах, иногда сочетается с аномалиями поворота и гидронефрозом. Экскреторная урография надежно визуализирует данную аномалию развития.
Экскреторная урография. Полное двухстроннее удвоение мочеточников.
При непереносимости йодных контрастных препаратов можно прибегнуть к МР-урографии. МР-урография не имеет никаких противопоказаний, кроме искусственного водителя сердечного ритма и тяжелой почечной недостаточности (уровень свободного креатинина крови >30).
Показания к МР урографии достаточно широкие:
- Обструктивная уропатия любого происхождения - камни в мочеточниках, опухоли, стриктуры (сужения) мочеточников при инфекциях
- Аномалии мочеточников
- Гидронефроз любого происхождения
Подготовка совсем простая - За 30 минут до исследования выпить 500-600 мл воды (примерно 3 стакана) и 1/4 таблетки мочегонного препарата (например, фуросемид). Существуют разные методики ее проведения, из которых наиболее простая следующая: поле от верхнего полюса почек до дна мочевого пузыря. Тонкие срезы в аксиальной и корональной плоскости с жироподавлением и последующей MIP-реконструкцией. Тип последовательности - глубоко Т2-ВИ. Задержка дыхания при необходимости. Рутинно контрастирование не применяется, только при сочетании с МРТ почек.
Аномалия почечных сосудов в виде дополнительной почечной артерии отмечается у 30% людей. Венозные аномалии, как расположение вены позади артерии или их удвоения встречаются исключительно редко.
Аутосомно-доминантный поликистоз почек встречается с частотой от 1 на 400 до 1 на 1000 человек и служит одной из причин почечной недостаточности. Обычно кисты обнаруживаются при УЗИ в возрасте старше 30 лет. Клинически проявляется болями в боку, гематурией, гипертензией и нарастающей почечной недостаточностью. Известно 3 генетических типа заболевания. Часто наблюдаются и другие врожденные аномалии - кисты печени, сосудистые аневризмы, дивертикулез толстой кишки и другие.
Множественные кисты почек видны при любом методе лучевого исследования. В отличие от АДПП аутосомно-рецессивный поликистоз почек встречается у детей и гораздо реже АДПП. При лучевой диагностике кисты более мелкие, вплоть до впечатления диффузного поражения.
Подковообразная почка
Подковообразная почка - это врожденная аномалия, при которой обе почки сращиваются между собой в области нижнего или верхнего полюса с образованием перешейка. Патология часто осложняется пиелонефритом, мочекаменной болезнью, гидронефрозом и другими заболеваниями мочевыделительной системы. В используется УЗИ, урография, пиелография, компьютерная томография почек. Хирургическое лечение показано при развитии в измененной почке урологического заболевания, требующего оперативной тактики.
МКБ-10
Общие сведения
Подковообразная почка встречается в современной урологии с частотой 10-15% от всех почечных аномалий, в соотношении 1 случай на 500 новорожденных, причем у мальчиков в 2,5 раза чаще, чем у девочек. Порок характеризуется сращением почек в области нижних, реже - верхних полюсов, в результате чего соединенные почки приобретают «U»-образный вид, напоминающий подкову. При этом каждая из почек имеет свой мочеточник, впадающий в мочевой пузырь, и питающие сосуды. В 88,6% подковообразные почки имеют аномальное кровообращение и необычное строение чашечек.
В некоторых случаях почки срастаются между собой медиальными поверхностями (т. н. галетообразная почка), противоположными (верхний с нижним) полюсами (S или L-образная почка), обоими полюсами и срединной поверхностью (дискообразная почка). Патология может сочетаться с другими врожденными пороками - поликистозом почек, гидроцефалией, расщеплением позвоночника, пороками аноректальной системы, аномалиями скелета (расщелиной губы и нёба, полидактилией, косолапостью).
Причины
Формирование подковообразной почки является следствием дисэмбриогенеза. У плода развитие почки проходит три последовательных стадии: предпочка (пронефрос), первичная почка (мезонефрос) и вторичная почка. Параллельно с развитием вторичной почки происходит миграция парного органа в область будущего ложа в поясничной области. Окончательное формирование и фиксация почки заканчивается уже после рождения. Аномалия образуется в результате нарушений процессов миграции и ротации почки, обусловленных болезнями матери, инфекциями, воздействием на плод вредных химических или лекарственных веществ.
Патанатомия
Подковообразная почка, сросшаяся нижними полюсами, располагается ниже физиологической границы (XI—XII грудных - II поясничного позвонков). Перешеек подковообразной почки может соответствовать уровню IV-V поясничных позвонков и обычно располагается кпереди от аорты, нервных стволов и нижней полой вены. При резких движениях перешеек может давить на нервы и сосуды, вызывая боль. При травмах живота возрастает риск повреждения подковообразной почки; кроме того, данная аномалия предрасполагает в возникновению в почке различного рода урологических заболеваний. Подковообразная почка практически всегда сочетается с дистопией.
Симптомы подковообразной почки
В связи со спецификой топографии, иннервации и кровоснабжения аномалия может сопровождаться характерным болевым симптомокомплексом: болью в области пупка, возникающей при перегибе или разгибании туловища, в пояснице, внизу живота, в эпигастрии после физической нагрузки. Сдавление перешейком почки нервных сплетений корня брыжейки может вызывать запоры, спастические боли в кишечнике, нарушение кишечной перистальтики.
На фоне постоянного боевого синдрома может развиваться эмоциональная неустойчивость, неврастения, истерия. Венозная внутрипочечная гипертензия, обусловленная сдавлением сосудов, иногда сопровождается гематурией. При сдавливании нижней полой вены развивается венозный застой в нижней половине тела: отеки нижних конечностей, варикоз вен нижних конечностей и малого таза, асцит. У женщин возможно нарушение менструального цикла и преждевременные роды. В ряде наблюдений подковообразная почка не сопровождается никакой симптоматикой и выявляется случайно.
Осложнения
Сжатие перешейком начального отдела мочеточника создает препятствие для оттока мочи из лоханок, что приводит к развитию:
- пиелонефрита (19,4%)
- образованию камней почки (23,6%)
- гидронефрозу (41,7%)
- артериальной гипертензии (15,2%)
Существуют сведения, что в перешейке подковообразной почки чаще развивается опухолевая трансформация клеток и рак почки.
Диагностика
План диагностического обследования включает УЗИ, УЗДГ, экскреторную урографию либо ретроградную пиелографию, почечную артериографию, сцинтиграфию, компьютерную томографию. Урограммы позволяют рассмотреть низкое расположение органа, ограниченную подвижность, наслоение теней нижних полюсов почки на контур позвоночного столба, тень перешейка. При ретроградной пиелографии в первые минуты визуализируется четкий силуэт подковообразной почки и ее перешейка, низкое положение почечных лоханок, аномальное расположение чашечек.
При УЗИ почек определяется отсутствие смещаемости почечных контуров, нетипичное расположение почечных лоханок и измененная форма чашечек; при УЗДГ выявляется аномальное кровоснабжение подковообразной почки. Выполнение нефросцинтиграфии фиксирует характерное накопление радионуклидного препарата в виде подковы, огибающей позвоночный столб. Почечная ангиография выполняется для исследования сосудистой архитектоники, определения количества, локализации и наличия дополнительных сосудов, толщины и васкуляризации перешейка, что имеет важное значения при планировании операции.
Лечение подковообразной почки
При отсутствии клинических проявлений лечения подковообразной почки не требуется. Такие пациенты подлежат наблюдению врача-уролога для предотвращения развития вторичных осложнений. При пиелонефрите, осложняющем течение подковообразной почки, назначается соответствующее курсовое патогенетическое лечение. В случае развития болевой симптоматики, гидронефротической трансформации, камнеобразования, опухолей почки показана дифференцированная хирургическая тактика.
При болях и нарушениях уродинамики, обусловленных давлением перешейка, производится его рассечение и разведение концов почки с фиксацией в новом положении. При поражениях одной из половин подковообразной почки и потере ее функций выполняется геминефрэктомия. При выявлении камней в подковообразной почке используют различные методы их удаления, включающие дистанционную литотрипсию, перкутанную нефролитотрипсию, пиелолитотомию, нефролитотомию.

Суть патологии заключается в том, что в силу ряда причин происходит сращивание одного из полюсов почек и образование между ними перешейка.
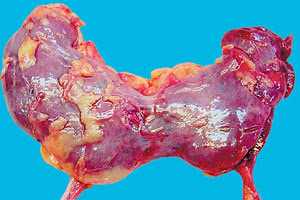
Данное патологическое состояние нередко относят к «медицинским находкам», так как часто данная патология не причиняет пациенту дискомфорта, протекает бессимптомно или с неярко выраженной симптоматикой. По этой причине подковообразную почку случайно обнаруживают при проведении ультразвукового исследования по поводу других заболеваний, порой никак не связанных с мочевыводящей системой.
Подковообразная почка: этиология и патогенез
Достоверно известно, что причина подковообразной почки кроется в неправильном формировании органа на эмбриональном уровне, то есть такая аномалия формируется у плода в период внутриутробного развития.
Что становится причиной такого патологического развития данного органа, остается вопросом оживленных дискуссий. Принято считать, что врожденные патологии такого типа развиваются как следствие:
- патологического течения беременности;
- инфекционных заболеваний беременной женщины различного генеза особенно в первом триместре;
- разных заболеваний и медикаментозного лечения беременной;
- воздействия на плод различных токсических веществ и т.д.
Точную этиологию установить практически невозможно. Достоверно известно лишь то, что при воздействии различных внешних или внутренних факторов нарушается естественный процесс формирования и ротации почки. В норме формирование данного органа происходит в три этапа:
- формирование предпочки или пронефрос;
- образование первичной почки или мезонефрос;
- формирование вторичного органа.
В тот момент, когда у плода формируется вторичная почка, происходит одновременное ее перемещение в область позвоночника (миграция почки). Различные негативные факторы могут влиять на течение этих процессов и приводить к нарушению миграции почки, вследствие чего и развиваются различные патологии анатомического строения органа, в том числе и подковообразная почка.
Подковообразная почка встречается у одного из 500 новорождённых, причем замечено, что у младенцев мужского пола данная патология встречается почти в три раза чаще.
Такой порок развития характеризуется сращением почки. Наиболее распространенная форма аномалии — сращение нижних полюсов обеих почек. Реже сращиваются противоположные полюсы данного органа. Так или иначе, такая почка имеет аномальное строение и кровообращение, и это не может не сказаться на функциональных особенностях органа. Кроме того, наличие подковообразной почки часто сочетается с ее дистопией, то есть нетипичным для данного органа расположением. На фоне подобной аномалии развития, у пациента со временем развиваются застойные явления и различные урологические заболевания. Наиболее распространенные патологии, являющиеся следствием подковообразной почки, это:
- пиелонефрит;
- гидронефроз;
- нефролитиаз;
- повышенное артериальное давление;
- острая или хроническая почечная недостаточность.
Симптомы патологического состояния подковообразной почки
Как правило, подковообразная почка не является единственной аномалией развития и сопровождается гидроцефалией, различными пороками аноректальной системы, скелета (заячья губа, волчья пасть и т.д.), расщеплением позвоночника. Кроме того, при наличии у пациента подковообразной почки нарушается работа многих органов и их систем. Симптоматика различна из-за специфики расположения почки. При подковообразной почке нарушается кровоснабжение и иннервация, что может стать причиной болей различной интенсивности и локализации. Болевой синдром возникает после любой физической нагрузки, а также при сгибании и разгибании туловища. Чаще боль возникает в области пупка, в эпигастрии, подвздошной области или внизу живота.
У пациентов с подковообразной почкой нередко возникают проблемы с кишечником: запоры, нарушение перистальтики кишечника или спастические боли. Болевой синдром сопровождает пациента всю его жизнь, и поэтому у него со временем возникают психоэмоциональные нарушения: неврастения, истерия, нарушение функции сна и т.д.
Подковообразная почка приводит к нарушению кровообращения как в самой почке, так и во всем организме. У пациента может наблюдаться кровь в моче (гематурия), варикозное расширение вен и сильные отеки ног. У женщин подобная аномалия может вызвать самопроизвольный аборт на любом сроке беременности, но чаще — в третьем триместре, когда речь идет о преждевременных родах, а также нарушение менструального цикла.
Аномальное строение почки часто приводит к развитию пиелонефрита, почечнокаменной болезни, гидронефрозу, а также повышает риск развития злокачественных и доброкачественных новообразований.
Таким образом, симптомы зависят от конкретных патологических изменений, происходящих в подковообразной почке.
Диагностика подковообразной почки
Если у больного подозревают наличие подковообразной почки, то ему показан ряд диагностических процедур, подтверждающих или опровергающих диагноз. Наиболее информативными методами исследования принято считать:
В процессе УЗИ почек может быть выявлено нетипичное расположение почечных лоханок, аномальная форма чашечек, при допплерографии обнаруживается аномальное кровоснабжение такой почки. Урография позволяет определить нетипичное расположение органа, тень перешейка и наслоение тканей почки на контур позвоночного столба. Ретроградная пиелография позволяет визуализировать подковообразную форму почки пациента и различные аномалии анатомического строения почки.
Если планируется операция на подковообразной почке, то достаточно важным методом исследования является почечная ангиография, позволяющая досконально исследовать сосудистую архитектонику органа, а также определить количество и расположение дополнительных сосудов. Важное и определяющее диагностическое значение ангиография имеет для исследования васкуляризации перешейка.
Подковообразная почка: лечение и профилактика
Не последнюю роль играет периодическое диагностическое обследование. Ранняя диагностика позволяет своевременно выявить патологию и принять меры к профилактике различных осложнений.
Если подковообразная почка не причиняет пациенту дискомфорта и не вызывает развития каких-либо сопутствующих заболеваний, то никакого особого лечения не проводят, но ставят пациента на диспансерный учет. В этом случае необходимо периодически проходить осмотр врача-уролога или нефролога.
Если у пациента наблюдаются постоянные боли, нарушение мочеиспускания, наличие камней в почках или новообразований различного генеза, то показано хирургическое вмешательство, заключающееся либо в разделении почки, либо в полном удалении пораженной половины органа.
Медицинский прогноз определяют как условно благоприятный.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
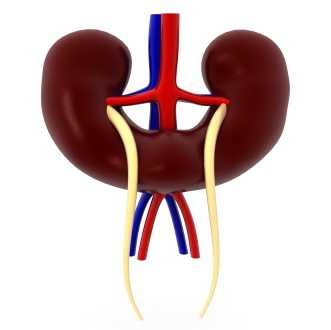
Подковообразная почка - это аномалия развития, при которой имеется сращение почек одним из полюсов (в этой зоне образуется так называемый перешеек).
О заболевании
Подковообразная почка впервые была описана еще в 1522 году. Эта аномалия развития появляется внутриутробно на том этапе, когда происходит поворот почек вокруг своей оси (со 2-й по 10-ю неделю эмбрионального возраста). Сращение чаще всего затрагивает нижние полюса, но может встречаться и верхнеполюсное сращение.
Распространенность подковообразной почки в общей популяции составляет 25 случаев на 1000 людей. В группе риска мужчины, у которых аномалия выявляется в 3 раза чаще, чем у женщин.
Подковообразная почка располагается по средней линии тела впереди позвоночного столба и брюшных отделов крупных сосудов (аорты и нижней полой вены). При этом уровень ее локализации ниже, чем топика нормально развитых почек.
Подковообразная левая и правая почка создают условия для нарушения оттока мочи. В результате застоя урины в лоханке и мочеточнике повышаются риски инфекционно-воспалительного процесса. Подковообразная почка характеризуется формированием перешейка (зона сращения). Эта зона соединения чаще всего представляет собой паренхиматозное образование. Только у каждого 6-го человека она представлена соединительнотканными тяжами. В области перешейка кровоток чаще всего имеет аномальное строение с развитием сосудистой недостаточности, что создает дополнительные условия для формирования патологического процесса.
Врач устанавливает окончательный диагноз на основании результатов экскреторной урографии. Специальное лечение проводится только при болевом синдроме. В остальных случаях показано динамическое наблюдение и своевременная коррекция возможных осложнений.
С учетом особенностей клинического течения подковообразная почка классифицируется на 2 вида:
- неосложненная;
- осложненная, когда в почке развивается вторичный патологический процесс, причинно связанный с аномалией строения.
По локализации перешейка урологи выделяют 2 варианта подковообразной почки:
- нижнеполюсное сращение - перешеек сформирован нижними полюсами правой и левой почки (наиболее частый вариант этой аномалии);
- верхнеполюсное сращение - перешеек расположен в области верхних ренальных полюсов.
Симптомы
Симптомы подковообразной почки определяются теми осложнениями, которые развиваются на фоне аномалии развития. Так, повышаются риски следующих состояний:
- - нарушение оттока мочи создает условия для растяжения чашечно-лоханочного комплекса (длительный гидронефроз приводит к атрофии почечной паренхимы, развивающейся вследствие механического сдавления); - инфекционно-воспалительное поражение почечных чашечек и лоханки; - застой урины приводит к выпадению в осадок мочевых солей, постепенно они консолидируются с образованием более крупных конкрементов (вероятность образования камней повышает хроническая инфекция почек).
Клинические признаки подковообразной почки, не сопровождающейся развитием осложнений, как правило, отсутствуют или отличаются неспецифичностью. Аномалия развития обычно выявляется при проведении скринингового УЗИ.
У детей подковообразная почка может стать причиной появления болей в животе. Эти боли обычно локализованы вокруг пупка (зона проекции несколько опущенной сросшейся почки). Могут также отмечаться проявления со стороны желудочно-кишечного тракта - чувство переполнения живота, вздутие, тошнота, изжога и т.п. Некоторые дети предъявляют жалобы на дискомфорт и рези при мочеиспускании, чувство неполного опорожнения мочевого пузыря. В детском возрасте (в отличие от взрослых) установить предварительный диагноз подковообразной почки можно на основании данных пальпации. В среднем отделе живота определяется гладкое, плотное, малоподвижное образование, а также выявляется усиленная пульсация аортального сосуда. У детей старшего возраста может формироваться венозный застой нижних конечностей, а также вторично увеличиться размеры левого желудочка. Диагноз подтверждается на основании визуализирующего обследования.
В случае, когда подковообразная почка осложнилась развитием гидронефроза, человека могут беспокоить тупые ноющие боли, которые, как правило, локализован в области пупка. Может изменяться ритм мочеиспускания (урежается).
Пиелонефрит на фоне подковообразной почки сопровождается следующими симптомами:
- дискомфортные или болезненные ощущения в поясничной зоне, которые усиливаются при прыжках, поколачивании;
- повышение температуры тела;
- изменение характеристик мочи (появление нетипичного запаха, мутный осадок);
- общая слабость и недомогание;
- выявление в общеклиническом анализе мочи повышенного уровня лейкоцитов, наличие бактерий (чаще всего это кишечная палочка, которая является представителем условно-патогенной микрофлоры).
Мочекаменная болезнь, развившаяся на фоне подковообразной почки, приводит к появлению болей и дискомфорта в пояснице, сопровождается резями при мочеиспускании. Могут отмечаться ложные позывы к опорожнению мочевого пузыря. Смещение конкремента приводит к травматизации слизистой мочевых путей, в результате чего в мочевом осадке появляются эритроциты. Если их много, моча визуально приобретает красный оттенок.
Причины развития подковообразной почки достоверно не установлены. Некоторые исследователи связывают появление этой аномалии с хромосомными аберрациями. При подковообразной форме сращения выявляются трисомии 8, 18 и 6 хромосомной пары.
Подковообразная почка нередко сочетается с другими пороками мочеполовой системы. Это удвоение мочеточника, пузырно-мочеточниковый рефлюкс (заброс урины из мочевого пузыря в мочеточник), мультикистозная болезнь почек. У девочек сочетанным пороком половой системы может быть двурогая матка, а у мальчиков - неопущение яичек в мошонку, расщепление уретрального канала.
Помимо мочеполовой системы аномалии развития могут затрагивать и другие системы. У пациентов с подковообразной почкой повышена частота сердечных пороков, аномалий челюстно-лицевой области, опорно-двигательного аппарата, незаращения пупочного кольца и выход части органов брюшной полости (омфалоцеле) и т.п. Это еще раз подчеркивает, что аномалии развития имеют генетическую подоплеку.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Компьютерная томография (КТ)
Метод основан на получении послойного рентгеновского изображения органа с помощью компьютера. Просвечивание рентгеновским лучом тела пациента осуществляется вокруг его продольной оси, благодаря чему получаются поперечные «срезы». В компьютерной томографии изображение поперечного слоя исследуемого объекта на экране полутонового дисплея обеспечивается с помощью математической обработки множества рентгеновских изображении одного и того же поперечного слоя, сделанных под разными углами в плоскости слоя.
В «СМ-Клиника» проводится широкий спектр услуг компьютерной томографии:
Компьютерная томография даёт возможность точно установить локализацию и распространенность патологического процесса, оценить результаты лечения. Это точный и современный, неинвазивный метод исследования.
Диагностические возможности
В отделениях КТ-диагностики «СМ-Клиника» проводится более 84 тысяч процедур в год. Нашим пациентам доступно проведение обследований разной степени детализации от 32 до 128 срезов. Обследования проходят на новых томографах лидера рынка медицинской техники, компании SIEMENS, и сопутствующем оборудовании последнего поколения.
В частности, проводится мультиспиральная компьютерная томография (МСКТ) на аппарате Siemens SOMATOM Perspective (128 срезов). Это высокоэффективный сканер, который позволяет решать широкий спектр диагностических задач во многих направлениях хирургии, онкологии, терапии, педиатрии.
Компьютерный томограф представляет собой современный аппарат, который состоит из большого «кольца» с детекторами для рентгеновского излучения и двигающейся кушетки, которая медленно «въезжает» в это «кольцо», пока установка делает снимки органов больного в разных проекциях. Технические возможности аппарата позволяют проводить исследования для пациентов с ограничением по весу до 227 кг.
Области применения
При помощи компьютерного томографа на КТ-снимках доктор может увидеть внутренние органы, костную и сосудистую систему обследуемого «изнутри» и в разных проекциях. Это необходимо для:
- диагностики потенциально серьезного диагноза (необъяснимые боли, обмороки, подозрения на онкологические заболевания, инсульт и др.)
- быстрого планирования хирургических вмешательств в неотложных случаях (тяжелые травмы, подозрения на кровоизлияние в мозг, на повреждения сосудов и др.)
- контроля результатов лечения и функциональной диагностики внутренних органов
- проведения лечебных и диагностических манипуляций (например пункция под контролем КТ)
Компьютерная томография занимает 15-20 минут для каждой обследуемой зоны. Заключение выдается в течение 1,5 часов. Иногда пациенту вводится контрастное вещество с целью получения более четких снимков. Контрастное вещество абсолютно безопасно и выводится из организма в течение нескольких дней.
Читайте также:
- Эффективность лечения абсцессов легких. Патанатомия хронического абсцесса легких
- Крауроз вульвы
- Допплерометрия кровотока в маточных артериях и АФП. Допплерометрия кровотока с определением уровня ХГ
- Профессиональная тугоухость. Индивидуальная чувствительность к шуму
- Варианты нормы строения краниовертебрального сочленения
