Роль поджелудочной железы и инсулина при заболеваниях легких.
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Поджелудочная железа - орган пищеварительной системы, вырабатывающий пищеварительные ферменты и гормоны, регулирующие белковый, углеводный и жировой обмен. Она расположена в нижнем отделе брюшной полости, за желудком, возле двенадцатиперстной кишки, на уровне І-ІІ поясничных позвонков. Длина органа до 22 см, вес - 70-80 г. Она покрыта тонкой соединительной капсулой, основное вещество под ней разделено на сегменты, между ними есть соединительные тяжи с выводными протоками, сосудами, нервами. Для вывода произведенных пищеварительных ферментов и других веществ имеет главный и добавочный проток.
Если нормальное функционирование поджелудочной железы нарушается, в ней развивается воспалительный процесс. Группа заболеваний, для которых характерно воспаление в тканях этого органа, нарушение его работы называется панкреатитом. Воспаление поджелудочной железы - опасное заболевание, сопровождающееся сильной болью, нарушением работы пищеварительной и эндокринной системы. Если человек своевременно не получает медицинской помощи, возможно развитие осложнений, вплоть до летального исхода.
Как лечить воспаление поджелудочной железы
Обнаружив у себя симптомы заболевания поджелудочной железы, обращайтесь к врачу. Он выявит причины заболевания и назначит медикаментозное лечение, диету. Если воспалительный процесс вызван закупоркой выводных протоков, для спасения жизни пациента может потребоваться срочное оперативное вмешательство.
Пациентов с острой формой панкреатита госпитализируют в стационар, где врачи постоянно контролируют их состояние, изменение показателей в общем и биохимическом анализах крови, анализах мочи.
Чтобы организм человека победил заболевание, недостаточно медикаментозного лечения. Для успешного выздоровления, или снятия приступов при хроническом течении заболевания нужен холод, голод и покой. Пациенту полезен постельный режим. В первые три дня рекомендуется полный отказ от пищи, питательные вещества вводятся внутривенно. Для снятия болевых симптомов на живот кладется холодный компресс.
Причины заболевания
Воспалительные процессы в поджелудочной железе могут возникать:
- из-за злоупотребления спиртными напитками - наиболее распространенная причина заболевания у мужчин;
- после травм живота, операций, когда были повреждены ткани или протоки этого органа;
- из-за неправильного питания - воспаление может развиваться, если в рационе человека преобладает фаст-фуд, жирные, острые, копченые, жареные блюда;
- при желчнокаменной болезни - у женщин она развивается в 3-5 раз чаще, чем у мужчин, и желчные конкременты могут закупоривать протоки, из-за чего нарушается отток пищеварительных ферментов и они начинают переваривать ткани железы;
- из-за нарушенного обмена веществ при ожирении, сахарной диабете, во время беременности или после родов;
- из-за длительного приема антибиотиков, кортикостероидов, гормональных препаратов;
- из-за генетической предрасположенности - у некоторых мужчин, а чаще у женщин, поджелудочная железа вырабатывает более густой секрет, он медленней выводится по протокам, и даже однократное злоупотребление спиртными напитками, жирной, жареной пищей может спровоцировать приступ панкреатита;
- после отравлений - пищевых, алкогольных, при работе с лаками, красками и вдыхании их паров, другими отравляющими веществами.
Формы панкреатита
При первом приступе врач ставит диагноз острый панкреатит. При соблюдении диеты, других врачебных назначений, приеме медикаментов, воспаление может пройти без последствий. Если человек ответственно относится к своему здоровью, правильно питается, отказывается от алкоголя, курения, следит за весом, приступ может не повторяться.
Но при систематических нарушениях, поджелудочная железа работает с повышенной нагрузкой, ее состояние ухудшается и заболевание переходит в хроническую форму. Если повторный приступ возникает менее чем через 6 месяцев после первого, ставится диагноз острый рецидивирующий панкреатит. Если приступы повторяются больше, чем 6 месяцев, диагноз - хронический панкреатит. Он имеет две фазы: обострение и ремиссия. При соблюдении диеты, применении поддерживающей терапии, ремиссия длится годами, не возникает острых приступов.
Симптомы воспаления поджелудочной железы
При остром и хроническом панкреатите появляются разные симптомы.
Острая форма
При остром приступе пациент ощущает сильную боль в подреберье. В зависимости от расположения и размера очага воспаления она может быть правосторонней, левосторонней или опоясывающей.
Другие признаки, указывающие на воспалительный процесс в поджелудочной железе:
- отрыжка с тухлым запахом, икота;
- непреходящая тошнота, неоднократная рвота;
- жидкий стул несколько раз в сутки или запор;
- повышение температуры;
- ощущение сухости во рту;
- перепады артериального давления;
- усиленное потоотделение;
- нездоровый цвет кожи, возможно появление коричневых пятен, синяков над пупком или на спине в области поясницы.
Большинство из этих признаков, кроме острой боли, наблюдаются и при алкогольной интоксикации. Болезнь у мужчин не всегда своевременно диагностируется - болевые симптомы пациенты некоторое время снимают обезболивающими препаратами и надеются на улучшение самочувствия, когда пройдет похмелье. Это может быть опасно для жизни. Если после употребления больших доз алкоголя возникает боль в пояснице, подреберье, проверьте поджелудочную железу.
Хроническая форма
Зная, как болит поджелудочная железа, можно не пропустить первые признаки развития хронического воспалительного процесса. Своевременное обращение к врачу поможет избежать осложнений, инфицирования, гормональных нарушений в организме.
Признаки боли в поджелудочной железе:
- тупая ноющая;
- ощущается в верхней части живота;
- может отдавать в грудную клетку, поясницу, нижнюю часть живота;
- усиливается после употребления спиртных напитков, жареной, копченой, острой, жирной пищи, маринадов, приступ может спровоцировать чашка кофе, выкуренная натощак сигарета;
- усиливается после стресса.
Сложно поставить диагноз только по характеру болевых симптомов. При панкреатите появляются другие признаки нарушений в работе организма. Обратитесь к врачу, если вы часто ощущаете ноющую боль в области спины или живота, кожа приобретала желтоватый оттенок, пропал аппетит, снижается вес. Аналогичные признаки у женщин могут наблюдаться во время беременности, и ошибочно принимаются за проявления токсикоза. Чтобы не пропустить опасное заболевание, с первых недель беременности женщинам нужно регулярно посещать женскую консультацию, сдавать анализы крови и мочи.
Если не лечить хронический панкреатит, воспаление может распространяться на другие органы пищеварительной системы, нарушается работа эндокринной системы, что увеличивает риск развития сахарного диабета, онкологических заболеваний.
Лечение
Панкреатит - это группа заболеваний, при которых развиваются воспалительные процессы в поджелудочной железе. Чтобы эффективно лечить его, врач должен определить характер и локализацию воспаления, причину, вызвавшую приступ. После оказания первой помощи и снятия острых болевых ощущений проводится обследование.
Диагностика
Чтобы подтвердить диагноз и оценить состояние пациента, гастроэнтеролог использует лабораторные и инструментальные методы диагностики:
- общий и биохимический анализ крови - выявляют признаки и показывает количественные характеристики воспаления, определяют уровень билирубина, ферментов;
- анализ мочи - показывает уровень ферментов;
- анализ кала на паразитов - назначается по при подозрении, что протоки поджелудочной железы закупорены паразитами;
- УЗИ - показывает размер железы, уплотнения, фиброзные участки;
- рентгенография (если есть возможность, назначается более информационное обследование эндоскопическая ретроградная холангиопанкреатография) - назначается для обнаружения камней или других тел, закупоривающих протоки;
- зондирование - характеризует внешнесекреторную функцию железы;
- МРТ или КТ - выявляют некроз тканей, границы пораженных областей.
Особенности терапии
При остром приступе пациента госпитализируют в стационар, где проводят детоксикацию, очистку кишечника, брюшины.
Для снятия острых болей применяют спазмолитические и болеутоляющие препараты, на живот кладется холодный компресс. Ограничивают двигательную активность. Чтобы снизить секрецию гормонов при снижении проходимости протоков или их закупорке, назначают Платифиллин или Атропин. Для предотвращения инфицирования и снятия воспаления применяют антибиотики. В первые дни показан полный отказ от пищи, питательные вещества вводятся внутривенно. Через 3-5 дней в рацион вводят жидкие каши, одновременно с приемом ферментов: Панкреатина, Мезим-Форте. Чтобы избавить пациента от тошноты, назначается Мотилиум или Церукал.
Профилактика новых обострений
Чтобы избежать новых обострений панкреатита, нужно правильно питаться, отказаться от алкоголя, сигарет, избегать стрессов. Есть нужно небольшими порциями 5-6 раз в день. Исключите из рациона жареные, жирные, копченые продукты, пряности, маринады. Отваривайте, запекайте или готовьте блюда на пару. Откажитесь от кофе, сладких газированных напитков. Регулярно принимайте назначенные врачом препараты, поддерживающие работу поджелудочной железы.
Симптомы и лечение панкреатита
В структуре заболеваний органов пищеварения у детей и подростков преобладает гастрит, у взрослых — панкреатит. Эффективность лечения во многом зависит от своевременного обращения за медицинской помощью. При болях в абдоминальной области врачи рекомендуют не заниматься самодиагностикой и самолечением.
Неприятные ощущения в животе нередко перерастают в острый болевой синдром, сопряженный с диареей, тошнотой, рвотой. Ошибочно диагностируя у себя банальное несварение, многие люди предпочитают лечиться самостоятельно. Например, пить препараты для пищеварения и обезболивающие средства. Между тем, боли и спазмы могут быть симптомами панкреатита — воспаления поджелудочной железы. Хроническое течение болезни существенно снижает качество жизни. Острый приступ сопровождается осложнениями, которые требуют хирургического вмешательства. О признаках, методах диагностики и терапии панкреатита читайте в статье.
Патогенез панкреатита
В организме сосредоточено большое количество желез внешней и внутренней секреции. Уникальность поджелудочной железы заключается в бифункциональности. Как экзокринный (внешнесекреторный) орган, она продуцирует пищеварительные ферменты (амилазу, липазу, эластазу), отвечающие за переработку нутриентов. Как часть эндокринной системы, железа вырабатывает важнейшие гормоны — инсулин, глюкагон, полипептид, грелин. Патогенез панкреатита связан с нарушением экзокринной функции — досрочной активностью ферментов. В норме они «просыпаются», когда попадают в кишечник, а при отклонениях — прямо в поджелудочной. Поскольку белков, жиров и углеводов в железе нет, ферменты начинают переваривать ткани самого органа. Деструкция приводит к развитию воспаления, отека, некроза поврежденных клеток — характерным признакам панкреатита.
Причины болезни:
• Пристрастие к алкоголю. Считается основным триггером воспалительного процесса, поскольку этанол отравляет клетки железы, тормозит поступление ферментов в пищеварительный тракт.
• Ожирение, систематическое переедание, преобладание в меню жирной еды. Состояние сопровождается сбоем жирового обмена, повышенной выработкой ферментов.
• Лекарственная интоксикация. Длительный или некорректный прием кортикостероидов, антибиотиков приводит к нарушению внешнесекреторной функции, перепроизводству панкреатического сока.
• Гельминтоз. Без лечения противопаразитарными средствами скопившиеся в ЖКТ глисты блокируют протоки поджелудочной железы, препятствуя поступлению ферментов в двенадцатиперстную кишку.
• Гипертония, атеросклероз. Развитие воспаления связано с нарушением кровообращения и трофики поджелудочной.
В 9 случаях из 10 панкреатит сопровождает камнеобразование в желчном пузыре и его протоках, сообщающихся с протоками поджелудочной железы.
Клиническое течение
Острый панкреатит поджелудочной железы начинается внезапно. Чаще из-за алкогольной интоксикации или движения конкрементов в желчных протоках. Симптомы нарастают стремительно, возникает угроза перитонита, абсцесса, ложной кисты. Пациент нуждается в экстренной госпитализации.
Хроническое воспаление развивается на фоне частых функциональных сбоев железы. Клинику характеризует волнообразное течение. В латентную фазу болезнь может не беспокоить, но при обострении заявляет о себе яркими клиническими симптомами. Рецидив провоцируют погрешности в питании, употребление спиртного, чрезмерные физические нагрузки. При умеренных спазмах, неосложненном течении разрешается лечиться на дому.
Симптомы
Острое состояние характеризуют:
• Нестерпимые боли в подреберье. Часто отдают под лопатку, опоясывают тело по ходу реберных нервов, усиливаются при глубоком вдохе, смене положения тела.
• Сильная тошнота, многократная рвота. При пустом желудке больного рвет желчью.
• Ксеростомия (сухость во рту). Сопровождается икотой, отрыжкой с горьким вкусом и запахом.
• Фебрильная температура. Возможны повышенная потливость, озноб.
• Интенсивное газообразование, затрудненное болезненное пищеварение, расстройство стула.
К внешним изменениям относят серо-желтый цвет кожи, плотный желтоватый налет на языке, синюшные пятна в зоне пупка и носогубного треугольника.
В период ремиссии хронического панкреатита больного тревожат:
• дискомфорт в животе, спазмы после еды;
• метеоризм, жирный и зловонный стул;
• нестабильная температура тела.
Симптомы обострения болезни схожи с приступами острого воспаления. Отсутствие адекватной терапии оборачивается анемией, потерей веса, инсулинорезистентностью, сахарным диабетом 2 типа, панкреонекрозом, раком головки поджелудочной железы.
Что делать при приступе панкреатита?
Если острые абдоминальные боли с сопутствующими симптомами панкреатита появились впервые, лучше вызвать Скорую помощь. При рецидиве заболевания пациенты со стажем придерживаются золотого правила — «холод, голод и покой»:
• охлаждающий компресс на живот снижает интенсивность болевых ощущений;
• трехдневное голодание останавливает производство пищеварительных ферментов;
• постельный режим замедляет кровоснабжение железы, снижает ее активность.
При острой боли допускается самостоятельный прием спазмолитиков (Но-шпы, Спазмалгона, Папаверина), антацидов (Маалокса, Алмагеля). В период отказа от еды врачи рекомендуют пить лечебно-столовую минеральную воду «Боржоми» с предварительно выпущенными пузырьками газа.
При выходе из режима голодания в течение трех дней нужно соблюдать диету «Стол №0»:
• 1 день — пресный бульон из постного мяса, компот из сухофруктов;
• 2 день — введение жидких каш, омлета на пару;
• 3 день — добавление детского питания (овощного, мясного, фруктового пюре).
Далее пациент постепенно переходит на диетическое питание «Стол №5», которое назначают при заболеваниях органов пищеварения.
Диагностика
Предположить воспаление поджелудочной врач может уже по результатам физикального осмотра. В период обострения пациенты чувствуют резкую боль при нажатии на зону чуть выше и правее пупка. Ярко проявляются авторские (именные) болевые симптомы Мюсси-Георгиевского, Губергрица-Скульского, Дежардена.
Для подтверждения диагноза назначают:
• Лабораторные анализы — кровь на клинику и биохимию, общий анализ мочи, копрограмму (анализ кала). В результатах клинического исследования будут увеличены СОЭ, лейкоциты, С-реактивный белок. В моче и биохимическом анализе — резко повышена концентрация амилазы. В копрограмме — значительно снижена эластаза.
• Абдоминальное УЗИ. Определит структурные изменения железы, участки обызвествления, воспаление и отечность тканей, наличие камней в желчном пузыре.
В рамках расширенной диагностики для выявления сопутствующих патологий проводят томографию (компьютерную, магнитно-резонансную), эзофагогастродуоденоскопию (ЭГДС).
Терапия хронического панкреатита направлена на стабилизацию экзокринной функции поджелудочной железы — производство и реализацию ферментов. В период ремиссии важно придерживаться правильного питания, взрослым пациентам отказаться от употребления спиртного.
При неосложненном обострении в комплексное медикаментозное лечение включают:
• антацидные средства — избавляют от изжоги;
• спазмолитики — купируют болевой синдром;
• пищеварительные ферменты — поддерживают работу железы;
• ингибиторы протонной помпы — подавляют секрецию соляной кислоты, снижают кислотность пищеварительного тракта;
• желчегонные лекарства — регулируют отток желчи;
• ветрогонные препараты — уменьшают газообразование.
Хорошим дополнением к лечению считаются отвары травяных сборов, которые содержат бессмертник, тысячелистник, полынь, зверобой, корни одуванчика.
Профилактика рецидивов
Пациентам с хроническими формами воспаления нужно изменить пищевые привычки, скорректировать образ жизни. Прежде всего — отказаться от употребления спиртного.
Для профилактики рецидивов врачи рекомендуют:
• следовать правилам диеты «Стол №5»;
• побороть никотиновую зависимость;
• избегать интенсивных физических нагрузок;
• регулярно обследоваться.
Увеличить сроки ремиссии помогает бальнеологическое санаторно-курортное лечение.
Диета
Диетическое питание основано на подразделении еды на две категории — вредную и полезную. К первой категории относятся продукты питания, которые:
• содержат большое количество животных жиров;
• раздражают слизистую ЖКТ;
• увеличивают нагрузку на поджелудочную железу, кишечник.
Ежедневное меню составляют на основе блюд, приготовленных из разрешенных продуктов. Из способов кулинарной обработки выбирают варку, тушение, запекание, пар. Жареную пищу из рациона исключают. Значение имеет температурный режим — еда не должна обжигать или быть слишком холодной.
Из-за чего возникает сахарный диабет

Диабет - это общее название группы хронических эндокринных заболеваний. Все недуги этой группы имеют общий симптом - полиурию (повышенное образование мочи). Но только сахарный диабет связан с повышением концентрации глюкозы в крови.
Виды диабетов
Более распространенным является сахарный диабет - эндокринное заболевание, вызванное нарушением метаболических процессов в организме. Его главный симптом - гипергликемия (высокий сахар в крови), обусловленная инсулиновой недостаточностью. Но существуют и другие виды:
- Центральный несахарный. Вызван недостатком или сопротивляемостью организма к вазопрессину - пептидному гормону гипоталамуса, ответственному за сохранение в теле жидкости.
- Нефрогенный несахарный. Характеризуется утратой способности к концентрированию мочи. Наследственный вызван генетическими мутациями, приобретенный - почечными заболеваниями или патологиями в мозге.
Все эти болезни сопровождаются большой потерей жидкости и, как следствие, нарушением минерального обмена. Несахарные виды не несут угрозы жизни при условии, если больной своевременно и в достаточном объеме утоляет жажду.
Что такое сахарный диабет
Сахарный диабет - это одна из самых острых проблем мирового здравоохранения. По данным Всемирной организации здравоохранения (ВОЗ), от него страдают около 500 млн человек во всем мире.
Это заболевание характеризуется множественными метаболическими нарушениями:
- регуляции глюкозы;
- белкового обмена;
- углеводного обмена;
- липидного обмена;
- водно-солевого баланса;
- минерального обмена.
Главную роль в развитии патологии играет инсулин - белково-пептидный гормон поджелудочной железы. Он отвечает за поддержание нормального уровня глюкозы в крови, обеспечивая ее поступление в клетки тканей для их питания.
При сахарном диабете происходит сбой обменных процессов. В зависимости от типа заболевания, либо поджелудочная железа не вырабатывает достаточно инсулина, либо организм теряет восприимчивость к нему. В результате глюкоза не достигает клеток, а накапливается в крови. Ткани испытывают энергетическое голодание.
Симптомы диабета
Обоим типам заболевания присущи частые приступы голода, постоянное ощущение жажды и учащенное мочеиспускание. Все это - признаки гипергликемии. Это значит, что в крови больного много сахара. Его нельзя ограничивать в жидкости во избежание обезвоживания.
Также сахарный диабет сопровождается такими симптомами:
- ухудшение зрения;
- онемение конечностей;
- усиленное потоотделение;
- повышенная утомляемость;
- мышечная слабость;
- долгое заживление ран;
- кожный зуд.
При диабете первого типа возможно ночное недержание мочи. Второй тип нередко проявляется черным акантозом - темными кожными уплотнениями на шее, в подмышках, в паху, на локтях.
Инсулин подавляет расщепление жировой ткани. Поэтому больные сахарным диабетом второго типа страдают от лишнего веса на фоне инсулинорезистентности. Первый тип, напротив, может провоцировать стремительное похудение на фоне клеточного голодания.
Типы диабета
В зависимости от причины, по которой нарушается транспортировка глюкозы, выделяют следующие типы сахарного диабета:
- СД первого типа. Он вызван дефицитом инсулина. Поджелудочная железа не справляется, поэтому больному необходимо принимать препараты, содержащие этот гормон.
- СД второго типа. Его причина - инсулинорезистентность. Самого гормона в организме достаточно, но клетки к нему нечувствительны, поэтому транспортировка глюкозы не происходит.
- Гестационный диабет. Развивается во время беременности в отсутствие сахарного диабета и угрожает здоровью матери и ребенка.
Отдельно рассматривают преддиабетическое состояние, характеризующееся пониженной толерантностью к глюкозе. Натощак сахар остается в пределах нормы, но после нагрузки глюкозой обнаруживается отклонение.
Механизм развития сахарного диабета первого типа
Он характеризуется абсолютным дефицитом инсулина, то есть его не хватает для выполнения своей функции. Такое заболевание диагностируется у детей и подростков, но необязательно с рождения. Основные причины подобной дисфункции поджелудочной железы - разрушение бета-клеток иммунной системой. Происходит оно постепенно - до появления первых признаков болезни может пройти от нескольких месяцев до нескольких лет. В редких случаях диабет первого типа развивается к 30 годам. Из-за этого его могут спутать со вторым типом.
Причина разрушения бета-клеток кроется в генетической предрасположенности и присутствии в организме аутоантигенов. В редких случаях процесс деструкции запускается под действием вирусов (энтеровируса Коксаки, краснухи или ВИЧ).
Причины возникновения сахарного диабета второго типа
Этот вид заболевания вызван инсулинорезистентностью, которая возникает в зрелом возрасте. Поджелудочная железа продолжает вырабатывать необходимый гормон, но он не действует. В этом случае говорят об относительном его дефиците.
Орган может воспринять это как недостаток инсулина (хотя на самом деле это не так) и производить его сверх нормы. Тогда возникает гиперинсулинемия и метаболический синдром. Причинами инсулинорезистентности могут быть:
- избыток жировых клеток в брюшной полости;
- гипертоническая болезнь;
- синдром поликистозных яичников (у женщин);
- иные эндокринные патологии;
- прием некоторых лекарств,в том числе комбинированных оральных контрацептивов (Диане и др.)..
Инсулинорезистентность бывает и физиологической. Это характерно для подростков, беременных женщин и пожилых людей. Краткосрочные ее проявления бывают во второй фазе менструального цикла и во время сна.
Сахарный диабет и ожирение
Ученые выявили взаимосвязь между СД и чрезмерно лишним весом. С одной стороны, инсулин препятствует расщеплению жира, что делает похудение для диабетика практически невозможным. С другой стороны, ожирение осложняет течение болезни:
- жир откладывается в области живота;
- поджелудочная железа и печень оказываются сдавлены;
- нарушается углеводно-липидный обмен;
- производство инсулина активизируется;
- восприимчивость к инсулину падает.
Висцеральное (внутрибрюшное) ожирение может быть результатом малоподвижного образа жизни, избытка андрогенов (мужских гормонов), а также передаваться по наследству. По стандартам Всемирной организации гастроэнтерологов, оно диагностируется при окружности талии более 80 см у женщин и более 94 см у мужчин. Национальная образовательная программа по холестерину США ориентируется также на соотношение объемов талии и бедер - более 0,85 у женщин и более 0,9 у мужчин.
Сахарный диабет и синдром поликистозных яичников
СПКЯ заключается в образовании множественных фолликулярных кист в яичниках. Овуляции происходят редко либо прекращаются вовсе. У женщин с таким диагнозом в анамнезе всегда присутствует гиперандрогения (избыток тестостерона) и часто - инсулинорезистентность.
Сахарный диабет и синдром поликистозных яичников взаимообусловлены. С одной стороны, избыток андрогенов способствует висцеральному ожирению, что в конечном итоге приводит к развитию резистентности к инсулину и СД второго типа. С другой стороны, гиперинсулинемия способствует росту числа фолликулов и образующихся впоследствии кист. В то же время избыток инсулина подавляет овуляцию. Тормозится под его влиянием и выработка глобулина, связывающего половые гормоны, который необходим для «обезвреживания» тестостерона.
Кто в группе риска
Пациенты с избыточной массой тела или синдромом поликистозных яичников имеют более высокие шансы заболеть диабетом. Также в группу риска попадают люди:
- старше 45 лет;
- имеющие родителей-диабетиков;
- страдающие артериальной гипертензией;
- ведущие малоподвижный образ жизни;
- лишенные в детстве грудного вскармливания;
- употребляющие в пищу много простых углеводов и жиров;
- курящие.
Пониженная толерантность к глюкозе тоже является поводом внимательнее следить за здоровьем. СД может проявиться спустя более чем десять лет после диагностирования преддиабета. При этом заболевание на начальной стадии может не привлекать к себе внимания за счет слабо выраженных симптомов.
Анализ крови на глюкозу следует сдавать хотя бы раз в год, людям из группы риска - чаще. По стандартам ВОЗ, верхняя граница нормы составляет 6,1 ммоль/л, Американской диабетической ассоциации — 5,6 ммоль/л.
Результаты анализа крови на глюкозу, превышающие норму, позволяют заподозрить СД. Но для уточнения диагноза эндокринолог назначит также:
- анализ на глюкозу натощак;
- пероральный глюкозотолерантный тест;
- биохимический анализ крови;
- анализ на гликированный гемоглобин (норма - не более 6%);
- анализ на холестерин (общий, липопротеидов высокой плотности и низкой плотности);
- определение индекса инсулинорезистентности.
В дополнение к анализам крови может потребоваться лабораторное исследование мочи. Врачей интересуют показатели мочевины, мочевой кислоты, креатинина.
При наличии показаний пациенту следует посетить узких специалистов для профилактики осложнений. Обычно это кардиолог и окулист.
Лечение сахарного диабета
Методы лечения зависят от типа заболевания. Хотя полностью избавиться от сахарного диабета нельзя, облегчить симптомы и предотвратить осложнения вполне реально.
По прогнозам ВОЗ, через 10 лет диабет выйдет на седьмое место среди причин смертности населения всего мира. Поэтому важно своевременно лечить заболевание и обеспечить доступность медикаментов для больных.
Для пациентов с СД первого типа жизненно важно получение инсулина. Его аналоги (Хумулин и др.) должны восполнять функции бета-клеток. Есть 3 вида препаратов:
Пациентам с СД второго типа инсулин бывает нужен редко. Обычно у них его больше, чем требуется. Лечение сводится к приему препаратов, снижающих уровень сахара в крови (например, Сиофору), и коррекции образа жизни.
Возможные осложнения
Нарушение углеводного обмена, гипергликемия и гиперинсулинемия отражаются на разных органах. Главная опасность диабетов - поражения микро- и макрососудов, многие из которых ощутимо снижают качество жизни и даже могут привести к летальному исходу:
- диабетическая ретинопатия - аневризмы капилляров сетчатки, приводящие к ее отслоению;
- диабетическая нефропатия - поражение почечных клубочков, осложнением которого становится почечная недостаточность;
- диабетическая нейропатия - поражение нейронов, влекущее дисфункцию нервов (от боли до атрофии конечностей);
- атеросклероз, приводящий к стенокардии, инфаркту миокарда, инсульту или поражение периферических артерий.
Заболевание также подавляет иммунную систему, вызывает изъязвления кожи вплоть до гангрены, деформацию пальцев, многочисленные патологии суставов. Отсутствие лечения при поражении периферических артерий нередко заканчивается ампутацией нижних конечностей и сепсисом.
Диабетическая кома
20% причин летального исхода у больных сахарным диабетом приходится на диабетическую кому. При этом неотложное состояние может вызвать как повышенный уровень сахара в крови, так и пониженный.
Выделяют 3 вида диабетических ком:
Вид комыПричиныХарактерные чертыКетоацидотическаяОстрая потребность в инсулине (в том числе из-за пропущенного приема лекарства)
- Гипергликемия
- Повышенная кислотность
- Повышенное содержание кетоновых тел в моче
Гиперосмолярная кетоацидотическаяНехватка инсулина в сочетании с обезвоживанием
- Гипергликемия
- Повышенная осмолярность плазмы
- Повышенная концентрация натрия без изменения кислотно-щелочного баланса
ГипогликемическаяПередозировка инсулином или пропуск приема пищи
Во всех случаях больным требуется оперативная медицинская помощь. Чаще всего ее оказывают в реанимации.
Что такое инсулин?

Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 19.09.2020
- Reading time: 3 минут чтения
Инсулин - это гормон, вырабатываемый поджелудочной железой, который необходим для метаболизма углеводов и, в меньшей степени, жиров. Благодаря инсулину энергия (глюкоза) из пищи переносится из крови в клетки. Таким образом снижается уровень сахара в крови и обеспечивается питание клеток.
Когда уровень инсулина в норме, уровень сахара в крови в норме. Когда инсулин слишком низкий (или не работает должным образом), диагностируется диабет. Когда уровень инсулина высокий, а уровень сахара в норме, мы говорим об инсулинорезистентности.
Диабет 1 типа, диабет 2 типа и инсулинорезистентность - это проблемы со здоровьем, которые связаны с инсулином - гормоном, необходимым для жизни. Он нужен организму в строго определенном количестве. Опасны как дефицит инсулина, так и его чрезмерный избыток.
Какую роль инсулин играет в организме? Когда следует проверять его уровень? Что происходит, когда инсулина слишком мало или слишком много?
Как действует инсулин
Инсулин - это гормон, понижающий уровень сахара в крови. Его образно называют ключом, открывающим клетки энергии из пищи. Источником энергии для организма являются углеводы. Энергия из простых углеводов проникает в кровь практически сразу после еды, сложные углеводы сначала нужно расщепить на простые сахара - глюкозу в процессе пищеварения. Она циркулирует в крови и попадает в клетки только в присутствии инсулина. Без инсулина клетки не могут получать энергию из пищи, даже если в крови много глюкозы.
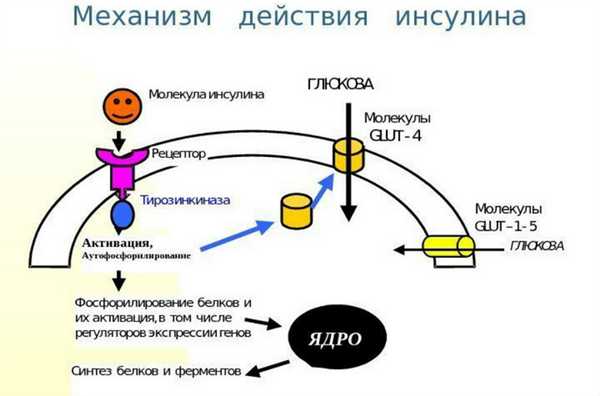
Механизм действия инсулина
Отсюда взаимосвязь между уровнем сахара и инсулином. Когда этот гормон отсутствует, глюкоза не попадает в клетки, она остается в крови, что приводит к гипергликемии. Состояние диагностируют в лабораторных исследованиях или с помощью глюкометра.
Важно отметить, что инсулин не снижает уровень сахара в крови до нуля, то есть не вся энергия из пищи поступает в клетки. Строго определенное количество сахара остается в крови и является топливом, необходимым для работы мозга. Мозгу постоянно нужна глюкоза, это орган, не зависящий от действия инсулина, он забирает сахар из крови без этого гормона.
Вот почему в крови здорового человека содержится определенное количество сахара, которое в лабораторных условиях дает результат в диапазоне 70-99 мг/дл глюкозы натощак.
Инсулин - это белок. Поэтому его следует принимать в виде подкожной инъекции . Таблеток инсулина не существует, потому что они перевариваются в пищеварительном тракте.
Подкожная инъекция инсулина
Инсулин и глюкагон
Инсулин вырабатывается в ответ на повышение уровня глюкозы в крови. После обильной еды с большим количеством углеводов уровень этого гормона в кровотоке значительно увеличивается. Между приемами пищи и ночью уровень инсулина ниже.
Гормон, противоположный инсулину, - это глюкагон, повышающий уровень сахара в крови. В здоровом организме эти два гормона остаются в равновесии. Глюкагон высвобождается, когда сахар в крови начинает слишком низко падать (например, ночью), а инсулин - когда сахар в крови начинает слишком сильно повышаться.
Благодаря сбалансированной секреции этих двух гормонов, у здорового человека уровень сахара остается нормальным как после обильной еды, так и в результате многочасового голодания.
Инсулин - анаболический или строительный гормон, благодаря которому можно выращивать клетки (неиспользованная глюкоза превращается в жир). Высокий уровень инсулина в организме, типичный для инсулинорезистентности, способствует увеличению избыточного веса.
Когда не хватает инсулина
Отсутствие или тяжелая недостаточность инсулина означает диабет типа 1. Это заболевание диагностируется по заметно повышенному уровню сахара в крови (гипергликемия). Его лечение заключается в восполнении дефицита инсулина. Причина нехватки инсулина у пациентов с диабетом 1 типа - это разрушение иммунной системой бета-клеток поджелудочной железы (аутоиммунное заболевание).
Сегодня на рынке представлено множество препаратов инсулина. Инсулин животного происхождения ушел в прошлое, сегодня применяются так называемый человеческий инсулин и аналог инсулина.
Симптомы нехватки инсулина:
- Очень сильная жажда;
- Отхождение большого количества мочи; - клетки голодают, не могут получать энергию из крови, организм начинает сжигать жир, что приводит к потере веса.


До того как был «изобретен» инсулин, диабет 1 типа считался смертельным заболеванием. Пострадавшие пациенты гибли от крайнего недоедания. Поскольку теперь инсулин производят в лабораториях, и он доступен всем, диабет 1 типа перешел в разряд хронических заболеваний.
Когда слишком много инсулина
Избыток инсулина тоже вреден для организма. Мы имеем дело с высоким уровнем инсулина в крови при:
Инсулинорезистентность - это нарушение обмена веществ, диабет 2 типа - это заболевание, которое возникает в результате инсулинорезистентности, поэтому эти проблемы можно обсуждать вместе. Они отличаются тем, что гликемия нормальна при инсулинорезистентности и повышена при диабете 2 типа.
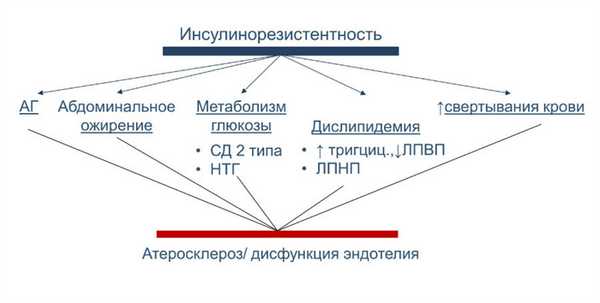
Инсулинорезистентность
Высокая концентрация инсулина возникает, когда поджелудочная железа вынуждена производить избыточный инсулин. Когда это происходит? Когда клетки организма нечувствительны к инсулину (другими словами - устойчивы к нему). Чтобы преодолеть это сопротивление, поджелудочная железа вырабатывает повышенное количество гормона, что дает побочные эффекты:
- Инсулин стимулирует аппетит;
- Как анаболический гормон, он способствует увеличению веса.
Выработка большого количества инсулина ложится нагрузкой на поджелудочную железу, она перестает быть эффективной в этом процессе. Поэтому на основе инсулинорезистентности развивается диабет 2 типа.
Что такое инсулин и где он вырабатывается, норма содержания в крови

Инсулин представляет собой жизненно важный гормон, который вырабатывается в поджелудочной железе. Химически это белок, регулирующий уровень глюкозы в крови. Норма содержания инсулина колеблется в широких пределах. Если гормона вырабатывается недостаточно, у человека начинает развиваться диабет 2 типа, что грозит серьезными осложнениями.
Что такое инсулин
Инсулин представляет собой один из важнейших гормонов, который напрямую участвует в обмене веществ:
стимулирует обмен глюкозы из кровотока в клетки организма;
удаляет излишки глюкозы из печени;
превращает избыток глюкоза в гликоген или в жирные кислоты.
Основная роль инсулина заключается в том, что он утилизирует избыточные количества глюкозы в другие соединения, стимулирует насыщение клеток этим жизненно важным веществом - основным источником энергии.
Также гормон выполняет ряд дополнительных функций:
активизация биосинтеза аминокислот;
обеспечение нормальной работы мышц;
регулирование обмена ферментов;
восстановление поврежденных тканей.
Где вырабатывается инсулин: норма содержания
Гормон вырабатывается в поджелудочной железе в так называемых бета-клетках островков Лангерганса (хвостовая часть органа). Синтез идет непрерывно, т.е. на протяжении 24 часов в сутки. Поэтому инсулин вырабатывается в намного больших количествах, чем любой другой гормон. Особенное процесс выработки усиливается после того, когда человек принимает пищу.
Из поджелудочной железы гормон поступает в кровоток и обеспечивает цепочку процессов, в результате которых клетки получают глюкозу в легко усвояемой форме. Организм насыщается нужной энергией, человек ощущает сытость и не переедает.
Химически инсулин представляет собой белок, состоящий из 51 аминокислот, объединенных в 2 цепочки:
А-цепь (21 аминокислота);
В-цепь (30 аминокислот).
Они соединяются между собой специальным дисульфидным мостиком - последовательностью из 2 атомов серы S.
Норма содержания инсулина в крови колеблется в широких пределах:
3-20 мкЕд/мл для детей;
5-25 мкЕд/мл для взрослых.
При этом у беременных и женщин старше 60 лет инсулина может вырабатываться больше - до 36 мкЕд/мл. Колебания связаны с тем, что синтез гормона идет непрерывно и резко усиливается непосредственно во время приема пищи, а также пищеварительных процессов. Наряду с этим концентрация зависит от возраста, пола, состояния, образа жизни человека.
Нарушения синтеза инсулина и диабет второго типа
Иногда поджелудочная железа перестает вырабатывать инсулин в нужных количествах. Если это наблюдается регулярно, пациент заболевает диабетом 2 типа. Это нарушение обмена веществ, которое проявляет себя рядом симптомов:
чрезмерное чувство жажды;
частые акты мочеиспускание;
чрезмерное чувство голода;
проблемы со зрением (расплывчатость);
ощущение нехватки сил;
онемения, покалывания в верхних и нижних конечностях;
длительно не проходящие раны.
Сахарный диабет 2 типа - опасное заболевание, которое приводит к ряду осложнений, в том числе с летальным исходом:
инсульты разных типов;
диабетическая стопа и другие.
Как определить уровень инсулина
Определить уровень инсулина можно в лабораторных условиях - для этого делается анализ венозной крови. Проводится он для разных целей:
выявление диабета 2 типа;
выявление необходимости искусственного приема инсулина;
определение причин гипогликемии (пониженного содержания глюкозы в крови).
Анализ проводится только по назначению врача. Основные предпосылки такие:
частое чувство голода;
для определения того, была ли удачно вырезана инсулинома (опухоль поджелудочной железы);
для диагностики рецидивов инсулиномы;
для контроля операции по пересадке островковых клеток Лангерганса после вмешательства.
Перед проведением исследования требуется определенная подготовка:
не принимать пищу минимум за 12 часов;
не принимать лекарственные средства за 24 часа (согласовать с врачом);
не курить минимум за 3 часа до исследования.
Что означают результаты анализа
Во время исследования делается забор крови из вены, после чего с помощью химического анализа определяется концентрация гормона. За норму принимается значение в диапазоне от 2,6 до 24,9 мкЕд/мл крови.
В случае превышения нормы пациента отправляют на дополнительную диагностику для определения возможных причин. Наиболее распространенными из них являются:
рак поджелудочной железы;
панкреатит хронического типа;
ожирение разных степеней;
непереносимость простых углеводов (глюкозы, галактозы, фруктозы).
Что делать, если инсулина мало
Если поджелудочная железа вырабатывает мало инсулина или не синтезирует его совсем, требуется срочное введение гормона искусственным путем. Для этого делают инъекции или принимают таблетки. Последний вариант более удобен, поскольку не нужно ставить укол, к тому же упаковку таблеток проще взять с собой.
Дозировка, кратность, время приема устанавливаются врачом. В зависимости от особенностей приема выделяют несколько видов инсулина:
быстрого действия - он начинает работать уже через 15-20 минут после приема;
короткого действия - через 40-60 минут;
промежуточного действия - через 1-2 часа;
длительного действия - через 2-4 часа.
Что делать, если инсулина много
В этом случае требуется снизить уровень выработки гормона такими способами:
прием препаратов, которые уменьшают инсулинрезистентность клеток (например, «Метформин»);
Читайте также:
