Рост фолликулов. Этапы роста фолликулов яичников
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Способность к зачатию и у юношей, и у девушек появляется в период полового созревания. Начало фертильного возраста прекрасного пола ознаменуется наступлением овуляции и менструации. Однако с годами репродуктивная функция претерпевает изменения. Способность к зачатию снижается по мере старения организма, а после наступления менопаузы женщины больше не могут забеременеть естественным путем.
В современном обществе бесплодие, связанное с возрастными изменениями репродуктивной системы, стало встречаться всё чаще. Существует множество причин, по которым многие девушки начинают заводить семьи лишь после 30 лет. Сегодня женщины имеют больше возможностей ухаживать за собой и следить за своим здоровьем, однако все это не исключает возрастной спад репродуктивной функции. Важно понимать, что фертильность снижается по мере старения женщины в связи с естественным процессом сокращения количества яйцеклеток в яичниках. И этот процесс может начаться значительно раньше, чем предполагает большинство женщин.
ОВУЛЯЦИЯ И МЕНСТРУАЛЬНЫЙ ЦИКЛ
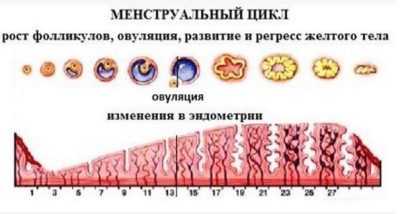
В течение репродуктивного возраста у женщин наблюдаются регулярные менструальные циклы, в течение которых ежемесячно происходит процесс овуляции. В начале каждого цикла фолликулостимулирующий гормон (ФСГ), образующийся в гипофизе, стимулирует к росту группу фолликулов в обоих яичниках. Обычно лишь один из этих фолликулов созревает и выпускает яйцеклетку (овулирует), остальные прекращают расти и разрушаются. Беременность наступает, когда яйцеклетка оплодотворяется и закрепляется в слизистой оболочке матки (эндометрии). Если беременность не наступает, эндометрий выходит в виде менструации, и цикл возобновляется.
В начале подросткового возраста у девочек наблюдается «гуляющая» овуляция, которая приводит к нерегулярной менструации, но к 16 годам, как правило, устанавливается стабильная периодичность месячных. С этого времени женский цикл будет оставаться устойчивым, составляя от 26 до 35 дней.
В отличие от мужчин, организм которых вырабатывают сперму на протяжении всей жизни, женщина рождается с неизменным количеством яйцеклеток с фолликулами, содержащихся в яичниках. Так, при рождении у девочки образуется около миллиона фолликулов. К периоду полового созревания это количество сокращается примерно до 300 000. Из всех оставшихся фолликулов около 300 достигают овуляции в течение репродуктивного возраста. Оставшиеся фолликулы не используются при овуляции, а задействованы лишь по мере прохождения естественного последовательного процесса вырождения, называемого атрезией.
По мере старения женщин фертильность снижается ввиду естественных возрастных изменений, которые происходят в яичниках. Примерно с 30-40 лет можно заметить, что цикл стал короче. Со временем овуляция начинает пропадать, месячные становятся всё более редкими, пока не прекращаются полностью. Считается, что стадия менопаузы наступает тогда, когда менструация у женщины отсутствует в течение года. Считается, что у любительниц закурить сигарету-другую менопауза наступает на год раньше, чем у некурящих женщин.
ФЕРТИЛЬНОСТЬ У СТАРЕЮЩИХ ЖЕНЩИН
Лучшими репродуктивными годами у женщин считается возраст 20-30 лет. Фертильность постепенно начинает снижаться к 30 годам, особенно явно эта тенденция проявляется после 35 лет. Каждый месяц вероятность забеременеть у здоровой женщины детородного возраста составляет 20%. То есть на каждую сотню детородных 30-летних женщин, которые пытаюсь забеременеть с первой попытки, это удастся лишь 20, остальным 80 придётся попытать удачу еще раз. К 40 годам эта вероятность составляет менее 5%. Таким образом, менее, чем 5 из 100 женщин могут успешно зачать в течение каждого месяц.
Как мы уже говорили, женщины остаются фертильными до возникновения менопаузы, средний возраст наступления которой составляет 51 год. Однако большинству женщин не удается зачать малыша уже в сорокалетнем возрасте. Данные показатели относятся как к тем, кто пробует забеременеть традиционным способом, так и к тем, кто проходит лечение от бесплодия, включая экстракорпоральное оплодотворение (ЭКО). Истории, транслируемые в СМИ, могут привести женщин и их партнеров к ошибочной мысли, что ни смотря ни на что можно гарантировано забеременеть, используя такие процедуры, как ЭКО. Но не стоит забывать, что возраст женщины всё же влияет на вероятность излечения от бесплодия. Качество и количество яйцеклеток с возрастом постепенно сокращаются, что и вызывает спад женской фертильности.
ФЕРТИЛЬНОСТЬ У СТАРЕЮЩИХ МУЖЧИН
В отличие от раннего спада фертильности, которое наблюдается у женщин, у мужчин изменение репродуктивной функции наступает значительно позже. Хотя качество спермы несколько ухудшается по мере того, как мужчина стареет, это, как правило, не является проблемой до достижения мужчиной 60-летнего возраста. Несмотря на то, что возникающие проблемы у мужчин не так внезапны и заметны, как у женщин, всё же изменения в репродуктивном и сексуальном функционировании также происходят по мере их старения.
При этом у сильного пола не существует возрастной границы, при которой мужчина не может стать отцом, что доказано джентльменами 60-70-летнего возраста, которым удалось успешно зачать потомство со своими более молодыми партнёршами. Однако по мере старения яички мужчин, как правило, имеют тенденцию становиться меньше и мягче, изменяется структура спермы, а подвижность сперматозоидов имеют тенденцию замедляться. У стареющих мужчин зачастую развиваются болезни, которые могут неблагоприятно влиять на их репродуктивную и сексуальную функции. Более того, с возрастом существует более высокий риск появления генных дефектов в сперматозоидах. Однако стоит отметить, что не у всех мужчин происходят значительные изменения в репродуктивной или сексуальной функции по мере старения, особенно это не касается мужчин, которые поддерживают своё здоровье в хорошем состоянии на протяжении многих лет.
В любом случае, если у мужчины существуют проблемы с сексуальным влечением или эрекцией, ему необходимо обратиться за лечением к урологу. Сниженное либидо может быть, в том числе, связано с низким уровнем тестостерона.
КАЧЕСТВО ЯЙЦЕКЛЕТОК
С возрастом вероятность забеременеть у женщин становится ниже, а вероятность выкидыша - выше, так как качество яйцеклеток ухудшается по мере того, как количество оставшихся яйцеклеток уменьшается в количестве. Подобные изменения наиболее выражены у женщин ближе к сорока годам. По этой причине возраст женщины - это наиболее точный тест качества яйцеклеток.
Важные изменения качества яйцеклеток, связанные с наличием наследственных отклонений и частотой перенесенных болезней, называются анеуплоидией (содержание слишком многого или слишком малого количества хромосом в яйцеклетке). При репродукции нормальная яйцеклетка должна состоять из 23 хромосом, тогда суммарно эмбрион будет содержать в себе 46 хромосом. По мере старения все большее количество яйцеклеток имеет либо слишком много, либо слишком мало хромосом. Это означает, что у эмбриона количество хромосом тоже будет либо больше, либо меньше положенного значения. Большинство людей знают, что Синдром Дауна - процесс, который ведёт к тому, что у эмбриона появляется дополнительная хромосома. Однако большинство зародышей со слишком большим или слишком маленьким количеством хромосом не приводят к беременности, либо ведут к выкидышам. Эта ситуация объясняет более низкий шанс забеременеть и более высокую вероятность выкидыша у взрослых женщин.
КОЛИЧЕСТВО ЯЙЦЕКЛЕТОК
Снижение количества фолликул, содержащих яйцеклетки в яичниках называется «потерей резервов яичников». Женщины начинают терять резервы яичников перед тем, как они становятся бесплодными и перед тем, как у них прекращается регулярная менструация. Так как женщины рождаются с одним и тем же набором фолликул, которые у них будут на протяжении всей жизни, количество ждущих фолликул постепенно истощается. По мере того, как резервы яичников сокращаются, фолликулы становятся всё менее и менее восприимчивыми к методу ЭКО и требуют всё больше стимуляций яйцеклетки для её созревания и овулирования. Сначала менструации могут сместиться ближе друг к другу, приводя к более короткому циклу - от 21 до 25 дней каждый. В результате фолликулы становятся не способными функционировать должным для стабильной овуляции образом, что приводит к длинным нерегулярным циклам. Сокращения резерва яичников обычно связано с возрастом и происходит в связи с естественной потерей яйцеклеток и ухудшением качества оставшихся яйцеклеток. Однако резерв яичников может уменьшаться и у молодых женщин. Зачастую это происходит по причине курения, наследственной предрасположенности к наступлению преждевременной менопаузы и ранее перенесенной операции на яичниках.
БЕСПЛОДИЕ И ВОЗРАСТНОЕ МАТЕРИНСТВО
Бесплодие диагностируется в случае, если женщине не удается забеременеть спустя год половых отношений без предохранения (в том числе, без использования методов оральной контрацепции). Однако если возраст женщины 35+, обследование должно проводиться после 6 месяцев безуспешных попыток зачать ребёнка. Если у пары имеются очевидные медицинские проблемы, которые влияют на их неспособность к зачатию, такие как отсутствие месячных (аменорея), сексуальная дисфункция, воспалительные заболевания, либо ранее перенесённые операции, им рекомендуется начать обследование на бесплодие незамедлительно.
Тест на фертильность обычно включает в себя установление периода овуляции, обследование фаллопиевых труб, шейки матки и самой матки. Партнёру - мужчине необходимо будет пройти процедуру спермограммы (анализ спермы). Большую часть тестов можно выполнить в течение одного месяца. После окончания обследования назначается необходимое лечение. При этом очень важно отслеживать общее состояние здоровья. Предварительная консультация у специалиста зачастую также даёт положительный результат. Врачи могут предложить курс необходимой терапии перед началом беременности, так как существуют повышенные риски для женщин старшего возраста.
Например, женщины, которые страдают такими болезнями, как высокое артериальное давление или диабет, перед началом попыток зачать ребенка должны проконсультироваться с врачом, так как симптомы этих заболеваний могут обостриться во время беременности. Кроме того, дети, рожденные женщинами после 35 лет, имеют более высокий риск родиться с неправильным количеством хромосом. Поэтому дамам из группы риска в период беременности может рекомендоваться прохождение специального обследования.
Существующие риски женщинам лучше обсудить с их лечащим врачом, либо с консультантом по генетическим вопросам перед началом планирования беременности. В ходе обследования может быть проведено пренатальное тестирование после специальной проверки на определенные врождённые аномалии. В настоящее время для выявления патологий применяется амниоцентез и биопсия ворсин хориона. Также в качестве диагностирующего теста используются анализ крови и ультразвук. Как показывает практика, большинство родителей хотят узнать как можно больше информации о беременности для того, чтобы иметь возможность принять взвешенное решение.
ВАРИАНТЫ ЛЕЧЕНИЯ И АЛЬТЕРНАТИВЫ
Вспомогательные репродуктивные технологии
При определении причины бесплодия врачи могут предложить специальное лечение. Однако иногда бывают случаи, при которых не получается обнаружить никаких конкретных проблем и причина бесплодия считается «неустановленной». При неустановленном бесплодии, либо когда традиционные методы лечения не сработали, могут быть использованы вспомогательные репродуктивные технологии, такие как суперовуляция с использованием технологии внутриматочной инсеминации (ВМИ) и экстракорпоральное оплодотворение (ЭКО). В цикле ВМИ лечение бесплодия осуществляется при помощи препаратов для увеличения количества яйцеклеток в яичниках. Когда эти яйцеклетки готовы овулировать, отобранная сперма партнёра помещается напрямую в женские яичники. Данная процедура называется технологией внутриматочного осеменения (IUI) и не причиняет никакого дискомфорта. ЭКО представляет собой процедуру забора яйцеклетки и её оплодотворение спермой партнёра в лаборатории, затем готовый эмбрион помещается в матку. В каждой из этих процедур может быть использована сперма донора вместо спермы партнёра женщины.
При любом из вариантов лечения возраст женщины напрямую влияет на наступление беременности. Среди женщин старше 40 лет вероятность результативного внутриматочного осеменения составляет менее 5% за цикл. В сравнении с этим вероятность успешного исхода у женщин в возрасте от 35 до 40 лет достигает примерно 10%. ЭКО считается более продуктивной технологией, но вероятность успеха среди женщин 40+ сравнительно низкая, всего 20% за цикл.
Донорство яйцеклеток
Если не помогли другие виды терапии, женщина старше 42 лет или она страдает Синдромом истощения яичников (Преждевременной овариальной недостаточностью), также известной как ранняя менопауза, выбор методов лечения сужается. В этом случае донорство яйцеклеток, которое представляет собой использование яйцеклеток женщин-доноров, в возрасте 20- 30 лет, считается довольно успешной процедурой. Высокая вероятность забеременеть при помощи донорской яйцеклетки подтверждает, что качество яйцеклетки, связанное с возрастом, является первичным барьером в попытке зачатия у женщин старшего возраста. Если Вам за 40, то вероятность успешно забеременеть при помощи цикла ЭКО с использованием донорской яйцеклетки значительно выше, но многие пары или одинокие женщины около сорока лет предпочитают использовать свои яйцеклетки, хоть вероятность забеременеть в данном случае ниже. К 43 годам шанс забеременеть посредством ЭКО составляет менее 5%, а к 45 годам единственным разумной рациональной альтернативой является использование донорской яйцеклетки.
При таком методе лечения донор яйцеклетки принимает препараты для стимулирования появления множества яйцеклеток в яичниках. В то же самое время реципиент яйцеклетки (женщина, которая получает донорскую яйцеклетку) получает гормональную терапию для того, чтобы подготовить её яичники к принятию оплодотворенных яйцеклеток (эмбрионов). После получения яйцеклеток от донора, их оплодотворяют спермой партнёра в лаборатории. Через несколько дней после этого эмбрионы помещают в матку реципиента. Любой из эмбрионов, который не был использован, может быть заморожен (криоконсервирован) для использования в последующем.
Донор яйцеклетки ЭКО дает женщинам возможность забеременеть, родить и испытать радость материнства. Однако надо понимать, что ребёнок, зачатый таким способом, не будет генетически связан с женщиной, которая его родила. При этом он будет иметь биологическую связь с отцом и донором яйцеклетки. Многие программы рекомендуют пройти консультацию для того, чтобы все стороны соглашения о донорстве яйцеклетки понимали этические, юридические, психологические и социальные стороны вопроса. Так как успех процедуры сильно зависит от качества яйцеклеток донора, идеальными донорами считаются женщины в возрасте от 20 до 30 лет с доказанной фертильностью.
ОТСРОЧЕННОЕ МАТЕРИНСТВО
Женщины, которые хотят отложить деторождение до возраста старше 38 лет, могут рассматривать такие методы, как заморозка эмбрионов после ЭКО или извлечение и заморозка яйцеклетки для более позднего использования. Успех заморозки эмбриона (крипоконсервация) хорошо известен, но он предполагает наличия у женщины партнера-мужчины либо использование спермы донора. Заморозка яйцеклеток для отсрочки материнства является новой многообещающей технологией. Однако существует проблема в использовании метода добровольной заморозки яйцеклеток. По мере того, как женщина становится старше, конечный результат цикла вспомогательной репродуктивной технологии получается всё менее успешным.
ПРЕДИМПЛАНТАЦИОННЫЙ ГЕНЕТИЧЕСКИЙ СКРИНИНГ
В настоящий момент разрабатываются новые технологии, которые позволят тестировать эмбрионы на хромосомные нарушения. Данный метод применяется по отношению к эмбрионам, созданным при помощи ЭКО. Он может быть особенно полезен для женщин старшего возраста. При применении предимплантационной генетической диагностики (ПГД), небольшое количество клеток берётся из каждого эмбриона и подвергается исследованию. Для пересадки в материнскую матку выбираются хромосомно правильные эмбрионы. Предполагается, что данная процедура приведет к высокому показателю беременности и трансмиссии эмбриона с генетическими отклонениями.
Фертильность естественным образом идёт на спад по мере старения. Несмотря на то, что время снижения фертильности и наступления менопаузы у женщин существенно различается, этот период происходит в жизни каждой представительницы прекрасного пола. Как правило, фертильность начинает снижаться в районе 30 лет и заметно спадает в возрасте 35 лет. Женщины, которые решают отложить беременность до 35 лет и позднее, должны реалистично оценивать шансы на успех, обладать информацией о возможностях зачатия и, при необходимости, использования терапии от бесплодия. Ознакомившись со всеми вариантами и осознавая свои потребности и цели, женщина и её партнер смогут принять наилучшее решение.
Все о фолликулах в яичниках
Способность женщины к продолжению рода определяется слаженной работой ее репродуктивной системы. И в ней очень важная роль отводится фолликулам яичников. От маленьких образований в половых железах женщины зависит, сможет ли она зачать ребенка, будет ли ее женское здоровье крепким и долгим.
Что это такое?
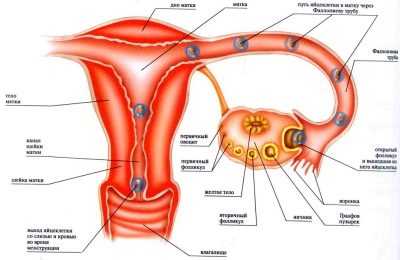
Фолликулом называется образование внутри яичника, это — структурный компонент женской половой железы, который состоит из незрелой яйцеклетки и трех слоев оболочек (одной — эпителиальной и двух из соединительной ткани). Яйцеклетка внутри фолликула называется ооцитом первого порядка.
Половая клетка до своего созревания бережно окружена слоем гликопротеинов и гранулезных клеток, которые, в свою очередь, защищены внеклеточным матриксом — базальной мембраной. Вокруг нее расположены тека-клетки.
Структура и строение фолликула таковы, что все элементы несут в себе лишь одно функциональное значение — сохранять и оберегать женские половые клетки, а когда придет время, то обеспечить им оптимальные условия для созревания.
Яичники у плодов женского пола формируются еще в период внутриутробного развития, на 9-10 неделе беременности в яичниках крохи есть миллионы фолликулов с огромным запасом ооцитов первого порядка. Часть клеток погибает по естественным причинам под воздействием самых разнообразных внешних факторов. При рождении в яичниках девочки есть около 500 тысяч фолликулов.
Они дремлют, не действуют до момента, когда стартует половое созревание. К этому периоду у девочки остается около 250 тысяч половых клеток. Но они погибают, а на эти процессы влияют и экология, и питание, и заболевания. Таким образом, от многочисленного овариального резерва, данного девочке природой при рождении, на ее репродуктивный период отводится лишь 450-500 половых клеток.
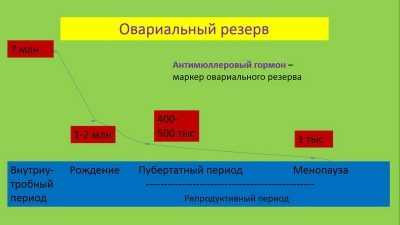
Фолликулы в яичниках находятся в постоянном процессе созревания. Этот процесс задает цикличность работе женского организма, поэтому каждый месяц в половых железах созревает один или два фолликула, которые выпускают из своей внутренней полости в день овуляции зрелую и пригодную для оплодотворения яйцеклетку. С возрастом, когда женщина обзаводится вредными привычками, хроническими заболеваниями, истощение овариального резерва становится стремительным. И уже после 35 лет и количество, и качество фолликулов и ооцитов оставляет желать лучшего. К 40 годам у женщины остается не более 3% от изначального овариального резерва.
Именно поэтому специалисты не рекомендуют женщинам слишком долго откладывать рождение ребенка, устраивая свою карьеру и улаживая другие жизненные обстоятельства. Резерв нельзя пополнить, новые первичные фолликулы с ооцитами первого порядка в яичниках не образуются.
Когда резерв будет исчерпан, наступит менопауза, то есть климакс. Это означает, что своим фолликулярным резервом нужно пользоваться бережно и с умом.
Процесс созревания и цикл
Процесс, который каждый месяц протекает в женском организме, метаморфозы, касающиеся фолликулов, называется фолликулогенезом. Процесс созревания этих пузырьков-мешочков очень сложный, регулируемый на гормональном уровне самим организмом. Он протекает непрерывно и перерывы возможны лишь на время беременности. Завершается фолликулогенез в период менопаузы — при истощенном овариальном резерве новые фолликулы не созревают, менструации нет.
Множественные первичные фолликулы имеют очень маленькие размеры (не более 50 мкм), их невозможно рассмотреть без микроскопа, они заложены еще до рождения девочки и называются примордиальными. Они зарождаются в яичниках на 6 неделе беременности. И процесс образования новых примордиальных фолликулов полностью завершается к поздним срокам беременности.
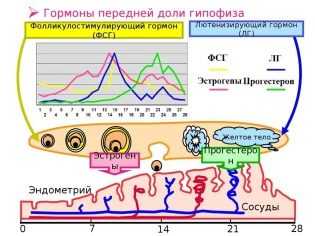
Когда девочка вступает в период полового созревания, передняя доля гипофиза у нее начинает вырабатывать особое вещество — фолликулостимулирующий гормон (ФСГ). Под действием этого активного вещества каждый месяц сразу после начала очередной менструации в правом и левом яичнике одновременно начинается формирование и рост 5-15 фолликулов из запаса. Как только они начинают расти, меняется их статус — они становятся преантральными, а их размер составляет около 200 мкм.
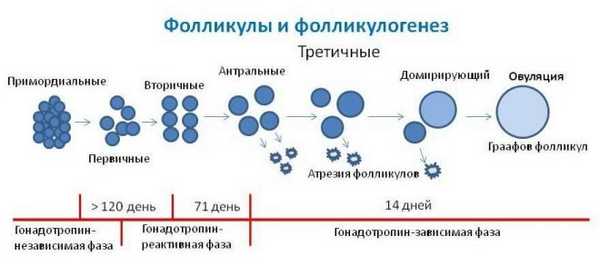
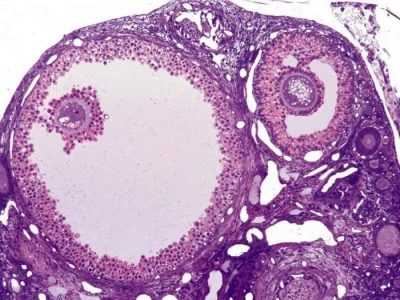
В процессе роста происходит множество клеточных процессов, внутри пузырька-фолликула образуется полость с жидкостью, в которой есть ооцит первого порядка. Такие фолликулы уже можно оценить на УЗИ, они называются антральными. Их размеры уже равны 3-4 миллиметрам.
Но все антральные фолликулы должны дожить до овуляции, остается лишь один — доминирующий. Его темпы роста более интенсивные. Остальные антральные собратья проходят обратное развитие и сохраняются организмом на будущие менструальные циклы. Развитие следующего фолликула задерживается на гормональном уровне. Доминантный фолликул растет быстро, внутри его вызревает яйцеклетка — перед овуляцией размер фолликула достигает 20-22 мм (иногда 24 мм). Начинается активная выработка эстрогена и лютеинизирующего гормона.
Гормон ЛГ действует на фолликулярную оболочку, истончая ее. Зрелая яйцеклетка находится на бугорке и выступает над поверхностью яичника. Фолликул теперь — третичный или преовуляторный. Его ещё называют граафовым пузырьком. Под действием ЛГ образуется стигма — выпячивание в стенке фолликула. В месте стигмы происходит разрыв оболочек и выход зрелой яйцеклетки.
Сначала яйцеклетка попадает в брюшную полость, откуда захватывается маточной трубой. Оказавшись в маточной трубе, ооцит в течение 24-36 часов сохраняет способность быть оплодотворенным. Если зачатия не происходит, яйцеклетка погибает.
Все о доминантных фолликулах
Женский организм устроен намного сложнее, чем может показаться на первый взгляд. Очень многие процессы в нем управляются исключительно гормонами, и от того, насколько слаженными они будут, зависит, например, сможет ли женщина зачать и выносить ребенка, надолго ли сохранится ее репродуктивное здоровье. К одному из таких сложных невидимых процессов относится формирование доминантного фолликула в яичниках.
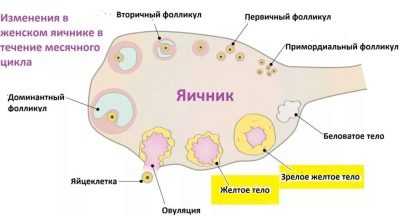
Фолликул — компонент половых желез женщины. Формируются фолликулы еще тогда, когда девочка развивается в материнской утробе. К моменту появления на свет новорожденные девочки имеют самый богатый запас половых клеток — от полумиллиона до миллиона. Каждая незрелая яйцеклетка находится в нескольких оболочках, которые вместе образуют своего рода пузырек или мешочек, и именуется он фолликулом.
Как только у девочки начинается процесс полового созревания, в ее организме стартует выработка гормона ФСГ — он отвечает за рост фолликулов, и начинается фолликулогенез — непрерывный и постоянный процесс созревания и гибели фолликулов. Так продолжается до климакса, пока не иссякнет овариальный резерв.
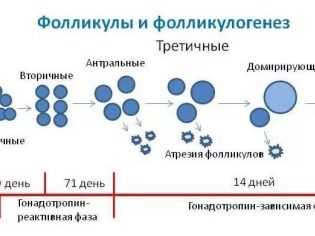
Фолликулы бывают разными. Те, которыми природа щедро одаривает девочку от рождения, очень маленькие, их невозможно разглядеть невооруженным взглядом. Они называются примордиальными. Под действием ФСГ они начинают подрастать и становятся преантральными, а потом некоторым из них будет суждено стать антральными, то есть имеющими внутри полость с жидким содержимым. Антральные фолликулы образуются в самом начале менструального цикла, после месячных уже можно обнаружить их на УЗИ и подсчитать. Но ни один из перечисленных видов фолликулов не делает женщину фертильной. Для того чтобы была вероятность наступления беременности, нужна зрелая и полноценная яйцеклетка, а дать ее может только один вид фолликулов — доминантный или доминирующий.
Антральные фолликулы в начале цикла растут в обоих яичниках. Однако уже к 7-8 дню цикла один из них становится более заметным, он растет и развивается быстрее своих антральных собратьев. Это и есть доминант, тот пузырек, которому предстоит обеспечить овуляцию в текущем менструальном цикле. Как только он определяется, организм женщины бросает все силы на его рост, а развитие остальных фолликулов притормаживается.
Это очень важно для экономии овариального запаса, ведь количество фолликулов, данных женщине природой на всю ее жизнь, не пополняется.
Располагаться доминантный фолликул может в правом или левом яичнике. Иногда (довольно редко) встречается такое явление, как двойная овуляция, в этом случае таких фолликулов два и расположены они либо в одном, либо в разных яичниках. Внутри доминирующего пузырька с каждым днем расширяется полость, заполненная жидкостью, в ней растет яйцеклетка. На поверхности «мешочка» образуется яйценосный бугорок.
К середине цикла, когда фолликул достигает максимального размера, под действием гормона ЛГ и эстрогенов оболочка его становится более тонкой, она лопается и освобождает женскую половую клетку. Яйцеклетка начинает самостоятельное существование в маточной трубе и в течение 24-36 часов она может быть оплодотворена. Если этого не случится, то половая клетка погибает, и вероятность наступления беременности станет реальной теперь только уже в следующем менструальном цикле, после разрыва следующего доминантного фолликула.
Процесс разрыва фолликулярной оболочки и высвобождение половой клетки — это и есть овуляция.
Размеры фолликулов по дням цикла
Фолликулы представляют собой часть половых желез женщины, то есть неотъемлемый их компонент. Это особые образования, в которых под надежной защитой находятся незрелые половые клетки. Задача фолликула заключается в том, чтобы оберегать ооциты, а когда придет время, обеспечить безопасность яйцеклетке при созревании и выходе в день овуляции.
Как происходит рост?
Фолликулы даются женщине по праву рождения. Новорожденные девочки имеют в своих яичниках от 500 тысяч до миллиона примодиальных фолликулов, размеры которых ничтожно малы. С наступлением полового созревания у девочки стартует ежемесячный непрерывный процесс фолликулогенеза, который будет длиться на протяжении ее репродуктивной жизни и закончится лишь с наступлением климакса.
На всю жизнь женщине отводится около 500 половых клеток, именно они будут созревать по одной в каждом менструальном цикле, а в день овуляции покидать пузырек-убежище, достигший максимального размера. После овуляции в течение 24-36 часов возможно оплодотворение. Для зачатия нужен всего один фолликул и одна яйцеклетка.
С началом пубертатного периода у девочки начинает вырабатываться гормон, отвечающий за фолликулярный рост. Он называется ФСГ — фолликулостимулирующий гормон. Его производит передняя доля гипофиза. Под его воздействием примодиальные пузырьки начинают увеличиваться, а уже в период очередной овуляции часть из них сначала становится преантральными, а потом и антральными, внутри которых имеется полость, наполненная жидкостью.
Антральных фолликулов в самом начале женского цикла может быть от 5 до 25. Их количество позволяет врачам прогнозировать, насколько женщина способна к самостоятельному зачатию, возможна ли беременность без стимуляции и помощи докторов. Нормой считается от 9 до 25 пузырьков. Если же у женщины обнаруживается менее 5 фолликулов антрального типа, то устанавливается диагноз «бесплодие», при котором показано ЭКО с донорскими яйцеклетками.
Антральные фолликулы растут примерно в одном темпе, с одной скоростью, но вскоре начинает формироваться лидер, растущий быстрее других — такой пузырек получает название доминантного. Остальные замедляют рост и проходят обратное развитие. А доминантный продолжает расти, в нем расширяется полость с жидкостью, в которой зреет яйцеклетка.
К середине цикла фолликул достигает больших размеров (от 20 до 24 мм), при них он обычно лопается под действием гормона ЛГ. Яйцеклетка становится доступной для оплодотворения в ближайшие 24-36 часов.
- Менструация
- Овуляция
- Высокая вероятность зачатия
Также вместе с календарным методом можно измерять базальную температуру, исследовать цервикальную слизь, использовать специальные тесты или мини-микроскопы, сдавать анализы на ФСГ, ЛГ, эстрогены и прогестерон.
Однозначно установить день овуляции можно посредством фолликулометрии (УЗИ).
Бывший фолликул, а точнее остатки его оболочек, группируются в новое образование — желтое тело, производящее прогестерон. Если зачатия не наступило, желтое тело погибает через 10-12 суток и перед месячными резко снижается выработка прогестерона. При беременности желтое тело продолжает функционировать до конца первого триместра.
При отсутствии беременности новый этап фолликулогенеза по той же схеме протекает с первого дня цикла, то есть с самого начала очередной менструации. Если у женщины организм работает нормально, нет проблем с гормональным фоном, то овуляции происходят ежемесячно. Допустимыми считаются 1-2 ановуляторынх цикла в год. С возрастом количество циклов без созревания фолликула и овуляции увеличивается до 5-6 в год, но это нормально, так как генетический материал женщины стареет, а фолликулярный запас исчерпывается.
Пополнить его нельзя — такой возможности природа не предусмотрела, а потому важно следить за своим здоровьем и бережно относиться к овуляторному резерву.
Изменение размеров
Сложно сказать, какие размеры должен иметь в норме фолликул на той или иной стадии своего развития. Данные, которые существуют в таблицах, лишь приблизительные, они не учитывают индивидуальности конкретной женщины. С каждым днем цикла размеры пузырьков меняются, поскольку процесс фолликулогенеза непрерывный и постоянный.
В самом начале цикла размеры фолликулов не превышают 2-4 мм. Но по мере роста диаметр антральных фолликулов становится больше, а количество самих фолликулов уменьшается. К 8 суткам с начала цикла обычно выделяется доминантный фолликул, а далее фиксируются только его размеры вплоть до овуляции.
Таблица размера фолликулов по дням.
День цикла
Размер фолликулов
Изменения
Есть возможность определить количество антральных фолликулов.
Количество антральных пузырьков начинает сокращаться.
Выделяется доминантный фолликул.
Идет рост доминантного фолликула
Внутри доминантного фолликула есть возможность определить полость с ооцитом.
Полость внутри фолликула расширяется.
Образуется бугорок на поверхности фолликула, сам фолликул подходит к оболочке яичника максимально близко.
Определяется стигма на поверхности фолликула.
21-22 мм (допустимо 23-24 мм)
Фолликул готов к овуляции.
Совсем необязательно, что на 10-11 день цикла в конкретном случае рост доминантного пузырька составляет 11-18 мм, так как все довольно индивидуально, но размеры фолликула все-таки применяются для прогнозирования овуляционного периода. Например, женщине при размере фолликула в 16 мм предложат еще ждать овуляцию, поскольку размер пузырька не предполагает, что разрыв случится очень скоро.
А также важно и превышение норм размеров: если на 7-9 день цикла или в любой другой период до овуляции фолликул имеет размеры выше 25 мм (26-27, 30-34 мм и так далее), то врач, скорее всего, предположит кистозное образование, чем нормальный овуляторный цикл.
Важно! Указанные нормы актуальны для женщин, которые не получают гормонального лечения. При стимуляции овуляции размеры могут отличаться.
Как проверить?
Самостоятельно измерить фолликулы, конечно, невозможно. Единственный способ сделать это — посетить врача и сделать фолликулометрию. Это разновидность ультразвукового исследования (УЗИ), при котором в динамике наблюдают состояние яичников женщины. Первое УЗИ обычно делают сразу после окончания менструации, обычно на 7-8 день цикла есть все возможности оценить количество антральных пузырков. Потом УЗИ делают несколько раз с регулярностью через 2-3 суток, чтобы иметь возможность не упустить день овуляции.
Врач УЗИ, основываясь на среднестатистических размерах фолликула, подскажет, когда лучше проводить стимуляцию овуляции, когда лучше назначать процедуру изъятия яйцеклеток методом пункции яичников в протоколе ЭКО, а также с уверенностью сможет сказать, была ли в текущем цикле овуляция вообще.
Фолликулометрия обязательно проводится для установления характера и причин бесплодия, а также для принятия решения о целесообразности стимуляции.
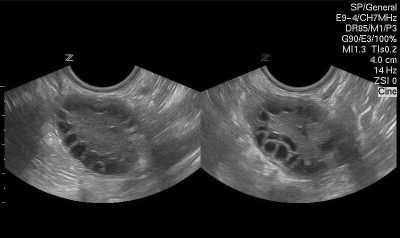
На самой первой процедуре женщина может удивиться, услышав, что у нее в яичниках зреет довольно много фолликулов. Для антральных — это совершенно нормально. Тревогу вызывают ситуации, когда таких пузырьков либо слишком много, либо слишком мало. Если их 26 и более, врач заподозрит синдром поликистозных яичников, при котором зачатие без предварительного лечения невозможно.
Если антральных пузырьков будет менее 5 (единичный фолликул, 2, 3, 4 фолликула), это означает, что женщина бесплодна, поэтому фолликулы не растут даже при стимуляции — ЭКО и стимулирование функции яичников в этом случае не проводятся. Допустимо ЭКО с донорским ооцитом.
Оптимальным количеством для зачатия без проблем считается 11-25 фолликулов. Именно такое количество говорит о нормальном фолликулярном запасе и уровне фертильности. При количестве 6-10 говорят о сниженном фолликулярном резерве, женщине может быть проведена стимуляция.
Причины нарушения фолликулогенеза
Процессы фолликулогенеза протекают под руководством гормонального фона и зависят от концентрации и соотношения гормонов ФСГ, эстрадиола, лютеинизирующего гормона, прогестерона, тестостерона, пролактина. А потому любое отклонение в эндокринной сопровождающей может стать причиной нарушения процесса созревания фолликулов, что приведет к тому, что созревание будет протекать либо слишком медленно, либо стремительно. В первом случае возможна поздняя овуляция, во втором — ранняя. Любое из них не слишком благоприятно для нормального зачатия.
Нарушения фолликулогенеза бывают разнообразными. Например, при персистенции не происходит разрыва фолликулярной оболочки. Такое явление обычно связано с недостаточным уровнем гормона ЛГ. При этом яйцеклетка перезревает, погибает, а фолликул продолжает присутствовать на поверхности половой железы еще несколько недель. Это вызывает сбой менструального цикла, зачатие в этот период невозможно.
При лютеинизации фолликула желтое тело начинает развиваться раньше, чем происходит разрыв, поэтому овуляции также не происходит. А если фолликул не созревает до нужных размеров, прекращая своё развитие внезапно, то говорят об атрезии фолликула. Во всех случаях процесс овуляции оказывается нарушенным — женщина не может зачать малыша.
Причины, по которым развитие фолликулов нарушается, многочисленны. Есть временные факторы, после устранения которых цикл восстанавливается, а женщина может стать мамой и без помощи врачей.

Есть более серьезные причины, требующие обязательного лечения, помощи репродуктологов, эмбриологов и других специалистов, которые способны подарить женщине счастье материнства даже в совершенно, казалось бы, безнадежных случаях.
Временные нарушения могут вызвать:
- чрезмерные физические нагрузки, занятия профессиональным спортом;
- увлечение монодиетами, резкое похудение или набор большого веса за короткий временной промежуток;
- хронические стрессы, эмоциональная нестабильность, переживания;
- работа на предприятии с высоким уровнем профессиональной вредности (с красками, лаками, нитратами, в ночную смену, в условиях сильной вибрации и усиленного электромагнитного излучения);
- поездки и авиаперелеты, если они связаны со сменой климата и часовых поясов;
- отмена оральных контрацептивов;
- перенесенные в текущем месяцев заболевания с повышением температуры тела.
Нередко женщины вообще не замечают нарушения фолликулярного созревания, ведь не всегда мы задержке менструации или более обильным выделениям уделяем должное значение.
Среди патологических причин нарушения созревания фолликулов можно отметить различные болезни и состояния, при которых нарушается эндокринный фон:
- патологии гипофиза, гипоталамуса;
- нарушение функций яичников;
- воспалительные и инфекционные заболевания половых путей и органов малого таза;
- травмы яичниковой ткани, последствия хирургического вмешательства;
- нарушение работы щитовидной железы, коры надпочечников.
Гормональным сбоям часто предшествуют роды и аборты, вредные привычки, длительный прием антибиотиков, антидепрессантов, антикоагулянтов.

Что делать?
При нарушении роста фолликулов и процессов овуляции обычно применяется гормональное лечение. Домашние средства, средства народной медицины (боровая матка, шалфей и другие) не могут решить проблему, которая существует на уровне обмена веществ, увеличить запас фолликулов или нарастить эндометрий, помочь вырасти фолликулам.
Ускорить их рост и добиться зрелого фолликула и полноценной овуляции помогают препараты с содержанием ФСГ. Их назначает врач в строгой индивидуальной дозировке («Клостилбегит», «Кломифен» и другие). С какой скоростью растут фолликулы в сутки, контролирует фолликулометрия. Когда рост достигает нужных параметров, вводят укол ХГЧ 10000, после которого через 24-36 часов начинается овуляция.
Препараты, стимулирующие рост фолликулов, нельзя назначать себе самостоятельно и принимать бесконтрольно. Это может привести к очень печальным последствиям.
Если роста не происходит даже при рекомендованном гормональном лечении, рекомендуется ЭКО с донорскими ооцитами, поскольку другого способа получить зрелые яйцеклетки, как стимулировать гиперактивность яичников, не существует.
Фолликулы

Еще во время внутриутробного развития в организме девочек происходит зачаточное формирование более 500 000 фолликулов. По достижению половозрелого возраста в репродуктивной системе остается около 40 000 таких структур. В течение жизни полностью созревает не более 500 яйцеклеток, а оставшаяся часть микроскопических зачатков ооцитов подвергается атрезии.
Что значит фолликул?
Фолликул - структурный элемент женских половых желез, который состоит из ооцита, круженного слоем соединительной и эпителиальной ткани. В нем находится только одна яйцеклетка 1-го порядка, внутри которой располагается небольшое ядро - «зародышевый пузырь».
Ооцит (яйцеклетка) заключен в плотную гликопротеиновую капсулу, окруженную гранулезными клетками. Их поверхность покрыта тонким бесклеточным слоем матрикса, вокруг которого располагается тека-клетка.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
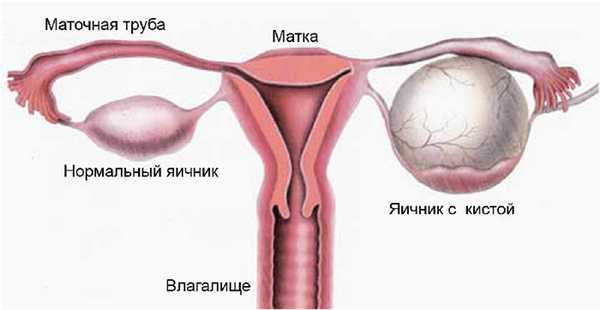
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Стадии развития фолликула
Фолликулогенез - беспрерывное созревание фолликулов, которое начинается в антенатальном, а заканчивается в климактерическом периоде. По причине апоптоза большинство недозревших женских половых клеток погибает. Только незначительная их часть проходит весь цикл созревания и принимает участие в овуляции.
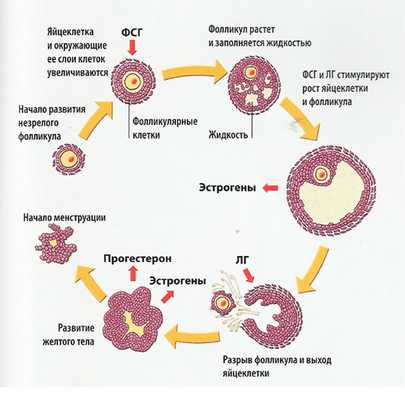
Типов структурных элементов яичников определяется стадией их развития:
- примордиальные (зародышевые);
- преантральные (первичные);
- антральные (вторичные);
- преовуляторные (граафовы пузырьки).
За 24 часа до овуляции усиливается продукция эстрогена, стимулирующего поступление в кровь лютеинизирующего гормона. Именно пептидные гормоны инициируют образование выпячивания в фолликулярном мешке, из которого впоследствии выходит ооцит (овуляция).
Цикл фолликула
На протяжении всего менструального цикла в репродуктивной системе женщины происходят изменения, предшествующие овуляции. Размеры и местонахождение фолликулярных мешков определяется фазами этого цикла:
- менструальная (продолжительность 3-6 дней) - кровотечение из матки, вызванное отторжением эндометрия;
- фолликулярная (продолжительность 14 дней) - процесс развития новых структурных элементов яичников, который начинается с продукции лютеинизирующих и фолликулостимулирующих гормонов, ускоряющих их рост;
- овуляторная (продолжительность 3 дня) - разрыв доминантного фолликула с последующим выходом ооцита, готового к оплодотворению;
- лютеиновая (продолжительность 16 дней) - интенсивная продукция прогестерона и эстрогена, подготавливающих женский организм к беременности.
Созревшие ооциты видны невооруженным глазом на экране УЗИ-сканера. В норме за один менструальный цикл созревает от 1 до 3 доминантных фолликулов.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
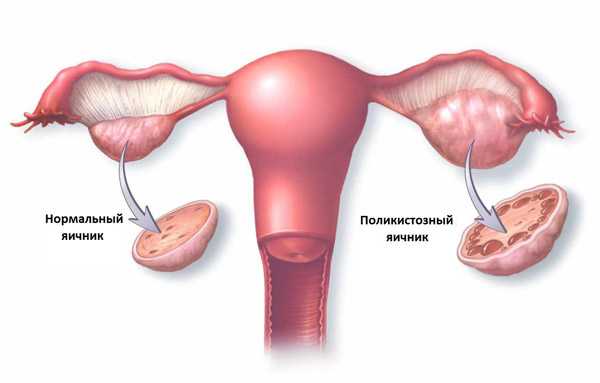
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
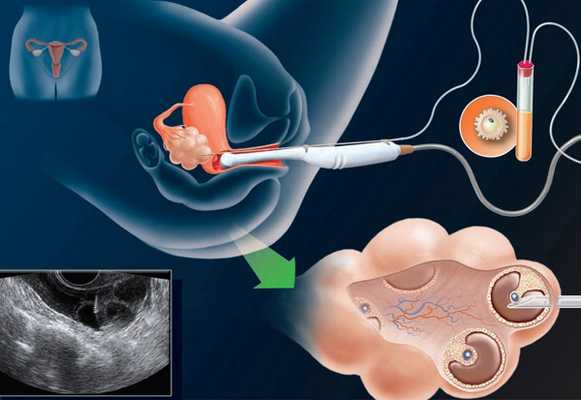
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Стимуляция фолликулов при эко
При гормональном бесплодии извлечь созревшую яйцеклетку из яичника невозможно ввиду отсутствия овуляции и предшествующих ей биохимических процессов. Увеличить шансы на успешное зачатие с помощью ЭКО можно в случае отбора сразу нескольких созревших яйцеклеток.
Для стимуляции роста половых клеток применяются гормональные препараты, благодаря которым в яичниках образуется от 8 до 15 фолликулов. Во время пункции специалистами отбираются только самые крупные из них, диаметр которых составляет 15-20 мкм.
Рост фолликулов при эко
В процессе стимуляции суперовуляции врачами контролируется скорость роста половых клеток, которая осуществляется с помощью трансвагинального УЗИ. Обследование начинают через пять дней после начала гормональной терапии. При недостаточном развитии органических структур яичников увеличивается доза принимаемых лекарств.
Скорость роста женских половых клеток составляет не более 2 мм в сутки. Когда диаметр фолликулов достигает 16 мм, пациентку подготавливают к пункции для забора ооцита. К моменту начала процедуры оценивается состояние эндометрия, толщина которого должна находиться в пределах от 7 до 9 мм.
Читайте также:
