Саркома Капоши - причины, симптомы, диагностика и лечение
Добавил пользователь Morpheus Обновлено: 28.01.2026
Многие привыкли, что саркома Капоши сопровождает ВИЧ-инфицированных, стороной обходя здоровых людей. Однако в последнее время случаи саркоматоза встречаются чаще даже у детей. Можно ли обезопасить себя от рака? Вполне возможно, если знать о нём всё.
Что такое саркома Капоши?
Множественный геморрагический саркоматоз был открыт дерматологом из Венгрии Морицем Капоши, потому назван в его честь. По сути, саркома Капоши — это скопления злокачественных новообразований кожи.
Причины и распространение
Саркома Капоши редко поражает здоровых людей.
В статистике раковых болезней, поражающий ВИЧ-инфицированных и больных герпесом 8 типа на неё приходится 50% и 100% соответственно.
Доподлинно причины образования саркомы невыяснены. Исходя из статистики и изучений заболевания, наблюдается его связь с другими болезнями пациентов, например, грибовидным микозом, миеломной болезнью, болезнью Ходжикина.
Поскольку точных причин заболевания назвать не представляется возможным, можно выделить группы риска, куда относятся:
- лица мужского пола с ВИЧ-инфекцией;
- люди, прошедшие пересадку органов;
- люди родом из экваториальной Африки;
- лица мужского пола со средиземноморским происхождением;
У людей, относящихся к озвученным группам саркому находят в большем количестве случаев.
Ученым удалось вывести наличие компонентов (цитокинов), стимулирующих рост саркомы. На данный момент к ним относятся: 3FGF, TGFp, IL-6 (интерлейкин 6).
Патогенез начальной стадии
Патогенез, так же как и причины появления саркомы, до конца не изучен. Основной версией патогенеза начальной стадии считается образование раковых клеток из из эндотелия кровеносных или лимфососудов.
На фотографии представлена саркома Капоши на кончике носа в начальной стадии развития
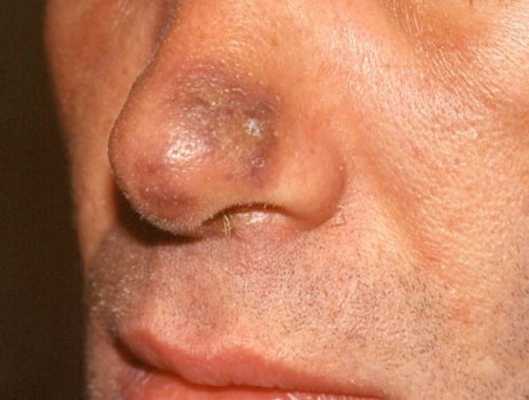
Доподлинно можно сказать, что саркоматоз проявляется реактивным процессом, однако, с медленным течением. По гистологии заболевание имеет признаки воспаления.
Симптомы
К самым ранним симптомам саркоматоза относят пятна сине-фиолетового оттенка, проявляющиеся на дерме нижних конечностей. Поэтапно пятна перерастают в узлы и диски, покрытые чешуйками. В некоторых случаях саркома Капоши может начинаться с папулезных высыпаний, которые схожи с красным лишаем.
Какой бы ни была начальная стадия, опухоли начинают расти, достигая 2 см в диаметре, приобретают плотную консистенцию, на месте поражения появляются телеангиэктазии. Рост опухолей сопровождается болью, которая усиливается, если новообразований коснуться.
Одновременно с этим могут возникать отёки. Отёчность может появляться и до сыпи, тогда они считаются первичными. Поражают отёки либо одну, либо обе конечности, при этом кожа как бы уплотняется, становится синюшного оттенка.
С развитием узлы могут исчезать, оставляя после себя пигментированные следы. Также проявляются другие симптомы:
- повышенная температура;
- диарея с кровавыми следами;
- кровохарканье;
- лимфаденопатия (увеличение лимфоузлов);
Могут наблюдаться неспецифические жалобы на головокружения, «мурашки» и подобное.
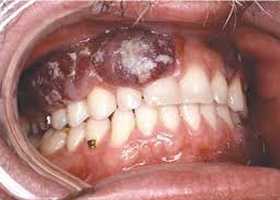
У больных вирусом иммунодефицита человека симптомы более выражены, а сам саркоматоз имеет агрессивный рост. Так, высыпания могут проявляться не только на нижних конечностях, но и ротовой полости, прочих местах.
Локализация
Чаще всего саркома Капоши локализуется на кожных покровах, и очень редко поражает внутренние органы. Локализация зависит от вида заболевания, но чаще всего находят опухоли на:
- стопах;
- боковых поверхностях голени;
- веках;
- поверхности кистей;
- лимфатических узлах;
Типы сыпи
- Узелковый саркоматоз. Наблюдаются узлы сине-фиолетового или бурого оттенков, бляшки на ногах, которые распространяются по всему телу с развитием заболевания.
- Диссеминированный. Генерализованный вид, поскольку патологический процесс может распространяться с поражения любого внутреннего органа или системы.
- Красный. Опухоли имеют грибовидную форму, напоминают полип с ножкой. Отличается красным оттенком.
- Инфильтративный. Высыпания на коже сопровождаются поражением мышц и костей.
Классификация
В медицинской практике выделяют 4 вида саркоматоза Капоши:
- Классический.
- Эндемический.
- Эпидемический.
- Иммуносупрессивный.
От вида зависит область и степень поражения, поэтому рассмотрим каждый отдельно.
Классическая
Особенно распространена данная форма в России, Италии и Центральной Европе. Чаще всего появляется у людей старше 58 лет на базе заболевания хронического характера. Локализуется на стопах, кистях и боку голени, редко поражает ушную раковину и волосистую часть головы, оболочки слизистой и веки. Опухоли симметричны и, обычно, бессимптомны, хотя иногда могут вызывать зудящие и жгущие ощущения.
У классической формы саркомы выделяют 3 стадии:
- Пятнистую. Характеризуется синюшными или буроватыми пятнами с диам. до 5 мм. Пятна имеют неправильную форму и гладкую поверхность.
- Папулезную. Пятна трансформируются в форму сферы или полусферы до 1 см диам. и с плотной консистенцией. Пятна могут сливаться в бляшки полушаровидной формы с гладкой или шероховатой поверхностью.
- Опухолевую. Бляшки переходят в узлы единичного или множественного распространения с диам. до 5 см. Узлы имеют красноватый или бурый оттенок и мягкую консистенцию. На поздних стадиях узлы сливаются друг с другом и изъявляются.
Зачастую саркома протекает доброкачественно, может не беспокоить пациента в течение более 10 лет.
Эндемическая
Заболевание распространено в Центральной Африке. Чаще прочего встречается у детей (по статистике, первого года жизни), а также у людей моложе 34 лет. Клиническая картина выглядит так:
- В основном, поражаются внутренние органы.
- Поражаются лимфоузлы без признаков заболевания на коже.
- Высыпания имеют несимметричную форму.
- Пациенты часто жалуются на болезненность высыпаний, жар, повышенное потоотделение.
- Заболевание имеет агрессивный рост, а летальный исход наблюдается в течение нескольких месяцев.
Эпидемическая
- С внезапным началось и яркими проявлениями.
- Нетипичная локализация сыпи: кончик носа, ротоглотка, голова.
- Сыпь появляется в разных очагах, имеет красный цвет, ассиметричность.
- Наблюдается полиморфизм, то есть высыпания имею разную форму.
- Со временем опухоли начинают изъявляться.
- Появляется лимфаденопатия (увеличение лимфоузлов).
Заболевание развивается агрессивно, что обуславливает высокую смертность (до 80%).
Иммуносупрессивная
Отличается злокачественностью, поскольку быстро развивается и распространяется. Катализатором к возникновению саркомы служит лечение препаратами группы цитостатиков и иммунодепрессантов.
Характеризуется внезапным появлением узлов, которые быстро превращаются в опухоль.
Иногда высыпания могут исчезать после отмены иммуносупрессивного лечения, что объясняется сохранением функциональности иммунной системы.
Прогноз
Прогноз на удачное излечение зависит от вида саркомы, локализации и иммунной системы пациента. Если говорить о высоком иммунитете, то саркому удаётся устранить у более 50% пациентов. Статистика показывает, что больные с уровнем лимфоцитов CD4 >400 мкл-1 выздоравливают в более 45% случаев.
Возможные осложнения
Поскольку саркома может длиться месяцами, пациенты не лечат её. Такое поведение приводит к:
- лимфостазу (заболевание, характеризующееся сильными отёками, прогрессирующее вплоть до язв);
- появлению слоновой конечности;
- увеличении очагов саркоматоза;
- образованию метастаз в костях;
В свою очередь, лечение также может вызывать негативные последствия, но куда менее плачевные: головокружения и головные боли, расстройства желудка и подобное.
Диагностика
Диагностика саркоматоза Капоши проводится у инфекциониста, дерматолога и онколога. Сначала врачи выслушивают пациента и собирают анамнез, а затем:
- Проверяют признаки заболевания.
- Делают биопсию.
- Проводят гистологическое исследование на выявление пролиферации фибробластов.
- Проводят иммунологические исследования.
- Забирают кровь на анализ ВИЧ-инфицирования.
Также пациенту назначают дополнительные исследования, например, УЗИ, рентгенографию, гастроскопию, КТ почек, МРТ надпочечников и другие для выявления внутренних поражений.
Как лечить?
Лечение саркомы Капоши проводится только под надзором врача. Оно может быть местным и системным, что зависит от степени поражения.
Всё чаще люди прибегают к методам нетрадиционной медицины для лечения рака. Этого делать нельзя, поскольку вылечить рак может только классическая медицина. Однако народными средствами можно снять симптоматику заболевания: боли, головокружения и подобное.
Местное лечение
- криотерапия;
- аппликации проспидином (30%);
- химиотерапия (введение интерферона α)
- облучение поражённых болезнью участков тела;
Метод выбирают совместно с доктором в зависимости от вида саркомы.
Системная терапия
Данный метод является крайним, поскольку разрушительно воздействует на костный мозг. Системное лечение проводится в том случае, если у больного хороший иммунитет, большое количество CD4-клеток.
В редких случаях пациенты с плохими иммунными данными также могут рассматриваться в роли кандидатов. Тогда применяется полихимиотерапия или паллиативная монохимиотерапия.
Профилактика
Специфической профилактики против саркоматоза нет. Чтобы избежать саркомы Капоши, важно обезопасить себя от вирусов ВИЧ и герпесом 8 типа, потому необходимо:
- Отказаться от наркотических и алкогольных зависимостей.
- Использовать средства защиты при половом акте.
- Использовать стерильные инструменты при инъекциях.
Видео о причинах саркомы Капоши:
Саркома Капоши
Саркома Капоши (множественная геморрагическая идеопатическая саркома Капоши, ангиосаркома Капоши, ангиоэндотелиома кожи) — множественные злокачественные поражения дермы, развивающиеся из эндотелия проходящих в ней лимфатических и кровеносных сосудов. Зачастую заболевание сопровождается поражением слизистой рта и лимфатических узлов. Проявляется саркома Капоши множественными синюшно-красноватыми пятнами на коже, трансформирующимися в опухолевые узлы до 5 см в диаметре. Диагностика саркомы Капоши включает гистологию биопсийного образца из очага поражения, исследование иммунитета и анализ крови на ВИЧ. Лечение проводится путем системного и местного применения химиопрепаратов и интерферонов, лучевым воздействием на опухолевые узлы, криотерапией.
МКБ-10

Общие сведения
Саркома Капоши получила свое название по имени венгерского дерматолога, впервые описавшего заболевание в 1872 году. Распространенность саркомы Капоши не так велика, но среди больных ВИЧ она достигает 40-60%. У этих пациентов саркома Капоши является самой часто встречающейся злокачественной опухолью. По данным проводимых в дерматологии клинических исследований у мужчин саркома Капоши диагностируется примерно в 8 раз чаще, чем у женщин.
К группам риска, в которых развитие саркомы Капоши наиболее вероятно, относятся: инфицированные ВИЧ мужчины, мужчины средиземноморского происхождения в пожилом возрасте, народности Центральной Африки, реципиенты пересаженных органов или пациенты, длительно получающие иммуносупрессивную терапию.

Причины саркомы Капоши
Медицине пока неизвестны точные причины развития саркомы Капоши и ее патогенез. Заболевание нередко возникает на фоне других злокачественных процессов: грибовидного микоза, болезни Ходжкина, лимфосаркомы, миеломной болезни. Исследования последних лет подтверждают связь заболевания с присутствием в организме специфических антител, образующихся при инфицированности вирусом герпеса 8 типа. Заражение вирусом может произойти половым путем, через кровь или слюну.
На сегодняшний день ученым удалось выделить цитокины, оказывающие стимулирующее действие на клеточные структуры саркомы Капоши. К ним относят: 3FGF — фактор роста фибробластов, IL-6 — интерлейкин 6, TGFp — трансформирующий фактор роста. В возникновении опухоли у больных СПИДом большое значение отводят онкостатину.
Саркома Капоши является не совсем обычной злокачественной опухолью. Слабая митотическая активность, зависимость процесса от иммунного статуса пациента, мультицентрическое развитие, возможность обратного развития очагов опухоли, отсутствие клеточной атипии и гистологическое выявление признаков воспаления подтверждают предположение о том, что в начале своего возникновения саркома Капоши скорее представляет собой реактивный процесс, нежели истинную саркому.
Симптомы саркомы Капоши
Наиболее часто заболевание начинается с появления на коже фиолетово-синих пятен, которые инфильтрируются с образованием округлых дисков или узлов. В отдельных случаях саркома Капоши начинается с возникновения на коже папул, что имеет сходство с высыпаниями красного плоского лишая. Узлы постепенно растут, достигая величины лесного или грецкого ореха. Они имеют плотно-эластичную консистенцию и шелушащуюся поверхность, часто пронизанную сосудистыми звездочками. Узлы причиняют пациенту боль, усиливающуюся при давлении на них. Со временем при саркоме Капоши возможно самопроизвольное рассасывание узлов с образованием рубцов в виде вдавленных гиперпигментаций.
Выделяют 4 клинических варианта саркомы Капоши: классический, эпидемический, эндемический и иммунно-супрессивный.
Классическая саркома Капоши распространена в России, Украине, Белоруссии и странах Центральной Европы. Ее типичная локализация — кожа боковой поверхности голеней, стоп и кистей. Характерна четкая очерченность и симметричность опухолевых очагов, отсутствие субъективной симптоматики (лишь в некоторых случаях пациенты отмечают жжение или зуд). Данная форма саркомы крайне редко протекает с поражением слизистых. В течении классической саркомы Капоши выделяют 3 клинический стадии: пятнистую, папулезную и опухолевую.
Пятнистая стадия — самое начало заболевания. Представлена красно-синюшними или красно-бурыми пятнами неровной формы, размер которых не превышает 0,5 см. Пятна имеют гладкую поверхность.
Папулезная стадия саркомы Капоши имеет вид множественных элементов, выступающих над уровнем кожи в виде сфер или полусфер. Они плотные, эластичные, диаметр колеблется от 0,2 до 1 см. Сливаясь между собой, элементы могут образовывать полушаровидные или уплощенные бляшки с шероховатой или гладкой поверхностью. Но чаще отдельные элементы саркомы Капоши этой стадии остаются изолированными.
Опухолевая стадия характеризуется образованием опухолевых узлов диаметром от 1 до 5 см. Узлы, как и элементы пятнистой стадии, имеют синюшно-красный или красновато-бурый оттенок. Они сливаются друг с другом и изъязвляются.
Эпидемическая саркома Капоши ассоциирована со СПИДом и является одним из характерных симптомов этого заболевания. Типичен молодой возраст заболевших (до 37 лет), яркость высыпных элементов и необычное расположение опухолей: слизистые, кончик носа, верхние конечности и твердое небо. При этой форме саркомы Капоши происходит быстрое вовлечение в процесс лимфатических узлов и внутренних органов.
Эндемическая саркома Капоши встречается, как правило, в Центральной Африке. Заболевание развивается в детском возрасте, чаще на первом году жизни. Характеризуется поражением внутренних органов и лимфатических узлов, изменения кожи минимальны и редки.
Иммунно-супрессивная саркома Капоши протекает хронически и наиболее доброкачественно, как правило, без вовлечения внутренних органов. Возникает на фоне проводимого иммунносупрессивного лечения у пациентов, перенесших пересадку органов. При отмене подавляющих иммунитет препаратов часто происходит регресс симптомов заболевания.
К осложнениям саркомы Капоши относятся деформация и ограничение движений в пораженных конечностях, кровотечения из распадающихся опухолей, лимфостаз с развитием лимфедемы при сдавлении опухолью лимфатических сосудов и др. Изъязвление опухолевых узлов опасно возможностью инфицирования, что на фоне иммунодефицита приводит к быстрому развитию сепсиса и может явиться причиной летального исхода.
Диагностика саркомы Капоши
Диагностика саркомы Капоши основана на ее типичных клинических проявлениях и данных биопсии образований. Гистологическое исследование выявляет в дерме множественные новообразованные сосуды и пролиферацию веретенообразных клеток — молодых фибробластов. Наличие гемосидерина и экстравазатов (геморрагических экссудатов) позволяет отличить саркому Капоши от фибросаркомы.
Пациентам проводят иммуннологические исследования крови и анализ на ВИЧ. Для выявления поражений внутренних органов при саркоме Капоши применяют УЗИ брюшной полости и сердца, гастроскопию, рентгенографию легких, сцинтиграфию скелета, КТ почек, МРТ надпочечников и т. п.
Необходима дифференциальная диагностика саркомы Капоши с красным плоским лишаем, саркоидозом, гемосидерозом, грибовидным микозом, высокодифференцированной ангиосаркомой, микровенулярной гемангиомой и др.
Лечение саркомы Капоши
Важным моментом в лечении саркомы Капоши является терапия основного заболевания для повышения иммунного статуса организма. Системное лечение саркомы Капоши обычно назначается пациентам с благоприятным иммунологическим фоном при бессимптомном течении болезни. Оно состоит в интенсивной полихимиотерапии. Риск применения подобной терапии у пациентов с иммуннодефицитом связан с токсическим воздействием препаратов на костный мозг, особенно в сочетании с медикаментами для лечения ВИЧ-инфекции. На 1 и 2 стадии саркомы Капоши наиболее оптимальной считается однокомпонентная химиотерапия проспидием хлоридом, который отличается отсутствием угнетающего действия на иммунную систему и кроветворение. В лечении классической и эпидемической формы саркомы Капоши успешно применяются интерфероны: α-2a, α-2b и β. Они препятствуют пролиферации фибробластов и способны инициировать апоптоз опухолевых клеток.
Местное лечение саркомы Капоши включает криотерапию, инъекции химиотерапевтических препаратов и интерферона в опухоль, аппликации динитрохлорбензола и мази проспидия хлорида, др. методы. При наличие болезненных и крупных очагов поражения, а также для лучшего косметического эффекта проводится локальное облучение.
Прогноз саркомы Капоши
Прогноз заболевания при саркоме Капоши зависит от характера его течения и тесно связан с состоянием иммунной системы пациента. При более высоких показателях иммунитета проявления заболевания могут носить обратимый характер, системное лечение дает хороший эффект и позволяет добиться ремиссии у 50-70% больных. Так у больных саркомой Капоши с показателем лимфоцитов CD4 больше 400 мкл-1 частота ремиссий на фоне проводимой иммунной терапии превышает 45%, а при CD4 меньше 200 мкл-1 добиться ремиссии удается лишь 7% пациентов.

Саркомой Капоши называется геморрагический множественный саркоматоз, который вызван множественными злокачественными новообразованиями в дерме кожи и мягких тканях. Патология названа в честь венгерского дерматолога - Морица Капоши, впервые описавшего данный тип ангиосаркомы.
Ангиосаркомы по своей сути представляют собой опухоли, происходящие из перителия сосудов и эндотелиальных клеток. Считаются крайне злокачественными и часто метастазирующим новообразованиями. Множественные образования обычно локализуются на коже (в 92% случаев), слизистых, а также гортани, легких, пищеварительном тракте (у 45% больных) и лимфатических узлах.
Чаще всего встречается у людей 40-50 лет, соотношение мужчин к женщинам 3:1. Несмотря на то, что саркома Капоши достаточно редкое заболевание, но при ВИЧ она лидер по частоте злокачественных новообразований и достигает частоты — 40-60%.
Патогенез
Онкопроцесс приводит к образованию опухоли, имеющей гистологическую структуру со множеством беспорядочно расположенных тонкостенных новообразованных сосудов с расширениями капилляров и сплетений пучков веретеноподобных клеток. В опухоли наблюдается инфильтрация макрофагами и лимфоцитами. Из-за сосудистого характера опухоли повышен риск кровотечений и выход гемосидерина.
Опухолевый мультицентричный рост из ангиобластической мезенхимы начинается с активации герпесвируса 8 в условиях иммунодефицита, вызванных ВИЧ-инфекцией, старческим возрастом, лекарственной иммуносупрессией после трансплантации, малярией или другими хроническими инфекциями и инвазиями у африканцев. В результате изменений происходит трансформация нормальных эндотелиальных клеток в злокачественные. Опухолевый рост вызван нарушениями регуляции клеточного цикла и связан с имеющимися в герпесвирусами вирусным циклином D, вирусным ИЛ-6 и другими. Ангиоматозные поражения имеют воспалительную, гранулематозную и опухолевую стадию.
По клинической картине и эпидемиологии саркому Капоши разделяют на 4 типа:
- Классический - обычно встречается у пожилых жителей Средиземноморья, Центральной Европы и России, опухоли локализуется на стопах, боковых поверхностях голени и поверхностях кистей, в крайне редких случаях - на слизистых и на веках. Протекает чаще всего медленно и безболезненно на протяжении 10-15 лет и в трети случаев ассоциируется с другими злокачественными образованиями.
- Эндемический - характерен для населения Центральной Африки, Гаити причем диагностируется у детей, пиком заболеваемости является первый год жизни и молодые особы 25-30 лет, патогенез отличается экзофитным ростом опухолей и поражением внутренних органов, костей и главных лимфоузлов при минимальных и редких кожных поражениях.
- Эпидемеческий — ассоциированный со СПИДом, поэтому считается достоверным признаком ВИЧ-инфекции, его обычно диагностируют у молодых людей возрастом младше 37 лет, опухоли имеют яркую окраску и сочное содержимое, отличаются необычной локализацией — на верхних конечностях, кончике носа, слизистых оболочках и на твёрдом нёбе. Течение быстрое с вовлечением в патогенез внутренних органов и лимфатических узлов.
- Иммунносупрессивный - ятрогенный тип саркомы, характерный для пациентов-реципиентов, перенесших пересадку органов, чаще всего - почки. Течение хроническое доброкачественное, без вовлечения внутренних органов. Развивается на фоне приема особого вида иммуносупрессоров, после их отмены наблюдается регресс опухолей.
В зависимости от локализации саркома Капоши разделена по коду МКБ-10: на коже - С46.0, в мягких тканях -С46.1, на небе - С46.2, в лимфатических узлах - С46.3, другие локализации - С46.7, на множественных органах - С46.8, неуточненной локализации - С46.9.
Причины
Человеческий вирус герпеса восьмого типа (HHV-8) можно обнаружить у 100% больных. Он ассоциирован с саркомой Капоши. Было установлено, что за 3-10 лет до развития опухоли обнаруживается инфекция, вызванная герпесвирусом 8. Однако, у некоторых носителей герпевирусом не возникают злокачественные пигментные элементы, так как на манифестацию саркомы влияет еще ряд факторов:
- наличие различных субстанций, например, цитокинов, которые продуцируют ВИЧ-инфицированные мононуклеары в ответ на инфекцию;
- выработка интерлейкинов ИЛ-6 и ИЛ-1b, основного фибробластического фактора роста, сосудистого эндотелиального фактора роста и других регуляторов роста онкообразований;
- снижение функции иммунной системы;
- постоянный источник антигенного стимула - паразитарные или инфекционные (грибковые, простейшие, бактериальные, вирусные) заболевания, в том числе цитомегаловирус, Эпштейна-Барра, простой герпес, а также сперма и травмирование кишечника во время гомосексуальных контактов;
- терапия глюкоксртикостероидами и иммуносупрессорами, к примеру, прием Циклоспорина;
- генетическая предрасположенность.
При этом в группе риска находятся:
- ВИЧ-инфицированные особы мужского пола, чаще всего с нетрадиционной ориентацией и наркоманией;
- мужчины пожилого возраста средиземноморского происхождения;
- люди родом из экваториальной Африки;
- особы-реципиенты, имеющие пересаженные органы.
Для данного типа злокачественного образования характерно медленное течение. Первые симптомы могут возникнуть спустя года, они могут выражаться в виде снижения массы тела, кровотечений, лихорадки и симптомов, напоминающих язвенный колит.
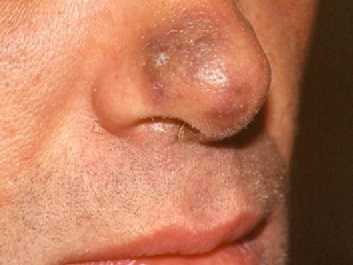
Начальная стадия саркомы Капоши
Отличительные черты опухолей накожных или в более редких случаях — расположенных на внутренних органах:
- имеют четкие границы, преимущественно пурпурную окраска, но могут быть с оттенком красного, фиолетового или бурого;
- представляют собой плоские или слегка возвышающиеся над кожей образования в виде безболезненных пятен или узелков;
- при классической клинической картине — симметричные, асимптомные, но иногда могут вызывать зуд или жжение.
Кроме того, ангиоретикулоэндотелиома может сочетаться в большинстве случаев с повреждениями слизистых нёба и лимфоузлов.
Клиническая картина классического типа саркомы Капоши разделяется на 3 стадии:
- Первая — начальная стадия является пятнистой, то есть на самом раннем этапе возникают только красновато-синюшные и буроватые пятна неправильной формы с гладкой поверхностью, их размеры не превышают 5 мм (как на фото начальной стадии саркомы Капоши).
- Вторая стадия - развивается постепенно и в дальнейшем онкоэлементы становятся паппулезными — в виде сферических или полусферических изолированных образований, имеющих плотно-эластичную консистенцию, размер их может увеличиваться до 1 сантиметра в диаметре. В результате их слияния возможно формирования уплощённых либо полушаровидных бляшек с гладкой и, реже, шероховатой поверхностью, напоминающей апельсиновую корку. Кроме того, может наблюдаться поражение лимфатических узлов, вызывающих лимфаденопатию.
- Третья стадия - опухолевая, при этом новообразования узловатые, могут сливаться, некротизироваться, изъязвляться и кровоточить, бывают единичными или множественными, красного, синюшного или бурого цвета, консистенция плотно эластичная или мягкая.
Анализы и диагностика
Биопсию при подозрении на ангиосаркому чаще всего не проводят — это не является обязательным условием, ведь она представляет собой особый вид опухоли, не требующим верификации диагноза - перепроверки диагноза и подбора наиболее правильного курса химиотерапии.
Чаще всего при саркоме Капоши не проводят изолированное лечение, так как добиться полного исцеления практически невозможно. В связи с причинными факторами основного заболевания и иммунодефицитом, анемией, оппортунистическими инфекциями лечение назначается паллиативное — направленное исключительно на уменьшение проявлений заболевания.
Больным с неблагоприятным прогнозом может быть предложена полихимиотерапия либо паллиативная монохимиотерапия. Однако, они должны быть информированы об опасности их применения на фоне иммунодефицита, которая связана с токсическим воздействием химиотерапевтических препаратов на клетки костного мозга, в особенности вместе с терапией, назначаемой при ВИЧ-инфекции.
Наиболее эффективным оказывается системное лечение при бессимптомном течении заболевания и наличии таких иммунологически благоприятных факторов, как например, большое количество лимфоцитов CD4.
Основными методами лечения являются местные аппликации с 30 % мазью Проспидина, Динитрохлорбензолом, инъекции в середину опухоли различных химиотерапевтических препаратов или интерферона-α. Кроме того, может применяться лучевая и криотерапия. Опасным состоянием считается изъязвление ткани во время лечения саркомы Капоши, ведь в связи с иммунодефицитом оно может с высокой вероятностью приводить к инфицированию.
Псевдосаркома Капоши ( Псевдоангиосаркоматоз Капоши , Псевдосаркома телеангиэктатическая Капоши )
Псевдосаркома Капоши - это доброкачественная сосудистая гиперплазия с преимущественным поражением нижних конечностей, которая по клиническим и гистологическим проявлениям напоминает саркому Капоши. Характеризуется появлением на коже стоп и голеней пятен и папул, которые постепенно превращаются в бляшки красно-фиолетового или синюшного цвета. Диагноз устанавливается на основании клинической картины, данных гистологического исследования и ангиографии. Подходы к лечению определяются формой заболевания. Медикаментозное лечение направлено на нормализацию тонуса вен, кровообращения в тканях. Наличие артериовенозных фистул является показанием к операции.

Под термином «псевдосаркома Капоши» (псевдосаркома телеангиэктатическая, псевдоангиосаркоматоз Капоши) в клинической дерматологии подразумевается сразу два заболевания с собственным патогенезом, особенностями клинического течения и различными подходами к лечению: акроангиодерматит Мали и синдром Стюарта-Блюфарба. Первый развивается преимущественно у лиц 50-60 лет, второй ‒ по большей части диагностируется у подростков и молодых людей. Обе формы телеангиэктатической псевдосаркомы относятся к числу редких дерматологических заболеваний, преимущественно встречаются у пациентов мужского пола.

В основе появления капошиподобных элементов лежит хроническая венозная недостаточность. Повышение венозного давления, застойные явления в тканях обуславливают развитие местных нарушений обмена веществ, процессов сосудистой пролиферации. Основными причинами формирования характерных кожных проявлений выступают:
- Неполноценность вен. Недостаточность венозных клапанов, потеря эластичности сосудистых стенок приводит к деформации вен, их перерастяжению и переполнению кровью. Формируется замкнутый круг: чем шире просвет сосуда, тем хуже со своей функцией справляются венозные клапаны. Нарушение оттока венозной крови из нижних конечностей становится причиной прогрессирующих трофических нарушений.
- Артериовенозные аномалии. В генезе псевдосаркомы Капоши ключевую роль играют артериовенозные шунты, расположенные в тканях нижних конечностей. Давление в артериях значительно выше, чем в венах, в связи с этим в области соустья артериальная кровь сбрасывается в вену, минуя капиллярное русло. Артериальные сосуды ниже области шунта недополучают кровь. Это приводит к хронической ишемии тканей, которая может прогрессировать по мере увеличения диаметра фистулы.
К числу факторов риска можно отнести любые внешние воздействия и внутренние изменения, которые способны спровоцировать развитие или усугубить течение имеющейся венозной недостаточности: курение, патология желез внутренней секреции, недостаточная физическая активность. Появление артериовенозных анастомозов может стать результатом травм.
Клинические проявления болезни (пятна, папулы и бляшки) - это вторичные по отношению к нарушению оттока крови по венам изменения тканей. В условиях гипоксии в пораженной области наблюдается пролиферация капилляров, прогрессирующий периваскулярный склероз. Стенки венул и более глубоких вертикальных вен гипертрофируются. Сосуды приобретают извилистость. Капилляры кожи скручиваются спиралями, местами удваиваются, приобретают ангиоматозный вид.
Вокруг расширенных сосудов активно откладывается железосодержащий пигмент гемосидерин, обнаруживаются экстравазаты эритроцитов. Эти отложения во многом определяют характерный цвет пятен и бляшек на коже. Застойный дерматит при псевдосаркоме типа Мали охватывает верхнюю часть дермы, а при синдроме Стюарта-Блюфарба дерму на всю глубину.
Симптомы псевдосаркомы Капоши
Ангиосаркома Мали
Капошиподобные элементы на коже имеют вид бляшек, цвет которых с течением времени меняется от светло-розового до синюшно-бордового. Появлению бляшек может предшествовать развитие дерматита, при котором кожа голеней и тыла стоп приобретает охряно-желтый оттенок. Поражение, как правило, симметричное. Длительно существующие пятна не склонны к изъязвлению, не зудят, не болят. Бляшки мягкие на ощупь, их пальпация не вызывает у пациента неприятных ощущений.
Синдром Стюарта-Блюфарба
У пациентов с данной формой псевдосаркомы Капоши характерные пятна могут появиться на фоне клинических проявлений функционирующего артериовенозного соустья. Поражение преимущественно одностороннее. Вены выше области расположения анастомоза значительно расширяются и становятся заметными под кожей, часто ощутимо пульсируют. Кожные покровы горячие за счет активного притока артериальной крови, компенсаторного расширения капилляров. Пятна и бляшки красно-синего цвета постепенно приобретают коричневатый оттенок. При прогрессировании заболевания поверхность элементов изъязвляется.
Осложнения
Особенностью функционирования артериовенозного шунта является постепенное и неуклонное расширение его просвета. Прогрессирующее нарушение кровообращения при отсутствии эффекта от консервативной терапии и щадящих хирургических вмешательств приводит к появлению обширных незаживающих язв, формированию участков некроза тканей. В тяжелых случаях прогрессирующая ишемия является показанием для проведения ампутации конечности.
Появление местных дерматологических симптомов, независимо от возраста пациента, требует проведения всестороннего обследования. В число исключаемых диагнозов входят саркома Капоши, псевдоангиосаркома Массона, веретеноклеточная гемангиома. По результатам тестов можно определить характер патологических изменений, их распространенность и степень развития. В случае необходимости к диагностике, кроме дерматолога, может привлекаться сосудистый хирург. Комплексное обследование пациента с подозрением на псевдосаркому Капоши включает:
- Общий осмотр. Функционирующую сосудистую фистулу можно выявить по заметной пульсации расширенных вен. Выдает ее и характерный шум, который можно услышать при помощи стетоскопа. Периодичность возникновения шумов соответствует частоте сердечных сокращений. Косвенно указывают на наличие артериовенозного соустья локальная гипертермия и гипергидроз.
- Гистологическое исследование. На анализ берут фрагмент кожи пораженной области. По имеющимся особенностям строения тканевых структур специалист может разграничить заболевания из группы доброкачественных сосудистых пролифераций и истинную саркому, поставить правильный диагноз. Для псевдосаркомы не характерно наличие сосудов со звездчатым просветом, антигенов C034 на поверхности эндотелиальных и периваскулярных клеток.
- Ангиография нижних конечностей. Предполагает использование рентгеноконтрастного вещества, которое вводится в просвет артерий пораженной голени. На рентгеновских снимках у молодых пациентов можно увидеть места соединения артерий и вен. Исследование назначается для дифференциальной диагностики доброкачественной сосудистой гиперплазии с саркомой Капоши, определения места расположения и размера шунтов.
- Ультразвуковое исследование сосудов.УЗИ сосудов нижних конечностей с допплером применяется с целью определения сосудистых анастомозов. По данным УЗИ ангиохирург может сделать заключение о целесообразности и объеме хирургического лечения. Удаление участков расширенных вен без учета имеющихся сосудистых анастомозов может привести к быстрому рецидиву заболевания.
Лечение псевдосаркомы Капоши
Консервативная терапия
Подходы к терапевтическому лечению обоих типов патологии во многом сходны и предполагают устранение нарушений гемодинамики в сосудах нижних конечностей. Схемы лечения подбираются с учетом типа и стадии заболевания, наличия сопутствующих проблем со здоровьем. Больному рекомендуется отказаться от курения, нормализовать вес, повысить физическую активность. Необходимо проведение целого комплекса мероприятий, который включает:
- Коррекцию ХВН. Лечение хронической венозной недостаточности предполагает назначение препаратов разнонаправленного действия. Флебопротекторы на основе биофлавоноидов повышают тонус сосудистой стенки. Дезагреганты снижают вязкость крови, препятствуют образованию тромбов. Ангиопротекторы обладают комплексным действием на сосуды, улучшают микроциркуляцию, активизируют обменные процессы в тканях.
- Компрессионная терапия. Хороший эффект в долгосрочной перспективе дает использование эластичного бинта или специального компрессионного белья (чулок). Степень компрессии определяется для каждого из пациентов индивидуально. Ежедневное бинтование голеней позволяет существенно замедлить деформацию вен, а при наличии соустья уменьшить сброс артериальной крови в венозное русло.
- Местная терапия. Выраженный венотозинирующий эффект позволяет получить регулярное использование кремов и гелей с антиагрегантами и флавоноидами в составе. Заживление эрозий и язв, возникших на фоне трофических нарушений, предполагает местное использование антибактериальных препаратов широкого спектра действия, ранозаживляющих средств.
- Физиотерапия. В комплексной терапии трофических расстройств при псевдосаркоме Капоши для очищения дна язв от гнойно-некротического налета, стимуляции репаративных процессов используется медицинский лазер, электрофорез ферментов, УФО длинноволнового спектра. На стадии заживления целесообразно проводить дарсонвализацию, облучение инфракрасными лучами, ультратонотерапию.
Хирургическое лечение
Показаниями для операции являются запущенные случаи псевдосаркомы, неэффективность консервативной терапии, наличие сосудистого шунта. Объем хирургического лечения определяется в индивидуальном порядке. К числу основных оперативных методов устранения трофических расстройств относятся:
Прогноз и профилактика
На ранних этапах развития патологии устранение причинных факторов способствует быстрому регрессу клинических проявлений псевдосаркомы Капоши. У молодых людей выздоровление наступает при иссечении сосудистого соустья. Пациентам с ангиодерматитом Мали достичь ремиссии позволяет комплексное лечение венозной недостаточности с последующими поддерживающими курсами медикаментозной и физиотерапии.
При отсутствии лечения снижение гемодинамики и трофические нарушения неуклонно прогрессируют. В качестве профилактики псевдосаркомы врачи рекомендуют отказаться от пагубных привычек, пересмотреть рацион питания, скорректировать вес тела. Нормализуют кровообращение в нижних конечностях ходьба, езда на велосипеде, бег трусцой.
1. Дифференциальная диагностика саркомы Капоши/ Гараева З.Ш., Юсупова Л.А., Юнусова Е.И., Мавлютова Г.И., Куприянова Е.С.// Сборник материалов II Всероссийской научно-практической конференции «Казанские дерматологические чтения: синтез науки и практики», посвященной 140-летию со дня рождения профессора М.С. Пильнова». - 2014.
3. К вопросу о дифференциальной диагностике саркомы и псевдосаркомы Капоши/ Олисова О. Ю., Грабовская О.В., Варшавский В.А., Теплюк Н.П., Грекова Е.В.// Российский журнал кожных и венерических болезней - 2015- №6.
4. Случай псевдосаркомы Капоши/ Голоусенко И.Ю., Абесадзе Г.А., Михайленко Н.Ю., Сазонова М.А.// Consilium Medicum. Дерматология (Прил.). - 2016 - №4.
Саркома мягких тканей
Саркома мягких тканей - это группа редких злокачественных новообразований мезодермального происхождения, которые развиваются из жировой клетчатки, мышечной и фиброзной ткани, оболочек периферических нервов. Клинические проявления опухоли включают локальное уплотнение, болевой синдром и нарушение функции органа на поздних стадиях заболевания. Для диагностики применяются методы визуализации (УЗИ, КТ, МРТ), гистологическая верификация, лабораторные исследования. Комплексное лечение саркомы требует проведения радикальных хирургических вмешательств, лучевой терапии, полихимиотерапии и таргетной терапии.


Хотя мягкие ткани занимают 50% веса тела, распространенность сарком невелика. В мире они составляют 1-2,5% от всех видов злокачественных опухолей у взрослых, до 15% - у детей. В России ежегодно диагностируется более 10 тыс. новых эпизодов болезни, что составляет 1% от всей онкопатологии или 30 случаев на 1 млн. населения. Несмотря на постоянное развитие онкологии, терапия сарком мягких тканей (СМТ) остается недостаточно эффективной. Большую актуальность имеет разработка таргетных препаратов и иммунотерапии для повышения результативности и радикализма лечения.
Точные этиологические факторы развития саркомы пока не установлены. В научной онкологии ведутся диспуты по поводу роли химических канцерогенов (инсектициды, гербициды, хлористый винил) и неблагоприятного радиационного фона. Среди предрасполагающих факторов называют генетические болезни: нейрофиброматоз, синдромы Гарднера и Ли-Фраумени. Некоторые авторы к причинам СМТ причисляют хроническую лимфедему.
Развитие саркомы подчиняется классическим законам патофизиологии опухолевого роста. Клетки новообразования отличаются утратой верхнего лимита Хайфлика и отсутствием контактного торможения, что обуславливает их неконтролируемые циклы деления. Опухолевая ткань имеет метаболический и энергетический атипизм, высокую способность к анаэробному гликолизу и развитию в условиях гипоксии.
Для сарком характерна интенсивная васкуляризация. Процессы ангиогенеза играют решающую роль в развитии и метастазировании опухолей, определяют их агрессивный инвазивный рост. Образование сосудов контролируется VEGF - фактором роста эндотелия, который признан важнейшим промоутером ангиогенеза. Он активизируется на фоне клеточной гипоксии, связывается со специфическими рецепторами и вызывает пролиферацию эндотелиальных клеток.
Самые распространенные гистологические подтипы сарком мягких тканей включают злокачественные фиброзные гистиоцитомы (28%), липосаркомы (15%), лейомиосаркомы (12%) и неклассифицируемые саркомы (11%). Реже встречаются рабдомиосаркомы (5-6%), фибросаркомы (3%). В практической онкологии широко используется клиническая классификация TNM, согласно которой существует 4 стадии заболевания:
- Iстадия. Характеризуется размером первичной опухоли до 5 см, низким уровнем злокачественности клеток, отсутствием регионарных и отдаленных метастазов.
- IIстадия. Устанавливается при любом размере поверхностной опухоли или глубоком новообразовании диаметром менее 5 см. Любые признаки метастазирования отсутствуют.
- IIIстадия. Определяется при появлении метастазов в регионарных лимфатических узлах либо при диаметре глубокой опухоли свыше 5 см без признаков метастазирования.
- IVстадия. Регистрируется при образовании метастазов саркомы в регионарных лимфоузлах или любых других органах тела.

Симптомы саркомы мягких тканей
К типичным локализациям новообразования относят нижние конечности и висцеральные органы (по 26%), в 23% случаев опухоли располагаются ретроперитонеально или интраабдоминально. Около 12% СМТ расположены на верхних конечностях, 8% - на грудной клетке, не более 5% - в области головы и шеи. Клиническая картина сарком мягких тканей разнообразна, определяется их размерами, локализацией, стадией болезни и степенью злокачественности клеток.
При локализации опухоли в поверхностных мягких тканях пациенты самостоятельно обнаруживают новообразование, которое постепенно разрастается, приобретает плотную структуру. Некоторые больные ошибочно принимают симптомы за признак травмы и не обращаются к врачу. Позже в пораженном отделе тела возникают боли, онемение, покалывание. При крупных образованиях человек испытывает неудобства при ходьбе, ношении одежды.
При длительном существовании новообразования его поверхность изъязвляется, кровоточит, нагнаивается. Опухоль малоподвижна, при ее ощупывании удается определить участки размягчения (распада). В тяжелых случаях пораженная конечность теряет свою функциональность. При саркомах брюшной и грудной полости основным признаком выступают боли, которые имитируют заболевания соответствующих органов.
Саркомы склонны к бурному росту и быстрому метастазированию. При поздней диагностике образования в 100% случаев присутствует поражение близлежащих лимфатических узлов. В отдаленное метастазирование в основном вовлекаются легкие. Независимо от локализации СМТ у больных развивается клинический синдром раковой интоксикации, осложняющийся иммунной недостаточностью, нарушениями функций внутренних органов.
Ведущую проблему при СМТ составляет отложенное начало лечения опухоли, которое сопряжено с худшим прогнозом выживаемости. Несвоевременная диагностика обусловлена как поздней обращаемостью пациентов, так и отсутствием онкологической настороженности у терапевтов и специалистов вторичного звена (гастроэнтерологов, пульмонологов, ортопедов-травматологов).
Обследование при подозрении на саркому мягких тканей требует проведения расширенного комплекса инструментальных и специализированных лабораторных методов. Диагностика выполняется под руководством врача-онколога в специализированном отделении. План исследований различается с учетом локализации новообразования, однако базовая программа при всех видах СМТ включает следующие методы:
- УЗИ мягких тканей. Методика эффективна для обнаружения поверхностно расположенных новообразований в любой части тела. Благодаря неинвазивности и безопасности сонография назначается на первом этапе постановки диагноза пациентам с подозрительными образованиями.
- Рентгеновская визуализация.КТ брюшной полости, легких, головного мозга и других органов определяет висцеральное расположение первичной опухоли или ее метастазов. Широко применяется КТ мягких тканей нижних и верхних конечностей.
- Магнитно-резонансная томография.МРТ более информативна при визуализации мягких тканей и внутренних органов, поэтому рекомендуется в рамках уточняющей диагностики.
- Сцинтиграфия костей. Исследование назначается всем пациентам с подозрением на метастатическое поражение скелета. Результаты сцинтиграфии необходимы для быстрого обнаружения вторичных костных опухолей любой локализации.
- Гистологический анализ. При морфологическом исследовании материала аспирационной биопсии или образца резецированной опухоли определяют ее морфологические характеристики: степень злокачественности, тип мутировавших клеток, наличие иммунологических маркеров.
- Лабораторная диагностика. Для оценки общего состояния здоровья онкологического пациента применяются клинический и биохимический анализы крови, коагулограмма. Обязательно проводят измерение уровня онкомаркеров.
Дифференциальная диагностика
Основные трудности при постановке диагноза возникают при дифференцировке доброкачественных и злокачественных образований мягких тканей. Клинико-инструментальные данные имеют ограниченную ценность, поэтому подтвердить СМТ удается только гистологическим исследованием. Опухоль также необходимо отличать от:

Лечение саркомы мягких тканей
Предоперационная лучевая терапия и химиотерапия используются для уменьшения размеров новообразования, расширения возможностей оперативного вмешательства и уменьшения риска интраоперационного метастазирования. При определении дозы облучения руководствуются международными протоколами с учетом клинической ситуации у конкретного пациента. Единые стратегии лечения пока не разработаны.
Адъювантная химиотерапия используется как ведущий метод лечения распространенных форм саркомы мягких тканей, когда нет возможности провести радикальную операцию. Для повышения эффективности применяются комбинированные режимы AI, GemTax, MAID и другие. В группе пациентов старше 65 лет методом выбора признана монотерапия препаратами антрациклинового ряда.
Оперативное вмешательство - основной этап радикального лечения поверхностно расположенных сарком. Чаще всего к помощи хирургов прибегают при локализации опухоли на конечностях, где удается ее полностью резецировать с адекватным косметическим результатом. Преимущество отдается органосохраняющим операциям, которые проводятся в 10% случаев. Ампутации и экзартикуляции выполняются при отсутствии менее травматичных альтернатив.
При СМТ по возможности соблюдается принцип радикальности вмешательства, который предполагает одномоментное удаление образования в мышечно-фасциальном футляре. Такой вариант имеет наилучший отдаленный прогноз выживаемости. Пациентам с терминальными стадиями саркомы рекомендованы нерадикальные и паллиативные операции, направленные на улучшение качества жизни.
Экспериментальное лечение
При саркомах мягких тканей применяется таргетная терапия ингибиторами ангиогенеза. Лечение проводится моноклональными антителами, которые угнетают биологическую активность VEGF, уменьшают васкуляризацию опухоли и препятствуют ее инвазивному росту. Анти-VEGF терапия снижает сосудистую проницаемость и внутриопухолевое давление, что делает новообразование более чувствительным к классической химиотерапии.
Для контроля состояния здоровья и предупреждения рецидивов пациентам показано динамическое наблюдение после окончания комбинированного лечения. В течение 2-х лет посещения врача планируются каждые 3 месяца, затем переходят на осмотры раз в полгода на протяжении еще 3-х лет. Обследование включает опрос, сдачу комплекса анализов, УЗИ послеоперационного рубца и КТ органов грудной клетки.
Уровень 5-летней выживаемости пациентов с саркомой, выявленной на I стадии, составляет 60%. При запоздалой диагностике показатели успешности терапии снижаются до 10%. Прогностически неблагоприятными признаны размеры СМТ 5 см и более, возраст пациента старше 60 лет, высокая степень злокачественности. Первичная профилактика включает неспецифические меры: отказ от вредных привычек, употребление антиканцерогенных веществ, регулярные чек-апы здоровья.
2. Практические рекомендации по лекарственному лечению сарком мягких тканей/ А.А. Феденко, А.Ю. Бохян, В.А. Горбунова, А.Н. Махсон, В.В. Тепляков// RUSSCO. Версия 2017.
3. Таргетная терапия в лечении сарком мягких тканей/ А.А. Феденко//Практическая онкология. - 2013. - №2.
4. Современные подходы к лечению сарком мягких тканей/ М.Д. Алиев// Практическая онкология. - 2004. - №4.
Читайте также:
