Синдром Ди Джорджи - причины, симптомы, диагностика и лечение
Добавил пользователь Alex Обновлено: 08.01.2026
Синдром Ди Джорджи - врожденный дефект, который приводит к гипоплазии или отсутствию тимуса (вилочковой железы) в сочетании с пороками развития крупных сосудов, сердца, паращитовидных желез, костей лицевого черепа и верхних конечностей
СИМПТОМЫ
В связи с тем, что так называемый «полный» синдром Ди Джорджи с серьезными нарушениями иммунитета встречается крайне редко, пациенты с данной патологией обращаются в первую очередь к другим специалистам - кардиологам и хирургам. Характерными проявлениями синдрома Ди Джорджи являются:
Пороки сердца и крупных сосудов.
Гипоплазия (недоразвитие) тимуса ведет к повышенной чувствительности у этих детей к инфекционным заболеваниям (в первую очередь вирусной и грибковой природы).
Гипоплазия паращитовидных желез проявляется развитием судорог.
Синдром также может сопровождаться другими пороками развития:
Нарушения строения лицевого черепа (у детей описывают расщелины верхней губы и нёба, широкую переносицу, высокое нёбо, широкое расстояние между бровями, большой рот).
Нарушения строения глазного яблока.
Пороки развития желудочно-кишечного тракта.
Аномалии скелета (отсутствие ногтей, дополнительные пальчики на конечностях).
Пороки центральной нервной системы проявляются задержкой психомоторного развития.
Нарушение строения гортани, трахеи.
У пациентов с этим синдромом часто встречается патология аутоиммунного характера (аутоиммунный тиреоидит - поражение щитовидной железы, цитопении - снижение количества эритроцитов, нейтрофилов, тромбоцитов), а также повышен риск развития онкологических заболеваний.
ПРИЧИНЫ
Дефект возникает в результате микрополомок на 22 хромосоме приблизительно на 8 неделе беременности. В эти сроки при внутриутробном развитии человека формируются так называемые «глоточные» щели. В результате нарушения формирования 3 и 4-й глоточных щелей (карманов) нарушается и структура органов, происходящих из них - тимуса, дуги аорты, лицевой череп, паращитовидные железы.
В норме вилочковая железа является местом, где проходят созревание Т-клетки, при отсутствии тимуса соответственно страдает Т-клеточное звено иммунной системы. В результате недоразвития паращитовидных желез нарушается регуляция электролитного баланса: прежде всего развивается снижение уровня кальция в крови.
ДИАГНОСТИКА
Общий осмотр пациента : характерные пороки развития
Общий анализ крови: снижение уровня лимфоцитов
Исследование субпопуляций лифоцитов(иммунофенотипирование): снижение количества Т-лимфоцитов
Оценка функциональной активности Т-лимфоцитов: снижение пролиферативной активности Т-лимфоцитов (способности размножаться в ответ на стимуляцию специальным агентом)
Исследование гуморального звена иммунитета: уровень иммуноглобулинов А,М,G, Е - нормальный или понижен
Рентгенологическое исследование органов грудной клетки: отсутствие тени вилочковой железы
ЛЕЧЕНИЕ
Если синдром сопровождается выраженными иммунологическими нарушениями, то для жизни таких больных, как и пациентов с тяжелым комбинированным иммунодефицитом (ТКИН), необходимы стерильные условия, назначение профилактической антимикробной и противовирусной терапии. При снижении уровня гуморального звена иммунитета проводится заместительная терапия внутривенным иммуноглобулином.
При данном заболевании эффективна пересадка эпителиальной ткани тимуса, что ведет к восстановлению количества и функций Т-лимфоцитов. Для коррекции других пороков развития также требуется хирургическое вмешательство.
КОГДА ОБРАТИТЬСЯ К ВРАЧУ
При врожденных пороках развития сердца, лицевого скелета, ЖКТ
При судорогах
При тяжелом течении вирусных инфекций (генерализованная ЦМВ-инфекция, аденовирусная, ротавирусная инфекции)
При упорном грибковом поражении слизистых оболочек
При частых отитах, повторных пневмониях.
Другие статьи
Колонка эксперта - Беллы Брагвадзе. Удивительный мир иммунитета.
Чем настоящий иммунодефицит отличается от частой простуды
Почему дети должны болеть, о бессмысленности иммуномодуляторов и о том, чем настоящий иммунодефицит отличается от частой простуды, — иммунолог Анна Щербина Иммунодефицит — это состояние, сопровождающееся значительными и долговременными изменениями в иммунной системе и серьезными симптомами. Есть иммунодефициты вторичные, а есть первичные (ПИД). Первичные обусловлены генетически. Как правило, симптомы возникают в раннем возрасте, однако иногда могут возникнуть и у взрослых. Но в любом случае проявления будут очень тяжелыми. С первичными иммунодефицитами встречаются крайне редко. Подтвердить многие такие заболевания можно, обнаружив дефект гена. Но пока, правда, найдены мутации не при всех ПИД, поиск продолжается. Текст: Дарья Саркисян Фотографии: Максим Шер Журнал "Большой город"
ЧТО ТАКОЕ ПЕРВИЧНЫЙ ИММУНОДЕФИЦИТ
Как рассказать детям об иммунитете
Презентация для школьников о том, что такое иммунитет, какие нарушения встречаются, как живут дети с первичным иммунодефицитом и как им можно помочь.
Первичный иммунодефицит. Х-сцепленный лимфопролиферативный синдром
Х-сцепленный лимфопролиферативный синдром - первичный иммунодефицит, при котором у пациентов мужского пола отмечается нарушение иммунного ответа на вирус Эпштейн-Барра.
Первичный иммунодефицит. Аутоиммунный лимфопролиферативный синдром
Аутоиммунный лимфопролиферативный синдром - первичный иммунодефицит, при котором отмечается хроническое незлокачественное увеличение лимфоузлов, печени и селезенки, аутоиммунная патология, повышение уровня иммуноглобулинов в крови.
Оптимизация диагностики и терапии наследственного ангионевротического отека у взрослых.
Особенности редкой формы первичного иммунодефицита, клинические проявления, иммунологические нарушения и принципы терапии наследственного ангионевротического отека. Индивидуальные планы самоконтроля для каждого пациента и оценкаа их эффективность. Караулов А.В., Сидоренко И.В., Капустина А.С. Первый Московский государственный медицинский университет им. И. М. Сеченова, Москва
Наследственный ангионевротический отек
Наследственный ангионевротичекий отёк - редкое, жизнеугрожающее заболевание, которое относится к группе первичных иммунодефицитов. Причина - недостаточность общего уровня или снижение функциональной активности С1-ингибитора системы комплемента. Жизнь таких больных становится кошмаром: они никогда не знают, где и когда начнется отек. Пациенты нередко испытывают страх очередного приступа, для них характерны чувство одиночества, ощущение безысходности и бесконечные проблемы на работе, в учебе и быту.
Первичный иммунодефицит. Хроническая гранулематозная болезнь
Хроническая гранулематозная болезнь (ХГБ) - генетическое заболевание, связанное с дефектом фагоцитов, клеток иммунной системы, которые защищают организм путем поглощения (фагоцитоза) вредных чужеродных частиц, бактерий, а также мертвых или погибающих клеток, из-за которого снижается их антимикробная активность.
Иммунодефицитные состояния
Слово «иммунитет» давно вошло в обиход не только врачей, но и не связанных с медициной людей: нам часто приходится слышать его в различных рекламных роликах, передачах по охране окружающей среды и т.д. Действительно, динамические изменения показателей иммунной системы происходят в ответ на различные состояния организма: инфекции, травмы, опухоли. Является ли это патологией? В большинстве случаев - нет, это нормальная реакция живого организма. Ведь основная функция иммунной системы - это борьба со всем чужеродным, будь то бактерия или опухолевая клетка. Однако в некоторых случаях изменения иммунной системы носят долгосрочный, патологический характер, такие состояния называются иммунодефицитными (ИДС).
Первичный иммунодефицит. ОВИН - общая вариабельная иммунная недостаточность
Общая вариабельная иммунная недостаточность - нарушение, характеризующееся низкими уровнями иммуноглобулинов (антител) в сыворотке крови и повышенной чувствительностью к инфекциям. Данная статья предназначена для пациентов и членов их семей и не должна заменять совета клинициста-иммунолога.
Первичный иммунодефицит. Синдром Вискотта-Олдрича
Синдром Вискотта-Олдрича является первичным иммунодефицитным состоянием, поражающим как Т- лимфоциты, так и В-лимфоциты. Также тяжело поражаются тромбоциты - клетки, помогающие останавливать кровотечение. Информация в статье предназначена для пациентов и членов их семей и не должна заменять рекомендаций и назначений лечащего врача и клинициста-иммунолога.
Первичный иммунодефицит. Х-сцепленная агаммаглобулинемия
У больных с Х-сцепленной агаммаглобулинемией основным дефектом является неспособность предшественников В-лимфоцитов созревать до состояния В-лимфоцитов, а затем плазматических клеток. Поскольку у этих больных нет клеток, вырабатывающих иммуноглобулины, наступает тяжелая недостаточность иммуноглобулинов. Информация в статье предназначена для пациентов и членов их семей и не должна заменять рекомендаций и назначений лечащего врача и клинициста-иммунолога.
Первичный иммунодефицит. ТКИН - тяжелая комбинированная иммунная недостаточность
Тяжелая комбинированная иммунная недостаточность (ТКИН) - самый тяжелый диагноз в списке первичных иммунодефицитов - является редким синдромом, обусловленным различными генетическими факторами, и сочетающим отсутствие функций Т- и В- лимфоцитов (а во многих случаях также отсутствие функции естественных киллеров или NK-лимфоцитов). Эти нарушения приводят к чрезвычайной чувствительности к тяжелым инфекциям. Информация в статье предназначена для пациентов и членов их семей и не должна заменять рекомендаций и назначений лечащего врача и клинициста-иммунолога.
12 настораживающих признаков первичного иммунодефицита
ПИД не СПИД. Первичный иммунодефицит является врожденным нарушением в иммунной системе, имеющим генетическую природу. Показанием для направления к иммунологу является сочетание рецидивирующих вирусных и бактериальных инфекций либо наличие тяжелых, затяжных бактериальных инфекций. Данные Всемирной организации здравоохранения свидетельствуют о том, что частота ОРВИ 8 раз в год является нормальным показателем для детей дошкольного и младшего школьного возраста, посещающих детские учреждения.
Часто болеющие дети: чем они больны на самом деле?
Инфекции уха, горла, носа, а также бронхолёгочные инфекции составляют основной перечень заболеваний в детском возрасте. Данные ВОЗ свидетельствуют о том, что частота ОРВИ 8 раз в год является нормальным показателем для детей дошкольного и младшего школьного возраста, посещающих детские учреждения. Показанием для направления к иммунологу является сочетание рецидивирующих вирусных и бактериальных инфекций либо наличие тяжелых, затяжных бактериальных инфекций.
Иммунодефициты у детей.
Диагноз «иммунодефицит» становится все более популярным у врачей разных специальностей. Создается впечатление, что зачастую врачи, вместо того, чтобы четко определить диагноз и проводить лечение заболевания в соответствии с утвержденными стандартами, назначают иммунотропные средства, не представляя эффект и последствия такой терапии.
Диагностика семей с иммунодефицитом
Первичные иммунодефициты, являются наследуемыми заболеваниями, при которых родители являются носителями больного гена и передают его детям. В результате чего у ребенка развивается заболевание. В настоящее время в связи с развитием генетики и иммунологии известны многие гены, мутация в которых приводит к развитию различных форм первичных иммунодефицитов.
Синдром Ди Джорджи
Синдром Ди Джорджи - генетическое заболевание, относящееся к группе первичных иммунодефицитов и, наряду с ослаблением иммунитета, характеризующееся многочисленными пороками развития. Симптомами этого состояния являются частые бактериальные инфекции со склонностью к тяжелому течению, врожденные пороки сердца, аномалии развития лица и другие нарушения. Диагностика синдрома Ди Джорджи основывается на исследовании сердца, щитовидных и паращитовидных желез, изучении иммунологического статуса и данных молекулярно-генетических анализов. Лечение только симптоматическое, включает хирургическую коррекцию пороков сердца и аномалий лица, заместительную иммунологическую терапию, борьбу с бактериальными и грибковыми инфекциями.
Общие сведения
Синдром Ди Джорджи (гипоплазия тимуса и паращитовидных желез, велокардиофациальный синдром) - генетическое заболевание, обусловленное нарушением эмбрионального развития третьего и четвертого фарингеальных мешков. Впервые это состояние было описано в 1965 году американским педиатром Анджело Ди Джорджи, который классифицировал его как врожденную аплазию тимуса и паращитовидных желез. Дальнейшие исследования в области генетики помогли определить, что нарушения при этом заболевании выходят далеко за рамки первичного иммунодефицита. Это дало основание для появления другого названия синдрома Ди-Джорджи. С учетом наиболее часто поражаемых органов (небо, сердце, лицо) некоторые специалисты именуют данную патологию велокардиофациальным синдромом. Ряд современных исследователей разграничивают эти два состояния и считают, что «истинный» велокардиофациальный синдром не сопровождается выраженными иммунологическими нарушениями. Встречаемость синдрома Ди Джорджи составляет 1:3 000-20 000 - такое значительное расхождение данных обусловлено тем, что достоверная и четкая граница между этим заболеванием и велокардиофациальным синдромом до сих пор не установлена. Поэтому один и тот же больной, по мнению разных специалистов, может иметь либо первичный иммунодефицит, сопровождающийся сопутствующими нарушениями, либо многочисленнее пороки развития на фоне снижения иммунитета.
Причины синдрома Ди Джорджи
В большинстве случаев синдрома Ди Джорджи делеция 22-й хромосомы захватывает порядка 2-3 миллионов пар оснований. Чаще всего данный генетический дефект возникает спонтанно во время формирования мужских или женских половых клеток - то есть, носит герминативный характер. Лишь десятая часть всех случаев заболевания представляет собой семейную форму с аутосомно-доминантным характером наследования. Патогенез синдрома Ди Джорджи сводится к нарушению формирования особых эмбриональных образований - фарингеальных мешков (главным образом, 3-го и 4-го), которые являются предшественниками ряда тканей и органов. Главным образом, они отвечают за формирование неба, паращитовидных желез, тимуса, сосудов средостения и сердца, поэтому при синдроме Ди Джорджи возникают пороки развития именно этих органов.
Симптомы синдрома Ди Джорджи
Многие проявления синдрома Ди Джорджи определяются сразу после рождения ребенка, отдельные пороки развития (например, сердца) можно выявить еще раньше - на профилактических ультразвуковых исследованиях. Чаще всего первыми обнаруживаются аномалии развития лица - расщепление неба, иногда в сочетании с «заячьей губой», прогнатия нижней челюсти. Зачастую младенцы с синдромом Ди Джорджи имеют небольшой рот, маленький нос с расширенной переносицей, деформированные или недоразвитые хрящи ушных раковин. При относительно легком течении заболевания все вышеперечисленные симптомы могут быть выражены довольно слабо, даже расщепление твердого неба может возникать только в задней его части и выявляться лишь при тщательном осмотре у отоларинголога.
В первые месяцы жизни больного синдромом Ди Джорджи на первый план выступают проявления врожденных пороков сердца - это может быть как тетрада Фалло, так и отдельные нарушения: дефект межжелудочковой перегородки, незаращение артериального протока и ряд других. Они сопровождаются цианозом, сердечно-сосудистой недостаточностью и при отсутствии квалифицированной медицинской помощи (в том числе и хирургической) могут приводить к ранней смерти больных. Другим распространенным нарушением у детей с синдромом Ди Джорджи считаются судороги и тетания, обусловленная гипоплазией паращитовидных желез и последующей гипокальциемией.
Следующим важнейшим проявлением синдрома Ди Джорджи, отличающим его от других разновидностей велокардиофациального синдрома, является выраженный первичный иммунодефицит. Он развивается по причине аплазии или недоразвития тимуса и поэтому в большей степени затрагивает клеточный иммунитет. Однако из-за тесных взаимосвязей между гуморальным и клеточным отделами иммунной системы это приводит к общему ослаблению защитных сил организма. Больные с синдромом Ди Джорджи крайне чувствительны к вирусным, грибковым и бактериальным инфекциям, которые нередко принимают затяжное и тяжелое течение. Некоторые исследователи отмечают наличие умственной отсталости различной степени, иногда могут наблюдаться судороги неврологического происхождения.
Диагностика синдрома Ди Джорджи
Для определения синдрома Ди Джорджи применяют метод физикального общего осмотра, кардиологические исследования (ЭхоКГ, электрокардиограмма), УЗИ щитовидной железы и тимуса, иммунологические пробы. Вспомогательную роль играет проведение общего и биохимического анализов крови, изучение анамнеза больного, генетические исследования. При осмотре больных синдромом Ди Джорджи могут определяться характерные для заболевания нарушения - расщепление твердого неба, аномалии строения лица, патологии ЛОР-органов. В анамнезе, как правило, выявляются частые эпизоды вирусных и грибковых инфекций, принимающих тяжелое течение, судороги, обусловленные гипокальциемией, нередко обнаруживается обширное кариозное поражение зубов.
На ультразвуковых исследованиях вилочковой железы отмечается значительное уменьшение массы или даже полное отсутствие органа (агенезия). ЭхоКГ и другие кардиологические методы диагностики выявляют многочисленные пороки сердца (например, дефект межжелудочковой перегородки) и сосудов средостения. Иммунологические исследования подтверждают значительное падение уровня Т-лимфоцитов. Это же явление наблюдается в периферической крови и нередко сочетается с уменьшением концентрации белков-иммуноглобулинов. Биохимическое изучение крови свидетельствует о снижении уровня кальция и гормонов паращитовидной железы. Врач-генетик может выполнить поиск делеций в 22-й хромосоме посредством флуоресцентной гибридизации ДНК или мультиплексной полимеразной цепной реакции.
Лечение синдрома Ди Джорджи
Специфического лечения синдрома Ди Джорджи на сегодняшний момент не существует, используют только паллиативные и симптоматические методики. Очень важно как можно раньше выявить врожденные пороки сердца и при необходимости произвести их хирургическую коррекцию, поскольку именно сердечно-сосудистые нарушения являются наиболее частой причиной неонатальной смерти при этом заболевании. Значительную опасность представляют собой судорожные приступы, обусловленные гипокальциемией, что требует своевременной коррекции электролитного баланса плазмы крови. Помощь хирургов при синдроме Ди Джорджи также может потребоваться для устранения пороков развития лица и неба.
Из-за выраженного иммунодефицита любые признаки бактериальной, вирусной или грибковой инфекции являются поводом для срочного применения соответствующих препаратов (антибиотиков, противовирусных и фунгицидных средств). Для улучшения иммунного статуса больного синдромом Ди Джорджи может производиться заместительное вливание иммуноглобулинов, полученных из донорской плазмы. В отдельных случаях осуществлялась пересадка вилочковой железы, которая стимулировала образование собственных Т-лимфоцитов - это способствовало улучшению качества жизни больных.
Прогноз и профилактика синдрома Ди Джорджи
Прогноз синдрома Ди Джорджи большинством исследователей оценивается как неопределенный, так как данное заболевание характеризуется значительной вариабельностью симптомов. В тяжелых случаях имеется высокий риск ранней неонатальной смерти из-за сочетания сердечно-сосудистых и иммунологических нарушений. Более доброкачественные формы синдрома Ди Джорджи требуют достаточно интенсивной паллиативной терапии, особенно важно уделять внимание лечению и профилактике вирусных и грибковых инфекций. Интеллектуальное развитие больных несколько замедлено, однако при правильной педагогической и психологической коррекции проявления задержки развития можно нивелировать. Из-за частого спонтанного характера мутаций профилактика синдрома Ди Джорджи не разработана.
Синдром Ди Джорджи еще в некоторых источниках указывают как синдром Ди Георга. Впервые патология была описана в 1965 году американским педиатром и эндокринологом — Анджело Мария Ди Джорджи (фото). По международной классификации десятого пересмотра (МКБ-10) данному иммунодефициту был присвоен код D82.1 и указан как синдром дивертикула глотки, вилочковой железы: алимфоплазия, аплазия либо гипоплазия с иммунной недостаточностью.

Синдром Ди Джорджа как первичный иммунодефицит является редким врожденным заболеванием (1 случай на 4-6 тыс. человек) и относится к идиопатическому изолированному гипопаратиреозу - состоянию, для которого характерно снижение выработки паратгормонов и гипокальциемия. Для синдрома свойственно множество фенотипов поражения, осложнений и присоединения сопутствующих нарушений.
Патогенез
Для синдрома Ди Георга характерна аплазия или гипоплазия вилочковой железы (тимуса), а также агенезия или дисгенезия паращитовидных желез в результате нарушений закладки и эмбриональной дифференцировки 3-4 жаберных (глоточных) карманов. Это вызывает резкое снижение популяции Т-лимфоцитов, нарушение их дифференцировки и как следствие — иммунологическую недостаточность. У детей могут развиваться различные врождённые аномалии крупных сосудов, например, дефекты аорты, межжелудочковой перегородки или синий порок сердца.
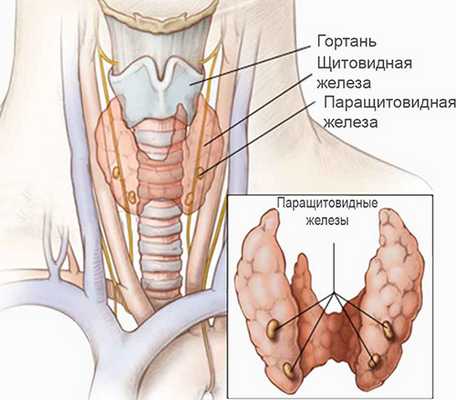
Расположение паращитовидных и щитовидных желез
Классификация
В зависимости от спектра клинических проявлений и врожденных аномалий синдром Ди Георга может быть полным и частичным, к примеру, протекать как изолированная недостаточность паращитовидных желёз либо врождённое отсутствие паращитовидных (околощитовидных) желез, которые приводят к гипокальциемическим судорогам, наблюдающимся у новорожденных в виде неонатальной тетании. Нарушения закладки тимуса приводят к развитию различных инфекционных заболеваний и обычно вызваны иммунологической недостаточностью.
Достаточно часто болезнь протекает в менее тяжелой форме и является наиболее распространенной причиной умственной отсталости с малым количеством других проявлений, поэтому может быть формально не диагностирована.
Причины
У синдрома Ди Джорджи или врождённой аплазии тимуса и паращитовидной железы генетическая причина развития. Патология развивается в результате делеции центрального участка более длинного плеча двадцать второй хромосомы, поэтому еще обозначается как синдром 22q 11.2. Однако, в некоторых случаях аналогичная клиническая картина наблюдалась и после других хромосомных перестроек - транслокаций и микроделеций, развивающихся в таких хромосомах как ТВХ1, 10р13, 17р13, 18q21 и пр. Эти мутации спорадические в 90% и обычно происходят на этапе мейоза спермато— или овогенеза.
Для данного синдрома дисэмбриогенеза 3-4 жаберной дуги — фенотипа CATCH 22 характерно наследование по аутосомно-доминантному типу, которое наблюдается лишь в 5-10% случаев, но при этом не исключается возможность аутосомно-рецессивного типа наследования с разной экспрессивностью.
Симптомы врождённой аплазии тимуса и паращитовидных желёз (Синдром Ди Джорджи)
Синдром Ди Джорджи - это первичный иммунодефицит, вызванный врожденным отсутствием или наличием аномалий развития тимуса и паращитовидных желез, который отличается триадой клинических симптомов, включающей:
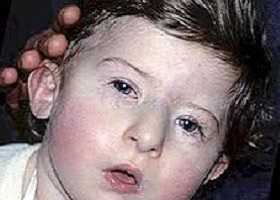
- различные врожденные пороки сердца, дефекты крупных сосудов, носа, рта, ушей, что в результате дает специфические черты лица (как на фото): гипертелоризм (увеличенное расстояние между глазами), микрогнатия (недоразвитие нижней челюсти), низкое расположение ушных раковин;
- первичный иммунодефицит - нарушен как клеточный, так и гуморальный ответ иммунитета в результате аплазии вилочковой железы и невозможности обеспечения нормального развития Т-клеток;
- прогрессирующая гипокальциемия (пониженная концентрация кальция в кровотоке) - вызвана гипопаратиреозом, сопровождается судорожным синдромом и развитием скелетных аномалий.
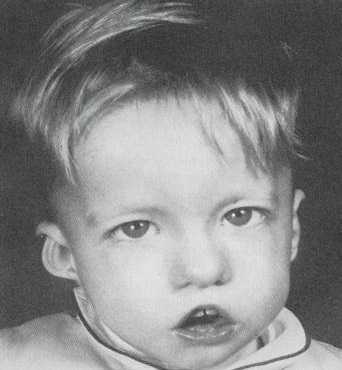
Ребенок со специфическими чертами, характерными для синдрома Ди Джорджи
Особенности синдрома могут широко варьироваться даже в пределах одной семьи и затрагивать различные системы органов. Сопутствующими проблемами становится:
- нарушение работы почек и их атрофия, развитие нефрокальциноза, гидронефроза и пр.;
- проблемы с пищеварением и перистальтикой ЖКТ;
- дефицит гормона роста;
- проблемы с речью;
- психические расстройства, в том числе шизофрения;
- потеря слуха (проводящая и нейросенсорная обычно вызвана черепно-лицевыми синдромами);
- нарушения координации, которые могут быть вызваны гипоплазией мозжечка;
- синюшность кожных покровов в результате плохого кровообращения; ;
- частые переломы костей;
- болезнь Грейвса; .
Анализы и диагностика
Для подтверждения диагноза синдром Ди Джорджа необходимо выявление агенезии или дисгенеза паращитовидных желёз, аплазии вилочковой железы, иммунологической недостаточности, черепно-лицевых дисморфий (микрогнатии, гипертелоризма, антимонголоидного разреза глаз, расщелины губы и нёба, деформированных и/или низко расположенных ушных раковин) и прочих типичных аномалий развития. При этом оказываются эффективными различные исследования, включая УЗИ, МРТ и пр., а также используются методы генетического тестирования, к примеру, FISH (метод флуоресцентной гибридизации in situ).
Наиболее яркими проявлениями является гипопаратериоз и молочница. Также при плановом обследовании выявляются дефекты аорты, тетрада Фалло, катаракта, паховая грыжа и тому подобное. При помощи серологических исследований можно выявить лимфоцитопению, гипокальциемию, гипоγ-глобулинемии. Благодаря иммунологическим методам удается обнаружить нарушения трансформации лимфоцитов и их функциональной активности, в 20% случаев наблюдается сниженное количество Т-клеток. После иммунологических исследований важно провести дифференциальный диагноз с прочими первичными иммунодефицитами, таким как: синдром Вискотта-Олдрича, Брутона.
Лечение
Так как недуг неизлечим больным обычно назначают симптоматическое и комплексное поддерживающее лечение. Основными приемами считается соблюдение диеты, стерильные условия, прием кальция, комплексов витамин, антибиотиков, противогрибковых, иммуномодулирующих, седативных препаратов и пр.
Велокардиофациальный синдром
Велокардиофациальный синдром - врожденное (иногда наследственное) заболевание, характеризующееся множественными пороками развития и расстройством когнитивных функций. Его основными симптомами являются дефекты твердого неба (явные и скрытые расщелины), сердечно-сосудистые нарушения, задержка умственного развития, характерные черты лица. Диагностика велокардиофациального синдрома производится на основании настоящего статуса пациента (в том числе и при обследовании новорожденных) и данных цитогенетических исследований. Специфического лечения заболевания нет, применяют симптоматическую терапию, в том числе и хирургические методики.
Велокардиофациальный синдром - генетическое заболевание, основа которого лежит в нарушении внутриутробного развития многих органов и систем организма. Существует несколько сходных фенотипов с подобными проявлениями (например, синдромы Ди Джорджи и Шпринтцена), которые, к тому же, обусловлены похожими генетическими причинами. Поэтому одни исследователи в области генетики объединяют все эти состояния в группу «велокардиофациальный синдром», тогда как другие полагают, что это все-таки различные нозологические единицы. Например, отличием болезни Ди Джорджи являются иммунологические нарушения, которые слабо выражены при велокардиофациальном синдроме. Встречаемость составляет около одного случая на 3000-4000 родов, с равной вероятностью развивается как у мальчиков, так и девочек, в большинстве случаев патология возникает спонтанно и не имеется у родителей или близких родственников ребенка. Лишь в отдельных наблюдениях надежно доказана наследственная передача велокардиофациального синдрома по аутосомно-доминантному механизму.
Причины велокардиофациального синдрома
Непосредственной причиной развития велокардиофациального синдрома являются нарушения структуры длинного плеча 22-й хромосомы - локуса q11.2. Подобные дефекты возникают в процессе мейоза при образовании половых клеток, после чего передаются потомству. Чаще всего это микроделеции, которые сводятся к отсутствию небольшого участка хромосомы, при этом из генома больного исчезают важные гены, в частности TBX1. Роль этого гена в развитии велокардиофациального синдрома доказывает тот факт, что при некоторых формах заболевания отсутствует делеция участка 22-й хромосомы, но обнаруживаются точковые мутации в TBX1. Этот ген является одним из факторов регуляции транскрипции, наиболее активно участвующим в процессах эмбрионального развития.
Нарушение структуры TBX1 или тем более отсутствие в геноме в результате делеции приводит к патологиям эмбриогенеза, что становится причиной врожденных пороков развития. В частности, нарушаются процессы миграции клеток в области четвертого жаберного кармана и нервного гребня. По этой причине при велокардиофациальном синдроме затрагиваются именно те структуры, которые развиваются из данных эмбриональных зачатков. Сильнее всего это отражается на лице, сердечно-сосудистой, нервной и эндокринной системах. У больных велокардиофациальным синдромом возникают многочисленные нарушения в вышеуказанных системах органов, которые требуют длительного и иногда хирургического лечения. Иногда поражаются и другие структуры, не относящиеся к этим эмбриональным зачаткам - почки, мочеточники и мочевой пузырь, половые железы (крипторхизм). Такие проявления при велокардиофациальном синдроме обусловлены либо вторичными процессами, либо же тем обстоятельством, что при делеции могут повреждаться и другие гены помимо TBX1.
Делеция длинного плеча 22-й хромосомы или мутации гена TBX1 часто возникают в половых клетках родителей, то есть не встречаются у родственников пациента. Однако описаны случаи с аутосомно-доминантным механизмом наследования, по этой причине если один из родителей страдает велокардиофациальным синдромом, то вероятность рождения ребенка с данной патологией составляет 50%. Подмечено, что сходные с данным заболеванием синдромы Ди Джорджи и Шпринтцена чаще возникают не спонтанно, а именно передаются по наследству. И в этом случае механизм передачи нарушений аутосомно-доминантный.
Симптомы велокардиофациального синдрома
Проявления велокардиофациального синдрома можно обнаружить уже сразу при рождении ребенка, однако это не всегда позволяет сразу же поставить такой диагноз. Во-первых, это связано со схожестью проявлений заболевания с другими аналогичными синдромами (Ди Джорджи, Шпринтцена), во-вторых, часть симптомов начинает проявляться с возрастом и не регистрируется в младенчестве. Одним из наиболее явных проявлений велокардиофациального синдрома является характерный тип лица - выявляется отведение нижней челюсти назад, малый размер носа и рта, расширение переносицы. Могут наблюдаться деформации хрящей носа и ушных раковин. Расщелина твердого нёба присутствует у всех больных велокардиофациальным синдромом, но выраженность этого нарушения может быть различна - от резко явного до почти незаметного, выявляемого только при инструментальных исследованиях.
Помимо этого, уже в младенческом возрасте могут наблюдаться судороги, обусловленные низким уровнем кальция в крови по причине гипофункции паращитовидных желез. Их необходимо дифференцировать от судорожных припадков, обусловленных поражением ЦНС, что также может иметь место при велокардиофациальном синдроме - однако, чаще всего они возникают намного в более позднем возрасте. Из других неврологических нарушений могут встречаться задержка психического развития, психические заболевания. Нарушения речи могут иметь как неврологическую природу, так и быть обусловлены пороками развития нёба и лицевого скелета. Почти у четверти больных наблюдается недобор массы тела в грудном периоде, с возрастом практически у всех пациентов отмечается отставание в физическом развитии той или иной степени выраженности.
Признаки поражения сердечно-сосудистой системы при велокардиофациальном синдроме выявляются почти у двух третей больных. Их характер и выраженность различна - аномалии расположения артериальных сосудов (общий артериальный ствол, правостороннее расположение аорты, дистопия сонных артерий), тетрада Фалло, дефект межжелудочковой перегородки. Симптоматика при этом зависит от характера и выраженности сердечно-сосудистой аномалии - могут выявляться цианоз, одышка, слабость, тахикардия. В особо редких случаях велокардиофациального синдрома может наблюдаться декстрокардия - правостороннее расположение сердца. В ряде случаев некоторые сердечно-сосудистые аномалии способны прогрессировать со временем, что требует регулярного наблюдения у врача-кардиолога. Среди других проявлений велокардиофациального синдрома могут выявляться признаки поражения мочевыделительной системы, пониженная сопротивляемость организма инфекционным агентам.
Диагностика велокардиофациального синдрома
Диагностика велокардиофациального синдрома производится на основании данных настоящего статуса пациента, изучения сердечно-сосудистой, эндокринной и нервной систем, а также генетических исследований. При этом для подтверждения диагноза без участия врача-генетика может потребоваться несколько лет наблюдений, так как многие из симптомов неспецифичны, а некоторые проявляются только по достижении больными определенного возраста. При осмотре новорожденного выявляют расщелину нёба той или иной степени выраженности, иногда она сопровождается и расщеплением верхней губы. У больных велокардиофациальным синдромом также определяется характерный внешний вид - широкая переносица, выступающий нос, маленький рот, низкорослость. У младенцев довольно часто обнаруживается недобор массы тела, а в дальнейшем - отставание в физическом развитии от сверстников. При пальпации может определяться мышечный гипотонус, заторможенность рефлексов.
Изучение функций сердечно-сосудистой системы при помощи ЭхоКГ почти в 70% случаев выявляет те или иные аномалии развития, которые ассоциируются с этим заболеванием. Это могут быть дефекты межжелудочковой перегородки, тетрада Фалло, необычное расположение артериальных сосудов. В редких случаях может выявляться такое состояние, как дестрокардия. Больным необходимо регулярное диспансерное наблюдение у врача-кардиолога, так как ряд нарушений может возникать или прогрессировать со временем. При развитии судорог необходимо провести анализ крови для определения уровня кальция и паратгормона - оба этих показателя могут быть значительно снижены. Изменение функций других желез внутренней секреции, как правило, не определяется.
Важным аспектом диагностики и лечения велокардиофациального синдрома является наблюдение за психофизическим развитием ребенка. В большинстве случаев в раннем детском возрасте больные дети значительно отстают от своих сверстников, медленнее растут, позже начинают говорить, имеют затруднения в усвоении новой информации. Это может иметь как первичные неврологические причины, так и быть обусловлено вторичными обстоятельствами - расщелиной твердого нёба (затрудняется питание новорожденных и речь у более старших детей), мышечным гипотонусом, проблемами с сердечно-сосудистой системой (хроническое кислородное голодание тканей). Однако при своевременной коррекции нарушений отставание в развитии при велокардиофациальном синдроме уменьшается к школьному возрасту.
Генетическая диагностика велокардиофациального синдрома включает в себя выявление участков микроделеций на длинном плече 22-й хромосомы и поиск точковых мутаций в гене TBX1. Так как делеции встречаются статистически чаще, то генетическое подтверждение заболевания начинают именно с их выявления. Для этой цели чаще всего используют различные варианты мультиплексной полимеразной цепной реакции. В отношении гена TBX1 применяют метод прямого секвенирования последовательности с целью определения дефектных участков. Дифференциальную диагностику велокардиофациального синдрома производят с другими патологиями, обусловленными микроделециями 22-й хромосомы (синдромы Ди Джорджи и Шпринтцена) и синдромом «кошачьего крика».
Лечение велокардиофациального синдрома
Специфического лечения велокардиофациального синдрома не существует, возможно только симптоматическое лечение и коррекция аномалий развития нёба, лица, сердечно-сосудистой системы. Самой частой паллиативной операцией при этом заболевании является коррекция расщелины твердого неба - нередко ее производят еще в младенческом возрасте, так как этот дефект значительно осложняет питание ребенка. Судороги, обусловленные гипокальциемией, устраняют назначением препаратов кальция - в большинстве случаев это позволяет полностью купировать данное проявление велокардиофациального синдрома. В ряде случаев необходима хирургическая коррекция аномалий сердца и сосудов, которая может производиться кардиохирургами в различном возрасте в зависимости от характера, выраженности и других обстоятельств.
Важным аспектом лечения велокардиофациального синдрома является помощь в психофизическом развитии ребенка. При гипотонусе мышц с раннего возраста показана физиотерапия и лечебная физкультура для улучшения координации движений и активности мышечных тканей. Особой проблемой при велокардиофациальном синдроме является развитие речи больного - она нарушена как из-за неврологических нарушений, так и по причине наличия расщелины твердого нёба. Поэтому хирургическое устранение этого дефекта и работа с логопедом необходимы для дальнейшей социализации ребенка. В ряде случаев требуется работа с психологом, коррекционным педагогом и вспомогательное обучение, часть детей со временем может посещать обычные школы и классы. У некоторых больных велокардиофациальным синдромом выявляется синдром дефицита внимания и гиперактивности (СДВГ), что требует применения дополнительных лекарственных и психотерапевтических мер.
Прогноз велокардиофациального синдрома
Прогноз заболевания часто неопределенный по причине широкого спектра выраженности симптомов - в особенности аномалий развития сердечно-сосудистой системы. При тяжелых формах велокардиофациального синдрома пороки развития сердца и сосудов могут приводить к смерти больного в раннем возрасте. Однако в большинстве случаев своевременная хирургическая коррекция и симптоматическое лечение значительно повышают как выживаемость пациентов, так и качество жизни. Так как данная патология является комплексной, то для контроля за ее течением и устранения нарушений нужна помощь множества медицинских специалистов. Необходимо регулярное посещение кардиолога, работа с психологом и логопедом, лечебная физкультура - все это позволит заметно снизить выраженность проявлений велокардиофациального синдрома.
Синдром удлиненного интервала QT
Синдром удлиненного интервала QT - генетически гетерогенное наследственное состояние, характеризующееся нарушением структуры и функциональности некоторых ионных каналов кардиомиоцитов. Выраженность проявлений патологии колеблется в очень широких пределах - от практически бессимптомного течения (выявляются только электрокардиологические признаки) до тяжелой глухоты, обмороков и аритмий. Определение синдрома удлиненного интервала QT производится на основании данных электрокардиологических исследований и молекулярно-генетических анализов. Лечение зависит от формы патологии и может включать в себя постоянный или курсовой прием бета-андреноблокаторов, препаратов магния и калия, а также установку дефибриллятора-кардиовертера.
Синдром удлиненного интервала QT - группа кардиологических расстройств генетической природы, при которых нарушается прохождение ионных токов в кардиомиоцитах, что способно приводить к аритмиям, обморокам и внезапной сердечной смерти. Впервые подобное состояние было выявлено в 1957 году норвежскими врачами А. Джервеллом и Ф. Ланге-Нильсеном, которые описали сочетание у больного врожденной глухоты, синкопальных приступов и удлинения интервала QT. Несколько позже, в 1962-64 годах были выявлены схожие симптомы у пациентов, имеющих нормальный слух - такие случаи были описаны независимо друг от друга К. Романо и О. Уорд.
Это, а также дальнейшие открытия определили разделение синдрома удлиненного интервала QT на два клинических варианта - Романо-Уорда и Джервелла-Ланге-Нильсена. Первый наследуется по аутосомно-доминантному механизму, его частота в популяции составляет 1 случай на 5 000 населения. Встречаемость синдрома удлиненного интервала QT типа Джервелла-Ланге-Нильсена колеблется в пределах 1-6:1 000 000, он характеризуется аутосомно-доминантным путем наследования и более выраженными проявлениями. По некоторым данным, все формы синдрома удлиненного интервала QT ответственны за треть случаев внезапной сердечной смерти и около 20% внезапной младенческой смерти.
Причины и классификация
В настоящее время удалось идентифицировать 12 генов, мутации в которых приводят к развитию синдрома удлиненного интервала QT, все они кодируют те или иные белки, входящие в состав ионных каналов кардиомиоцитов, отвечающих за натриевый или калиевый ионный ток. Удалось также найти причины различий в клиническом течении этого заболевания. Аутосомно-доминантный синдром Романо-Уорда обусловлен мутацией только одного гена и поэтому может протекать бессимптомно или, как минимум, с отсутствием нарушений слуха. При типе Джервелла-Ланге-Нильсена имеется дефект двух генов - этот вариант, помимо кардиологических симптомов, всегда сопровождается двухсторонней нейросенсорной глухотой. На сегодняшний день известно, мутации каких генов обуславливают развитие синдрома удлиненного интервала QT:
- Синдром удлиненного интервала QT тип 1 (LQT1) обусловлен мутацией гена KCNQ1, расположенного на 11-й хромосоме. Дефекты этого гена наиболее часто выявляются при наличии данного заболевания. Он кодирует последовательность альфа-субъединицы одной из разновидностей калиевых каналов кардиомиоцитов (lKs)
- Синдром удлиненного интервала QT тип 2 (LQT2) вызывается дефектами в гене KCNH2, который локализован на 7-й хромосоме и кодирует аминокислотную последовательность белка - альфа-субъединицы другого типа калиевых каналов (lKr).
- Синдром удлиненного интервала QT тип 3 (LQT3) обусловлен мутацией гена SCN5A, расположенного на 3-й хромосоме. В отличие от предыдущих вариантов патологии, при этом нарушается работа натриевых каналов кардиомиоцитов, так как данный ген кодирует последовательность альфа-субъединицы натриевого канала (lNa).
- Синдром удлиненного интервала QT тип 4 (LQT4) - достаточно редкий вариант состояния, вызванный мутацией гена ANK2, который расположен на 4-й хромосоме. Продуктом его экспрессии является белок анкирин В, который в организме человека участвует в стабилизации структуры микротрубочек миоцитов, а также выделяется в клетках нейроглии и сетчатки глаза.
- Синдром удлиненного интервала QT тип 5 (LQT5) - разновидность заболевания, которая обусловлена дефектом в гене KCNE1, локализованном на 21-й хромосоме. Он кодирует один из белков ионных каналов - бета-субъединицу калиевых каналов типа lKs.
- Синдром удлиненного интервала QT типа 6 (LQT6) вызывается мутацией в гене KCNE2, расположенного также на 21-й хромосоме. Продуктом его экспрессии является бета-субъединица калиевых каналов типа lKr.
- Синдром удлиненного интервала QT типа 7 (LQT7, другое название - синдром Андерсена, в честь педиатра Е. Д. Андерсена, описавшего это заболевание в 70-х годах) обусловлен дефектом гена KCNJ2, который локализуется на 17-й хромосоме. Как и в случае предыдущих вариантов патологии, этот ген кодирует одну из белковых цепей калиевых каналов.
- Синдром удлиненного интервала QT типа 8 (LQT8, другое название - синдром Тимоти, в честь К. Тимоти, описавшей это заболевание) вызван мутацией гена CACNA1C, который располагается на 12-й хромосоме. Этот ген кодирует альфа-1-субъединицу кальциевого канала L-типа.
- Синдром удлиненного интервала QT тип 9 (LQT9) обусловлен дефектом гена CAV3, локализованного на 3-й хромосоме. Продуктом его экспрессии является белок кавеолин 3, участвующий в формировании множества структур на поверхности кардиомиоцитов.
- Синдром удлиненного интервала QT тип 10 (LQT10) - причина этой разновидности заболевания кроется в мутации гена SCN4B, который располагается на 11-й хромосоме и отвечает за аминокислотную последовательность бета-субъединицы натриевых каналов.
- Синдром удлиненного интервала QT тип 11 (LQT11) вызывается дефектами в гене AKAP9, расположенном на 7-й хромосоме. Он кодирует специфический белок - А-киназу центросом и комплекса Гольджи. Функции этого протеина на сегодняшний день изучены недостаточно.
- Синдром удлиненного интервала QT тип 12 (LQT12) обусловлен мутацией гена SNTA1, локализованного на 20-й хромосоме. Он кодирует альфа-1-субъединицу белка синтрофина, участвующего в регуляции деятельности натриевых каналов кардиомиоцитов.
Несмотря на широкое генетическое разнообразие синдрома удлиненного интервала QT, общие звенья его патогенеза в целом одинаковы для каждой из форм. Данное заболевание относят к группе каналопатий из-за того, что его причиной выступают нарушения в строении тех или иных ионных каналов. В результате этого процессы реполяризации миокарда происходят неравномерно и не одновременно в различных частях желудочков, что становится причиной удлинения интервала QT. Кроме того, значительно возрастает чувствительность миокарда к влияниям симпатической нервной системы, что становится причиной частых тахиаритмий, способных приводить к жизнеугрожающим фибрилляциям желудочков. При этом у разных генетических типов синдрома удлиненного интервала QT отмечается различная чувствительность к тем или иным воздействиям. Например, LQT1 характеризуется синкопальными приступами и аритмией при физической нагрузке, при LQT2 аналогичные проявления наблюдаются при громких и резких звуках, для LQT3, напротив, более характерно развитие аритмий и фибрилляций в спокойном состоянии (например, во сне).
Симптомы удлиненного интервала QT
Проявления синдрома удлиненного интервала QT достаточно разнообразны. При более тяжелом клиническом типе Джервелла-Ланге-Нильсена у больных отмечается глухота, частые обмороки, головокружения, слабость. Кроме того, в ряде случаев при этом состоянии регистрируются эпилептоподобные судорожные припадки, что нередко приводит к неправильной диагностике и лечению. По данным некоторых врачей-генетиков, от 10 до 25% больных с синдромом удлиненного интервала QT получают неправильное лечение, и у них развивается внезапная сердечная или младенческая смерть. Возникновение тахиаритмий и синкопальных состояний зависит от внешних влияний - например, при LQT1 это может происходить на фоне физической нагрузки, при LQT2 потеря сознания и фибрилляция желудочков может возникать от резких и громких звуков.
Более легкая форма синдрома удлиненного интервала QT (тип Романо-Уорда) характеризуется преходящими синкопальными состояниями (обмороками) и редкими приступами тахиаритмии, однако нарушения слуха при этом отсутствуют. В ряде случаев подобная форма заболевания вообще ничем не проявляет себя, за исключением электрокардиографических данных, и является случайной находкой при медицинском обследовании. Тем не менее, даже при таком течении синдрома удлиненного интервала QT риск внезапной сердечной смерти из-за фибрилляции желудочков во много раз выше, нежели у здорового человека. Поэтому и эта разновидность патологии требует тщательного изучения и профилактического лечения.
Диагностика
Диагностика синдрома удлиненного интервала QT производится на основании изучения анамнеза больного, электрокардиологических и молекулярно-генетических исследований. При расспросе пациента часто обнаруживаются эпизоды обмороков, головокружений, ощущения сердцебиений, но при легких формах патологии их может и не быть. Иногда аналогичные проявления встречаются у кого-либо из родственников пациента, что указывает на семейный характер заболевания.
При любой форме синдрома удлиненного интервала QT будут выявляться изменения на ЭКГ - увеличение интервала QT до 0,6 секунд и более, возможно увеличение амплитуды зубца Т. Сочетание таких ЭКГ-признаков с врожденной глухотой говорит о наличии синдрома Джервелла-Ланге-Нильсена. Кроме того, часто необходимо холтеровское мониторирование работы сердца на протяжении суток для выявления возможных приступов тахиаритмий. Определение синдрома удлиненного интервала QT при помощи методов современной генетики на сегодняшний день возможно в отношении практических всех генетических типов этого заболевания.
Лечение синдрома удлиненного интервала QT
Терапия синдрома удлиненного интервала QT достаточно сложна, многие специалисты рекомендуют при этом заболевании одни схемы и отвергают другие, но какого-либо единого протокола лечения этой патологии не существует. Универсальными препаратами считаются бета-адреноблокаторы, которые уменьшают риск развития тахиаритмий и фибрилляций, а также снижают степень симпатических воздействий на миокард, но при LQT3 они малоэффективны. В случае синдрома удлиненного интервала QT типа 3 более разумно использовать антиаритмические препараты класса В1. Эти особенности лечения заболевания повышают потребность в молекулярно-генетической диагностике для определения типа патологии. В случае частых приступов тахиаритмий и высокого риска развития фибрилляции рекомендуется имплантация кардиостимулятора или дефибриллятора-кардиовертера.
Прогноз
Прогноз синдрома удлиненного интервала QT, по мнению большинства специалистов, неопределенный, так как это заболевание характеризуется широким спектром выраженности симптомов. Кроме того, отсутствие проявлений патологии, за исключением электрокардиографических данных, не гарантирует внезапного развития фатальной фибрилляции желудочков под воздействием внешних или внутренних факторов. При выявлении синдрома удлиненного интервала QT необходимо произвести тщательное кардиологическое обследование и генетическое определение типа заболевания. На основе полученных данных разрабатывается схема лечения, призванная снизить вероятность внезапной сердечной смерти, или принимается решение об имплантации кардиостимулятора.
Читайте также:
