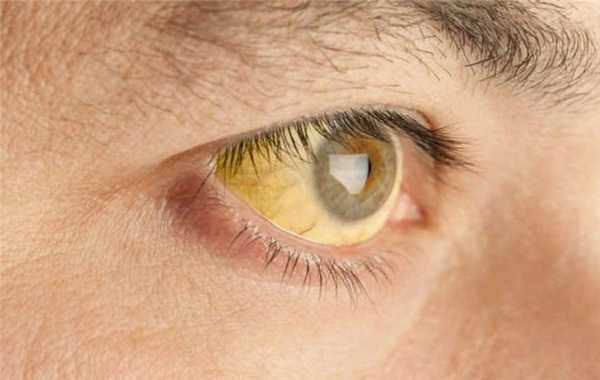
Синдром Мейленграхта (Meulengracht) - синонимы, авторы, клиника
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Синдром Жильбера—Мейленграхта (ювенильная перемежающаяся желтуха) во всех случаях носит наследственный характер и передается по аутосомно-доминантному типу. Более чем в половине случаев клинически впервые проявляется в связи с острыми заболеваниями различного характера, в первую очередь (у трети больных) в исходе острого вирусного гепатита. Тогда условно говорят о «пост- гепатитной» форме синдрома Жильбера— Мейленграхта, подразумевая при этом, что вирусный гепатит играет роль фактора, манифестирующего (выявляющего) наследственный дефект.
Этиология и патогенез. Патогенетическая основа синдрома Жильбера—Мейленграхта — генетически обусловленная недостаточность в гепатоцитах фермента глюкуронилтрансферазы (микросомальная желтуха). Кроме нарушения транспортной функции белков (глутатионтрансферазы и др.), доставляющих неконъюгированный билирубин к гладкому эндоплазматическому ретикулуму (микросомам) гепатоцита, имеется неполноценность фермента микросом УДФ-глюкуронилтрансферазы, при помощи которого осуществляется конъюгация (соединение) билирубина с глюкуроновой и другими кислотами.
Нарушение тюкуронидизации билирубина в гепатоцитах — важная, но не единственная причина его избытка при синдроме Жильбера — Мейленграхта. Гипербилирубинемия может быть частично обусловлена повышенным образованием пигмента в связи с сопутствующим гемолизом эритроцитов. Однако отождествлять этот синдром с гемолитическими желтухами недопустимо, поскольку патогенез гипербилирубинемии при них принципиально различен. При синдроме Жильбера—Мейленграхта повышенный гемолиз по сравнению с другими нарушениями обмена билирубина имеет второстепенное значение, а при желтухах ускоренная гибель эритроцитов и повышенное образование пигмента являются ведущим патогенетическим звеном. Гемолитический процесс у больных с синдромом Жильбера—Мейленграхта носит, вероятно, приобретенный характер, это вторичное явление, хорошо известное при различных заболеваниях печени, протекающих с желтухой.
Закономерное, хотя и второстепенное место в патогенезе желтухи при синдроме Жильбера—Мейленграхта занимает нарушение экскреции билирубина из гепатоцитов. Оно периодически проявляется повышением связанного билирубина в сыворотке крови и возникает примерно у трети больных, главным образом тогда, когда болезнь длится свыше 2 лет. Форма синдрома Жильбера— Мейленграхта, при которой в крови периодически нарастает конъюгированный пигмент, называется альтернирующей. Ее следует рассматривать как закономерный результат эволюции болезни. Дня альтернирующей формы характерно сочетание с хроническим гепатитом и воспалением желчевыводящих путей.
Макроскопически печень при синдроме Жильбера—Мейленграхта не изменена. При гистологическом и гистохимическом исследовании биоптатов печени изменения либо не обнаруживают, либо они неспецифичны: отложение пигмента в гепатоцитах, ожирение, гликогеноз ядер, активация звездчатых эндотелиоцитов, в отдельных случаях — белковая дистрофия гепатоцитов и фиброз портальных полей.
В целом морфологические изменения ткани печени при синдроме Жильбера—Мейленграхта свидетельствуют об определенном дистрофическом поражении гепатоцитов, укладывающемся в картину нетяжелого гепатоза. Гистологические изменения в ранние сроки заболевания обычно не наблюдаются. Гепатоз проявляется в более поздние сроки и служит свидетельством эволюции болезни.
Синдром Жильбера—Мейленграхта, как правило, наблюдается в молодом возрасте. Согласно данным литературы, в 90 % случаев заболевание манифестирует в 20—30-летнем возрасте. Намного чаще встречается у мужчин (10:1) по сравнению с женщинами. Болеют чаще работники умственного труда. В целом синдром Жильбера—Мейленграхта выявляется у 1—5 % населения.
Клиника. В клинической картине заболевания ведущим симптомом является хроническая или интермитгирующая желтуха. В большинстве случаев она и служит первым проявлением болезни.
Степень ее колеблется в широких пределах — от субиктеричности склер до достаточно выраженной желтушности кожи и слизистых оболочек. Цвет мочи не изменен, возможно посветление кала. Нередко желтуха — единственный симптом процесса и выявляется случайно при обследовании по поводу других заболеваний.
Желтушность склер и кожи в большинстве случаев впервые выявляется в детском или юношеском возрасте, редко бывает постоянной и обычно носит перемежающийся характер. Обострение часто провоцируется различными факторами: нервным переутомлением или сильным физическим напряжением; у многих причиной обострения оказываются инфекция в желчных путях или непереносимость лекарств. Среди других факторов, усиливающих желтушность, может быть алкоголь, простудные заболевания, погрешности в диете, голодание.
Боль или чувство тяжести в правом подреберье беспокоят всех больных. Боль в животе носит различный характер: от тупой до интенсивной приступообразной, напоминающей печеночную колику, но чаще всего она нерезкая, ноющая.
Диспепсические расстройства отмечаются в 25—50 % случаев и выражаются в тошноте, отрыжке, изжоге, горечи во рту, снижении или отсутствии аппетита, метеоризме, запоре или поносе. Следует отметить, что у некоторых больных периоды обострения начинаются с появления диареи.
Возможны жалобы астенического характера: снижение работоспособности, повышенная утомляемость, нарушение сна, снижение концентрации внимания, головная боль, головокружение, потливость, дыхательная аритмия, тахикардия, дерматографизм, переоценка своих ощущений. Зуд кожи, который встречается у 5% больных, может служить дополнительным источником невротизации больных. С вегетативными нарушениями связана, вероятно, и субфебрильная температура тела, которая отмечается у некоторых больных.
Гепатомегалия наблюдается у 25—60 % больных, хотя выражена и незначительно. У большинства больных печень на 1—2 см выступает из-под края реберной дуги по срединно-ключичной линии, в отдельных случаях на 3—4 см, консистенция ее мягкая, пальпация безболезненная. Спленомегалия наблюдается в 10 % случаев.
Инфекция в желчных путях определяется у трети больных, у некоторых, хотя и не так часто, в желчном пузыре выявляют множественные пигментные конкременты.
В периферической крови — нормальное или повышенное до 160 г/л содержание гемоглобина, отсутствие изменений со стороны белой крови, СОЭ в пределах нормы или несколько ниже. Как правило, увеличение уровня гемоглобина наблюдают у больных с гипербилирубинемией, у этих же больных отмечают повышенную желудочную секрецию, уменьшение СОЭ.
Клинические симптомы конституциональной и постгепатитной форм синдрома Жильбера—Мейленграхта, а также альтернирующих его форм существенных различий не имеют.
Для синдрома Жильбера—Мейленграхта характерен изолированный характер непрямой гипербилирубинемии, которая лишь у единичных больных превышает 50—70 мкмоль/л, составляя в среднем 32—38 мкмоль/л. Все остальные функциональные печеночные пробы, включая пробу на задержку бромсульфалеина, антипириновую пробу, пробы с нагрузкой галактозой и на клиренс желчных кислот, а также серологические показатели нормальные. При синдроме Жильбера—Мейленграхта билирубинурия отсутствует, количество уробилиновых тел в кале и моче не изменено. Если повышено содержание связанного пигмента (альтернирующая форма синдрома Жильбера— Мейленграхта), его концентрация также не бывает высокой.
Преходящее умеренное повышение активности АлАТ и АсАТ, ЛДГ-5, умеренная диспротеинемия у больных с гипербилирубинемией не имеют диагностического значения и не противоречат диагнозу синдрома Жильбера—Мейленграхта.
Показатели функциональных проб печени тем чаще бывают изменены, чем длительнее срок заболевания. При альтернирующей форме синдрома частота и степень выраженности этих изменений максимальны.
Течение синдрома Жильбера—Мейленграхта в подавляющем большинстве случаев волнообразное, с периодическими обострениями, во время которых появляются или усиливаются желтуха и другие симптомы болезни. Для этого синдрома особенно характерно нарастание билирубинемии и желтухи в условиях эмоционального или физического стресса (экзаменационный период, психическая травма, чрезмерные физические нагрузки), при интеркуррентных острых инфекциях, операциях, после употребления алкоголя, при голодании или низкокалорийной диете с низким содержанием липидов (безлипидная диета, например, при питании сырыми фруктовыми и овощными соками), а также после приема никотиновой кислоты или рифампицина.
Одной из наиболее убедительных диагностических проб при синдроме Жильбера—Мейленграхта является проба с введением индукторов транспортных белков и глюкуронилтрансферазы гепатоцита—фенобарбитала или зиксорина. Через 10 дней после начала перорального введения фенобарбитала в суточной дозе 0,1—0,15 г (по 0,05 г 2—3 раза в день) или при лечении зиксорином в течение 5—7 дней (по 200 мг 3 раза в день после еды) у больных отмечено значительное снижение или нормализация уровня билирубина крови. Этот феномен имеет также большое психотерапевтическое значение, наглядно демонстрируя больному и его родственникам функциональный характер аномалии.
Синдром Жильбера—Мейленграхта, как упоминалось ранее, впервые выявленный вскоре после перенесенного острого вирусного гепатита, получил название «постгепатитная гипербилирубинемия». Она наблюдается у 4—6 % больных, перенесших острый вирусный гепатит, может сочетаться с хроническим вирусоносительством, хроническим гепатитом вирусной этиологии и поэтому нередко требует подтверждения пункционной биопсией печени. Наличие у больного синдрома Жильбера—Мейленграхта еще не свидетельствует об исключении другой, гораздо более серьезной патологии.
Лечение. В связи с благоприятным во всех отношениях прогнозом лица с синдромом Жильбера— Мейленграхта нуждаются только в постановке точного диагноза, лечении фенобарбиталом или зиксорином в указанных выше дозах в течение 2—4 нед, в интенсивной психотерапии, которая, как правило, приводит к облегчению субъективных жалоб.
Синдром Мейленграхта
Синдром Мейленграхта - это гипербилирубинемия (повышение в крови уровня билирубина (желчного пигмента (красящего вещества)), образующегося в результате распада эритроцитов (красных клеток крови)). Заболевание характеризуется повышением преимущественно непрямого (не связанного с глюкуроновой кислотой (образующейся в организме при распаде глюкозы — сахара)) билирубина . Проявляется в ювенильном (юношеском) периоде (как правило, в возрасте с 12 до 18 лет), имеет наследственный характер (может передаваться от родителей к детям). При синдроме Мейленграхта нарушаются процессы транспорта (переноса) и конъюгирования (связывания) билирубина за счет дефицита фермента (белка, ускоряющего химические реакции) уридиндифосфат-глюкуронилтрансферазы (УДФГТ), обеспечивающего перенос глюкуроновой кислоты к билирубину.
Симптомы синдрома Мейленграхта
Для синдрома Мейленграхта характерны следующие симптомы:
- желтуха (окрашивание в желтый цвет кожи и склер (белков глаз)). Появляется вследствие повышения в крови и тканях уровня билирубина (желчного пигмента (красящего вещества), образующегося в результате распада эритроцитов (красных клеток крови)). Желтуха незначительная, имеет интермиттирующий характер (то появляется, то исчезает), усиливается после сильных психических и физических нагрузок;
- повышенная утомляемость;
- диспептические явления;
- боли в правом подреберье (возникают иногда);
- общая слабость.
Причины
В основе синдрома Мейленграхта лежит нарушение процессов транспорта (переноса) и конъюгирования (связывания) билирубина (желчного пигмента (красящего вещества), образующегося в результате распада эритроцитов (красных клеток крови)) за счет дефицита фермента (белка, ускоряющего химические реакции в организме) уридиндифосфат-глюкуронилтрансферазы (УДФГТ), обеспечивающего перенос глюкуроновой кислоты (кислоты, образующейся в организме при распаде глюкозы (сахара)) к билирубину.
Заболевание имеет наследственный характер (может передаваться от родителей к детям).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Врач терапевт поможет при лечении заболевания
Диагностика
Синдром Мейленграхта является диагнозом-исключением, то есть ставится только тогда, когда в ходе лабораторных и инструментальных исследований не были подтверждены никакие другие причины желтухи (окрашивания в желтый цвет кожи и склер (белков глаз)).
- Анализ анамнеза заболевания и жалоб пациента (когда (как давно) появились желтуха, диспептические явления, боли в правом подреберье, повышенная утомляемость, общая слабость, с чем пациент связывает возникновение этих симптомов).
- Анализ семейного анамнеза (наличие у родственников синдрома Мейленграхта).
- Данные объективного осмотра. Врач может обратить внимание на наличие субиктеричности (незначительного пожелтения) кожи и склер.
- Лабораторные данные.
- Общеклинический анализ кала: кал обесцвеченный за счет пониженного выделения стеркобилина (желчного пигмента, придающего фекалиям коричневый оттенок).
- Биохимический анализ крови: выявляется повышенное содержание непрямого билирубина (желчного пигмента (красящего вещества), образующегося в результате распада эритроцитов (красных клеток крови), не связанного с глюкуроновой кислотой (образующейся в организме при распаде глюкозы — сахара)). Уровень трансаминаз печени (ферментов (белков, ускоряющих химические реакции в организме), повышение в крови которых свидетельствует о повреждении ткани печени) остается в норме, что является важным диагностическим признаком.
- Проба с фенобарбиталом (противосудорожным средством, одним из свойств которого является усиление действия микросомальных ферментов печени (белковых молекул, осуществляющих химические реакции обезвреживания ксенобиотиков - чужеродных химических веществ)) - вызывает снижение уровня непрямого билирубина и уменьшение/устранение желтухи.
- Проба с голоданием. Больной получает 400 килокалорий в сутки. Билирубин определяется утром натощак в день начала пробы, а затем спустя двое суток. При увеличении непрямого билирубина на 50-100% проба считается положительной и свидетельствует в пользу синдрома Мейленграхта.
- Проба с никотиновой кислотой: внутривенное (в виде инъекции) введение 40 мг никотиновой кислоты способствует увеличению уровня билирубина в крови, что свидетельствует в пользу синдрома Мейленграхта.
- Молекулярная диагностика: анализ ДНК (дезоксирибонуклеиновой кислоты - органической кислоты, ответственной за хранение и передачу наследственной информации) гена уридиндифосфат-глюкуронилтрансферазы (УДФГТ) - фермента, обеспечивающего перенос глюкуроновой кислоты (образующейся в организме при распаде глюкозы (сахара)) к билирубину, выявление мутаций (нарушений строения) данного гена.
- Инструментальные данные. Инструментальные методы исследования применяется для дифференциальной диагностики, то есть для того, чтобы исключить другие причины желтухи.
- Ультразвуковое исследование (УЗИ) органов брюшной полости - неинвазивное (без проникновения через кожу или слизистые оболочки) исследование организма человека с помощью ультразвуковых волн.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) - исследование желчных и панкреатических протоков. С помощью фиброгастродуоденоскопа (длинного гибкого зонда (трубки) с камерой на конце) протоки заполняются контрастным веществом (специальным составом, за распространением которого можно наблюдать на рентгене).
- Компьютерная томография (КТ) — метод, позволяющий сканировать различные органы послойно с использованием рентгеновского излучения.
- Магнитно-резонансная томография (МРТ) - высокоинформативный диагностический метод, применяющийся, в основном, для выявления патологических (отсутствующих в норме) процессов в мягких тканях (мышцах, внутренних органах, стенках сосудов).
- Чрескожная чреспеченочная холангиография — эндоскопическое исследование желчных протоков после введения йодсодержащего контрастного вещества.
- Магниторезонансная холангиография (МРХПГ) - метод обследования желчных протоков, позволяющий оценить их проходимость и диагностировать наличие поражений.
- Биопсия печени - микроскопическое исследование ткани печени, полученной при помощи тонкой иглы под контролем УЗИ.
- Эластография - исследование ткани печени при помощи специального аппарата, является альтернативой биопсии печени.
Лечение синдрома Мейленграхта
Лечение синдрома Мейленграхта сочетает в себе консервативное лечение (без оперативного вмешательства) и общие рекомендации.
- Общие рекомендации.
- Диета №5 по Певзнеру (питание 5-6 раз в день небольшими порциями, ограничение белка до 30-40 г в сутки, исключение из рациона острой, жирной, жареной, копченой пищи, поваренной соли).
- Отказ от употребления алкоголя.
- анальгетические (обезболивающие) и противорвотные препараты - применяются для устранения/облегчения боли, тошноты и рвоты;
- витаминные препараты (в частности, витамин В6, регулирующий белковый обмен в организме);
- гепатопротекторы - препараты, защищающие гепатоциты (клетки печени) от неблагоприятных воздействий;
- препараты группы барбитуратов (лекарственных веществ, относящихся к классу противосудорожных и снотворных препаратов), влияющие на снижение уровня билирубина (желчного пигмента (красящего вещества), образующегося в результате распада эритроцитов (красных клеток крови)) в крови;
- энтеросорбенты - препараты, применяемые для улучшения выведения билирубина из организма;
- фототерапия - разрушение накопившегося в тканях билирубина путем воздействия света, как правило, синих ламп. Для предотвращения ожога необходимо защищать глаза, поэтому пациенту перед проведением процедуры должны выдаваться специальные очки.
Осложнения и последствия
Профилактика синдрома Мейленграхта
- Ограничение физических нагрузок: следует избегать сильного переутомления и голодания.
- Создание спокойной, комфортной обстановки, исключение стрессовых ситуаций (по возможности).
- Регулярное прохождение обследования у гастроэнтеролога (1 раз в год).
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Оганесян Татьяна Сергеевна, врач-гастроэнтеролог.
Что делать при синдроме Мейленграхта?
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Жильбера — Мейленграхта синдром
Жильбера — Мейленграхта синдром (N.A. Gilbert, 1858—1927, франц. врач; E. Meulengracht, р. 1887 г., датский врач; син.: билирубинемия конституциональная, гипербилирубинемия врожденная, гипербилирубинемия идиопатическая, гипербилирубинемия идиопатическая неконъюгированная, гипербилирубинемия конституциональная, желтуха негемолитическая семейная, желтуха ювенильная перемежающаяся, Жильбера болезнь, Жильбера — Лербулле синдром, Мейленграхта желтуха, холемия врожденная семейная, холемия простая семейная)
наследственная болезнь, обусловленная нарушением билирубинового обмена вследствие недостаточной активности фермента глюкуронозилтрансферазы, проявляющаяся желтухой с незначительным увеличением содержания в крови непрямого билирубина; наследуется по аутосомно-доминантному типу.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Смотреть что такое "Жильбера — Мейленграхта синдром" в других словарях:
Жильбера-Мейленграхта синдром — (N. A. Gilbert, 1858 1927, франц. врач; Е. Meulengracht, род. в 1887 г., датский врач; син.: билирубинемия конституциональная, гипербилирубинемия врожденная, гипербилирубинемия идиопатическая, гипербилирубинемия идиопатическая неконъюгированная,… … Большой медицинский словарь
ЖИЛЬБЕРА СИНДРОМ — (синдром Жильбера - Мейленграхта, синдром Мейленграхта, описан N. A. Gilbert, позднее - датским врачом Е. Meulengracht, 1887-1976; синонимы - ювенильная интермиттирующая желтуха, врожденная негемолитическая неконъюгированная гипербилирубинемия) - … Энциклопедический словарь по психологии и педагогике
Жильбера-Лербулле синдром — (N. A. Gilbert, 1858 1927, франц. врач; P. Lereboullet, 1874 1944, франц. врач) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
Мейленграхта желтуха — (Е. Meulengracht) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
Жильбера болезнь — (N. A. Gilbert, 1858 1927, франц. врач) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
желтуха Мейленграхта — см. Жильбера Мейленграхта синдром … Большой медицинский словарь
билирубинемия конституциональная — см. Жильбера Мейленграхта синдром … Большой медицинский словарь
Билирубинеми́я конституциона́льная — см. Жильбера Мейленграхта синдром … Медицинская энциклопедия
Желту́ха Ме́йленграхта — см. Жильбера Мейленграхта синдром … Медицинская энциклопедия
гипербилирубинемия врожденная — (hyperbilirubinaemia congenita) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
гипербилирубинемия идиопатическая — (hyperbilirubinaemia idiopathica) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
Синдром Жильбера и другие виды конституциональных желтух
![Изображение к статье о синдроме Жильбера и других пигментных гепатозах, медицинская энциклопедия resursor.ru]()
Синдром Жильбера относится к пигментным гепатозам - конституциональным желтухам или гипербилирубинемиям, обусловленным генетическими дефектами ферментов печени, ответственных за транспорт, связывание и элиминацию свободного билирубина . Отсюда следуют другие названия пигментных гепатозов:
- наследственные пигментные гепатозы;
- ферментопатические конституциональные гепатозы;
- конституциональные желтухи;
- ферментопатические гипербилирубинемии.
Конституциональные желтухи обычно имеют доброкачественное течение, протекают без гемолиза, без поражения печени, не вызывают потерю трудоспособности и не ведут к летальному исходу.
В группу наследственных гепатозов также входят синдромы Калька. Криглера-Найяра, Дабина-Джонсона, Ротора, но наиболее всего распространен синдром Жильбера.
Синдром Жильбера
Гипербилирубинемия Жильбера (другие названия: ферментопатическая гипербилирубинемия, доброкачественная семейная негемолитическая гипербилирубинемия, наследственный пигментный гепатоз).
Распространенность заболевания
По данным за 1988г., по Москве и Московской области, при массовом обследовании населения в 2% случаев выявлена гипербилирубинемия у практически здоровых людей. По статистике других стран, данный синдром встречается еще чаще, например, в Англии неконъюгированная гипербилирубинемия отмечается у 3-5% населения (1989г.). Мужчины болеют в 2-4 раза чаще, чем женщины.
Этиология и патогенез
Заболевание имеет врожденный характер и наследуется по доминантному типу. Основное значение в состоянии гипербилирубинемии имеет нарушение механизма конъюгации и захвата билирубина клетками печени. Наряду с этим, имеет место незначительно выраженный гемолиз. К причинам нарушения захвата билирубина при синдроме Жильбера относят:
- Нарушение транспортной функции фермента глютатионтрансферазы, доставляющей билирубин к гепатоциту;
- Снижение активности фермента гликозилтрансферазы, осуществляющего связывание (конъюгацию) билирубина.
Симптомы
Общее самочувствие пациентов не страдает. Первые симптомы отмечаются, как правило, в период полового созревания, после чего сопровождают человека в течение всей жизни.
В качестве провоцирующих факторов могут быть:
- Усиление физической нагрузки;
- Некоторые лекарственные препараты;
- Оперативные вмешательства и стрессы иной природы.
Первым и постоянным проявлением синдрома Жильбера является желтушность склер, интермиттирующая желтуха. Интенсивность желтухи кожных покровов может быть от умеренной до резко выраженной, отмечена более выраженное желтушное прокрашивание кожи лица, носогубного треугольника, ладоней, подошв, подмышечных областей. Желтушность усиливается или возникает после физического или умственного перенапряжения, на фоне других заболеваний, приема алкоголя. Селезенка не увеличена, размеры печени чаще нормальные, в редких случаях определяется ее незначительное увеличение. Функции печени не нарушены и других отклонений от норм не выявляется.
Лабораторная диагностика
Отмечается повышение свободного билирубина в 2-3 раза от нормы, от 30-40 ммоль/л до 140 ммоль/л максимум.
Функция печени страдает незначительно. В качестве диагностических тестов применяются:
- Проба с бромсульфалеином. В норме через 45 минут после введения, в сыворотке крови остается не более 6% красителя. При синдроме Жильбера через такое же время сохраняется до 60% краски.
- Проба с никотиновой кислотой. Исследуется билирубин сыворотки крови натощак, после чего внутривенно вводится 5 мл 1% раствора никотиновой кислоты, через час проводится повторное контрольное исследование. При синдроме Жильбера отмечается повышение уровня билирубина в 2-3 раза от нормы. Проба положительная у 80-85% больных гепатозом Жильбера;
- Проба с ограничением энергетической ценности пищи до 400 ккал/сут. Определение билирубина перед началом голодания, через 24 и 48 часов. Проба считается положительной при повышении неконъюгированного билирубина в 2-3 раза от нормы. Положительна у 90% больных синдромом Жильбера.
- Генетическое исследование промоторной области гена UGT1A Варианты заключений:
(ТА)6/(ТА)6 — нормальный генотип;
(ТА)6/(ТА)7 — динуклеотидная вставка в гетерозиготной форме;
(ТА)7/(ТА)7 — динуклеотидная вставка в гомозиготной форме — синдром Жильбера.
Из других проявлений может периодически отмечаться незначительная альбуминурия.
При биопсии печени выявляется нормальное строение печеночных балок, жировая дистрофия, избыточное отложение пигмента липофусцина.
Лечение синдрома Жильбера
Возможно назначение фенобарбитала, зиксорина для повышения синтеза транспортного белка, но в целом специального лечения не требуется. К 40-45 годам гипербилирубинемия проходит самостоятельно. У ряда пациентов может отмечаться развитие желчнокаменной и язвенной болезни.
Прогноз заболевания: благоприятный.
Синдромом Мейленграхта или ювенильной перемежающейся желтухи называют непрямую гипербилирубинемию в период полового созревания. Других отличительных признаков от синдрома Жильбера не выявляется.
Синдром Калька
Синдромом Калька называют непрямую (неконъюгированную) гипербилирубинемию. Синдром Калька относится некоторыми авторами к постгепатитному варианту синдрома Жильбера и мало от него отличается. Впервые выявляется после перенесенного острого вирусного гепатита, основная роль в патогенезе принадлежит патологии транспортных белков.
Синдром Дабина-Джонсона
Гепатоз Дабина-Джонсона - редкая аутосомно-рецессивная доброкачественная пигментная гипербилирубинемия с преимущественным повышением прямого билирубина.
Синдром Дабина-Джонса Встречается редко. Страдают чаще мужчины молодого возраста. Заболевание имеет семейный характер с наследованием по аутосомно-доминантному типу. Основная роль в патогенезе принадлежит нарушению выделения билирубина в желчные ходы.
Клинические проявления
Общее состояние не нарушается, наиболее часто проявляется желтухой, иногда тошнотой, рвотой, болями в животе. В половине случаев отмечается увеличение и уплотнение печени.
Определяется повышение уровня связанного билирубина в сыворотке крови. Функциональные пробы печени в пределах нормы.
При пункционной биопсии печени определяется отложение коричневого липохромного пигмента в гепатоцитах, придающего им окраску в зелено-коричневый цвет за счет меланина. Структура печени не изменена.
Синдром Ротора
Синдром Ротора - пигментный гепатоз, проявляющийся интермиттирующей желтухой в результате нарушения экскреции билирубина. Синдром наследуется по аутосомно-доминантному типу.
Заболевание выявляется в детском возрасте с появлением желтухи, иногда сопровождающейся болями в правом подреберье, явлениями диспепсии, повышенную утомляемость.
Определяется повышение уровня прямого билирубина в сыворотке крови и уробилиногена в моче. Других признаков нарушения функции печени и ее структуры при биопсии не выявляется.
Заболевание может длиться в течение нескольких лет, прогноз благоприятный.
Синдром Криглера-Наджара
Синдром Криглера-Наджара или врожденная негемолитическая неконъюгированная билирубинемия является тяжелой формой нарушения обмена билирубина за счет его связывания и обусловлено врожденным дефицитом фермента глюкуронилтрансферазы.
В результате нарушения процессов связывания в крови накапливается большое количество неконъюгированного (свободного) билирубина в токсичных концентрациях. Другим последствием дефицита фермента гликозилтрансферазы является нарушение метаболизма некоторых лекарственных препаратов (салицилаты, кортикостероиды и др.).
Синдром Криглера-Наджара необходимо дифференцировать с физиологической желтухой новорожденных и желтухой при гемолитической болезни новорожденных.
Клинические формы
Заболевание имеет две генетически обусловленные формы:
- Передается по аутосомно-рецессивному типу (1 тип). Характеризуется интенсивной желтухой за счет непрямого билирубина. К терапии фенобарбиталом не чувствительна. Нейротоксическое действие высоких концентраций билирубина, ведет к тяжелой энцефалопатии, часто с летальным исходом в течение нескольких недель или месяцев.
Прогноз неблагоприятный. При 1 типе синдрома Криглера-Наджара причиной смерти на первом году жизни является ядерная желтуха. Новорожденные с таким диагнозом нежизнеспособны и быстро погибают от тяжелой интоксикации.
- Передается по аутосомно-доминантному типу (2 тип). Характеризуется менее выраженной желтухой, значительным количеством стеркобилина в кале. Билирубин снижается при терапии фенобарбиталом. Могут отмечаться неврологические нарушения. Прогноз: в целом благоприятный.
Определяется выраженное повышение неконъюгированного билирубина в сыворотке крови, снижено содержание билирубина в желчи. Биопсия в печени выявляет желчные тромбы, перипортальный фиброз.
Жильбера-Мейленграхта синдром
Большой медицинский словарь . 2000 .
Смотреть что такое "Жильбера-Мейленграхта синдром" в других словарях:
гипербилирубинемия идиопатическая неконъюгированная — (hyperbilirubinaemia idiopathica nonconjugata) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
гипербилирубинемия конституциональная — (hyperbilirubinaemia constitutionalis) см. Жильбера Мейленграхта синдром … Большой медицинский словарь
Читайте также: