Синдром Митчелла (Mitchell) - синонимы, авторы, клиника
Добавил пользователь Skiper Обновлено: 22.01.2026
Эссенциальная тромбоцитемия (ЭТ) - кМПЗ (классическое миелопролиферативное заболевание), связанное с клональным нарушением на уровне стволовой кроветворной клетки, характеризующимся выраженной мегакариоцитарной гиперплазией в КМ и гипертромбоцитозом периферической крови, что сопровождается повышенным риском появления артериальных и венозных тромбогеморрагических осложнений, которые могут быть фатальными, а в долгосрочном прогнозе - развитием миелофиброза (менее 10%) и/или трансформации в острый лейкоз или миелодиспластический синдром (2%).
Эссенциальная тромбоцитемия впервые описана Е. Epstein и А. Goedel в 1934 г. как геморрагическая тромбоцитемия. Другие синонимы ЭТ: первичная тромбоцитемия, истинная тромбоцитемия, эссенциальный тромбоцитоз, идиопатическая тромбоцитемия, хронический мегакариоцитарный лейкоз.
Эпидемиология
• Эссенциальная тромбоцитемия - наиболее распространенное МПЗ среди трех классических Ph-негативных хронических МПЗ.
• Количество новых случаев заболевания - 2-3 на 100 000 человек в год.
• Распространенность ЭТ составляет около 30 случаев на 100 000 человек.
• Среди пациентов преобладают женщины, соотношение женщин и мужчин составляет 2:1.
• Средний возраст на момент постановки диагноза: 60 лет.
• 20% больных моложе 40 лет; иногда ЭТ наблюдают у детей и подростков;
• Эссенциальная тромбоцитемия имеет более благоприятный прогноз среди кМПЗ, поскольку воздействует на качество жизни пациентов больше, чем на выживаемость вследствие увеличения количества сосудистых осложнений;
• 10-летняя выживаемость составляет 80%, что может не влиять на обычную популяционную выживаемость;
• 0,6-5% случаев ЭТ трансформируется в ОМЛ, особенно при приеме химиотерапии.
По современным представлениям, в основе развития ЭТ как кМПЗ лежит нарушение функционирования стволовой кроветворной клетки, приводящее к ее клональной трансформации. Примерно половина больных ЭТ имеют мутацию в тирозинкиназе JAK2 JAK2V617F) в хромосоме 9р24. Эта мутация считается ответственной за развитие также и ИП и ИМФ. Выделяют V617F-позитивных пациентов ЭТ и V617F-негативных пациентов ЭТ, которые различаются по клинико-биологическим характеристикам. В 2013 г. установлено, что 67-88% JAK2- или MPL-негативных пациентов с ЭТ и ПМФ (но не с ИП), имеют соматическую мутацию в гене кальретикулина CALR. В то же время ЭТ предлагается относить к гетерогенному заболеванию, учитывая найденные у значительного числа молодых женщин, имеющих строго подтвержденный диагноз ЭТ, признаки поликлонального миелопоэза. Это свидетельствует о том, что часть клеток-предшественников относится к нормальному гемопоэзу.
Несмотря на то, что эссенциальный тромбоцитоз обычно является приобретенным (не наследственным) заболеванием, также наблюдается семейная форма, первичный семейный тромбоцитоз.
V617F-позитивные пациенты с ЭТ имеют многие клинические проявления, свойственные ИП, с достаточно высоким уровнем гемоглобина, повышенным количеством нейтрофилов, увеличенным костномозговым эритро- и гранулопоэзом, более низким уровнем сывороточного ЭПО и ферритина, более часто встречающимися тромбозами и более частой трансформацией в ИП. Некоторые авторы склонны объединить V617F-позитивных пациентов с ЭТ и V617F-позитивных пациентов с ИП (почти все больные ИП) в одну нозологическую группу.
Клиническая картина ЭТ определяется особенностями характерных сосудистых осложнений и кровотечений. Наиболее часто встречаются микроциркуляторные сосудистые осложнения - эритромелалгия, стенокардия, а также вазомоторные симптомы: головная боль, преходящие нарушения зрения, транзиторные ишемические атаки (инсульт головного мозга).
Эритромелалгия - (от греч. erythros - красный, melos - конечность, algos - боль; синонимы - синдром Митчелла, отек кожи ограниченный болезненный Поспелова, паралич конечностей вазомоторный Ланнуа) - характерный симптомокомплекс при ЭТ, который проявляется как приступ жгучей боли в пальцах рук и ног, кистях, стопах, усиливающийся в тепле, облегчается холодом, после приема ацетилсалициловой кислоты может проходить на несколько дней. Иногда эритромелалгию называют обратным синдромом Рейно. Впервые подобный болевой приступ описал в 1855 г. Н.И. Пирогов как «посттравматическую гиперестезию» - интенсивные боли жгучего характера в конечностях, сопровождающиеся выраженными гиперестезией, вегетативными и трофическими нарушениями у солдат, возникающими после ранения. В 1865 г. американский хирург С. Митчелл описал аналогичную клиническую картину жгучих болей, трофических расстройств в пораженной конечности у солдат, пострадавших в гражданской войне в США, и назвал ее эритромелалгией. Эритромелалгию выделяют как синдром и при других разных первичных заболеваниях, таких как рассеянный склероз, деформирующие заболевания позвоночника, последствия травматических повреждений, алкоголизма, соматические заболевания, а также как самостоятельное заболевание. У пациентов с ЭТ эритромелалгия характеризуется активацией тромбоцитов и повреждением сосудистой стенки, но не образованием тромбина, что подтверждается эффективностью ацетилсалициловой кислоты и неэффективностью антикоагулянтов. Тромбозы, тромбоэмболии и кровотечения являются наиболее типичными осложнениями.
При подозрении на ЭТ необходимо выполнить клинический анализ крови, исследование лейкоцитов периферической крови (или КМ) методом ПЦР для выявления мутации JAK2V617F, гистологическое исследование биоптата КМ. Для уточнения размера селезенки применяются визуализирующие методики - КТ, УЗИ, МРТ.
В настоящее время диагностика ЭТ базируется на критериях, принятых ВОЗ в 2008 г. Это позволяет исключить из когорты больных ЭТ часть пациентов с ПМФ и ИП, которые раньше на основании критериев группы по изучению ИП (PVSG, 1997) могли быть диагностированы как пациенты с ЭТ. В 2011 г. международной группой по изучению и лечению миелопролиферативных заболеваний проведено исследование, в котором из 1104 пациентов, диагностированных как имеющие ЭТ, при пересмотре в соответствии с критериями ВОЗ диагноз подтвердился только у 81%, а у остальных пациентов установлена ранняя префибротическая стадия миелофиброза. Тем не менее, учитывая сложности разграничения ЭТ и раннего ПМФ, продолжаются разработки новых критериев диагностики ЭТ, например группой BCSH (British Committee for Standards in Haematology, 2010). На основании этого некоторые авторы предлагают при диагностике отказаться от трепанобиопсии КМ, например при наличии мутации JAK2V617F, однако сложно в таком случае показать отсутствие других миелоидных опухолей.
Спленомегалия обычно встречается у половины больных ЭТ; она, как правило, незначительная и связана с депонированием тромбоцитов, реже - как проявление экстрамедуллярного кроветворения. Гепатомегалия может определяться у 20-50% пациентов. Характерным является выявление в периферической крови тромбоцитоза с гигантскими тромбоцитами причудливых форм, увеличение среднего объема тромбоцитов и показателя анизоцитоза тромбоцитов. Обнаруживаются циркулирующие мегакариоциты и фрагменты ядер мегакариоцитов.
Основой дифференциальной диагностики ЭТ и реактивных тромбоцитозов является, помимо характерных клинических признаков, трепанобиопсия подвздошной кости. Чаще всего в дифференциальный диагноз ЭТ включают следующее:
- Реактивный тромбоцитоз.
- Первичный миелофиброз (ранние стадии: ПМФ 0/1).
- Истинная полицитемия.
- Хронический миелолейкоз.
- Миелодиспластический синдром.
- Семейная тромбоцитемия.
Лекарственная терапия претерпела эволюцию от алкилирующих агентов до Гидроксикарбамида, интерферона альфа и анагрелида, которые традиционно применяются для больных ЭТ, а с недавнего времени - и до назначения JAK2-ингибиторов и новых исследовательских препаратов. Первой рекомендацией для больных ЭТ является модификация образа жизни (т.е. снижение массы тела при ожирении, прекращение курения для курильщиков), а также контроль за артериальным давлением и уровнем холестерина для соответствующих пациентов.
Лечебная стратегия при ЭТ представляет собой сложный баланс между профилактикой кровотечения и тромботических осложнений и риском побочных эффектов препарата и токсичности, в связи с чем всегда взвешивается польза и риск циторедуктивной и антитромботической терапии. Большое кровотечение бывает редко и обычно связано с гипертромбоцитозом, когда уровень тромбоцитов превышает 1500х10 9 /л. Высокий уровень тромбоцитов является показанием к назначению циторедуктивной терапии.
Традиционно для лечения ЭТ с целью циторедукции назначается Гидроксикарбамид. Начальная доза составляет 500-1000 мг с дальнейшей коррекцией для удержания уровня тромбоцитов менее 600х10 9 /л и уровня лейкоцитов более 2х10 9 /л. В целом, Гидроксикарбамид хорошо переносится, из побочных эффектов отмечают миелосупрессию, мукозиты и язвы нижних конечностей.
В 2005 г. знаменательное открытие мутации JAK2V617F в мультипотентных клетках-предшественниках миелопролиферативных заболеваний предоставило новую терапевтическую мишень для лечения. В последнее время на основании данных о наличии JAK2V617F-позитивных пациентов с ЭТ появилась перспектива использования JAK2-ингибиторов. Руксолитиниб - первый официально разрешенный JAK2-ингибитор для лечения пациентов с ПМФ и предлеченных больных с постполицитемическим и посттромбоцитемическим миелофиброзом. Однако хотя опыт применения JAK2-ингибиторов у первичных больных с ЭТ ограничен, в исследовании RESPONSE (III фаза) отмечены хорошие результаты лечения руксолитинибом у пациентов с ЭТ, рефрактерных к гидроксимочевине: нормализация числа тромбоцитов достигнута у 49%, а у 13 из 14 пациентов исходный тромбоцитоз >1000х10 9 /л уменьшился на 50%, отмечено уменьшение размеров селезенки и конституциональных симптомов. Общий ответ составил 90% (26% - полная ремиссия).
Учитывая выявление при ЭТ гиперметилирования генов, участвующих в проведении сигнала на пролиферацию клетки (гиперметилирование SOCS-1 или SOCS-3), также перспективным направлением для лечения ЭТ может стать эпигенетическая терапия. В настоящее время показана предварительная эффективность ингибиторов гистоновой деацетилазы (панобиностат, вориностат) в качестве монотерапии или в комбинированном лечении (с ингибиторами JAK2 и белков теплового шока) больных ЭТ.
В лечении ЭТ изучается также эффективность ингибиторов PI3K/AKT/mTOR (эверолимус) как препаратов, противодействующих активации JAK/STAT сигнального пути.
Одной из первых опций является модификация кардиоваскулярных факторов риска. Весьма эффективной может оказаться рекомендация приема статинов, учитывая их плеоморфный эффект на ингибирование пролиферации и ангиогенеза, индукцию апоптоза, и, как недавно обнаружено, ингибирование JAK2 в липидном слое клеточной мембраны и JAK2V617F-зависимый клеточный рост. Важным фактором для терапии ЭТ является выбор антитромботического препарата, как правило, ацетилсалициловой кислоты в низких дозах, однако для группы высокого риска и при выраженном тромбоцитозе в группе низкого риска анагрелид может быть предпочтительным. Анагрелид также оказался высокоэффективным при непереносимости и толерантности к гидроксимочевине, а с учетом отсутствия лейкозогенного потенциала анагрелид может предлагаться в первой линии лечения. Хотя в настоящее время нет данных о необходимости добиваться эрадикации злокачественного клона при ЭТ, однако, учитывая роль мутации JAK2 в патогенезе ЭТ, при выборе циторедуктивной терапии целесообразно планировать раздельное лечение JAK2-позитивных и JAK2-негативных пациентов, несмотря на отсутствие окончательных результатов клинических исследований JAK2-ингибиторов у больных ЭТ. В то же время в фазе посттромбоцитемического миелофиброза у JAK2-позитивных больных показано применение JAK2-ингибиторов. Кроме того, JAK2-ингибиторы могут быть препаратами выбора при трудно купируемом кожном зуде, тяжелых конституциональных симптомах или выраженной спленомегалии. Для пациентов низкого риска Гидроксикарбамид не предлагается. При повышенном риске, как оказалось, клиническая эффективность гидроксимочевины больше у JAK2V617F-позитивных больных, в то время как анагрелид менее эффективен в этой группе. Непереносимость (толерантность) гидроксимочевины может быть поводом для назначения бусульфана или интерферона альфа. Ацетилсалициловая кислота при гипертромбоцитозе способствует появлению кровотечений, что связано с развитием приобретенного синдрома Виллебранда и снижением активности фактора Виллебранда (абсорбция на тромбоцитах мультимеров фактора Виллебранда, протеолиз фактора Виллебранда). Поэтому перед назначением ацетилсалициловой кислоты при тромбоцитозе более 1000х10 9 /л необходимо убедиться, что активность кофактора ристоцетина более 30%.
Прогноз у нелеченых пациентов с ЭТ, протекающей бессимптомно, обычно хороший. Медиана выживаемости составляет 10-15 лет, особенно при контроле и предупреждении возможных тромбоэмболических и геморрагических осложнений. По данным F. Passamonti и соавт. (2002), 20-летний рубеж общей продолжительности жизни с момента диагностики преодолевают 64% больных ЭТ. При этом основным фактором, ограничивающим выживаемость, выделен возраст пациентов.
1. Epstein E. Goedel A. Hamorrhagische Thrombocytha-mie bei vascularer Schrumpfmilz. Virch Arch // Pathol Anat - 1934. - Vol. 292. - P. 233.
2. Harrison C.N. Bareford D. Butt N. et al. Guideline for investigation and management of adults and children presenting with a thrombocytosis // Br.J. Haematol. - 2010. - Vol. 149 - N. 3. - P. 352-375
5. Gisslinger H. Gotic M. Holowiecki J. et al. Anagrelide compared with hydroxyurea in WHO-classified essential thrombocythemia: the ANAHYDRET Study, a randomized controlled trial // Blood. - 2013. - Vol. 121 - N. 10. - P. 1720-1728.
6. Harrison C.N. Campbell P.J. Buck G. et al. Hydroxyurea compared with anagrelide in high-risk essential thrombocythemia // N. Engl.J. Med. - 2005. - Vol. 353 - N. 1. - P. 33-45.
7. Cervantes F. Management of essential thrombo-cythemia // Hematology Am.Soc. Hematol. Educ. Program. - 2011. - P. 215-221.
8. Barbui T. Barosi G. Birgegard G. et al. Philadelphia-negative classical myeloproliferative neoplasms: critical concepts and management recommendations from European LeukemiaNet // J. Clin. Oncol. - 2011. - Vol. 29 - N. 6. - P. 761-770.
9. Vainchenker W. Delhommeau F. Constantinescu S.N. Bernard O.A. New mutations and pathogenesis of myeloproliferative neoplasms // Blood. - 2011. - Vol. 118 - N. 7. - P. 1723-1735.
10. Beer P.A. Erber W.N. Campbell P.J. Green AR. How I treat essential thrombocythemia // Blood. - 2011. - Vol. 117 - N. 5. - P. 1472-1482.
11. Vannucchi A.M. Guglielmelli P. Tefferi A. Advances in understanding and management of myeloproliferative neoplasms // CA Cancer J Clin. - 2009. - Vol. 59 - N. 3. - P. 171-191.
ЭРИТРОМЕЛАЛГИЯ
ЭРИТРОМЕЛАЛГИЯ (erythromelalgia; греческий erythros красный + melos конечность + algos боль; синоним: синдром Митчелла, болезнь Вейр-Митчелла) — форма ангиотрофоневроза, характеризующаяся приступами внезапных жгучих болей преимущественно в дистальных отделах конечностей с яркой местной гиперемией и отеком кожи.
Впервые описана в 1872 году Митчеллом (S. W. Mitchell). Различают эритромелалгию как самостоятельное заболевание (первичная эритромелалгия) и как синдром, развивающийся на фоне различных патологических процессов (вторичная эритромелалгия).
Причина первичной эритромелалгии не установлена. Вторичная эритромелалгия сопутствует некоторым неврологическим заболеваниям (миелит, миопатия, полиомиелит, рассеянный склероз, сирингомиелия, спинная сухотка, трунцит и др.); интоксикациям (алкогольной, ртутной); эндокринопатиям (гипотиреоз, гипокортицизм, сахарный диабет); заболеваниям крови (полицитемия); некоторым поражениям сосудистой системы (облитерирующие поражения сосудов конечностей); метаболическим нарушениям, связанным с ростом злокачественной опухоли; вертеброгенным ангиотрофическим синдромам и др. Развитию эритромелалгии способствуют частые и длительные перегревания или переохлаждения конечностей, быстрая и резкая смена температуры окружающей среды, ношение тесной обуви.
Патогенез изучен недостаточно. Считают, что приступообразно развивающаяся локальная гиперемия и отек кожи имеют неврогенный характер. При этом существенную роль играет патологическое состояние рецепторных систем сосудов пораженной области, (см. Рецепторы), нарушение микроциркуляции (см.), тканевого кровотока и транскапиллярного обмена. Установлено, что во время эритромелалгического приступа (криза) происходит местная перестройка тканевого кровотока за счет увеличения артериального притока крови через шунтовые микрососуды (артериоловенулярные, артерио лоартериальные анастомозы). Расширение анастомозов и изменение кровотока вызывают раздражение окончаний симпатических нервных волокон в стенках внутриорганных сосудов и обусловливают возникновение болей типа симпаталгий.
Эриромелалгия наблюдается одинаково часто у женщин и у мужчин. Обычно эритромелалгия возникает в возрасте от 20 до 50 лет; у детей встречается редко. Эритромелалгический приступ возникает внезапно. Появляется жгучая боль в симметричных участках конечностей (пальцах, кистях, стопах), обычно одновременно с обеих сторон. В ряде случаев отмечено появление боли в области носа, ушных раковин, половых органов, молочных желез. Боль усиливается при согревании тела, в отвесном положении конечности, а также при прикосновении и давлении в области болевого участка, например обувью, одеялом. Во время эритромелалгического приступа кожа пораженной части тела приобретает ярко-красный цвет, температура ее по сравнению с прилежащими участками повышается, возникает отек кожи; участок гиперемии и отека обычно имеет четкие очертания. Длительность приступов различна — от нескольких минут до нескольких часов. Течение заболевания хроническое, нередко прогрессирующее. При этом приступы учащаются, их интенсивность и продолжительность возрастают. Со временем зона патологических изменений может расширяться, в пораженных отделах конечностей развиваются трофические изменения — кожа становится синюшной, сухой, отечной, ногти ломкими, иногда возникают изъязвления кожи. В межприступном периоде могут наблюдаться акропарестезии. При неврологическом обследовании выявляют гиперестезию или гиперпатию (извращение чувствительности) в дистальных отделах конечностей (см. Чувствительность). Состояние больных особенно ухудшается в жаркое время года.
Приступообразное развитие характерных симптомов позволяет установить диагноз эритромелалгии уже на ранних ее стадиях. Уточнению диагноза способствуют результаты, полученные с помощью термографии (см.), капилляроскопии (см.), плетизмографии (см.), которые позволяют выявить местные нарушения микроциркуляции, свойственные ангиотрофоневрозам (см.).
Дифференциальный диагноз проводят с акроэритрозами при которых, в отличие от эритромелалгии, гиперемия кожи дистальных отделов конечностей не сопровождается симпаталгиями. Течение акроэритрозов более благоприятное и при устранении провоцирующих факторов (пребывание в сыром, холодном помещении, отморожение и т. д.) возможно спонтанное выздоровление. В дифференциальной диагностике первичной и вторичной эритромелалгии необходимо учитывать, что при последней симптомы обычно менее выражены, поражение бывает чаще односторонним, течение более доброкачественное. Кроме того, при вторичной эритромелалгии лечение основного заболевания приводит к стиханию явлений эритромелалгии.
Лечение комплексное. Во время эритромелалгического приступа применяют сосудосуживающие средства (мезатон, эфедрин); серотонин и серотониноподобные препараты (перитол, мексамин); антигистаминные препараты (супрастин, тавегил); средства, влияющие на тканевой обмен (аскорбиновая кислота, рутин, венорутон); препараты кальция (кальция глюконат, кальция хлорид). В межприступном периоде проводят курсы рефлексотерапии (см.), в том числе иглоукалывания (см.), закаливающие и физиотерапевтические процедуры (двух- или четырехкамерные ванны с ацетилсалициловой кислотой, углекислые ванны). В тяжелых случаях иногда прибегают к новокаиновым и периневральным (футлярным) блокадам крупных нервных стволов конечностей, внутримышечному введению кортикотропина. При вторичной эритромелалгии проводят лечение основного заболевания.
Прогноз, как правило, более благоприятен при вторичной эритромелалгии. Первичная эритромелалгия обычно с трудом поддается лечению. Описаны случаи спонтанного выздоровления, однако в основном заболевание тянется длительно с постепенным снижением трудоспособности больных.
Профилактика заключается в устранении неблагоприятных условий труда и быта, способствующих развитию эритромелалгии.
Библиогр.: Алексеев П. П. и Костюк А. Н. О патогенезе, клинике и лечении эритромелалгии Виер Митчелла, Труды Смоленск, мед. ин-та, т. 43, с. 29, 1974; Болезни нервной системы, под ред. П. В. Мельничука, М., 1982; Вейн А. М., Соловьева А. Д. и Колосова О. А. Вегето-сосудистая дистония, М., 1980; Mitchell S. W. Clinical lecture on certain painful affections of the feet, Philad, med. Times, v. 3. p. 81, 113, 1872.
Синдром Митчелла (Mitchell) - синонимы, авторы, клиника
ГБОУ "Волгоградский медицинский университет"
Клинический случай эритромелалгии (синдрома Митчелла) - редкого вазомоторного невроза конечностей
Журнал: Клиническая дерматология и венерология. 2013;11(2): 28‑29
Щава С.Н. Клинический случай эритромелалгии (синдрома Митчелла) - редкого вазомоторного невроза конечностей. Клиническая дерматология и венерология. 2013;11(2):28‑29.
Shchava SN. A case of erythromelalgia (Mitchell's syndrome), a rare vasomotor neurosis of the extremities. Klinicheskaya Dermatologiya i Venerologiya. 2013;11(2):28‑29. (In Russ.).
Представлены данные литературы, касающиеся патогенеза, клинической картины и лечения. Описаны клиническое наблюдение и симптоматическое лечение больного с данным заболеванием.
Эритромелалгия (от греч. «erythros» — красный, «melos» — конечность, «algos» — боль; синонимы — синдром Митчелла, отек кожи ограниченный болезненный Поспелова, паралич конечностей вазомоторный Ланнуа) — форма ангиотрофоневроза, характеризующаяся приступами внезапных жгучих болей преимущественно в дистальных отделах конечностей с яркой местной гиперемией и отеком кожи [1—5]. Иногда это заболевание называют обратным синдромом Рейно [2].
Эритромелалгия наблюдается редко. В доступной литературе имеется немного ее описаний. Впервые интенсивные боли жгучего характера в конечностях, сопровождающиеся выраженными гиперестезией, вегетативными и трофическими нарушениями у солдат, возникающие после ранения, описал в 1855 г. Н.И. Пирогов и назвал эти расстройства «посттравматической гиперестезией» [1, 2]. Через 10 лет американский хирург S. Mitchell описал аналогичную клиническую картину жгучих болей, трофических расстройств в пораженной конечности у солдат, пострадавших в гражданской войне в США. Эти состояния S. Mitchell назвал «эритромелалгией» [1, 2].
В дальнейшем многие отечественные и зарубежные ученые продолжили изучать это заболевание [1—5].
В настоящее время эритромелалгию выделяют как самостоятельное заболевание, так и синдром при разных первичных заболеваниях, таких как рассеянный склероз, деформирующие заболевания позвоночника, последствия травматических повреждений, алкоголизма, соматические заболевания [4]. Патогенез эритромелалгии изучен недостаточно, хотя существенную роль при данном заболевании играют патологическое состояние рецепторов сосудов пораженной области, нарушение микроциркуляции, сопровождающееся болезненными ощущениями [5]. Данное заболевание наблюдается одинаково часто у женщин и мужчин преимущественно в возрасте 20—50 лет, у детей встречается редко.
Эритромелалгический приступ возникает внезапно. Жгучие боли появляются в конечностях - пальцах, кистях, стопах, усиливаются при согревании, в отвесном положении конечности, при прикосновении, давлении. Во время приступа кожа приобретает ярко красный цвет, ее температура в месте поражения повышена, возникает отек. Длительность приступов различна: от нескольких минут до нескольких часов. Заболевание хроническое. Зона поражения может расширяться. Приступообразное развитие характерных симптомов позволяет установить диагноз эритромелалгии уже на ранних ее стадиях. Прогноз сложен, лечение малоэффективно [3—5].
Представляем наше клиническое наблюдение.
Мужчина, 30 лет, предъявлял жалобы на покраснение кожи подошв, боли в области стоп приступообразного характера, усиливающиеся при ходьбе, одевании обуви. Болен в течение 4 мес. Появление заболевания ни с чем не связывает. Боли впервые возникли в области левой подошвы, стали усиливаться, носили непостоянный приступообразный характер, затем аналогичные симптомы появились на правой стопе. Пациент обратился к врачу, который заподозрил ревматоидный артрит. Сделана инъекция дипроспана (внутримышечно). Эффект не наблюдался. Пациент проконсультирован ревматологом, который подтвердил диагноз ревматоидный артрит. Рекомендовано продолжить лечение дипроспаном (1 раз в 2 нед) и нестероидными противовоспалительными средствами. Эффекта не отмечено. Больной был нетрудоспособен более 3 мес. Госпитализирован в стационар.
Из анамнеза: военнослужащий, здоров, перенес перелом правого голеностопного сустава 1 год назад.
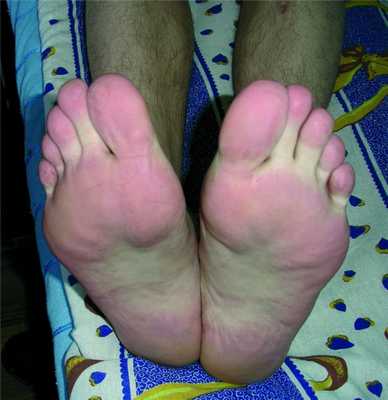
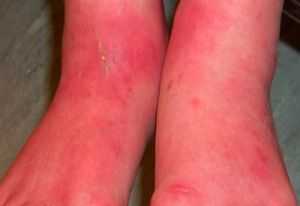
Объективно. Температура тела в норме, голеностопные суставы внешне не изменены. Кожа подошв ярко-красная, отечная, занимает всю поверхность подошвы, свободными от эритемы являются свод подошвы и нижняя треть пальцев (см. рисунок), Рисунок 1. Пациент, 30 лет. Диагноз: эритромелалгия. пальпация болезненная.
При исследовании крови: скорость оседания эритроцитов — 11 мм/ч, С-реактивный белок положительный. При рентгенологическом исследовании в правом голеностопном суставе изменений не выявлено, в левом обнаружены явления деформирующего остеоартроза. Назначен диклофенак (по 3 мл внутримышечно), затем добавлены преднизолон (25 мг) и мидокалм (1,0 мл внутримышечно). Указанное лечение также оказалось неэффективным.
В области стоп сохранялись приступообразные боли жгучего характера.
Пациент проконсультирован дерматологом. Выставлен диагноз эритромелалгия. Рекомендовано: Sol Adrenalini Hydrochloridi 0,1% по 0,5 мл пожкожно ежедневно, а при приступах — Sol Ca Gluconati 10% по 10 мл внутримышечно №10, кетонал (при болях), холодные ванночки (при приступах). Лечение оказало незначительный положительный эффект. Приступы стали менее интенсивными, боли уменьшились, но не прошли. Пациент выписан под наблюдение невролога.
Таким образом, правильно установленный диагноз позволил назначить адекватную терапию и облегчить состояние больного.
Эритромелалгия — поражение сосудов неврогенного характера
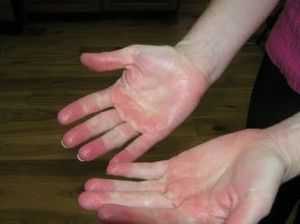
Эритромелалгия представляет собой поражение сосудов и тканей, имеющее неврогенный характер, проявляется оно преимущественно на кистях рук и стопах.
Встречается болезнь Митчелла у людей среднего возраста. Она проявляется в виде резких сильных болей, отеков и покраснения.
Второе название заболевание получило в честь ученого, описавшего его симптоматику.
Причины и механизм развития заболевания
Различаются первичная и вторичная формы течения заболевания. Первая, выступая как самостоятельная болезнь, развивается отдельно.
Вторичная возникает, как симптом некоторых иных заболеваний:
- рассеянный склероз;
- микседема;
- остеохондроз;
- гипертония;
- последствия травм и обморожений;
- болезни крови.
Вторичная эритромелалгия развивается, как один из симптомов другого заболевания, от которого зависит ее протекание и лечение.
Первичная же возникает сама по себе, и установить ее причины пока не удается, на данном этапе развития медицины специалисты выдвигают несколько версий:
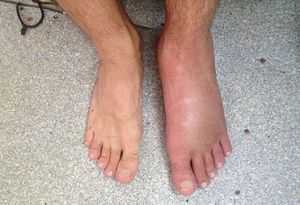
- Первая говорит о том, что заболевание является последствием периферического неврита.
- Вторая, что болезнь имеет спинальное происхождение, и развивается вследствие кардинальной инверсии серого вещества спинного мозга, в результате чего развивается ослабление сосудодвигательных волокон. В пользу данной версии говорит наличие структурных изменений спинного мозга у значительной части заболевших.
- Третья теория связывает заболевание с различными сбоями в работе симпатического отдела нервной системы или же патологиями стенок кровеносных сосудов.
- Четвертая версия говорит о влиянии особенностей психики личности. Так, болезнь Митчелла часто возникает у детей, склонных к психозам.
Пока еще ни одна из версий не признана научным сообществом, а исследования продолжаются до сих пор.
Во время приступов в сосуды рук и ног попадает большой приток крови, который не вмещается в объем капилляров. В сосудах, которые расположены в данных местах, имеется большое число рецепторов, и при резком расширении капилляров, рецепторы раздражаются, вызывая боль, покраснение и повышение температуры.
Особенности симптоматики и диагностики
Основной симптом эритромелалгии - боль в нижней части рук и ног. Как правило, она появляется внезапно, в виде сильного и жгучего приступа. При нагревании, например, в жару, она усиливается, как и во время вертикального положения тела.
При этом от охлаждения или горизонтального положения может наступать облегчение. Приступы могут проявляться и на ушах или на всем лице. В остальное время больной ощущает себя совершенно здоровым.
Другими симптомами синдрома Митчелла являются:
- отеки конечностей;
- симметричность поражения;
- появление уртикарной сыпи;
- повышение температуры на участке поражения;
- нарушение потоотделения в конечностях;
- покраснение стоп ног и ладоней, нарушение их чувствительности.
В начале развития заболевания приступы боли появляются только в вечернее и ночное время, но при отсутствии лечения, могут длиться в течение суток, при этом зона распространения постепенно увеличивается.
Если заболевание запущено, это может привести к отмиранию тканей конечностей, утолщению пальцев, помутнению и ломкости ногтей, а также утолщению и атрофированию наружного слоя кожи.
При вторичной эритромелалгии симптомы проявляются слабее, изменения тканей происходят в меньшей степени.
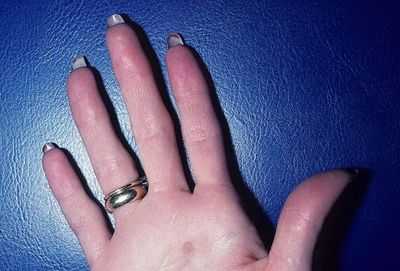
Диагностирование заболевания проводится на основе сбора анамнеза и анализа клинической картины, включающего в себя ряд признаков:
- наличие пульсирующей боли, продолжающейся в течение нескольких минут или нескольких дней;
- продолжительность приступов и их интенсивность;
- время приступа в соответствии с сутками и периодом года, положением конечности, температурой окружающей среды и других факторов;
- стихает ли боль после накладывания холодного компресса, хождения по снегу или мокрому песку;
- место возникновения первоначально боли и ее дальнейшее распространение;
- симметричность заболевания, проявляющаяся в развитии на обеих руках или ногах;
- внешние изменения в виде отеков, чрезмерного потоотделения, посинения кожи и других;
- развитие утолщений на ногтях и отслаивания кожи, появления на ней трещин.
Оказание медицинской помощи
Лечением эритромелалгии занимается специалист - невролог.
Терапия включает целый комплекс средств и методов, в который входят прием медикаментов, физиопроцедуры и хирургическое вмешательство, а при вторичной форме - устранение основного заболевания.
Стоит отметить, что на сегодняшний день болезнь не излечивается полностью, эффект будет лишь временный.
Медикаментозное лечение включает прием препаратов разного направления действия:
- обезболивающих;
- антигистаминов;
- сосудосуживающих средств;
- кортикостероидов;
- витаминов;
- солей кальция.
При сильных болях назначаются новокаиновые блокады и уколы кортикостероидов.

Физиотерапевтические методы позволяют повысить регулирование нервной системой тонуса стенок сосудов. Параллельно они способствуют уменьшению и даже устранению симптомов заболевания.
Основным физиотерапевтическим средством являются ванны и ванночки с охлажденной или даже холодной водой длительностью от 5 до 10 минут, они могут быть простые или с различными добавками (радоновые, соленые, ароматические).
Ванны проявляют температурное, химическое и механическое воздействие на пораженные участки, замедляют частоту сокращений сердца, уменьшают болевые ощущения, усиливают процессы обмена веществ, процессы торможения в коре головного мозга. Применять их рекомендуется ежедневно в течение 10-14 дней в зависимости от вида.
Так же используется закаливание водой или воздухом, и рефлексотерапия.
Если традиционные способы лечения не приносят облегчения, врач назначает оперативное вмешательство: симпактэктомию, в ходе которой часть нерва удаляется. Операцию проводят под общим наркозом, она может быть эндоскопической или открытой.
Лечение эритромелалгии народными методами позволяют укрепить стенки кровеносных сосудов, повысить их тонус и привести в норму давление. Используется спиртовая настойка боярышника либо отвар его ягод с медом, применяемых ежедневно в виде курса по 10-14 дней.
Рекомендуется также применение чесночного масла, которое применяют курсом в 3 месяца, и синий йод.
Превентивные меры
Проведение профилактических мероприятий проблематично, поскольку точные причины, вызывающие заболевание, не известны. В целях сокращения возможных рисков следует соблюдать несколько правил:
- избегать мест, где очень высокая температура, это касается как посещения саун и бань, так и стран с жарким климатом;
- избавиться от вредных привычек;
- избегать работ, вызывающих перенапряжение мышц и усиление кровообращения;
- избегать травм и обморожений рук и ног.
Эритромелалгия встречается нечасто, однако определить четко группу риска пока невозможно, поэтому лучшим средством избежать этой болезни является соблюдение здорового образа жизни и внимательное отношение к своему организму, позволяющее заметить первые симптомы необычного заболевания.
Эритромелалгия ( Болезнь Митчелла , Посттравматическая гиперестезия )
Эритромелалгия — это хронический ангиотрофоневроз, проявляющийся пароксизмами локальной жгучей боли с отеком и резким покраснением кожи. Как правило, возникает в стопах, реже в кистях, области ушных раковин, носа. Может иметь первичный и вторичный характер. Патология диагностируется по типичной клинике приступа. Дополнительно проводятся лабораторные анализы, рентгенография, термография, КТ, МРТ, электрофизиологические исследования. Комплексная терапия включает сосудосуживающие, антигистаминные, противовоспалительные медикаменты, иглоукалывание и физиотерапию.
МКБ-10
Общие сведения
Впервые заболевание было описано Н.И. Пироговым в 1855 г. в результате наблюдений за перенёсшими ранения солдатами. Тогда приступам эритромелалгии было дано название «посттравматическая гиперестезия». Спустя десятилетие хирург Митчелл, наблюдая за пострадавшими в ходе войны в США, выявил у некоторых аналогичные симптомы. Им и был введён термин «эритромелалгия», который оказался более удачным и до сих пор используется клиницистами. Действительно, название вмещает всю суть ярких клинических проявлений заболевания. В переводе с латыни: «эритрос» — «красный», «мелос» — «конечность», «альгос» — «боль». В литературных источниках иногда упоминается как болезнь Митчелла.
Патология принадлежит к числу редких. Наряду с болезнью Рейно относится к ангиотрофоневрозам — расстройствам периферического кровообращения, связанным с нарушением иннервации сосудов. Как правило, носит локальный характер с вовлечением одной или обеих стоп. Возможно поражение кистей. Встречается чаще у лиц 30-50 лет, у детей — в единичных случаях. Заболеваемость не имеет гендерных различий.
Причины
Первичная эритромелалгия выступает как самостоятельное заболевание. Вторичная может наблюдаться при целом ряде патологических состояний:
- поражениях спинного мозга (миелите, сирингомиелии, рассеянном склерозе, нейросифилисе);
- болезнях крови (полицитемии, эссенциальной тромбоцитемии);
- алкоголизме;
- эндокринных заболеваниях (гипотиреозе, сахарном диабете, синдроме гиперкортицизма);
- обменных нарушениях (подагре);
- вибрационной болезни.
Патогенез
Сосудистая дилятация сопровождается повышением проницаемости стенки сосуда, что влечёт за собой отёк. К возникновению болевого синдрома, вероятно, приводит выход из сосудистого русла некоторых гуморальных факторов и перераздражение симпатических волокон. Пока не установлен уровень поражения нервной системы, вследствие которого возникает эритромелалгия. Это могут быть патологические процессы в задних рогах спинного мозга, спинальных корешках и стволах периферических нервов.
Симптомы эритромелалгии
Основу клинической картины составляет типичный эритромелалгический пароксизм (атака). Жгучая или пекущая боль (симпаталгия), сопровождается интенсивным покраснением и отёком. У многих пациентов эти признаки появляются сперва в области большого пальца стопы, а затем распространяются на всю стопу и вторую ногу. Болевые атаки могут возникать в двух ногах одновременно, в кистях рук; в отдельных случаях — в области носа, ушей, промежности, у женщин возможно поражение груди. Боль носит такой выраженный характер, что в период пароксизма пациент зачастую не может ходить.
Приступы провоцируются перегревом конечности, её свисающим положением, сдавлением (например, ношением тесной обуви). Некоторые пациенты связывают начало пароксизма с укутыванием и сдавлением ноги одеялом. Продолжительность пароксизмов варьирует от 2-3 минут до нескольких часов. Объективно в период атаки отмечается выраженное покраснение кожи поражённой области, отёчность и ощутимое на ощупь повышение местной температуры. Согревание поражённой конечности, ходьба и сдавление резко усиливают боль, холод способствует её уменьшению. Приподнятое положение конечности облегчает состояние пациента, поскольку уменьшает приток крови.
Болезнь Митчелла отличается хроническим упорным течением. В жаркое время года частота атак существенно увеличивается. Нередко отмечается прогрессирование — пароксизмы учащаются и становятся более продолжительными, их тяжесть нарастает, эритромелалгия захватывает все большую область, распространяется симметрично на вторую ногу, а затем и на руки. В межпароксизмальный период в поражённой зоне отмечаются сосудистые и трофические изменения. Возникает синюшность и сухость кожи, ломкость ногтей, возможно образование язв. Отёчность принимает постоянный характер. Отмечаются парестезии, повышенная чувствительность (гиперестезия) или извращение сенсорного восприятия (гиперпатия).
Диагностика
Типичная клиническая картина позволяет специалисту-неврологу без затруднений установить диагноз. Однако важным является дифференциальная диагностика с другими схожими заболеваниями и выявление/исключение основной патологии. Наличие симпаталгии является главным клиническим отличием болезни Митчелла от акроэритрозов. Последние возникают в сыром и холодном климате, а эритромелалгия, напротив, даёт улучшение в прохладную погоду. Необходим также дифдиагноз с болезнью Рейно, тромбофлебитом, тромбозом глубоких вен, артритом суставов стопы, рожей. На вторичный характер эритромелалгии указывает односторонняя локализация изменений.
- Диагностирование причинной патологии производится путём термографии, рентгенографии стопы, УЗДГ сосудов нижних конечностей, капилляроскопии, МРТ поясничного отдела позвоночника.
- Исследование периферических нервных стволов проводится при помощи УЗИ нерва и электронейромиографии.
- По показаниям выполняется КТ или МРТ стопы.
- Немаловажное значение имеет общий анализ крови (выявление воспалительных изменений), биохимический анализ крови (определение глюкозы, мочевой кислоты, ревматоидного фактора), исследование уровня кортизола и гормонов щитовидной железы.
- При подозрении на эндокринную патологию пациент направляется к эндокринологу, при выявлении в ходе обследования сосудистых нарушений — к флебологу или сосудистому хирургу.
Лечение эритромелалгии
Консервативная терапия
Проводится комплексная терапия с применением медикаментозных и физиотерапевтических средств. Поскольку основной патогенетический механизм атаки при болезни Митчелла — расширение сосудов, то в период пароксизма используют сосудосуживающие фармпрепараты: мезатон, адреналин, эфедрин. Их применением требует осторожности, поскольку сопряжено с риском развития артериальной гипертензии.
В качестве противоотёчной терапии используют антигистаминные средства: клемастин, хлоропирамин. Купирование болевого синдрома осуществляют при помощи НПВС: ибупрофена, диклофенака, в тяжёлых ситуациях проводят новокаиновые блокады.
В комплексное лечение включают фармпрепараты, повышающие прочность сосудистой стенки (аскорбиновую к-ту, рутин, препараты кальция). В межпароксизмальный период назначают сеансы рефлексотерапии, физиолечение (дарсонвализацию, грязелечение, ножные и ручные ванны), санаторное лечение (радоновые, углекислые источники).
Хирургическое лечение
Эритрамелалгия с выраженным и плохо купирующимся болевым синдромом является показанием к хирургическому лечению. Проводится симпатэктомия — удаление симпатических узлов, ответственных за иннервацию поражённой области. Операция не приводит к исчезновению пароксизмов, но позволяет избавить больного от мучительного болевого синдрома.
Прогноз и профилактика
Заболевание не опасно для жизни, однако прогноз для выздоровления сомнительный. Более благоприятное течение имеет вторичная форма, при устранении причинной патологии возможно излечение. Первичная эритромелалгия отличается более тяжёлым и прогрессирующим течением с расширением зоны патологических изменений и увеличением частоты атак. В литературе описаны единичные случаи самопроизвольного выздоровления.
Вторичная профилактика заключается в исключении провоцирующих атаки факторов: физического перенапряжения, перегревания, ношения тесной обуви. При работе, связанной с мышечным напряжением, нахождением в жарких помещениях пациентам необходимо сменить профессиональную деятельность.
Читайте также:
