Синдром Ратбуна (Rathbun) - синонимы, авторы, клиника
Добавил пользователь Morpheus Обновлено: 22.01.2026
Синдром Гийена-Барре (СГБ) — острая воспалительная демиелинизирующая полирадикулоневропатия аутоиммунной этиологии. Характерный признак заболевания — периферические параличи и белково-клеточная диссоциация в ликворе (в большинстве случаев). Диагноз синдрома Гийена-Барре устанавливается при наличии нарастающей слабости и арефлексии в более чем 1 конечности. При этом следует исключить другие неврологические заболевания, сопровождающиеся периферическими парезами: полиомиелит, острый период стволового инсульта, токсические поражения ЦНС и др. Лечение пациентов с синдромом Гийена-Барре проводится в стационаре, т. к. больному может потребоваться ИВЛ.
МКБ-10
Общие сведения
Синдром Гийена-Барре (СГБ) — острая демиелинизирующая воспалительная полиневропатия аутоиммунной этиологии. Характерный признак заболевания — периферические параличи и белково-клеточная диссоциация в ликворе (в большинстве случаев). В настоящее время в рамках СГБ выделяют четыре основных клинических варианта:
- классическая форма СГБ — острая воспалительная демиелинизирующая полирадикулоневропатия (до 90% случаев)
- аксональная форма СГБ — острая моторная аксональная невропатия. Характерный признак данной формы СГБ — изолированное поражение двигательных волокон. При острой моторно-сенсорной аксональной невропатии поражаются как двигательные, так и чувствительные волокна (до 15%)
- синдром Миллера-Фишера — форма СГБ, характеризующаяся офтальмоплегией, мозжечовой атаксией и арефлексией при слабовыраженных парезах (до 3%)
Помимо вышеуказанных форм синдрома Гийена-Барре, в последнее время выделяют еще несколько атипичных форм заболевания — острую сенсорную невропатию, острую пандизавтономию, острую краниальную полиневропатию, встречающиеся довольно редко.
Клиническая картина синдрома Гийена-Барре
Первыми проявлениями синдрома Гийена-Барре являются, как правило, мышечная слабость и/или сенсорные расстройства (чувство онемения, парестезии) в нижних конечностях, которые, спустя несколько часов (суток) распространяются на верхние конечности. В некоторых случаях заболевание манифестирует болями в мышцах конечностей и пояснично-крестцовой области. Очень редко первым проявлением становятся поражения ЧН (глазодвигательные расстройства, нарушение фонации и глотания). Степень двигательных нарушений при синдроме Гийена-Барре значительно варьируется — от минимальной мышечной слабости до тетраплегии. Парезы, как правило, симметричные и больше выражены в нижних конечностях.
Типична гипотония и существенное снижение (либо полное отсутствие) сухожильных рефлексов. В 30% случаев развивается дыхательная недостаточность. Расстройства поверхностной чувствительности проявляются в виде легкой или умеренной гипо- или гиперкинезии по полиневритическому типу. Приблизительно у половины пациентов наблюдаются расстройства глубокой чувствительности (иногда вплоть до полной ее утраты). Поражения ЧН, выявляемые у большинства больных, проявляются парезом мимических мышц и бульбарными нарушениями. Из вегетативных нарушений наиболее часто наблюдаются сердечные аритмии, артериальная гипертензия, расстройство потоотделения, нарушение функций ЖКТ и тазовых органов (задержка мочи).
Диагноз синдрома Гийена-Барре
При сборе анамнеза необходимо обратить внимание на наличие провоцирующих факторов, так как более чем в 80% случаев развитию СГБ предшествуют те или иные заболевания и состояния (перенесенные инфекции ЖКТ, верхних дыхательных путей, вакцинация, оперативные вмешательства, интоксикация, опухоль). Неврологическое обследование направлено на выявление и оценку выраженности основных симптомов синдрома Гийена-Барре — чувствительных, двигательных и вегетативных расстройств.
Необходимо проведение общеклинических исследований (общий анализ мочи, общий анализ крови), биохимического анализа крови (газовый состав крови, концентрация электролитов сыворотки), исследования ликвора, серологических исследований (при подозрении на инфекционную этиологию заболевания), а также электромиографию, результаты которой имеют принципиальное значение для подтверждения диагноза и определения формы СГБ. В тяжелых случаях заболевания (быстрое прогрессирование, бульбарные нарушения) следует проводить суточное мониторирование АД, ЭКГ, пульсовую оксиметрию и исследование функции внешнего дыхания (спирометрия, пикфлоуметрия).
Для подтверждения диагноза необходимо наличие прогрессирующей мышечной слабости более чем в одной конечности и отсутствие сухожильных рефлексов (арефлексия). Наличие стойких тазовых нарушений, выраженной стойкой ассиметрии парезов, полиморфноядерных лейкоцитов, а также четкого уровня расстройств чувствительности должны вызывать сомнения в диагнозе «синдром Гийена-Барре». Кроме того, существует ряд признаков, абсолютно исключающих диагноз СГБ, среди них: недавно перенесенная дифтерия, симптомы интоксикации свинцом либо доказательства интоксикации свинцом, наличие исключительно сенсорных нарушений, нарушение обмена порфиринов.
Дифференциальный диагноз
В первую очередь синдром Гийена-Барре невролог дифференцирует от иных заболеваний, которые также проявляются периферическими парезами (полиомиелит), а также других полиневропатий. Полиневропатия при острой перемежающейся порфирии может напоминать синдром Гийена-Барре, но, как правило, сопровождается разнообразной психопатологической симптоматикой (галлюцинации, бред) и выраженными абдоминальными болями. Симптоматика, схожая с признаками СГБ, возможна при обширных инсультах ствола головного мозга с развитием тетрапареза, который в острый период принимает черты периферического. Основные отличия миастении от СГБ — вариабельность симптоматики, отсутствие чувствительных расстройств, характерные изменения сухожильных рефлексов.
Лечение синдрома Гийена-Барре
Все пациенты с диагнозом «синдром Гийена-Барре» подлежат госпитализации в стационар с отделением интенсивной терапии и реанимации. Приблизительно в 30% случаев СГБ в виду развития тяжелой дыхательной недостаточности возникает необходимость в ИВЛ, продолжительность которой определяют индивидуально, ориентируясь на ЖЁЛ, восстановление глотания и кашлевого рефлекса. Отключение от аппарата ИВЛ проводят постепенно с обязательным этапом перемежающейся принудительной вентиляции.
В тяжелых случаях с выраженными парезами особое значение для предупреждения осложнений, связанных с длительной обездвиженностью пациента (инфекции, пролежни, тромбоэмболии легочной артерии), имеет правильный уход. Необходима периодическая (не менее одного раза в 2 часа) смена положения пациента, уход за кожей, контроль над функциями мочевого пузыря и кишечника, пассивная гимнастика, профилактика аспирации. При стойкой брадикардии с угрозой развития асистолии может потребоваться установка временного электрокардиостимулятора.
В качестве специфической терапии синдрома Гийена-Барре, направленной на купирование аутоиммунного процесса, в настоящее время применяют пульс-терапию иммуноглобулинами класса G и плазмаферез. Эффективность каждого из методов сравнительно одинакова, поэтому их одновременное применение считается нецелесообразным. Мембранный плазмаферез значительно уменьшает выраженность парезов и продолжительность ИВЛ. Проводят, как правило, 4-6 сеансов с интервалом в один день. В качестве замещающих сред используют 0,9% раствор натрия хлорида или декстран .
Следует помнить о противопоказаниях к проведению плазмафереза (инфекции, нарушения свертываемости крови, печеночная недостаточность), а также о возможных осложнениях (нарушение электролитного состава, гемолиз, аллергические реакции). Иммуноглобулин класса G, как и плазмаферез, уменьшает продолжительность пребывания на ИВЛ; его вводят внутривенно ежедневно в течение 5 дней в дозе 0,4 г/кг. Возможные побочные эффекты: тошнота, головные и мышечные боли, лихорадка.
Симптоматическая терапия при синдроме Гийена-Барре проводится для коррекции нарушений кислотно-основного и водно-электролитного баланса, коррекции уровня артериального давления, профилактики тромбоза глубоких вен и тромбоэмболии. Оперативное вмешательство может понадобиться для трахеостомии в случае продолжительной ИВЛ (более 10 суток), а также гастростомии при тяжелых и длительных бульбарных нарушениях.
Прогноз при синдроме Гийена-Барре
У большинства пациентов с диагнозом «синдром Гийена-Барре» наблюдается полное функциональное восстановление в течение 6-12 месяцев. Стойкая резидуальная симптоматика сохраняется приблизительно в 7-15% случаев. Частота рецидивов СГБ составляет около 4%, летальность — 5%. Возможные причины смерти — дыхательная недостаточность, пневмония или другие инфекции, тромбоэмболия легочной артерии. Вероятность летального исхода в большой степени зависит от возраста пациента: у детей в возрасте до 15 лет она не превышает 0,7%, в ВТО время как у пациентов старше 65 лет достигает 8%.
Профилактика синдрома Гийена-Барре
Специфических методов профилактики синдрома Гийена-Барре не существует. Однако следует уведомить пациента о запрете на прививки в течение первого года от дебюта заболевания, так как любая прививка способна вызвать рецидив заболевания. Дальнейшая иммунизация разрешена, при этом должна быть обоснована ее необходимость. Кроме того, развившийся в течение 6 месяцев после какой-либо вакцинации синдром Гийена-Барре — сам по себе является противопоказанием к применению данной вакцины в будущем.
Rathbun syndrome
синдром Ратбана
гипофосфатазия
Наследственное снижение активности щелочной фосфатазы у человека (особенно в костях и в крови); С.Р. характеризуется всеми основными симптомами рахита; различают 2 типа С.Р. в зависимости от проявлением до или после рождения - оба варианта наследуются по аутосомно-рецессивному типу.
[Арефьев В.А., Лисовенко Л.А. Англо-русский толковый словарь генетических терминов 1995 407с.]
Тематики
Синонимы
Смотреть что такое "Rathbun syndrome" в других словарях:
Rathbun syndrome — Rathbun syndrome. См. гипофосфатазия. (Источник: «Англо русский толковый словарь генетических терминов». Арефьев В.А., Лисовенко Л.А., Москва: Изд во ВНИРО, 1995 г.) … Молекулярная биология и генетика. Толковый словарь.
гипофосфатазия — Rathbun syndrome, hypophosphatasia синдром Ратбана, гипофосфатазия. Наследственное снижение активности щелочной фосфатазы у человека (особенно в костях и в крови); С.Р. характеризуется всеми основными симптомами… … Молекулярная биология и генетика. Толковый словарь.
hypophosphatasia — hypophosphatasia. = Rathbun syndrome (см.). (Источник: «Англо русский толковый словарь генетических терминов». Арефьев В.А., Лисовенко Л.А., Москва: Изд во ВНИРО, 1995 г.) … Молекулярная биология и генетика. Толковый словарь.
синдром Ратбана — гипофосфатазия Наследственное снижение активности щелочной фосфатазы у человека (особенно в костях и в крови); С.Р. характеризуется всеми основными симптомами рахита; различают 2 типа С.Р. в зависимости от проявлением до или после рождения оба… … Справочник технического переводчика
Liste de maladies rares — Cette page liste des maladies rares. Sommaire : Haut A B C D E F G H I J K L M N O P Q R S T U V W X Y Z 0 9 A Aagenaes, syndrome d … Wikipédia en Français
List of diseases (S) — A list of diseases in the English wikipedia.DiseasesTOC NOTOC Sa Sc Se Sh Si Sj Sn So Sp Sq Ss St Su Sw Sy aSaa Sak Sal Sar Sat Say aa Sal* Saal Bulas syndrome * Saal Greenstein syndrome * Sabinas brittle hair syndrome * Saccharopinuria * Sackey… … Wikipedia
Liste Des Maladies Rares — Liste des maladies commençant par une lettre Mise en garde médicale Maladie rare Liste des maladies rares Commençant par un chiffre Commençant par une lettre … Wikipédia en Français
Liste Des Maladies Rares Commençant Par Un S — Mise en garde médicale Maladie rare Liste des maladies rares Commençant par un chiffre Commençant par une lettre … Wikipédia en Français
Liste des maladies commençant par une lettre — Mise en garde médicale Maladie rare Liste des maladies rares Commençant par un chiffre Commençant par une lettre … Wikipédia en Français
Liste des maladies rares commencant par un S — Liste des maladies rares commençant par un S Mise en garde médicale Maladie rare Liste des maladies rares Commençant par un chiffre Commençant par une lettre … Wikipédia en Français
Синдром Туретта - симптомы и лечение
Что такое синдром Туретта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Диордиева Максима Борисовича, психиатра со стажем в 8 лет.
Над статьей доктора Диордиева Максима Борисовича работали литературный редактор Вера Васина , научный редактор Владимир Вожжов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Синдром Туретта (Tourette's syndrome) — это заболевание нервной системы, при котором возникают множественные двигательные и вокальные тики. Для постановки диагноза они должны присутствовать дольше года.

Впервые заболевание, похожее на синдром Туретта, было описано в 1486 году в книге «Молот ведьм». Там упоминался священник с моторными и вокальными тиками, считавшийся одержимым. В конце XIX века симптомы заболевания на примере нескольких пациентов описал вместе с коллегами французский невролог Жорж Жиль де ла Туретт, в честь которого и назван синдром [1] .
Обычно синдром Туретта проявляется уже в детстве, но часто заболевание выявляют поздно или не диагностируют вовсе, так как родители не обращают на тики должного внимания. Из-за этого маленькие пациенты не получают своевременной помощи и могут страдать не только от самих тиков, но и от психологических проблем, связанных с заболеванием. В Европе от возникновения первых симптомов синдрома Туретта до постановки диагноза проходит в среднем более 5 лет [2] .
Распространённость синдрома Туретта
Синдром Туретта очень распространён — он встречается примерно у 10 из 1000 детей. В России его диагностируют у 8 человек на 10 000 населения, им могут страдать до 5 % школьников [3] . Мужчины болеют чаще, чем женщины: соотношение между ними составляет примерно 3 к 1.
Причины синдрома Туретта
Синдром Туретта — это генетическое расстройство, которое передаётся от родителей. Однако точный механизм наследования и ген, ответственный за болезнь, не известны. Риск передачи заболевания ребёнку составляет около 50 %. В прошлом, в начале XX века, тики считались следствием психотравм, но современная медицина это отвергает, так как такое предположение не удалось доказать [4] . Психосоциальные факторы и аутоиммунные заболевания не являются причиной синдрома Туретта, но могут влиять на тяжесть течения болезни.
Существует теория, что недостаток магния в организме и связанные с ним нарушения обмена веществ могут влиять на развитие синдрома Туретта. Косвенным доказательством этого служит то, что препараты с некоторыми соединениями магния могут улучшать состояние больных. Однако большие исследования на эту тему не проводились [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Туретта
Синдром Туретта проявляется тиками — быстрыми, внезапными, повторяющимися навязчивыми движениями или произнесением звуков. Чаще всего они возникают у мальчиков в возрасте от 4 до 11 лет. Тяжесть тиков доходит до пика примерно в 10-12 лет и ослабляется в подростковом возрасте. Большинство тиков исчезают спонтанно, но примерно у 1 % детей они сохраняются во взрослой жизни [7] .
Выделяют две основные группы тиков:
- Моторные тики — это непроизвольные движения частей тела. Самый распространённый из них — усиленное моргание. Также могут возникать подпрыгивания, постукивания по себе, развороты и повороты тела, гримасы, плевки, нецензурная жестикуляция и повторения чужих движений (копропраксия и эхопраксия).
- Вокальные, или звуковые, тики — это навязчивое произношение звуков, реже слов. Может проявляться кашлем, покашливанием, кряхтением. Иногда таких детей ошибочно лечат от бронхитов, трахеитов и бронхиальной астмы. Синдром Туретта часто ассоциируется с копролалией — внезапным высказыванием нецензурных фраз или слов, которое зачастую сопровождается копропраксией. Однако копролалия возникает только у 10 % пациентов [6] . Помимо копролалии, они могут повторять чужие слова, собственное слово или фразу (эхолалия и палилалия).
При синдроме Туретта моторные тики обязательно сочетаются с вокальными. Если присутствуют моторные тики, но нет вокальных, то стоит заподозрить другие заболевания: органическое поражение головного мозга, эпилепсию, синдром дефицита внимания (СДВГ), обсессивно-компульсивное расстройство (ОКР).
У многих детей и подростков с синдромом Туретта также отмечается СДВГ, ОКР, повышенная агрессивность, тревожность и склонность к депрессиям.
При синдроме Туретта интеллектуальные способности не нарушаются. Дети с этим заболеванием могут сильно расстраиваться от подшучиваний своих сверстников. При эмоциональном напряжении, вызванном пристальным вниманием или насмешками окружающих, тики могут усиливаться.
Форма тиков при синдроме Туретта может меняться в течение суток или недели, например от лёгких единичных моторных тиков утром или в начале недели до сложных и множественных по вечерам или под конец учебной недели. Видимо, их выраженность зависит в том числе от психоэмоциональных нагрузок.
Иногда дети пытаются сдерживать тики, но такой контроль возможен лишь в некоторой степени. Когда ребёнок старается подавить тики, симптомы могут усилиться. Попытка сдержать тик вызывает выраженный дискомфорт, из-за чего возрастает тревога — тикозные движения, наоборот, немного успокаивают. Из-за стресса, тревожных состояний и усталости тики могут учащаться и усиливаться.
Патогенез синдрома Туретта
Патогенез синдрома Туретта до конца не изучен. Известно лишь, что расстройство вызвано генетическими причинами. Скорее всего, при определённых генетических факторах нарушается работа нейромедиаторных систем в подкорковых образованиях и лобной коре.
Помимо генетических факторов, в патогенезе может участвовать и органическое повреждение головного мозга, например при патологии беременности и родов, черепно-мозговых травмах или нейроинфекциях.
Основная роль в патогенезе заболевания, вероятно, принадлежит дисфункции лобных долей. Считается, что большую роль в развитии синдрома Туретта играет правая лобно-височная область, сенсомоторные отделы орбитофронтальной коры, моторная область, базальные ганглии и поясная извилина. Также важное значение имеют нарушения в кортико-стрио-таламо-кортикальном контуре — нейронных цепях, связывающих кору, базальные ганглии и таламус.

Нарушения в работе этих структур также характерны для детей с ОКР и СДВГ — эти заболевания часто сопутствуют синдрому Туретта. Даже известны генетически связанные с синдромом Туретта формы ОКР (преимущественно ОКР с навязчивыми действиями — F42.1).
Предположительно, при синдроме Туретта нарушается работа дофаминергической системы. Изменения, вероятно, затрагивают серотонин-, норадреналин-, глутамат-, холин-, ГАМКергическую и опиоидную системы. Косвенно на связь синдрома Туретта с дофамином указывает то, что тики уменьшаются при лечении препаратами, которые воздействуют на передачу нервного импульса, вызванную дофамином ( например, путём блокады постсинаптических D2-рецепторов) [2] .
Классификация и стадии развития синдрома Туретта
Синдром Туретта — это разновидность хронических тиковых (или тикозных) нарушений. В Международной классификации болезней (МКБ-10) заболевание кодируется как F95.2 Комбинированные голосовые и множественные двигательные тики.
В следующей Международной классификации болезней (МКБ-11) тики и синдром Туретта из психических расстройств перенесены в неврологические [1] .
Согласно классификации Американской психиатрической ассоциации (DSM-IV), тики подразделяются на следующие группы:
- по виду — двигательные или голосовые;
- по продолжительности — преходящие или хронические.
Преходящее тиковое расстройство — это множественные двигательные, голосовые или тики обоих видов, которые длятся от 1 до 12 месяцев. Хронические тиковые расстройства присутствуют больше года. Они могут быть одиночными или множественными, двигательными или голосовыми, но не оба вида сразу. Синдром Туретта относится к хроническому тиковому расстройству. Для постановки диагноза необходимо, чтобы множественные двигательные тики и хотя бы один голосовой тик наблюдались более года.
Стадии синдрома Туретта не выделяют. Но обычно расстройство начинается с преходящих двигательных тиков, как правило подёргивания лица, которые длятся до года. Часто это гримасничание, затем покашливание и шипение. Постепенно тики распространяются на руки, ноги и мышцы шеи. Затем, обычно через год, присоединяются вокальные тики, которые осложняют картину болезни.
Осложнения синдрома Туретта
Синдром Туретта может сопровождаться депрессией, тревожным расстройством, ОКР и СДВГ, что осложняет прогноз. Депрессия возникает из-за того, что детей с этим синдромом часто обижают и унижают. В результате у них формируется чувство одиночества и может развиться аутоагрессия, вплоть до попытки суицида. Поэтому важно не оставлять ребёнка один на один с этим расстройством: ему особенно необходима поддержка родителей и друзей.
При симптоме копролалии дети выкрикивают нецензурную брань, из-за чего могут подвергаться агрессии со стороны окружающих. Поэтому для таких пациентов очень важно организовать правильную социальную среду [7] .
Диагностика синдрома Туретта
Синдром Туретта диагностирует врач-психиатр или невролог, основываясь на наблюдении и сборе сведений об истории болезни, условиях жизни и перенесённых заболеваниях. Сейчас разрабатываются генетические карты, которые позволят с самого рождения определять совокупность генов, характерных для синдрома Туретта, но пока этот метод недоступен.
Чтобы установить диагноз «синдром Туретта», состояние должно соответствовать следующим критериям:
- присутствуют множественные двигательные тики и как минимум один голосовой тик;
- тики возникают много раз в день, почти ежедневно;
- расстройство длится более года, но необязательно непрерывно, ремиссии продолжаются меньше двух месяцев;
- симптомы появились в возрасте до 18 лет [8] .
Очень важно отличать тики при синдроме Туретта от вторичных тиков, которые появились на фоне инфекций или черепно-мозговых травм при беременности, родах или в раннем детстве. Их различают только на основе анамнеза и физикального обследования. Другие методы, например магнитно-резонансная томография и анализы крови, для диагностики синдрома Туретта не используются.
Лечение синдрома Туретта
Перед врачом всегда стоит выбор — назначать ли препараты при синдроме Туретта. При этом важно ориентироваться на состояние пациента, так как более чем в половине случаев симптомы исчезают без приёма медикаментов.
Психологическая помощь
Если тики не мешают человеку общаться, учиться и работать, то, скорее всего, принимать препараты не нужно. В такой ситуации будет полезно психологическое консультирование ребёнка и родителей. Важно рассказать родителям, что от ребёнка ни в коем случае нельзя требовать, чтобы он перестал кашлять и гримасничать, — это только усилит эмоциональное напряжение и, соответственно, тики.
В зарубежных странах, особенно в США, хорошо зарекомендовал себя метод под названием «Habit reversal training», т. е. тренировка отмены привычки [10] . Пациента учат отслеживать ощущение, предшествующее тикам, и пытаться заменить их на более приемлемые действия. Метод не избавляет от тиков, но заметно уменьшает их проявления.
Также для коррекции поведения используется когнитивно-поведенческая психотерапия [12] .
Медикаментозное лечение
Для лечения синдрома Туретта могут применяться антипсихотики (нейролептики) в невысоких дозировках, которые воздействуют на дофаминэргическую активность. Наиболее эффективны Арипипразол, Рисперидон и Галоперидол. Из них лучше всего переносится Арипипразол. Однако в российских инструкциях по лечению синдрома Туретта это лекарство не упоминается, хотя в США оно одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и активно используется в терапии. В России назначают Галоперидол и Рисперидон, а также ряд ноотропов (чаще всего гопантеновую и аминофенилмасляную кислоту) без достаточной доказательной базы.
Есть данные об эффективности Клонидина, но этот препарат опасен при передозировке. Среди возможных побочных эффектов — коллаптоидные состояния, т. е. резкое падение артериального давления, которое может привести к развитию обморока.
Существуют не подтверждённые данные об эффективности инъекции ботулотоксина в мышцы лица.
При возникновении сопутствующих заболеваний, таких как тревожно-депрессивное расстройство и ОКР, применяются селективные ингибиторы обратного захвата серотонина: Сертралин, Пароксетин, Эсциталопрам. При выраженной агрессии, направленной на себя или окружающих, назначаются нормотимики (препараты лития и другие) [12] .
Транскраниальная магнитная стимуляция
В настоящее время изучается влияние транскраниальной магнитной стимуляции на синдром Туретта как у детей, так и у взрослых, но пока недостаточно данных об эффективности этого метода [11] .
Нейрохирургическое лечение
При тяжёлом течении заболевания и выраженной устойчивости к медикаментам может применяться нейрохирургический подход — глубокая стимуляция подкорковых структур головного мозга (бледного шара и таламуса). Её используют для взрослых пациентов.
Прогноз. Профилактика
Прогноз благоприятнее и заболевание чаще заканчивается ремиссией или выздоровлением, если тики появились в возрасте до 7 лет.
Синдром Туретта часто вызывает у людей страх и ассоциации, что эта особенность мешает нормально общаться с другими. Но если грамотно подойти к терапии и исключить провоцирующие факторы, расстройство может протекать вполне благоприятно. Примером служит певица Билли Айлиш. Из-за тяжести заболевания она не ходила в школу и обучалась дома. Это не помешало певице в 2019 году записать сингл, завоевавший первые места в мировых хит-парадах, а в 2021 году войти в список 100 наиболее влиятельных людей года по версии журнала Time. Также синдромом Туретта, предположительно, страдал Вольфганг Моцарт [13] .
Синдром Туретта — это генетическое заболевание, поэтому предупредить его развитие нельзя. Однако если своевременно обратиться к врачу, можно снизить тяжесть болезни и предотвратить развитие депрессии, аутоагрессии и обсессивно-компульсивного расстройства.
При сильных тиках, не поддающихся лечению и мешающих общаться, учиться или работать, пациент может пройти медико-социальную экспертизу: специалисты оценят тяжесть состояния и, при необходимости, определят группу инвалидности.
Афиохаракс рубиновый

Комфортная температура воды: 23-28°С.
Ph: 6,5-7,5.
Совместимость афиохаракса Ратбуна: любые мирные рыбки.
Ареал обитания афиохаракса Ратбуна: р. Парана. Длина рыбки до 3,5 см.
Афиохараксы - довольно ограниченный по видовому составу род. Есть два вида, сравнительно хорошо известные российскому любителю: красноплавничный и рубиновый (Aphyocharax anisitsi и A.rathbuni соответственно). В 2001 году в Москву был импортирован и успешно разведен парагвайский афиохаракс (A.paraguyensis). Знатоки ихтиофауны знакомы еще с тремя-четырьмя видами (в частности, A.dentatus, A.alburnus, A.erilhrurus), которые, по-видимому, у нас не размножались, а если и привозились когда-либо из-за рубежа, то в весьма ограниченных количествах и оседали в частных коллекциях. Все представители рода весьма похожи друг на друга, и их незначительные видовые особенности, о которых мы можем судить по опубликованным в справочниках фотографиям, малоразличимы. Я расскажу о своем опыте содержания и разведения трех первых афиохараксов, которых наблюдал в своих аквариумах довольно продолжительное время.
Окрас тела блестящий, желтовато-золотистого цвета. Эта красивая маленькая рыбка с нежной и неброской, но выразительной окраской, станет украшением комнатного водоема у Вас дома. Подвижные афиохараксы рубиновые порадуют вас своим озорным нравом, веселым поведением и жизнерадостностью. Это очень выносливые и неприхотливые обитатели аквариума.

Параметры воды для содержания афиохаракс Ратбуна рубинового: 23-28 °С, жесткость воды до 20°, рН 6,5-7,5. Необходима хорошая фильтрация и аэрация с регулярной еженедельной подменой 25-30% воды. В аквариуме должны отсутствовать завышенные концентрации азотистых соединений и фосфатов. Каждый сознательный аквариумист должен всегда иметь под рукой набор капельных тестов, хотя бы на нитрат и фосфат. Благо они сейчас стали недорогими, проблем с их ассортиментом и приобретением нет. Например, мы с чистой совестью можем порекомендовать вам апробированные на себе крутые капельные тесты UHE, но они продаются только онлайн. В магазинах своего города - оффлайн, вы можете найти недорогие тесты Vladox.
Нелишним будет при подменах воды - чистым водопроводом, использовать препараты-блокаторы вредных веществ. Например, Tetra AquaSafe - он блокирует соединения хлора, тяжелых металлов + содержит витамины группы В, йод и прочие аквариумные вкусняшки.

Все мелкие харациновые рыбки неприхотливы в питании. С удовольствием хомячат абсолютно любые корма. Главное, чтобы корм был небольшого размера. Можем порекомендовать хлопья ТетраМин, именно хлопья, потому что они долго плавают на поверхности воды и медленно тонут. За счет этого мелкие рыбешки успевают его употребить до того момента, пока он не упадет на дно или улетит куда-нибудь в кусты.

А еще лучше использовать МикроФуд Чипсы, опять же именно чипсы. Они тоже не тонут, но в отличие от ТетраМина имеют крайне мелкую фракцию, их не надо перетирать пальцами, корм полностью поглощается рыбами и тем самым не добавляет в воду азотистых соединений и фосфатов.
Рекомендуемые видео-обзоры
Подписывайтесь на наш You Tube-канал, чтобы ничего не пропустить
Болезнь Рейно
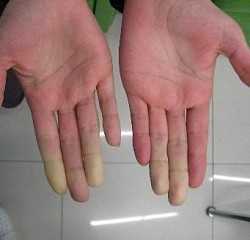
Некоторые виды сосудистых заболеваний могут быть локальными, вплоть до проявления лишь на кончиках пальцев рук или ног. Именно так ведет себя болезнь периферических сосудов Рейно, которая характеризуется приступообразной ишемией пальцев кистей и стоп. Данное состояние возникает на фоне систематического поражения мелких концевых артерий и нарушения сосудистого тонуса. Исследования показали, что женщины страдают от заболевания в пять раз чаще, чем мужчины. При этом недуг обычно сочетается у них с мигренью. Средний возраст болезни составляет 20-40 лет. Хоть она и не вызывает развитие других заболеваний, все же может доставлять массу неприятных симптомов и значительно снизить качество жизни больного.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы
Выявить заболевание на ранних стадиях развития очень сложно, поскольку люди не оказывают должного внимания неприятным ощущениям в конечностях, легким приступам онемения или холода. А ведь именно так проявляются первые признаки болезни. При воздействии низких температур может наблюдаться бледность пальцев. Стоит отметить, что клиническая картина болезни Рейно всегда проявляется внезапно и приступообразно. Возникновение каких-либо симптомов может длиться от нескольких минут до нескольких часов. Иными признаками заболевания является:
- симметричная потеря чувствительности пальцев;
- похолодание в руках;
- ощущение покалывания;
- синюшный или розовый цвет кончиков пальцев;
- болезненные ощущения.
После приступа кончики пальцев становятся горячими, а любое прикосновение к ним вызывает более сильную боль. Симптомы болезни Рейно проявляются в зависимости от прогрессирования недуга. Выделяют несколько его стадий:
- ангиоспастическая;
- ангиопаралитическая;
- трофопаралитическая.
Как отмечают специалисты, болезни больше всего подвержены пианисты и люди, которые много печатают за компьютером. При продолжительном расстройстве питания кожи проявление недуга становится все более заметным: подушечки кончиков пальцев вытягиваются и уплощаются, кожа в этом месте становится неэластичная, сухая, возле ногтей могут появляться гнойнички, которые плохо заживают.
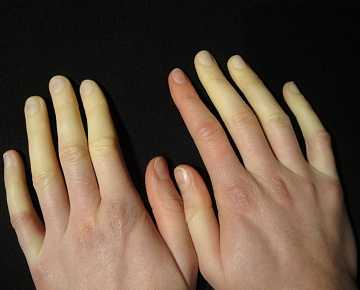
Причины заболевания
Принято считать, что болезнь Рейно чаще всего вызывают частые стрессовые ситуации и переохлаждения. Это действительно так, однако есть немало причин, которые также являются своего рода предрасположенностью к появлению недуга. Итак, факторами развития данного заболевания являются:
- гипотермия;
- частое травмирование пальцев;
- сдавливание артерий и нервов;
- эндокринные заболевания;
- тромбоцитоз;
- макроглобулинемия, криогробулинемия;
- вибрационная болезнь.
Фактор наследственности как причина возникновения болезни встречается лишь у 4% больных, при этом первые симптомы можно наблюдать в юношеском возрасте. Нередко специфические условия труда, оказывая пагубное влияние на организм, способствуют появлению недуга. Это может быть воздействие:
- помещений с низкой температурой;
- солей тяжелых металлов;
- кремниевой кислоты и др.
Не зависимо от причины, болезнь может иметь неприятные последствия и лишить человека возможности заниматься некоторыми видами трудовой деятельности. В частности, для музыкантов такой диагноз ставит крест на карьере, поскольку потеря чувствительности в конечностях приводит к неспособности играть на музыкальных инструментах на профессиональном уровне.
Методы диагностики
На первичном приеме у врача практически невозможно выявить причину, которая привела к развитию недуга. Поэтому он назначает ряд исследований, которые помогут разобраться с этиологией заболевания. Для этих целей проводится:
- Проба Аллена. Позволяет оценить проходимость локтевой и лучевой артерии. Выполняется во время осмотра. Проба обычно включена в стоимость приема, поэтому колеблется от 500 до 1500 рублей. Информативность метода 90 %.
- Капилляроскопия ногтевого ложа. Анализ определяет расширенные капиллярные петли, если диагностируется болезнь Рейно. Стоимость исследования в Москве колеблется в районе 1000 рублей, а результат свыше 90 % точности.
- Ревматологические пробы. Позволяют обнаружить заболевания по результатам исследования крови. Сделать пробы в Москве можно от 700 до 1500 рублей. Информативность метода около 90 %.
- Анализ на гемостаз. Определяет наличие и локализацию тромбоцитарных пробок. Результат определяется с точностью выше 90%.
- Общий анализ крови. Назначается для подтверждения диагноза по вышеуказанным методам. Стоимость в Москве от 400 до 900 рублей, информативность исследования 80-90 %.
Какой врач поможет?
Чтобы выяснить, являются ли неприятные ощущения в пальцах связаны с данным заболеванием, нужно обратиться к:
Читайте также:
