Синдром Шольца (Scholz) - синонимы, авторы, клиника
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Син.: метахроматическая лейкоэнцефалопатия; метахроматическая форма диффузного церебрального склероза; сульфатид-липидоз.
Сборный термин для обозначения гетерогенной группы фатальных заболеваний, характеризующихся диффузной демиелинизацией с накоплением метахроматически реагирующей липоидной субстанции (состоящей преимущественно из сульфатидов) в глиальных клетках, макрофагах, нейронах (бледного шара, зубчатого ядра мозжечка, ядрах некоторых черепных нервов), а также клетках других внутренних органов (почек, жёлчного пузыря, поджелудочной железы, надпочечников, печени). Встречается повсеместно с частотой 1:40000. Дефектный ген располагается на длинном плече 22-й хромосомы (22q13.31-qter), или, при недостаточности белка-активатора сфинголипидов - на коротком плече 10-й хромосомы (10q21-q22); тип наследования - аутосомно-рецессивный.
При этом заболевании развивается диффузная симметричная демиелинизация полушарий большого мозга и мозжечка в результате разрушения олигодендроглии, что приводит к аксональному повреждению, дегенерации пирамидных путей с изоморфным глиозом и демиелинизирующей полинейропатии. Сохранными остаются лишь субкортикальные U-волокна.
В группу метахроматических лейкодистрофий входят 5 аллельных форм:
Кроме того, выделяют несколько неаллельных вариантов заболевания: недостаточность активатора цереброзидсульфатазы - сапозина В; ювенильный сульфатидоз (множественная сульфатазная недостаточность; вариант Остина; О-вариант) - заболевание, сочетающее признаки мукополисахаридоза и метахроматической лейкодистрофии); метахроматическая лейкодистрофия с пигментным ретинитом и др.
В 1964г. американский невролог Джеймс Остин с соавторами установил при этом заболевании дефект лизосомального фермента арилсульфатазы А. В связи с тем, что метахроматическим веществом является цереброзидсульфат, болезнь Шольца - Бильшовского - Геннеберга является сульфатид-липидозом. Всего известны 3 типа арилсульфатазы - А, В (лизосомальные) и С (микросомальная).
Наиболее перспективным методом лечения на сегодняшний день является пересадка костного мозга от родственников, идентичных по гаплотипу HLA.
Впервые описан немецким психоневрологом Виллибальдом Оскаром Шольцем в 1925г. (Scholz W. Klinische, pathologisch-anatomische und erbbiologische Untersuchungen bei familiärer, diffuser Hirnsklerose im Kindesalter (Ein Beitrag zur Lehre von den Heredodegenerationen) // Zeitschrift für Neurologie, Berlin, 1925. - Bd.99. - S.651-717), позднее - немецкими неврологами Максом Бильшовским и Рихардом Геннебергом в 1928г. (Bielschowsky M., Henneberg R. Über familiäre diffuse Sklerose (Leukodystrophia cerebri progressiva hereditaria) // Journal für Psychologie und Neurologie, Leipzig, 1928. - Bd.36. - S.131-181).
Синдром Шольца (Scholz) - синонимы, авторы, клиника
кафедра нервных болезней Московской медицинской академии им. И.М. Сеченова
Cвязанные с нацизмом эпонимы в нейронауках
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2017;117(2): 174‑177
В статье рассматриваются эпонимические названия заболеваний ЦНС, происхождение которых связано с врачами, активно сотрудничавшими с нацистами в годы Второй мировой войны. Приведены данные о деятельности во время нацистского режима специалистов в области нейронаук, не соответствовавшей этическим нормам врача и ученого. Предлагается исключить ряд эпонимических терминов, связанных с именами врачей, бывших нацистами или активно сотрудничавших с ними.
Эпонимы в медицине — это обозначение заболеваний, синдромов, симптомов и рефлексов, названных в честь их первооткрывателя (ей). Эпонимические названия довольно широко используются в медицине — с их помощью легче дать описание того или иного клинического явления. Они, безусловно, лучше помогают специалистам понять друг друга. В педагогическом процессе их применение делает более легким усвоение материала, облегчая запоминание.
В некоторых странах эпонимические названия в медицинской практике используются очень широко, а в других — их применение довольно ограничено. История эпонимических названий в медицине не проста, бывали случаи, когда первоначальное название претерпевало изменения или совсем исчезало из медицинского лексикона.
В принципе, использовать или нет эпонимы — дело вкуса, за одним исключением — если они не затрагивают вопросы этики [1]. Так, когда использование того или иного эпонимического названия заболевания или синдрома связано с нарушением этических норм первооткрывателем, его применение представляется аморальным, поэтому эпоним следует вычеркнуть из практической деятельности и медицинской литературы [1]. Это в первую очередь относится к лицам, чья научная деятельность носила особенно жестокий характер, либо они сами участвовали в преступлениях против человечности. Причем не имеет значения, было ли эпонимическое название дано ДО совершения соответствующих преступлений [1].
К сожалению, до наших дней в медицинской практике остаются эпонимические названия в честь людей, участвовавших в преступлениях нацистов. В литературе в связи с этим закономерно ставится вопрос о необходимости их удаления из лексикона врача [1—6].
Сказанное выше тем не менее не означает полного отказа от эпонимов. Их необходимо использовать, особенно с целью увековечивания памяти активно боровшихся с нацизмом или безвинно погибших людей, вина которых заключалась лишь в том, что они просто жили в то непростое время.
До Второй мировой войны немецкая медицина по праву считалась одной из самых развитых в мире [2]. Одних только Нобелевских лауреатов к 1939 г. в Германии насчитывалось 9 человек [3]. Как же произошло, что именно специалисты в области нейронаук участвовали, нередко с энтузиазмом, в бесчеловечных нацистских проектах? Причин для этого много: кто-то хотел быстрого карьерного роста, кто-то — добиться признания научного сообщества, кто-то — получить дополнительное субсидирование, но основная из них — вседозволенность, позволявшая «во благо государства» заниматься «чистой наукой». В связи с этим весьма символично выглядит тот факт, что среди немецких врачей был самый высокий процент (45%) членов нацисткой партии и СА (штурмовые отряды нацисткой партии) — 26% [4], а среди членов СС врачей было в 7 раз больше, чем в общем населении — соответственно 7% и менее 1% [4, 5]. Причем нередко после Второй мировой войны эти люди оставались безнаказанными [6]. Так, из по меньшей мере 350 участвовавших в бесчеловечных экспериментах немецких врачей Нюрнбергский трибунал в 1946—1947 гг. привлек к ответственности лишь 23 [3].
В медицине до сих пор активно используются некоторые эпонимические названия, происхождение которых связано с немецкими врачами, бывшими нацистами или активно с ними сотрудничавшими. Остановимся на некоторых из них.
Болезнь Галлервордена—Шпатца
В 1921 г. Ю. Галлерворден совместно с Х. Шпатцем показали, что избыточное отложение железа в области бледного шара и ретикулярной части черного вещества вызывает развитие мышечной ригидности (пантотенаткиназасвязанная нейродегенерация).
В основу описания этой болезни были положены наблюдения 5 сестер из одной семьи, в которой было 12 детей; 3 ребенка умерли в детском возрасте, а 4 — были клинически здоровы. У остальных 5 сестер в возрасте 7—9 лет манифестировало заболевание, проявившееся нарушениями ходьбы с мышечной ригидностью в ногах, деформацией стоп и дистонией. Прогрессирование болезни проявлялось интеллектуальным снижением и дизартрией; в 2 случаях развилась атрофия мышц нижних конечностей и в 1 — кортикоспинальная симптоматика, в 1 случае развились хореоатетоз и нарушения глотания; характерной была гиперпигментация кожных покровов. Летальный исход во всех случаях заболевания наступил в возрасте 16—27 лет.
Наблюдавший при жизни пациенток Ю. Галлерворден уехал в Мюнхен, взяв с собой головной мозг одной из умерших девочек (цит. по [7]). Там он и встретил Х. Шпатца, совместно с которым было сделано описание болезни и под эпонимическим названием «болезнь Галлервордена—Шпатца» это заболевание остается до сих пор [1, 7], хотя в редких случаях используется название «болезнь Марты—Альмы» — по именам сестер, головной мозг которых был исследован [7].
Остановимся теперь более подробно на описавших болезнь специалистах.
Юлиус Галлерворден (Julius Hallervorden, 1882—1965 гг.) с 1 января 1938 г. работал профессором и руководителем отдела нейроморфологии в Институте по изучению мозга им. Кайзера Вильгельма в Берлине 1 .
Он являлся одним из врачей, активно сотрудничавших с нацистами [2, 8]. Сам он признавал, что образцы головного мозга, которые изучались им в период нахождения нацистов у власти в Германии, были взяты у жертв эвтаназии [1, 2, 7]. Есть данные [1], что он участвовал в убийстве более чем 60 детей и подростков в Бранденбурге 28 октября 1940 г. и даже рапортовал, что лично выделял головной мозг у жертв эвтаназии. Существуют также свидетельства [2, 8] того, что Галлерворден лично осматривал живых людей, выбирая среди них тех, кто должен был умереть. Известна сказанная им после войны полная цинизма фраза: «Главное, я получал препараты головного мозга. А откуда они и как они попадают ко мне — это не мое дело» [1]. Коллекция Галлервордена состояла из 697 образцов головного мозга, полученных им самим, и 2097 — которые он собрал в различных центрах, где проводилась программа эвтаназии [3]. В 12 работах, опубликованных Ю. Галлерворденом уже после Второй мировой войны, применялись данные, полученные при использовании этих коллекций [2, 7]. В 1948 г. он продолжил работу в должности руководителя отделения нейроморфологии в Институте им. Макса Планка и, более того, стал председателем Германского общества нейроморфологов и был им вплоть до отставки [2, 7].
Следует заметить, что под давлением общественности в послевоенное время ряд немецких университетов, включая престижный Институт по исследованию головного мозга им. Макса Планка, удалил все останки жертв нацистов из своих коллекций (включая и «коллекцию» жертв эвтаназии Ю. Галлервордена), кремировав их [4].
Хьюго Шпатц (Hugo Spatz, 1888—1969 гг.) — известный немецкий психиатр. В 1937 г. он был назначен директором Института по изучению мозга им. Кайзера Вильгельма в Берлине, сменив уволенного с этой должности нацистами О. Фогта [1]. Вместе с Галлерворденом Шпатц участвовал в выполнении «высокопродуктивного научного исследования», основанного на убийствах детей в рамках проекта эвтаназии [1, 2]. Под руководством Шпатца указанный институт работал в тесном контакте с институтом в Бранденбурге—Гордене, откуда получал сотни препаратов головного мозга психически больных людей [1]. Ближе к концу войны он перевез большую часть своей «патоморфологической коллекции» в Мюнхен [1]. После войны Х. Шпатц был арестован американской военной полицией именно как директор Института по изучению мозга им. Кайзера Вильгельма. Однако он никогда не находился в заключении и даже был приглашен на работу в американский Аэромедицинский центр в Гейдельберге, где продолжал исследования [1]. Позднее, несмотря на преступления, ему была предложена работа в физиологической лаборатории в Институте в Гессене, где им были проведены исследования гипоталамуса и шишковидной железы. В дальнейшем он перешел в Институт им. Макса Планка, где продолжил исследования головного мозга приматов [1].
Учитывая изложенное выше, предлагается термин «болезнь Галлервордена—Шпатца» в научной и практической деятельности врачей не использовать и вместо него применять термины «болезнь Марты—Альмы», «нейродегенерация с накоплением в головном мозге железа» либо «нейроаксональная дистрофия».
Синдром Ван Богарта—Шерера—Эпштейна
В 1937 г. Людо ван Богарт (L. Van Bogaert), Ганс Иоахим Шерер (H. Scherer) и Эмиль Эпштейн (E. Epstein) описали 2 пациентов с генерализованным холестеринозом легких, сухожилий и ЦНС. Заболевание проявлялось диффузным поражением преимущественно ЦНС в виде задержки психического развития, поведенческих расстройств, деменции, пирамидной симптоматики (вплоть до выраженного пара- или тетрапареза), мозжечковой атаксии, бульбарных нарушений, эпилептических приступов в сочетании с ксантомой сухожилий (особенно ахиллово сухожилие) и ювенильной катарактой [9—11]. Спустя 30 лет был выявлен приводящий к накоплению холестерина дефект синтеза желчных кислот, а в дальнейшем — и генетический дефект этого редкого аутосомно-рецессивного заболевания [12].
Из трех описавших болезнь авторов с нацистами был связан Г.И. Шерер.
Ганс Иоахим Шерер (Hans Joachim Scherer, 1906—1945 гг.) — немецкий врач и нейроморфолог, известный работами в области морфологии и биологии злокачественных глиом [1, 3]. Однако мало кто знает об участии Г.И. Шерера в нацистском проекте эвтаназии [1, 2]. Во время Второй мировой войны он работал в Неврологическом институте в Бреслау (Силезия). Именно там Г.И. Шерер был непосредственно вовлечен в патоморфологический анализ около 300 препаратов головного мозга польских и немецких детей, подвергшихся программе эвтаназии в детской психиатрической клинике около Лобена [2, 3]. Причем делал он это не по принуждению, а добровольно, будучи одним из активных участников этой бесчеловечной программы [1].
Предлагается в научной и практической деятельности вместо термина «синдром Ван Богарта—Шерера—Эпштейна» использовать уже достаточно широко применяющийся термин «церебротендинозный ксантоматоз» [1—3].
Болезнь Шольца—Бильшовского—Хеннеберга
Виллибальд Оскар Шольц (Willibald Oscar Scholz, 1889—1971 гг.) в 1925 г. описал 3 детей с прогрессирующей лейкодистрофией, клинические и патоморфологические данные которых были сходны с метахроматической лейкодистрофией (в силу методических трудностей метахромазия тогда не была выявлена). Учитывая тесное сотрудничество Шольца с Бильшовским и Хеннебергом, одна из форм метахроматической дистрофии получила эпонимическое название «болезнь Шольца—Бильшовского—Хеннеберга» [3].
В.О. Шольц защитил диссертацию в Йене в 1914 г. и в дальнейшем работал главным специалистом в психиатрической и неврологической клинике в Лейпциге, затем — в Немецком исследовательском институте психиатрии в Мюнхене, а после смерти W. Spielmeyer стал директором этого института и был им вплоть до 1961 г. Этот институт активно участвовал в осуществлении «Программы Т4», и в нем было изучено не менее 194 образцов головного мозга жертв эвтаназии, а на основании полученных данных было опубликовано не менее 11 статей.
Предлагается термин «болезнь Шольца—Бильшовского—Хеннеберга» не использовать, а вместо него применять термин «болезнь Бильшовского—Хеннеберга».
Другие активно сотрудничавшие с нацистами врачи
Всего в Германии с 1933 г. было подвергнуто насильственной стерилизации около 400 000 человек [3]. Среди них 80—96% составляли лица с «врожденным слабоумием», шизофренией и врожденной эпилепсией [3]. Также в эту программу были включены пациенты с биполярным расстройством, болезнью Гентингтона, крупными мальформациями головного мозга, врожденной слепотой, врожденными выраженными нарушениями слуха, хроническим алкоголизмом, пресенильной и сенильной деменцией, энцефалитами, полиомиелитом, «резистентными к лечению параличами», рассеянным склерозом, болезнью Паркинсона [3]. Педиатры, психиатры и неврологи должны были в обязательном порядке сообщать о наличии таких больных в соответствующие органы, а все без исключения анатомические отделения в нацистской Германии использовали тела замученных нацистами людей [13].
После начала Второй мировой войны в сентябре 1939 г. нацистами был сделан вывод о «большей экономической выгоде» активной программы эвтаназии по сравнению со стерилизацией, поскольку первая позволяла освобождать места в госпиталях для раненых солдат [3]. В течение 1939—1941 гг. нацисты проводили как детскую программу эвтаназии, так и взрослую (программа «Action T4») [3]. В результате было умерщвлено более 70 тыс. взрослых и детей, преимущественно газом, голоданием или летальными инъекциями [3]. Несмотря на то что официально эта программа была прекращена после протестов родственников погибших и вмешательства католической церкви, неофициально она продолжалась вплоть до 1945 г., унеся жизни 275 тыс. человек [3].
Так, немецкий невролог Георг Шальденбранд (G. Schaltenbrand, 1897—1979 гг.), работая в университетском госпитале в Вюрцбурге, провел серию экспериментов на людях — без согласия их или их родственников — по изучению возможного вирусного патогенеза рассеянного склероза [3]. Он проводил внутрижелудочковое введение цереброспинальной жидкости от пациентов с достоверным рассеянным склерозом обезьянам, а затем от обезьян 45 психически больным людям (известно [3], что в 2 случаях это привело к летальному исходу).
Австрийский детский невролог Хейнрих Громм (H. Gross, 1915—2005 гг.) проводил эвтаназию в госпитале Spiegelgrund в Вене, где собрал большую коллекцию образцов головного мозга детей, подвергшихся эвтаназии [2, 3]. В дальнейшем он опубликовал серию статей на этом материале, в том числе в соавторстве с бывшим членом СС, неврологом и патоморфологом Францем Сейтельбергером (F. Seitelberger)[3]. Последний продолжал публиковаться с H. Gross даже в 80-е годы, когда стало известно о том, что последний является военным преступником [2]. При этом Ф. Сейтельбергер в 70-е годы был ректором Венского университета, заслуженным членом различных международных обществ и даже получал престижные научные награды [2].
То, что случилось в 30—40-е годы прошлого века, не является чисто немецкой особенностью. Мало кто знает, что активные последователи евгеники и эвтаназии были и в других странах. Так, ряд довольно известных врачей различных специальностей из разных стран, не являясь членами нацистской партии, поддерживали евгенику и эвтаназию и также оставили свой след в медицине в виде эпонимических названий. Среди них следует отметить французского педиатра Е.Ч. Аперта (E. Apert), швейцарского интерниста и кардиолога В. Хиса (W. His), англо-американского невролога, ирландца по происхождению, Р.Ф. Кеннеди (R. Kennedy) и американского генетика М.Т. Маклина (M. Macklin) [1, 14]. Вопрос о том, сохранять или нет эпонимические названия в этих случаях также весьма активно дискутируется [2].
Приведенные в настоящей статье материалы дают основание согласиться с высказываемыми в литературе предложениями изменить связанные с нацизмом эпонимы на другие, более простые и понятные названия заболеваний и синдромов [1]. Разумеется, их список можно продолжить, и здесь неоценимую помощь могли бы оказать врачи разных специальностей.
1 На этом посту до 1933 г. работал M. Bielschowsky, уволенный по «Закону о восстановлении профессиональной гражданской службы» (иными словами, закон о расовой чистоте).
Болезнь Шинца ( Болезнь Хаглунда-Шинца , Остеохондропатия бугра пяточной кости )
Болезнь Шинца - это асептический некроз бугра пяточной кости. Чаще страдают девочки подросткового возраста. Причина развития окончательно не выяснена. Патология проявляется постепенно усиливающимися болями в области пяточного бугра. Боли становятся более интенсивными при движениях и нагрузке. Со временем из-за выраженного болевого синдрома пациенты начинают ходить с опорой только на переднюю часть стопы. Диагноз выставляется на основании симптомов и характерных рентгенологических признаков. Лечение обычно консервативное, включает ограничение нагрузки на конечность, ЛФК, физиопроцедуры, медикаментозную терапию. В отдельных случаях показаны операции.
МКБ-10


Общие сведения
Болезнь Шинца (остеохондропатия бугра пяточной кости, болезнь Хаглунда-Шинца) - остеопатия апофиза (бугра) пяточной кости. Провоцирующим моментом являются постоянные перегрузки стопы (обычно при занятиях спортом) и повторяющиеся травмы пяток, иногда незначительные. Как правило, данная остеохондропатия развивается у девочек 10-16 лет, мальчики страдают реже. Нередко поражаются обе пятки. По мере взросления болезнь самопроизвольно проходит. Боли в пятке могут сохраняться достаточно долго, порой - до завершения роста ребенка. Данная патология чаще выявляется у спортсменок, однако иногда встречается и у малоактивных детей. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко.

Причины
Причиной возникновения болезни Шинца является асептический некроз пяточного бугра, который может возникать в результате генетической предрасположенности, нарушений обмена, нейротрофических расстройств, перенесенных инфекций и частых травм стопы. Пусковым фактором становится высокая механическая нагрузка на бугор пяточной кости, сухожилия стопы и ахиллово сухожилие.
Генетическая предрасположенность определяет малое количество или уменьшенный диаметр сосудов, участвующих в кровоснабжении пяточной кости, а инфекции, травмы и другие обстоятельства оказывают неблагоприятное влияние на состояние артерий. Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
Патанатомия
Пяточная кость - самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок - пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней - длинная подошвенная связка.
Классификация
В травматологии и ортопедии выделяют пять стадий болезни Шинца:
- Асептический некроз. Питание участка кости нарушается, возникает очаг омертвения.
- Импрессионный (вдавленный) перелом. Омертвевший участок не может выдерживать обычные нагрузки и «продавливается». Одни участки кости вклиниваются в другие.
- Фрагментация. Пораженная часть кости разделяется на отдельные отломки.
- Рассасывание некротизированных тканей.
- Репарация. На месте некроза образуется соединительная ткань, которая в последующем замещается новой костью.
Симптомы болезни Шинца
Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало - описаны случаи патологии у пациентов 7-8 лет. Начинается исподволь. Возможны как острые, так и постепенно усиливающиеся боли в пятке. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков).
В области пяточного бугра появляется видимая припухлость, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют. Отличительными признаками болевого синдрома при болезни Шинца является появление болей при вертикальном положении тела через несколько минут или сразу после опоры на пятку, а также отсутствие болей в ночное время и в покое.
Тяжесть заболевания может различаться. У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. У другой части боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается. Больные вынуждены ходить, опираясь только на средний и передний отделы стопы, у них возникает потребность в использовании трости или костылей.
При внешнем осмотре у большинства пациентов выявляется умеренный локальный отек и атрофия кожи. Нередко имеет место нерезко или умеренно выраженная атрофия мышц голени. Характерной особенностью болезни Шинца является кожная гиперестезия и повышенная тактильная чувствительность пораженной области. Пальпация области пяточного бугра болезненна. Разгибание и сгибание стопы затруднены из-за боли.
Диагностика
Диагноз болезнь Шинца выставляется специалистом-ортопедом с учетом анамнеза, клинической картины и рентгенологических признаков. Наиболее информативен снимок в боковой проекции. Рентгенография пяточной кости на 1 стадии заболевания свидетельствует об уплотнении бугра, расширении щели между бугром и собственно пяточной костью. Выявляется также пятнистость и неравномерность структуры ядра окостенения, участки разрыхления кости и коркового вещества и смещенные в сторону от центра секвестроподобные тени.
На поздних стадиях на рентгенограммах видны фрагменты бугра, а затем признаки перестройки и формирования нового губчатого вещества кости. В норме пяточный бугор может иметь до четырех ядер окостенения, что часто затрудняет рентгендиагностику. В сомнительных случаях выполняют сравнительную рентгенографию обеих пяточных костей либо направляют пациентов на КТ пяточной кости или МРТ пяточной кости.

КТ стоп. Справа определяется нарушение структуры ядра окостенения бугра пяточной кости (болезнь Шинца) в виде выраженного асимметричного разрежения костной ткани. Слева - норма
Дифференциальная диагностика проводится с бурситом и периоститом пятки, остеомиелитом, костным туберкулезом, злокачественными новообразованиями и острыми воспалительными процессами. Исключить воспаление помогает нормальная окраска кожи в пораженной области и отсутствие специфических изменений крови - СОЭ в норме, лейкоцитоза нет. Для костного туберкулеза и злокачественных опухолей характерны вялость, раздражительность, отказ от привычного уровня физической активности из-за повышенной утомляемости. При болезни Шинца все перечисленные проявления отсутствуют.
Бурсит и периостит пяточной кости развиваются преимущественно у взрослых, резкие боли возникают по утрам и при первых движениях после перерыва, затем пациент «расхаживается» и боль обычно уменьшается. Болезнью Шинца страдают подростки, боль усиливается после нагрузки. Окончательно дифференцировать болезнь Шинца от других заболеваний помогает рентгенография, МРТ и КТ. В сомнительных случаях может потребоваться консультация онколога или фтизиатра.
Лечение болезни Шинца
Лечение обычно консервативное, осуществляется в условиях травмпункта или амбулаторного ортопедического приема. Пациенту рекомендуют ограничить нагрузку на ногу, назначают специальные гелевые подпяточники или ортопедические стельки. При резких болях возможна кратковременная фиксация гипсовой лонгетой. Больного направляют на озокерит, электрофорез новокаина с анальгином, ультразвук и микроволновую терапию. Для уменьшения болей применяют лед, назначают препараты из группы НПВП. Показан также прием сосудорасширяющих средств, витаминов В6 и В12.
После уменьшения болей нагрузку на ногу можно возобновить, используя обувь с устойчивым широким каблуком. Ходить в обуви на сплошной подошве не рекомендуется - это увеличивает нагрузку на пяточную область и затягивает выздоровление. В отдельных случаях при невыносимых болях и отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство - невротомию подкожного и большеберцового нервов и их ветвей. Следует учитывать, эта операция не только полностью избавляет пациента от боли, но и приводит к потере кожной чувствительности в области пятки.
Прогноз и профилактика
Прогноз при болезни Шинца благоприятный - обычно все симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются в течение более длительного времени, вплоть до полного завершения роста стопы, но исходом в таких случаях тоже становится полное выздоровление. Профилактика предусматривает исключение избыточных нагрузок, продуманный режим тренировок при занятиях спортом.
Шольц даст показания по налоговой афере перед гамбургским следственным комитетом
Налоговое дело вокруг гамбургского Warburg Bank грозит перерасти в настоящий политический скандал, в результате которого канцлер Олаф Шольц также оказывается под давлением. Политик СДПГ 19 августа должен дать показания перед гамбургским следственным комитетом по так называемому делу Cum-ex об операциях с акциями, по которым были предоставлены налоговые льготы, подтвердил пресс-секретарь правительства Штеффен Хебештрайт.

По данным еженедельника WirtschaftsWoche, оппозиция требует, чтобы Шольц, который в то время был мэром Гамбурга, дал показания о 200 тысячах евро наличными, найденных в банковской ячейке его коллеги по СДПГ Йоханнеса Карса. Об этом ранее писал таблоид Bild.
Компетентная прокуратура Кельна не предоставила никакой информации, были ли найдены наличные деньги. "Об этом можно говорить при конкретном подозрении в том, что средства были получены в результате преступления", - ответили в ведомстве. Отмечалось также, что хранить большие суммы наличными не возбраняется.
В то время Карс, который был представителем СДПГ в бундестаге по внутриполитическим вопросам, несколько раз встречался с совладельцем Warburg Bank Кристианом Олеариусом. Банкиры хотели сделать пожертвование местной партийной ячейке Карса. Кроме того, в период с февраля 2020 по февраль 2022 года было зафиксировано 22 контакта между федеральным министерством финансов, канцелярией сената Гамбурга и местными финансовыми органами в отношении Warburg Bank.
Тогдашний депутат бундестага Фабио Де Маси (Левые) из Гамбурга счел эти контакты явно сомнительными. Парламентарий не верит, что тогдашний министр финансов Олаф Шольц ничего не знал о налоговых проблемах банкиров.
Синдром Осгуда Шляттера причины, симптомы, методы лечения и профилактики
Болезнь Осгуда-Шляттера или остеохондропатия бугристости большеберцовой кости - специфическое суставное заболевание, возникающее у подростков. Оно зависит от роста и возрастного развития ребенка. Чаще диагностируется у мальчиков в возрасте 10-18 лет, которые активно занимаются спортом. Патология приводит к нарушению формирования кости. Постепенно пораженное соединение провоцирует отмирание припухлого участка большой берцовой кости. При правильном лечении гарантировано полное выздоровление.
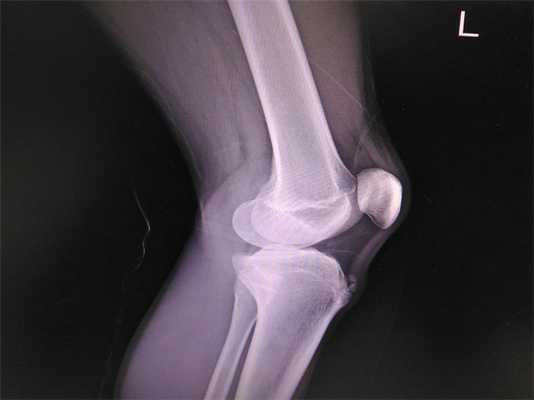
Клиники ЦМРТ более 10 лет специализируются на консервативном лечении синдрома Осгуда Шляттера. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к ортопеду-травматологу
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Ортопед • Хирург • Флеболог
стаж 9 лет
Ортопед • Травматолог
стаж 8 лет
Ортопед • Травматолог
стаж 41 год
Адреса лечебных клиник в Москве
Симптомы болезни Осгуда-Шляттера
Заболевание характеризуется следующими симптомами:
- отек коленного сустава;
- боль в области большой берцовой кости;
- усиление болевого синдрома при движении;
- покраснение подколенной зоны;
- напряженность мышц и связок в поврежденном суставе;
- ограниченные движения в суставе;
- гипотрофия мышц, приводящая к повышенной подвижности коленного сустава.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Патология возникает вследствие таких причин:
- постоянные сильные нагрузки на колено;
- избыточная подвижность сочленения, вызванная мышечной слабостью;
- воспалительные болезни костей;
- инфекционные поражения колена;
- различные травмы коленного сустава.
- У девочек болезнь Осгуда-Шляттера может возникать в 10-12 лет. Это связано с ранним половым созреванием, приводящим к интенсивному росту.
Подростки-мальчики чаще занимаются спортом, поэтому у них происходят перегрузки нижних конечностей, приводящие к микроразрывам. Часто их беспокоит боль и отеки, нарушается кровообращение в пораженном месте. Постоянное воспаление вызывает кровоизлияния в околосуставных сумках. Со временем происходит износ хряща.
Для выявления болезни Осгуда-Шляттера врач проводит внешний осмотр пораженного участка и оценивает симптомы, перечисленные подростком. Затем он собирает сведения о перенесенных инфекционных патологиях, принимаемых медикаментах и травмах колена. Определить причину развития болезни поможет рентгенография колена. В более тяжелых случаях назначают ультрасонографию и компьютерную томографию. При подозрении на осложнения потребуется МРТ. Она помогает изучить состояние мягких тканей и костного мозга.
Для диагностики болезни Осгуда-Шляттера в сети клиник ЦМРТ применяют разные методы:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
После травмы записывайтесь на прием к травматологу, если болезнь Осгуда Шляттера спровоцирована другими причинами - к ортопеду. Врач назначит консервативное лечение, а в запущенных случаях порекомендует обратиться к хирургу.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Бурулёв Артём Леонидович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович
Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович
Громов Алексей Вячеславович
Коновалова Галина Николаевна
Лечение болезни Осгуда-Шляттера
При острой боли врач назначает обезболивающие препараты на основе ибупрофена. Также могут потребоваться инъекции лидокаина. Эффективными процедурами для снятия неприятных симптомов считаются магнитотерапия и электрофорез. Людям пожилого возраста в случае рецидива проводят хирургическое иссечение новообразования. Оперативное вмешательство детям назначают от 14 лет при разрушении костных структур от подлежащего апофиза. Врач подбирает максимально эффективный и минимально травматичный вид операции.
Болевой синдром и отечность можно устранить с помощью ледяных компрессов. Если заболевание было выявлено после того, как образовалась подколенная шишка, то потребуется ежедневное ношение специального эластичного бинта. Во время терапии пациенту запрещено нагружать колено. Также в курс лечения включают противовоспалительные мази. Избавиться от боли в области коленного сочленения помогают анальгетики. Во время лечения подросток придерживается специальной диеты. В рационе должны преобладать продукты, содержащие кальций, железо и магний. Дополнительно следует давать больному поливитаминные препараты.
Когда удалось снять болевые ощущения, врач подбирает комплекс упражнений для укрепления сустава и снижения напряжения на связки. Лечебную гимнастику полезно дополнять массажем с использованием согревающих кремов. Разрешается накладывать согревающие компрессы для ускорения процесса выздоровления.
Хорошо зарекомендовала себя в борьбе с болезнью Осгуда-Шляттера физиотерапия. Она включает ударно-волновую терапию, парафинотерапию и аппликации лечебными грязями.
В комплексе с медикаментами и физиотерапевтическими процедурами могут быть назначены препараты кальция и антиагреганты. Курс лечения обычно длится от 3 до 6 месяцев. В этот период болевой синдром значительно ослабляется или полностью проходит. После терапии пациенту в течение нескольких месяцев следует ограничить нагрузки на ноги.
Для лечения болезни Осгуда-Шляттера в сети клиник ЦМРТ используют такие методы:
Читайте также:
- Рекомендации по анализу рентгенограммы грудины в боковой проекции
- Судорожные припадки у детей
- Фибробронхоскопия. Показания и техника проведения фибробронхоскопии
- Истерическая походка. Системная классификация нарушений функции ходьбы.
- Техника переднелатерального доступа к плечевому суставу по Bigliani
