Синдромы близкие инфантильным спазмам и их характеристика
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Что такое синдром Леннокса — Гасто? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поздняковой А. А., детского невролога со стажем в 5 лет.
Над статьей доктора Поздняковой А. А. работали литературный редактор Вера Васина , научный редактор Сергей Макаров и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Синдром Леннокса — Гасто (Lennox — Gastaut Syndrome) — это тяжёлая форма эпилепсии, которая начинается в детстве.
Заболевание проявляется выраженным снижением интеллекта и частыми приступами трёх видов:
- тоническими — внезапное напряжение всех мышц, основной признак заболевания;
- атоническими — кратковременное расслабление мышц с потерей сознания;
- атипичными абсансами — сокращение мышц, потеря сознания, автоматические действия; атипичные абсансы длятся дольше типичных, более постепенно начинаются и заканчиваются, их сложнее контролировать и лечить [14] .
Приступы при синдроме Леннокса — Гасто вызваны внезапными вспышками аномальной электрической активности в головном мозге и с трудом поддаются лечению противосудорожными препаратами.
Распространённость синдрома Леннокса — Гасто
Синдром Леннокса — Гасто — это редкое заболевание. Его выявляют у 2 из 100 000 детей, чаще у мальчиков. Среди всех форм эпилепсии на этот синдром приходится 2-5 % случаев [4] .
Заболевание проявляется в возрасте от года до 9 лет, чаще в 2-4 года [1] .
Причины синдрома Леннокса — Гасто
Выделяют криптогенный и симптоматический варианты синдрома.
Примерно у 40 % детей причина болезни неясна, в таких случаях синдром называют идиопатическим, или криптогенным [4] .
Вторичный, или симптоматический, вариант синдрома Леннокса — Гасто — это проявление диффузного поражения головного мозга (диффузные поражения, в отличие от очаговых, затрагивают весь мозг, а не отдельный участок). Причинами такого поражения могут быть:
- тяжёлые генетические заболевания;
- энцефалит и менингит;
- черепно-мозговые и родовые травмы;
- пороки развития коры головного мозга;
- метаболические нарушения (митохондриальные заболевания);
- опухоли головного мозга; .
При симптоматическом варианте прогноз хуже, чем при идиопатическом. У 30 % детей развитию заболевания предшествуют инфантильные спазмы (синдром Веста) [4] . Спазмы не являются причиной синдрома Леннокса — Гасто, но у таких детей болезнь протекает тяжелее.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Леннокса — Гасто
Для синдрома Леннокса — Гасто характерны различные типы приступов: тонические и атонические припадки, атипичные абсансы.
При тонических приступах напрягаются мышцы всего тела, рук и ног, чаще с разгибанием, чем со сгибанием. Эти приступы непродолжительны: не более полминуты, обычно около 10 секунд. Часто они возникают по ночам и могут остаться незамеченными для родителей ребёнка.
Атонические приступы состоят из миоклонического и атонического компонентов. При миоклоническом приступе пациент непроизвольно вздрагивает, выбрасывает руки вперёд и подгибает ноги. Затем следует атонический приступ, при котором слабеют мышцы, человек теряет сознание и падает, что нередко приводит к травмам. Как правило, атонический приступ длится всего несколько секунд.
Атипичные абсансы проявляются кратковременной потерей сознания, не больше чем на несколько минут. Во время приступа подёргиваются мышцы лица, пациент высовывает язык, кивает и часто моргает. Также человек может совершать автоматические действия, например включить свет, о чём в дальнейшем забывает.
У взрослых пациентов могут возникать генерализованные тонико-клонические приступы. Они проявляются потерей сознания, судорогами по всему телу, прикусом языка, непроизвольным мочеиспусканием. У детей таких приступов, как правило, не бывает.
Бессудорожный эпилептический статус часто встречается при синдроме Леннокса — Гасто. Это состояние может длиться от пары часов до нескольких недель. Проявляется в двух основных формах: спутанным сознанием и тоническими приступами. У пациента снижается психическая и двигательная активность, вплоть до ступора, лицо становится похожим на маску, слабеют мышцы, возникает слюнотечение, временами теряется ясность сознания. Такое состояние трудно распознать при тяжёлых когнитивных нарушениях — эпизоды спутанного сознания можно принять за нарушения интеллекта. Вероятно, бессудорожный статус усугубляет уже имеющиеся интеллектуальные нарушения [12] .
Умственная отсталость тоже относится к классическим проявлениям синдрома Леннокса — Гасто. У некоторых пациентов она наблюдается ещё до начала болезни. В течение пяти лет после начала заболевания умственная отсталость развивается у 90 % пациентов, но в литературе описаны редкие случаи нормального интеллекта при синдроме Леннокса — Гасто.
Также у многих пациентов наблюдается агрессивность, импульсивность и аутичные черты (задержка речи, повторяющиеся стереотипные движения, трудности в общении, ограниченный круг интересов) [3] .
Патогенез синдрома Леннокса — Гасто
Патогенез синдрома Леннокса — Гасто до конца не изучен. Это связано с разнообразием симптомов и причин заболевания, а также с ограниченными данными о генетических причинах болезни.
В основе синдрома Леннокса — Гасто лежит повышенная возбудимость коры головного мозга. Предполагается, что у детей с этим заболеванием нарушено формирование синапсов между нервными клетками, из-за чего в дальнейшем повышается их возбудимость. К такому нарушению может приводить повреждение как корковых, так и подкорковых структур (кортикоретикулярных связей и таламуса).
Нарушения в работе этих структур могут быть вызваны различными заболеваниями: гипоксически-ишемической энцефалопатией, менингоэнцефалитом, нейрокожными синдромами, опухолями и пороками развития головного мозга. Синдром Леннокса — Гасто может развиться при любом типе повреждения головного мозга.
Обычно в начале заболевания возникают тонические приступы, затем присоединяются атипичные абсансы, миоклонические и тонико-клонические приступы. Тонический компонент связан с поражением мезэнцефальной ретикулярной формации, а клонический — с поражением переднего мозга. Отсюда следует, что присоединение атипичных абсансов и клонических приступов вызвано возрастающим участием коры головного мозга.

При некоторых состояниях центральной нервной системы, например при кровоизлиянии или дефиците кислорода, повышается возбудимость в коре головного мозга. Неконтролируемая электрическая активность, возникающая при повышенной возбудимости, проявляется симптомами синдрома Леннокса — Гасто [5] .
Классификация и стадии развития синдрома Леннокса — Гасто
Согласно классификации Международной противоэпилептической лиги (ILAE), синдром Леннокса — Гасто относится к генерализованной криптогенной или симптоматической формам эпилепсии, т. е. болезнь вызвана аномальной электрической активностью в обоих полушариях, но причина может быть как выявлена, так и неизвестна.
Согласно Проекту классификации ILAE 2001 года, синдром Леннокса — Гасто входит в группу детских эпилептических энцефалопатий. К тяжёлым детским энцефалопатиями также относят синдромы Веста, Драве и Дуза [2] .
В Международной классификации болезней (МКБ-10) синдром Леннокса — Гасто кодируется как G40.4 Другие виды генерализованной эпилепсии и эпилептических синдромов.
Осложнения синдрома Леннокса — Гасто
Синдром Леннокса — Гасто часто приводит к развитию эпилептического статуса, из-за чего значительно ухудшаются умственные способности. Пациент может утратить необходимые для жизни навыки, и в дальнейшем ему потребуется постоянный уход.
Во время эпистатуса слабеют и беспорядочно подёргиваются мышцы лица и рук, снижается двигательная и психическая активность. Контакт с пациентом затруднён, он может лежать неподвижно или его движения становятся замедленными. Чаще всего приступы происходят по утрам. Эпистатус свидетельствует о неблагоприятном течении заболевания и может угрожать жизни.
У многих пациентов с синдромом Леннокса — Гасто развиваются экстрапирамидные и мозжечковые расстройства, которые проявляются слюнотечением, нарушением походки, координации, глотания и речи (дисфагией и диазартрией). При нарастающей дисфагии трудно есть и принимать лекарства, может потребоваться установка гастростомы [1] .
Нарушение походки и атонические приступы часто приводят к падениям и черепно-мозговым травмам. Нередко пациентам приходится пользоваться инвалидной коляской.
Также синдром Леннокса — Гасто может осложняться нарушением сна и психозом.
Диагностика синдрома Леннокса — Гасто
Диагностика синдрома Леннокса — Гасто включает сбор анамнеза, электроэнцефалографию (ЭЭГ), магнитно-резонансную или компьютерную томографию (МРТ или КТ). Может потребоваться генетическое тестирование.
Сбор жалоб и истории болезни
Для постановки диагноза важна подробная история болезни: как протекала беременность, роды и перинатальный период, какие симптомы беспокоят.
Неврологические нарушения при идиопатическом синдроме Леннокса — Гасто обычно отсутствуют. При симптоматических формах могут возникать нарушения со стороны нервной системы: паралич, неустойчивость при ходьбе, микроцефалия, нарушения речи, косоглазие. Также на синдром Леннокса — Гасто будет указывать задержка в развитии или потеря уже приобретённых навыков и устойчивость судорог к противоэпилептическим препаратам.
Магнитно-резонансная и компьютерная томография (МРТ и КТ)
Характер нарушений зависит от формы заболевания. Идиопатический вариант синдрома Леннокса — Гасто протекает без структурных изменений головного мозга. У многих пациентов на КТ и МРТ выявляют диффузную атрофию головного мозга, при которой отмирают нейроны и разрушаются нервные связи. При симптоматической форме наблюдаются очаговые поражения коры головного мозга.
Электроэнцефалография (ЭЭГ)
При диагностике синдрома Леннокса — Гасто проводится ЭЭГ с записью во время ночного сна и бодрствования. ЭЭГ позволяет выявить эпилептиформную активность — острые волны и пики. Для записи и оценки различных типов приступов может проводиться видео-ЭЭГ-мониторинг.

В самом начале заболевания на ЭЭГ заметно только изменение основной биоэлектрической активности. Кроме того, судороги и клинические симптомы развиваются с течением времени, отставание в развитии также не всегда проявляется в начале болезни. Поэтому часто диагноз устанавливают после нескольких лет наблюдения за пациентом [3] .
Синдром Леннокса — Гасто проявляется характерным паттерном ЭЭГ: медленными спайк-волновыми комплексами между приступами и генерализованной пароксизмальной быстрой активностью во сне (т. е. изменениями потенциала в форме острых волн, пиков и др.). Спайк-волна — это комплекс, который имеет высокую амплитуду и возникает при комбинации спайка с медленной волной.
Чтобы установить диагноз, необходимо наличие минимум двух типов генерализованных приступов и медленных спайк-волн на ЭЭГ в состоянии бодрствования.
![ЭЭГ при синдроме Леннокса — Гасто [15]](https://probolezny.ru/media/bolezny/sindrom-lennoksa-gasto/eeg-pri-sindrome-lennoksa-gasto-15_s.jpg)
Генетическое тестирование
Иногда проводится тестирование для выявления генетических нарушений: дефекта транспортёра глюкозы (SLC2A1), позднего детского нейронального липофусциноза цероидов (CLN2) и туберозного склероза (TSC 1,2). У детей с такими нарушениями часто наблюдаются эпилептические приступы.
Дифференциальная диагностика
Синдром Леннокса — Гасто следует отличать от других ранних эпилептических энцефалопатий:
- от синдромов Драве, Дуза, Ландау — Клеффнера, Веста и Ангельмана;
- атипичной эпилепсии детства с центро-темпоральными спайками;
- эпилептической энцефалопатии с продолженной спайк-волновой активностью во сне;
- синдрома псевдо-Леннокса (при такой эпилепсии во время засыпания или пробуждения быстро сокращаются мышцы лица и плеч, нарушается речь и усиливается потливость).
Также проводится дифференциальная диагностика с некоторыми наследственно-дегенеративными заболеваниями, например нейрофиброматозом 1-го типа [3] [12] .
Лечение синдрома Леннокса — Гасто
При синдроме Леннокса — Гасто применяют противосудорожные препараты, кортикостероды, кетогенную диету, стимуляцию блуждающего нерва и хирургическое лечение. Не доказано, что какой-то определённый препарат помогает лучше, чем другой. Поэтому терапию для каждого пациента подбирают индивидуально [8] .
Медикаментозное лечение
Судороги при синдроме Леннокса — Гасто устойчивы к лечению — полностью устранить их не получится, но можно уменьшить частоту.
Наиболее эффективны противосудорожные препараты широкого спектра: Вальпроат натрия, Клобазам, Ламотриджин, Топирамат и Зонисамид. Вальпроат натрия — это препарат первой линии в лечении синдрома Леннокса — Гасто. Часто сочетают два лекарства, например Вальпроат натрия с Ламотриджином или Клобазамом. Ламотриджин хорошо помогает при атонических припадках. Также могут быть эффективны Леветирацетам и Перампанел.
Если противосудорожные препараты не помогают, то назначают кортикостероиды: адренокортикотропный гормон, Преднизолон, Метилпреднизолон. При приёме кортикостероидов часто возникают побочные эффекты, например отёки, высокое давление, ожирение.
Для экстренного лечения частых атипичных абсансов, бессудорожного эпистатуса или других тяжёлых приступов обычно назначают бензодиазепины. При бессудорожном эпилептическом статусе может применяться короткий курс Клобазама или бензодиазепинов, высокие дозы кортикостероидов или вальпроевой кислоты. В некоторых случаях бензодиазепины могут увеличить частоту тонических судорог.
Кетогенная диета
Кетогенная диета показана, если лечение противосудорожными препаратами неэффективно. При такой диете потребляют много жиров, умеренное количество белков и мало углеводов. В рацион входят орехи, сыр, масло, жирная рыба. Исключают конфеты, картофель, выпечку, мёд, шоколад [13] .
Стимуляция блуждающего нерва
Стимуляцию блуждающего нерва проводят с помощью вживлённого электрода, подключённого к генератору импульсов. Этот метод рекомендован пациентам с атоническими приступами, которые могут привести к травмам и инвалидности. Стимуляция блуждающего нерва позволяет уменьшить частоту приступов.

Хирургическое лечение
При синдроме Леннокса — Гасто может проводиться мозолотомия и гемисферэктомия. Операции позволяют облегчить симптомы и в некоторых случаях уменьшить частоту приступов.
Мозолотомия — это рассечение мозолистого тела, т. е. пучка нервных волокон, соединяющих полушария мозга. После операции припадки не могут распространяться из одного полушария в другое.

Гемисферэктомия — это частичное или полное удаление полушария головного мозга. Проводится в редких случаях, когда остальные методы лечения неэффективны.
Прогноз. Профилактика
Судороги при синдроме Леннокса — Гасто часто не поддаются лечению. Они вызывают у пациентов страх перед физической травмой, при постоянных и плохо контролируемых приступах ухудшаются умственные способности. У пациентов часто возникают трудности в учёбе, социальной и личной жизни.
Практически во всех случаях судороги продолжаются и во взрослом возрасте. При этом заболевание сопровождается слюнотечением, нарушением походки, речи и глотания.
Прогноз лучше, если до начала приступов не было поражения мозга и отклонений в интеллектуальном развитии. Обычно если синдрому Леннокса — Гасто предшествовали инфантильные спазмы, то судороги тяжелее контролировать. Умственные способности у таких пациентов ухудшаются сильнее.
Как правило, частота припадков снижается в период полового созревания. Однако у 2/3 пациентов спустя десять лет после начала болезни приступы по-прежнему происходят ежедневно.
Атипичные абсансы иногда сменяются фокальными приступами: двигательными нарушениями, ощущением онемения и ударов током в руках, ногах или лице, покраснением кожи, дискомфортом в верхней части живота.
Гиперактивность, агрессия и аутистические черты могут сохраняться во взрослом возрасте, но чаще развивается медлительность и апатия. Большинство пациентов нуждаются в посторонней помощи, лишь немногие могут жить самостоятельно [7] .
Профилактика заключается в раннем выявлении заболевания, что позволит облегчить симптомы болезни [8] .
Инфантильные спазмы
Инфантильные спазмы - это судороги, характеризующиеся внезапным сгибанием туловища вперед, сгибанием рук, вытягиванием или сгибанием ног; данный вид приступов, как правило, сочетается с гипсаритмией на электроэнцефалограмме. Лечение проводится с помощью адренокортикотропного гормона или пероральных кортикостероидов или вигабатрина.
Инфантильные спазмы длятся несколько секунд и могут повторяться много раз в день. Они обычно проявляются у детей возрастом 1 года. Судороги могут спонтанно прекратиться в возрасте около 5 лет, но зачастую трансформируются в другие виды судорог.
Патофизиология синдрома не определена, однако, вероятно, инфантильные спазмы могут отражать нарушение взаимодействия между корой и стволом мозга.
Причины инфантильных спазмов
Как правило, инфантильные спазмы возникают у детей с серьезными поражениями головного мозга и аномалиями развития, которые зачастую уже диагностированы. Эти расстройства могут включать:
Комплекс туберозного склероза Комплекс туберозного склероза (КТС) Комплекс туберозного склероза является наследственным генетическим заболеванием по доминантному типу, при котором во многих органах развиваются опухоли (обычно гамартомы). Диагностика требует. Прочитайте дополнительные сведенияИногда причину младенческих судорог определить не удается.
Симптомы и признаки инфантильных спазмов
Инфантильные спазмы начинаются с внезапных быстрых тонических сокращений туловища и конечностей, иногда в течение нескольких секунд. Спазмы варьируются от легких киваний головой до вздрагивания всего тела. Они сопровождаются сгибанием (флексией), разгибанием (экстензией) или, чаще всего, и сгибанием, и разгибанием в мышцах конечностей (смешанные спазмы). Спазмы обычно повторяются в течение дня кластерами, часто по несколько десятков и с маленькими интервалами, преимущественно вскоре после пробуждения ребенка, а иногда и во время сна. Иногда, первоначально, их ошибочно принимают за вздрагивания.
Показатель преждевременной смертности колеблется от 5 до 31% и зависит от этиологии инфантильных спазмов.
Диагностика инфантильных спазмов
Электроэнцефалография (ЭЭГ) со стадиями бодрствования и сна
Нейровизуализация, предпочтительно МРТ
Необходимо обследование для определения причины, если не диагностировано значимое основное неврологическое заболевание
Предположить диагноз младенческих судорог у некоторых детей позволяет анамнез (например, гипоксически-ишемическая энцефалопатия новорожденных) и/или симптомы и признаки. Физикальный и неврологический осмотр часто не выявляет патогномоничных симптомов, исключение составляет комплекс туберозного склероза Комплекс туберозного склероза (КТС) Комплекс туберозного склероза является наследственным генетическим заболеванием по доминантному типу, при котором во многих органах развиваются опухоли (обычно гамартомы). Диагностика требует. Прочитайте дополнительные сведенияДля подтверждения диагноза и выявления специфических нарушений выполняется ЭЭГ. На ЭЭГ, в межприступный период, как правило, выявляется картина гипсаритмии (хаотичные, высоковольтные полиморфные дельта- и тета-волны с наложенными мультифокальными пиковыми разрядами). Возможно несколько вариантов (например, модифицированная - очаговая или асимметричная гипсаритмия). Во время приступа, как правило, возникает внезапное заметное диффузное ослабление электрической активности.
Выполняется нейровизуализация, предпочтительно МРТ, если не было сделано в течение последнего времени.
Обследования для определения причины
Если причина не ясна из нейровизуализации или анамнеза, обследования для определения причины могут включать
Лабораторные исследования (например, общий анализ крови с лейкоцитарной формулой, определение в сыворотке крови уровня глюкозы, электролитов, мочевины, креатинина, натрия, кальция, магния, фосфора, аминокислот, мочевых органических кислот, печеночные пробы), при подозрении на нарушение метаболизма
Анализ спинномозговой жидкости (СМЖ) для проверки метаболических нарушений
Синдром Веста (Уэста) - симптомы и лечение
Что такое синдром Веста (Уэста)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аграновича Андрея Олеговича, эпилептолога со стажем в 12 лет.
Над статьей доктора Аграновича Андрея Олеговича работали литературный редактор Вера Васина , научный редактор Роман Люкманов и шеф-редактор Маргарита Тихонова
Синдром Веста (West syndrome) — это одна из форм эпилептической энцефалопатии. Заболевание проявляется судорогами, задержкой психического и моторного развития. Также для синдрома Веста характерна гипсаритмия — хаотическая активность головного мозга, которая наблюдается на энцефалографии между приступами [1] .

Cиндром Веста ещё называют синдромом инфантильных спазмов, а иногда просто инфантильными или эпилептическими спазмами.
Заболевание встречается примерно в 0,25 случаях на 1000 новорождённых [2] .
Причины синдрома Веста
К развитию заболевания могут приводить различные факторы:
- Иммунные — в большинстве случаев болезнь Веста возникает из-за аутоиммунного процесса, например аутоиммунного энцефалита.
- Генетические — согласно последним исследованиям, генетические факторы приводят к развитию заболевания у 14,4 % пациентов. Чаще всего болезнь связывают с мутациями в генах GRIN1, GRIN2A, MAGI2, MEF2C, ARX, CDKL5, KCNQ2, FOXG1. Генетические мутации при синдроме Веста могут быть как случайными, так и наследоваться от родителей. Эти аномалии могут воздействовать не только напрямую, формируя патологическую клеточную структуру, но и приводить к структурным, сосудистым и метаболическим нарушениям, которые создают условия для развития эпилептических спазмов.
- Структурные — изменения головного мозга из-за врождённых пороков развития, нейрокожных синдромов и внутриутробных инфекций (например, цитомегаловирусной и герпетической инфекции), гипоксии плода и преждевременных родов. Генетически-структурные факторы приводят к развитию заболевания в 10 % случаев, структурно-врождённые — в 10,8 %, структурно-приобретённые — в 22,4 % случаев.
- Метаболические причины — нарушение обмена электролитов и витаминов, например биотина, фолиевой кислоты, витамина В12 и пиридоксина, низкий уровень кальция, нарушение обмена аминокислот, например фенилкетонурия и ацидемия — аномально высокая кислотность крови. Также синдром Веста может развиваться при дефиците сульфитоксидазы и фруктозо-1-6-дифосфатазы. Из-за метаболических причин заболевание возникает у 4,8 % пациентов.
- Инфекционные — инфекции центральной нервной системы приводят к развитию синдрома Веста у 2 % пациентов [3] .
Симптомы синдрома Веста
Основные симптомы синдрома Веста: инфантильные спазмы и задержка или регресс психомоторного развития.
Эпилептические спазмы — это приступы, при которых внезапно сгибаются или разгибаются мышцы плечевого пояса. Если такой приступ происходит у детей младше года, то его называют инфантильным спазмом.
Эпилептические спазмы иногда называют «салаамовыми поклонами», сравнивая с характерным жестом восточного приветствия: поднятием рук вверх и наклоном головы вперёд.
Инфантильные спазмы длятся 0,5-1 секунду. Они могут повторяться от нескольких раз в день до нескольких раз в минуту.
Задержка психомоторного развития может появиться как у детей с изначально нормальным развитием, так и при тяжёлой органической патологии. Ребёнок с синдромом Веста отстаёт от сверстников по развитию интеллекта, речи и моторных навыков. В норме ребёнок начинает разговаривать и постепенно развивать речь от 1 до 4 лет, к 6 месяцам он уже может садиться, а к году — ходить.
Задержка развития может усугубляться нарушением зрения или слуха, что дополнительно затрудняет обучение.
Патогенез синдрома Веста
Патогенез синдрома Веста до конца не изучен. Например, неясно, почему заболевание может развиться как при патологии всей коры головного мозга, так и при локальном очаге поражения.
Выделяют несколько теорий развития заболевания:
- Повышение в крови кортикотропин-рилизинг-гормона. Эта гипотеза основывается на эффективности адренокортикотропного гормона (АКТГ), который используют при лечении болезни. Данный гормон подавляет выработку кортикотропин-рилизинг-гормона.
- Десинхрония развития головного мозга. Предполагается, что в основе эпилептических спазмов лежит неравномерное развитие коры головного мозга.
- Активация глутаматных рецепторов. Известно, что глутамат оказывает на нейроны возбуждающее действие. Как показали эксперименты, проведённые на животных, именно введённые агонисты глутаматных рецепторов стали причиной развития инфантильных спазмов и гипсаритмии.
- Нарушение взаимодействия между корой головного мозга и подкорковыми структурами. В эксперименте на животных нарушение корково-подкорковых взаимодействий приводило к эпилептическим спазмам, значительной задержке развития и аутистическому поведению.
- Активация рецепторов ГАМК-Б. Эта гипотеза также была подтверждена экспериментально.
Разнородность гипотез позволяет предположить, что единого механизма развития синдрома Веста нет, и его патогенез проявляется на нескольких уровнях [1] .
Классификация и стадии развития синдрома Веста
Эпилептические спазмы подразделяют на генерализованные, фокальные и спазмы с неизвестным началом. Первично генерализованные формы эпилепсии имеют генетическую природу заболевания и моментально вовлекают оба полушария в патологическое возбуждение. Сокращение мышц может быть как симметричным, так и асимметричным. Во время приступа пациент может потерять сознание.
Фокальные приступы исходят из локального очага. При этом могут сокращаться как отдельные мышцы, так и группы мышц.

Синдром Веста может дебютировать как с генерализованными, так и с фокальными приступами, поэтому его относят к группе сочетанных генерализованных и фокальных эпилепсий.
В зависимости от того, какая группа мышц вовлечена в патологический процесс, выделяют три вида инфантильных спазмов:
- флексорные — активируются мышцы сгибания и возникают салаамовы судороги, при которых ребёнок будто обнимает себя;
- экстензорные — вовлечены разгибательные мышцы;
- смешанные [15] .
Осложнения синдрома Веста
К основным осложнениям синдрома Веста можно отнести интеллектуальные нарушения, а также задержку или регресс психоречевого развития, которые также являются симптомами болезни.
К основным осложнениям относятся интеллектуальные нарушения и задержка или регресс психоречевого развития.
Кроме того, у детей с синдромом Веста могут возникать психические нарушения:
- шизофреноподобные расстройства — сопровождаются галлюцинациями и бредовыми идеями, например манией преследования, ревности, навязчивыми мыслями о болезни или смерти близкого человека;
- аутистикоподобное поведение — проявляется сложностями в общении, неспособностью устанавливать тёплые эмоциональные отношения, речевыми расстройствами, сильной реакцией на сенсорные стимулы, ограниченными интересами, часто повторяющимися действиями (например, мычанием, прыжками, раскачиваниями, похлопываниями ладонями и постукиваниями пальцами) [18] .
Диагностика синдрома Веста
Основными критериями установления диагноза являются гипсаритмия, инфантильные спазмы и задержка психомоторного развития.
Диагностику проводит невролог или эпилептолог.
Врач обращает внимание на признаки регресса или задержки психомоторного развития. Доктор постарается установить временную связь между этими нарушениями и появлением инфантильных спазмов. Также он спросит, как протекала беременность и роды и есть ли в семье дети с подобным заболеванием.
Чтобы подобрать лечение, врач уточнит, какие противоэпилептические препараты уже применялись и были ли они эффективны.
Неврологический осмотр
Врач отмечает, есть ли признаки дисэмбриогенеза — малых врождённых дефектов, каждый из которых существенно не влияет на работу организма, но в совокупности могут служить маркерами наследственных патологий. Также доктор оценивает зрительный и слуховой контакт с ребёнком, изменение мышечного тонуса и наличие врождённых рефлексов, например хватательного, рефлекса опоры и автоматической походки новорождённых. Большинство таких рефлексов в норме должны исчезнуть к первому году жизни.
Если спазмы у ребёнка случаются часто, то врач сможет зарегистрировать это состояние. Если во время приёма приступа не было, то его описывают со слов родственников.
Энцефалография (ЭЭГ)
Для большинства эпилепсий предпочтителен видео-ЭЭГ-мониторинг с обязательным включением записи сна [16] . Длительность мониторинга индивидуальна — от 2 до 24 часов. Исследование чаще всего проводится амбулаторно.
При проведении видео-ЭЭГ-мониторинга врач обращает внимание на следующие признаки:
- Гипсаритмия — повторяющаяся картина активности головного мозга, при которой медленные волны высокой амплитуды чередуются с острыми волнами, т. е. точками высокой активности мозга.
- Иктальные эпилептические паттерны — острые волны, подавление активности, комплексы «острая-медленная волна». Эти паттерны подтверждает эпилептический характер приступа.
- Чёткий очаг — может указывать на наличие патологии, которую лечат хирургически (например, опухоль).
Также ЭЭГ позволяет оценить эффективность лечения. Как часто и как долго её нужно проводить, зависит от частоты приступов и эффективности лечения, т. е. всё индивидуально.

Принципиально рутинная электроэнцефалограмма не отличается от видео-ЭЭГ-мониторинга. В обоих случаях используется электроэнцефалограф, который регистрирует биоэлектрическую активность головного мозга и выводит эту информацию в виде графиков. Но видео-ЭЭГ-мониторинг сопровождает эту запись видео-контролем двигательной активности, который синхронизирован по времени с ЭЭГ. Также видео-ЭЭГ-мониторинг проводится дольше, от часа до нескольких суток, что значимо повышает качество и информативность исследования.
Магнитно-резонансная томография (МРТ)
Если есть подозрения на фокальную кортикальную дисплазию, т. е. на локальное нарушение в строении коры головного мозга, рекомендуется выполнить МРТ головного мозга высокого разрешения (не менее 1,5 Тс) [16] . МРТ проводят по эпилептологическому протоколу, что подразумевает меньшую толщину среза, большую длительность исследования и использование специальных программ. Детям желательно проводить МРТ под наркозом: в течение всего исследования важно сохранять неподвижность, без наркоза ребёнок вряд ли сможет это сделать.
Генетические исследования
При подозрении на генетическую причину заболевания врач-генетик может назначить специальные исследования: секвенирование отдельных генов, кариотипирование, микроматричный хромосомный анализ и полное экзомное секвенирование [16] .
Синдром Веста следует отличать от доброкачественного миоклонуса раннего младенческого возраста, доброкачественной миоклонической эпилепсии младенцев и гиперкинезов.
Лечение синдрома Веста
При развитии инфантильного спазма нужно обратиться к врачу. После установки диагноза лечение нужно начинать немедленно: чем дольше протекают инфантильные спазмы и гипсаритмия, тем более выраженными будут когнитивные нарушения [19] .
Гормональные препараты
Лечение инфантильных спазмов начинают с гормональной терапии. Как правило, для этого применяется аденокортикотропный гормон (АКТГ) или его синтетический аналог Тетракозактид.
АКТГ назначают для снижения частоты приступов и улучшения картины ЭЭГ. В среднем длительность курса составляет от 1 до 3 месяцев.
Противоэпилептические препараты
- обострениях язвенной болезни желудка и двенадцатиперстной кишки; ;
- первичной надпочечниковой недостаточности;
- устойчивой к лечению сердечной недостаточности; ;
- инфекционных заболеваниях (если одновременно не применяются антибиотики);
- адреногенитальном синдроме;
- беременности и грудном вскармливании;
- повышенной чувствительности к АКТГ.
Также препарат рекомендован пациентам с туберозным склерозом [19] .
Приём Вигабатрина более нескольких месяцев может сопровождаться побочными эффектами: токсическим воздействием на сетчатку глаза и базальные ганглии головного мозга, что проявляется неврологическими и психическими нарушениями. В этом случае необходимо постепенно прекратить приём препарата или изменить дозы.
Также возможно использование других противоэпилептических препаратов, иногда сразу нескольких: Вальпроевой кислоты, Леветирацетама, Топирамата, Зонисамида, Клоназепама, Клобазама. Вигабатрин является препаратом второй линии именно при синдроме Веста. При других формах эпилепсии он практически не используется, в отличие от перечисленных антиэпилептических препаратов.
Иногда у людей, которые долго страдали от приступов и наконец, благодаря медикаментозному лечению, достигли ремиссии может развиться феномен «насильственной нормализации энцефалограммы», или синдром Ландольта. Этот синдром проявляется бессонницей, психозом и аффективными нарушениями: продолжительными периодами грусти, веселья или их сочетанием.
Иммуноглобулины
Иммуноглобулины используются в терапии, когда другие препараты не помогают. Чаще всего эффективность антиэпилептической терапии оценивается через несколько недель или месяцев лечения. Если иммуноглобулины тоже не помогли, при этом синдром не связан с метаболическим или структурным нарушением, рассматривают различные комбинации противоэпилептических препаратов и применение кетогенной диеты [19] .
При кетогенной диете в рационе практически отсутствуют углеводы, содержится умеренное количество белков и много жиров. Диету подбирает команда из диетолога, эпилептолога и педиатра при неэффективности других методов лечения.
Эффективность диеты оценивают через несколько месяцев. Обычно её применяют не более нескольких лет, при большем сроке нужно контролировать биохимические показатели и кетоновые тела в крови.
При наличии чётких изменений на МРТ или выраженных и явных изменениях на ЭЭГ может быть предложено хирургическое лечение: резекционная хирургия или имплантация стимулятора блуждающего нерва [20] .

Реабилитация
ЛФК, занятия с логопедами, дефектологами и психологами нужны только в тех случаях, когда есть соответствующие нарушения.
При синдроме Веста очень важно своевременное и адекватное лечение. В последние годы достигнут значительный прогресс в подборе методов терапии, но всё равно встречаются случаи, устойчивые к лечению.
Согласно исследованиям, от синдрома Веста погибает 22 % пациентов, 34 % — имеют психомоторные нарушения и 16 % детей развиваются нормально. У 55 % детей в дальнейшем развиваются другие виды эпилептических приступов [21] .
Ещё в одном исследовании было показано, что без лечения, при позднем его начале или устойчивости к препаратам умственная отсталость развивается у 90 % детей. Синдром Веста также может трансформироваться в другие формы эпилепсии, чаще всего в фокальные или мультифокальные формы, а так же в синдром Леннокса — Гасто [16] .
Профилактики синдрома Веста не существует. Исключением, вероятно, является туберозный склероз, при котором у большинства пациентов развиваются эпилептические спазмы. В таких случаях, несмотря на невысокий уровень доказательности, считается целесообразным для профилактики принимать Вигабатрин [1] .
Расстройство личности - симптомы и лечение
Что такое расстройство личности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Диордиева Максима Борисовича, психиатра со стажем в 8 лет.
Над статьей доктора Диордиева Максима Борисовича работали литературный редактор Вера Васина , научный редактор Оксана Собина и шеф-редактор Маргарита Тихонова

Расстройство личности — стойкие аномалии характера, которые зачастую проявляются в подростковом возрасте, сохраняются на протяжении всей жизни и приводят к социальной дезадаптации.
Советский психиатр, профессор Московского университета и создатель психиатрической школы, Пётр Ганнушкин выделил триаду критериев расстройства личности:
- Патологические черты характера приводят к нарушению социальной адаптации.
- Они стабильны и мало обратимы.
- Черты расстройства тотальны и определяют психический облик человека, то есть влияют на различные сферы жизни: межличностные отношения, интересы, потребности и поведение [1][2] .
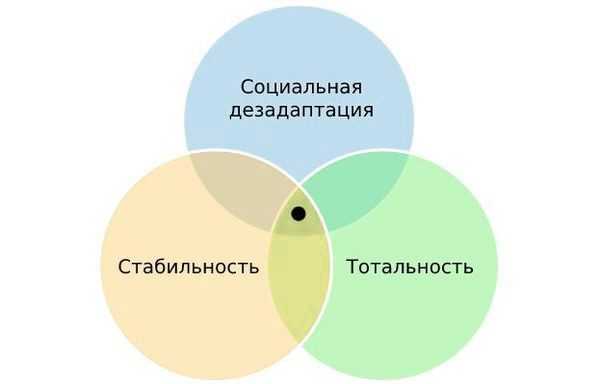
Расстройство личности может возникнуть в детстве, ярко проявиться в подростковый период и продолжить развиваться с возрастом.
Причины расстройства личности
Причин заболевания может быть множество:
- генетическая предрасположенность;
- окружающая среда и воспитание;
- взаимодействие с людьми и стрессовыми ситуациями, особенно в детском и подростковом возрасте.
У пациента формируются убеждения, что он должен контролировать всё в своей жизни, в том числе и эмоции. Эти установки при определённых обстоятельствах провоцируют нарушения поведения.
При расстройстве личности снижается критичность мышления — человек с трудом осознаёт, что реагирует на ситуации и ведёт себя не так, как принято в обществе.
Критериями болезни являются субъективные переживания и/или социальная дезадаптация. Определение заболевания “расстройство личности” создаёт трудности в лечении пациентов с этим диагнозом и постепенно теряет актуальность.
Симптомы расстройства личности
При всех видах расстройств личности индивид думает, чувствует, ведёт себя или относится к другим иначе, чем среднестатистический человек. Его мышление, чувства и поведение заметно отличаются от общепринятых норм [10] . При этом симптомы болезни не вызваны повреждением, заболеванием мозга или другим психическим расстройством.
Симптомы пограничного расстройства личности:
- аутоагрессивное поведение, то есть причинение вреда себе ;
- суицидальные мысли;
- низкий самоконтроль и импульсивность;
- неустойчивое настроение;
- асоциальное поведение [3] .
Симптомы параноидного расстройства личности:
- глобальное недоверие и подозрительность без достаточных оснований;
- склонность относить любые события на свой счёт;
- агрессивные мысли или действия по отношению к окружающим;
- злопамятность;
- повышенное раздражение при неудачах и отказах.
Симптомы шизоидного расстройства личности:
- отсутствие удовольствия от близких отношений, в том числе семейных, и, как следствие, выбор уединённой жизни;
- круг общения ограничен ближайшими родственниками;
- эмоциональная холодность и равнодушие к похвале или критике [4] .
Симптомы диссоциального расстройства личности:
- несоответствие социальным нормам, неуважение законов и систематическое их нарушение, например воровство;
- обман окружающих для извлечения выгоды;
- раздражительность и агрессивность, которая проявляется в частых драках или других физических столкновениях;
- неспособность длительно соблюдать режим работы или выполнять финансовые обязательства;
- безразличие к причинению вреда окружающим и плохое обращение с ними [3][4] .
Симптомы истерического расстройства личности:
- основная цель — быть центром внимания других людей;
- неадекватная обольстительность или провокационное поведение;
- быстро изменяющиеся и неглубокие эмоции;
- использование своей внешности для привлечения внимания;
- подверженность влиянию окружающих или ситуации;
- восприятие отношений более близкими, чем они есть на самом деле [1][2][3] .
Симптомы ананкастного, или обсессивно-компульсивного расстройства личности:
- чрезмерные сомнения и осторожность;
- озабоченность деталями, правилами, перечнями, порядком и графиками;
- стремление к совершенству, препятствующее завершению задач;
- чрезмерная добросовестность, скрупулёзность и неадекватная озабоченность продуктивностью в ущерб удовольствию и межличностным связям;
- повышенная педантичность и приверженность социальным условностям [4] .
Симптомы тревожного расстройства личности:
- постоянное общее ощущение напряжённости и тяжёлые предчувствия;
- представления о своей социальной ущербности, личностной непривлекательности и приниженности по сравнению с другими людьми;
- повышенная озабоченность критикой в свой адрес или непринятием в социальных ситуациях;
- нежелание вступать во взаимоотношения, если есть риск не понравиться;
- уклонение от социальной или профессиональной деятельности, связанной с межличностными контактами, из-за страха критики, неодобрения или отвержения [4] .
Симптомы зависимого расстройства личности:
- трудности при самостоятельном принятии повседневных решений;
- потребность в людях, которые брали бы на себя ответственность за их жизнь;
- сложности с выражением несогласия с другими людьми из-за страха утраты одобрения или материальной поддержки;
- проблемы с проявлением инициативы;
- дискомфорт или беспомощность из-за преувеличенного страха, что не сможет о себе позаботиться [4] .
Симптомы нарциссического расстройства личности:
- основная цель — получить признание;
- чрезмерные попытки привлечь к себе внимание и быть в его центре;
- явное или скрытое чувство, что ему все что-то должны;
- эгоцентризм, уверенность в собственном превосходстве и снисходительное отношение к другим;
- поверхностные отношения, нужные для регуляции самооценки;
- взаимность ограничивается небольшим истинным интересом к другому человеку и преобладанием личной выгоды;
- не признают чувства и потребности других людей;
- чрезмерно настроены на реакции других людей, но только если они имеют отношение к ним самим;
- пере- или недооценка собственного влияния на окружающих;
- личные стандарты неоправданно завышены из-за ощущения своей исключительности либо занижены из-за ощущения, что ему все что-то должны;
- зачастую не осознают собственных мотивов [4] .
Смешанные расстройства личности причиняют беспокойство и приводят к социальной дезадаптации, но не проявляются типичным набором симптомов [4] .
Сочетание может быть различным, например:
- и тревожное расстройства усугубляют друг друга — застенчивость может усилить уединённость;
- при сочетании параноидного и пограничного расстройств возникает недовольство и агрессия по отношению к окружающим;
- реже встречаются противоположные сочетания: шизоидность и истеричность, диссоциальное и тревожное расстройства.
Патогенез расстройства личности
Патогенез расстройства личности до конца не ясен. Заболевание развивается при в заимодействии генетической предрасположенности и факторов окружающей среды.

Тревожные черты личности связаны с наследованием темперамента в сочетании с воздействием факторов среды. Таким фактором могут быть, например, требовательные родители, которые преуменьшают заслуги ребёнка. Под их влиянием развивается стыд, страх в объективно безопасных ситуациях и застенчивость из-за боязни критики.
Доказательная медицина не даёт точного ответа, как тревожное расстройство связано с выработкой нейромедиаторов — веществ, передающих импульсы между нервными клетками. Однако селективные ингибиторы обратного захвата серотонина (СИОЗС) зачастую уменьшают проявления расстройства [8] .
Пациенты с пограничным расстройством в детстве часто подвергались насилию, в том числе и сексуальному; их чувствами пренебрегали и отстранялись от них, тем самым формируя искажённое представление об эмоциях.
Помимо социальных и средовых факторов, в развитии диссоциального расстройства личности важную роль играют генетические мутации [9] .
Параноидное расстройство личности часто развивается, когда родители или другие близкие люди с самого рождения говорят, что вокруг одни недоброжелатели и все желают ребёнку зла.
При истерическом расстройстве личности у человека формируется убеждение, что его эмоции чрезмерно важны для окружающих и с их помощью можно манипулировать людьми. Возможно, при воспитании таких детей родители выполняли любые их капризы.
Ананкастное расстройство личности развивается, если родители требовали идеального выполнения всех обязанностей, просьб и поручений. Такой вариант развития событий рассматривался как единственно возможный [1] [2] .
Расстройства личности из рубрики F60 в МКБ-10 (Международной классификации болезней) не связаны с органическими причинами. Если изменения личности возникли из-за органических патологий, то они относятся к рубрике F07. Их причинами могут быть травмы головного мозга, ВИЧ-инфекция, нейросифилис, эпилепсия, опухоли и сосудистые заболевания головного мозга.
Классификация и стадии развития расстройства личности
Расстройства личности подразделяются на следующие виды:
- ;
- истерическое; ;
- эмоционально-неустойчивое; ; ;
- зависимое;
- другие специфические расстройства личности.
К другим специфическим расстройствам относятся:
- эксцентричное расстройство личности со сверхценным отношением к себе;
- расторможенное расстройство со сниженным контролем над своими желаниями;
- инфантильное расстройство — выражены черты, свойственные детям;
- нарциссическое расстройство;
- пассивно-агрессивное расстройство — скрытый протест и неявное сопротивление руководству;
- психоневротическое расстройство — сниженные работоспособность и внимание, склонность к быстрому психологическому истощению [4][6] .
Стадии развития расстройства личности
- Человек рождается с определённым генотипом и начинает взаимодействовать с окружающей средой.
- Появляются характерные для расстройств личности единичные оценочные суждения о ситуациях.
- Эти суждения подкрепляются, человек не подвергает их критике.
- Искажённые суждения о реальности всё чаще влияют на его жизнь.
- Черты характера заостряются и перерастают в стойкие и тотальные изменения, которые могут сохраняться на всю жизнь.
Расстройство личности может усиливаться в течение жизни, это свидетельствует о тяжести заболевания.
Сейчас Международная классификация болезней пересматривается. В зависимости от выраженности расстройства личности планируется разделить его на три подтипа: умеренное, выраженное и тяжёлое. При этом диагноз "расстройство личности", предположительно, будет включать общее название расстройства, характерные черты личности и степень их выраженности [13] .
Осложнения расстройства личности
Расстройство личности непосредственно не приводит к физическим или психическим осложнениям. Заболевание проявляется социальной дезадаптацией, поэтому для него характерны:
- сложности адаптации и конфликты в трудовом коллективе, невозможность долго работать в одном месте;
- межличностые конфликты, затруднения при создании семьи, нестабильность семейных и партнёрских отношений;
- различные формы асоциального поведения — иждивенчество, бродяжничество, принадлежность к маргинальным социальным сообществам, совершение правонарушений и др.
Также при расстройстве личности возможны:
- нанесение самоповреждений;
- суицидальные попытки;
- нарушения гендерной идентичности и полового поведения;
- употребление психоактивных веществ, наркотиков и алкоголя;
- участие в азартных играх.
Степень напряжённости межличностных конфликтов и сложностей с трудоустройством связаны с тяжестью расстройства личности. Формы нарушения поведения зависят от типа расстройства личности.
Также повышается риск сердечно-сосудистых заболеваний: инсульта и ишемической болезни сердца [5] [7] .
Диагностика расстройства личности
Для диагностики психиатры применяют критерии, приведённые в МКБ-10 и DSM-5 (классификации болезней, разработанной Американской психиатрической ассоциацией) [1] [2] [4] .
Основным инструментом диагностики расстройства личности является беседа и сбор анамнеза — истории жизни и развития заболевания. Также используются опросники:
- опросник Айзенка;
- личностные опросники MMPI;
- Калифорнийский психологический опросник;
- Фрайбургский личностный опросник.
У пациента часто выявляются признаки сразу нескольких расстройств личности. Причём одно из них может преобладать, скрывая симптомы другого [10] .
Биполярное аффективное расстройство бывает сложно отличить от пограничного расстройства личности. Вероятно, они имеют единую природу, но доказательств этому пока нет [12] .
Расстройства личности следует различать с акцентуациями личности — особенностями человека, которые находятся в пределах клинической нормы. Отдельные черты при этом чрезмерно усилены, что приводит к избирательной уязвимости от одних психогенных воздействий при устойчивости к другим.
Основное отличие акцентуации от расстройства личности — первые не приводят к социальной дезадаптации или она непродолжительна.
Акцентуированный человек может специфически вести себя только в определённых ситуациях. Тогда как пациент с расстройством личности на любые психогенные факторы реагирует в соответствии с особенностями заболевания, то есть оно влияет на все сферы жизни.
Акцентуации ярко проявляются в определённый период жизни человека, например в подростковый, и сглаживаться со временем. Напротив, расстройства личности часто возникают в раннем возрасте и в течение жизни становятся стабильными или усиливаются, что соответствует триаде Ганнушкина [1] .
Лечение расстройства личности
Основная цель лечения расстройства личности — это социальная адаптация. Для этого в первую очередь рекомендована индивидуальная, групповая и семейная психотерапия. Применяются различные её виды: когнитивно-поведенческая, психоанализ, гештальт-терапия и др.
Расстройство личности — это глубоко укоренившийся способ мышления и поведения, что осложняет лечение таких пациентов. Главная задача терапевта при этом заключается в том, чтобы установить с ними доверительные отношения. Это поможет изменить дезадаптивное межличностное поведение и основные ошибочные суждения, лежащие в основе расстройства [10] .
Доказательств эффективности медикаментозного лечения расстройств личности пока недостаточно. Однако на фоне этих заболеваний могут возникать другие психические нарушения, в том числе депрессии и психозы, при которых проводится симптоматическое медикаментозное лечение.
Л учше всего для этого подходят:
- атипичные антипсихотики;
- антидепрессанты группы селективных ингибиторов обратного захвата серотонина (СИОЗС);
- селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН);
- бензодиазепины;
- нормотимики.
Препарат и дозировка подбираются врачом индивидуально.
Пациенты с расстройствами личности часто чувствительны к действию антипсихотиков и плохо их переносят. У них могут возникнуть нейролептические осложнения в виде тремора, самопроизвольных тиков и ухудшения настроения.
Прогноз при расстройствах личности относительно благоприятный. Далеко не всегда у пациентов возникает выраженная социальная дезадаптация. Более того, при своевременной, грамотной психотерапевтической помощи и сотрудничестве клиента можно изменить некоторые его убеждения и поведение.
Установки, которые можно скорректировать:
- я не должен испытывать тревогу или дискомфорт;
- я должен контролировать свои эмоции и ощущения;
- я должен всем нравиться;
- меня не должны критиковать;
- своими эмоциями я воздействую на окружающих.
Профилактика. Расстройство личности формируется при сочетании генетических и приобретённых факторов. По этой причине его профилактика тесно соприкасается с вопросами педагогики и социальными факторами окружающей среды, в которой развивается личность.
Для профилактики с раннего детства следует формировать рациональное отношение к жизни. Для этого желательно не воспитывать ребёнка как во вседозволенности, так и в другой крайности — постоянном ограничении и тирании.
Признаки расстройства личности можно выявить уже в подростковом возрасте. Е сли в этот период появились нарушения поведения и психологические затруднения, то настоятельно рекомендуется обратиться к врачу-психиатру или врачу-психотерапевту. Доктор определит природу нарушений, прогноз развития заболевания и при необходимости тактику лечения для достижения социальной адаптации.
Читайте также:
