Слабые места тазобедренного сустава. Переднее слабое место капсулы тазобедренного сустава. Задненижнее слабое место капсулы тазобедренного сустава.
Добавил пользователь Валентин П. Обновлено: 09.01.2026
Собственно забрюшинное клетчаточное пространство (textus cellulosus retroperitonealis) - расположено между f. endoabdominalis и f. retroperitonealis.
- снизу с позадипрямокишечным пространством;
- сверху с поддиафрагмальным пространством;
- латерально с предбрюшинным пространством.
Околопочечная клетчатка (paranephron) - расположена между f. prerenalis и f. retrorenalis, в ней находится почка, покрытая собственной капсулой.
Околоободочная клетчатка (paracolon) - расположена между f. Toldti и f. Retroperitonealis.
2 Топография тазобедренного сустава, слабые места капсулы сустава.
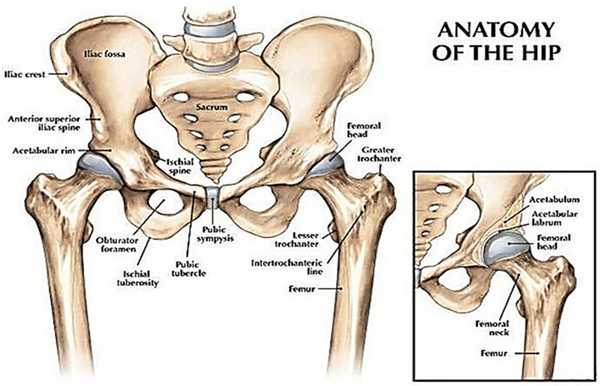
Тазобедренный сустав ( articulatio coxae ). Суставные поверхности тазобедренного сустава. Линия Розера—Велатона. Суставная капсула тазобедренного сустава.
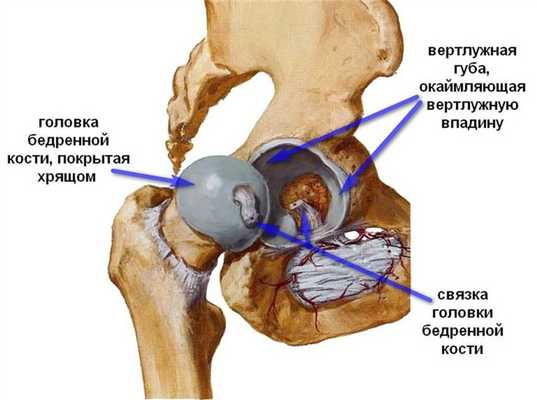
Тазобедренный сустав образован со стороны тазовой кости полушаровидной вертлужной впадиной, acetabulum, точнее, ее facies lunata, в которую входит головка бедренной кости. По всему краю вертлужной впадины проходит волокнисто-хрящевой ободок, labrum acetabuli, делающий впадину еще более глубокой, так что вместе с ободком ее глубина превосходит половину шара. Этот ободок над incisura acetabuli перекидывается в виде мостика, образуя lig. transversum acetabuli. Вертлужная впадина покрыта гиалиновым суставным хрящом только на протяжении fades lunata, остальная ее площадь занята рыхлой жировой тканью и основанием связки головки бедра (рис. 4.14).
Суставная поверхность головки бедренной кости, сочленяющейся с acetabulum, в общем равняется двум третям шара. Она покрыта гиалиновым хрящом, за исключением fovea capitis, где прикрепляется связка головки.
О соотношении костей, составляющих тазобедренный сустав, судят по условной линии Розера—Велатона. Она проходит от spina iliaca anterior superior через выпуклость большой ягодичной мышцы до tuber ischiadicum. В норме на указанной линии находится верхушка большого вертела. При переломе шейки бедренной кости верхушка большого вертела смещается кверху, а при вывихах — либо книзу от этой линии, либо кверху от нее.
Суставная капсула тазобедренного сустава прикрепляется по всей окружности вертлужной впадины. В области вертлужной вырезки сумка срастается с fig. transversum acetabuli, оставляя свободным отверстие между этой связкой и краями вырезки. Герметизм сустава в этом месте достигается за счет синовиальной оболочки, которая прикрывает здесь связку головки.
На шейке бедренной кости капсула тазобедренного сустава прикрепляется по нижней поверхности у основания малого вертела, по передней — на linеа intertrochanterica, по верхней — на уровне наружной четверти длины шейки. По задней поверхности шейки прикрепление сумки варьирует в больших пределах — от 2/3 до 1/2 ее длины и даже менее. Благодаря описанному расположению линии прикрепления сумки на бедре большая часть шейки оказывается лежащей в полости сустава.
Связки тазобедренного сустава. Внутрисуставные связки тазобедренного сустава. Внесуставные связки тазобедренного сустава.
Связки тазобедренного сустава делятся на внутри- и внесуставные.
Внутрисуставные связки тазобедренного сустава
Внутрисуставных связок две: упомянутая lig. transversum acetabuli и связка головки, lig. capitis femoris. Она начинается от краев вырезки вертлужной впадины и от lig. transversum acetabuli, верхушкой прикрепляется к fovea capitis femoris. Связка головки покрыта синовиальной оболочкой, которая поднимается на нее со дна вертлужной впадины. Она является эластической прокладкой, смягчающей толчки, испытываемые суставом, а также служит для проведения в головку бедра a. lig. capitis femoris, отходящей от a. obturatoria.
Внесуставные связки тазобедренного сустава
Внесуставные связки тазобедренного сустава укрепляют фиброзный слой его капсулы. Три связки отходят от трех костей таза: подвздошной, лобковой и седалищной и прикрепляются на бедренной кости.
1. Подвздошно-бедренная связка, lig. iliofemorale, или бертиниева [Bertini]*, расположена на передней стороне сустава. Верхушкой она прикрепляется к spina iliaca anterior inferior, а расширенным основанием — к linea intertrochanterica. Ее ширина достигает здесь 7—8 см, толщина — 7—8 мм. Она тормозит разгибание и препятствует падению тела назад при прямохождении. Этим объясняется наибольшее развитие бертиниевой связки у человека, у которого она становится самой мощной из всех связок человеческого тела, выдерживая груз, равный 300 кг.
2. Лобково-бедренная связка, lig. pubofemorale, находится на нижнемедиальной стороне сустава. Начинаясь от eminentia iliopubica и нижней горизонтальной ветви лобковой кости, она прикрепляется к малому вертелу. Связка задерживает отведение и тормозит вращение кнаружи.
3. Седалищно-бедренная связка, lig. ischiofemorale, укрепляет медиальную часть суставной капсулы. Она начинается сзади сустава от края acetabulum в области седалищной кости, идет латераль-но и кверху над шейкой бедра и, вплетаясь в сумку, оканчивается у переднего края большого вертела.
4. Круговая зона, zona orbicularis, имеет вид круговых волокон, которые заложены в глубоких слоях суставной сумки под описанными продольными связками и составляют основу фиброзного слоя суставной капсулы тазобедренного сустава. Волокна zona orbicularis охватывают в виде петли шейку бедра, прирастая вверху к кости под spina iliaca anterior inferior.
Обилие связок, конгруэнтность суставных поверхностей тазобедренного сустава делают этот сустав более ограниченным в своих движениях, чем плечевой, что связано с функцией нижней конечности, требующей большей устойчивости в этом суставе. Это ограничение и прочность сустава являются причиной и более редких, чем в плечевом суставе, вывихов.
Слабые места тазобедренного сустава. Переднее слабое место капсулы тазобедренного сустава. Задненижнее слабое место капсулы тазобедренного сустава.
Участки, где края внесуставных связок тазобедренного сустава не смыкаются, называются «слабыми местами» фиброзной капсулы тазобедренного сустава. При гнойном воспалении тазобедренного сустава (коксит) через «слабые места» возможен прорыв гноя и его распространение в периартикулярных (околосуставных) тканях.
Переднее слабое место капсулы тазобедренного сустава
Переднее «слабое место» капсулы тазобедренного сустава находится между lig. iliofemorale и lig. pubofemorale
Переднее слабое место капсулы тазобедренного сустава прикрыт фасциальным футляром подвздошно-поясничной мышцы, m. iliopsoas. Между капсулой и мышцей расположена bursa iliopectinea, которая в 10% случаев сообщается с полостью сустава. Затек из переднего слабого места распространяется по задней поверхности m. iliopsoas, т.е. через мышечную лакуну, далее по крылу подвздошной кости и боковой поверхности позвоночника в поясничную область проксимально, к малому вертелу — дистально. Припухлость при таком затеке имеет форму песочных часов — перетяжку образует неподатливая паховая связка.
Из-под внутреннего края m. iliopsoas затек может распространиться между лобковой костью и гребенчатой мышцей в медиальное ложе бедра. Наиболее опасен затек по ходу бедренных сосудов — по sulcus femoris anterior и далее в приводящий канал.
Задненижнее слабое место капсулы тазобедренного сустава
Задненижнее «слабое место» капсулы тазобедренного сустава находится под нижним краем lig. ischiofemorale (рис. 4.16).
Здесь образуется выпячивание синовиальной оболочки из-под нижнего края этой связки. На задненижнем «слабом месте» лежит m. obturatorius externus.
Через задненижнее «слабое место» затек из полости тазобедренного сустава может распространяться по фасциальному футляру наружной запирательной мышцы в медиальное фасциальное ложе бедра, в котором находятся приводящие мышцы. Отсюда по запирательному каналу он может проникнуть в полость малого таза. При распространении затека кзади он попадает под большую ягодичную мышцу через щель между нижней близнецовой и квадратной мышцами бедра.
Слабые места тазобедренного сустава. Переднее слабое место капсулы тазобедренного сустава. Задненижнее слабое место капсулы тазобедренного сустава.

При ходьбе боли в тазобедренном суставе по естественным причинам возникают крайне редко. Обычно их появление указывает на развивающуюся патологию — артрит, артроз, подагру. На начальном этапе эти заболевания хорошо поддаются консервативной терапии. Поэтому даже слабые дискомфортные ощущения в области бедра при движении должны стать сигналом для незамедлительного обращения за медицинской помощью.
Одна из физиологических причин болезненности тазобедренного сустава при ходьбе, особенно подъеме по лестнице, — интенсивные спортивные тренировки, чрезмерные физические нагрузки. В мышцах бедер накапливается молочная кислота, раздражающая ткани. В результате возникает не только боль, но и неприятное ощущение жжения. Все симптомы исчезают бесследно после непродолжительного отдыха в положении лежа или сидя, во время которого молочная кислота выводится из организма.
Но даже при обнаружении взаимосвязи между появлением болей и занятиями спортом консультация врача необходима. Дело в том, что повышенные нагрузки часто приводят к развитию в тазобедренном суставе деструктивно-дегенеративных или воспалительных процессов.
В группу системных заболеваний включены патологии, поражающие несколько суставов, провоцирующие развитие в них воспалительного процесса. Сначала разрушаются хрящи, что приводит к нестабильности сочленений, а затем деформируются и костные структуры. Системные заболевания обычно бывают аутоиммунными. Они возникают из-за неадекватного ответа иммунной системы на проникновение в организм инфекционных возбудителей. К ним относятся:
- склеродермия;
- болезнь Стилла;
- анкилозирующий спондилоартроз;
- ревматоидный артрит;
- ревматическая лихорадка;
- системная красная волчанка;
- ревматическая полимиалгия.
Помимо болей при ходьбе, возникает множество как суставных, так и внесуставных симптомов. Кожа в области поражения краснеет, отекает, становится горячей на ощупь. Во время обострения резко ограничивается объем движений. Могут также увеличиваться лимфатические узлы, нарушается работа печени, почек, ЖКТ.

Спровоцировать боль в бедре при ходьбе может подагрический, псориатический, реактивный артрит. Их ведущие симптомы — покраснение кожи из-за переполнения кровью сосудов, повышение местной температуры, тугоподвижность, отечность. Подобная клиническая картина характерна и для других воспалительных патологий, поражающих тазобедренный сустав:
- бурсит — воспаление синовиальной сумки с накоплением в полости сустава экссудата;
- синовит — воспалительный процесс в синовиальной оболочке, сопровождающийся скоплением жидкости;
- тендинит или тендовагинит — воспаление сухожилий сустава, в том числе имеющих влагалища.
Особенно тяжело протекает инфекционный артрит. Он развивается на фоне гонореи, сифилиса, туберкулеза, бруцеллеза или в результате внедрения в сочленение стафилококков, стрептококков, кишечной палочки. Человек страдает не только от острых болей при ходьбе — у него резко повышается температура тела, возникает озноб, лихорадочное состояние.
Боль в бедре при ходьбе — основной признак коксартроза. Это дегенеративно-дистрофическая патология, поражающая преимущественно людей среднего и пожилого возраста. Коксартроз развивается из-за разрушения хрящей и вначале клинически не проявляется. Иногда возникают слабые дискомфортные ощущения, которые человек списывает на усталость мышц после физических нагрузок. Но в течение нескольких лет выраженность симптоматики повышается:
- боли сбоку в бедре возникают не только при ходьбе, но и в состоянии покоя;
- при движении отчетливо слышатся щелчки, хруст, потрескивание;
- утром кожа над суставом припухает, а движения скованны;
- на конечном этапе развития коксартроза нога укорачивается, а мышцы атрофируются.
Боли в бедре могут быть отраженными. Чаще всего их источником становятся пораженные остеохондрозом межпозвонковые диски и тела позвонков. При их смещении ущемляются спинномозговые корешки, что приводит к острой боли в пояснице, распространяющейся на тазобедренный сустав.
Перелом или вывих тазобедренного сустава происходит при падении с высоты, во время дорожно-транспортного происшествия, сильного направленного удара. Возникает настолько острая боль в момент травмы, что человек утрачивает способность к передвижению. В результате падения или ушиба нередко повреждаются мышцы, связки, сухожилия. Если травмировано большое количество соединительнотканных волокон, то человек не может сделать упор на стопу из-за боли и нестабильности сустава.
При травмах связочно-сухожильного аппарата 1 или 2 степени тяжести пострадавший может передвигаться. Боли вскоре стихают, но быстро формируется воспалительный отек, а после его рассасывания — обширная гематома.
Первичный диагноз может быть выставлен на основании внешнего осмотра пациента и данных анамнеза. Например, на подагрическую атаку указывают острые, пульсирующие, дергающие боли и сильное покраснение кожи. Но подобная симптоматика характерна для инфекционного, гнойного, реактивного артрита, поэтому врач назначает проведение следующих диагностических мероприятий:
- рентгенография для обнаружения деформации костных структур, изменений размеров суставной щели;
- МРТ, КТ для оценки состояния хрящей, связок, сухожилий, расположенных в области тазобедренного сустава нервных путей и кровеносных сосудов;
- артроскопия для более детального обследования внутренних поверхностей сустава.
При подозрении на аутоиммунную патологию проводятся биохимические исследования. Устанавливается уровень ревматоидного фактора, С-реактивного белка, антинуклеарных антител. Видовую принадлежность инфекционных агентов определяют с помощью бакпосева, как и их чувствительность к антибиотикам, противовирусным или антимикотическим средствам.
Если возникают подозрения, что причиной болей в тазобедренном суставе при ходьбе стала предшествующая травма, то нужно записаться на прием к травматологу. В остальных случаях целесообразно обратиться к врачу широкого профиля — терапевту. Он назначит все необходимые диагностические исследования. После изучения их результатов терапевт направит пациента к врачам узкой специализации (ортопеду, ревматологу), которые и займутся его дальнейшим лечением.
При определении тактики лечения врачом учитываются вид заболевания, стадия и форма его течения, развившиеся осложнения, выраженность симптомов. Практически ко всем патологиям, проявляющимся болью при ходьбе, применяется комплексный подход. В терапии используются местные и системные препараты, физиотерапевтические и массажные процедуры, ЛФК, ортопедическая коррекция.
Для купирования острых болей практикуется внутримышечное или внутрисуставное введение инъекционных растворов. Избавиться от слабых дискомфортных ощущений можно с помощью мазей, кремов, гелей. А устранить боли средней выраженности позволит прием анальгетиков.

| Группа препаратов для устранения болей в тазобедренном суставе при ходьбе | Наименования лекарственных средств |
| Нестероидные противовоспалительные средства | Диклофенак, Целекоксиб, Эторикоксиб, Ибупрофен, Нимесулид, Кетопрофен, Мелоксикам, Индометацин, Кеторолак, Лорноксикам |
| Миорелаксанты | Баклосан, Баклофен, Сирдалуд, Мидокалм, Толперизон, Тизанидин |
| Анестетики | Новокаин, Лидокаин |
| Глюкокортикостероиды | Метилпреднизолон, Триамцинолон, Флостерон, Кеналог, Дипроспан, Дексаметазон |
| Мази и гели с согревающим эффектом | Капсикам, Финалгон, Апизартрон, Наятокс, Випросал, Эфкамон, Скипидарная мазь |
| Хондропротекторы | Алфлутоп, Артра, Структум, Хондрогард, Румалон, Терафлекс, Хондроксид, Глюкозамин-Максимум |
Непосредственно для устранения болей пациентам назначаются электрофорез или ультрафонофорез с анестетиками, анальгетиками, глюкокортикостероидами. В основе этих физиопроцедур лежит максимально возможная доставка лекарств в сустав за счет импульсов электрического тока или ультразвуковых колебаний. А на этапе ремиссии проводятся следующие мероприятия:
- магнитотерапия;
- лазеротерапия;
- гальванические токи;
- УВЧ-терапия;
- ударно-волновая терапия.
После 5-10 сеансов физиопроцедур улучшается кровообращение в области тазобедренного сустава, ускоряется метаболизм и восстановление поврежденных тканей. Пациентам также могут быть рекомендованы аппликации с озокеритом или парафином, гирудотерапия, бальнеолечение.
До обращения к врачу и проведения основного лечения народные средства использовать нельзя. Они оказывают слабое анальгетическое действие, которое, тем не менее, исказит клиническую картину и затруднит диагностику. В восстановительный период ревматологи и ортопеды разрешают применять компрессы, настои, растирания для устранения дискомфортных ощущений, возникающих из-за переохлаждения, ходьбы на большие расстояния, ОРВИ. Какие народные средства наиболее терапевтически эффективны:
- компресс. В ступке растереть до кашицеобразного состояния свежие листья одуванчика, мать-и-мачехи, лопуха, хрена, добавить столовую ложку меда. Наложить густую массу на бедро, зафиксировать пленкой и марлевым бинтом, держать около часа;
- травяной чай из зверобоя, душицы, чабреца, девясила, шалфея. В термос всыпать по 0,5 чайной ложки сухого растительного сырья, влить 2 стакана кипятка, настаивать 2 часа. Остудить, процедить, принимать по 100 мл 2-3 раза в день после еды.
При отсутствии врачебного вмешательства разрушение хрящей и деформация костных структур продолжатся. Это приведет к полному или частичному обездвиживанию сустава (анкилозу). В таком состоянии человек способен передвигаться только с помощью костылей.
Боли в тазобедренном суставе возникают у людей с застарелыми травмами, особенно у тех, кто недооценил тяжесть повреждений и не обращался к врачу. Связки, сухожилия срослись неправильно, поэтому функциональная активность тазобедренного сустава существенно снизилась. В этих случаях избавиться от болей позволит только хирургическое вмешательство.
Чтобы избежать развития аутоиммунных, воспалительных, дегенеративно-дистрофических заболеваний тазобедренного сустава, следует ежегодно проходить полный медицинский осмотр. Необходимо отказаться от употребления алкоголя, курения, включить в рацион больше свежих фруктов, овощей, ягод.
Анатомия тазобедренного сустава.
Основными причинами деформирующего артроза тазобедренного сустава становятся различные травмы и заболевания. Патология чаще всего диагностируется у людей старше 40 лет. Она прогрессирует постепенно, проявляясь болями при ходьбе, утренней отечностью и скованностью движений. Деформирующий артроз 1-2 степени тяжести хорошо поддается консервативному лечению. А при значительной деформации костей пациентам показано хирургическое вмешательство.
Деформирующий артроз тазобедренного сустава (ТБС) — дегенеративно-дистрофическая патология, сначала поражающая хрящ. Из-за нарушения питания он становится шероховатым, менее упругим, а на его поверхности появляются трещины. Теперь подвздошная и бедренная кости не плавно скользят, а с трудом смещаются относительно друг друга. Это приводит к еще большему повреждению хрящевой прокладки сустава.
Вскоре кости не выдерживают повышенных нагрузок и деформируются. Образуются костные наросты — остеофиты. Смещаясь, они травмируют мягкие ткани, ущемляют кровеносные сосуды, нервные окончания.
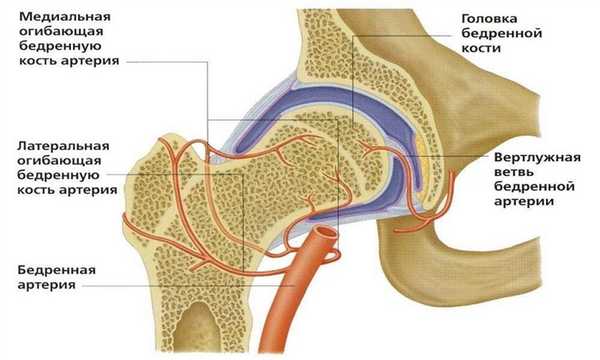
Так устроена кровеносная сеть вокруг сустава, которая обеспечивает доставку веществ для здоровой регенерации тканей.
Степень артроза ТБС определяется характером и выраженностью симптомов. Наиболее часто клиническая картина соответствует определенной стадии патологии, которая устанавливается с помощью рентгенографии. Чем серьезнее повреждены хрящевые и костные структуры, тем интенсивнее боли и скованность движений.
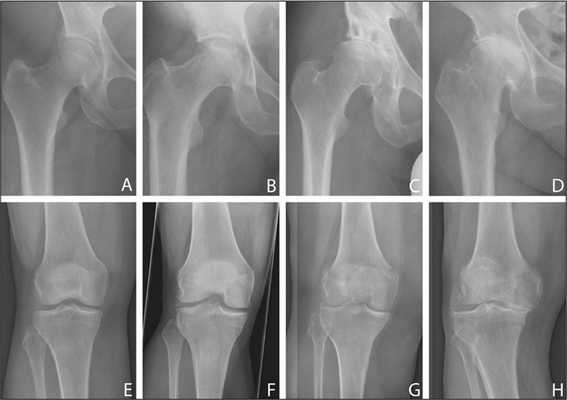
Болезнь в динамике: от полного отсутствия до последней стадии.
| Степень тяжести деформирующего артроза ТБС | Характерные особенности симптоматики |
| Первая | Слабые болезненные ощущения появляются после физических нагрузок, например, бега или долгой ходьбы. Они четко локализованы, быстро исчезают после отдыха. Неравномерное сужение суставной щели не влияет на походку и объем движений |
| Вторая | Выраженность болей повышается, они возникают не только при движении, но и в состоянии покоя. Появляются трудности при отведении и вращении бедра. Боли ощущаются сначала в ТБС, а затем распространяются на ягодицы, в область паха |
| Третья | Боль постоянная, не исчезающая даже в ночные часы. Движения сильно ограничены, человек передвигается с помощью трости или костылей. Причиной тугоподвижности становится полное или частичное сращение суставной щели |
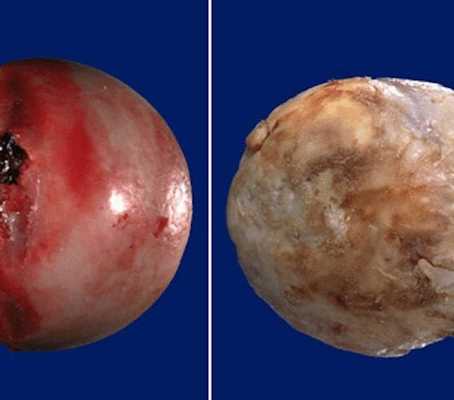
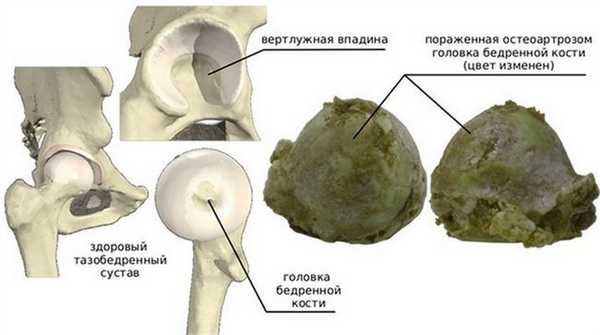
Живое изображение здоровой поверхности сустава (слева) и пораженной остеоартрозом (справа). Неровная поверхность имеет худший коэффициент трения, хрящевая ткань разрушается, а суставная щель исчезает полностью.
Первичным называется заболевание, причины которого установить не удается. Вероятность развития деформирующего артроза повышается при серьезных физических нагрузках, лишнем весе, низкой двигательной активности, перенесенных травмах сустава, кифозе, сколиозе, плоскостопии.

Патология чаще обнаруживается у пожилых людей из-за замедления восстановительных процессов. Вторичный артроз развивается на фоне уже присутствующей в организме патологии:
- дисплазии ТБС;
- врожденного вывиха бедра;
- остеохондропатии головки бедренной кости;
- асептического некроза бедренной головки.
К нему предрасполагают также инфекционные и воспалительные заболевания ТБС, например, ревматоидный или реактивный артрит, подагра.
Коксартроз, остеоартроз, артроз и т. д. — это слова-синонимы.
На начальном этапе развития артроза ТБС человек обычно воспринимают усиливающиеся к вечеру дискомфортные ощущения за мышечную усталость после тяжелого рабочего дня. Поэтому он не обращается за медицинской помощью. Но интенсивность симптомов постепенно увеличивается — вскоре к болям присоединяются хруст, припухлость кожи над суставом, снижение объема движений.
Тугоподвижность ТБС при артрозе возникает из-за сужения суставной щели, компенсаторного разрастания хряща, повреждения синовиальной сумки, перерождения тканей суставной капсулы. На завершающем этапе развития патологии человек передвигается за счет коленных и голеностопных суставов, что провоцирует и их поражение. При осмотре пациента ортопед выявляет симптом «связанных ног». Ноги больного согнуты в тазобедренных суставах и плотно прижаты друг к другу.
Этот типичный признак артроза может возникнуть и при незначительном поражении ТБС. Хруст, треск, щелчки слышатся при ходьбе, сгибании или разгибании сустава. Звуки появляются в результате смещения костных поверхностей с истончившейся хрящевой прослойкой. Хруст всегда сопровождают болезненные ощущения. По мере прогрессирования патологии выраженность этих симптомов усиливается.

Боль — ведущий симптом деформирующего артроза ТБС. Она выраженнее при травмировании костными наростами мягких тканей, компенсаторном мышечном напряжении. Боль особенно сильная при наличии сопутствующих воспалительных, в том числе инфекционных патологий. На приеме у ортопеда пациенты жалуются на жгучие, острые боли, которые быстро распространяются на бедра, колени, голени.
При артрозе в деструктивный процесс всегда вовлекаются связки. Они становятся менее прочными и эластичными, утрачивают способность полноценно стабилизировать сустав. Эту функцию берут на себе мышцы. Их непроизвольное, длительное сокращение приводит к слабости, а затем и атрофии на стороне поражения.
Спазм может возникать и из-за сдавления остеофитом нервного окончания. Ограничением подвижности организм пытается ослабить появившуюся острую боль. Нередко она только усиливается из-за дополнительного ущемления нерва спазмированными мышечными волокнами.
Подобное состояние характерно для артроза 3 степени тяжести. Причины укорочения ноги — значительное изнашивание, истирание хрящевой прокладки, деформация костных структур, сращение суставной щели. Длина пораженной конечности уменьшается примерно на 1-1,5 см.
На начальных этапах развития артроза ТБС человек может прихрамывать намеренно. За счет перераспределения нагрузки на здоровую ногу он пытается ослабить боли при ходьбе. При патологии 3 степени тяжести хромота становится постоянной вследствие укорочения конечности, развития сгибательной контрактуры, формирования обширных костных наростов.
Болезнь не является смертельно опасной, но она ухудшает качество жизни и влечет ее укорочение. Чем меньше двигается человек, тем быстрее увядает организм.
Первичный диагноз может быть выставлен на основании жалоб пациента, данных анамнеза и внешнего осмотра. Учитываются результаты ряда функциональных тестов, которые выполняются для оценки мышечной силы, объема движений, сухожильных рефлексов. Так как под симптомы артроза могут маскироваться воспалительные патологии, хондропатии, то для подтверждения диагноза проводятся инструментальные и лабораторные исследования.
В 99% случаев для установки диагноза достаточно осмотра врача и рентген-снимков.
С помощью рентгенограмм часто устанавливается не только степень тяжести деформирующего артроза, но и причины его развития. Увеличенный шеечно-диафизарный угол, скошенная и уплощенная вертлужная впадина свидетельствуют о дисплазии ТБС. А измененная форма проксимальной части кости бедра указывает на болезнь Пертеса, или юношеский эпифизиолиз. Ведущими рентгенографическими признаками непосредственно артроза являются остеофиты, сужение суставной щели, выраженное расширение бедренной головки.
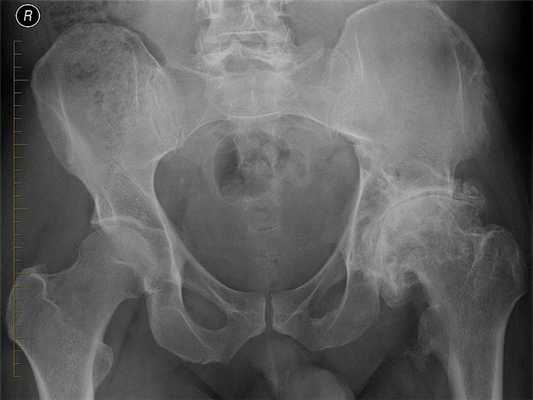
Так выглядит больной сустав на рентгене (справа).
КТ назначается пациентам при недостаточной информативности рентгенографии, а также для оценки состояния мягкотканных структур, не визуализирующихся на рентгенограммах. Результаты компьютерной томографии помогают обнаружить деструктивные изменения связочно-сухожильного аппарата, околосуставных мышц.
Проведение МРТ позволяет оценить состояние как костных, так и хрящевых структур ТБС, а также расположенных рядом кровеносных сосудов и нервных окончаний. Характерные признаки артроза на снимках — частичное или полное сращение суставной щели, единичные или множественные остеофиты, плотная и тонкая хрящевая пластинка, деформированная головка бедренной кости.
Этот симптом информативен только при одностороннем поражении ТБС. Если артрозом повреждены сразу два тазобедренных сустава, то укорочение ног относительно друг друга практически не заметно. Пациенты обследуются в положении стоя с максимально выпрямленными ногами. Верхний костный ориентир — передняя верхняя ость тазовой кости, нижний — кости лодыжки, коленного сустава или пятки.
Клинические исследования крови и мочи проводятся для оценки общего состояния здоровья пациента. Также на основании скорости оседания эритроцитов и изменении количества лейкоцитов можно установить наличие в организме воспалительного процесса.
По показаниям выполняется пункция ТБС с забором образцов синовиальной жидкости, суставной капсулы для дальнейшего морфологического изучения. Это исследование часто проводится для исключения воспалительных, в том числе инфекционных и ревматических патологий, а также доброкачественных или злокачественных новообразований в ТБС.
В остром и подостром периоде пациентам рекомендован полупостельный режим, снижение нагрузок на пораженный сустав. При ходьбе показано ношение ортопедических приспособлений — эластичных ортезов с жесткими вставками. В период ремиссии используются мягкие бандажи из верблюжьей или овечьей шерсти с согревающим эффектом.
Деформирующий артроз ТБС пока не удается вылечить полностью из-за необратимого разрушения хрящевой прокладки. Но при его своевременном обнаружении возможно полное восстановление подвижности сустава, устранение всей симптоматики. К лечению практикуется комплексный подход — одновременно применяются местные и системные препараты, проводятся массажные и физиотерапевтические процедуры, ЛФК.
Вытяжение ТБС (аппаратная тракция) выполняется для снижения нагрузки с поврежденных суставных структур, предупреждение распространения деструктивно-дегенеративного процесса на здоровые ткани. Процедура проводится в течение 20 минут на специальном столе. После фиксации пациента ремнями с помощью аппарата растягивается суставная капсула, что на время обеспечивает покой хрящевой прокладки. Курс включает около 10 процедур с перерывами в один день для адаптации мышц к возникающим нагрузкам.
Хрящевые ткани при артрозе начинают разрушаться в результате изменения консистенции и состава синовиальной жидкости. Она становится значительно более вязкой, густой. Так как хрящи лишены кровеносных сосудов, то питательные вещества путем осмоса они получают из синовиальной жидкости. Для восстановления трофики необходимо улучшить качественный и количественный состав синовия. В полость сустава вводится гиалуроновая кислота — основной компонент внутрисуставной жидкости. Могут использоваться как импортные, так и отечественные препараты: Адант, Остенил, Синвиск. Одной инъекции хватает на 3-12 месяцев.
Нестероидные противовоспалительные средства (НПВС) — самые часто назначаемые препараты для устранения болей при артрозе ТБС. Избавиться от слабых дискомфортных ощущений помогает локальное нанесение мазей и гелей Артрозилен, Фастум, Индометацин, Вольтарен. При умеренных болях пациентам показан прием таблеток — Целекоксиб, Эторикоксиб, Найз, Кеторол, Нурофен. А купировать острый болевой синдром позволяет внутримышечное введение Диклофенака, Мелоксикама, Ксефокама.
Для улучшения кровообращения в области тазобедренного сустава чаще всего применяется Трентал (Пентоксифиллин) в форме таблеток или растворов для парентерального введения. Также в лечебные схемы могут быть включены инъекции Эуфиллина и Ксантинола никотината. Использование сосудорасширяющих препаратов способствует оптимальному обеспечению суставных структур кислородом и питательными веществами.
Основные цели лечения патологии хондропротекторами — частичное восстановление разрушенной хрящевой прослойки, улучшение состояния связок, торможение деструктивных изменений здоровых тканей. Пациентам назначаются средства сначала в форме инъекций: Румалон, Дона, Алфлутоп, Хондрогард. Затем терапевтический результат закрепляется длительным (от 3 месяцев до нескольких лет) курсовым приемом таблеток. Это Структум, Терафлекс, Артра, Хондроксид.
Наиболее востребованы в лечении заболевания магнитотерапия, ультрафиолетовое облучение, электромиостимуляция, индуктотермия, лазеротерапия, УВЧ-терапия. Вне обострения используются аппликации с грязями, парафином, озокеритом, бишофитом. Для ослабления выраженных болей проводятся ультрафонофорез или электрофорез с глюкокортикостероидами, анестетиками, витаминами группы B.
Ежедневное выполнений упражнений лечебной физкультуры позволяет улучшить самочувствие больного артрозом 1-2 степени без приема анальгетиков. После месяца регулярных тренировок исчезает скованность движений, хруст, щелчки при ходьбе. Боли не только ослабевают, но и появляются все реже. Такой эффект объясняется укреплением мышц, улучшением кровообращения в ТБС. Какие упражнения наиболее часто включаются в комплекс врачом ЛФК:
- сесть, ноги выпрямить, руки упереть в пол за спиной. Сгибать одно колено и заводить его за прямую ногу, стараясь коснуться гимнастического коврика;
- сесть, ноги расставить на ширине плеч. Наклоняться вперед, пытаясь коснуться ладонью пальцев противоположной ноги;
- лечь на спину, вращать ногами, имитируя езду на велосипеде, задействуя и коленные, и тазобедренные суставы.
Как правило, пациентам с патологией 3 степени тяжести сразу предлагается хирургическое лечение. Консервативными методами устранить столь выраженную деформацию костных структур не удается, как и спровоцированные ею боли.
При острых, жгучих, пронизывающих болях, иррадиирующих в область паха и бедра, практикуется внутримышечное введение НПВС — Вольтарена, Ортофена, Кеторолака. Но часто и они бывают малоэффективны. В таких случаях выполняются медикаментозные блокады. Непосредственно в тазобедренный сустав или расположенные рядом мягкие ткани вводится смесь глюкокортикостероидов (Дипроспан, Триамцинолон, Метилпреднизолон) и анестетиков (Новокаин, Лидокаин). Обезболивающий эффект блокад сохраняется на протяжении нескольких недель.
Единственный эффективный способ лечения артроза 3 степени — эндопротезирование. Оно может быть однополюсным (с заменой бедренной головки) или двухполюсным (с заменой головки бедра и вертлужной впадины).
Операция проводится в плановом порядке под общим наркозом. Через 10 дней швы снимаются, а пациент выписывается для дальнейшего амбулаторного лечения. Срок службы искусственного сустава — 15-20 лет, после чего требуется его замена.
Эндопротезирование позволяет человеку вести активный образ жизни, вернуться к исполнению своих профессиональных обязанностей и даже заниматься спортом.
В терапии деформирующего артроза ТБС народные средства малоэффективны. Ортопеды разрешают использовать их после проведения основной терапии, на этапе устойчивой ремиссии для устранения изредка возникающих после физических нагрузок слабых дискомфортных ощущений. Целесообразность и безопасность применения народных средств следует обсудить с лечащим врачом.
Парафин и озокерит продаются в аптеках в форме крупнокристаллического порошка. Перед проведением процедуры его растапливают на водяной бане при температуре 55-60 градусов. Остужают до 40 градусов и наносят на болезненный участок слой густой массы широкой кистью или деревянной лопаткой. После его застывания сверху распределяется еще небольшое количество жидкого парафина или озокерита. Всего наносят 4-7 слоев, фиксируют их полиэтиленовой пленкой, плотной тканью, бинтом. Длительность согревающей процедуры — 1-2 часа.
Стеклянную банку наполняют на 1/5 объема свежими нарезанными листьями золотого уса. Вливают до горлышка водку или 90% медицинский спирт, разведенный равным количеством воды. Емкость укупоривают, ставят в темное, теплое место на 1-2 месяца. Для лучшего экстрагирования биоактивных веществ банку ежедневно встряхивают. Настойку втирают в тазобедренный сустав при болях.
Двумя литрами кипятка заливают по 5 столовых ложек эвкалипта, девясила, зверобоя, сосновых иголок и березовых почек. Через 3 часа остужают, проживают. Смешивают с теплой водой для ванны, для усиления терапевтического эффекта добавляют по 5 капель эфирных масел можжевельника, розмарина, лимонной мяты. Длительность процедуры — 20-30 минут.
Если больной не обращается к врачу за медицинской помощью или не соблюдает врачебные рекомендации, то на завершающем этапе артроза происходит полное обездвиживание ТБС, или анкилоз. Человек становится инвалидом из-за неспособности обслуживать себя в быту, выполнять профессиональные обязанности.
К осложнениям патологии также относятся вторичные реактивные синовиты (воспаление синовиальной оболочки), спонтанные кровоизлияния в полость сустава, остеонекроз мыщелка бедра.
Основные методы профилактики патологии — ограничение нагрузок на тазобедренные суставы, своевременное лечение травм, в том числе ушибов и разрывов связок, ежедневные занятия лечебной физкультурой и гимнастикой.

Гимнастика должна быть посильной. В бассейне это удается лучше всего.
Ортопеды рекомендуют людям с лишним весом похудеть, исключив из рациона продукты с высоким содержанием жиров и углеводов.
Тазобедренный сустав: функциональные нарушения и лечение
Человеческое тело может регулировать свой центр тяжести во время любой деятельности благодаря противоположным силам агонистических и антагонистических мышц. Это помогает обеспечить функциональную стабилизацию суставов через динамическую стабильность (Page, 2010), и позволяет людям сохранять равновесие и выполнять энергоэффективные движения (Pizones, 2020). Время и активация динамических стабилизаторов являются наиболее важными факторами в достижении функциональной стабильности.
Когда тело нарушает равновесие, мышцы реагируют на это, противодействуя смещению центра тяжести. Однако если дисбаланс сохраняется, выполнение каждого движения требует больше энергии, что приводит к усталости, боли и мышечной слабости (Pizones, 2020). Термин «глобальные эффекты» относится к тому, что вся двигательная система компенсирует локальный недостаток стабилизации изменением паттернов движения (Page, 2010). Физические терапевты должны уметь определять, какие мышцы бедра задействованы в патологическом процессе и разрабатывать эффективные лечения для решения этих проблем (Mendis, 2020).
Мышцы бедра играют важную роль во время ходьбы и выполнения функциональных задач в положении стоя. Дисбаланс, слабость или атрофия определенных мышц бедра могут влиять на функцию тазобедренного сустава во время выполнения этих видов деятельности и привести к развитию глобальных последствий. Одно исследование показало, что слабость мышц проксимального отдела бедра вызывала боль в передней части колена (Ireland, 2003), и была связана с функциональной нестабильностью голеностопного сустава (Friel, 2006). Кроме того, мышцы с атрофией обеспечивают сниженную проприоцептивную обратную связь, что приводит к хронической боли и нарушению постуральной стабильности, а также к развитию компенсаторных движений (McPartland, 1997).
Роль врачей, лечащих пациентов с патологией тазобедренного сустава, заключается в назначении упражнений, направленных на эти дисфункциональные мышцы (Mendis, 2020).
«Я просто стараюсь придерживаться самых простых принципов. То, что я говорю своим пациентам, это то, что мы должны укрепить то, что ослаблено, и ослабить то, что напряжено. Потому что мы не хотим, чтобы другие мышцы работали сверхурочно». Rina Pandya.
Значение постуры
Постура — это относительное положение головы, плечевого пояса, позвоночника, таза, тазобедренных, коленных и голеностопных суставов относительно друг друга.
Для того, чтобы человек мог поддерживать вертикальное положение, каждый компонент его мышечно-скелетной системы должен быть идеально сбалансирован, требуя наименьшего количества усилий со стороны мышц. Человек может стоять на месте и ходить благодаря поясничному и шейному лордозу, грудному кифозу, правильному положению плечевого и тазового пояса, нижних конечностей.
Когда это не удается, неправильное положение элементов тела может привести к выраженным нарушениям равновесия и ходьбы (Hasegawa, 2017). Изменение постуры может быть вызвано мышечным напряжением или мышечной слабостью, например, изменения длины-натяжение сгибателей бедра и хамстрингов повлияет на положение таза. По словам Janda, «мышечный дисбаланс — это нарушение взаимосвязи между мышцами, склонными к напряжению или укорочению, и мышцами, склонными к ингибиции» (Page, 2010).
Плоскости движения

Движения тазобедренного сустава в различных плоскостях
Движения в тазобедренном суставе происходят в трех плоскостях:
- сгибание/разгибание в сагиттальной плоскости;
- отведение/приведение во фронтальной плоскости;
- наружная/внутренняя ротация в поперечной (горизонтальной) плоскости.
Сагиттальная плоскость
- Движение бедра при разгибании и сгибании можно оценить с помощью модифицированного теста Томаса и подъема прямой ноги (Rose-Dulcina, 2022).
- Тест подъема прямой ноги позволяет врачу оценить гибкость и эластичность хамстрингов.
- Модифицированноый тест Томаса является достоверным показателем флексионной контрактуры бедра, правда только в том случае, если во время тестирования контролируется движение пояснично-тазовой области (Vigotsky, 2016).
Фронтальная плоскость
- Функциональная роль мышц-абдукторов бедра заключается в обеспечении стабильности бедра во фронтальной плоскости во время фазы опоры на одну конечность в цикле ходьбы.
- Задняя головка большой приводящей мышцы помогает хамстрингам при разгибании бедра, в то время как другие приводящие мышцы помогают при сгибании бедра (Neumann, 2010).
Поперечная (горизонтальная) плоскость
- Когда тазобедренный сустав находится во флексии, следующие наружные ротаторы становятся внутренними ротаторами бедра: грушевидная мышца, задние волокна малой ягодичной мышцы, передние волокна большой ягодичной мышцы.
- Диапазон вращения бедра во время ходьбы варьируется от 2.8 до 11.8 градусов и имеет тенденцию быть наибольшим во время опоры на ногу (фаза середина опоры). Наименьший диапазон вращения бедра наблюдается в конце фазы опоры (Uemura, 2018).
- Внутренняя ротация бедра необходима для разгибания бедра в конце цикла ходьбы (Dawson, 2022).
Мышечный дисбаланс и нарушения постуры и ходьбы
Эффективная ходьба зависит от времени рекрутирования мышц и баланса (Page, 2010). Клиническая картина пациента позволяет определить, какая группа мышц слабая, напряженная или перенапряженная (Pandya, 2022). Однако для определения конкретных ограничений тазобедренного сустава требуется углубленная оценка амплитуды движения, силы, длины и координации мышц (Heino, 1990).
Чрезмерное сгибание бедра может быть вызвано контрактурой флексоров бедра и илеотибиального тракта, спастичностью флексоров бедра, компенсацией сгибания колена и дорсифлексии лодыжки, болью в тазобедренном суставе или компенсацией чрезмерной плантарной флексии в середине цикла ходьбы. Такие пациенты демонстрируют компенсаторное сгибание в сторону чрезмерного сгибания, чтобы сбалансировать смещенный центр тяжести («кренящаяся походка»). Во время фазы опоры пациент наклоняет туловище вперед или компенсирует это чрезмерным поясничным лордозом и передним наклоном таза (Pandya, 2022).
Ограниченный диапазон движения сгибания или разгибания бедра приводит к чрезмерному поясничному лордозу и ненормальному соотношению длины и напряжения между мышцами, выпрямляющими позвоночник и мышцами живота. Это приводит к «растяжени и слабости» мышц нижней части живота (Heino, 1990). Если есть подозрение на укорочение сгибателей бедра, клиницисты не должны разрабатывать упражнения на растяжение сгибателей бедра или укрепление мышц живота, основываясь только на наблюдении за постуральными отклонениями. По данным Heino (1990) не существует корреляции между амплитудой разгибания бедра, наклоном таза в положении стоя, поясничным лордозом в положении стоя и результатом тестирования мышц живота при опускании ног. Вместо этого для назначения наиболее подходящей программы упражнений требуется оценка подвижности суставов, длины мышц, силы и координации.
В тазобедренном суставе, пораженном остеоартритом, наблюдается уменьшение сгибания бедра в фазе переноса и разгибания бедра в фазе опоры, что вызывает чрезмерные движения в противоположной конечности (подъем бедра на здоровой стороне или «хождение на цыпочках» на пораженной стороне) (Malanga, 2022).
Слабые разгибатели бедра могут привести к увеличению бокового вращения бедра во время отталкивания в цикле ходьбы. Человек стремится сделать меньший шаг, чтобы уменьшить сгибание бедра, необходимое для первоначального контакта. Это уменьшает силу сокращения, необходимую для разгибателей. Походка становится более медленной, чтобы дать время для стабилизации конечностей, а компенсаторное избыточное заднее позиционирование туловища поможет сохранить положение таза по отношению к туловищу (Pandya, 2022). У пациентов может наблюдаться «кренящаяся походка» из-за слабости большой ягодичной мышцы (Page, 2010).
Дисбаланс или ригидность разгибателей бедра приводит к увеличению разгибания поясницы, и такой пациент будет демонстрировать передний наклон таза (Page, 2010). Тестирование ходьбы назад может помочь дифференцировать торможение или слабость большой ягодичной мышцы. Увеличение поясничного лордоза или переднего наклона таза указывает на недостаток разгибания бедра из-за слабости этих мышц.
Слабые сгибатели бедра могут привести к уменьшению длины шага. Походка, скорее всего, будет медленнее, что приведет к уменьшению расстояния между пальцами стоп и полом (Pandya, 2022), а также скольжению ими по полу в фазе переноса. Кроме того, туловище смещается в сторону переносимой ноги, а таз поднимается на стороне опорной ноги, и происходит циркумдукция ноги во время фазы переноса (Schafer, 2022).
Анталгическая походка характеризуется сокращением фаз опоры и переноса на пораженной стороне. Туловище быстро подается вперед с поднятием противоположного плеча в попытке выровнять распределение веса на конечность и уменьшить нагрузку на больную сторону (Pandya, 2022).
Слабость абдукторов бедра приводит к тому, что таз опускается на стороне переносимой ноги (на противоположной от опорной ноги стороне) или к чрезмерной ротации таза (Page, 2010). Это явление также известно как походка Тренделенбурга (Pandya, 2022).
Контрактура аддукторов бедра приводит к ножничной походке, которая характеризуется экстремальным приведением бедер с ударом коленями и бедрами или их перекрещиванием во время ходьбы. Антагонистические мышцы (абдукторы) в этом случае являются очень слабыми.
Слабость аддукторов бедра можно заметить по абдукции бедра во время касания пола пяткой в цикле ходьбы, а также по увеличению наружной ротации бедра в фазе середины опоры (Schafer, 2022).
Тугие или болезненные тазобедренные суставы могут проявляться ограниченным вращением бедра. В таких случаях походка становится асимметричной. Во время фазы переноса база расширяется, а фаза опоры сокращается на пораженной стороне. Чтобы уменьшить нагрузку на сустав, бедро удерживают во флексии, абдукции и наружной ротации. Имеет место компенсаторное сгибание колена и голеностопа.
Ограничение наружной ротации бедра приводит к его большей внутренней ротации во время ходьбы (Alves, 2021).
Увеличение внутренней ротации и аддукции бедра перегружает тазобедренный и коленный суставы и создает динамический вальгус колена (Alves, 2021).
Ограниченная внутренняя ротация уменьшает движение таза вперед во время фазы переноса, что укорачивает шаг. Наиболее распространенными компенсациями являются: гиперпронация стопы, вальгусная девиация колена, уменьшение длины шага, внешнее вращение стопы в конце фазы опоры и увеличение разгибания поясницы и колена (Dawson, 2022). При ограниченной внутренней ротации компенсаторное чрезмерное разгибание поясницы и гиперэкстензия колена могут привести к уменьшению разгибания бедра.
Функциональные тесты ходьбы
Можно выделить несколько инструментов оценки, направленных на оценку ходьбы, равновесия и трансферов. Нарушения в передвижении могут иметь физические, когнитивные и социальные последствия (Soubra, 2019). Физические терапевты должны выбрать наиболее подходящий инструмент оценки, который позволит им разработать план лечения и контролировать прогресс пациентов (VanSwearingen, 2001). Ниже приведены примеры функциональных тестов.
10-метровый тест ходьбы
Данный тест широко используется для оценки скорости ходьбы, общего состояния здоровья и функциональных способностей при многих заболеваниях, включая здоровых взрослых, детей с нервно-мышечными заболеваниями, гериатрических пациентов, пациентов с переломом бедра, черепно-мозговой травмой, болезнью Паркинсона (Lindholm, 2018) и некоторыми другими заболеваниями. В клинических и исследовательских условиях описаны различные методы проведения данного теста, включая старт из положения стоя, старт во время ходьбы, самостоятельно выбранный темп и быстрый темп.
6-минутный тест ходьбы
Это модифицированный тест для оценки физической работоспособности и мобильности в гериатрической популяции (Soubra, 2019). Данный тест изначально был представлен как тест на выносливость, но исследования показывают, что он также дает информацию о функциональной способности человека передвигаться (Harada, 1999). Также этот тест используется для оценки состояния сердечно-сосудистой и легочной систем, периферического кровообращения и реакции мышц на физическую нагрузку.
2-минутный тест ходьбы
Данный тест используется для оценки общей выносливости пациентов с респираторными заболеваниями, рассеянным склерозом, ампутацией нижних конечностей, муковисцидозом, черепно-мозговой травмой и другими неврологическими заболеваниями (Pandya, 2022). Он подходит пациентам со сниженной выносливостью.
Динамический индекс ходьбы
Tinetti
Оценка мобильности, ориентированная на производительность Tinetti (Tinetti-POMA), также известна как тест мобильности Tinetti. Это клинический тест для оценки равновесия и ходьбы у пожилых людей, как измерение нарушений подвижности и последствий терапевтических вмешательств (Soubra, 2019).
Тест «встань и иди»
Этот тест является показателем равновесия и способности ходить в гериатрической популяции. Он состоит из оценки ежедневных задач, включая стояние, ходьбу и повороты, поэтому часто используется в клинической оценке (Soubra, 2019). Было установлено, что он хорошо коррелирует с показателем баланса Berg, скоростью ходьбы и индексом Barthel.
Протоколы физической терапии, основанные на доказательствах
Научно-обоснованный обзор нейромышечных упражнений для бедер, направленных на устранение динамического вальгуса нижних конечностей (Ford, 2015).
- Момент абдукции колена непосредственно способствует динамическому вальгусу нижней конечности.
- Вальгус колена сам по себе может быть высоким предиктором травм передней крестообразной связки (ПКС).
- Момент наружной ротации бедра предсказывает риск повреждения ПКС у молодых спортсменов, вернувшихся в спорт после реконструктивной операции и реабилитации.
- Высокий момент абдукции колена был предиктивным как для пателлофеморальной боли, так и для повреждения ПКС у молодых спортсменок.
- После операции на ПКС важно обратить внимание на стабильность тазобедренного сустава.
Что лучше после операции по поводу перелома бедра, упражнения с отягощением, упражнения без отягощения или отсутствие упражнений (McCarthy, 2018)?
- Тип упражнений: Шаговые упражнения с отягощением и упражнения без отягощения, включая абдукцию, сгибание и разгибание в положении лежа (Pandya, 2022).
- Показатели результата: физическая работоспособность и подвижность.
- По истечении двух недель не было разницы в силе, ходьбе или функции между людьми, которые занимались в группе с отягощением и группе без отягощения.
- Через четыре месяца, при выполнении упражнений с отягощениями дома, наблюдалось улучшение в тестах на равновесие и способность ходить более самостоятельно, чем в группе без отягощений, но значительного снижения силы или функции отмечено не было.
Прогрессивная реабилитация после тотальной артропластики тазобедренного сустава: пилотное и технико-экономическое исследование (Madara, 2019).
Читайте также:
