Сопутствующие синдромы моноамниотических двойен. Рост плода при моноамниотической двойне
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
А.А. ХАСАНОВ, И.Р. ГАЛИМОВА, О.Ю. ЕВГРАФОВ, В.П. ФИЛАТОВ, Н.В. ЯКОВЛЕВ, И.М. МУТИГУЛЛИН
Казанский государственный медицинский университет
Республиканская клиническая больница МЗ РТ, г. Казань
Хасанов Албир Алмазович —
доктор медицинских наук, профессор, заведующий кафедрой акушерства и гинекологии № 1
Ключевые слова: многоплодная беременность, моноамниотическая монохориальная двойня, перекрут пуповин.
А.А. KHASANOV, I.R. GALIMOVA, O.Yu. EVGRAFOV, V.P. FILATOV, N.V. YAKOVLEV, I.M. MUTIGULLIN
Kazan State Medical University
Republic Clinical Hospital of the Ministry of Health of the Republic of Tatarstan
Management of patients with monochorionic monoamniotic twins when funis interweaving
Here is described a modern view of generation a monochorionic placentation type at a time of monoamniotic twins’ development and assident specific obstetric complications. Two cases of monochorionic monoamniotic twins with different outcomes are described.
Key words: multiple gestation, monochorionic monoamniotic twins, funis torsion.
Монохориальня моноамниотическая двойня впервые была описана Боккалини в 1612 году. Это явление представляет собой наличие единой амниотической полости и единой плаценты, к которой прикреплены две пуповины на достаточно близком расстоянии друг от друга. Одни из первых литературных данных, опубликованных в 1935 году [1], показывали достаточно высокий уровень заболеваемости и смертности (40-70%), однако в структуре всех монохориальных двоен частота моноамниотических составляет 2-5%. По данным C.M. Bilardo и B. Arabin [2], современные технологии, включая 3-D УЗИ, цветное допплеровское картирование и фетальные мониторы, помогают в большой степени заподозрить наличие моноамниотической двойни уже в первом триместре беременности, что позволяет принять меры по повышению выживаемости и снижению риска потери плодов. Однако, несмотря на развитые технологии, риск осложнений при данном типе формирования многоплодной беременности остается достаточно высоким и требует большей мобилизации и внимания при ведении пациенток.
Моноамниотическая двойня формируется на 8-9-й день после зачатия в результате разделения единой бластоцисты, уже после того как произойдет отдифференцировка эктодермальной пластинки и амниогенных клеток от внутренней клеточной массы при развитии плода. Если процесс разделения клеток и амниогенеза задержится до 12-го или 13-го дня, то возможно также неполное разделение пуповин [3].
Одним из самых серьезных осложнений при монохориальной моноамниотической двойне является переплетение пуповин. При развитии переплетения пуповин может развиться компрессия и, как следствие, гипоксия и внутриутробная гибель плодов. При родах через естественные родовые пути риск компрессии пуповин при их изначальном переплетении возрастает максимально и частота гибели близнецов от асфиксии возрастает [4].
Приводим два случая наблюдения монохориальных моноамниотических двоен с различными исходами беременностей.
Случай 1. Г., 25 лет, поступила в акушерское обсервационное отделение РКБ 20.06.2012 из отделения ультразвуковой диагностики РКБ в связи с выявленной внутриутробной гибелью обоих плодов из двойни. Дежурным врачом был установлен диагноз: Беременность 35-36 недель. Антенатальная гибель плодов. Монохориальная, моноамниотическая двойня.
Из анамнеза: menses с 17 лет, по 4-5 дней через 30 дней. В браке. Данная беременность первая, желанная, наступила спонтанно. Из экстрагенитальной патологии выявлен хронический пиелонефрит и хронический гастрит в стадии ремиссии. На учет в женской консультации встала на сроке 9 недель беременности. Посещала консультацию 12 раз. На сроке 25-26 недель беременности был эпизод лейкоцитурии (по Нечипоренко L=15500) с последующей ремиссией.
При первом УЗИ на сроке 14 недель в полости матки обнаружено 2 живых плода. Плацента расположена по передней стенке. Оба плода соответствуют по КТР сроку 11-12 недель. По задней стенке матки обнаружены признаки преходящего гипертонуса. Длина шейки матки 38 мм. Внутренний зев закрыт. Заключение: Беременность 13-14 недель. Монохориальная, моноамниотическая двойня.
На втором УЗИ на сроке 23 недели предполагаемый вес плодов составил 500 и 590 г. соответственно. Задержки внутриутробного развития нет. Индекс амниотической жидкости отмечен как норма (без уточнения). Средний возраст первого плода по результатам фетометрии составил 21 неделю 8 дней, второго — 22 недели 6 дней. Допплерометрия не проводилась.
05.06.12 проведено третье УЗИ. Заключение: Беременность 32-33 недели. Монохориальная моноамниотическая двойня. ЗВРП первого плода (справа) — размеры головки соответствуют 31-й неделе, животик и длинные трубчатые кости — 26-27 неделям. Нарушение ФПК первого плода. ФПК второго плода не нарушен. МПК не нарушен. Маловодие.
В тот же день пациентка получает направление на госпитализацию в Перинатальный центр РКБ. 06.06.2012 в 10 ч. 17 мин. пациентка госпитализируется в ОПБ ПЦ РКБ. Диагноз при поступлении: Беременность 32-33 недели. Монохориальная моноамниотическая двойня. ЗВУР одного плода. Нарушение ФПК одного плода. Хронический гастродуоденит в ст. ремиссии.
Составлен план: на данном этапе беременность пролонгировать с проведением обследования. Учитывая монохориальную, моноамниотическую двойню, нарушение ФПК одного плода, ЗВУР, беременность завершить операцией кесарево сечение в экстренном порядке при ухудшении состоянии плодов. 07.06.12 проведена допплерометрия. Заключение: ФПК первого плода в первой артерии отсутствует диастолический компонент, во второй артерии выше нормы. ФПК второго плода не нарушен. МПК не нарушен. Назначено экспертное УЗИ плодов, ФПК и МПК.
Описание: В матке обнаружены два плода в головном предлежании. Размеры обоих плодов непропорциональны. Предполагаемая масса первого плода составила 1035 г, второго — 1445 г. Количество околоплодных вод также нормальное. Локализация плаценты по передней стенке. Заключение: Беременность 33 недели. Монохориальная моноамниотическая двойня. Дискордантная по месту прикрепления пуповин к плаценте (у первого краевое, у второго центральное). Дискордантная по размерам длинных трубчатых костей и окружности живота. ФПК и МПК не нарушены. Кровоток в венозном протоке нормальный у обоих плодов. Признаков фетофетального синдрома нет. Учитывая отсутствие признаков фетофетального синдрома, нормальные показатели КТГ, отсутствие нарушения ФПК и МПК, рекомендовано пролонгирование беременности с еженедельным контролем КТГ. 11.06.12. Пациентка пишет информированный отказ от стационарного лечения, в котором указывает на «…возможные последствия отказа, а именно — угроза преждевременных родов, осложнение беременности в виде гестоза», а также предупреждена о возможных осложнениях для плодов. За период наблюдения в ОПБ все клинико-лабораторные анализы были в пределах нормы.
20.06.2012 обращается с жалобами на отсутствие шевелений обоих плодов (срок окончания шевелений не указан). Проводится УЗИ. Заключение: Беременность 35 недель. Монохориальная моноамниотическая двойня. Антенатальная гибель плодов. Признаков отслойки плаценты нет. Нарушения МПК нет. Решено начать прерывание беременности путем внутривенной инфузии р-ра Окситоцина 5 ЕД с 400,0 мл физиологического раствора.
21.06.2012 в 10.00 регистрируется начало родовой деятельности на фоне инфузии раствора Окситоцина. В 18.04 родился первый мертвый плод муж. пола массой 1370 г, длиной 44 см, в 18.05 — второй плод муж. пола массой 1960 г, длиной 45 см. При рождении последа выявлен сложный истинный узел пуповин, вызвавший их фатальную компрессию. Послеродовый период протекал без осложнений. Лактация подавлялась медикаментозно. Консультирована перинатальном психологом. Выписана домой на 4-е сутки после родов.
Случай 2. В., 28 лет. Поступила в акушерское обсервационное отделение РКБ МЗ РТ 04.06.2012 с диагнозом: Беременность 35-36 недель. Монохориальная моноамниотическая двойня. Маловодие. Гепатомегалия второго плода. Нарушение МПК. Нарушение мозгового кровообращения первого плода. Фетофетальный синдром? ОАГА. Анемия 2-й ст. Варикоз вен вульвы.
Из анамнеза: menses с 12 лет. По 5 дней, через 28 дней, регулярные. Беременность третья. На учет в женскую консультацию встала с 12-13 недель. Консультацию, по данным обменной карты, посещала 8 раз. До этого на сроке 7 недель находилась на стационарном лечении в связи с угрозой прерывания беременности. Были жалобы на кровомазание и тянущие боли внизу живота.
Заключения УЗИ: 15.11.12. В полости матки 2 эмбриона. 1-й плод — КТР 21 мм, соответствует сроку 7 нед., 2-й плод КТР 21 мм, соответствует 7 нед. Участок отслойки у внутреннего зева 3х2 мм, в стадии организации. Внутренний зев закрыт. Цервикальный канал сомкнут.
04.06.2012 поступила в РКБ и по результатам осмотра, учитывая выявленные нарушения в состоянии плодов, решено беременность завершить операцией кесарево сечение в срочном порядке сразу после проведения обязательного клинико-лабораторного обследования.
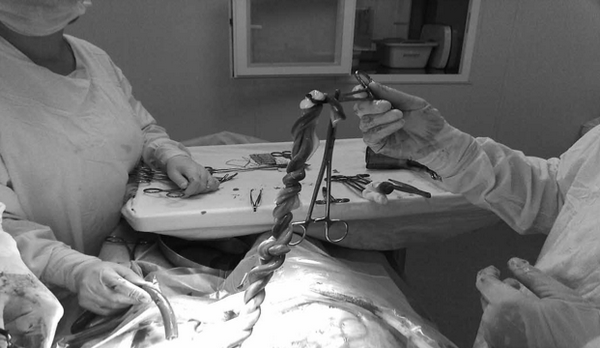
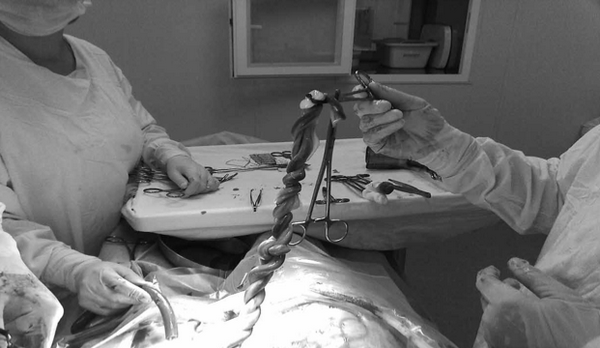
05.06.2012 в 12.18 извлечен живой плод женского пола в головном предлежании (масса — 2040 г, длина — 45 см) по Апгар 7-8 баллов; в 12.19 извлечена вторая живая девочка в головном предлежании (масса — 2390, длина — 47 см) по Апгар 7 б. Отмечено переплетение обеих пуповин в виде «косички», с образованием нескольких истинных узлов (рис. 1).
Рисунок 1.
Переплетение обеих пуповин в виде «косички», с образованием истинных узлов
Таким образом, учитывая серьезный риск возникновения перинатальных осложнений в случае монохориальной и моноамниотической двойни, если будет доказана достаточная зрелость легких, необходимо планировать кесарево сечение в случае присутствия любого из следующих признаков: дискордантные близнецы, полигидрамниоз, признаки нарушения фетоплацентарного кровотока. Вопрос о пролонгировании беременности с достаточной степенью зрелости легких обоих плодов и при отсутствии вышеуказанных симптомов все еще полон противоречий, но предпочтительнее родоразрешение не откладывать, поскольку антенатальная визуализация переплетения пуповин весьма затруднена в подавляющем большинстве случаев, а исключить подобное осложнение при монохориальной моноамниотической многоплодной беременности нельзя. В случае незрелости легких и появлении нарушений в виде отрицательной динамики со стороны вышеуказанных параметров (для чего в стационаре и проводится исследование), показана срочная госпитализация, динамический контроль за показателями допплерометрии, КТГ-мониторинг, назначение кортикостероидов с целью профилактики СДР и родоразрешение.
1. American Colledge of Obstetricians and Gynecologists and American Academy of Pediatrics. Neonatal encephalopathy and cerebral palsy: defining the pathogenesis and pathophysiology // ACOG Task Force on Neonatal Encephalopathy and Cerebral Palsy. — Washington, DC: ACOG. — 2003.
2. MacLennan A. A template for defining a causal relation between acute intrapartum events and cerebral palsy: international consensus statement // Br Med J. — 1999. — Vol. 319. — P. 1054-1059.
3. Berger R., Garnier Y. Perinatal brain injury // J Perinat Med. — 2000. — Vol. 28. — Р. 261-285.
К вопросу о ведении пациенток с монохориальной моноамниотической двойней при переплетении пуповин
Осложнения многоплодной беременности
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика и лечение осложнений многоплодной беременности: фето-фетального трансфузионного синдрома, диссоциированного развития плодов и персистенции критического кровотока в артерии пуповины у одного из плодов, синдрома обратной артериальной перфузии, монохориальной моноамниотической двойни, врожденных пороков развития одного из плодов и медицинская профилактика отдельных состояний, возникающих в перинатальном периоде»
1. Настоящий клинический протокол устанавливает общие требования к диагностике и лечению осложнений многоплодной беременности: фето-фетального трансфузионного синдрома, диссоциированного развития плодов и персистенции критического кровотока в артерии пуповины у одного из плодов, синдрома обратной артериальной перфузии, монохориальной моноамниотической двойни, врожденных пороков развития одного из плодов и предназначен для оказания медицинской помощи беременным, роженицам и родильницам и их новорожденным детям в амбулаторных и стационарных условиях организаций здравоохранения.
2. Для целей настоящего клинического протокола используются основные термины и их определения в значениях, установленных в Законе Республики Беларусь от 18 июня 1993 года «О здравоохранении» в редакции Закона Республики Беларусь от 20 июня 2008 года (Ведамасцi Вярхоўнага Савета Рэспублiкi Беларусь, 1993 г., № 24, ст. 290; Национальный реестр правовых актов Республики Беларусь, 2008 г., № 159, 2/1460), а также следующие определения:
фето-фетальный трансфузионный синдром (далее - ФФТС) является осложнением монохориальной (далее - МХ) многоплодной беременности, связанным с наличием сосудистых анастомозов и патологическим шунтированием крови от одного плода к другому. В результате один плод становится донором, у него наблюдаются анемия, задержка развития, маловодие, второй плод - реципиентом, у которого развиваются эритремия, кардиомегалия, неиммунная водянка, многоводие;
диссоциированное развитие плодов и персистенция критического кровотока в артерии пуповины у одного из плодов - осложнение, при котором различие в показателях предполагаемой массы плодов составляет более 20 %. Причина этого состояния - фетоплацентарная недостаточность или хромосомные аномалии;
синдром обратной артериальной перфузии (далее - СОАП) - специфическое осложнение монохориальной двойни. Сосудистые анастомозы приводят к патологическому шунтированию крови от одного плода к другому, при этом у одного из близнецов - плода-«паразита» - диагностируются множественные пороки развития, несовместимые с жизнью (акардиус, акраниус);
монохориальная моноамниотическая (далее - МХ МА) двойня - плоды имеют общую хориальную и амниотическую оболочки. Формирование такой двойни происходит в результате разделения эмбриона между 7 и 13 днями после оплодотворения, встречается в 1 % двоен. Переплетение пуповин плодов-близнецов - осложнение МХ МА двойни. Причина аномалии - хаотические движения, которые совершают плоды в период физиологического многоводия или в ранние сроки беременности.
Диагностика
3. Ультразвуковая диагностика в 10 недель 5 дней - 13 недель 6 дней беременности:
определение количества плодов;
определение типа плацентации и амниальности по «l» - и «Т» - признакам, толщине межамниотической мембраны;
измерение копчико-теменного размера (далее - КТР), воротникового пространства плодов;
диагностика маркеров хромосомных аномалий и врожденных пороков развития у плодов.
4. Ультразвуковая диагностика при МХ двойне проводится 1 раз в 2 недели с 16 до 25 недель беременности:
определение срока беременности, зрелости и жизнеспособности плодов;
определение типа плацентации;
измерение толщины межамниотической мембраны (при МХ двойне менее 2 мм, при дихориальной (далее - ДХ) двойне - более 2 мм);
фетометрия;
измерение количества околоплодных вод;
диагностика анемии плодов на основании измерения пиковой систолической скорости кровотока в средней мозговой артерии;
диагностика врожденных пороков развития и других антенатальных осложнений.
5. Диагностика фето-фетального трансфузионного синдрома.
5.1. Клинические симптомы: увеличение высоты стояния дна матки и окружности живота, превышающие нормальные значения для данного срока беременности; одышка; угрожающий самопроизвольный аборт; угрожающие преждевременные роды.
5.2. Ультразвуковые критерии ФФТС:
расширение воротникового пространства более 3 мм в сроки 10 недель 5 дней - 13 недель 6 дней беременности у плода-реципиента;
КТР плода-реципиента больше, чем у плода-донора;
многоводие у плода-реципиента: максимальный вертикальный карман околоплодных вод (далее - МВК): в сроке беременности до 20 недель более 60 мм, МВК в сроке беременности от 20 до 22 недель более 80 мм, МВК в сроке беременности от 23 до 25 недель - более 100 мм;
маловодие у плода-донора (МВК - менее 20 мм);
различие размеров мочевого пузыря (у плода-донора мочевой пузырь меньше либо не визуализируется);
диссоциированное развитие плодов (различие в предполагаемой массе плодов более 20 %);
водянка плода-реципиента (подкожный отек более 5 мм, плевральный выпот, перикардиальный выпот, асцит);
тесное прилегание (признак «прилипания») плода-донора к стенке матки и снижение двигательной активности плода-донора.
5.3. Классификация степени тяжести ФФТС (Quintero):
I степень: маловодие у плода-донора и многоводие у плода-реципиента, мочевой пузырь донора визуализируется;
II степень: маловодие у плода-донора и многоводие у плода-реципиента, мочевой пузырь у плода-донора не визуализируется (анурия);
III степень: изменения в показателях допплерометрии (нулевой диастолический кровоток в артерии пуповины, ретроградный кровоток в венозном протоке);
IV степень: выраженные гемоциркуляторные нарушения у одного или обоих плодов, водянка плода-реципиента;
V степень: гибель плода-донора.
6. Диагностика диссоциированного развития плодов и персистенции критического кровотока в артерии пуповины у одного из плодов.
Ультразвуковые критерии:
различие в показателях предполагаемой массы плодов более чем 20 %;
различие в показателях окружности живота плодов 20 мм и более;
различие в показателях окружности головы свыше 5 %; бипариетального размера головы более 6 мм;
различие в показателях кровотока (индекс резистентности, пульсационный индекс) в артерии пуповин плодов более 15 % или повышение абсолютных значений (более 0,4) индексов в артерии пуповин у одного или обоих плодов;
нулевой диастолический кровоток в артерии пуповины одного из плодов.
7. Диагностика синдрома обратной артериальной перфузии.
Специфические ультразвуковые маркеры СОАП в I триместре беременности: у плода-реципиента (плода-«паразита») диагностируются множественные пороки развития, несовместимые с жизнью: отсутствие головы и сердца или рудиментарное сердце, пороки развития верхних и нижних конечностей.
8. Диагностика монохориальной моноамниотической двойни и переплетения петель пуповин плодов.
Ультразвуковые признаки МХ МА двойни:
одна плацента и однополые плоды;
близкое расположение мест прикрепления пуповин обоих плодов к плаценте;
отсутствие межамниотической перегородки между плодами. При отсутствии межамниотической перегородки необходимо проводить дифференциальный диагноз между МХ МА и МХ ДА двойней с отсутствием околоплодных вод у плода-донора (Stuck-twin (признак «прилипания»)). При МХ МА двойне движения плода не будут ограничены, а при МХ ДА - плод будет плотно обтянут межамниотической мембраной и обездвижен.
Ультразвуковое исследование (далее - УЗИ) пуповин плодов с цветным допплеровским картированием в В-режиме позволяет диагностировать переплетение петель пуповин.
Лечение
9. Лечение фето-фетального трансфузионного синдрома:
при диагностике ультразвуковых маркеров ФФТС в сроках гестации 16-25 недель показана госпитализация в государственное учреждение «Республиканский научно-практический центр «Мать и дитя» (далее - ГУ «РНПЦ «Мать и дитя») для проведения фетоскопической лазерной коагуляции плацентарных анастомозов;
в послеоперационном периоде плановые госпитализации в ГУ «РНПЦ «Мать и дитя» в 28-30, 32-34 (с проведением медицинской профилактики респираторного дистресс-синдрома), 36 недель беременности или по показаниям;
родоразрешение в 32-37 недель беременности в ГУ «РНПЦ «Мать и дитя»;
при диагностике ФФТС после 25 недель показана госпитализация в ГУ «РНПЦ «Мать и дитя» для проведения амниодренирования.
10. Диссоциированное развитие плодов и персистенция критического кровотока в артерии пуповины у одного из плодов:
консультация в ГУ «РНПЦ «Мать и дитя»;
пролонгирование беременности с УЗИ и допплерометрией (далее - ДПМ) плодов 2 раза в неделю на III уровне оказания перинатальной помощи или в ГУ «РНПЦ «Мать и дитя»;
родоразрешение в 32-36 недель беременности путем хирургической операции «кесарево сечение» через 1 сутки после окончания проведения медицинской профилактики респираторного дистресс-синдрома плода на III уровне оказания перинатальной помощи или в ГУ «РНПЦ «Мать и дитя».
11. Лечение СОАП осуществляется в ГУ «РНПЦ «Мать и дитя» в сроках беременности до 21 недели 6 дней методом фетоскопической лазерной коагуляции сосудов пуповины плода-«паразита» после информированного согласия беременной.
В послеоперационном периоде плановые госпитализации в 28-30, 32-34, 38 недель беременности и по показаниям в ГУ «РНПЦ «Мать и дитя» или на III уровень оказания перинатальной помощи.
При диагностированном СОАП после 22 недель беременности показаны:
консультация в ГУ «РНПЦ «Мать и дитя»;
пролонгирование беременности с УЗИ и ДПМ плодов 1 раз в месяц на III уровне оказания перинатальной помощи или в ГУ «РНПЦ «Мать и дитя»;
досрочное родоразрешение по показаниям или при доношенной беременности путем хирургической операции «кесарево сечение» в ГУ «РНПЦ «Мать и дитя» или на III уровне оказания перинатальной помощи.
12. Монохориальная моноамниотическая двойня.
Плановые госпитализации:
в 28-30 недель показана госпитализация в ГУ «РНПЦ «Мать и дитя» и в 34 недели для досрочного родоразрешения.
После 30 недель показаны ДПМ плодов и кардиотокографическое (далее - КТГ) исследование 1 раз в 2 недели.
Родоразрешение МХ МА двойни в 34-35 недель беременности путем хирургической операции «кесарево сечение» через 1 сутки после медицинской профилактики респираторного дистресс-синдрома плода в ГУ «РНПЦ «Мать и дитя».
13. При диагностировании врожденных пороков развития или хромосомных заболеваний, несовместимых с жизнью, одного из плодов при многоплодной беременности в сроке беременности до 21 недели 6 дней показана госпитализация в ГУ «РНПЦ «Мать и дитя» для проведения селективной редукции.
При диагностировании врожденных пороков развития одного из плодов многоплодной беременности в сроке беременности 22 недели и более:
консультация в ГУ «РНПЦ «Мать и дитя»;
возможно пролонгирование беременности с УЗИ и ДПМ плодов 1 раз в месяц на III уровне оказания перинатальной помощи или в ГУ «РНПЦ «Мать и дитя»;
досрочное родоразрешение по показаниям или при доношенной беременности на III уровне оказания перинатальной помощи.
При МХ многоплодии родоразрешение путем хирургической операции «кесарево сечение».
14. Медицинская помощь и диспансерное наблюдение за детьми, перенесшими внутриутробное хирургическое лечение антенатальной патологии (фето-фетального трансфузионного синдрома, синдрома обратной артериальной перфузии, монохориальной моноамниотической двойни, врожденных пороков развития одного из плодов), проводится в организациях здравоохранения, оказывающих медицинскую помощь в амбулаторных условиях по месту жительства (месту пребывания).
Сроки и кратность медицинских осмотров и диагностических исследований у детей в возрасте до 1 года, включая категорию младенцев после внутриутробных вмешательств, определены постановлением Министерства здравоохранения Республики Беларусь от 12 августа 2016 г. № 96 «Об утверждении Инструкции о порядке проведения диспансеризации».
Детям, перенесшим внутриутробное хирургическое лечение антенатальной патологии, определяется группа риска развития анемии и диспансерное наблюдение осуществляется в объеме мероприятий, соответствующих данной категории пациентов.
При медицинском осмотре проводится оценка цвета кожного покрова и слизистых, размеров печени и селезенки.
С учетом вида антенатального вмешательства, особенностей развития ребенка и динамики в состоянии здоровья врач-педиатр определят необходимость дополнительных осмотров и медицинских вмешательств.
При первичном осмотре врач-невролог оценивает неврологический статус и нервно-психическое развитие ребенка. С учетом сведений о динамике неврологических синдромов и данных нейросонографии врач-невролог разрабатывает индивидуальный план наблюдений, который согласуется с врачом-педиатром.
При выявлении отклонений физиологического процесса развития, функциональных нарушений и патологических изменений при клиническом осмотре и лабораторно-инструментальном обследовании дети направляются для уточнения диагноза в больничную организацию здравоохранения в установленном порядке.
Многоплодная беременность
Многоплодной называется беременность, при которой одновременно развивается два или большее число плодов, составляет 1-2 % от общего количества родов, на многоплодные роды приходится 10-14 % от всей перинатальной смертности, что в 5-10 раз выше, чем при одноплодной беременности.
Роды через естественные родовые пути или путем кесарево сечение двумя или большим количеством плодов с 22 полных недель.
Название протокола: "Многоплодная беременность"
Код протокола:
Код(ы) МКБ-10:
030 Многоплодная беременность.
031 Осложнения характерные для многоплодной беременности.
031.2 Продолжающаяся беременность после внутриутробной гибели одного или более чем одного плода.
031.8 Другие осложнения, характерные для многоплодной беременности
032.5 Многоплодная беременность с неправильным предлежанием одного или нескольких плодов, требующих предоставления медицинской помощи матери.
О 84. Роды многоплодные
О84.0 Роды многоплодные, полностью самопроизвольные
О84.1 Роды многоплодные, полностью с применением щипцов и вакуум-экстрактора
O84.2 Роды многоплодные, полностью путем кесарево сечения.
О84.8 Другое родоразрешение при многоплодных родах.
О84.9 Роды многоплодные, неуточненные
Сокращения, используемые в протоколе:
МБ - многоплодная беременность.
ФФТС - фето - фетальный трансфузионный синдром.
ФЛКСА - фетоскопическая лазерная коагуляция анастомозов.
ЭКО - экстракорпоральное оплодотворение
ХГЧ - хорионический гонадотропин человека
АФП - альфафетопротеин
ЦДК-цветное доплеровское картирование
Дата разработки протокола: май 2013 года
Категория пациентов: Беременные с двумя или большим числом плодов
Пользователи протокола: врачи акушеры-гинекологи амбулаторно-поликлинического звена и родовспомогательных стационаров
Указание на отсутствие конфликта интересов. Разработчики протокола не имеют интересов в фармакологических препаратах и оборудовании, указанных в протоколе.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
По зиготности:
- Монозиготные, идентичные, однояйцевые (1/3часть всех двоен). Имеют идентичный генотип, поэтому однополые. Сходство гентической «композиции» связано с ранним делением яйцеклетки, оплодотворенной одним сперматозоидом, на две клеточные массы, содержащие идентичную генетическую информацию.
- Дизиготные, двуяйцевые, неидентичные (2/3 всех двоен). Образуются при оплодотворении двух яйцеклеток двумя сперматозоидами, вследствие чего каждый эмбрион получает генетический материал отдельно как от матери, так и от отца.
По типу хориальности (плацентации) выделяют:
1. Дихориальная - диамниотическая (две плаценты - 80%)
2. Монохориальная (одна плацента - 20 %):
- монохориальная, диамниотическая;
- монохориальная, моноамниотическая.
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий:
- Основные лабораторные исследования при неосложненной многоплодной беременности согласно протокола ведения физиологической беременности
- Скрининговое (стандартное) УЗИ в 10-14, 20-22, 30-32 недели беременности для исключения аномалий развития.
- Динамическая ультразвуковая фетометрия (для прогнозирования задержки внутриутробного развития плода/плодов, ФФТС со срока гестации 24 недели, каждые 3-4 недели
- Допплерометрия кровотока сосудов в системе мать-плацента-плод.
- ЦДК сосудов плаценты при монохориальном типе плацентации (при наличии условий для коагуляции анастомозов при ФФТС с 20-22 недель).
- При наличии ЗВУР одного из плодов - еженедельная оценка биофизического профиля, индекса амниотической жидкости, еженедельная КТГ и допплерометрия МППК.
Диагностические критерии
По данным УЗИ тип хориальности необходимо определять до 14 недель беременности.
Признаки ФФТС по данным УЗИ:
- Разность количества околоплодных вод у плодов (многоводие/маловодие)
- Различие размеров мочевого пузыря (малые размеры/отсутствие у плода донора с маловодием и большие размеры мочевого пузыря с многоводием у плода рецепиента)
- Водянка, асцит одного из плодов
- Различие массы плодов (более 20%). Опасность представляет, если разница в массе более 25-30%
Жалобы и анамнез:
- Анамнез ЭКО, стимуляции овуляции гонадотропинами, кломифеном
- Семейный анамнез
- Жалобы в зависимости от течения беременности и осложнений
Физикальное обследование:
- Высота стояния дна матки на 4 см. и более превышает стандартный показатель, характерный для данного срока беременности; увеличение окружности живота
- Пальпация частей плодов (определение большого количества мелких частей)
- Аускультация в двух и более местах сердцебиения плодов
- Избыточная прибавка массы тела;
Лабораторные исследования: определение уровня ХГЧ и АФП (превышает более чем в 4 раза показатели для данного срока беременности).
Инструментальные исследования:
- Ультразвуковое исследование (не ранее 10 недель)
Точное определение зиготности и хориальности определяет тактику ведения беременности!
- Допплерометрия маточно - плодово - плацентарного кровотока
- КТГ плодов
Показания для консультации специалистов: нет.
Дифференциальный диагноз: проводится с многоводием, крупным плодом.
Осложнения
Осложнения многоплодной беременности
Для матери:
1) Анемия.
2) Гипертензия, индуцированная беременностью (14 - 20 %). Возникает в 3 раза чаще, чем при одноплодной беременности, протекает тяжелее.
3) Кровотечение во время беременности и в раннем послеродовом (20 %) периоде.
4) Многоводие наблюдается в 5 - 8 % при беременности двойней, особенно при моноамниотической двойне.
5) Преждевременный разрыв плодных оболочек (25%), вдвое превышает частоту одноплодной беременности.
6) Спонтанные аборты, частота вдвое выше, чем при одноплодной беременности. Более 50 % беременностей, где в первый триместр по данным УЗИ диагностирована многоплодная беременность, заканчивались родами одним плодом.
7) Тошнота, рвота беременных протекают тяжелее.
8) Нарушение толерантности к глюкозе.
9) Холестаз беременных.
Для плода:
1) Высокая перинатальная смертность - 15%, что в 10 раз выше, чем при одноплодной беременности. Увеличивается прямо пропорционально количеству плодов, обусловлена высокой частотой преждевременных родов (до 50 %), и следующими осложнениями у новорожденных:
- Малой массой тела при рождении (55% масса менее 2500.0г.)
- Синдром дыхательных расстройств
- Внутричерепным кровоизлиянием
- Сепсисом
- Некротическим энтероколитом
Частота и перинатальная смертность зависит от типа плацентации. При монозиготной двойне показатели в 2 - 3 раза выше, чем у дизиготных.
2) Врожденные пороки развития - 2 - 10%.
3) Соединенные близнецы: частота 1:900 беременностей двойней. Патология пуповины и плаценты.
4) Предлежание плаценты.
5) Отслойка плаценты (чаще во II периоде родов).
6) Оболочечное прикрепление пуповины (1% при одноплодной, 7% при двойне).
7) Предлежание пуповины (1,1% при одноплодной, 8,7% при двойне).
8) Выпадение петель пуповины в родах.
9) Фето-фетальный трансфузионный синдром (ФФТС) - до 15%,
10) Неправильное положение плода во время родов (50%)
11) Задержка внутриутробного развития плода - 70%.
12) Неврологические расстройства: детский паралич, микроцефалия, энцефаломаляция.
13) Внутриутробная гибель одного из плодов.
Цели лечения: профилактика акушерских, специфических и перинатальных осложнений при многоплодной беременности.
Тактика лечения
1. В настоящее время недостаточно данных в пользу рутинной госпитализации женщин для соблюдения постельного режима. Постельный режим не снижает риск преждевременных родов и не снижает перинатальную смертность. При неосложненной беременности госпитализация увеличивает риск ранних преждевременных родов (Кокрановское руководство: беременность и роды, 2010г).
2. Родоразрешение при неосложненном течении беременности: дихориальная диамниотическая -38 недель. Недостаточно данных в пользу элективного родоразрешения в более ранние сроки (Кокрановское руководство: беременность и роды, 2010г). Монохориальная диамниотическая двойня госпитализация в 36-37недель, монохориальная моноамнитическая-33-34 недель, тройня-35-36 недель;
3. При антенатальной гибели одного из плодов при глубоко недоношенной беременности (до 34 недель), беременность пролонгировать. При монохориальной двойне при гибели одного из плодов очень часто развивается острая кровопотеря второго плода, что невозможно предотвратить даже срочным родоразрешением путем операции кесарево сечение. Поэтому при малых сроках гестации беременность также пролонгируется до 34 недель.
4. При наличии резус-отрицательного фактора крови, при антенатальной гибели одного из плодов показано введение анти -Д резусного иммуноглобулина.
Тактика ведения родов:
I период родов:
- при головном затылочном предлежании, роды самостоятельные, как при одноплодной беременности с использованием партограммы;
- постоянное кардиомониторное наблюдение за состоянием плодов желательно специально предназначенным аппаратом КТГ.
II период родов:
- пережатие пуповины после рождения первого плода (ребёнка обсушить, надеть шапочку, выложить на грудь матери);
- наложите зажим на материнский конец пуповины;
- после рождения 1 плода наружным акушерским осмотром и вагинальным исследованием уточнение положения 2 плода;
- при продольном положении плода, его удовлетворительном состоянии по данным КТГ продолжить консервативное ведение родов в течение 30 минут;
- при поперечном положении 2 плода, при отсутствии противопоказаний, наружный поворот плода. При удавшемся повороте - продолжить консервативное ведение родов;
- при неудачной попытке поворота - амниотомия с последующим проведением наружно - внутреннего поворота плода на ножку с последующей экстракцией за тазовый конец, при адекватном обезболивании;
- если после рождения первого ребенка схватки неадекватны или отсутствуют в течение 30 минут - амниотомия с последующим в/в введением окситоцина (см. схему введения окситоцина - протокол «Индукция родов»);
- если частота сердцебиений плода патологическая (меньше 100 или больше 180 ударов в минуту), завершите роды путем наложения вакуум-экстрактора или извлечения плода за тазовый конец;
- если влагалищные роды невозможны (неудачная попытка поворота плода, угрожаемое состояние внутриутробного плода) показано кесарево сечение.
III период родов: активное ведение. См. протокол «Физиологические роды».
Послеродовый период: см. протокол «Физиологические роды», физиологический послеродовый период.
Немедикаментозное лечение:
- режим, диета;
- наблюдение;
- динамическая оценка состояния плодов.
Медикаментозное лечение:
- окситоцин в родах и послеродовом периодах;
- карбетоцин в послеродовом периоде;
- дексаметазон по показаниям;
- нифедипин (токолиз) по показаниям;
- 1% тетрациклиновая или эритромициновая глазная мазь - новорожденному после родов.
Другие виды лечения
Амниоредукция - терапевтический амниоцентез при ФФТС (выраженное многоводие у одного из плодов).
Эндоскопическая лазерная коагуляция анастомозирующих сосудов плаценты под эхографическим контролем («соноэндоскопическая» техника с 20-22 недель беременности).
Хирургическое вмешательство
Показания для проведения планового кесарево сечения:
- поперечное положение первого плода, или обоих плодов;
- тазовое предлежание первого плода у первородящей;
- сросшиеся близнецы;
- тройня и большее количества плодов (в 35-36 недель беременности);
- монохориальная, моноамниотическая двойня (в 33-34 недель беременности).
- рождение второго близнеца при отсутствии головного предлежания путем операции кесарево сечение сопряжено с повышенной частотой септических состояний у матери; При этом не выявлено улучшения исходов для новорожденных! Кокрановское руководство: беременность и роды, 2010 г).
Профилактические мероприятия: ограничение числа переносимых эмбрионов в программах ЭКО.
Дальнейшее ведение: реабилитация в условиях женской консультации.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- неосложненное течение адаптационного периода у новорожденных (отсутствие признаков РДС);
- частота послеродовых и послеоперационных осложнений.
Сопутствующие синдромы моноамниотических двойен. Рост плода при моноамниотической двойне
ФГБУ «Уральский НИИ охраны материнства и младенчества» Минздрава России
ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Минздрава России
ФГБУ «Уральский научно-исследовательский институт материнства и младенчества» Минздрава России
Опыт хирургической коррекции синдрома фето-фетальной трансфузии при беременности моноамниотической двойней
Журнал: Российский вестник акушера-гинеколога. 2022;22(1): 85‑88
Представлено клиническое наблюдение синдрома фето-фетальной трансфузии (СФФТ) при беременности монохориальной моноамниотической двойней. Описаны особенности ведения беременной, критерии ультразвуковой диагностики СФФТ и операция фетоскопической лазерной коррекции синдрома в сроке беременности 23—24 нед.
Читайте также:
