Современное состояние лечения ранений сердца. Рекомендации
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Остановка сердца - полное прекращение эффективной деятельности сердца с наличием или отсутствием биоэлектрической активности. Синдром остановки сердца включает фибрилляцию желудочков и асистолию, которые имеют общую клиническую картину.
Различают 3 вида состояний, развивающихся после прекращения деятельности сердца:
1. Обратимое - клиническая смерть: отсутствуют необратимые изменения в жизненно важных органах и системах, в частности в центральной нервной системе.
2. Частично обратимое - социальная смерть: при нежизнеспособности коры головного мозга изменения в других тканях еще носят обратимый характер.
3. Необратимое - биологическая смерть: все ткани оказываются нежизнеспособными и в них развиваются необратимые изменения.
Реанимация в терминальной стадии любой неизлечимой болезни не имеет перспектив и не должна применяться.
Абсолютное противопоказание к оживлению - выраженные гипостатические пятна в отлогих частях тела, являющиеся достоверным признаком биологической смерти.
Клиническая смерть диагностируется на основании признаков смерти.
Основные признаки:
- отсутствие сознания;
- отсутствие дыхания;
- отсутствие пульса на сонной артерии - у взрослых, на бедренной или плечевой артерии - у младенцев;
- ЭКГ-признаки асистолии, фибрилляции желудочков на мониторе.
Дополнительные признаки:
- изменение цвета кожных покровов (очень бледный или цианотичный);
- расширение зрачков.
Наличие любых трех из четырех основных признаков в любой комбинации дает право поставить диагноз "клиническая смерть" и начать проведение с ердечно-легочной и церебральной реанимации ( СЛЦР ).

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Виды прекращения сердечной деятельности:
1. Фибриллляция желудочков - некоординированные сокращения мышечных волокон сердца. Энергичные фибриллярные сокращения отмечаются при сохранившемся тонусе миокарда, вялые фибриллярные сокращения - при атонии.
2. Асистолия - полное прекращение сокращений желудочков. Она может произойти как внезапно (рефлекторно), при сохранившемся тонусе миокарда, так и постепенно - при развитии его атонии. Наиболее часто остановка сердца происходит в диастоле и очень редко - в систоле.
На основе учета степени и характера нарушения проводимости может быть построена рациональная классификация видов остановки сердца.
Первая группа нарушений проводимости сердца включает нарушения проведения возбуждений между различными отделами сердца, при этом возбудимость и сократимость миокарда внутри каждого отдела сердца сохраняются.
К данной группе относятся:
- асистолия всего сердца вследствие нарушений и полной блокады проводимости между синусовым узлом и предсердиями;
- асистолия желудочков в результате полной поперечной блокады;
- резко выраженная желудочковая брадикардия (меньше 30 сокращений в минуту) при неполной блокаде проводимости между предсердиями и желудочками или при наличии редкого автоматизма идиовентрикулярного происхождения.
Вторая группа нарушений проводимости сердца включает нарушения проведения возбуждения внутри проводящей системы желудочков, из-за чего координированность сокращений миокарда желудочков нарушается.
К данной группе относятся:
- фибрилляция и трепетание желудочков;
- пароксизмальная тахикардия, связанная с нарушением внутрижелудочковой или внутрипредсердной проводимости.
Третья группа нарушений проводимости сердца представляет собой наиболее глубокое нарушение проводимости, распространение которого охватывает все конечные разветвления проводящей системы внутри миокарда. При таком состоянии сердца полностью теряются возбудимость и сократимость, оно характеризуется потерей мышечного тонуса - атонией миокарда.
Этиология и патогенез
Привести к остановке сердца могут как кардиальные, так и некардиальные причины.
Заболевания сердца, способные привести к остановке сердца
I. Ишемическая болезнь сердца
Возможные причины электрической нестабильности миокарда:
- острая или хроническая ишемия миокарда;
- постинфарктное ремоделирование сердца с развитием хронической сердечной недостаточности.
II. Другие кардиальные причины:
1. Травма (часто с развитием тампонады).
2. Тяжелый стеноз устья аорты.
3. Прямая кардиостимуляция, катетеризация полостей сердца, коронарография (асистолия является одним из возможных осложнений).
4. Инфекционный эндокардит.
5. Кардиомиопатии (гипертрофическая кардиомиопатия, дилатационная кардиомиопатия, алкогольная кардиопатия, "сердце спортсмена").
6. Синдром низкого выброса.
7. Миокардит (например, при дифтерии, гриппе).
8. Экссудативный перикардит (тампонада сердца с развитием электромеханической диссоциации и асистолии возникает при скоплении большого количества жидкости).
9. Препятствие притоку или оттоку крови от сердца - внутрисердечный тромбоз, миксома или дисфункция протезированного клапана.
III. Экстракардиальные причины, способные привести к остановке сердца.
1. Циркуляторные:
- гиповолемия (в особенности в результате кровопотери);
- анафилактический, бактериальный или геморрагический шок;
- напряженный пневмоторакс, особенно у пациентов с легочными заболеваниями, травмой грудной клетки или находящихся на искусственной вентиляции легких;
- вазо-вагальный рефлекс (остановка сердца при ударе по передней брюшной стенке);
- тромбоэмболия крупных ветвей легочной артерии.
2. Респираторные:
3. Метаболические:
- острая гиперкальциемия (гиперкальциемический криз при первичном гиперпаратиреозе);
- переохлаждение (снижение температуры тела ниже 28 о С);
- тампонада сердца при уремии;
- гиперадреналинемия (гиперпродукция и усиленный выброс в кровь катехоламинов на высоте сильного психоэмоционального стресса).
4. Побочные эффекты при приеме следующих препаратов:
- средства для наркоза;
- недигидропиридиновые антагонисты кальция;
- препараты, удлиняющие интервал Q-T (дизопирамид, хинидин);
- передозировка сердечных гликозидов.
5. Разные причины:
- электротравма (поражение током, ударом молнии, осложнение электроимпульсной терапии при неадекватном использовании);
- асфиксия (в том числе утопление);
- сепсис, тяжелая бактериальная интоксикация;
- цереброваскулярные осложнения, в частности кровотечения;
- модифицированные диетические программы борьбы с излишней массой тела, основанные на приеме жидкости и белка.
Патогенез остановки сердца
Факторами, вызывающими электрическую нестабильность миокарда, могут выступать его острая или хроническая ишемия, повреждение, постинфарктное ремоделирование сердца с развитием хронической сердечной недостаточности.
Экспериментально выявлены следующие механизмы развития электрической нестабильности миокарда:
1.На клеточно-тканевом уровне появляется гетерогенность сократительного миокарда в результате чередования кардиомиоцитов с различной активностью оксиредуктаз, их диссеминированные повреждения, гипертрофия, атрофия и апоптоз. Наблюдается развитие интерстициального отека и явлений кардиосклероза, нарушающих консолидацию клеток миокарда в функциональный синцитий.
2. На уровне субклеточных структур:
- нарушения Са 2+ -связывающей способности и очаговая диссоциация гликокаликса;
- снижение и зональное насыщение плазмолеммы холестерином;
- изменение плотности бета-адренорецепторов и соотношения активности сопряженных с ними аденилатциклазы и фосфодиэстеразы;
- снижение объемной плотности Т-системы и нарушение ее контактов с цистернами саркоплазматического ретикулума;
- модификация вставочных дисков с разобщением некрусов;
- пролиферация митохондрий и их функциональное ассоциирование на значительной территории наиболее адаптированных кардиомиоцитов.
Выраженность выявленных изменений положительно коррелирует с достоверными нарушениями проведения электрических импульсов в миокарде.
Основные факторы, приводящие к остановке сердца - локальное очаговое замедление и фрагментация волны возбуждения, которая распространяется в электрически неоднородной среде, чьи отдельные участки отличаются различной длительностью потенциалов действия и рефрактерных периодов, скоростью спонтанной диастолической деполяризации и т.п.
Весомое значение имеют также механическое растяжение волокон миокарда вследствие дилатации камер сердца; гипертрофия сердечной мышцы и нарушения нейрогуморальной регуляции сердечного ритма, электролитного обмена, кислотно-основного состояния; гиперкатехоламинемия.
Возможно чередование периодов асистолии и резкой брадикардии с эпизодами фибрилляции желудочков или желудочковой тахикардии.
При заболеваниях сердца асистолия может возникать также как исход брадиаритмий и блокад проведения, главным образом - дисфункции синосового узла и предсердно-желудочковой блокады. Особую опасность представляет дистальная (трифасцикулярная) форма АВ-блокады III степени, которая чаще развивается при обширном переднем инфаркте миокарда с поражением межжелудочковой перегородки и имеет крайне неблагоприятный прогноз (при отсутствии соответствующего лечения летальные исходы могут достигать 80%). Блокада способствует резкому снижению сердечного выброса и развитию отека легких и кардиогенного шока.
При экстракардиальных причинах патогенез умирания различен: при большой кровопотере деятельность сердца угасает постепенно; при гипоксии, асфиксии и раздражении блуждающих нервов возможна мгновенная остановка сердца.
Массивная эмболия сосудов легкого приводит к циркуляторному коллапсу и смерти в течение нескольких минут приблизительно в 10% случаев; некоторые пациенты умирают спустя какое-то время при прогрессирующей правожелудочковой недостаточности и гипоксии.
Использование модифицированных диетических программ, направленных на снижение массы тела с применением белков и жидкости, может приводить к развитию первичной дегенерации атриовентрикулярной проводящей системы с внезапной смертью при отсутствии тяжелого коронарного атеросклероза; часто при этом обнаруживается трифасцикулярная атриовентрикулярная блокада.
При ряде состояний (гипотермия, гиперкалиемия, острый миокардит, неадекватное применение ряда лекарственных препаратов) развитие асистолии может быть опосредовано остановкой или блокадой синусно-предсердного узла с последующим угнетением нижерасположенных пейсмекеров или синдромом слабости синусового узла, сопровождаемым обычно нарушением функции проводящей системы.
Фибромы и воспалительные процессы в области синусно-предсердного или предсердно-желудочкового узлов иногда могут привести к внезапной смерти у людей, не имевших ранее признаков болезни сердца.
При цереброваскулярных расстройствах внезапная остановка сердца чаще опосредована субарахноидальным кровоизлиянием, внезапным изменением внутричерепного давления или поражением ствола мозга.
Патогенез остановки сердца может варьировать в пределах действия одного этиологического фактора. Например, рефлекторная остановка дыхания может возникать при механической асфиксии, как результат непосредственного сдавления каротидных синусов. В иной ситуации могут сдавливаться крупные сосуды шеи, трахеи, может наблюдаться перелом шейных позвонков, что обуславливает несколько другой патогенетический оттенок непосредственного механизма остановки сердца. При утоплении вода может быстро залить трахеобронхиальное дерево, выключив альвеолы из функции оксигенации крови; в другом варианте механизм смерти определяют первичный спазм голосовой щели и критический уровень гипоксии.
Наиболее разнообразны причины "наркозной смерти":
- рефлекторная остановка сердца в результате недостаточной атропинизации больного;
- асистолия как следствие кардиотоксического действия барбитуратов;
- выраженные симпатомиметические свойства некоторых ингаляционных анестетиков (фторотан, хлороформ, трихлорэтилен, циклопропан).
В ходе анестезии первичная катастрофа может возникнуть в сфере газообмена ("гипоксическая смерть").
При травматическом шоке главным патогенетическим фактором является кровопотеря. Однако в ряде наблюдений при травматическом шоке на первый план выступают первичные расстройства газообмена (травмы и ранения груди); интоксикация организма продуктами клеточного распада (обширные раны и размозжения), бактериальными токсинами (инфекция); жировая эмболия; выключение жизненно важной функции сердца, головного мозга в результате их прямой травмы.
Эпидемиология
По имеющимся данным, ежегодно из 200000 больных с остановкой сердца, которым проводится сердечно-легочная реанимация, выживают около 70000 (30%). Однако только 10% (или 3,5% всей популяции) выживших способны вернуться к прежнему образу жизни. Такой низкий показатель обусловлен выраженными неврологическими нарушениями, возникающими у больных в период прекращения кровообращения и в процессе реанимации.
Факторы и группы риска
1. Ишемическая болезнь сердца (ИБС).
2. Употребление алкоголя пациентом с ИБС (15-30% случаев остановки сердца).
3. Пожилой возраст.
5. Артериальная гипертензия.
6. Гипертрофия левого желудочка.
8. Прием некоторых лекарственных средств: барбитураты, средства для наркоза, наркотические анальгетики, антагонисты кальция, бета-адреноблокаторы, трициклические антидепрессанты, производные фенотиазина, сердечные гликозиды, препараты, удлиняющие интервал Q-T (хинидин, дизопирамид).
9. Анафилактический, бактериальный или геморрагический шок.
10. Переохлаждение (снижение температуры тела ниже 28 о С).
14. Электротравма (поражение током, ударом молнии, осложнение электроимпульсной терапии).
Ранения сердца
Ранения сердца — группа повреждений перикарда, кардиальной мышцы, клапанной, проводящей систем в результате воздействия механических факторов (ножевых и огнестрельных ранений, медицинских манипуляций). Проявляются болью, бледностью, цианозом, обморочным состоянием, падением АД. Могут осложниться тампонадой, массивной кровопотерей, фатальными нарушениями ритма. Диагностика патологии проводится с помощью Эхо-КГ, ЭКГ, пункции перикарда, рентгенографии. Лечение только хирургическое — прямой доступ к сердцу с ушиванием раны, ревизией грудной клетки.
МКБ-10

Общие сведения
Ранения сердца представляют собой серьезную проблему современного здравоохранения из-за значительного распространения оружия, особенно огнестрельного. В мирное время такие повреждения составляют около 10% (из них последствия воздействия пуль, дроби — 3%) от всех проникающих травм грудной клетки. На ранения левого желудочка приходится 43%, правого — 35%, правого предсердия — 6%, левого — 4%. Повреждения в двух и более локациях отмечаются в 11% случаев. Летальность на догоспитальном этапе колеблется от 15 до 40%, на госпитальном (во время оперативного вмешательства или в послеоперационном периоде) — до 25%. Вариативность показателей определяется уровнем развития системы здравоохранения в регионе.

Причины
Наиболее частым этиологическим фактором травматических повреждений миокарда является прямое механическое воздействие на область груди тупых, острых предметов, снарядов, осколков, пуль. Также ранения сердца могут развиваться вследствие медицинских вмешательств, проводимых на открытом сердце или эндоваскулярно. Основные группы причин:
- Физические факторы. Открытые повреждения встречаются при ножевых, огнестрельных ранениях. Закрытые являются результатом воздействия на каркас грудной клетки тупых предметов при транспортных, производственных травмах, природных и техногенных катастрофах, драках, криминальных нападениях. Они сопровождаются переломами грудины, ребер, отломки которых оставляют слепые или сквозные дефекты миокарда.
- Ятрогенные причины. Ранения кардиальных структур могут наблюдаться при операциях и манипуляциях в области средостения, особенно переднего: пульмонэктомии, плевральной, перикардиальной пункции, замене клапанов, трансплантации органов. При несоблюдении техники проведения процедур возможно воздействие изнутри, например, фрагментами зондов, использующихся при ангиографии, ангиопластике и стентировании коронарных сосудов, металлическими проводниками, элементами шовного материала.
Патогенез
Ранения сердца запускают комплекс патологических реакций, главным образом развивающихся вследствие поступления крови в полость перикарда. Излитие крови в перикардиальную сумку нарушает нормальное функционирование миокарда, уменьшает амплитуду и силу сокращений вплоть до асистолии. Одновременно происходит сдавление венечных сосудов, что существенно ухудшает снабжение сердечной мышцы кислородом и питательными веществами. Длительная тампонада обычно заканчивается гибелью кардиомиоцитов, некротическими изменениями в ткани. Компрессия полых и легочных вен снижает поступление крови в предсердия, аорты и легочного ствола — в желудочки, что отрицательно сказывается на циркуляции по малому и большому кругам кровообращения, уменьшает выброс, приводя к острой либо подострой сердечной недостаточности.
Дополнительными причинами нарушения системной гемодинамики могут стать кровь и воздух в плевральной полости, которые способны сместить средостение, вызвать перегиб сосудистого пучка. Повреждение межжелудочковой перегородки провоцирует нефизиологический ток крови внутри сердца, что повышает нагрузку на желудочки. Нарушение структурной целостности проводящей системы негативно влияет на проведение возбуждающего импульса, что потенцирует атриовентрикулярные блокады различной степени, фибрилляции. При тяжелых ранениях часто развивается травматический, гиповолемический шок вследствие массивной кровопотери, гипоксии тканей, чрезмерного раздражения нервных окончаний в плевре и перикарде, прогрессирующего торможения центральной нервной системы с угнетением дыхательного и сосудодвигательного центров.
Номенклатура ранений сердца базируется на характере повреждения, его последствиях для кардиальных структур. Согласно общей систематизации травм все поражения делят на открытые (с нарушением целостности кожных покровов) и закрытые (с сохранением целостности кожи). В клинической практике выделяют следующие группы ранений:
- Изолированные повреждения сердца. Включают единичные и множественные непроникающие, проникающие, сквозные раны непосредственно органа. Могут сопровождаться гемотораксом, гемоперикардом, гемопневмотораксом. Возможно поражение как миокарда, так и коронарных сосудов, перегородки сердца, проводящей системы, клапанного аппарата.
- Сочетанные повреждения. Ранения сердца сочетаются с травмами других органов, что значительно ухудшает прогноз и повышает вероятность развития полиорганной недостаточности. Вместе с кардиальными структурами могут поражаться органы грудной полости (легкие, бронхиальное дерево, пищевод, диафрагма), брюшной полости (печень, желудок, кишечник, почки), магистральные сосуды, кости, суставы и пр.
Симптомы
Пациенты, доставляемые в стационар с проникающими ранениями груди, обычно находятся в тяжелом, часто бессознательном состоянии и каких-либо жалоб предъявить не могут. В отдельных случаях механические повреждения кардиальных структур протекают со стертой клинической картиной, в течение достаточно долгого времени практически ничего, кроме наружной раны, не указывает на ранение сердца. Больные чувствуют себя удовлетворительно, способны передвигаться без посторонней помощи при сохраняющемся высоком риске развития смертельных осложнений. Массивная кровопотеря наблюдается сравнительно редко.
При закрытых травмах (последствия медицинских манипуляций, повреждение костным отломком) симптоматика, наблюдаемая у пациентов, не позволяет однозначно говорить о наличии либо отсутствии повреждения миокарда. Возможно побледнение и цианоз кожи, особенно дистальных отделов конечностей, холодный пот, нарушения сознания. При сохраненном сознании больные испытывают отчетливое чувство страха, «близкой смерти», предъявляют жалобы на выраженную слабость, головокружение, частое глубокое дыхание, кашель. По мере прогрессирования тампонады сердца усиливаются явления дыхательной недостаточности, падает артериальное давление.
Осложнения
Самым частым негативным последствием подобных ранений является тампонада, сопровождающаяся нарушением сокращений миокарда, в том числе - до полного прекращения деятельности органа. Компрессия коронарных сосудов может привести к инфаркту. Повреждение сосудистого пучка, нисходящей части аорты осложняется массивной кровопотерей, развитием шоковых состояний, которые значительно ухудшают прогноз. Поражение проводящей системы провоцирует блокады проведения импульса, нарушения возбудимости и сократимости миокарда вплоть до фибрилляции желудочков.
Диагностика
Заподозрить ранение сердца можно по локализации повреждения в «опасной зоне» — в проекции органа на грудную клетку. При отсутствии раны патологию предполагают при общем тяжелом состоянии пациента, бледности, спутанности сознания, набухании шейных вен. Отмечаются прогрессирующие нарушения деятельности сердечно-сосудистой системы: падение артериального давления, парадоксальный пульс. При аускультации возможна регистрация глухих тонов, «шума мельничного колеса». Поскольку ранения сердца являются жизнеугрожающими состояниями, зачастую не оставляющими времени на детальное обследование, инструментальные методы используются только при стабильной гемодинамике. Применяются:
- Ультразвуковое исследование. Высокочувствительная, высокоспецифичная методика для оценки тяжести повреждений внутрисердечных структур, диагностики тампонады. Позволяет выявить кровь в перикардиальной сумке, нарушения внутрисердечной гемодинамики, определить локализацию раны. При неоднозначных результатах УЗИ возможно проведение чреспищеводного Эхо-КГ.
- Электрокардиография. Имеет большую диагностическую ценность на этапе обнаружения тампонады. При излитии крови в околосердечную сумку наблюдается снижение амплитуды зубцов на ЭКГ, монофазный характер комплекса QRST с последующим уменьшением интервала S-T, появлением отрицательного Т. Кардиограмма также назначается для определения признаков блокады, начинающего инфаркта миокарда.
- Перикардиоцентез. Пункция перикарда проводится после Эхо-КГ, осуществляется для определения характера жидкости в перикардиальной полости, дифференцировки крови от геморрагического выпота, экссудата при перикардите, ревматизме. Методика помогает уменьшить давление и нагрузку на сердце.
- Рентгенография грудной клетки. Может производиться для выявления тампонады. На рентгенограммах определяется плотная увеличенная кардиальная тень колоколообразной конфигурации, сниженная пульсация камер. Данный метод имеет ценность при уточнении диагноза.
При открытых ранениях объем повреждений сердца и соседних органов устанавливают во время ревизии. Дифференциальная диагностика осуществляется при закрытом характере повреждений, проводится с заболеваниями, сопровождающимися болью в кардиальной области: стенокардией, инфарктом миокарда, расслаивающей аневризмой аорты. В ряде случаев требуется различение патологии с перикардитом, плевритом и пневмонией с поражением листков перикарда. Необходимо исключить состояния с возможной иррадиацией боли в грудную клетку: почечную колику, приступ острого панкреатита, прободение язвы желудка.
Лечение ранений сердца
При подозрении на кардиальную травму с возможной тампонадой требуется экстренная госпитализация. Во время транспортировки оповещаются хирургические бригады, готовится все необходимое для торакотомии. Непосредственно в машине скорой помощи больному дают кислород, при необходимости проводят искусственную вентиляцию легких, переливание плазмы, эритроцитарной массы, физиологического раствора. При невозможности быстрой транспортировки для предупреждения остановки сердца осуществляют повторные пункции перикарда с интервалом 15-20 минут.
Лечение ранений только хирургическое. Выполняется вскрытие грудной клетки, ушивание дефекта миокарда с одновременным устранением тампонады. В настоящее время наиболее эффективным считается переднебоковая торакотомия в четвертом или пятом межреберьях. Этот доступ обеспечивает необходимые условия для ревизии внутренних органов. Параллельно производятся мероприятия по восстановлению объема циркулирующей крови, устранению ацидоза, поддержанию коронарного кровотока.
Рану сердца обнаруживают по пульсирующей струе крови, на время ушивания закрывают пальцем. При крупных повреждениях можно использовать катетер с наполняемой воздухом камерой. На этапе восстановления анатомической целостности применяют атравматические иглы, накладывают швы без излишнего натяжения. При остановке сердца, фибрилляции желудочков проводят прямой массаж сердца, внутрисердечно вводят адреналин, осуществляют дефибрилляцию. На заключительном этапе операции выполняют ревизию грудной полости, ушивание других ран, осмотр диафрагмы, установку дренажей.
Основными задачами послеоперационного периода являются восстановление объема крови, стимуляция эритропоэза, сохранение физиологического уровня системной и кардиальной гемодинамики, возобновление нормального периферического кровообращения, поддержание функций других органов, предупреждение инфицирования. Осуществляют переливания крови и кровезаменителей, назначают инфузионную терапию, антибиотикотерапию, контролируют жизненные показатели. Длительность стационарного лечения зависит от характера и тяжести ранения, может варьироваться от 2-х недель до 2-х месяцев.
Прогноз и профилактика
Терминальные состояния
Терминальные состояния - это патологии, которые характеризуются критическим уровнем нарушения жизнедеятельности, грубыми изменениями газообмена, гемодинамики и метаболизма. Процесс необратим без реанимационных мероприятий. Основные клинические проявления — централизация кровотока, патологический тип дыхания, снижение артериального давления вплоть до неопределяемого, угнетение или полная утрата сознания, бледность и мраморность кожи, холодный пот, нарушение сердечного ритма. Диагностируются по имеющейся клинической картине при физикальном обследовании. Специфическое лечение — реанимационные мероприятия, которые заключаются в проведении ИВЛ, вливании кардиотонических средств, глюкокортикостероидов, коллоидных и кристаллоидных инфузионных растворов.

Терминальные состояния (ТС) — начальный этап умирания. Возникают как финал жизни в глубокой старости, исход неизлечимого заболевания, результат несчастного случая. Чаще выявляется у пациентов отделений реанимации и интенсивной терапии. Скорость развития увеличивается прямо пропорционально стадии. Наиболее быстро смерть наступает у ослабленных пациентов, при лихорадке и ускоренном обмене веществ. Основным патогенетическим фактором является прогрессирующая гипоксия, которая сопровождается переходом метаболических процессов на анаэробный гликолиз. Происходит активация компенсаторных систем, что становится причиной истощения внутренних резервов. Продолжительность состояний колеблется от нескольких минут до 1-2 суток.

Существует множество факторов развития ТС. К их числу относятся все виды болезней, приводящих к смерти пациента, а также естественные возрастные изменения. Глубоким патогенетическим фактором считается критическое уменьшение перфузии крови, кислородное голодание, нарушение метаболических процессов, накопление в организме патологических продуктов обмена веществ. Терминальные состояния возникают в следующих случаях:
- Старость. С годами тело человека подвергается изменениям деструктивного характера. Естественная смерть, которой предшествует короткий период умирания, наступает в возрасте 80-100 лет на фоне сенильной деградации миокарда, ослабления функциональной способности сердца, кахексии и обезвоживания. Подобные процессы считаются нормальными, реанимация проводится крайне редко.
- Тяжелые соматические заболевания. Около 80% случаев остановки сердца обусловлено диффузным поражением коронарных артерий, злокачественными желудочковыми тахиаритмиями, фибрилляцией желудочков и другой патологией кардиологического профиля. Сердечные заболевания могут развиваться самостоятельно или иметь вторичную природу. Кроме того, терминальные состояния являются результатом онкологических процессов, полиорганной недостаточности, генерализованных инфекций и ОНМК.
- Травматические повреждения. Критические нарушения жизнедеятельности возникают при поражении центральной нервной системы (головного и спинного мозга), легких и органов брюшной полости. При сочетанных травмах они могут развиваться в первые минуты. Ограниченное повреждение приводит к ТС через определенный промежуток времени, чаще 3-4 дня. Это обусловлено развитием раневой инфекции, истощением компенсаторных механизмов, обезвоживанием (ожоги), некрозом. Отдельно рассматривают геморрагический шок, который формируется при большом объеме кровопотери и резком снижении ОЦК.
- Механическая асфиксия. Имеет место при утоплении, удушении, удавлении, обструкции дыхательных путей инородными телами. Чаще асфиксия встречается среди детей дошкольного и младшего школьного возраста. Сравнительно легко купируется при устранении патогенетического фактора. В некоторых случаях не требует реанимационных мероприятий. Состояние стабилизируется после восстановления нормального газообмена в легких.
- Врождённая нежизнеспособность. Встречается среди недоношенных младенцев, рожденных на сроке беременности 5-7 месяцев. Обусловлена незрелостью внутренних систем организма, неспособностью ребенка существовать вне матки. Выживаемость среди таких детей низкая. Необходимо помещение в кувез, обеспечение сложных и длительных реанимационных мероприятий.
Терминальные состояния формируются в момент трансформации патогенеза в танатогенез. Это происходит на фоне истощения защитных ресурсов, после чего реакции, направленные на поддержание жизнедеятельности, приобретают убивающий характер. Гипервентиляция, свойственная многим патологическим процессам, приводит к возникновению респираторного алкалоза и ухудшению мозгового кровотока. Централизация кровообращения становится причиной изменения реологических свойств крови, сокращения ее общего объема.
Реакции гемостатического типа преобразуются в диссеминированное внутрисосудистое свертывание, при котором отмечается усиленное тромбообразование, сменяющееся кровоточивостью. Сокращается функциональная способность органов, выявляется декомпенсация кислотно-щелочного и электролитного баланса, наблюдается инактивация ферментных систем. Уменьшается выработка энергии, происходит нарушение передачи нервного импульса в синапсах, расстройство иннервации всех систем организма, которое заканчивается остановкой сердца.
Критические ситуации классифицируются в зависимости от типа имеющихся изменений, глубины поражения жизненно важных систем организма, предполагаемых шансов на спасение пациента. Деление условно, так как происходящие трансформации аналогичны при большинстве танатогенных процессов. Различают семь основных разновидностей ТС:
- Шок IV степени. Возникает на фоне циркуляторной дисфункции, проявляется резким ухудшением перфузии тканей, протекает с вовлечением нескольких органов и систем. Один из основных признаков - централизация сосудистой деятельности. Развивается при острой кровопотере, сердечных катастрофах, тиреотоксическом кризе, адреногенитальном синдроме, обезвоживании, интоксикациях различного происхождения, генерализованных инфекционных процессах и аллергических реакциях.
- Терминальная кома. Присутствуют множественные нарушения в работе организма, происходит глубочайшее угнетение ЦНС, стволовых структур головного мозга. Обычно выявляется полиорганная недостаточность. Без искусственного поддержания жизнедеятельности очень быстро наступает клиническая, а после и биологическая смерть.
- Коллапс. Одна из разновидностей коронарной недостаточности. Проявляется резким снижением сосудистого тонуса, спаданием периферической кровеносной сети, уменьшением объема циркулирующей крови и сердечного выброса. При отсутствии помощи быстро приводит к гипоксии мозга, угнетению большинства функций человеческого тела, брадикардии. Может возникать при острых инфекциях, интоксикациях, передозировке инсулином, гипотензивными средствами и ганглиоблокаторами, абдоминальных и сердечных заболеваниях. Некупирующийся коллапс — причина остановки кровообращения.
- Преагональное состояние. Характеризуется быстрым и неуклонным нарастанием патологических изменений: снижением перфузии, ослаблением дыхания, угнетением сознания. Длительность периода зависит от вызвавшей его причины. При кровопотере счёт идёт на часы, при неизлечимых хронических заболеваниях — на сутки. В случае гибели от удара током или травм, несовместимых с жизнью (размозжение головы, объемные повреждения сердца), не наблюдается.
- Терминальная пауза. Представляет собой задержку дыхания, которая может продолжаться от 2 до 4 минут. Во время нее у больного отмечается резкая брадикардия или обратимая асистолия, неопределяемое артериальное давление, арефлексия и адинамия. Может быть ошибочно принята за наступление клинической смерти.
- Агония. Последняя вспышка жизнедеятельности организма. Происходит недолгосрочное восстановление коронарной активности и дыхания, незначительное повышение АД, просветление сознания на несколько минут. Не считается признаком улучшения, без реанимационной помощи всегда заканчивается смертью больного. Купировать подобные явления удается только в том случае, если они были спровоцированы устранимым фактором. Агональные эпизоды у хронических больных практически не поддаются коррекции.
- Клиническая смерть. Считается переходным периодом между жизнью и смертью. Обратима при своевременном начале восстановительных мероприятий. Сопровождается остановкой дыхания и кровообращения, отсутствием сознания, пульса на периферических и центральных артериях. Протекает на протяжении 3-5 минут, после чего изменения в ЦНС становятся необратимыми. При глубокой гипотермии восстановить жизнедеятельность можно через 30-40 минут.
Симптомы терминальных состояний
Все состояния данной группы проявляются похожей клинической картиной. У пациента отмечается гипотензия, тахикардия, по мере углубления патологии переходящая в брадикардию, признаки централизации кровообращения: бледность, серость или синюшность кожи, появление застойных пятен. На начальном этапе рефлексы могут сохраняться. Выявляется повышенная судорожная готовность. Дыхание учащенное и углублённое, с включением в процесс шеи, плечевого пояса, дна полости рта, передней брюшной стенки и межреберных мышц. Выдох активный.
По мере прогрессирования процесса развивается угнетение дыхательного центра. Респираторные движения замедляются, урежаются. Вдохи поверхностные, редкие, недостаточные для полноценного обмена газов в легких. При шоках и терминальной коме гемодинамика поддерживается с помощью кардиотоников. Самостоятельная жизнедеятельность невозможна. Сознание, как правило, отсутствует. Нормальные рефлексы постепенно угасают, сменяясь патологическими. В период агонии пульс и артериальное давление на периферии не определяются. Обнаруживаются пальпаторно выявляемые нарушения сердечного ритма. При возникновении клинической смерти дыхание, сознание и кровообращение отсутствует. Тканевый и клеточный метаболизм частично сохранены. Рефлексов любого типа, реакции на боль нет.
Вывод о необходимости спасательных мероприятий делают на основании клинической картины. Лечащий врач — реаниматолог-анестезиолог. Показана консультация кардиолога и специалистов, занимающихся терапией основной болезни, спровоцировавшей ухудшение. Данных, полученных в ходе физикального осмотра, достаточно для установления типа и тяжести патологии. Чтобы уточнить глубину изменений и определиться с тактикой дальнейшего ведения больного, могут использоваться аппаратные и лабораторные способы обследования:
- Физикальные методы. В ходе осмотра у пациента выявляется частота дыхания >36 или 130-140 или
- Лабораторные методы. Наибольшее диагностическое значение имеет исследование крови на КЩС, содержание газов и электролитов. Выявляют снижение pH ниже 7,35, а чаще 7,29, уровень периферического pO2
- Аппаратные методы. Основной способ аппаратного обследования - использование анестезиологического монитора. Устройство позволяет в онлайн-режиме контролировать показатели жизнедеятельности: артериальное давление, сатурацию, сердечный ритм, дыхание. При необходимости практикуется прямое измерение АД с помощью внутриартериального катетера (инвазивная тонометрия). Для установления причин, спровоцировавших терминальные состояния, применяют компьютерную томографию, лапароскопию, рентгенографию, сцинтиграфию и пр. Выбор способа зависит от основного диагноза.
Интенсивная терапия
Лечение проводится с использованием ряда медикаментозных и аппаратных методик. Для восполнения ОЦК показано вливание 400-800 мл коллоидных растворов, в том числе реополиглюкина и волюлайта. Стабилизация гемодинамики достигается путем длительного постоянного введения вазопрессоров: допамина, норадреналина. Чтобы остановить патологическое свертывание, рекомендован гепарин. Подавление неадекватных иммунных реакций осуществляется за счет гормональных средств.
Для усиления действия медикаментов применяется кальция хлорид или глюконат. Восстановление нервно-мышечной проводимости выполняется с помощью прозерина. Коррекция кислотно-щелочного равновесия требует инфузии натрия гидрокарбоната в дозе 200-400 мг. Восстановление баланса солей производят с помощью растворов трисоля, ацесоля, дисоля. Для выведения токсичных метаболитов показано внутривенное введение мочегонных средств. При судорогах - мышечные релаксанты курареподобного действия, бензодиазепины.
Аппаратная поддержка заключается в проведении искусственной вентиляции лёгких. Современная техника дает возможность отрегулировать соотношение газов таким образом, чтобы избежать развития респираторного ацидоза, обеспечивая адекватную оксигенацию. Для доставки прессорных аминов используют инъектоматы — устройства, позволяющие на протяжении нескольких часов или дней вводить строго дозированное количество препарата. Блокады внутрисердечной проводимости могут потребовать установки кардиостимулятора. С целью купирования последствий гипоксии на этапе выздоровления назначается гипербарическая оксигенация.
Терминальные состояния имеют неблагоприятный прогноз. Погибает до 75-80% больных. При отсутствии специализированной помощи смертность достигает 100%. Чтобы предотвратить подобные ситуации, необходим тщательный контроль над состоянием пациентов реанимационных отделений, ежедневное лабораторное исследование крови, мониторинг функции внешнего дыхания и сердечной деятельности. Все имеющиеся отклонения должны корректироваться на ранних этапах. Заболевания, потенциально способные приводить к ТС, подлежат контролю. Больной должен проходить регулярное обследование, следить за своим здоровьем, соблюдать рекомендации врача.
Ушиб сердца ( Миокардиальная контузия )
Ушиб сердца - это закрытая травма, которая не сопровождается нарушениями анатомической целостности органа. Патология наблюдается у пострадавших в результате ДТП, падения с большой высоты, ударов в область груди. Ушибы сердца проявляются болями в предсердечной области, разнообразными формами аритмий, признаками недостаточности кровообращения. Для диагностики назначают ЭКГ и ЭхоКГ, КТ грудной клетки, исследование миокардиальных маркеров. Лечение травм сердца определяется их тяжестью и наличием сопутствующей патологии, требует проведения консервативных мероприятий: антиаритмической терапия, коррекции электролитных нарушений, стабилизации показателей гемодинамики.


Частота ушибов сердца при закрытой травме груди колеблется от 8% до 71%, причем характерные клинические проявления возникают только у 76% пострадавших. Разбег статистических данных связан с отсутствием строгих диагностических критериев и сложностью определения повреждения с помощью инструментальных методов. Ушиб сердца, который в англоязычной литературе называют «миокардиальной контузией», представляет большой интерес для практической кардиологии. Это обусловлено полиморфизмом клинической картины, разнообразными осложнениями, отсутствием общепринятых протоколов лечения.
Ушиб сердца возникает при механическом воздействии на грудную клетку. Самой распространенной причиной травмы является ДТП, при котором из-за резкого торможения водитель сталкивается с рулевым колесом, пассажиры — с элементами салона автомобиля. Закрытое повреждение сердца возникает при падении с большой высоты, которое сопровождается ударами органа о позвоночник и грудину, прямом ударе в предсердечную область, тяжелой травме верхних отделов живота.
При ушибах сердца чаще страдают желудочки. Объем и локализация повреждения зависят от точки приложения и силы удара, взаиморасположения органов грудной полости в момент воздействия. Не исключены травмы задних отделов сердца, возникающие в результате контрударов. При закрытых травмах давление в сердечных камерах возрастает до 500-1000 мм рт. ст., что вызывает кровоизлияния под эндокард, повреждение сосочковых мышц, клапанов и других внутрисердечных структур.
При микроскопии определяются очаговые кровоизлияния в толще миокарда. Также для ушиба сердца характерна диссоциация и релаксация мышечных волокон, скопление эритроцитов в сосудах по типу «монетных столбиков». Сильное механическое воздействие вызывает разрывы эндокарда и прилежащего к нему слоя сердечной мышцы. В этих местах внутренний слой сердечной стенки представлен бесформенной массой с неразличимым гистологическим строением.
При ультраструктурной электронной микроскопии определяется слущивание клеток эндотелия, множественные надрывы и микроповреждения эндокарда, на месте которых локализованы фибриновые массы. В зоне травмы визуализируется набухание, деформация, деструкция митохондрий. В результате этого нарушаются процессы окислительного фосфорилирования, снижается энергетическое обеспечение миокарда, повышается уровень кальция во внеклеточной жидкости.

В современной кардиологии до сих пор нет единого представления о систематизации травм сердца. Ряд авторов разделяют закрытые повреждения на ушибы, сотрясения и разрывы различных структур сердца, однако разграничить эти состояния не всегда удается. Во врачебной практике наиболее распространенной и важной признана клиническая классификация, которая учитывает показатели гемодинамики. Согласно ей, существует 3 степени тяжести травмы:
- Легкая. Проявляется преходящими нарушениями ритма и проводимости, изменениями в электрической активности сердца. Патологические признаки определяются инструментально, имеют минимальные клинические проявления.
- Средняя. У пострадавшего наблюдаются длительные нарушения ритма и внутрисердечной проводимости, которые дополняются преходящими расстройствами кровообращения.
- Тяжелая. Различные формы аритмии сопровождаются прогрессирующими нарушениями гемодинамики вплоть до острой сердечной недостаточности и шокового состояния.
Симптомы ушиба сердца
У большинства пациентов повреждение предсердечной области сопровождается другими травмами, что объясняет полиморфность клинической картины. Чаще всего пострадавший жалуется на боли в груди, которые возникли сразу после травмы или спустя некоторое время. Болезненные ощущения при ушибе сердца могут отдавать в область лопаток и левую руку, напоминая проявление инфаркта миокарда. У некоторых пациентов боли возникают только при физической нагрузке.
Болевой синдром сопровождается аритмиями, которые клинически проявляются учащенным сердцебиением, ощущениям замирания или «кувырка» сердца. Вследствие нарушения притока крови к головному мозгу состояние сопровождается головокружениями, головными болями, общей слабостью. При тяжелых формах ушиба сердца наблюдается резкое снижение артериального давления, приглушенность сердечных тонов, бледность кожи и слизистых оболочек.
Другие симптомы зависят от характера сочетанных травм. Повреждения в зоне грудной клетки нередко сопровождаются переломами ребер и грудины. Пациент ощущает резкие боли, которые усиливаются при дыхании, кашле, разговоре. Чтобы уменьшить дискомфорт, пострадавший старается дышать поверхностно и щадить пораженную половину грудной клетки. В области удара наблюдается отечность и краснота, ссадины, подкожные кровоизлияния.
Ушибы сердца осложняются некрозом кардиомиоцитов и образованием зон гипокинезии, в результате чего снижается сократительная способность миокарда. В дальнейшем эта область замещается соединительной тканью с формированием кардиосклероза. Патологические изменения становятся причиной уменьшения ударного объема и сердечного выброса, развития хронической недостаточности кровообращения разной степени тяжести.
Вторым типичным осложнением является жизнеугрожающая аритмия - фибрилляция желудочков. Ее развитие связано с очагами структурного поражения миокарда, которые выступают аритмогенным фокусом и причиной генерации эктопических импульсов. Еще одним провоцирующим фактором нарушений ритма называют перераспределение кровотока в субэпиркардиальные области миокарда и появление ишемически-реперфузионных очагов.
Постановка диагноза ушиба сердца представляет серьезную задачу, поскольку пострадавшему после травмы необходимо оказать экстренную медицинскую помощь и провести обследование в кратчайшие сроки. В такой ситуации диагностика выполняется одновременно с неотложными лечебными мероприятиями, направленными на стабилизацию состояние и профилактику жизнеугрожающих осложнений. В программу обследования входят следующие методы:
- Электрокардиография. По результатам ЭКГ определяют нарушения ритма, которые возникают у всех пострадавших с ушибами сердца. Чаще всего выявляются экстрасистолии, желудочковая тахикардия, мерцательная аритмия Нередки нарушения проводимости в виде атриовентрикулярной блокады, блокады ножек пучка Гиса.
- УЗИ сердца. Ушиб не сопровождается значимыми макроструктурными изменениями, однако ультразвуковое исследование необходимо для оценки функциональной активности сердца. ЭхоКГ используется для оценки наличия и степени сердечной недостаточности, визуализации нарушений сократительной функции миокарда в определенных участках, что может указывать на локализацию травмы.
- КТ органов грудной клетки. Спиральная компьютерная томография показана при сочетанных травмах. С ее помощью удается исключить проникающие ранения сердца, определить взаимоотношения костных фрагментов при переломах ребер, выявить повреждения других внутренних органов и плевры.
- Эндомиокардиальная биопсия. Забор тканей для гистологического анализа показан в сложных диагностических случаях. При ушибе в микропрепаратах определяются кровоизлияния, повреждения эндокарда, множественные изменения митохондрий.
- Лабораторная диагностика. В первые 6 часов после травмы сердца наблюдается возрастание уровня кардиального тропонина, который достигает своего пика спустя сутки и остается повышенным в течение 2-х недель. Дополнительно проводится биохимическое исследование крови с оценкой уровня электролитов.
Дифференциальная диагностика
В остром периоде ушиба сердца следует исключить инфаркт миокарда, поскольку эти патологии имеют сходные характеристики болевого синдрома. В дальнейшем необходимо дифференцировать закрытую травму с различными формами миокардита, тампонадой сердца. При легкой степени ушиба и возникновении симптомов спустя некоторое время после получения травмы круг дифференциальной диагностики дополняется всеми видами аритмий, ишемической болезнью сердца.

Лечение ушиба сердца
Подходы к терапии являются предметом дискуссии специалистов в сфере практической кардиологии. В научной литературе и клинических протоколах нет четко сформулированных принципов проведения лечебных мероприятий. Поскольку ушибы сердца в основном сопровождаются более тяжелыми повреждениями, лечение основано на синдромальном подходе: купирование болевого синдрома, поддержание нормальной гемодинамики, стабилизация дыхательной функции.
Основным проявлением контузии миокарда выступают аритмии, поэтому пациентам назначают противоаритмические препараты, в критических ситуациях возможно проведение дефибрилляции. При сочетании ушиба сердца с нарушением электролитного обмена, которое влияет на сократимость миокарда, проводится индивидуально подобранная инфузионная терапия. По показаниям назначают лечение сердечной недостаточности согласно общепринятому протоколу.
Ушибы легкой и средней степени тяжести имеют прогностически благоприятное течение, однако при тяжелых закрытых травмах уровень летальности составляет более 57%. Большинство таких пострадавших погибает в первые сутки от критических нарушений гемодинамики и сопутствующих повреждений. Превентивные меры включают соблюдение требований охраны труда на производстве, просветительскую работу среди населения, направленную на профилактику травматизма.
2. Ушиб сердца при закрытых травмах груди: этиология, диагностика, тяжесть повреждения сердца (обзор литературы)/ А.В. Денисов// Военно-медицинский журнал. - 2018. - №8.
3. Клинические и морфологические аспекты диагностики ушиба сердца/ С.В. Савченко// Патология кровообращения и кардиохирургия. - 2016. - №1.
4. Ушиб сердца - нерешенные проблемы теории и практики/ О.В. Корпачева// Общая реаниматология. - 2008. - №6.
Современное состояние лечения ранений сердца. Рекомендации
Проведено изучение отдаленного послеоперационного периода и качество жизни у 67 пациентов, оперированных по поводу ранений сердца в срок после операции от 1 года до 8 лет. В результате проведенных исследований установлено, что в отдаленном послеоперационном периоде, у пациентов, оперированных по поводу ранений сердца, осложнения развиваются в 60% наблюдений. Большинство осложнений связаны с развившимся спаечным процессом в грудной полости. В отдаленном послеоперационном периоде выполненная операция не влияет на физический компонент здоровья. При этом изменяется психологический компонент здоровья: отмечается утомляемость, отсутствие чувства внутренней энергии и снижение работоспособности, снижение социальной активности, обнаружены склонности к развитию депрессивных состояний.
2. Шапкин Ю.Г., Мухина В.М. Исходы хирургического лечения при ранениях сердца // Анналы хирургии. - 2008. - № 1. - С. 33-34.
3. Blake D.P., Gisbert V.L., Ney A.L. Survival after emergency department versus operating room thoracotomy for penetrating cardiac injuries // Am. Surg. - 1992. - Vol. 58. - № 6. - P. 329-332.
4. Bolton J.W., Bynoy R.P., Lazar H.L. Two-dimensional echocardiography in the evalation of penetrating intrapericardial injuries // Ann. Thorac. Surg. - 1993. - Vol. 56. - № 3. - P. 506-509.
5. Corfitsen M.T., Petersen A.O., Jorgensen S.J. Transport time and early treatment-important factors in knife injuries // Ugeskr. Laeger. - 1990. - Vol. 30. - № 152 (31). - P. 2227-2229.
6. Cserhati G. Successful management of penetrating cardiac injuries // Orv. Hetil. - 1996. - Vol. 19. - № 137 (20). - P. 1089-1090.
7. Demetriades D. Late sequele of penetrating cardiac injuries // Br. J. Surg. - 1990. - Vol. 77. - P. 813-814.
8. Deng M.C., Tjan T.D., Rocder N. et al. Perioperative notfalle und ihrebehandlungnachtterzoperationen // Intensiv. Und.Notfallbehandlung. - 1998. - Vol. 23. - № 2. - P. 73-84.
Введение. По литературным данным, ранения сердца при проникающих травмах грудной клетки составляют 10-19,5% [1; 4; 5]. При этом летальность достигает 50% [2; 6; 7]. Основными причинами летальных исходов являются массивная кровопотеря, острая тампонада сердца, обширные разрушения внутрисердечных структур [2]. Среди основных осложнений, отмеченных в ближайшем послеоперационном периоде у пострадавших с ранениями сердца, отмечают перикардит, посттравматический пульпит, плеврит, ишемию миокарда, нагноение послеоперационной раны [2; 8]. При лечении больных с ранениями сердца хирург вынужден решать не только диагностические, лечебные и реабилитационные задачи, но и давать оперированным рекомендации по режиму двигательной активности в быту и на производстве, что делает актуальной проблему изучения не только ближайших, но и отдаленных исходов у пациентов с ранением сердца.
Цель исследования - изучить отдаленные результаты лечения ранений сердца и качество жизни таких пациентов.
Материалы и методы. Для достижения поставленной цели проведено изучение отдаленного послеоперационного периода у 67 пациентов, оперированных по поводу ранений сердца, в срок после операции от 1 года до 8 лет с помощью специально разработанной анкеты. Кроме того, в отдаленном послеоперационном периоде проводили углубленное обследование, включавшее спирографии, флюорографию, рентгенографию, ЭКГ, УЗИ сердца и велоэргометрию.
Спирография осуществлялась на аппарате SpiroPro, ViasysJaeger (Германия), предназначенном для скрининговых обследований с целью выявления первичных признаков обструктивных и реструктивных заболеваний у взрослых и детей.
Флюорография и рентгеноскопия проводились на рентгеновском флюорографическом малодозном аппарате «Ренекс-флюро» и стационарном рентгенодиагностическом комплексе Sireskop-CX.
Ультразвуковое обследование сердца проводилось на аппарате NemioToshbaSSA-550A. Данная система позволяет определить размеры и функцию сердца, аорты, а также состояние листков перикарда и наличие выпота.
Электрокардиография проводилась на аппарате Mac 5000 ST, обладающем возможностью записи и интерпретации ЭКГ покоя с использованием 12 стандартных и 3 дополнительных отведений.
Велоэргометрическое обследование проводилось с использованием велоэргометра Ergoline и компьютерной стресс-тест системы X-SCRIBE, обладающей возможностью постоянного компьютерного анализа уровня и наклонения сегмента RS-T в процессе стресс-теста по всем 12 отведениям ЭКГ одновременно и постоянного автоматического анализа нарушений ритма сердца.
Качество жизни (КЖ) изучали с помощью русской версии опросника «The MOS 36-item Short-FormHervey». Опросник разработал John E. Ware в Институте здоровья США. Именно этот опросник использован в Международном проекте оценки КЖ, целью которого явились перевод и валидация опросника SF-36 для получения популярных норм КЖ для различных стран. Опросник состоит из 36 вопросов и включает 8 шкал. Ответы на вопросы выражены в баллах от 0 до 100. Большее количество баллов шкалы соответствует более высокому уровню КЖ.
Полученные в исследованиях данные подвергались статистической обработке на ПЭВМ с использованием пакета прикладных программ Statistica 6.0.473.0. Значимость различий двух совокупностей оценивали с использованием критериев Стьюдента-Фишера, χ2, Манна-Уитни. Различия считались значимыми при p < 0,05.
Результаты и их обсуждение. В результате проведенного исследования установлено, что из 67 пациентов не предъявляли ни каких жалоб и чувствовали себя удовлетворительно 46 (68,6%) пациентов, у 21 (31,3%) пациента выявлены различные жалобы, основные из которых - на сердцебиение при интенсивной физической нагрузке. 15 (22,3%) обследованных связывали сердцебиение с интенсивной физической нагрузкой, у 3 (4,4%) пациентов боли в области сердца возникали в покое, острые кратковременные боли в области сердца при интенсивной нагрузке с иррадиацией в левую руку и под левую лопатку ощущали 3 (4,4%) опрошенных. Помимо болей в сердце, жалобы на одышку смешанного характера, возникающую при интенсивной физической нагрузке, предъявляли 17 (25,3%) человек. Необходимо отметить, что все оперированные пациенты находились под наблюдением кардиолога поликлиники и получали соответствующую терапию.
При спирографическом обследовании у 53 (79,1%) обследованных выявлены умеренные изменения реструктивного типа, что может быть обусловлено развитием спаечного процесса в плевральной полости.
Развитие спаечного процесса подтверждается и рентгенологическим исследованием, при котором у всех обследованных выявлены послеоперационные плевро-легочные диафрагмальные спайки. Из общего количества обследованных у 10 (14,9%) человек выявлен диффузный пневмосклероз и уплотнение корней легких, еще у 8 (11,9%) пациентов - поднятие купола диафрагмы на одно ребро и смещение верхушки сердца в IV межреберье, а также облитерация левого синуса.
В результате проведения ультразвукового исследования нами выявлено, что у 57 (85,0%) обследованных отмечается уплотнение листков перикарда, свидетельствующее о наличии у них спаечного процесса между серозными поверхностями перикарда. Кроме того, у 13 (19,4%) человек была диастолическая сепарация листков перикарда до 2 мм и выпот до 50 мл. У 12 (17,9%) пациентов имелось расширение корня аорты с неспецифическими дегенеративными изменениями ее стенок, причем у 7 вплоть до развития аортальной недостаточности I степени. У 8 (11,9%) пациентов, раненных в левый желудочек, выявлены признаки гипертрофии левого желудочка и развитие диастолической дисфункции по релаксационному типу, пролапс митрального клапана I степени, митральная недостаточность II степени, незначительная дилатация левого предсердия. Еще у 9 (13,4%) пациентов с ранением правого желудочка обнаружена недостаточность трикуспидального клапана I степени.
При проведении электрокардиографического исследования у 23 (34,3%) пациентов выявили отклонение электрической оси сердца влево, у 18 обследованных это отклонение сочеталось с гипертрофией левого желудочка. Нарушения реполяризации выявлено у 16 (23,8%) обследованных, у 10 пациентов нарушения были обусловлены синдромом ранней реполяризации желудочков, у остальных 6 - изменения процессов реполяризации были обусловлены метаболическими нарушениями. Возникновение единичных экстрасистол выявлено у 9 (13,4%) пациентов.
С целью определения КЖ пациентов, оперированных по поводу ранений сердца, нами изучены основные показатели КЖ у 30 пациентов в отдаленном послеоперационном периоде с помощью анкет (приложение 2). Изучались физические и психологические параметры КЖ группы сравнения 20 относительно здоровых добровольцев того же возраста и пола.
Показатели КЖ, иллюстрирующие физический компонент здоровья (показатели шкал ФФ, РФФ, Б и ОЗ), представлены на рис. 1.
Как видно из данных, представленных на рис. 1, полученные результаты в основной группе существенно не отличались от данных, полученных в группе сравнения. Все опрашиваемые хорошо переносили физические нагрузки, как тяжелые, так и умеренные, ни один из пациентов не утратил способности к самообслуживанию (шкала ФФ). Большинство пациентов не испытывали затруднений в профессиональной или повседневной деятельности, поэтому им не пришлось сократить время, затрачиваемое на работу или выполнение домашних дел. Подобные затруднения возникли лишь у 4 (13,3%) пациентов (шкала РФФ). Физическая боль снижала КЖ у 14 (46,6%) пациентов. Наиболее часто пациенты предъявляли жалобы на головные боли, боли в области сердца.
Результаты оценки показателей КЖ, характеризующих психологические компоненты здоровья, представлены на рис. 2.
Как видно из данных на рис. 2 (показатели КЖ, характеризующие психологические компоненты здоровья), 18 (60%) пациентов предъявляли жалобы на быструю утомляемость, отсутствие чувства внутренней энергии и снижение работоспособности (шкала Ж). 12 (40%) отметили снижение социальной активности (шкала СФ). При изучении характеристик, иллюстрирующих эмоциональную сферу и психологическое здоровье этих пациентов, установлено, что они нарушены у 3 (10%) обследованных. У этих пациентов обнаружены склонности к развитию депрессивных состояний (шкалы РЭФ и ПЗ).
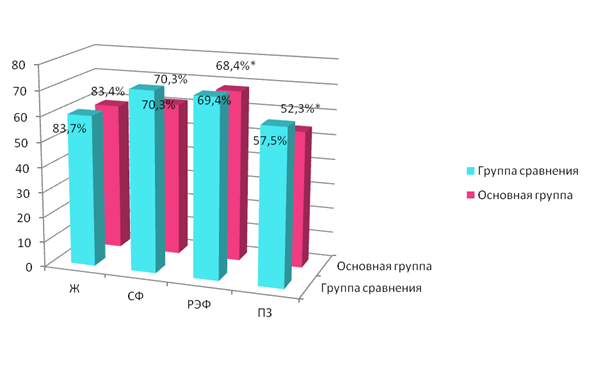
Рис. 1. Показатели КЖ, иллюстрирующие физический компонент здоровья
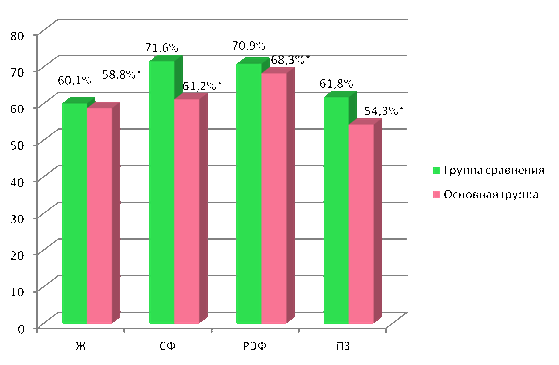
Рис. 2. Результаты оценки показателей КЖ, характеризующих психологические компоненты здоровья
Подводя итог исследованию, мы разделили отдаленные результаты операции на «отличные» - жалоб, связанных с операцией, нет, жизненная и трудовая деятельность без ограничений; «хорошие» - одна жалоба, связанная с операцией, жизненная и трудовая деятельность незначительно ограниченна; «удовлетворительные» - до трех жалоб, связанных с операцией, ограничение трудовой и жизненной деятельности; «неудовлетворительные» - более трех жалоб, связанных с операцией одновременно, существенное ограничение трудовой и жизненной деятельности. Результаты показаны на рис. 3.
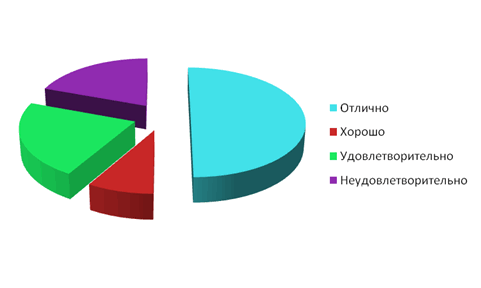
Рис. 3. Отдаленные результаты хирургического лечения ранений сердца
Из данных, представленных на рис. 3, видно, что в большинстве наблюдений 60% отдаленных результатов можно расценить как «отличные», 26,6% результатов можно расценить как «хорошие», «неудовлетворительные» результаты отмечены в 23,3% наблюдений и «хорошие» в 10% наблюдений.
Таким образом, проведенные исследования показывают, что операции, выполненные на сердце по поводу его ранений, существенно влияют на качество жизни оперированных пациентов в отдаленном послеоперационном периоде.
1. В отдаленном послеоперационном периоде у пациентов, оперированных по поводу ранений сердца, осложнения развиваются в 60% наблюдений. Большинство осложнений связаны с развившимся спаечным процессом в грудной полости.
2. В отдаленном послеоперационном периоде выполненная операция не влияет на физический компонент здоровья. При этом изменяется психологический компонент здоровья: отмечается утомляемость, отсутствие чувства внутренней энергии и снижение работоспособности, снижение социальной активности, обнаружены склонности к развитию депрессивных состояний.
Рецензенты:
Чалык Ю.В., д.м.н., профессор, профессор кафедры общей хирургии ГБОУ ВПО «Саратовский ГМУ им. В.И. Разумовского Минздрава России», г. Саратов.
Капралов С.В., д.м.н., профессор, заведующий 1 хирургическим отделением МУЗ «Городская клиническая больница № 2 им. В.И. Разумовского», г. Саратов.
Читайте также:
- Эндопротез, артродез мелких суставов кисти и стопы
- Лактостаз
- Массивная кровопотеря при повторных операциях на легком. Кризис микроциркуляции при повторных операциях на легком
- Оценка систолической функции миокарда по ЭхоКГ. Франция выброса левого желудочка
- Техника эндокапсулярной ленсэктомии. Рекомендации
