Средний отит и мастоидит у пожилых. Лечение мастоидита
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
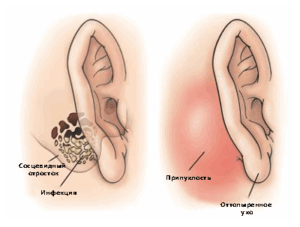
Мастоидит часто является основным осложнением среднего отита. Это сильное воспалительное заболевание, которое развивается на фоне инфицирования различного рода бактерий. Появляются значительные покраснения за ухом, боль и припухлое состояние тканей. При осложнении такого рода прописываются антибиотики, так как консервативное лечение, в данном вопросе, бесполезно.
На фоне острого отита есть риск вовлечения клеток сосцевидного отростка в воспалительный процесс. В редких случаях в собранной жидкости развивается бактериальная инфекция, а возбудителем обычно является тот же организм, что и при среднем отите: чаще всего это пневмококк. Инфекция сосцевидного отростка может вызвать остеомиелит перегородки, который приводит к слиянию воздушных клеток.
Инфицирование вызывает декомпрессию путем перфорации барабанной перепонки или распространения на латеральную надкостницу сосцевидного отростка, образуя под надкостничный абсцесс за ухом. Реже процесс распространяется централизованно с образованием абсцесса в височной доле головного мозга или септического тромбоза летального синуса. Крайне редко процесс может перекинуться на шею с образованием абсцесса Бецольда.
Мастоидит. Причины возникновения болезни
Непосредственная причина заболевания — это попадание патогенных микроорганизмов на слизистую оболочку уха, а также твердую ткань отростка. Возбудителями мастоидита являются все те же, как и для отита. Так как средний отит это первая стадия заболевания. Но с грамотным и своевременным лечением, он появляется крайне редко.
Определить появилось заболевание по конкретному инфицированию можно только после диагностики лаборатории, но чаще всего это:
- Пневмококки;
- Стрептококки;
- Стафилококки;
- Грамотрицательные бактерии.
Независимо от вида инфекции весь процесс воспаления воспринимается телом, как инородное вторжение. Более сложным этапом является присутствие гноя. А самой частой причиной заболевания — не своевременное или недостаточное лечение среднего отита. Пациент занимался самолечением или посетил неграмотного специалиста.
Симптомы и проявления мастоидита
Явления мастоидита появляются через несколько дней или недель после манифестации острого среднего отита с повышением температуры, боли в ушах. Практически у всех пациентов есть признаки среднего отита и гнойной отореи. Характерны покраснение, боль при пальпации в заушной области, флюктуация, оттопыренность ушной раковины.
Существуют важные местные и общие симптомы:
- Поднимается высокая температура тела;
- Апатия, утомляемость и слабость;
- Могут увеличиться лейкоциты вкрови, а также СОЭ, что говорит о наличии воспалительного процесса в организме.
- Снижается заметно аппетит и появляется бессонница на фоне болей.
Бывает заболевание без высокой температуры. Это возможно в таких ситуациях, как пожилой возраст и с пониженным иммунитетом. А в детском возрасте все симптомы будут максимально выражены и ясны.
Диагностика мастоидита
Сначала проводится клиническая оценка, далее проверяется необходимо КТ обследование или нет.
Когда сам диагноз клинический, КТ-исследование применяется редко, за исключением необходимости подтверждения диагноза. Необходимо сделать посев отделяемого из уха. При отсутствии самопроизвольного разрыва барабанной перепонки, рекомендуется выполнить тимпаноцентез на посев. При исследовании слуха могут быть отклонения от нормы, но они не характерны для данной болезни.
Мастоидит — осложнения заболевания
Стоит помнить, что при не соблюдении лечения, могут возникнуть серьезные последствия болезни:
- Частичная или полная потеря слуха;
- Сильнейший абсцесс мозга;
- Паралич лицевых мышц.
Все лечение зависит только от того, когда пациент обратился за помощью к специалисту. И естественно ранняя терапия поможет снизить риск осложнений. Как только были замечены первые симптомы, необходимо сразу же посетить специалиста.
Мастоидит. Лечение заболевания уха
После установления диагноза специалист выбирает наиболее подходящее лечение. Самым первыми применяются антибиотики, чтобы снять все очаги воспаления.
Так как на начальном этапе необходимо действовать очень быстро, добавляются и антисептики. А после того, как получится результат посева и предыдущий метод не помогает в лечении, то проводится корректировка всей терапии. Возможно подберутся другие антибиотики.
На тот случай, если все лечение антимикробными лекарствами не дает положительно результата, то проводится в обязательном порядке вскрывание всех гнойников и их очистка.
Самым эффективным способом предотвратить абсцесс — рано начать лечить все возможные появившиеся воспаления. Если все лечение было проведено правильно, то инфекция и нагноение не произойдет.
Средний отит - симптомы и лечение
Что такое средний отит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ходыревой Натальи Игоревны, сурдолога со стажем в 6 лет.
Над статьей доктора Ходыревой Натальи Игоревны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Средний отит — это острое воспалительное заболевание слизистой оболочки среднего уха: слуховой трубы, барабанной полости, пещеры и клеток сосцевидного отростка. В норме среднее ухо заполнено воздухом, при отите в слуховой трубе накапливается жидкость [1] .
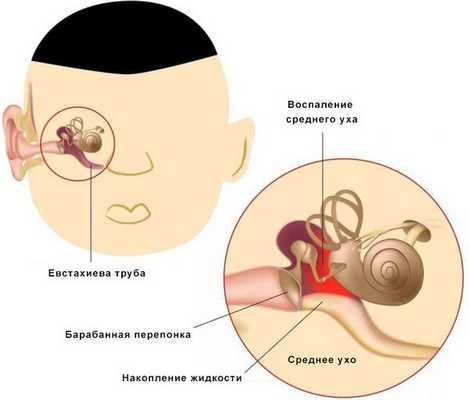
Средний отит можно заподозрить по трём ярким симптомам:
- боль в ухе;
- заложенность уха;
- снижение слуха;
У детей до одного года ярко выражены симптомы интоксикации: повышается температура, нарушается сон, ребёнок отказывается от еды [8] .
Основная причина возникновения среднего отита — воздействие вирусов и бактерий на слизистую оболочку полости носа и носоглотки. Чаще всего это пневмококк и гемофильная палочка, также встречается золотистый стафилококк, моракселла катаралис, гемолитический стрептококк группы А [1] .
Острый средний отит является наиболее частым осложнением острых респираторных заболеваний. В структуре болезней органа слуха острый средний отит встречается в 30 % случаев. В России его переносят ежегодно около 10 млн человек [1] .
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
- наличие в полости уха эмбриональной соединительной ткани, рыхлой и студенистой, которая имеет малое количество кровеносных сосудов и является хорошей питательной средой для микроорганизмов (чаще встречается у детей до года, иногда — до трёх лет);
- недостаточное заполнение воздухом полости височной кости из-за эмбриональной соединительной ткани и даже околоплодной жидкости;
- характерная для детей анатомия среднего уха: широкая и короткая слуховая труба расположена почти горизонтально, поэтому при острых респираторных заболеваниях, частом положении ребёнка лёжа на спинке, неправильном кормлении, постоянном срыгивании — слизистое содержимое из полости носа, кусочки пищи и жидкости попадают в слуховую трубу, что запускает механизм воспаления.
Также причинами среднего отита могут стать:
- травма — механическое повреждение барабанной перепонки острым или тупым предметом, выраженное изменение атмосферного давления при резком снижении самолёта или погружении на большую глубину;
- сепсис;
- туберкулёз;
- аллергия;
- неправильное промывание носа (например, при наклоне головы вправо, влево, назад);
- резкие перепады атмосферного давления (у лётчиков, стюардесс, пассажиров самолёта чаще встречается аэроотит, у водолазов, у взрослых и детей после купания в водоёмах — мареотит) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы среднего отита
- Встречаются чаще:
- боль, заложенность, шум в ухе;
- снижение слуха;
- аутофония — усиленное восприятие своего голоса поражённым ухом;
- повышение температуры тела выше 38 °С.
- Встречаются реже:
- выделения из уха (слизистого бесцветного, слизисто-белого, жёлтого, зелёного цвета);
- головная боль, чаще локализованная в височной области;
- головокружение системного характера (при осложнениях);
- нистагм — непроизвольные колебательные движения глаз (при осложнениях среднего отита, например при лабиринтите) [4] .
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.

Симптомы среднего отита у детей до одного года:
- беспокойство и плач;
- нарушение сна;
- срыгивание;
- отказ от еды;
- повышение температуры тела;
- положение головы на больном ухе;
- попытки прикрыть руками больное ухо;
- отсутствие реакции на игрушки;
- нистагм [1][8][9] .
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
- различный характер боли — от её отсутствия до резких болевых ощущений;
- фебрильная температура тела (более 38 °С);
- симптомы интоксикации (слабость, тошнота, головная боль, одышка, учащение пульса);
- неврологические симптомы (рвота, симптомы поражения оболочек головного и спинного мозга) [1][7][11] .
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
При нарушении основных функций слуховой трубы физиологический транспорт слизи затруднён, в результате она скапливается в области глоточного устья. Это приводит к дисфункции слуховой трубы и нарушению дренирования среднего уха. Оставшийся в нём воздух всасывается слизистой оболочкой, из-за чего в среднем ухе снижается давление. В результате происходит выпот жидкости из сосудов микроциркуляторного русла, что является отличным субстратом для размножения бактерий. Скопившийся экссудат, протеолитические ферменты, распавшиеся лейкоциты повышают давление на барабанную перепонку, что приводит к её прободению (образованию отверстия) и выделению гноя из уха [1] [9] [11] .
Транстимпанальный путь попадания инфекции
Инфекция проникает в барабанную полость через наружное ухо при механическом повреждении барабанной перепонки [9] [11] .
Гематогенный путь попадания инфекции
Встречается реже, при инфекционных заболеваниях (скарлатина, корь, грипп). Тромбоз микроциркуляторного русла среднего уха приводит к некротическим изменениям в слизистой оболочке барабанной полости. В результате возникает обширная перфорация барабанной перепонки, часто перетекающая в хроническую форму [9] .
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
- Катаральное воспаление.
- Гнойное воспаление:
- 2а — гнойное воспаление, нет перфорации;
- 2b — гнойное воспаление, с перфорацией.
- Разрешение:
- выздоровление;
- хронизация процесса;
- появление осложнений.
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
- выздоровление — в результате своевременной и адекватной терапии барабанная перепонка восстанавливает свою целостность, слух, как правило, тоже приходит в норму, в месте перфорации появляется рубчик;
- процесс переходит в хронический;
- формирование отогенных осложнений (связанных с ухом) [6] .
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
- снижение иммунитета;
- сопутствующие хронические заболевания дыхательной и пищеварительной системы;
- нарушение функции слуховой трубы.
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.
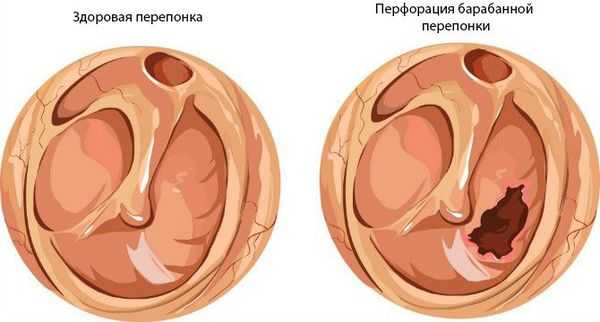
Хронический средний гнойный отит имеет две формы:
- мезотимпанит — воспаление только слизистой оболочки;
- эпитимпанит — поражение и костных структур.
Без адекватного лечения могут развиться следующие осложнения:
- Мастоидит — деструкция ячеек сосцевидного отростка. Проявляется болью в заушной области, её отёком и покраснением, общей интоксикацией, оттопыренностью ушной раковины. Для мастоидита характерны и атипичные формы. Они могут проявляться уплотнённым образованием на боковой поверхности шеи или заушной области, затруднённым поворотом головы, воспалением луковицы ярёмной вены (расширение, расположенное в яремной ямке височной кости), смертельным кровотечением из внутренней сонной артерии, опущением века, неподвижностью глазных яблок, отёком мягких тканей лица.
- Парез лицевого нерва — проявляется неподвижностью и асимметричностью поражённой стороны лица при попытке улыбнуться, нахмурить брови, разговаривать.
- Лабиринтит — воспаление внутреннего уха. Его признаки: головокружение, тошнота, рвота, нарушение равновесия, шум в ухе, снижение слуха.
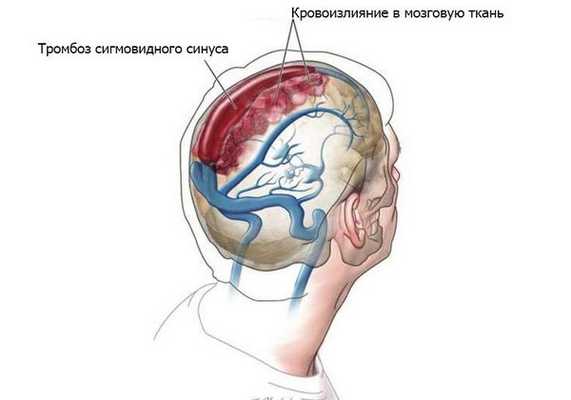
- Гнойные процессы внутри черепа: менингит, тромбоз сигмовидного синуса, субдуральный абсцесс (скопление гноя под твёрдой мозговой оболочкой головного мозга), экстрадуральный абсцесс (гной между твёрдой мозговой оболочкой и внутренней поверхностью костей черепа), абсцесс мозга, сепсис [8] .
Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.
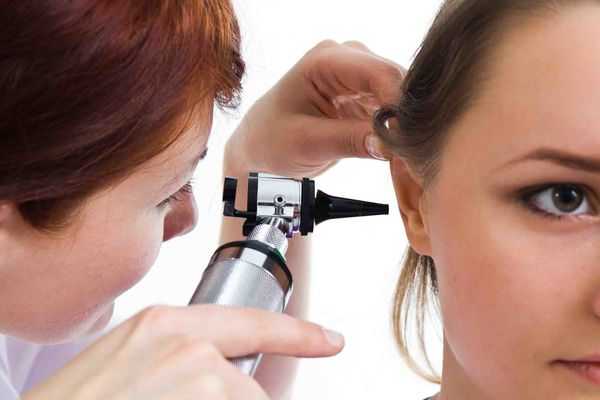
Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Обязательно проводят посев отделяемого из уха на микрофлору и грибы рода кандида.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.

Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.

Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3] .
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например "Синупрет".
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
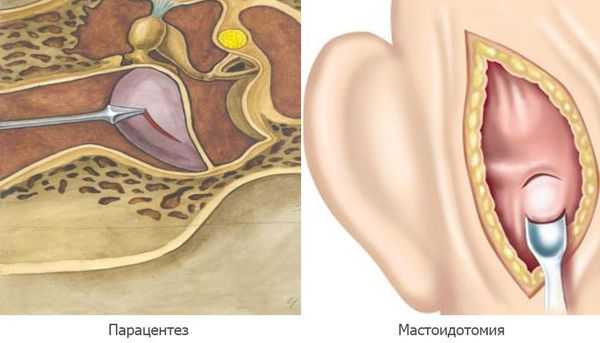
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Мастоидотомия — вскрытие сосцевидного отростка и его промывание, выполняется при внутричерепных осложнениях. Устанавливается дренаж до устранения признаков воспаления и полного очищения ячеек сосцевидного отростка [11] .
Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в "лечебных целях".
Прогноз. Профилактика
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
- предупреждать острые респираторные и хронические заболевания верхних дыхательных путей;
- не допускать переохлаждения;
- соблюдать правила личной гигиены;
- при кормлении детей грудью или бутылочкой держать голову ребёнка в правильном положении (голова и тело ребёнка должны находиться в одной плоскости, его нос расположен напротив соска);
- избегать механических травм барабанной перепонки;
- не удалять ушную серу сторонними предметами и ватными палочками;
- соблюдать гигиену наружного уха;
- исключить самолечение;
- при первых симптомах заболевания обращаться к ЛОР-врачу.
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются:
Мастоидит
Мастоидит — бактериальная инфекция сосцевидного отростка, который представляет собой выступающую кость позади уха. Мастоидит обычно возникает при отсутствии лечения или при неправильном лечении острого среднего отита и заключается в распространении инфекции со среднего уха на окружающую кость — сосцевидный отросток.
Симптомы
Обычно симптомы мастоидита появляются через несколько дней или недель после развития острого среднего отита, когда инфекция распространяется на сосцевидный отросток и разрушает его внутреннюю часть. В следствии скопления гноя в кости может сформироваться абсцесс.
К симптомам мастоидита относятся:
- и вокруг уха, носящая постоянный и пульсирующий характер;
- покраснение и распухание кожи, покрывающая сосцевидный отросток;
- асимметрия лица (наружное ухо смещается вбок и вниз);
- головная боль и высокая температура тела; ; и прогрессирующая потеря слуха;
- стойкое головокружение;
- невозможность смыкания век.
Возможные причины
- Проникающая инфекция из полости среднего уха (осложнение острого среднего отита)
- Травма сосцевидного отростка
- Сепсис (заражение крови)
- Нагноение лимфатических узлов, расположенных близко к сосцевидному отростку
Диагностика
С учетом причины заболевания и имеющихся симптомов врач может назначить следующие виды обследования:
- анализ крови и СОЭ; ; аудиометрия;
- вестибулометрия; ;
- компьютерная томография (КТ) височных костей и головного мозга.
Лечение
Лечение зависит от причины и симптомов заболевания, а также тяжести течения. С учетом этого врач может назначить:
Мастоидит - воспаление в слизистой оболочке и твёрдой ткани височной кости. Данную анатомическую структуру каждый может легко прощупать у себя позади уха. Мастоидит уха у взрослых и детей — результат распространения инфекции, первоначально возникшей во внутренних анатомических структурах органа слуха. Болезнь опасна и чревата тяжелыми осложнениями.
Рассмотрим, что такое мастоидит, какие причины приводят к его возникновению, как проявляется патология, и какими методами лечат болезнь в клинике «Клиника К+31».
Причины
Прямая причина патологии - проникновение в слизистую, соединительные и твёрдые ткани сосцевидного отростка патогенных микроорганизмов. Часто это те же болезнетворные агенты, что вызывают воспаление среднего уха (отит). Именно отит обычно и является первичной патологией. Сам по себе мастоидит развивается редко.
Конкретного возбудителя можно выявить только после лабораторной диагностики, но в большинстве клинических ситуаций это:
Реже встречаются синегнойная палочка и анаэробные микробы. Независимо от разновидности инфекционных агентов воспалительный процесс сопровождается местной реакцией организма на чужеродное вторжение. Характерный признак острого мастоидита — наличие гноя, что свидетельствует об активности лейкоцитов. Частая косвенная причина развития заболевания - неполноценное или неадекватное лечение отита (терапия народными методами без врачебного наблюдения).
Патогенез мастоидита
Воспаление развивается стремительно при острой форме болезни и постепенно при хронической.
Патология протекает в 2 стадии:
- В дебютной стадии в процесс активно вовлечены слизистые и надкостница, что приводит к заполнению тканей экссудатом (жидкостью из микроскопических кровеносных сосудов), их воспалению и утолщению.
- Вторая стадия называется также деструктивной - для неё характерно поражение и разрушение костной ткани. Внутренние структуры кости подвергаются некрозу (отмиранию) - данная ситуация чревата возникновением опасных патологических процессов в тканях черепа. Истечение гноя во внутренние полости вызывает образование абсцессов, требующих хирургического вмешательства.
Мастоидит чаще диагностируется у пациентов с пневматическим анатомическим типом сосцевидного отростка. На развитие заболевания влияют дополнительные факторы:
- Повышенная вирулентность (агрессивность и жизнестойкость) бактериальных колоний;
- Пониженный иммунный статус на фоне других хронических заболеваний;
- Приём лекарств - сильных антибиотиков, препаратов для химиотерапии;
- Наличие диабета.
Первоочередная задача врача при мастоидите - купировать воспаление на начальной стадии его развития, но не всегда пациенты обращаются в клинику на дебютном этапе патологии, что затрудняет терапию.
Классификация мастоидита
По локализации различают правосторонний мастоидит и левосторонний. Реже развивается двухсторонний мастоидит - это воспалительный процесс симметричного характера, вызванный обширным поражением инфекционными агентами.
По этиологии выделяют 5 разновидностей мастоидита.
Первичный - который развивается непосредственно в височной кости без отита и воспаления в структурах органов слуха. Это редкая разновидность заболевания и очень опасная.
Вторичный - самый распространенный вариант, развивающийся как осложнение отита.
Отогенный - вызван распространением воспалительного процесса непосредственно через внутренние структуры органов слуха.
Гематогенный - при котором инфекционные агенты попадают к месту воспаления через кровеносную систему. При такой разновидности болезни первичный воспалительный очаг бывает как в ухе, так и в других частях организма.
Травматический - развивающийся в результате травматических повреждений - черепно-мозговых травм, ударов, ушибов. Бактериальные агенты проникают в данном случае непосредственно через открытую рану.
Симптомы мастоидита
При заболевании развиваются локальные и общие признаки.
К общим относятся:
- Высокая температура;
- Слабость, снижение работоспособности;
- Повышение количества лейкоцитов, увеличение СОЭ и другие признаки воспалительной реакции;
- Снижение аппетита, бессонница.
Местные симптомы - боли в ухе и в височной кости, изменение положения ушной раковины, течение гноя из уха. Иногда выделения гноя не происходит, поскольку нет путей для его оттока. Проявления заболевания возникают через 7-14 дней после начала отита. Динамика патологических процессов при воспалении среднего важно при диагностике болезни.
Иногда развивается мастоидит без температуры: такая ситуация характерна для пожилых и ослабленных пациентов. Симптомы мастоидита у детей более интенсивны, особенно в грудном возрасте.
Внешне болезнь проявляется в виде гиперемии и истончения кожи в районе сосцевидного отростка. Гноетечение носит пульсирующий характер, как и болевые ощущения. Гнойная масса заполняет ушное отверстие сразу после его очистки. При прогрессировании патологии часто нарушается целостность барабанной перепонки, что приводит к временной потере слуха.
На поздних стадиях болезни костные перегородки сосцевидного отростка разрушаются, а внутренние полости заполняются гноем. Наблюдаются прорывы гнойных очагов в окружающие мягкие ткани, вследствие чего образуются дополнительные абсцессы (закрытые очаги). Иногда патологические проявления распространяются на участок шеи со стороны воспаления: такой вариант болезни именуется «мастоидит Бецольда». Данная разновидность характеризуется болью при повороте головы и провоцирует развитие лимфаденита.
Осложнения
Последствия заболевания очень опасны:
- Тугоухость и полная потеря слуха;
- Внутричерепные заболевания - менингит, абсцессы мозга и черепных полостей;
- Паралич мускулатуры лица.
Прогноз лечения напрямую зависит от его своевременности. Чем раньше начать терапию, тем меньше риск развития осложнений и сопутствующих заболеваний. Наиболее целесообразный вариант при обнаружении первых симптомов заболевания - обращение в клинику профессионального уровня. В Международном Медицинском Центре «Клиника К+31» приём больных ведётся без выходных.
Диагностика
В типичных клинических ситуациях мастоидит нетрудно диагностировать. Заболевание выявляется с помощью внешнего осмотра, пальпации и эндоскопии ушной раковины. Однако при атипичном развитии болезни нужны дополнительные исследования: КТ, МРТ, рентгенография.
Метод МРТ при мастоидите определяет локализацию гнойных очагов, отток из которых нарушен. Методы визуализации показывают степень интенсивности воспалительных процессов и обнаруживают деструктивные изменение в костной ткани.
Если врачам неизвестны возбудители заболевания, проводится бактериальный посев гнойных выделений из уха. Определение точной разновидности болезнетворной микрофлоры необходимо для назначения целенаправленной лекарственной терапии.
Лечение мастоидита
Терапия этого опасного и коварного заболевания в клинике международного уровня «Клиника К+31» проводится комплексно. Как лечить мастоидит, решает врач на основании диагноза и клинической картины. На I этапе лечения практикуются лекарственные методы - внутривенное введение антибиотиков, обработка очагов противовоспалительными и антисептическими препаратами. Чаще всего лечение проводится в стационаре.
Поскольку на начальной стадии нужно действовать быстро, назначаются антибиотики широкого спектра действия. После получения результатов бактериологического посева медикаментозная терапия корректируется - подбирают более специфичные антибиотические препараты.
Если лечение противомикробными лекарствами не даёт быстрого результата, проводят хирургическое вмешательство - вскрытие и очистка гнойных полостей. Наиболее распространенная процедура - проникновение в проблемную зону через небольшой надрез в барабанной перепонке и ввод специальной трубки для оттока гноя. Через определённое время барабанная перепонка заживает, трубка выталкивается из органа слуха естественным путём.
Возникновение осложнений требует более серьёзных операций. Разрушение костной структуры и тканевый некроз - показания для проведения мастоидэктомии - иссечения части кости вместе с полостью, содержащей гнойный экссудат. Внутренние структуры уха очищаются от остатков гноя. Хирургическое лечение назначается сразу, если у больного на первичном приёме обнаружена 2 стадия заболевания.
Другие безусловные показания для проведения срочного хирургического вмешательства:
- Осложнения в близлежащих зонах;
- Образование глубоких гнойных очагов;
- Развитие воспаления височной кости;
- Парезы и параличи лицевого нерва.
Для детей до 3 лет характерно отсутствие развитого сосцевидного отростка, в связи с чем операция несколько отличается и именуется «антротомия». Радикальные вмешательства выполняются либо под общим эндотрахеальным наркозом (препараты проникают в кровь через тонкую трубку, введенную в органы дыхания), либо под локальной анестезией (у взрослых).
После операции продолжают лечение антибиотиками, параллельно проводится витаминная и общеукрепляющая терапия. Рана ежедневно обрабатывается антисептиками, в дальнейшем применяются ранозаживляющие местные препараты. Для ускорения процесса выздоровления назначают также физиотерапевтические процедуры - ультрафиолетовое облучение, лазерную терапию. Полное выздоровление после операции наступает через 3 недели.
Лучший способ предотвратить мастоидит - своевременно лечить воспалительные заболевания среднего уха. Если проведена грамотная антибактериальная терапия в клинических условиях, то дальнейшего распространения инфекции не произойдёт.
При возникновении первых симптомов отита и мастоидита следует незамедлительно обратиться в ММЦ «Клиника К+31», где в кратчайшие сроки будет проведена адекватная и эффективная терапия. Профессиональные врачи настоятельно советуют не заниматься самолечением при воспалительных и инфекционных болезнях, а обращаться за квалифицированной и грамотной помощью.
Острый средний отит
Острый средний отит — быстро протекающее инфекционно-воспалительное поражение полости среднего уха. Клиническая картина заболевания включает выраженный болевой синдром, общие проявления, ощущения заложенности и шума в ухе, понижение слуха, возникновение перфоративного отверстия в барабанной перепонке с последующим гноетечением. В основе диагностики острого среднего отита лежат данные клинического анализа крови, отоскопии, различных исследований слуха, рентгенографии черепа, рино- и фарингоскопии, обследования слуховой трубы. Общее лечение заболевания проводится антибиотиками, антигистаминными и противовоспалительными препаратами, местная терапия заключается в продувании слуховой трубы, закапывании ушных капель, промывании барабанной полости, введении в нее протеолитических ферментов и пр.
Общие сведения
Острый средний отит является широко распространенной патологией как в детской, так и во взрослой отоларингологии. Острый средний отит — это наиболее часто встречающаяся форма отита. С одинаковой частотой он наблюдается у женщин и у мужчин. В последнее время отмечается склонность острого среднего отита к более вялому течению у взрослых и частому рецидивированию у детей. У детей младшего возраста в связи с особенностями строения уха при остром среднем отите сразу происходит вовлечение в воспалительный процесс антрума — пещеры сосцевидного отростка и заболевание носит характер отоантрита. Острый средний отит может возникнуть как осложнение евстахиита, экссудативного среднего отита, аэроотита, травмы уха, воспалительных заболеваний носоглотки.
Причины острого среднего отита
До 65% острых средних отитов обусловлены стрептококковой инфекцией. На втором месте по частоте встречаемости стоят пневмококк и стафилококк. В редких случаях острый средний отит бывает вызван дифтерийной палочкой, протеем, грибами (отомикоз).
Наиболее часто проникновение инфекционных агентов в барабанную полость происходит тубогенным путем — через слуховую (евстахиеву) трубу. В норме слуховая труба служит барьером, защищающим среднее ухо от попадания в него находящихся в носоглотке микроорганизмов. Однако при различных общих и местных заболеваниях ее функция может нарушаться, что приводит к инфицированию барабанной полости с развитием острого среднего отита. Провоцирующими дисфункцию слуховой трубы факторами являются: воспалительные процессы верхних дыхательных путей (ринит, озена, фарингит, ларингит, ларинготрахеит, ангина, аденоиды, хронический тонзиллит); доброкачественные опухоли глотки (ангиома, фиброма, невринома и др.), опухоли полости носа; хирургические вмешательства в полости носа и глотки; диагностические и лечебные манипуляции (продувание по Политцеру, катетеризация слуховой трубы, тампонада при носовом кровотечении).
Развитие острого среднего отита может произойти при инфицировании барабанной полости транстимпанальным путем — через поврежденную барабанную перепонку, что случается при травмах и инородных телах уха. Гематогенный путь инфицирования полости среднего уха с возникновением острого среднего отита может наблюдаться при общих инфекциях (кори, гриппе, скарлатине, краснухе, дифтерии, сифилисе, туберкулезе). Казуистическим случаем считается появление острого среднего отита в связи с проникновением инфекции из полости черепа или внутреннего уха.
В возникновении острого среднего отита имеет значение состояние общего и местного иммунитета. При его снижении даже сапрофитная флора, попадающая в барабанную полость из носоглотки, может стать причиной развития воспаления. Относительно недавно было доказано, что в появлении острого среднего отита не последняя роль принадлежит так называемой ушной аллергии, которая является одним из проявлений системной аллергии наряду с аллергическим ринитом, экссудативным диатезом, аллергическим дерматитом, астматическим бронхитом и бронхиальной астмой. Немаловажную роль в развитии острого среднего отита играют неблагоприятные факторы внешней среды: переохлаждение, сырость, резкие перепады атмосферного давления.
Симптомы острого среднего отита
Острый средний отит в среднем длится около 2-3 недель. В течении типичного острого среднего отита выделяют 3 последовательные стадии: доперфоративную (начальную), перфоративную и репаративную. Каждая из этих стадии имеет свои клинические проявления. При своевременно начатом лечении или высокой иммунологической резистентности организма острый средний отит может принять абортивное течение на любой из указанных стадий.
Доперфоративная стадия острого среднего отита может занимать всего несколько часов или длится 4-6 дней. Она характеризуется внезапным началом с интенсивной боли в ухе и выраженными общими симптомами. Боль в ухе обусловлена быстро нарастающей воспалительной инфильтрацией слизистой оболочки, выстилающей барабанную полость, в результате чего происходит раздражение нервных окончаний языкоглоточного и тройничного нервов. Боль в ухе при остром среднем отите носит резкий мучительный и иногда нестерпимый характер, приводит к нарушению сна и снижению аппетита. Она иррадиирует в височную и теменную области. Болевой синдром у пациентов с острым средним отитом сопровождается шумом и заложенностью в ухе, снижением слуха. Эти симптомы связаны с тем, что из-за воспалительных изменений снижается подвижность находящихся в барабанной полости слуховых косточек, отвечающих за звукопроведение.
Общие проявления острого среднего отита заключаются в повышении температуры тела до 39°С, общей слабости, ознобе, утомляемости и разбитости. Гриппозный, скарлатинозный и коревой острый средний отит часто протекают с одновременным вовлечением в воспалительный процесс внутреннего уха с развитием лабиринтита и понижением слуха за счет расстройств звуковосприятия.
Перфоративная стадия острого среднего отита наступает, когда в результате скопления в барабанной полости слишком большого количества гнойного содержимого происходит разрыв барабанной перепонки. Через образовавшееся отверстие начинают выходить вначале слизисто-гнойные, затем гнойные, а иногда и кровянистые выделения. При этом самочувствие больного острым средним отитом заметно улучшается, боль в ухе стихает, температура тела подает. Гноетечение обычно продолжается не более недели, после чего заболевание переходит в следующую стадию.
Репаративная стадия острого среднего отита характеризуется резким уменьшением и прекращением гноетечения из уха. У большинства пациентов в этой стадии происходит самопроизвольное рубцевание перфоративного отверстия в барабанной перепонке и полное восстановление слуха. При размере перфорации более 1 мм фиброзный слой барабанной перепонки не восстанавливается. Если зарастание отверстия все же происходит, то место перфорации остается атрофичным и тонким, поскольку образовано лишь эпителиальным и слизистым слоями без фиброзного компонента. Большие перфорации барабанной перепонки не закрываются, по их краю наружный эпидермальный слой перепонки срастается с внутренним слизистым, образуя омозолелые края остаточного перфоративного отверстия.
Острый средний отит далеко не всегда протекает с типичной клинической картиной. В некоторых случаях наблюдается изначально затяжной и слабовыраженный характер симптомов, отсутствие самопроизвольного разрыва барабанной перепонки. С другой стороны, возможно крайне тяжелое течение острого среднего отита с выраженной симптоматикой, температурой до 40°С, головной болью, тошнотой и головокружением. Задержка образования перфорации барабанной перепонки в таких случаях приводит к быстрому распространению инфекции в полость черепа с развитием внутричерепных осложнений. В случаях, когда после перфорации барабанной перепонки улучшение состояния не происходит, отмечается усугубление симптоматики после некоторого улучшения или наблюдается длительное (более месяца) гноетечение, следует думать о развитии мастоидита.
Диагностика острого среднего отита
Диагноз острого среднего отита устанавливается отоларингологом на основании жалоб пациента, характерного внезапного начала заболевания, результатов отоскопии и микроотоскопии, исследования слуха. В клиническом анализе крови у пациентов с типичным течением острого среднего отита выявляется умеренный лейкоцитоз и нерезкое ускорение СОЭ. Тяжелые формы заболевания сопровождаются выраженным лейкоцитозом со сдвигом формулы влево, значительным ускорением СОЭ. Неблагоприятным признаком, свидетельствующим о развитии мастоидита, является отсутствие эозинофилов.
Отоскопическая картина острого среднего отита зависит от стадии заболевания. В начальном периоде выявляется инъекция радиальных сосудов барабанной перепонки. Затем гиперемия приобретает разлитой характер, отмечается инфильтрация и выпячивание перепонки в сторону слухового прохода, иногда присутствует беловатый налет. В перфоративной стадии при отоскопии видна щелевидная или округлая перфорация барабанной перепонки, наблюдается пульсирующий световой рефлекс — синхронная с пульсом пульсация гноя, видимого через перфорацию. В отдельных случаях наблюдается пролабирование через перфоративное отверстие слизистой барабанной полости, напоминающей грануляционную ткань. В репаративной стадии острого среднего отита при отоскопии может отмечаться заращение перфорации или ее организация в виде уплотнения и омозолелости края.
Аудиометрия, пороговая аудиометрия и исследование камертоном выявляют кондуктивную тугоухость. Данные акустической импедансометрии говорят о сниженной подвижности слуховых косточек. При подозрении на мастоидит и петрозит проводится рентгенография черепа в области сосцевидного отростка, для исключения внутричерепных осложнений МРТ и КТ головного мозга. Выявление заболеваний носоглотки, которые могли явиться причиной острого среднего отита, осуществляется при помощи риноскопии, фарингоскопии, ларингоскопии, определения проходимости евстахиевой трубы, рентгенографии околоносовых пазух.
Лечение острого среднего отита
Общая терапия пациентов с острым средним отитом проводится противовоспалительными препаратами: диклофенаком, ибуфеном и пр. В случае повышения температуры тела и интенсивного болевого синдрома показана антибиотикотерапия. Препаратами выбора являются амоксициллин, цефуроксин, спирамицин. Начав прием антибиотика, необходимо его пропить в течение 7-10 дней, поскольку досрочное прекращение антибиотикотерапии может привести к возникновению рецидивов и осложнений, хронизации отита, образованию спаек внутри барабанной полости.
Хороший эффект в доперфоративной стадии острого среднего отита дает продувание слуховой трубы по Политцеру и промывание среднего уха растворами антибиотиков в сочетании с глюкокортикостероидными препаратами. Выпячивание барабанной перепонки на фоне проводимого лечения говорит о том, что несмотря на все лечебные мероприятия, в барабанной полости происходит скопление большого количества гноя. Такое состояние чревато развитием осложнений и требует проведения парацентеза барабанной перепонки.
В перфоративной стадии острого среднего отита наряду с применением антигистаминных, сосудосуживающих и антибактериальных средств проводят туалет наружного уха и транстимпанальное введение препаратов. Для уменьшения отека и секреции слизистой используют фенспирид, для разжижения густого секрета — муколитики (ацетилцистеин, растительные препараты). Назначают физиотерапевтическое лечение: УФО, УВЧ и лазеротерапию.
Лечение в репаративной стадии острого среднего отита направлено на предотвращение образования спаек, восстановление функций слуховой трубы, повышение защитных сил организма. Применяют продувание слуховой трубы, введение через нее в барабанную полость протеолитических ферментов, пневмомассаж барабанной перепонки, ультрафонофорез с гиалуронидазой, витаминотерапию, прием биостимуляторов (маточное пчелиное молочко, гемодериват крови телят).
Прогноз острого среднего отита
При своевременном и грамотном лечении, достаточной активности иммунных механизмов острый средний отит заканчивается полным выздоровлением и 100% восстановлением слуха. Однако позднее обращение к врачу, плохое состояние иммунитета, неблагоприятные внешние воздействия и фоновые заболевания могут стать причиной совершенно иного исхода заболевания.
Острый средний отит может трансформироваться в хронический гнойный средний отит, который сопровождается прогрессирующей тугоухостью и рецидивами гноетечения. В некоторых случаях воспалительный процесс приводит к выраженным рубцово-спаечным изменениям в барабанной полости, нарушающим подвижность барабанных косточек и являющимся причиной развития адгезивного среднего отита со стойким понижением слуха.
В тяжелых случаях острый средний отит сопровождается развитием целого ряда осложнений: гнойного лабиринтита, мастоидита, неврита лицевого нерва, петрозита, менингита, тромбоза сигмовидного синуса, абсцесса головного мозга, сепсиса, некоторые из которых могут привести к летальному исходу.
Читайте также:
