Связки брюшной полости. Сбор анамнеза при болях в животе
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Диагностика ее причины может быть затруднена, поскольку в брюшной полости расположено много органов, относящихся к разным системам. Это органы желудочно-кишечного тракта (ЖКТ): желудок, печень, желчный пузырь, поджелудочная железа, кишечник; мочевыделительной системы: почки, мочеточники, мочевой пузырь; половой системы: яичники. Заболевания каждого из этих органов могут вызывать боли и требуют тщательной диагностики и специфического лечения.
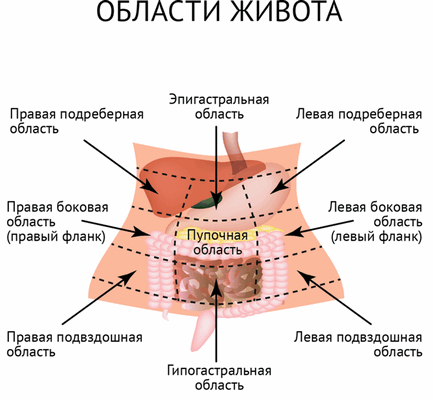
Перед тем, как познакомиться с каждым из этих болевых синдромов, напомним, о каких характеристиках боли врач обязательно спросит на приеме.
Врач выявляет наибольшую болезненность при несильном надавливании (прощупывании) живота. Процедуру проводят в положении лежа на спине со слегка согнутыми коленями. Так мышцы брюшной стенки расслабляются, и проводить пальпацию легче.
Боль может быть нестерпимой, сильной или слабой, постоянной или периодической, ноющей, сжимающей, острой, тупой, распирающей или похожей на тяжесть в животе.
Отдает ли боль куда-либо, усиливается ли при движении, кашле, сопровождается ли тошнотой, повышением температуры тела, поносом.
В связи с чем появилась боль (изменение режима или состава питания, стресс, травма и др.)? Усиливается ли она, или интенсивность остается постоянной? Менялся ли характер или локализация боли?
Есть ли такое положение, в котором боль минимальна? Уменьшается ли боль при соблюдении определенного питания, проходит ли после рвоты или посещения туалета и т. д.?
Схваткообразные боли около пупка и боли, захватывающие всю центральную часть живота и сопровождающиеся урчанием, вздутием, запорами или поносами, тошнотой и рвотой,
Тупые или острые, распирающие или ноющие боли могут отдавать за грудину по ходу пищевода. Часто сопровождаются тошнотой, отрыжкой, изжогой, чувством переполнения живота (тяжести в животе) после приема пищи. Возникают как на голодный желудок, так и после еды. Причиной появления таких болей обычно становятся пищевые погрешности: постоянное употребление острой, жареной, копченой, излишне жирной пищи, еды всухомятку или большими порциями.
Боль может возникать на фоне стресса, при употребление алкоголя и при инфицировании хеликобактер пилори (Helicobacter pylori).
На фоне такой боли могут возникать: повышение температуры, тошнота, сухость и горечь во рту, отрыжка, вздутие живота и болезненность при поколачивании ребром ладони по нижним ребрам справа. Боль часто отдает в правую лопатку, ключицу, плечо. Если боль становится нестерпимой, сопровождается рвотой, не приносящей облегчения, бледностью кожных покровов, потливостью, желтушностью кожи и склер - это печеночная колика.
Ее причина - желчный камень, преграждающий путь оттока желчи, перерастяжение и воспаление желчного пузыря.
Боли очень интенсивные, постоянные, часто опоясывающие, усиливаются в положении лежа на спине. Сопровождаются рвотой, лихорадкой, изжогой, вздутием живота.
Причина таких болей - поражение поджелудочной железы вследствие приема алкоголя, чрезмерного количества жирной и острой пищи.
Боли слабые, тупые, изначально могут появиться в эпигастральной области. Через 3-5 часов от момента появления усиливаются, распространяются в пупок, поясницу, пах. Сопровождаются тошнотой, запором или поносом, повышением температуры тела.
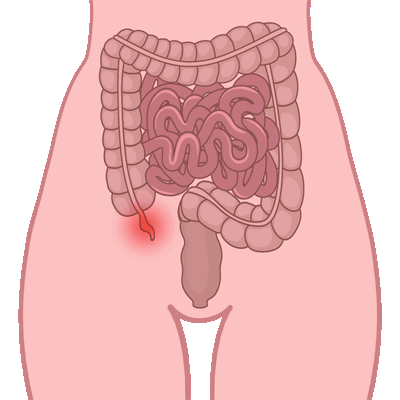
Могут быть вызваны либо кишечной коликой, либо пищевым отравлением. Для пищевого отравления характерны головная боль, озноб, ломота в мышцах и повышение температуры тела. Коликам эти симптомы не присущи.
Это проявление дискинезии желчевыводящих путей или холецистита, который является осложнением желчнокаменной болезни. Также боль в правом подреберье может быть симптомом поражения печени, вызванным неправильным питанием, вредными привычками или вирусными заболеваниями.
Диагноз кишечной колики, как и пищевого отравления, ставится на основании жалоб пациента и сбора анамнеза.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич.
Причем для установления причины гастрита или язвы во время ЭГДС проводят биопсию, т. е. берут образец слизистой оболочки для последующего исследования. Наличие хеликобактер пилори можно определить с помощью нового теста - С 13 - уреазный дыхательный тест.
Синонимы: Дыхательный тест с 13С-меченной мочевиной. 13 UBT; 13C-UBT. Краткая характеристика 13С-уреазного дыхательного теста Дыхательный тест в текущей модификации п�.
Для диагностики дискинезии желчевыводящих путей применяют дуоденальное зондирование и внутривенную холецистографию, а для желчнокаменной болезни - УЗИ печени и желчного пузыря.
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Диагноз острого панкреатита ставится по результатам анализов крови и мочи (повышение активности панкреатических ферментов амилазы и липазы), а также УЗИ, КТ и МРТ поджелудочной железы.
Синонимы: Диастаза; Сывороточная амилаза; Амилаза сыворотки. α-Amylase; AMY; AML; Diastase; 1;4-?-D-glucanohydralase; Serum amylase; Blood amylase. Краткая характеристика определяемого в�.
Исследование, позволяющее оценить состояние и диагностировать патологию поджелудочной железы.
При болях справа ниже пупка выполняют УЗИ органов брюшной полости, общий анализ крови с обязательным подсчетом лейкоцитарной формулы, анализ крови с обязательным определением лейкоцитарной формулы, поскольку содержание лейкоцитов в крови увеличивается соответственно стадиям острого аппендицита. При неясной клинико-лабораторной картине хирург может провести диагностическую лапароскопию.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Синонимы: Дифференцированный подсчет лейкоцитов; Лейкоцитограмма; Соотношение различных форм лейкоцитов в крови; Дифференцированный подсчет лейкоцитов; Лейкогр�.
Категорически запрещено в такой ситуации использовать грелку! Следует незамедлительно вызвать скорую помощь.
При появлении боли в эпигастральной области следует как можно быстрее обратиться к гастроэнтерологу, который назначит ЭГДС. К сожалению, вероятность онкологического заболевания желудка существует даже в молодом возрасте.
Если сильные боли в правом подреберье, которые не удается снять домашними средствами, появились впервые, вызывайте скорую помощь. Принять лекарство при возникновении таких болей можно, если вы знаете свой диагноз, и боль вызвана обострением заболевания.
Если же боль стала нестерпимой, и к ней присоединились ранее не возникавшие симптомы (желтуха, рвота, лихорадка и т. д.) - срочно вызывайте бригаду скорой медицинской помощи.
При подозрении на острый аппендицит надо срочно вызвать скорую помощь. До приезда бригады больного уложить в постель, обеспечить покой.
Боли в области всего живота и справа ниже пупка - только скорая помощь.
Боли около пупка
Если причина таких болей - кишечная колика, то вначале назначают спазмолитики, которые ослабляют или устраняют спазмы гладкой мускулатуры внутренних органов, внутримышечно и/или внутривенно. Затем проводят лечение основного заболевания, вызвавшего колику (колика - не диагноз, а симптом!), вплоть до хирургического вмешательства, если колика сопровождает непроходимость кишечника. Если причина болей - пищевое отравление, могут назначить внутривенную инфузионную терапию, чтобы возместить потерю жидкости с рвотой или поносом, иногда антибиотики, кишечные антисептики.
Боли в эпигастральной области
Если причина боли - хеликобактерный гастрит, как основной фактор риска развития рака желудка, или язвенная болезнь, вызванная Helicobacter pylori, врач-гастроэнтеролог назначает лекарственные препараты для борьбы с микроорганизмом.
Боли в правом подреберье
Для лечения дискинезии желчевыводящих путей врач может назначить спазмолитики и желчегонные средства (только при отсутствии камней в желчном пузыре). Желчнокаменная болезнь служит показанием к удалению желчного пузыря.
Боли в области всего живота
Для лечения острого панкреатита необходима тщательно подобранная врачом многокомпонентная терапия, постоянное наблюдение за пациентом, иногда - в стационаре.
Боли справа, ниже пупка
При остром аппендиците требуется удаление воспаленного червеобразного отростка - аппендэктомия.
- Клинические рекомендации «Гастрит и дуоденит». Разраб: Российская Гастроэнтерологическая Ассоциация, Ассоциация "Эндоскопическое общество "РЭндО". - 2021.
- Клинические рекомендации «Острый панкреатит». Разраб.: Российское общество хирургов, Ассоциация гепатопанкреатобилиарных хирургов стран СНГ, Ассоциация анестезиологов - реаниматологов, Северо-Западная ассоциация парентерального и энтерального питания, Общероссийска общественная организация содействия развитию лучевой диагностики и терапии "Российское общество рентгенологов и радиологов", Санкт-Петербургское радиологическое общество. - 2020.
Острый живот
Острый живот - комплекс клинических, лабораторных и инструментальных признаков, свидетельствующих о катастрофе в брюшной полости и необходимости оказания пациенту неотложной хирургической помощи. Проявляется основной триадой симптомов: абдоминальный болевой синдром, напряжение передней брюшной стенки, нарушение эвакуаторной функции кишечника (перистальтики). Диагностическую ценность представляют правильно собранный анамнез, осмотр, рентгенография органов брюшной и грудной полости, УЗИ, лапароскопия. Данный синдром обычно требует ургентного хирургического вмешательства для спасения жизни больного.
МКБ-10

Общие сведения
Острый живот представляет собой собирательное понятие, включающее любую катастрофическую ситуацию в брюшной полости (острые заболевания воспалительного характера, нарушения кровообращения, травмы и повреждения органов, кишечная непроходимость любой этиологии), которая требует быстрой диагностики, постановки правильного диагноза и проведения ургентного оперативного вмешательства. Наиболее актуальным понимание сути синдрома острого живота является для врачей скорой помощи и приемных покоев стационаров, т. к. именно они должны в кратчайшие сроки установить правильный диагноз и госпитализировать пациента в профильное хирургическое отделение.
Необходимость составления алгоритма диагностического поиска при синдроме острого живота возникла еще в начале двадцатого века. Продиктована эта необходимость была тем фактом, что значительное количество смертей в стационаре обусловливалось откладыванием операции у пациентов с острой хирургической патологией брюшной полости из-за трудностей диагностики и дифференциального диагноза. Согласно статистике, летальность среди пациентов с диагнозом острый живот, госпитализированных и прооперированных в первые шесть часов от начала заболевания, в 5-8 раз ниже, чем среди больных с той же патологией, которым хирургическая помощь была оказана в более поздние сроки. Следует отметить, что гипердиагностика острого живота (псевдоабдоминальный синдром на фоне соматической патологии) также является большой проблемой, поскольку необоснованное оперативное вмешательство может значительно ухудшить состояние таких пациентов.

Причины острого живота
К возникновению острой патологии органов живота, требующей экстренного оперативного вмешательства, могут приводить хирургические и нехирургические причины. В гинекологии, травматологии, абдоминальной хирургии острый живот часто связан с внутрибрюшным кровотечением, которое может сопровождать внематочную беременность, апоплексию яичника, травму живота, перфорацию полых органов. В этом случае кровь поступает в брюшную полость, вызывая раздражение брюшины и симптомы острой кровопотери.
Иной механизм развития острого живота наблюдается при нарушении кровообращения в органах брюшной полости и малого таза: острой окклюзии мезентериальных сосудов, ущемленной грыже, кишечной непроходимости, перекруте ножки кисты яичника, некрозе миоматозного узла, перекруте яичка и др. В подобных ситуациях перитонеальные симптомы обусловлены ишемией, быстро нарастающими некробиотическими изменениями в том или ином органе и начинающимся перитонитом. При таких заболеваниях, как острый аппендицит, холецистит, острый панкреатит, сальпингоофорит, характерная клиническая картина определяется острым, иногда гнойным воспалительным процессом.
Хирургические причины острого живота исключаются в первую очередь. Однако существует ряд заболеваний, при которых выраженный абдоминальный болевой синдром не связан с патологией в брюшной полости. Такие состояния симулируют клинику острого живота, но не требуют экстренного хирургического вмешательства. К нехирургическим причинам острой боли в животе относятся некоторые инфекционные заболевания (острая кишечная инфекция, мононуклеоз, гепатит), дисметаболические расстройства (кетоацидоз при диабете, гемохроматоз, повышенный уровень триглицеридов в крови и др.). Интенсивная боль может иррадиировать в область живота при инфаркте миокарда, плеврите и плевропневмонии.
Симптомы острого живота
В клиническую картину острого живота входит триада основных симптомов: абдоминальная боль, напряжение мышц передней стенки брюшной полости, расстройство перистальтики кишечника. Данные признаки могут сочетаться между собой и с менее значимыми симптомами в разнообразных комбинациях.
Боли являются первым и наиболее ярким симптомом острого живота. Они могут иметь различную локализацию, распространенность и интенсивность. Наиболее выраженные и разлитые боли отмечаются при обширных травмах брюшной полости, панкреонекрозе. Напротив, у пожилых и ослабленных пациентов, детей, на фоне интоксикации боль может быть неинтенсивной, блуждающей. Чаще боль бывает острой, кинжальной, хотя встречаются и случаи с постепенным началом болевого синдрома. Большинство пациентов указывают на миграцию боли из первоначального источника, распространение на другие регионы или весь живот. По характеру она может напоминать удар ножа, быть схваткообразной, изнуряющей, жгущей и т. д.
При некоторых патологических состояниях (кишечной непроходимости, деструктивном аппендиците) возможно чередование эпизодов острой боли и мнимого благополучия. Часто болевой синдром может сопровождаться стойкой икотой, рвотой. Воспалительный экссудат и кровь, скапливающиеся в брюшной полости, раздражают нервные рецепторы и вызывают положительные симптомы «ваньки-встаньки» (выраженное усиление болезненности при переходе из сидячего положения в горизонтальное, в связи с чем больной сразу снова садится), френикус-симптом (значительную болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы). Напряжение мышечного корсета брюшной полости также связано с раздражением листков брюшины экссудатом, содержимым пищеварительного тракта и кровью. Как уже говорилось выше, у пожилых, ослабленных больных и детей данный симптом также может быть не выражен.
Изменения характера кала, запоры и послабления стула, задержка отхождения газов могут служить проявлением нарушения работы кишечника. Так, в начальных фазах острого аппендицита, инвагинации кишечника может отмечаться жидкий стул. При инвагинации, прободной язве, мезентериальном тромбозе в стуле будет определяться кровь. Отсутствие кала и газов говорит в пользу кишечной непроходимости.
Многие заболевания, проявляющиеся клиникой острого живота, сопровождаются явлениями анемии: бледностью кожных покровов, холодным потом, зябкостью. Запущенным эпизодам острого живота сопутствуют явления шока - безучастность, заторможенность, заостренность черт лица, землисто-серый цвет кожи.
Диагностика острого живота
В постановке диагноза острого живота огромное значение имеет правильно собранный анамнез в сочетании с грамотно проведенным физикальным осмотром. Важно выяснить, развилась ли боль остро (перфорация полого органа) или болевой синдром постепенно усиливался (перитонит); локализована ли боль в одном месте либо мигрирует; связано ли возникновение боли с приемом пищи. Рвота указывает на нарушение пассажа пищи по кишечнику механического или рефлекторного характера (кишечная непроходимость, колика). Обязательно следует выяснить, не отмечалось ли в последнее время изменения характера и частоты стула, не было ли патологических примесей в кале (кровь, слизь в виде «малинового желе» и др.).
Во время обследования уделяют пристальное внимание состоянию сердечно-сосудистой системы (ЧСС, уровень артериального давления) для своевременного диагностирования кровотечения, шока. При осмотре живота оценивается его форма (запавший или ладьевидный, напряженный - при перфорации желудка, кишечника; перераздутый и асимметричный - указывает на непроходимость кишечника), выявляются рубцовые изменения и грыжевые дефекты. Пальпация позволяет обнаружить критерии раздражения брюшины, объемные образования в животе, локализовать источник боли. При перкуссии можно определить расширение границ печени, наличие свободного газа или выпота в полости живота. При выслушивании живота кишечные шумы или значительно усиливаются (в начальных фазах непроходимости кишечника) или вообще не выслушиваются (в фазе разгара непроходимости).
Всем пациентам с подозрением на острый живот следует проводить ректальное исследование. Акцентировать внимание необходимо на обострение болезненности при надавливании пальцем на стенки ампулы прямой кишки (это говорит о наличии выпота в малом тазу). При выявлении у больного даже небольших грыжевых выпячиваний рекомендуется провести пальцевое исследование через ворота грыжи. При использовании этого приема происходит непосредственное раздражение париетального листка брюшины, поэтому болезненность и напряженность брюшной стенки будут более выражены. У детей полезно производить пальпацию органов живота в состоянии сна или седации, когда можно исключить непроизвольное напряжение брюшной стенки.
Лабораторные анализы при остром животе неинформативны, выявляют гнойно-воспалительные изменения, анемию. Однин из самых простых и доступных методов верификации катастрофы в животе - обзорная рентгенография ОБП. Пациентам в крайне тяжелом состоянии снимки производятся в горизонтальном положении (в боковой проекции), в остальных случаях исполняется рентгенография в вертикальном положении. На снимках визуализируется свободный газ в полости живота, затемнение в отлогих местах (экссудат), арки и уровни в петлях кишечника, газ в забрюшинной клетчатке. Расширенный диагностический поиск включает рентгенконтрастные исследования: в желудок или кишечник вводится газ, контрастное вещество. Если воздух или контраст попадают в свободную брюшную полость, это свидетельствует о перфорации полого органа. Если при контрастировании желудка отмечается его смещение кпереди, можно думать о панкреонекрозе. Иногда может потребоваться специализированное рентгенологическое исследование (целиакография, мезентерикография).
УЗИ ОБП позволит выявить экссудат в брюшной полости, газ в системе воротной вены, опухолевый конгломерат, инвагинат и другие патологические состояния, которые могли послужить причиной острой хирургической патологии. УЗИ является ведущим методом диагностики острой урологической и гинекологической патологии. В сложных ситуациях установить правильный диагноз поможет диагностическая лапароскопия.
Если у пациента предполагается острый живот, следует тщательно подойти к исключению состояний, имитирующих катастрофу в животе. Операция, проведенная пациенту с тяжелой соматической патологией, зачастую приводит к ухудшению его состояния и смерти. Именно поэтому при поступлении в приемный покой требуется исключить нехирургические факторы острого живота: инфаркт (ишемию) миокарда, воспаление легких, плеврит, пневмоторакс, мочекаменную и желчнокаменную болезнь (колику), кишечные инфекции.
Лечение острого живота
Все пациенты с клиникой острого живота требуют госпитализации в профильное хирургическое отделение. Если будет выявлен псевдоабдоминальный синдром, а острая хирургическая патология исключена, пациент переводится в отделение гастроэнтерологии или терапии. Предоперационная подготовка должна быть максимально сокращена, если состояние больного очень тяжелое - подготовка и противошоковая терапия осуществляются в отделении интенсивной терапии в течение нескольких часов. До постановки точного диагноза нельзя принимать пищу и жидкости, применять обезболивающие средства и снотворные, делать клизмы.
Применение анальгетиков (особенно наркотических) имеет следствием ослабление боли и расслабление мышечного корсета, что в свою очередь ведет к ошибкам диагностики и необоснованному откладыванию операции. После установления правильного диагноза пациентам с болями спастического характера разрешается ввести спазмолитические препараты.
Большинство состояний, приводящих к развитию острого живота, требуют неотложного хирургического вмешательства. Операцию рекомендуется провести в течение шести часов от появления симптомов заболевания - в этой ситуации значительно снижается частота осложнений, улучшается прогноз. Если пациент поступил в стационар в агональном состоянии, подготовка не проводится, операция начинается немедленно, одновременно с проведением реанимационных мероприятий.
Прогноз острого живота
Прогноз для здоровья и жизни при остром животе в значительной мере зависит от причины этого состояния, возраста пациента, наличия сопутствующей патологии, срока от начала заболевания до госпитализации и оперативного вмешательства. Значительно ухудшается прогноз при длительно текущем перитоните, некрозе кишечника, тромбозе мезентериальных вен. Особенно опасны эти состояния у ослабленных и пожилых пациентов, детей раннего возраста. Летальность значительно снижается при ранней постановке диагноза и своевременном проведении оперативного вмешательства. Специфической профилактики острого живота не существует.
Боль по всему животу
Боль по всему животу наблюдается при СИБР, кишечных инфекциях и паразитарных инвазиях, острой хирургической патологии (перитоните, кишечной непроходимости, инфаркте кишечника). Реже симптом встречается при кетоацидозе, анафилактическом шоке, а также как осложнение фармакотерапии. План диагностики при абдоминальных болях предполагает выполнение ультразвуковых, рентгенологических, лапароскопических исследований. Проводятся анализы крови и кала. Лечение включает диетотерапию, медикаменты — пробиотики, энтеросорбенты, антибиотики. По показаниям назначается хирургическое вмешательство.
Причины боли по всему животу
Синдром избыточного бактериального роста
В отечественной гастроэнтерологии под аббревиатурой СИБР понимают кишечный дисбактериоз. Для него характерны нелокализованные боли в животе умеренной интенсивности, вызванные распространением процесса по всему кишечнику. Больные по-разному описывают болезненные ощущения: схваткообразные, режущие, ноющие или тупые. Часто возникает распирающая боль, связанная с вздутием живота. Типична диарея со зловонным стулом, тошнота, урчание в кишечнике.
Ферментная недостаточность
При лактазной недостаточности симптомы развиваются спустя 20-30 минут после употребления молочных продуктов. Пациенты ощущают схваткообразную боль по всему животу, которая сопровождается урчанием, метеоризмом, многократной диареей. При недостаточности изомальтазы и сахаразы подобные проявления возникают после поедания картофеля, сладких овощей и фруктов, мучных изделий и сладостей.
Реже встречается целиакия (глютеновая энтеропатия). При несоблюдении назначенной гастроэнтерологом диеты возникают постоянные боли и дискомфорт по всему животу. В течение часа после приема запрещенных продуктов начинаются резкие спазмы, которые постепенно переходят в тупые или ноющие болезненные ощущения. Симптоматика дополняется многократным зловонным стулом, тошнотой и рвотой.
Кишечные инфекции
Появление разлитых болей наблюдается, если инфекционный агент распространился по всему желудочно-кишечному тракту. Больных беспокоят сильные рези и спазмы, связанные с употреблением некачественной пищи и воды. Обычно болевой синдром носит приступообразный характер, его интенсивность уменьшается после дефекации. При тяжелых формах инфекций, особенно при дизентерии, боль ощущается постоянно, дополняется мучительными тенезмами.
Гельминтозы
Боли по всему животу, беспокоящие пациента на протяжении нескольких недель могут быть вызваны глистными инвазиями — аскаридозом, трихинеллезом, тениозом. Часто развивается тупая боль, которая не имеет четких провоцирующих факторов. При перемещении гельминтов по кишечнику бывают сильные кратковременные колики в животе. Если глисты нарушают пассаж пищи по всему ЖКТ, болезненность усиливается, сопровождается запорами.
Перитонит
В начальном периоде болезненность локализована в проекции пораженного органа, но уже через пару часов боли приобретают разлитой характер. Болезненные ощущения очень сильные, могут иррадиировать в поясницу, плечо или надключичную зону. Чтобы облегчить состояние, человек лежит неподвижно на спине или боку, подтянув ноги к туловищу. При движениях боль по всему животу усугубляется.
При ощупывании передней брюшной стенки болевой синдром усиливается, за счет гиперестезии даже легкие прикосновения к животу доставляют человеку неприятные ощущения. Кроме болевого синдрома, отмечаются многократная рвота, задержка стула и газов. Если больному вовремя не оказана помощь, постепенно интенсивность болезненных ощущений уменьшается, что указывает на терминальную фазу перитонита.

Кишечная непроходимость
Характерны внезапные сильные боли по всему животу, сопровождаемые рвотой и запором. При механической кишечной непроходимости абдоминальная боль имеет волнообразное течение: она усиливается до нестерпимой при прохождении перистальтической волны, после чего ненадолго стихает. Во время приступа человек стонет от боли, принимает вынужденные положения (на корточках, на боку, коленно-локтевое).
Для паралитической кишечной непроходимости типичны разлитые боли, которые имеют меньшую интенсивность. Их характер не зависит от перистальтических волн. Больные жалуются на мучительное распирание и вздутие живота. При спастической форме заболевания отмечаются схваткообразные боли по всему животу. Признаки интоксикации и обезвоживания организма, в отличие от механической непроходимости, отсутствуют.
Инфаркт кишечника
Внезапно на фоне полного здоровья развиваются приступообразные боли в животе, которые спустя несколько часов превращаются в постоянные сильные болезненные ощущения. Пациенты испытывают невыносимые боли, они могут кричать и стонать, метаться по кровати в поисках более удобного положения. Отличительной особенностью является отсутствие напряжения брюшных мышц — живот мягкий, при прощупывании усиление болевого синдрома не происходит.
Неотложные состояния
Боль по всему животу возникает не только при хирургических и гастроэнтерологических болезнях. Иногда они обусловлены сосудистыми патологиями и нарушениями обмена веществ. Обычно такие боли начинаются внезапно, их интенсивность быстро нарастает, резко ухудшается общее состояние. Чаще всего с абдоминальным болевым синдромом протекают:
- Диабетический кетоацидоз. Характерны сильные режущие или жгучие боли в животе без четкой локализации, которые развиваются в течение суток. Для кетоацидоза также типична многократная рвота, признаки обезвоживания, нарушение сознания.
- Анафилактический шок. Симптоматика проявляется резко, за несколько минут. Разлитая по животу боль сочетается с нарастающим ухудшением самочувствия и падением АД. Зачастую больной не придает болям особого значения из-за общего тяжелого состояния.
- Расслаивающая аневризма аорты. Сначала боли ощущаются в грудной клетке, затем, по мере поражения всей аорты, они распространяются на брюшную полость. Болевой синдром может переходить с живота на поясницу и наоборот.
Острая перемежающаяся порфирия
Резкая боль по всему животу типична для манифестной формы заболевания. Болезненные ощущения имеют коликообразный характер. Как правило, они становятся нестерпимыми, напоминают клиническую картину «острого живота». Помимо болевого синдрома наблюдаются лихорадка, повышение артериального давления. Бывают боли в поясничной области, сопровождающиеся выделением мочи розовой или красно-бурой окраски.
Осложнения фармакотерапии
Дискомфорт и боли по всему животу встречаются при лекарственном колите, спровоцированном приемом антибиотиков, слабительных, некоторых гипотензивных препаратов. Пациенты предъявляют жалобы на постоянные болезненные ощущения, урчание по всему толстому кишечнику, метеоризм. Иногда появляются интенсивные схваткообразные боли в левой подвздошной области, тенезмы.
Мукозит возникает у онкобольных, получающих лучевую или химиотерапию. При распространении патологического процесса с ротовой полости на нижележащие отделы ЖКТ развиваются мучительные боли по всему животу. Болезненные ощущения плохо купируются анальгетиками. Болевому синдрому сопутствует диарея, в каловых массах много слизи, видны прожилки крови.
Редкие причины
- Воспалительные процессы: оментит, трансверзит.
- Гнойные осложнения: межкишечный абсцесс, флегмона кишечника, забрюшинный абсцесс.
- Аппендикулярно-генитальный синдром.
- Отравления: мышьяком, ртутью, грибами.
- Опухоли органов брюшной полости.
- Поражение соединительной ткани: системный васкулит, склеродермия, дерматомиозит.
Диагностика
В зависимости от интенсивности болей и сопутствующей симптоматики обследованием пациента может заниматься хирург, гастроэнтеролог или инфекционист. Врач начинает со сбора жалоб и анамнеза, затем проводит физикальный осмотр и проверяет симптомы раздражения брюшины. Чтобы установить причину появления разлитых болей в животе, назначаются следующие лабораторно-инструментальные методики:
- УЗИ. При ультразвуковом исследовании брюшной полости обнаруживают утолщенную и отечную кишечную стенку, иногда находят перитонеальный выпот. Дуплексное сканирование используется для оценки кровотока в мезентериальных сосудах, диагностики сосудистого тромбоза и инфаркта кишечника.
- Рентгенография. Обзорная рентгенография информативна для подтверждения кишечной непроходимости по характерным чашам Клойбера и кишечным аркам. При хронических болях по всему животу возможно проведение ирригоскопии, рентгенографии ЖКТ с пероральным контрастированием, чтобы осмотреть слизистую кишечника.
- Диагностическая лапароскопия. При неясной этиологии абдоминального синдрома прибегают к визуальному осмотру брюшной полости через лапароскоп. Врач обнаруживает изменение цвета и сосудистого рисунка кишечной стенки, выявляет гнойный, каловый или серозный выпот.
- Лабораторные методы. Для исключения энзимной недостаточности, воспалительных болезней кишечника рекомендована копрограмма. Чтобы подтвердить диагноз кишечных инфекций или СИБР, делается бактериологический посев испражнений. Из исследований крови назначают гемограмму, анализ на уровень глюкозы, показатели мочевины и креатинина.
В практической гастроэнтерологии применяется интестиноскопия — «золотой стандарт» диагностики СИБР. Диагноз можно поставить, если при посеве содержимого тонкой кишки обнаружен рост условно-патогенной микрофлоры в количестве более 10 5 КОЕ. При подозрении на сосудистую патологию проводится КТ-ангиография мезентериальных сосудов, аортография. Для обнаружения опухолевых процессов показаны КТ и МРТ брюшных органов.

Лечение
Помощь до постановки диагноза
При возможной кишечной инфекции необходимо промыть желудок, принять сорбенты, увеличить количество выпиваемой жидкости, чтобы предупредить обезвоживание. При дисбактериозе, который обусловлен антибиотикотерапией, в рацион рекомендовано добавить кефиры и йогурты, в которых содержится много полезных молочнокислых бактерий. При интенсивных разлитых болях в животе пациенту требуется экстренная медицинская помощь.
Консервативная терапия
Медикаменты назначаются после уточнения причин болевого синдрома. При неосложненных формах кишечной инфекции достаточно оральной регидратации и сорбентов, прием антибактериальных средств нецелесообразен. Для устранения болей в животе, связанных с ферментной недостаточностью, подбирается диета с исключением продуктов, которые провоцируют симптомы.
При лекарственных колитах и СИБР первоочередной задачей является нормализация кишечной микрофлоры с помощью пробиотиков и пребиотиков. Лекарства улучшают пищеварение, нормализуют стул, поэтому дискомфорт и боль в животе исчезают. Антибиотики показаны при тяжелом течении кишечных инфекций, некоторых хирургических состояниях для профилактики осложнений.
Нестерпимые боли требуют применения наркотических анальгетиков, чтобы не допустить развития болевого шока. При заболеваниях других органов и систем, проявляющихся абдоминальными болями, необходима этиопатогенетическая терапия основной патологии. Страдающим кетоацидозом выполняется коррекция уровня глюкозы, кислотно-щелочного и электролитного состава крови. Неотложная помощь при признаках анафилактического шока включает срочное введение глюкокортикоидов и адреномиметиков.
Хирургическое лечение
Такие заболевания, как перитонит, инфаркт кишечника, кишечная непроходимость, требуют неотложного оперативного вмешательства. Операция направлена на ликвидацию патологического очага, восстановление целостности и непрерывности кишечной трубки, санацию брюшной полости. В послеоперационном периоде назначается массивная антибиотикотерапия, инфузионная терапия.
1. Неотложная хирургия органов брюшной полости и забрюшинного пространства/ В.И. Лупальцов, В.Н. Лесовой. - 2014.
4. Синдром избыточного бактериального роста в тонкой кишке: клиническое значение, критерии диагностики и терапевтическая тактика/ И.В. Маев, Ю.А. Кучерявый, Н.Ю. Ивашкина// Инфекционные болезни. - 2016.
Тупая травма живота
Тупая травма живота - это закрытое травматическое повреждение органов брюшной полости и забрюшинного пространства. Проявляется болью в животе, ослаблением перистальтики, нарушением общего состояния. Возможно развитие шока. Состояние представляет угрозу для жизни, требуются неотложные лечебные мероприятия. Диагноз выставляется на основании клинических симптомов, данных УЗИ, КТ, рентгенографии, лапароскопии и других исследований. Лечение хирургическое - ревизия, ушивание или удаление поврежденных органов.
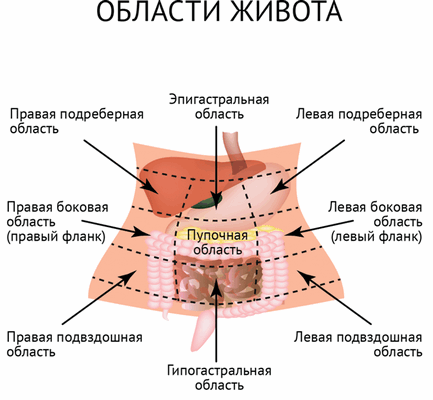
Тупая травма живота - повреждение внутренних органов, расположенных в брюшной полости и забрюшинном пространстве, при сохранении целостности кожных покровов передней брюшной стенки, поясничной области и боковых отделов живота. Представляет угрозу для жизни больного, при этом внешние признаки тяжелого повреждения отсутствуют или минимальны (кожные покровы целы, видимых деформаций нет), характерно наличие светлого промежутка (состояние пострадавшего сразу после травмы может оставаться удовлетворительным).
Все перечисленное в ряде случаев становится причиной позднего обращения больных к специалистам, затрудняет оказание первой помощи и создает определенные сложности в процессе диагностики. Между тем, вероятность благополучного исхода напрямую зависит от своевременного начала лечения. При развитии тяжелого состояния эффективность врачебной помощи значительно снижается, а вероятность летального исхода и возникновения опасных осложнений резко увеличивается.
Причины
Непосредственной причиной тупой травмы живота становится мощный концентрированный удар в область передней брюшной стенки и боковые отделы живота, реже - в область поясницы. Обычно в момент воздействия мышцы живота находятся в более или менее расслабленном состоянии - это создает благоприятные условия для «пропускания» удара вглубь тканей. Подобный механизм травмы может наблюдаться во время криминальных инцидентов (удар кулаком или ногой), автомобильных аварий, падений с большой высоты, природных или промышленных катастроф.
Для большинства перечисленных происшествий характерно интенсивное травматическое воздействие и одновременное возникновение нескольких повреждений. Возможны сочетания закрытой травмы живота с переломом таза, переломами ребер, переломами костей верхних и нижних конечностей, переломом позвоночника, ЧМТ и ранениями различных областей. Наличие нескольких повреждений утяжеляет состояние больного, провоцирует быстрое развитие травматического шока и увеличивает вероятность массивной кровопотери.
Классификация
С учетом особенностей повреждения в абдоминальной хирургии выделяют следующие виды тупой травмы живота:
- Без повреждения внутренних органов. В эту группу включают ушибы, разрывы фасций и мышц брюшной стенки.
- С повреждением органов брюшной полости. Сюда относят повреждение селезенки, повреждение печени, внутрибрюшинный разрыв мочевого пузыря, разрыв тонкого и толстого кишечника.
- С повреждением органов, расположенных за пределами брюшной полости. В эту группу включают внебрюшинный разрыв мочевого пузыря, повреждение почки, повреждение поджелудочной железы и разрывы некоторых отделов толстого кишечника.
- С внутрибрюшным кровотечением. Подобные травмы могут возникнуть при повреждении печени, селезенки, сосудов сальника и брыжейки кишечника.
- С угрозой раннего развития перитонита. Сюда относят травмы с разрывом полых органов (желудка, кишечника).
- С одновременным повреждением полых и паренхиматозных органов.
Тупая травма живота может быть изолированной (поврежден один орган, например, только печень или только тонкая кишка), множественной (повреждено несколько органов, например, селезенка и толстая кишка) или сочетанной (наблюдается поражение нескольких органов и систем, например, разрыв мочевого пузыря и перелом таза или повреждение поджелудочной железы и перелом плеча).
Симптомы
В анамнезе выявляется характерная травма, пациент жалуется на боль в животе. Отсутствие боли не является основанием для исключения диагноза тупой травмы живота: в светлом промежутке боль бывает незначительной, в эректильной фазе шока пострадавший может недооценивать тяжесть своего состояния и не замечать боли; при наличии других повреждений (например, переломов ребер или костей конечностей) боль в животе может уходить на второй план и не осознаваться из-за интенсивного болевого синдрома в другой части тела; в торпидной фазе шока жалобы могут отсутствовать из-за снижения чувствительности, угнетенности и безучастности больного, нарушений сознания и т. д.
В области передней брюшной стенки, нижних ребер, боковых отделов живота и поясницы иногда видны гематомы и ссадины. Мышцы передней брюшной стенки напряжены (следует учитывать, что при истощении, атрофии мышц, а также утолщении жирового слоя и жировом перерождении мышц напряжение может быть слабым, едва заметным). Выявляется болезненность при пальпации живота, при внутрибрюшных повреждениях определяются положительные симптомы раздражения брюшины.
При наличии 500 и более мл. крови, истекшей из поврежденного сосуда или паренхиматозного органа, можно определить притупление звука при перкуссии живота. При аускультации отмечается ослабление перистальтики. Из других симптомов могут присутствовать тошнота, рвота, отсутствие или изменения стула, кровь в моче, учащенное болезненное мочеиспускание и т. д. В числе общих неспефицических признаков - учащение пульса, снижение АД и увеличение шокового индекса.
В ряде случаев характерные симптомы позволяют травматологу или абдоминальному хирургу заподозрить повреждение того или иного органа еще до проведения инструментальных исследований. Так, при разрывах тонкой и толстой кишки появляется распространяющаяся, усиливающаяся боль в животе, тошнота и рвота, может развиваться травматический шок. При этом при разрывах толстой кишки напряжение брюшной стенки выражено ярче, нередко выявляются признаки внутрибрюшного кровотечения.
При травме печени обычно возникает обильное внутреннее кровотечение. Состояние пациента быстро ухудшается, развивается гиповолемический шок, возможна потеря сознания. Если контакт с больным сохранен, выявляются жалобы на боль в правом подреберье, иррадиирующие в правое надплечье. Давление снижено, дыхание и пульс учащенные, кожа бледная. При повреждении селезенки в ряде случаев также наблюдаются признаки массивного внутреннего кровотечения, однако боль беспокоит не справа, а слева. Иногда (при подкапсульном разрыве) состояние пациента в первые дни или даже недели может оставаться удовлетворительным.
При повреждении поджелудочной железы пострадавший жалуется на резкую боль в подложечной области, отмечается напряжение мышц брюшной стенки и вздутие живота. При повреждении почки возникает макрогематурия и боль в области поясницы. При внебрюшинных разрывах мочевого пузыря выявляется отек промежности и ложные позывы на мочеиспускание, при внутрибрюшинных повреждениях мочевого пузыря наблюдаются частые ложные позывы, боль внизу живота, вздутие живота и ослабление перистальтики.
Пострадавшего с подозрением на закрытую травму живота немедленно доставляют в медицинское учреждение, назначают анализы крови и мочи, определяют группу крови и резус-фактор. В остальном схему обследования составляют индивидуально. Для исключения внутрибрюшного кровотечения (в том числе подкапсульного) и оценки состояния внутренних органов используют УЗИ, КТ, МСКТ. Если эти исследования недоступны, при подозрении на разрыв полых органов применяют рентгенографию брюшной полости.
При подозрении на повреждение мочевого пузыря выполняют катетеризацию, при необходимости проводят восходящую цистографию. Наиболее точным и эффективным методом диагностики повреждений органов брюшной полости является лапароскопия, позволяющая визуально оценить состояние внутренних органов, степень их разрушения, источник и интенсивность кровотечения и, таким образом, максимально четко определить показания к хирургическому вмешательству и тактику оперативного лечения.
Лечение тупой травмы живота
Лечение ушибов, разрывов фасций и мышц брюшной стенки консервативное. При повреждении полых и паренхиматозных органов показана экстренная операция - ушивание, резекция или удаление органа. Вмешательство проводят на фоне интенсивных противошоковых мероприятий: переливания крови и кровезаменителей, искусственного дыхания, стимуляции сердечной деятельности, контроля и стимуляции диуреза и т. д. В послеоперационном периоде продолжают интенсивную терапию, назначают антибиотики и анальгетики.
Прогноз и профилактика
Прогноз определяется тяжестью тупой травмы живота, наличием повреждений тех или иных органов, общим состоянием здоровья пострадавшего, временем проведения оперативного вмешательства. При сочетанных повреждениях летальность достигает 70, при разрывах печени - 50%, при разрывах селезенки - 5%. В раннем послеоперационном периоде возможно развитие перитонита, в отдаленном может возникать спаечная болезнь, обусловленная наличием рубцовых сращений в брюшной полости. Профилактика предполагает проведение мероприятий по снижению уровня травматизма.
3. Диагностика и хирургическая тактика при закрытой травме живота / Томнюк Н.Д., Рябков И.А., Жиго П.Т., Кембель В.Р. // Бюллетень ВСНЦ СО РАМН - 2007 - №4
4. Оптимизация диагностики тупой травмы живота / Файзулина Р.Р., Нузова О.Б., Бобылева Е.О. // Здоровье и образование в XXI веке - 2017 - Т.19, №5
Боль в животе
Читайте также:
