Техника трансплантации поджелудочной железы. Методики
Добавил пользователь Skiper Обновлено: 22.01.2026
Способ имплантации донорской поджелудочной железы зависит прежде всего от вида трансплантата (сегмент поджелудочной железы от живого или трупного донора, целая трупная поджелудочная железа).
Хирургический доступ у реципиента - срединная лапаротомия или внебрюшинные разрезы в нижних квадрантах живота справа или слева, как при трансплантации почки. Доступ зависит в основном от избранных способов венозного дренирования трансплантата и дренирования панкреатического протока.
Реконструкцию венозного оттока донорской поджелудочной железы выполняют двумя основными способами - портальным и системным.
Портальная венозная реконструкция впервые описана R. Calne в 1984 г. и многократно модификацирована. Теоретически портальная венозная реконструкция более физиологична, так как нивелирует гиперинсулинемию путём утилизации избытка инсулина при «первом прохождении» через печень. В то же время системный венозный сброс имеет недостаток в виде периферической гиперинсулинемии с последующим развитием резистентности к инсулину и нарушениями липидного обмена. Тем не менее большинство авторов предпочитают именно системный венозный отток как технически более рациональный. Его выполняют в 90% трансплантаций, и он обеспечивает хорошие результаты жизнеспособности трансплантата и выживания реципиента.
При использовании системного венозного оттока трансплантат поджелудочной железы (целый трупный орган, дистальный фрагмент трупной поджелудочной железы или дистальный фрагмент железы живого родственного донора) имплантируют в правую подвздошную область после максимальной мобилизации подвздошных сосудов. При одновременной пересадке почки её обычно имплантируют в левую подвздошную область. Применение правых подвздошных сосудов для имплантации поджелудочной железы, с технической точки зрения, удобнее, так как они расположены поверхностно. Проксимальный конец трансплантата направлен к мочевому пузырю. Первым накладывают широкий (10-15 мм) венозный анастомоз между воротной (или селезёночной) веной трансплантата и подвздошной (общей или наружной) веной реципиента. Для создания адекватного венозного оттока устье воротной вены целого трупного трансплантата или селезёночной вены фрагментарного трансплантата расширяют продольным разрезом её наружной стенки. Отверстие в подвздошной вене реципиента формируют продольным иссечением фрагмента её стенки. Полученные отверстия сшивают непрерывным атравматическим швом (Prolen 5/0-6/0).
Артериальную реконструкцию трансплантата трупной поджелудочной железы начинают на отдельном операционном столе. Наиболее часто используют Y-образная вставка донорской подвздошной артерии для объединения в единый кровеносный бассейн верхнебрыжеечной и селезёночной артерий трансплантата (рис. 69-10).
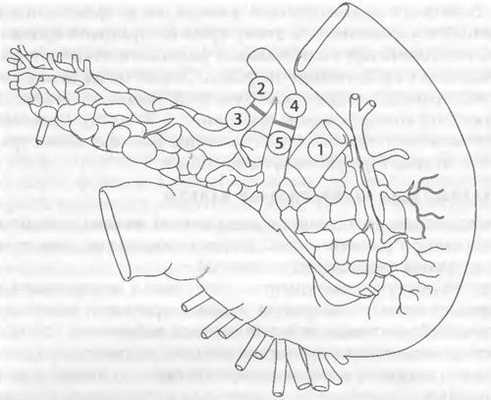
Рис. 69-10. Предварительная артериальная реконструкция трансплантата трупной поджелудочной железы Y-образной вставкой из донорской подвздошной артерии (вид с дорсальной поверхности): 1 - воротная вена; 2 - внутренняя подвздошная артерия; 3 - латеральная ветвь Y-образной вставки; 4 - наружная подвздошная артерия, медиальная ветвь Y-образной вставки; 5 - селезёночная артерия трансплантата.
Артериальную реваскуляризацию трансплантата при системной венозной реконструкции выполняют с правой наружной или общей подвздошной артерией. При имплантации сегмента поджелудочной железы селезёночную артерию трансплантата анастомозируют с любой из подвздошных артерий реципиента, чаще всего «конец-в-конец» с пересечённой внутренней подвздошной артерией.
По окончании сосудистой реконструкции выполняют реперфузию трансплантата, то есть включение его в кровоток. Для этого восстанавливают кровоток по подвздошной вене, а затем снимают зажим с подвздошной артерии. Реперфузия сопровождается началом поступления панкреатического сока из вирсунгова протока донорского органа и постепенным снижением уровня гликемии.
Экзокринная функция донорской поджелудочной железы зависит от вида трансплантата и конкретных анатомических условий имплантации. Наиболее распространена панкреатикоцистостомия, позволяющая осуществлять мониторирование уровня амилазы мочи как маркёра функции трансплантата. Поскольку целую трупную поджелудочную железу имплантируют вместе с донорским фрагментом двенадцатиперстной кишки, проксимальный и дистальный концы которого заглушены, анастомоз накладывают между этим фрагментом и мочевым пузырём реципиента (рис. 69-11).
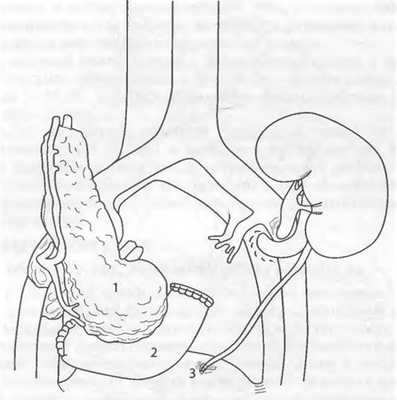
Рис. 69-11. Одномоментная трансплантация поджелудочной железы и почки от умершего донора (реконструкция экзокринной секреции поджелудочной железы с применением панкреатикодуоденоцистостомии): 1 - трансплантированная поджелудочная железа; 2 - донорский фрагмент двенадцатиперстной кишки; 3 - мочевой пузырь.
При использовании дистальных фрагментов поджелудочной железы накладывают панкреатико- или панкреатоцистоанастомоз. Перед наложением такого анастомоза необходимо добиться полной остановки кровотечения из раневой поверхности трансплантата, которое возникает после реперфузии. Гемостаз раневой поверхности лучше производить, накладывая отдельные швы (PDS 6/0) в области устий кровоточащих сосудов и не использовать электрокоагуляцию. Накладывая гемостатические швы, необходимо постоянно контролировать устье панкреатического протока, чтобы не стенозировать его или не ушить наглухо. В любом случае перед наложением анастомоза целесообразно канюлировать вирсунгов проток коротким (7-10 мм) отрезком тонкой дренажной трубки для профилактики стеноза его устья в случае отёка трансплантата в послеоперационном периоде. Дренажную трубку обычно фиксируют к стенке вирсунгова протока тонкой рассасывающейся нитью типа PDS 6/0.
Для наложения панкреатикоцистоанастомоза стенку мочевого пузыря рассекают до слизистой оболочки, небольшое отверстие в которой сшивают со стенками панкреатического протока отдельными швами PDS 5/0-6/0. Второй ряд швов накладывают между мышечной оболочкой мочевого пузыря и краями раневой поверхности трансплантата (PDS 3/0-4/0). Для формирования панкреатоцистоанастомоза достаточно наложения одного ряда отдельных швов, захватывающих слизистую и мышечную оболочки стенки мочевого пузыря и края раневой поверхности трансплантата (PDS 3/0-4/0).
При длительном наблюдении реципиентов после трансплантации поджелудочной железы отмечены случаи развития цистита в результате воздействия амилазы панкреатического сока на слизистую оболочку мочевого пузыря. В таких случаях анастомоз поджелудочной железы с мочевым пузырём разобщают и накладывают панкреатико (или панкреато)-еюноанастомоз с выключенной по Ру петлёй тонкой кишки.
По мере совершенствования протоколов иммуносупрессии и уменьшения частоты хирургических осложнений энтеральный экзокринный дренаж получил более широкое распространение в качестве первичного варианта операции.
При портальном венозном дренировании трансплантат поджелудочной железы располагают в брюшной полости. При этом артерию трансплантата после Y-образной реконструкции анастомозируют с любым доступным крупным сосудом (аорта, верхняя брыжеечная артерия, общая подвздошная артерия), тогда как воротную или селезёночную вену трансплантата обычно анастомозируют с верхней брыжеечной веной реципиента (рис. 69-13).
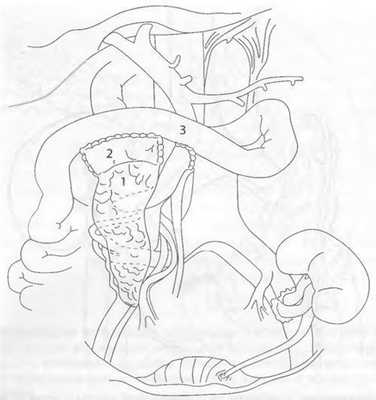
Рис. 69-13. Одномоментная трансплантация поджелудочной железы и почки от умершего донора. Реконструкция экзокринной секреции поджелудочной железы с применением дуоденоеюностомии: 1 - трансплантированная поджелудочная железа; 2 - донорский фрагмент двенадцатиперстной кишки; 3 - тощая кишка реципиента.
Расположение трансплантата поджелудочной железы в брюшной полости не исключает формирования системного венозного оттока. В таких случаях венозный сосуд трансплантата анастомозируют с нижней полой веной или общей подвздошной веной реципиента. При расположении трансплантата в брюшной полости чаще используют энтеральный дренаж панкреатического сока (см. рис. 69-13), однако в классическом варианте при использовании трансплантата трупной поджелудочной железы в комплексе с фрагментом двенадцатиперстной кишки накладывают дуоденоцистоанастомоз.
Пересадке поджелудочной железы (трансплонтация)
Трансплантация поджелудочной железы обычно рассматривается только для небольшого числа больных с диабетом 1 типа, который возникает, когда иммунная система разрушает клетки поджелудочной железы, производящие гормон инсулин. Часто это заболевание можно контролировать с помощью инъекций инсулина, поэтому риски операции поджелудочной железы во многих случаях перевешивают преимущества.
Трансплантация поджелудочной железы обычно рассматривается только для небольшого числа больных с диабетом 1 типа, который возникает, когда иммунная система разрушает клетки поджелудочной железы, производящие гормон инсулин. Часто это заболевание можно контролировать с помощью инъекций инсулина, поэтому риски операции поджелудочной железы во многих случаях перевешивают преимущества. Пересадку донорского органа обычно могут рассмотреть, если:
- есть тяжелое заболевание почек, независимо от того, вызвано ли оно диабетом или нет - в этих случаях трансплантация поджелудочной железы может проводиться одновременно с трансплантацией почки
- бывают тяжелые эпизоды опасно низкого уровня сахара в крови, которые случаются без предупреждения, несмотря на хороший контроль инсулина.
Когда больному пересаживается здоровая поджелудочная железа, она должна немедленно начать вырабатывать инсулин, облегчая симптомы диабета и заменяя лечение инъекциями инсулина.
Как правильно подготовиться к пересадке поджелудочной железы
В центре трансплантации пациент пройдет подробный осмотр, чтобы узнать о состоянии здоровья и проверить, есть ли какие-либо основные проблемы, которые могут повлиять на пригодность больного для трансплантации поджелудочной железы. Обычно диагностика включает в себя следующие тесты:
- проверка артериального давления и частоты сердечных сокращений
- анализы мочи и крови ( хокардиограмма)
- тесты для измерения электрической активности сердца (электрокардиограмма)
Как проходит процедура пересадки поджелудочной железы
Трансплантация поджелудочной железы проводится под общим наркозом. Во время процедуры:
- На животе сделают разрез чуть ниже грудины до пупка.
- Донорская поджелудочная железа обычно располагается в правой части живота и связана с кровеносными сосудами, по которым кровь спускается к ноге.
- Небольшая часть тонкой кишки донора будет прикреплена либо к тонкой кишке, либо к мочевому пузырю, чтобы пищеварительный сок мог стекать из поджелудочной железы донора.
- Если проводить комбинированная трансплантация поджелудочной железы и почки, почка будет размещена внизу на левой стороне брюшной полости.
- Старая поджелудочная железа не будет удалена, поскольку она будет продолжать вырабатывать пищеварительный сок, в то время как донорская поджелудочная железа вырабатывает инсулин.
Операция по пересадке поджелудочной железы может занять от 4 до 5 часов. Если одновременно потребуется пересадка почки, операция длится от 6 до 8 часов. Новая поджелудочная железа должна сразу же начать вырабатывать инсулин.
Трансплантация островков
У небольшого числа людей с диабетом 1 типа могут провести другую процедуру пересадки, при которой только клетки, вырабатывающие инсулин (островковые клетки), трансплантируются из донорской органа в печень. Это называется операцией по трансплантации островков и обычно проводится под местной анестезией. В ходе манипуляции катетер вводится через живот и печень в вену, снабжающую печень кровью. Затем в него вводят донорские островковые клетки. Если операция прошла успешно, донорские клетки начнут вырабатывать инсулин. После трансплантации островков часто все еще требуется лечение инсулином, но эпизоды низкого уровня сахара в крови легче контролировать.
После операции по пересадке
Обычно после трансплантации поджелудочной железы больному необходимо оставаться в больнице в течение 2-3 недель. После выписки из больницы пациент будет приглашаться на регулярные контрольные встречи, чтобы следить за состоянием донорского органа. Во время посещений необходимо будет делать анализы крови и мочи и УЗИ брюшной полости, чтобы проверить, насколько хорошо работает новая и старая поджелудочная железа, а также исключить наличие каких-либо осложнений после пересадки поджелудочной железы.
Сразу после операции начнется лечение иммунодепрессантами. Без этих препаратов организм может распознать орган как чужеродный и атаковать его. Иммунодепрессанты - это сильнодействующие вещества, которое могут иметь ряд серьезных побочных эффектов, таких как повышенная вероятность заражения инфекциями. Хотя побочные эффекты могут вызывать беспокойство и дискомфорт, пациент никогда не должны прекращать прием иммунодепрессантов без консультации с врачом, иначе возникнет угроза отторжения донорского органа.
Возвращение к нормальной жизни
После трансплантации поджелудочной железы пациент сможет вернуться к своей обычной деятельности, хотя это может занять некоторое время. Понадобится несколько месяцев восстановления после операции:
- Швы нужно будет снять примерно через 3 недели.
- После пересадки больному, как правило, больше не нужно принимать инсулин, ограничивать диету и регулярно измерять уровень сахара в крови.
- Пациент может начинать делать легкие упражнения с 6 недель, если чувствует себя в хорошей форме.
- Более активные занятия, такие как контактные виды спорта, могут быть не рекомендованы, по крайней мере, в течение года, поскольку они могут повредить донорскую поджелудочную железу.
Осложнения
Пересадка поджелудочной железы - серьезная медицинская операция, и как и при любом хирургическом вмешательстве существует риски осложнений. Некоторые из них могут возникнуть вскоре после операции, другие - спустя месяцы или даже годы. Одним из наиболее частых осложнений трансплантации поджелудочной железы является отторжение донорского органа, когда иммунная система распознает пересаженную поджелудочную железу как чужеродную и атакует ее. Отторжение обычно происходит через несколько дней, недель или месяцев после операции по пересадке, хотя иногда это может произойти и спустя годы. Иммунодепрессанты могут снизить риск отказа. Симптомы отторжения включают:
- боль и опухоль в животе
- высокая температура
- озноб
- крайняя усталость
- опухшие лодыжки
- одышка.
При быстром обращении к врачу отторжение поджелудочной железы можно остановить, увеличив дозу иммунодепрессанта.
Иммунодепрессанты, которые необходимо принимать для предотвращения отторжения, могут иметь ряд серьезных побочных эффектов.Они могут включать:
- повышенный риск заражения инфекциями
- дрожащие руки
- трудности со сном
- повышенное артериальное давление
- выпадение или истончение волос
- перепады настроения
- увеличение веса
- расстройство желудка
- сыпь
- ослабленные кости (остеопороз)
- повышенный риск некоторых видов рака, особенно рака кожи.
Иммунодепрессанты ослабят иммунную систему и увеличат вероятность заражения, поэтому во время приема лекарства рекомендуется:
- немедленно сообщать лечащему врачу о любых возможных симптомах инфекции
- делать все прививки
- избегать тесного контакта с кем-либо, у кого есть инфекция, даже если это инфекция, к которой ранее был иммунитет, например, ветряная оспа.
Чтобы предотвратить распространение инфекции, пациенту могут назначить антибиотики, противогрибковые или противовирусные препараты в течение первых нескольких недель или месяцев после трансплантации.
Иногда в кровеносных сосудах, снабжающих новую поджелудочную железу, могут образовываться сгустки крови (тромбы). Риск тромбоэмболии наиболее высок в первые дни после операции, поэтому в больнице за пациентом будут внимательно наблюдать, чтобы проверить наличие каких-либо признаков тромбоза. Если в новой поджелудочной железе образовался тромб, как правило, потребуется еще одна операция по его удалению. Сгустки крови также могут образовываться в других кровеносных сосудах после операции, например, в ногах (тромбоз глубоких вен) или кровоснабжающих легких (тромбоэмболия легочной артерии), но прием разжижающих кровь лекарств должен помочь предотвратить это осложнение.
Панкреатит - это отек поджелудочной железы, который часто возникает в первые несколько дней после операции по пересадке. Это может произойти в результате хранения донорской поджелудочной железы на льду при подготовке к трансплантации. Симптомы панкреатита включают:
- тупая боль в животе
- плохое самочувствие
- рвота.
Панкреатит должен пройти в течение нескольких дней. Но иногда пациенту может потребоваться установка зондов в брюшной полости для отвода лишней жидкости из поджелудочной железы.
Трансплантация поджелудочной железы
Сахарный диабет, ввиду своей распространенности и неизбежности осложнений до сих пор является одной из важнейших проблем, стоящих перед современной медициной. На сегодняшний день трансплантация поджелудочной железы является признанным радикальным методом лечения осложнённого сахарного диабета I типа, угрожающего развитием тяжёлых осложнений.
Сахарный диабет принято называть «образом жизни», подчеркивая, что при высоком самоконтроле и компенсации углеводного обмена с помощью инсулинотерапии у больных диабетом максимально снижается риск поздних диабетических осложнений и сохраняется высокое качество жизни, позволяющее пациентам оставаться социально активными. Но иначе обстоит дело с пациентами, у которых уже развилась хроническая почечная недостаточность. В случае развития необратимой стадии диабетической нефропатии прогноз значительно ухудшается. В настоящее время существует несколько вариантов заместительной терапии для больных диабетом с терминальной ХПН. Это, в первую очередь, заместительная почечная терапия диализом или трансплантация почки в сочетании с инсулинотерапией, либо комбинированная трансплантация почки и поджелудочной железы, позволяющая в дальнейшем обходиться без инсулинотерапии.
Трансплантация островков Лангерганса может использоваться у пациентов во время трансплантации почки или на фоне диализной терапии, однако она не приводит к состоянию инсулинонезависимости; в настоящее время эффективность данного метода продолжает обсуждаться.
Согласно современным представлениям, выделяют следующие основные группы показаний к трансплантации поджелудочной железы. Во-первых, при наличии у пациентов с диабетической нефропатией показаний к трансплантации почки целесообразно выставлять показание к одномоментной трансплантации поджелудочной железы и почки, так как последний вариант операции обеспечивает больше отдаленных преимуществ, а риск оперативного вмешательства и осложнений пожизненной иммуносупрессивной терапии существенно не отличается от изолированной пересадки почки. Кроме того, прогрессирование сложнений диабета у больных с пересаженной почкой по поводу диабетической нефропатии является показанием к трансплантации поджелудочной железы после трансплантации почки.
К противопоказаниям к операции можно отнести ряд состояний, способных поставить под угрозу жизнь пациента и успех хирургического лечения:
- Некорригируемые нарушения функции жизненно важных органов.
- Неподдающиеся лечению системные и локальные инфекции (СПИД, репликация вирусов гепатита, активный туберкулёз и др.).
- Септические состояния.
- Злокачественные новообразования
- Сопутствующие сахарному диабету пороки развития, не подлежащие коррекции.
- Наркотическая и/или алкогольная зависимости.
- Психосоциальные факторы.
Обследование потенциального реципиента
Постановку пациента в лист ожидания предваряет комплексное обследование, позволяющее исключить сопутствующую патологию различных органов и систем для предупреждения развития нежелательных осложнений как во время операции, так и в послеоперационном периоде.
Необходимые лабораторные исследования:
- определение группы крови;
- исключение гемоконтактных инфекций, таких как вирус иммунодефицита человека, вирусных гепатитов, сифилиса;
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма;
- диагностика цитомегаловируса и вируса Эпштейн— Бар методом ПЦР;
- бактериологические посевы крови, мочи и т.д.
- HLA— типирование.
При получении позитивных результатов клинико-лабораторного обследования у реципиентов оцениваются структурно-функциональное состояние сердечно-сосудистой, дыхательной и пищеварительной систем с помощью рентгенологических, ультразвуковых и эндоскопических методов. Наряду с этим, клинический минимум включает в себя консультации врачей других специальностей: стоматолога, офтальмолога, гинеколога и отоларинголога и др.
После все обследования пациент, при отсутствии противопоказаний может быть поставлен в лист ожидания трансплантации поджелудочной железы и во время ожидания необходимо регулярно (не реже одного раза в месяц) проводить контроль состояния пациента.
Предоперационная подготовка
Основной целью подготовки реципиента к трансплантации является профилактика возможных осложнений в интра— и послеоперационном периоде. Важнейшими задачами подготовки к операции является:
- санация очагов инфекции;
- поддержание адекватного питательного статуса;
- отсутствие эрозивно— язвенного поражения ЖКТ;
- психологическая подготовка, определение его способности неукоснительно следовать назначениям и рекомендациям медицинского персонала клиники.
- непосредственно перед хирургическим вмешательством проводится деконтаминация кишечника и очищение до чистых вод.
Ведение пациентов в посттрансплантационном периоде
Первые сутки после трансплантации пациент находится в отделении реанимации, где проводится тщательный мониторинг функций всех жизненно важных органов. Далее на протяжении не менее 2— х недель лечение пациента проводится в отделении. В раннем послеоперационном периоде проводится подбор медикаментозной терапии в том числе иммунносупрессивной.
Пациенты и лечащие врачи должны сознавать, что после трансплантации поджелудочной железы требуется пожизненное наблюдение специалистов.
Частота повторных визитов зависит от особенностей послеоперационного периода и количества времени, прошедшего после вмешательства.
При неосложненном течении послеоперационного периода повторные посещения врача следует выполнять ежемесячно в течение первых 6 месяцев, и каждые 3— 6 месяцев в последующее время после трансплантации.
Повторные консультации и обследования могут проводиться чаще в случае развития осложнений или при наличии особенностей клинического или психосоциального статуса больного.
Наблюдение больных в отдаленном периоде после трансплантации поджелудочной железы осуществляется специалистами центра трансплантации в сотрудничестве с местными органами здравоохранения и социальной поддержки.
Местные органы здравоохранения должны проинформировать центр трансплантации в случаях:
- любой госпитализации больного в лечебное учреждение;
- изменений медикаментозной терапии, включая назначение любых антибактериальных, противогрибковых или противовирусных лекарственных средств;
- развития гипергликемии или сокращения суточного диуреза;
- подъема температуры до 38 °С;
- снижения веса более чем на 0.9— 1.0 кг в неделю или на 2— 2.5 кг в течение неопределенного периода времени;
- выполнения любых хирургических вмешательств;
- пневмонии или любых инфекционных заболеваний органов дыхания;
- боли в животе;
- появления тошноты, рвоты или диареи;
- клинических признаков нарушения мозгового кровообращения, обморока или изменений когнитивного (ментального) статуса.
Помимо плановых амбулаторных визитов реципиенты должны быть обследованы в плановом порядке каждые 1 — 2 года.
Трансплантация островковых клеток поджелудочной железы: процедура, прогноз
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Трансплантация островковых клеток поджелудочной железы имеет теоретические преимущества по сравнению с трансплантацией всего органа: процедура менее инвазивна, островки могут сохраняться в криоконсервантах, что дает возможность оптимизации времени трансплантации. Тем не менее процедура слишком нова, чтобы говорить о преимуществах, но постоянное совершенствование методики способствует увеличению шансов на успех. Недостатки заключаются в том, что трансплантированные глюкагон-секретирующие а-клетки не функционируют (что, возможно, ведет к гипогликемии) и для получения островковых клеток для одного пациента требуется несколько желез (что обостряет несоответствие между поставкой и спросом и лимитом применения процедуры). Вместе с тем показано, что трансплантация островковых клеток помогает поддерживать нормальный уровень сахара в крови у пациентов, нуждающихся в тотальной панкреатэктомии из-за болей при хроническом панкреатите. Показания к операции такие же, как при трансплантации всей поджелудочной железы. Одновременная трансплантация островковых клеток и почек может быть стать весьма целесообразной операцией, после того как технология улучшится.
Процедура трансплантации островковых клеток поджелудочной железы
Поджелудочная железа удаляется у доноров-трупов со смертью мозга; проводится перфузия коллагеназы через панкреатический проток для отделения панкреатических островков от ткани поджелудочной железы. Очищенная фракция островковых клеток вводится чрескожно в портальную вену. Островковые клетки перемещаются в печеночные синусы, где оседают и секретируют инсулин.
Результаты лучше в том случае, когда проводятся 2 или 3 инфузии островковых клеток от 2 умерших доноров, с последующим назначением иммуносупрессивной терапии, включающей антитела к рецептору IL-2, моноклональные антитела (даклизумаб), такролимус, сиролимус; глюкокортикоиды не применяются. Иммуносупрессивная терапия должна продолжаться в течение всей жизни или пока не перестанут функционировать островковые клетки. Отторжение выявить трудно, но его можно диагностировать по нарушению баланса глюкозы в крови; лечение отторжения не установлено. Осложнения при проведении процедуры включают кровотечение во время чрескожной пункции печени, тромбоз портальной вены, портальную гипертензию.
При успешной трансплантации островковых клеток поддерживается кратковременная нормогликемия, но отдаленные результаты пока неизвестны; для достижения долговременной независимости от инсулина необходимо дополнительное введение островковых клеток.
Читайте также:
