Техника, этапы операции экстренной гистерэктомии при травме
Добавил пользователь Евгений Кузнецов Обновлено: 19.01.2026
Экстирпация матки, или гистерэктомия, это гинекологическая операция, при которой производят удаление матки вместе с шейкой и придатками (яичниками и трубами).
Показания
В онкологической практике экстирпацию матки проводят в следующих случаях:
- Рак шейки матки.
- Рак тела матки.
- Саркома матки.
- Рак яичников.
- Лечение других злокачественных опухолей малого таза, при вовлечении в процесс женских репродуктивных органов, например, это может быть рак прямой кишки, мочевого пузыря.
Как проводится экстирпация матки
Экстирпация матки может выполняться несколькими методами:
- Лапаротомия — открытый метод, через разрез передней брюшной стенки.
- Лапароскопическая экстирпация матки. Вмешательство проводится с помощью вспомогательной эндоскопической аппаратуры через проколы передней брюшной стенки, а непосредственно удаление органов проводится через разрез в области свода влагалища.

Экстирпация матки лапаротомическим методом
- Производится послойный разрез тканей передней стенки живота от пупка к лонному сочленению. Разрезается кожа, подкожная клетчатка, апоневроз и брюшина.
- Для лучшего доступа к оперируемым тканям, в рану вводят зеркала и расширяют ее.
- Матку с помощью специальных инструментов захватывают за дно и выводят из раны.
- На круглую связку матки накладывают зажимы и производят ее пересечение.
- Для удаления фаллопиевых труб и яичников производят выделение воронково-тазовой связки яичника, на нее накладывают зажимы, пересекают и провязывают.
- Далее вскрывается широкая связка матки и брюшина пузырно-маточного пространства. Их сепарируют и опускают вниз вместе с мочевым пузырем.
- Затем выделяют сосудистые маточные пучки, накладывают на них клеммы, пересекают и перевязывают.
- Потом вскрывают стенки влагалища и отделяют матку от его свода.
- Производят послойное ушивание раны, на кожу накладывают косметические швы.
Экстирпация матки лапароскопическим способом
При лапароскопическом удалении матки манипуляции производят через 4 прокола. Первый располагается чуть выше пупка, через него с помощью иглы Вишера в брюшную полость подают воздух для увеличения ее объема и «расправления» органов. Далее делают два симметричных прокола в подвздошных областях и один под пупком. Через эти проколы вводят троакары. С их помощью выполняют все манипуляции, которые производятся при абдоминальном способе экстирпации матки.
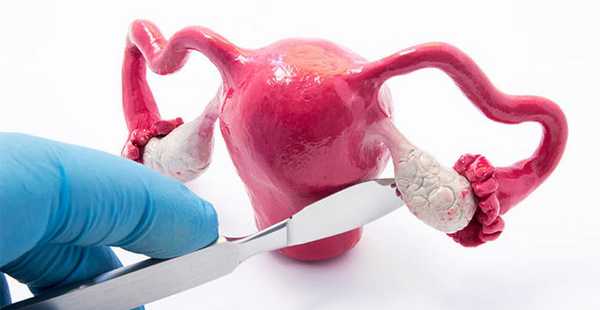
Использование морцеллятора (измельчителя крупных органов) во время онкологических операций запрещено, т. к. может возникнуть обсеменение злокачественными клетками и развитие множественных метастазов. Поэтому органы удаляют через разрез в области влагалища. Чтобы не произошла «разгерметизация» брюшной полости, во влагалище устанавливают обтуратор. Матку вместе с шейкой отсекают от свода влагалища и производят ушивание культи.
Расширенная экстирпация матки
Данная операция предполагает удаление тканей в следующем объеме:
- Матка.
- Шейка матки.
- Фаллопиевы трубы.
- Яичники.
- Боковой параметрий удаляется до мочеточников.
- Сами мочеточники не туннелируют.
- Передний параметрий и задний параметрий не удаляется.
- Кровеносные сосуды иссекаются в максимальной близости от матки.
- Резекция влагалища не выполняется или выполняется в минимальном объеме.
- При необходимости, удаляются тазовые лимфоузлы.
Такое вмешательство еще называется гистерэктомией первого типа и предусмотрено оно при хирургическом лечении рака шейки матки 1b и 2а стадии. При других вида рака объем операции может быть шире.
Какие существуют другие виды операций
В онкологической практике объем удаляемых тканей во время экстирпации матки определяется основным диагнозом и стадией рака. Наиболее щадящая операция — это пангистерэктомия первого типа, о которой мы рассказали выше.
Гистерэктомия второго или типа В подразумевает работу с тканями в следующем объеме:
- Проводится резекция (частичное удаление) крестцово-маточной и пузырно-маточной связки.
- Производится туннелирование мочеточников.
- Производится резекция парацервикальной связки на уровне туннелированных мочеточников.
- Удаляется верхняя треть влагалища.
- Удаляются тазовые лимфоузлы.
Гистерэктомия С класса:
- Латеральные (боковые) параметральные ткани удаляются до подвздошных сосудов.
- Пузырно-маточная связка удаляется до мочевого пузыря.
- Крестцово-маточная связка удаляется до прямой кишки.
- Также производится полная мобилизация мочеточников.
- По показаниям может производиться пересечение тазовых нервов (тип операции С 2).
- Удаляется ¾ влагалища и тазовые лимфоузлы.
Экстирпация матки D класса
Экстирпация матки класса D — наиболее обширная и тяжелая операция. Ее еще называют частичной экзентерацией, поскольку она предполагает не только удаление всех внутренних женских половых органов, но и частичное удаление мочевого пузыря и прямой кишки. Ее проводят при высоко агрессивных опухолях или местнораспространенном раке, который поразил соседние органы:
- Удаляются все ткани, расположенные между внутренней запирательной мышцей и пояснично-крестцовым нервным сплетением.
- Также проводят частичное удаление подвздошных кровеносных сосудов и конечно же лимфатических узлов.
Какие виды операций выполняют чаще всего в онкологии
- Экстрафасциальная пангистерэктомия первого типа.
- Пангистерэктомия первого типа с проведением тазовой лимфаденэктомии.
- Радикальная пангистерэктомия второго типа с удалением тазовых лимфоузлов.
- Нервосберегающая пангистерэктомия с удалением тазовых лимфоузлов.
Какой способ экстирпации матки лучше
Нельзя однозначно сказать, какой метод экстирпации хуже, а какой лучше. Каждый из них имеет свои преимущества и недостатки. Например, лапароскопические и влагалищные экстирпации матки легче переносятся пациентками, поскольку не предполагают послойного рассечения брюшной стенки. Однако в онкологической практике нередко требуется открытое вмешательство, поскольку необходима тщательная ревизия органов малого таза, а в ряде случаев и брюшной полости для поиска метастазов рака и радикального удаления всех заинтересованных тканей.
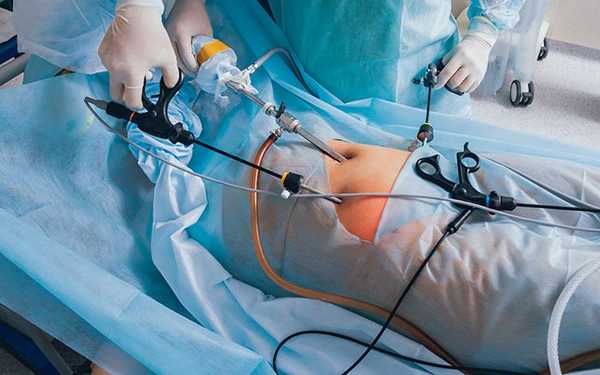
Объем операции определяется диагнозом и стадией заболевания. Наиболее обширные вмешательства производятся при раке яичников, поскольку он склонен к раннему контактному метастазированию по брюшине. Поэтому во время операции производят не только расширенную экстирпацию матки с придатками, но и иссечение большого сальника и брюшины.
Возможные осложнения
Экстирпация матки является сложной операцией как для врачей, так и для пациенток, у которых могут развиться и физические осложнения, и психологические последствия.
Медицинские осложнения могут возникнуть как в раннем послеоперационном периоде, так и в отдаленном, даже через несколько лет после операции. Наиболее сложный период — это первые сутки после операции, т. к. в этот период возникает выраженная боль внутри живота и в области швов. Чтобы облегчить это состояние, обязательно назначаются сильнодействующие обезболивающие, в ряде случаев наркотические. Боль сохраняется в течение 3-10 суток и по мере заживления стихает.
Из ранних послеоперационных осложнений следует отметить следующие:
- Кровотечения, которые могут быть внутренними (кровь скапливается в тазу) или наружными (кровь из послеоперационного шва). Мажущие кровянистые выделения являются вариантом нормы в раннем послеоперационном периоде после удаления матки, но если они принимают выраженный характер, приобретают неприятный запах, это свидетельствует о присоединении инфекции.
- Нарушение мочеиспускания. Возникает из-за травмирования нервов тазового дна и смещения органов.
- Воспалительные процессы. Для них характерно повышение температуры, явления интоксикации, отечность раны, покраснение швов и наличие гнойного отделяемого. Грозным осложнением послеоперационной инфекции является перитонит, который может перейти в сепсис. При развитии признаков воспаления, следует немедленно сообщить врачу для принятия адекватных мер.
- Тромбоэмболии. Тромбоэмболии являются нередким осложнением обширных операций, особенно в онкологии, поскольку у больных из-за паранеопластического синдрома возникают нарушения в системе гемостаза (она отвечает за процессы свертывания крови). Наиболее опасна тромбоэмболия легочной артерии, поскольку при таком осложнении высоки риски смертельного исхода. К ранним ее признакам относят боль в груди и одышку.
В отсроченной перспективе экстирпация матки приводит к следующим осложнениям:
Гистерэктомия
Название операции гистерэктомия происходит от латинских hystera - матка, ectomia- удаление, иными словами - это хирургическая операция по удалению матки. На сегодняшний день гистерэктомия является наиболее частой гинекологической операцией, как в России, так и за рубежом, занимая второе место среди гинекологических операций после операций на придатках матки.
Показания к гистерэктомии
Показанием к гистерэктомии являются: опухолевые заболевания матки, такие как миома матки в случае больших размеров узлов или их быстрого роста, сдавления смежных органов, наличия маточных кровотечений, вызванных миомой. Также гистерэктомия выполняется:
- в случаях опущения или выпадения матки,
- при аденомиозе, приводящем к кровотечениям и анемизации больной,
- при наличии злокачественных новообразований яичников и матки,
- Злокачественных ноовообразований шейки матки,
- воспалительных заболеваниях матки и придатков
Решение о методах лечения перечисленных выше заболеваний принимается врачом, с учётом возраста больной, реализации репродуктивных планов, сопутствующих гинекологических и соматических заболеваний. Если при хирургическом лечении женщин до 40 лет предпочтение отдаётся органосберегающим операциям, направленным на восстановление и сохранение репродуктивных функций, то у пациенток старшей возрастной группы с реализованной генеративной функцией чаще выполняется радикальная гистерэктомия.
Нередко встаёт вопрос о целесообразности сохранения или удаления шейки матки с позиции онкологической настороженности (риска возникновения онкологических заболеваний в других участках репродуктивной системы).
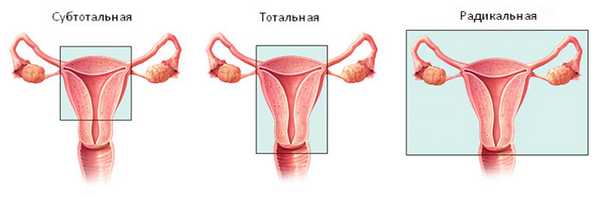
Различают три вида удаления матки: надвлагалищная ампутация матки или субтотальная гистерэктомия (сохраняется шейка матки), экстирпация матки или тотальная гистерэктомия (удаление тела матки вместе с её шейкой) и радикальная гистерэктомия (с удалением фаллопиевых труб и яичников). Все перечисленные варианты относятся к радикальным операциям, то есть к хирургическому вмешательству, которое ведёт к полному излечению больной.
Субтотальная гистерэктомия
Субтотальная гистерэктомия выполняется при таких заболеваниях, как миома матки у женщин до 50 лет, при опущении органов малого таза при выполнении сакроцервикопексии, при доброкачественных опухолях яичников. Этот вид операции позволяет сохранить шейку матки, что благотворно сказывается на послеоперационном периоде, позволяя пациентке вести полноценную половую жизнь. Но при этом остается риск развития рака шейки матки.
В случае выполнения надвлагалищной ампутации матки риск возникновения злокачественных образований шейки матки колеблется от 0,5 до 1%. В подавляющем большинстве случаев заболевания шейки матки после субтотальной гистерэктомии обнаруживают у больных, у которых на момент проведения оперативного лечения, уже выявлялись некоторые её изменения. В настоящее время известно, что у пациенток, не имеющих патологических изменений в мазках на онкоцитологию, взятых перед проведением оперативного лечения, в дальнейшем риск развития рака шейки матки составляет менее 0,3%. Поэтому важным этапом до оперативного лечения, является клинико-лабораторное обследование больных.
Тотальная гистерэктомия (экстирпация матки)
Тотальная гистерэктомия на сегодняшний день является самым распространенным вида такого рода операций. Показаниям к ней чаще всего являются: миома матки у женщин старше 45 лет, при изменениях на шейке матки по данным кольпоскопии, обнаружении вируса паппиломы человека при исследовании ПЦР, при сочетании миомы матки с аденомиозом, при опущении органов малого таза при проведении вагинальной гистерэктомии с последующей пластикой стенок влагалиа.При самых начальных стадиях рака тела и шейки матки производится пангистерэктомия, то есть тотальная гистерэктомия с придатками с обеих сторон.
Радикальная гистерэктомия
В тех случаях, когда необходимо быстро достичь менопаузы, проводится радикальная гистерэктомия с удалением яичников и фаллопиевых труб (или сальпингоофорэктомия). Основной причиной столь радикального решения является повышенный риск последующего развития рака яичников. Окончательное решение принимается врачом после анализа всех факторов, таких как: возраст пациента, заболевание, подозрение на злокачетсвенность образования. Радикальная гистерэктомия производится в следующих случаях: миома матки у женщины в перименопаузе, то есть периоде, близком к менопаузе, когда оставление яичников нецелесообразно. Также радикальная гистерэктомия производится при опухолях яичников у женщин позднего репродуктивного возраста, при самых начальных стадиях рака тела и шейки матки.
Гистерэктомия и виды операций
Удаление матки возможно выполнить тремя различными доступами: лапароскопическим, лапаротомическим и влагалищным (вагинальным). В зависимости от доступа, общего состояния здоровья пациентки подбирается оптимальный вид анестезии.
Лапаротомическая гистерэктомия
В случае выполнения операции лапаротомическим доступом, хирург проводит нижне-срединный или поперечный разрез брюшной стенки 10-20 см. Матка фиксируется и выводится из брюшной полости через рану. Пересекается связочный аппарат, удерживающий матку, кровеносные сосуды матки и придатков, если планируется их удаление.
В случае выполнения субтотальной гистерэктомии (надвлагалищной ампутации матки), тело матки отсекается хирургом от шейки матки, с последующим формированием культи. При проведении экстирпации матки, последняя отсекается от подлежащих образований, с формированием культи влагалища. Недостатками лапаротомической гистерэктомии являются высокая травматичность операции, вследствие чего увеличивается период восстановления и длительность пребывания в стационаре.
Гистерэктомия, выполненная лапаротомическим доступом, тяжелее переносится больными, у пациенток в послеоперационном периоде наблюдается большая интенсивность болей, что требует применения анальгетиков в сравнении с женщинами, которым операция проводилась влагалищным или лапароскопическим доступом.
Влагалищная или вагинальная гистерэктомия
Вагинльная (Влагалищная) гистерэктомия проводится хирургом через разрез в верхней трети влагалища. Поэтому после такой операции рубец на передней брюшной стенке отсутствует. Удаление матки через влагалище имеет такие очевидные преимущества, как меньшая величина кровопотери, в сравнении с абдоминальной гистерэктомией, лучшее самочувствие пациентки после операции, короткий период реабилитации, быстрое возвращение пациентки к нормальной активности. Однако для проведения данной операции необходимыми условиями являются достаточная подвижность и умеренные размеры матки, достаточная ёмкость влагалища. Вследствие малой возможности обзора увеличивается риск повреждения смежных органов.
Лапароскопическая гистерэктомия
На сегодняшний день наиболее высокотехнологичным методом является лапароскопическая гистерэктомия. В России первая лапароскопическая гистерэктомия была выполнена в 1991 г. H. Reich, хирургом, который является автором данной операции. При удалении матки через лапароскопический доступ, через пупок или на 2 см выше него вводится 10 мм троакар для лапароскопа, также вводятся два троакара d=8 мм и один троакар d=5 мм для операционных инструментов в правой и левой подвздошных областях и над лоном. Вначале операции при помощи специальной камеры (лапароскопа) производится осмотр органов брюшной полости (желудок, печень, петли кишечника, брюшина, сальник), что позволяет выявить сопутствующие заболевания при их наличии. Далее осматриваются органы малого таза и производятся необходимые манипуляции - лигирование (перевязка) и пересечение сосудов, кровоснабжающих матку, пересечение связочного аппарата матки. Через разрез в верхней стенке влагалища возможно извлечение органа целиком. Или после его предварительного кускования (в случае больших размеров матки).
Помимо преимуществ, сходных с таковыми при влагалищной гистерэктомии (малая травматичность операции, низкая величина кровопотери, короткий период восстановления, косметический эффект и т.д.), удаление матки лапароскопическим доступом имеет дополнительные преимущества, такие, как десятикратное увеличение при помощи оптических инструментов, что позволяет лучше визуализировать анатомию и, что наиболее важно, патологию органов малого таза и брюшной полости.
Данный доступ позволяет обеспечить полный гемостаз, что делает величину кровопотери минимальной, снижает риск инфекционных осложнений. Также при выполнении лапароскопической гистерэктомии есть возможность получения видеодокументации. К недостаткам лапароскопической гистерэктомии следует отнести высокую стоимость оборудования, приобретаемого стационаром, что приводит к увеличению стоимости операции.
Робот-ассистированная гистерэктомия
Робот-ассистированная гистерэктомия производится при помощи системы робота Да Винчи. Также как и при лапароскопии в брюшную полость устанавливаются троакары, к которым крепятся специальные манипуляторы робота Da Vinci Si HD. К ним крепятся и затем устанавливаются в брюшную полость инструменты, которыми хирург управляет при помощи консоли робота, находясь вдали от операционного стола. Этапы операции такие же, как при лапароскопии.
С помощью робота Da Vinci могут выполняться такие операции, как:
- субтотальная гистерэктомия,
- тотальная гистерэктомия,
- радикальная гистеркэтомия,
- а также расширенная гистерэктомия, то есть гистерэктомия с удалением лимфатических узлов, производимая при раке тела и шейки матки.
После робот-ассистированной гистерэктомии уже в день операции пациентке разрешается пить, переворачиваться в постели, вставать. Преимуществами робот-ассистированных операций являются:
- меньшая кровопотеря,
- меньший период реабилитации, даже в сравнении с лапароскопическолй операцией,
- меньший травматизм,
- больший радикализм операции (особенно это касается операций при раке шейки и тела матки, благодаря 3D изображению оптической системы).
Подготовка к гистерэктомии матки
При подготовке к операции необходимо для начала посетить отборочную комиссию на отделении гинекологии для определения показаний и даты операции. Затем пройти обследование (список необходимых анализов есть на сайте). Для госпитализации рекомендуется иметь с собой компрессионные чулки или бинты для профилактики тромбоэмболический осложнений, а также 5 шприцев лекарства клексан 0,4 для подкожного введения. В назначенный день пациент поступает на отделение, проводится предоперационная подготовка, на следующий день выполняется оперативное вмешательство. Специальной подготовки перед операцией дома не требуется.
После гистерэктомии
В послеоперационном периоде при перенесённой лапаротомической гистерэктомии швы снимают на 8 день, выписка из стационара производится на 6-8 день после операции. Обязательной рекомендацией после данного вида оперативного вмешательства является ограничение физической нагрузки в течение 3 месяцев.
После вагинальной гистерэктомии (влагалищной) и лапароскопической операции уже в первый день послеоперационного периода вечером разрешается пить жидкость, поворачиваться и садиться в постели, вставать. На следующий день разрешается вставать, ходить и принимать пищу. Выписка осуществляется на 3-6 сутки послеоперационного периода.
В течение первых двух недель после операции пациенткам рекомендуют мыться под душем, после чего обрабатывать раны. Необходимость ограничения физической нагрузки у данной категории больных имеется в течение первых 2-3 недель послеоперационного периода, после чего возможно возвращение к нормальной активности. Через месяц на отделении выполняется контрольный осмотр с результатами гистологии и последующими рекомендациями.
Последствия гистерэктомии
Были проанализированы отдалённые результаты гистерэктомий, которые показали, что общее самочувствие и качество жизни пациенток после удаления матки зависит не от объёма операции, а от общего состояния и наличия сопутствующих заболеваний до оперативного лечения.
Техника, этапы операции экстренной гистерэктомии при травме
Радикальная гистерэктомия при раке шейки матки
Эра радикального хирургического лечения рака шейки матки началась на рубеже XIXи XXвеков. Основоположником разработки радикальной гистерэктомии является венский гинеколог Вертгейм (Wertheim). Первую подобную операцию Вертгейм выполнил 16 ноября 1898 года. Но уже в 1911 году вышла монография Вергейма, в которой были приведены результаты 500 радикальных гистерэктомий. В начале XXвека японские хирурги пытались модифицировать и улучшить технику радикальной гистерэктомии, предложенной Вертгеймом. В 1921 году появилась публикация японского хирурга Окабаяши (Okabayashi), в которой предлагалось приступать к выделению мочеточников только после пересечения задних параметриев. В 1945 году американский хирург Мейгс (Meigs) опубликовал свою работу по модификации операции, предложенной Вертгеймом. Он обосновал целесообразность выполнения полной тазовой лимфаденэктомии (а не селективной, выполнявшейся до этого) и расширил границы удаления латеральных и задних параметриев. В 1974 году Пивер (Piver) и Рутледж (Rutledge) разработали классификацию радикальной гистерэктомии, в основу которой была положена степень радикальности удаления параметриев.
Пройдя сложную историю и эволюцию, радикальная гистерэктомия стала «золотым стандартом» в лечении больных раком шейки матки и частью ежедневной практики многих онкогинекологов.
Анатомическое обоснование радикальной гистерэктомии.
Удаление параметриев определяет радикальность операций при раке шейки матки. Параметрии - это соединительная ткань, которая содержит лимфатические узлы и сосуды и формирует связочный аппарат матки, фиксирующий её к стенкам таза - пузырно-маточные связки (передний параметрий), кардинальные связки (латеральный параметрий) и крестцово-маточные связки (задний параметрий).
Виды радикальной гистерэктомии.
В 1974 году Пивер (Piver) и Рутледж (Rutledge) разработали классификацию радикальной гистерэктомии, в основу которой была положена степень радикальности удаления параметриев. Авторы считали, что многие хирурги выполняют радикальную гистерэктомию в разном объёме и, когда сообщали о своих результатах лечения, термин «радикальная гистерэктомия» не всегда отражал в полной мере различный объём выполненных операций. Исходя из этого, была разработана классификация, выделяющая 5 типов радикальных операций на матке:
Iтип - простая экстрафасциальная гистерэктомия
IIтип - гистерэктомия с удалением медиальной половины кардинальных и крестцово-маточных связок (то есть латеральных и задних параметриев), верхней трети влагалища и тазовых лимфоузлов
IIIтип - гистерэктомия с полным удалением пузырно-маточных, кардинальных, крестцово-маточных связок, верхней трети влагалища и тазовых лимфоузлов
IVтип - гистерэктомия с полным удалением всей околомочеточниковой клетчатки, верхней пузырной артерии, пузырно-маточных, кардинальных и крестцово-маточных связок, ¾ влагалища и тазовых лимфоузлов (применяется при опухолях расположенных центрально и кпереди от матки)
Vтип - частичная тазовая экзентерация - объём операции IVтипа + удаление дистальных отделов мочеточников и мочевого пузыря (при прорастании опухоли в мочевой пузырь и невозможности его сохранения)
В настоящее время продолжают разрабатывать и внедрять новые классификации радикальной гистерэктомии. В 2008 году была опубликована новая классификация радикальных операций при раке шейке матки, разработанная Querleuи Morrow. В 2017г. она была доработана Querleuи Cibula:
Тип А - параметральную клетчатку переcекают медиальнее мочеточника, крестцово-маточные и пузырно-маточные связки пересекают у матки
Тип В1 - параметральную клетчатку пересекают на уровне мочеточника, выполняют резекции медиальных отделов крестцово-маточных и пузырно-маточных связок, проводится неполное туннелирование мочеточника и удаление не менее 1 см влагалища
Тип В2 - тип В1 + удаление латерально расположенных лимфатических узлов
Тип С - параметральную клетчатку пересекают на границе с внутренними подвздошными сосудами, крестцово-маточные связки - у прямой кишки, пузырно-маточные связки - у мочевого пузыря, полностью туннелируют мочеточник и удаляют верхнюю 1/3 влагалища
Тип С1 - с сохранением нервных сплетений
Тип С2 - без сохранения нервных сплетений
Тип D1 - параметральную клетчатку пересекают у стенок таза, включая ветви внутренних подвздошных сосудов, выделяют корешки седалищного нерва, полностью туннелируют мочеточник
Тип D2 - пересекают параметральную клетчатку у стенки таза, удаляют внутренние подвздошные сосуды с прилежащими фасциями и мышцами
Показания к радикальной гистерэктомии.
В начале XXвека вопрос лечения больных раком шейки матки решался довольно просто - оперировали тех больных, которых можно было оперировать. Среди врачей онкогинекологов даже появилось правило, предписывающее, что любой рак шейки матки нужно оперировать настолько радикально, насколько это возможно. Однако начиная с 20-х годов XXвека постепенно начала развиваться лучевая терапия, появились первые успехи в лечении больных раком шейки матки. В настоящее время определены показания к хирургическому и лучевому лечению рака шейки матки, хотя по отдельным позициям полемика о показаниях и противопоказаниях к этим видам лечения ещё продолжается. К тому же у значительной части больных лучевая терапия дополняет хирургическое лечение.
Показания к радикальной гистерэктомии (по RUSSCO в редакции 2017 года):
- IА1 стадия при наличии опухолевых эмболов в кровеносных и лимфатических сосудах по результатам гистологического исследования препарата после конизации шейки матки (выполняется IIтип радикальной гистерэктомии)
- IА1 (выполняется IIтип радикальной гистерэктомии)
- IB1 и IIA1 стадии - опухоль менее 4 см (выполняется IIIтип радикальной гистерэктомии)
- IB2 и IIA2 стадии - опухоль более 4 см (возможно выполнение IIIтипа радикальной гистерэктомии)
- IIBстадия (возможно выполнение IIIтипа радикальной гистерэктомии при отсутствии факторов неблагоприятного прогноза - метастазов в лимфоузлах, поражения параметриев, опухолевых эмболов в лимфатических и кровеносных сосудах)
- IIIВ стадия при первичной неизлеченности после проведённого химиолучевого лечения
Технические особенности операции.
При радикальной гистерэктомии IIIтипа матка удаляется вместе с параметральной клетчаткой и верхней 1/3 влагалища. Полнота выполнения этого этапа операции определяет её радикальность. Для её полного удаления необходимо выполнить выделение тазового отдела мочеточника на всём протяжении вплоть до впадения в мочевой пузырь. Такая необходимость возникает вследствие того что мочеточник на пути к мочевому пузырю проходит через толщу латерального и переднего параметрия. Также для удаления матки с влагалищной «манжетой» - верхней 1/3 влагалища - необходимо на значительном протяжении отделить мочевой пузырь от передней стенки влагалища. Необходимо помнить, что в основании латерального и заднего параметрия располагаются нижние гипогастральные сплетения, которые участвуют в иннервации мочевого пузыря. При выполнении радикальной гистерэктомии IIIтипа, когда у пациентки имеются негативные факторы прогноза (большие размеры опухоли, поражения параметриев, опухолевых эмболов в лимфатических и кровеносных сосудах) обычно нижние гипогастральные сплетения частично или полностью удаляют вместе с параметиями, так как это повышает радикальность операции (ненервосберегающая операция). Но это чревато развитием у части пациенток нарушения функции мочевого пузыря, которое чаще всего появляется его атонией. Пациентки плохо ощущают или совсем не чувствуют позывы к мочеиспускаию, не могут полностью опорожнить мочевой пузырь, что приводит к скоплению остаточной мочи в мочевом пузыре и хронической задержке мочеиспускания.
Гистерэктомия — удаление матки
Гистерэктомия — операция, во время которой удаляют матку. Её другое название — ампутация матки. Ежегодно российские хирурги-гинекологи выполняют сотни тысяч гистерэктомий, из них лишь 10% связаны с онкологическими заболеваниями. Остальные 90% проводятся по поводу доброкачественных патологий, в первую очередь — миомы матки.
Гистерэктомия составляет до 38% среди всех гинекологических операций в России. Средний возраст прооперированных женщин — 40 лет.
И это притом, что в настоящее время существуют другие, органосохраняющие методы лечения миомы. Ими можно обойтись в большинстве случаев. К сожалению, многие гинекологи всё еще действуют по старинке. Поговорим о том, при каких состояниях на самом деле нужно удалять матку, какими осложнениями это грозит, и как можно избавиться от миомы, сохранив важный орган женской репродуктивной системы.
Показания и противопоказания к гистерэктомии
Среди показаний к удалению матки на первом месте все еще часто упоминают миомы. По некоторым данным, до 40% всех гистерэктомий выполняется по поводу этого заболевания.
В первую очередь это связано с неправильным пониманием природы миомы и функций матки в прошлом. Раньше считалось, что миома — доброкачественная опухоль, которая возникает в результате гормонального дисбаланса. Матку же воспринимали как орган, предназначенный исключительно для вынашивания плода. Поэтому гинекологи зачастую предпочитали действовать радикально и предлагали сразу удалить орган, особенно женщинам, которые не планировали в будущем беременность. Сейчас стало ясно, что причины возникновения миомы куда сложнее, а матка — важный орган, который влияет на общее здоровье женщины. Согласно современным подходам, в большинстве случаев при миомах гистерэктомия не показана. Это крайняя мера. Всегда нужно стараться сохранить матку — и сегодня существуют эффективные органосохраняющие методы лечения. О них мы поговорим ниже.
По большому счету, при миомах существует лишь два абсолютных показания к удалению матки:
- Если есть подозрение на злокачественную опухоль.
- Если у женщины с миомой имеется выпадение или опущение матки.
Другие показания к удалению матки (по данным Американского колледжа акушерства и гинекологии — American College of Obstetricians and Gynecologists):
- Эндометриоз.
- Выпадение матки.
- Аномальные маточные кровотечения.
- Хроническая тазовая боль.
- Злокачественные опухоли матки и яичников.
Не все эти показания являются абсолютными. При патологиях, не связанных с онкологическими заболеваниями, доступны другие, органосохраняющие методы лечения. Гистерэктомия показана, когда другие меры не помогают, и операция нужна, чтобы предотвратить осложнения, сохранить жизнь пациентки.
Основные противопоказания к плановой операции гистерэктомии: тяжелые расстройства со стороны дыхательной и сердечно-сосудистой системы, нарушение свертываемости крови и риск тяжелого кровотечения во время операции, перитонит, воспаление, инфекционные процессы брюшной стенки.
Типы операций по удалению матки
В зависимости от объема хирургического вмешательства, выделяют три типа гистерэктомии:
- Радикальная. Как правило, такую операцию выполняют только при раке. Хирург удаляет матку, её шейку, часть влагалища, окружающие ткани, лимфатические узлы. Зачастую одновременно иссекают яичники и маточные трубы — выполняют сальпингоовариэктомию.
- Тотальная. Это самый распространенный вариант вмешательства. Удаляют матку с её шейкой, яичники оставляют.
- Субтотальная. Удаляют только тело матки, шейку оставляют.
Предоперационное обследование
Предоперационное обследование перед удалением матки включает:
- Общий анализ крови, мочи.
- Исследование свертываемости крови (коагулограмма), группы крови, резус-фактора, биохимический анализ крови.
- Ультразвуковое исследование органов таза, почек.
- Мазок на флору, цитологический мазок.
- УЗИ вен ног.
- ЭКГ.
- Анализ крови на инфекции: сифилис, вирусные гепатиты, ВИЧ.
- Флюорографию.
- Маммографию.
- Биопсию эндометрия (слизистой оболочки матки).
- Консультацию терапевта, по показаниям — других врачей-специалистов.
При необходимости гинеколог может назначить другие методы диагностики.

Подготовка к операции
Женщину госпитализируют в стационар за день до хирургического вмешательства. До этого никакой подготовки дома не нужно, врач лишь порекомендует диету, чтобы кишечник своевременно опорожнялся.
Накануне и утром проводят очистительную клизму. Предварительно с женщиной беседует анестезиолог, выясняет, есть ли у нее хронические заболевания, аллергия на лекарства. В день операции нужно принять душ и сбрить волосы в области половых органов. Затем проводят премедикацию — вводят препараты, которые помогают успокоиться, расслабиться. Нужно помочиться. Затем женщину на каталке отвозят в операционную.
Как проводится гистерэктомия?
Наиболее распространены открытые хирургические вмешательства через разрез, который может проходить горизонтально по линии бикини или вертикально по срединной линии. В среднем длина разреза составляет от 12 до 17 см. Преимущества такого подхода в том, что он обеспечивает хороший обзор для хирурга и не требует сложного оборудования. Минусы — относительно высокий риск осложнений и длительный восстановительный период.
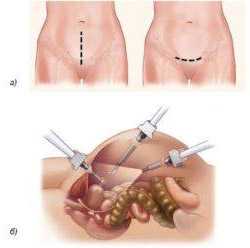
Удалить матку можно лапароскопически, через проколы в брюшной стенке. Эта операция менее травматична, после нее ниже риск некоторых осложнений, женщина быстрее возвращается к привычной жизни. Но лапароскопическая гистерэктомия может быть выполнена не всегда, играют роль такие факторы, как размер матки, наличие рубцов после ранее перенесенных операций, ожирение и сопутствующие заболевания.
В некоторых клиниках выполняют робот-ассистированные вмешательства. Через проколы в стенке живота вводят инструменты, соединенные с «руками» робота, а врач управляет ими с помощью специального пульта и наблюдает за процессом на экране аппарата.
В некоторых случаях возможна влагалищная гистерэктомия. Разрез выполняют внутри влагалища, на коже не остается никаких рубцов. Иногда для контроля одновременно проводят лапароскопию.
Послеоперационный период
После операции врач наблюдает за состоянием женщины, периодически проводят перевязки, вводят обезболивающие и другие препараты. В мочевом пузыре на некоторое время остается катетер — трубка для отвода мочи. После полостной операции на 1-2 дня в брюшную полость устанавливают дренаж — трубку для оттока крови и сукровицы. После вагинальной гистерэктомии во влагалище на 24 часа оставляют марлевый тампон.
В послеоперационном периоде важно проводить профилактику тромбоза глубоких вен ног. Для этого женщину стараются как можно раньше (сроки зависят от вида операции) поднять на ноги, показано ношение компрессионного белья.
Риски и осложнения гистерэктомии
Гистерэктомия — серьезное хирургическое вмешательство, оно несет некоторые риски.
Способность иметь детей
После гистерэктомии женщина лишается органа, предназначенного для вынашивания плода, поэтому беременность становится невозможна. Месячных больше не будет. Если вместе с маткой удалены яичники, наступает менопауза.
Постгистерэктомический синдром
Матка — важный орган женской репродуктивной системы, после ее удаления в организме развивается ряд нарушений. Их объединяют термином «постгистерэктомический синдром». Даже если яичники остаются, в них нарушается кровообращение, и это сказывается на их функции.
Постгистерэктомический синдром включает следующие симптомы:
- Нарушения в эмоциональной сфере, депрессия.
- Расстройство работы вегетативной нервной системы, которое проявляется в виде приливов, потливости, плохой переносимости высоких температур, приступов сердцебиения, ознобов, плохого сна, повышения артериального давления.
- Повышенная утомляемость, низкая работоспособность.
- Повышенная тревожность, страх смерти.
- Склонность к отекам.
- Отложение жировой ткани в области живота, талии.
- Потеря костной массы, остеопороз.
- Если женщина ранее страдала артериальной гипертензией, течение заболевания усугубляется.
Секс после гистерэктомии
Обычно после гистерэктомии женщина может заниматься сексом, как и раньше, и получать от этого удовольствие. Многие женщины отмечают, что их половая жизнь даже улучшилась. Скорее всего, это происходит из-за того, что больше не беспокоят боли и другие мучительные симптомы, которые вызывало заболевание.
Реабилитация после удаления матки
Сроки госпитализации зависят от вида операции. После лапароскопической гистерэктомии женщину выписывают из стационара через 1-4 дня, после открытого вмешательства — через 5 дней.
Полное восстановление после лапароскопической операции происходит через 3-4 недели, после открытой — через 6-8 недель. В течение этого времени нужно соблюдать некоторые ограничения:
- Больше отдыхать, не заниматься интенсивной физической работой.
- Не поднимать тяжестей.
- Поддерживать умеренную физическую активность, рекомендованную врачом.
- Воздержаться от половых контактов.
Безоперационные методы лечения
При некоторых заболеваниях удаление матки необходимо. Но при миоме это устаревший подход. Большинству женщин не нужна такая по сути калечащая операция. Существуют другие виды лечения, позволяющие сохранить орган и возможность иметь в будущем детей.
Органосохраняющая операция, во время которой удаляют только миоматозный узел, называется миомэктомией. Её можно выполнить, в зависимости от локализации узлов, открытым, лапароскопическим способом или через влагалище. Это эффективный метод лечения, после него возможно наступление и вынашивание беременности. Но у миомэктомии есть и некоторые недостатки.
В первую очередь это высокая вероятность рецидива. Через 4-5 лет миомы повторно обнаруживают у половины прооперированных женщин. На матке остается рубец, который может привести к осложнениям во время беременности, у многих женщин приходится выполнять кесарево сечение. Формируются спайки, они могут привести к непроходимости маточных труб и бесплодию.
Миомэктомию можно выполнять при трех условиях: если женщина собирается беременеть в ближайшее время, а не потом, если нет риска вскрытия полости матки и вероятности того, что во время операции орган придется удалить.
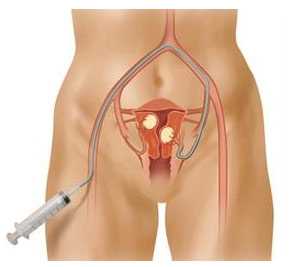
Современная безоперационная альтернатива гистерэктомии и миомэктомии — эмболизация маточных артерий (ЭМА). Процедуру проводят с помощью тонкого катетера, введенного в бедренную артерию через прокол в верхней части бедра. Врач заводит конец катетера в сосуд, питающий миому, и вводит эмболизирующий препарат. Он состоит из частиц, которые закупоривают мелкие сосуды, в результате чего миома погибает и превращается в небольшой рубец.
Было проведено много научных исследований, посвященных применению ЭМА в лечении миомы, и они показали преимущества метода перед миомэктомией и гистерэктомией:
- Низкий риск рецидива — менее 1%.
- В случае рецидива миомы процедуру можно повторить.
- Удается сохранить матку и способность забеременеть.
- 98% женщин не нуждаются после ЭМА в каком-либо дополнительном лечении.
- Нет разреза, сильной кровопотери, женщина быстро восстанавливается и возвращается к привычной жизни.
В «Евроонко» в Москве направление ЭМА курирует известный российский гинеколог Дмитрий Михайлович Лубнин. Он защитил первую в России диссертацию, посвященную применению данной методики для лечения миомы матки.
Что делать, если у вас диагностировали миому, и гинеколог предложил удалить матку? Не стоит спешить с решением. Получите второе мнение у Дмитрия Михайловича. Гистерэктомия — крайняя мера, большинству женщин показано динамическое наблюдение или метод ЭМА.
Гинекологическая операция экстирпация матки
1 января 2021 года вступил в силу новый приказ №803н МЗ РФ «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению».
Метод гистерэктомии, суть которого заключается в удалении тела матки вместе с шейкой, либо с придатками, либо сохраняя их, называется экстирпацией матки, или, иначе, тотальной гистерэктомией.
Методы проведения операции
Операция (экстирпация матки) исполняется следующими методами:
- тотальная гистерэктомия матки с придатками;
- тотальная гистерэктомия матки без придатков;
- тотальная гистерэктомия матки интрафасцильная;
- тотальная гистерэктомия матки эстрафасцильная;
- тотальная гистерэктомия матки расширенная, или операция Вертгема.
Показания к экстирпации матки
Показаниями к проведению тотальной гистерэктомии являются заболевания, лечение которых консервативным путем неэффективно. Данными патологиями являются:
- злокачественные опухоли в матке и шейке матки;
- злокачественные опухоли в яичниках;
- миомы матки, локализованные в забрюшинной и шеечной области;
- миомы матки после менопаузы;
- миоматозные узлы на ножке;
- гнойные воспалительные процессы в обоих яичниках;
- сильная степень опущения матки или выпадение её;
- эндометриоз внутреннего типа;
- множественные новообразования в матке и придатках доброкачественного характера;
- разрывы или перфорация матки;
- хроническая эрозия;
- наботовы кисты в большом количестве;
- изменение пола.
Противопоказания к проведению операции
Операция (экстирпация матки) противопоказана при наличии любых воспалительных заболеваний в организме, особенно, если они локализованы в гениталиях и шейке матки.
Предоперационная подготовка
Подготовка к проведению оперативного вмешательства по удалению матки состоит из следующих мероприятий:
- сбор анамнеза;
- стандартное общее обследование организма;
- расширенная кольпоскопия;
- цитологический анализ мазка из канала шейки матки на выявление мутирующих клеток;
- исследование на инфекции, передаваемые половым путем;
- общий анализ мочи и крови;
- анализ крови на уточнение группы и резуса крови;
- электрокардиография;
- ультразвуковое исследование вен (по показаниям);
- аллергопробы на анестетик и т.д.
Методы обезболивания
Для обезболивания при проведении операции применяется общий, преимущественно эндотрахеальный наркоз, регионарная анестезия: спинальная, эпидуральная либо комбинированная анестезия.
Экстирпация матки: ход операции
- После вскрытия брюшной полости проводится осмотр и оценка состояния органов.
- Петли кишечника отводятся стерильной салфеткой, матка фиксируется штопором, зажимами Кохера или зажимом Мюзо.
- Первым этапом операции является пересечение и перевязка круглых связок.
- Во время второго этапа пересекается и перевязывается маточный конец трубы и собственная либо подвешивающая связка яичника.
- На третьем этапе производят смещение мочевого пузыря.
- На четвертом этапе пересекаются сосудистые пучки.
- На пятом этапе рассекают предпузырную фасцию.
- Во время шестого этапа пересекают и лигируют крестцово-маточные связки.
- На седьмом этапе пересекают и лигируют кардинальные связки.
- На восьмом этапе вскрывается влагалищный свод.
- Во время девятого этапа производят гемостаз трубки влагалища.
- На десятом, заключительном этапе производят перитонизацию.
Осложнения, связанные с операцией могут возникнуть как во время её проведения, так и после неё.
Осложнения во время операции:
повреждение мочевого пузыря с последующим формированием пузырновлагалищных свищей (в случае отсутствия своевременной диагностики);
- кровотечения, формирование гематом в области сосудов подвешивающей связки яичника;
- образование гематом (в параметрии);
- повреждение мочеточника;
- повреждение кишечника.
К послеоперационным осложнениям относятся:
- внутренние и наружные кровотечения;
- инфекционное заражение раневой поверхности;
- нагноение гематом;
- тромбоэмболические осложнения;
- перитонит;
- сепсис;
- некроз влагалищного купола;
- выпадение (через влагалищный купол) петель кишечника.
Для того, чтобы снизить риск послеоперационных осложнений, при отсутствии в анамнезе пациентки аллергических реакций и поливалентной аллергии в профилактических целях проводят антибактериальную терапию, преимущественно защищенными пенициллинами (фиксированными комбинациями пенициллина широкого спектра действия с ингибиторами В-лактамаз).
Экстирпация матки: послеоперационный период
Для того, чтобы купировать боли после операции, являющиеся нормой и объясняющееся воспалительным процессом на поверхности раны, назначается прием обезболивающих препаратов. Если боли очень сильные, назначаются наркотические анальгетики.
В первые двое суток после оперативного вмешательства проводится инфузионная терапия.
С целью предупреждения нарушений циркуляции крови, на следующий день после проведенной операции пациенткам рекомендуется «раннее вставание», постепенная активизация двигательной активности.
Сразу после хирургического вмешательства и до самой выписки из стационара пациенткам рекомендуется ношение компрессионного белья и бандажа.
Для того чтобы снизить вероятность развития тромбоэмболических осложнений целесообразно назначение прямых коагулянтов, например, подкожное введение надропарина кальция и препаратов, которые улучшают реологические свойства крови, таких как реополиглюкин, пентоксифиллин.
При послеоперационных нарушениях деятельности кишечника проводится его стимуляция посредством проведения эпидуральной блокады, применения препаратов метоклопрамида либо других тономоторных средств, которые регулируют моторику желудочно-кишечного тракта. Для профилактики пареза кишечника проводят коррекцию гипокалиемии.
Для санации области шва, с целью предупреждения развития в нем воспалительного процесса, необходимо ежедневно обрабатывать его поверхность раствором марганцовокислого калия либо бриллиантовой зелени.
Экстирпация матки и беременность
Перед тем, как согласиться на данную операцию, особенно если пациентка находится в фертильном возрасте, необходимо оговорить с врачом все возможные последствия экстирпации. Одним из них является бесплодие, так как именно матка является органом, созданным природой для вынашивания беременности и её отсутствие в организме полностью нарушает женскую репродуктивную функцию. Нередко назначение данной операции является неизбежной необходимостью вследствие ошибки, допущенной врачом при проведении диагностики или консервативного лечения той или иной патологии органов женской половой системы.
Утратив возможность стать матерью естественным путем, у женщины все же остается шанс осуществить свою мечту, прибегнув к услугам суррогатной мамы.
Программы суррогатного материнства, представленные на нашем сайте, предоставляет возможность женщинам, которые стали жертвами врачебной ошибки, выбрать суррогатную маму, а также юридические услуги для доказательства вины врача в суде, если она желает добиться справедливости. Заполните форму заявки, и мы свяжемся с Вами для уточнения деталей.
Читайте также:
