Техника и этапы операции тотального эндопротезирования локтевого сустава
Добавил пользователь Skiper Обновлено: 21.01.2026
Эндопротезирование локтевого сустава - хирургическое вмешательство, направленное на замещение родной повреждённой структуры на имплантат искусственного происхождения. Её назначают крайне редко, предпочитая следовать консервативному методу лечения. Если же он не даёт желаемого результата и головка луча сочленения у молодого пациента продолжает разрушаться, показана операция. При её проведении применяют силиконовый шарнирный протез, избегая металлического аналога, поскольку он может обусловить собой деформацию локтевого сустава. Подбор эндопротеза осуществляется в индивидуальном порядке по результатам диагностики и показаниям пациента.
Эндопротезирование локтевого сустава в Москве проводят травматологи-ортопеды ЦЭЛТ. Наша клиника является многопрофильной и располагает мощной лечебно-диагностической базой. Специалисты нашего отделения травматологии - это врачи высшей категории, доктора медицинских наук и профессоры со стажем практической и научной работы от двух десятилетий. Они проводят малотравматичные операции, реабилитация после которых проходит намного быстрее, а на кожном покрове не остаётся заметных уродливых рубцов. Восстановление работоспособности и возвращение к привычному способу жизни после них происходит в минимальные сроки. Узнать цену эндопротезирования локтевого сустава в ЦЭЛТ можно ознакомившись с прайс-листом, представленным в данном разделе нашего сайта. Уточнять цифры мы рекомендуем у операторов нашей информационной линии во избежание недоразумений.
Эндопротезирование локтевого сустава: показания, противопоказания к операции
Замена локтевого сустава достаточно редкое мероприятие, но иногда, случается так, что без этого лечения никак не обойтись. Ситуация усугубляется отсутствием большого количества экспертов в данной области травматологии, ввиду редкости проведения таких операций. Но обо всем по порядку. Локоть образуется при соединении трех костей: плечевая, лучевая, локтевая. Каждая пара из них формирует мелкий сустав. Всего их три:
- плечелоктевая;
- плечелучевая;
- лучелоктевая проксимальная.
Артроз локтевого сустава
Сгибание и разгибание конечности осуществляется плечелоктевым, вращение руки обеспечивается лучелоктевым. Встречаются все три соединения в суставной капсуле.
Каждый из суставов и костей может нуждаться в замене. Чаще всего причиной для этого являются травматические повреждения. Но иногда и последствия заболевания могут стать предписанием для эндопротезирования.
- Оскольчатый перелом;
- Деформирующий артроз, возникший в результате травм, на последних стадиях;
- Неврогенные патологии;
- Спортивные повреждения.
В некоторых ситуациях оперативные манипуляции такого рода противопоказаны:
- Ухудшение ревматоидного артрита;
- Остеопороз;
- Наличие инфекции или процесса воспалительного характера;
- Легочная, сердечно-сосудистая или почечная недостаточность от 3-й степени;
- Некомпенсированный сахарный диабет.
Существуют и индивидуальные противопоказания, которые определяет врач.
Описание операции
Имплантат изготавливается до начала хирургических манипуляций. Для получения точных размеров проводятся измерения с использованием диагностического оборудования.
Эндопротезирование проводится под эндотрахеальным наркозом. Больной находится в горизонтальном положении лицом вниз. Конечность с пораженным суставом отведена в сторону. На руку между плечом и локтем накладывается жгут, чтобы снизить потери крови. Разрез выполняется по задней поверхности сустава. Нерв отделяется и закрепляется с помощью держателя. Сухожилия и фасции рассекаются.
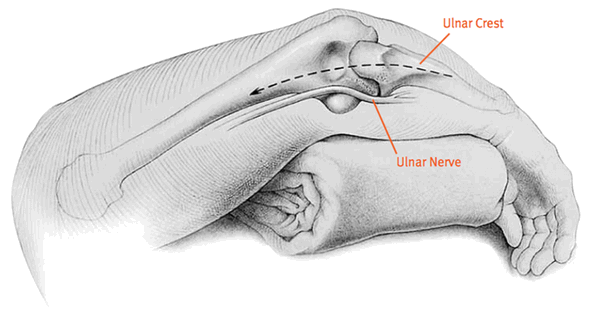
Затем специалист находит локтевой отросток, выполняет его остеотомию, а затем удаляет и его, и получившиеся обломки. После этого раскрываются костные каналы. Теперь врач примеряет шаблоны протеза. Они должны не только подходить по размерам, но и открывать все возможности относительно движения руки. Если шаблоны полностью соответствуют собственным размерам, то происходит установка реального эндопротеза.
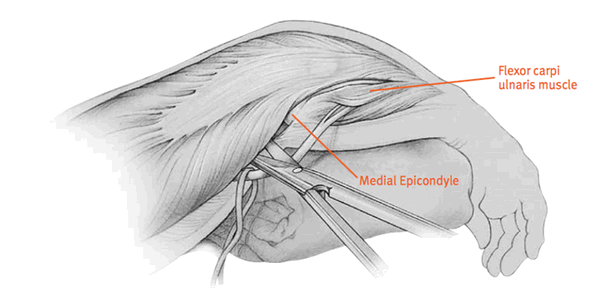
Вставное соединение крепится бесцементной и цементной фиксацией. Локтевой нерв закрывается от металлической конструкции и фиксируется в отдельном канале. Это необходимо для избежания его травмирования. При зашивании на поверхность выводится дренажная трубка. После окончания операции рука больного разгибается и накладывается мягкая удерживающая повязка. В таком положении пациент должен пребывать не менее пяти дней.
Реабилитация
В отличие от других методов хирургического вмешательства при переломах, после эндопротезирования необходимо разрабатывать руку, а не держать ее в неподвижном состоянии. Сразу после зашивания можно проводить такие занятия, как сжимание и разжимание кулака, движение пальцами в виде «ходьбы» и скрещивание.
После того как формирующая повязка будет снята можно начинать разминать сам локоть. Начало занятий должно проходить под контролем реабилитолога. В первые дни движения ограничиваются сгибанием на 90° и вращением. С каждым днем набор нагрузок увеличивается и усложняется. В конце третьей недели больной должен проводить разминку руки с небольшим грузом. В европейских клиниках имеются специальные тренажеры, предназначенные для ускорения заживления постоперационных ран.
Возможные осложнения
Как и любое вмешательство, установка протеза может привести к ряду осложнений. Так если в организме имеются инфекционные очаги, то они могут спровоцировать развитие воспалений в тканях, принимавших участие в процедуре. Попадание инфекции извне практически исключено, т.к. все инструменты проходят тщательную стерилизацию, но риск такой всегда присутствует.
Перенесенные операции такого рода относятся к такой категории информации, которая должна в обязательном порядке озвучиваться, если планируется любое другое оперативное лечение. Здесь не важна его сложность, это может быть даже банальное удаление или пломбирование зуба. В идеале лучше избегать подобных воздействий в течение одного года после установки эндопротеза. А в последующие два года перед каждым вмешательствам хирурга необходима дополнительная антибактериальная обработка.
Также стоит выделить и более специфичные проблемы:
- Остеолиз - разрушение тканей, контактирующих с имплантатом. Причиной его может стать остеопороз, метастазы в полости костей, ревматоидный артрит и ряд прочих заболеваний, связанных с нарушением обменных процессов и аутоиммунными факторами и инфекциями.
- Переломы протеза. Такое может возникнуть по ряду причин. К примеру, повторный перелом, несоответствие имплантатов анатомическим размерам, исчерпан срок годности имплантата (10-20 лет). Разница в размерах возможна при неправильном измерении шаблона, что случается крайне редко. Чаще всего протез ломается вследствие нерациональных действий его владельца - сильно превысил допустимую нагрузку, попал в аварию и т.д.
В клиниках Европы используются протезы с увеличенным сроком эксплуатации, поэтому чаще всего имплантат устанавливается один и на всю жизнь.
Диагностика
Непосредственно перед операцией проводится ряд диагностических мер:
- Исследование рентгеном в двух положениях;
- ЭКГ;
- Компьютерная томография;
- Коагулограмма крови;
- Электронейромиография (учение состояния периферической нервной системы) при необходимости.
Обследования проводятся не только в области локтя, но и в отношении состояния всего организма, чтобы избежать осложнений.
Типы эндопротезов
Модели эндопротезов локтевого сустава
Существует два вида эндопротезов:
Помимо них возможны и конструктивные варианты типа «частично сочлененные». Также выделяют две категории по методу установки:
Сочлененные модели представляют собой готовое соединение, которое способно заменить поврежденный стык. Несочлененные же заменяют только одну кость или ее часть. Тотальные формы предназначены для полной замены сустава, включая две или все три составляющие, участвующие в сочленении. Частичные подразумевают установку в стык с родными структурами.
В современной медицине специалисты редко устанавливают тотальные модели и стараются обойтись частичным. Но если при обследовании у пациента обнаружены патологии, при которых установка только участка сочленения может привести к серьезным проблемам, то используется тотальный тип.
Стоимость эндопротезирования может варьироваться от 5 до 30 тысяч евро. На этот параметр оказывает влияние сразу несколько факторов:
- Марка;
- Модель;
- Сложность работы;
- Использование дополнительных средств реабилитации.
Понятно, что экономить на таких моментах не стоит, т.к. это может привести к потере двигательной способности конечности. Однако можно выбрать медицинский центр, в котором ценовая политика более лояльная, а качество работы врача будет соответствовать европейским стандартам. Среди всех европейских стран самыми оптимальные условия предлагает Чехия. Именно здесь по самым выгодным ценам можно установить эндопротез самого высокого качества.
Виды операций на локтевом суставе, способы лечения и восстановления
Если взять общее количество ортопедов, то примерно 70% из них специализируются на коленных и бедренных суставах. 20% на плечевых суставах, а оставшиеся 10% на локтевых. То есть, специалистов, которые могут не просто откачать жидкость из полости суставной сумки, а провести сложнейшее хирургическое вмешательство очень мало. Чтобы найти эксперта с опытом нужно постараться. В нашем арсенале есть такие специалисты и как показывает практика, их мнение и способы лечения получают положительную оценку во всем медицинском сообществе.
Ряд проблем локтевого сустава, травмы и некоторые болезни на поздних стадиях лечатся исключительно хирургическим путем. Таких методов лечения существует несколько:
- Артропластика;
- Открытая репозия;
- Сшивание связок; ;
- Транспозиция.
Выделяют еще два вида, которые относятся и к лечебным, и к диагностическим один из них - это пункция, т.е. забор жидкости, а второй артроскопия - инструментальное обследование изнутри.
Артропластика
На соединениях концов костей довольно часто проводятся подобные воздействия. Они представляют собой моделирование стыка до естественных форм. Если при этом больной будет соблюдать все требования врача восстановительной медицины, то вероятность положительного исхода составляет почти 100%.
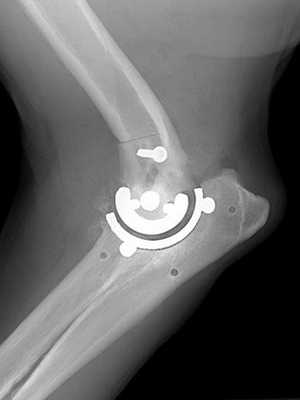
Результат операции на рентгене.
Показаниями являются фиброзный и костный анкилоз. При этом отклонении сустав частично или полностью теряет подвижность из-за патологических изменений. Причинами разрушения зачастую становятся артриты, травмы, артрозы. При множественных раздроблениях элементов, входящих в соединение, реконструкция становится невозможной. В этом случае удаляются осколки, а недостающая часть выкладывается искусственными или собственными тканями больного.
Локтевой стык способен нормально двигаться и функционировать только в том случае, если все его составляющие имеют естественные размеры и форму. Методика направлена на выполнение именно этой задачи. Сегодня выпускают готовые пластины, которыми покрывается поверхность пораженного соединения. Изготавливаются они из медицинских сплавов или полимеров. Также используются специальные пасты и смеси, которыми покрывается соединение. Эти средства проникают в поры и просветы и застывают там.
Репозиция
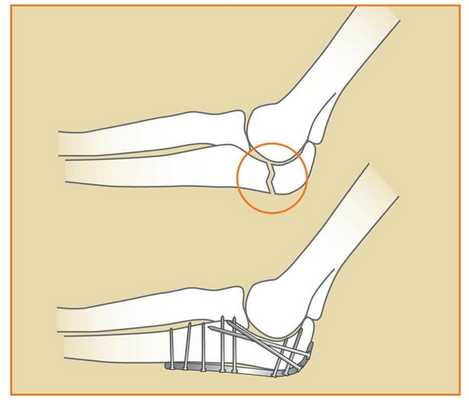
Схематичное изображение процедуры.
Восстановление связок
Повреждение этого элемента довольно редкое и относится больше к спортивным. Они могут быть частичными или полными. При первом варианте весь курс обходится консервативными методами и продолжается в течение 2-3 недель. В этот период конечность пациента иммобилизована.
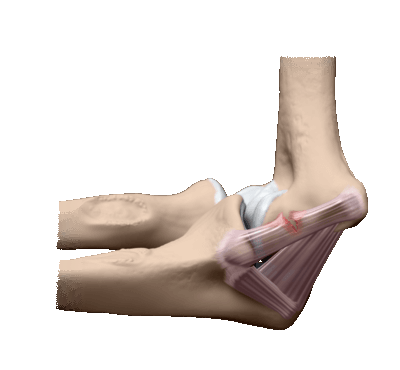
Травма связок локтевого сустава
При полном разрыве необходимы манипуляции по сращиванию связок. Для этого на задней стороне локтя делается рассечение, и соединительная ткань сшивается мелкими участками.
Эндопротезирование
Эта методика одна из самых сложных и в то же время эффективных. С ее помощью можно вернуть конечности былую подвижность. Суть ее заключается в замене поврежденного отдела скелета, не подлежащего восстановлению и лечению, на эндопротез, изготовленный из нейтральных материалов. Показаниями к проведению являются:
- Артрозы и артриты;
- Оскольчатые переломы;
- Болезнь Бехтерева;
- Дистрофические и атрофические процессы;
- Дисплазия;
- Ложный сустав.
Протез вживляется через надрез на разгибательной стороне, фиксируется цементным или бесцементным способом и зашивается. Реабилитационный период составляет 2-3 месяца, но движения замещенной частью разрешаются уже через месяц после зашивания.
Транспозиция
Она проводится при туннельном синдроме. Заболевание развивается вследствие увеличенного давления на нерв, проходящий через локтевое сочленение. Зачастую оно возникает после ушибов и ощущается практически моментально: боль отдается в предплечье и кисть, появляется онемение на внутренней стороне конечности и на пальцах. Боль усиливается при сгибание локтя.
Диагностируется патология путем пальпации - специалист находит болевые точки и определяет локализацию повреждения. Для подтверждения может проводиться электромиография и электронейромиография, при которой исследуется скорость поступления нервных импульсов. При туннельном синдроме скорость передачи значительно снижена.
Лечение болезни разрешается осуществлять консервативно. Во многих случаях больному достаточно исключить движения, которые доставляют ему боль. Если это дается с трудом, то возможно наложение специальной шины. Если этот способ не помогает, то выполняется транспозиция.
Данная процедура подразумевает перемещение нерва на переднюю часть стыка. Это позволит избежать натяжения нерва и возникновению боли. Для выполнения производится надрез в области надмыщелка, нерв извлекается из суставного канала и прокладывается по передней стороне сочленения. Такие операции проводятся крайне редко и только в ситуациях, когда устранить недуг нетравматическими способами невозможно.
Диагностика и лечение
Существует два диагностических метода, которые применяются и для лечебных целей: пункция и артроскопия.
Артроскопия позволяет проводить исследование тканей, не прибегая к крупным разрезам. Для выполнения этой процедуры достаточно нескольких мелких, через которые в полость вводится артроскоп и инструменты. При таком проникновении специалист получает возможность не только изучить состояние костных и мышечных материалов пациента, но и удалить пораженные хрящевые структуры, воспаленные синовиальные, восстановить хрящи и т.д. Такие точечные воздействия позволяют сократить реабилитационный срок и снизить площадь повреждения покровных тканей.
- Поражения хряща;
- Артрозы;
- Присутствие инородных тел или обломков костей и хрящей;
- Воспаления;
- Разрывы связок;
- Артриты;
- Нестабильность сустава.
Пункция используется для забора биоматериала для его дальнейшего исследования. Данный вариант может быть пригоден и для введения лекарственных препаратов непосредственно в место поражения. При этом в зависимости от цели процедуры подбираются и инструменты. Если процесс выполняется с единственной целью - исследование, то шприц используется с толстой иглой. В диаметре она может достигать 2 мм. Это необходимо для исключения засора туннеля иглы мелкими частицами. Для введения препаратов используется более тонкая игла.
Пункция проводится в следующих ситуациях:
- Скопление жидкости для смазки в полости;
- Скопление крови;
- Артрозы;
- Дегенеративные процессы;
- Воспалительные заболевания.
Где сделать
Все эти процедуры и операции выполняются во многих медицинских центрах всего мира. Наибольшей популярностью пользуются клиники Европы. Израильские и немецкие больницы лидируют по числу пациентов, но имеют существенный недостаток - высокие цены.
Клиники Чехии не уступают по своему техническому оснащению Германии и Израилю. Врачи здесь имеют серьезный медицинский опыт борьбы даже с самыми сложными патологиями. При этом расценки в этой стране доступны практически каждому пациенту.
Эндопротезирование локтевого сустава

Одним из наиболее сложных механизмов в человеческом организме является локтевой сустав. Он объединяет собой плечо, то есть верхнюю конечность от плеча до локтя, и предплечье, то есть ту часть руки, которая располагается ниже локтя и выше кисти.
Внутри плеча функционирует лишь одна плечевая кость, а внутри предплечья таких костей две - лучевая и локтевая. Это свидетельствует о том, что локтевой сустав соединяет и обеспечивает активность сразу трех костей с тремя простыми суставами - плечелоктевым, плечелучевым и лучелоктевым. Все вышеназванные образования объединяются в одну капсулу и образуют один сложный по строению и функциям локтевой сустав.
Также сложностью расположения данного костного образования в организме служат факты того, что рядом с ним проходят в организме локтевые, лучевые и срединные нервы и сеть кровеносных сосудов.
Заболевания в изучаемом участке
Болезни локтевых суставов могут быть спровоцированы нарушениями трофики, воспалительными процессами, травмами. Однако из-за сложного строения и места дислокации в организме поражаются такие участки особенным образом.
Даже незначительное травмирование этой зоны без возникновения переломов, мышечных разрывов или кровотечений может вызывать анкилоз, контрактуру и прочие аномалии. К тому же, чаще всего традиционное лечение локтевых суставов дает минимальный эффект, наиболее популярными методиками решения проблем с данными участками в организме являются хирургические операции.
Среди нередких болезней, поражающих область локтевого сустава, врачи выделяют эпикондилиты наружных или внутренних надмыщелков плечевых костей, деформирующие артрозы, бурситы, артриты, расслаивающие остеохондриты, патологические невриты, сдавление локтевых нервов, вальгусную нестабильность и многочисленные травмы участка.
По причине многофункциональности и сложности строения при заболеваниях данных областей часто возникают и осложнения ближайших сосудистых магистралей и нервов. При проблемах с локтевыми суставами каждый случай пациента детально диагностируют, подвергая его физикальному обследованию, рентгенографии, ультразвуковым исследованиям и компьютерной либо магнитно-резонансной томографии, а уже потом стараются назначать терапию.
Виды лечения

К основным традиционным неинвазивным методикам терапии локтевого сустава классически относят назначение анальгетиков, препаратов противовоспалительного характера, применение методик лечебной физкультуры, физиотерапевтические процедуры, стараются ограничивать двигательную активность в пораженном участке, назначают местно глюкокортикостероидные инъекции и прочие препараты.
Лечат данные участки и при помощи новейших ортопедических методик, например, в случаях артроза применяется генотерапия либо ударно-волновая терапия.
Как уже отмечалось выше, в локтевом суставе консервативные виды терапии часто не приносят эффективности, и приходится прибегать к хирургическим методикам. При этом пациенту необходима такая операция, которая сохранит полный функционал данной области, и будет состоять в реконструировании связочного аппарата, пересадке тканей хряща, суставной артропластике.
Очень часто в таких случаях применяют малоинвазивную артроскопию, гораздо реже - эндопротезирование локтевого сустава. Эндопротезирование или полная либо частичная замена локтевого сустава является сложной операцией, которую в описываемой области используют реже, чем в других областях скелета, поскольку локтевой сустав несет гораздо меньшую физическую нагрузку, чем тот же коленный, например.
Чтобы заменить локтевой сустав на эндопротез, необходимо правильно выбрать имплантат для этой цели:
- эндопротез проверяется на выдержку механических нагрузок;
- имплантат после хирургии должен обеспечивать беспрепятственное движение в зоне установки;
- для протеза подбирают стойкие, но обязательно биологически совместимые материалы.
В настоящее время в хирургических клиниках применяют всего две разновидности эндопротезов для замены локтевых суставов - шарнирные металлические и бесшарнирные силиконовые.
Абсолютным показанием для эндопротезирования описываемой области служит необратимый деформирующий процесс в локтевом суставе с сопутствующими анатомическими изменениями множественного вида в области прилежащих костей и в высоте суставной щели.
Противопоказаниями к проведению эндопротезирования изучаемой области выступают инфекционные процессы в человеческом организме, остеопорозы и иные костные особенности, повреждения нервов в локтевой зоне, атрофирование мышечной ткани локтевого сустава, ревматоидные артриты.
Проведение операции по эндопротезированию
Накануне проведения эндопротезирования специалист детально опрашивает пациента на предмет деталей возникновения патологии, направляет его на дополнительные диагностические процедуры и анализы, и только после этого оценивает стадию поражения локтевого сустава и необходимость применения той или иной хирургической методики. При выборе эндопротезирования пораженной области необходимо будет утвердить со специалистом модель протеза, ход проведения хирургического вмешательства и его способ.
При данной операции пациенту вводится общая анестезия, после чего в районе сустава, который требуется заменить, врач выполняет надрез. После надрезания ткани специалистом раздвигаются мышцы, и лишь после этого пораженный участок подлежит удалению и замене имплантатом.
В ходе эндопротезирования хирург осуществляет резекцию костных тканей локтевого сустава, высверливание каналов, в которые будут помещены ножки протеза, закрепление протеза при помощи костного цемента. После установки имплантата мышцы возвращают на исходное положение и разрез ушивается.
После проведения эндопротезирования сразу же, спустя всего лишь сутки, прооперированный сустав начинают разрабатывать. Это происходит под обязательным контролем физиотерапевта. Для облегчения болевых ощущений пациенту прописывают анальгетики и противовоспалительные средства. Впоследствии разработкой сустава пациент начинает заниматься самостоятельно, согласно инструкциям специалистов из клиники.
Риски и осложнения после эндопротезирования
В ходе любого хирургического вмешательства существует вероятность получить инфекционное заболевание, которое не обязательно будет спровоцировано хирургом в процессе операции. Оно может быть вызвано и проведением стоматологических процедур после эндопротезирования, и возбудителями инфекций в мочевыводящей системе.
Поэтому целых 2 года после эндопротезирования локтевого сустава стоит применять антибиотики накануне посещения стоматологов либо любых других врачей с инвазивными методиками лечения.
Рядом с установленным имплантатом может начаться процесс остеолиза или разрушения соседней кости из-за того, что организм среагировал на прямой контакт металлических и пластиковых компонентов протеза, на контакт протеза и костного цемента, на контакт протеза с костью.
В редких случаях возможен перелом установленного протеза, если пациент слишком активно старается двигать локтевым суставом после операции либо часто испытывает непомерные физические нагрузки в данной области.
Чтобы не допускать переломов установленных эндопротезов, необходимо соблюдать все предписания врачей и не увлекаться физической активностью, связанной с функционированием имплантата.
После проведения эндопротезирования локтевых суставов в будущем возможно возникновение необходимости повторения такой операции.
Бывают случаи аллергических реакций на компоненты материалов протезов, смещения системы вследствие неправильного установления, цементирования, ударов.
У некоторых пациентов возникают сердечно-сосудистые аномалии, которые провоцируются костным цементом и выражаются в образовании кровяных сгустков, гипотонии, сердечных приступах.
В ходе замены сустава могут повреждаться соседние нервы, сосуды и костная ткань.
Эндопротезирование тазобедренного сустава

Тазобедренный сустав является самым крупным по размерам суставом в теле человека. Эта система соединяет тазовый скелет с бедренной костью таким способом, благодаря которому нижняя конечность является подвижной в разных плоскостях.
Во время ходьбы на него воздействует давление всей верхней части туловища, то есть ежедневно сустав подвергается значительным нагрузкам. Как и любое системное сложное образование в теле человека, тазобедренный суставной аппарат в течение жизни человека может подвергаться разнообразным травмам и патологиям: они могут быть связаны с врождёнными аномалиями развития, с неудачным механическим воздействием или наличием воспалительных процессов и некоторых заболеваний.
В чём суть процедуры эндопротезирования, зачем она назначается
Различные дегенеративно-дистрофические поражения суставного аппарата могут сформироваться у человека на любом этапе его жизни. Их основная опасность в том, что, во-первых, со временем они только прогрессируют, а во-вторых, если вовремя не оказать врачебную помощь, человек может полностью лишиться возможности самостоятельно передвигаться, и окажется прикованным к постели. Болезни и патологии тзб сустава могут быть причиной формирования инвалидности поражённого.
Особенно часто встречается деформирующий артроз, при котором прогрессирующий патологический процесс постепенно видоизменяет форму суставных элементов, деформируя их, в результате чего человек теряет подвижность конечности и постоянно чувствует боль.
Консервативное лечение в таких случаях обычно неэффективно - оно может лишь замедлить процесс, причём только на ранних стадиях. Если болезнь запущена, лечащий врач принимает решение о проведении эндопротезирования.
Что это такое - эндопротезирование тазобедренного сустава? В процессе операции хирург осуществляет физическое извлечение поражённых элементов суставного аппарата, и заменяет их на искусственные протезы. Процедура проводится для достижения нескольких целей - устранения болей в суставе, улучшения его подвижности, возврата пациента к привычному образу жизни, возвращения ему способности ходить и двигаться.
Показания и противопоказания операции
Для того, чтобы определить необходимость операции, лечащему врачу сначала необходимо установить наличие у пациента показаний к ней. Не каждый диагноз, не каждая патология и травма обязательно требует эндопротезирования. Обычно медики придерживаются точки зрения, что там, где больному можно помочь консервативно, лучше начать именно с консервативной терапии. Кроме того, операция по эндопротезированию является сложной и дорогой, а к её осуществлению нужно специально готовиться не только поражённому, но и самому хирургу.
Показаниями к эндопротезированию является:
- асептический некроз суставной головки;
- оскольчатые переломы головки бедренной кости;
- остеоартроз суставов, достигший 3-4 степени;
- новые переломы шейки бедра у больных в возрасте старше 65 лет;
- ложные суставы и несросшиеся переломы шейки кости бедра;
- поражения сустава, вызванные болезнями соединительной ткани (болезнью Бехтерева, ревматоидным артритом, системной красной волчанкой);
- опухоли, обнаруженные в шейке и головке бедренной кости.
Какие противопоказания существуют у операции?
Несмотря на её очевидную ценность и пользу, замена повреждённых элементов сустава возможна не в каждом случае, а иногда может даже причинить вред больному. Эндопротезирование не назначается при наличии туберкулёза, психоневрологических болезней, патологий сердечно-сосудистой системы, острого и хронического остеомиелита.
Виды эндопротезирования: какими способами хирург может помочь пациенту
В зависимости от того, каков объём планируемой операции подразумевается, пациенту может назначаться:
- тотальное;
- однополюсное замещение суставных элементов.
Тотальное эндопротезирование означает полную замену всех элементов системы на искусственные протезы.
Гемиартропластика, или однополюсная замена, представляет собой замещение только головки сустава, в то время как родная вертлужная впадина остаётся на своём месте. В ходе такой операции происходит имплантирование только ножки эндопротеза. Его однополюсная головка и вертлужная впадина формируют новый сустав.
При этом ножка протеза фиксируется в кости специальным костным цементом либо применением плотной насадки. Если у больного на фоне остеопророза наблюдается ослабление кости, более целесообразен метод укрепления головки протеза цементом.
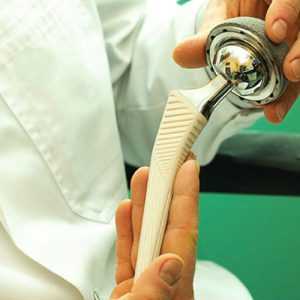
Другая дифференциация подразумевает деление операций эндопротезирования на такие виды:
Первый тип означает, что замена сустава происходит впервые. Во втором случае имеет место необходимость устранения проблем, связанных с эксплуатацией ранее установленного искусственного сустава или его частей.
Импланты для первичной и ревизионной операции несколько отличаются между собой дизайном и функциональными возможностями.
Ещё один, отдельно стоящий тип эндопротезирования - замена суставных поверхностей. Такую разновидность операции всё чаще применяют по отношению к молодым пациентам. Поверхностное эндопротезирование даёт возможность максимально сохранить родную костную структуру, особенно в проксимальном отделе бедра.
Как происходит подготовка больного к операции
Подготовительные мероприятия к этой сложной операции начинаются за несколько недель до запланированной даты проведения. Перед госпитализацией в стационар пациенту необходимо пройти тщательное обследование, а именно:
- посетить терапевта;
- сделать рентгенографию и МРТ сустава;
- сдать ряд анализов (крови, мочи и других).
Полученные результаты актуальны не только для хирурга, но и для анестезиолога, который на их основании будет подбирать подходящий препарат для введения больного в состояние медикаментозного сна.
Пациенту необходимо получить разрешение на операцию от терапевта - для этого нужно оценить состояние и стадии всех сопутствующих заболеваний в острых и хронических формах.
Например, наличие гипертонии у поражённого может стать серьёзным препятствием к проведению эндопротезирования. В таком случае перед плановой операцией поражённому необходимо скорректировать курс лечения таким образом, чтобы максимально стабилизировать артериальное давление в пределах нормы.
Под наблюдением доктора, пациент заранее начинает проделывать комплекс упражнений для мышц всего тела - это необходимо для достижения нормальной мышечной формы во время операции. Кроме того, после операции больному нужно будет привыкать к использованию костылей, ходунков, трости, что потребует от его рук и торса определённых физических усилий и уровня подготовки.
Желательно заранее подобрать для себя костыли и ходунки, чтобы в период восстановления иметь возможность передвигаться более-менее самостоятельно. Можно даже заранее потренироваться ходить на костылях.

Избыточный вес у пациента создаёт на эндопротез дополнительные нагрузки - это необходимо учитывать при назначении эндопротезирования. Если операция запланирована на отдалённую дату, пациенту с лишним весом стоит по мере возможности заняться вопросом похудения, как минимум приведя в порядок схему своего питания.
За 2-3 недели до операции необходимо прекратить приём некоторых лекарственных средств - этот вопрос нужно согласовать с лечащим врачом, анестезиологом и хирургом. Обо всех медикаментах, в том числе безрецептурных, которые принимает поражённый, нужно заранее сообщить доктору.
Подготовка включает в себя и моральный аспект, ведь в период после операции дома больному, вероятнее всего, понадобится помощь и уход другого человека, он может чувствовать боль и неудобства из-за необходимости существенных ограничений на время реабилитации.
Домашнюю обстановку тоже нужно будет подготовить к выписке больного после протезирования:
- все часто используемые предметы нужно разместить на уровне рук;
- если дома отсутствует радиотелефон, лучше приобрести его;
- больным, проживающим в частных домах с несколькими этажами, следует свести к минимуму необходимость передвижения по этажам, например, перенеся собственную спальню на первый этаж;
- мебель следует переставить таким образом, чтобы она оставляла достаточно пространства для передвижения на ходунках и костылях;
- все коврики следует убрать, а электрические провода, если они проходят в местах ходьбы, нужно спрятать;
- для мелких необходимых предметов лучше купить небольшую мягкую сумку;
- если дома есть животные, которые могут попасться под ноги, на первые несколько недель после операции их лучше передать родственникам или друзьям.
За день до операции: чего ожидать больному
Для проведения эндопротезирования пациента обязательно помещают в стационар клиники или больницы. После госпитализации его снова осматривает терапевт, хирург, с ним беседует анестезиолог.
В день до операции нельзя употреблять алкоголь. Питание в течение дня должно быть лёгким, исключающим продукты, способствующие газообразованию в кишечнике.
За 10-12 часов до начала запрещено употреблять пищу и жидкость. Вечером можно сделать очистительную клизму и принять слабительный препарат.
Возможно, хирург потребует удалить волосяной покров с места операционного поля, а также убрать лак или гель-покрытия с ногтевых пластин.
Проведение эндопротезирования: алгоритм вмешательства
Далее оперируемому вводят анестезию - общую или регионарную. Оба вида подразумевают, что пациент находится в состоянии медикаментозного сна, однако отзывы пациентов о регионарной анестезии более оптимистичны - после неё проще просыпаться, кроме того, даже после пробуждения ещё некоторое время действует обезболивание.
Когда оперируемый уснёт, ему в мочевой пузырь вводится катетер.
Вся длительность операции обычно составляет 1-2 часа. В процессе, хирург отделяет повреждённые элементы сустава, и устанавливает на их место искусственные части протеза. Для удаления накапливающейся крови в рану устанавливается силиконовая дренажная трубка и специальная “гармошка” для забора жидкости из послеоперационной раны.
После завершения всех манипуляций, хирург накладывает швы на разрезы, обрабатывает рану и накладывает определённый тип повязки.
После операции: состояние пациента
Когда хирургические мероприятия завершены, пациента переводят в палату под наблюдением доктора. В первое время ему назначается антибактериальная терапия антибиотиками, и противовоспалительные препараты. В первые сутки после операции больной уже может двигаться в постели, но не слишком активно.
На второй день разрешается присаживаться в кровати, делать дыхательную гимнастику и определённый тип упражнений лфк - лечебного физкультурного комплекса.
Дозированная нагрузка в виде ходьбы с опорой (костылями, ходунками или манежем) начинается на третьи сутки.
В течение нескольких дней после протезирования из мочевого пузыря удаляют катетер. Нормальным состоянием после вмешательства будет отёк ноги, боли в паху и в самом суставе, отдающие в конечность. Пациенту может назначаться обезболивающая терапия.
Послеоперационный период и возврат к нормальной жизни
Первое, что стоит усвоить прооперированному - простые правила обращения с новым суставом. Для недопущения вывиха его нельзя сгибать под углом более 90 градусов. Также запрещено скрещивание ног и сидение на корточках.
Уже в первые дни после вмешательства больному нужно постепенно начинать выполнение простых упражнений - ножного насоса, вращения в голеностопном суставе, сгибания колена с поддержкой пятки, сокращений ягодиц.
Рану на месте хирургического проникновения следует держать сухой в течение 7-10 дней после выписки. Отёк после операции - нормальное явление для первых месяцев восстановления. Больному необходимо будет освоить технику перемещения с костылями, новый способ передвижения по лестницам, а также проделывать всё более сложные упражнения с течением времени.
Основными правилами послеоперационной реабилитации является ограничение нагрузок на сустав, постоянное положение ноги стопой вперёд, избегание отклонения ноги в бок в положении сидя. Нельзя нагибаться более чем на 90 градусов, поднимать тяжести, скрещивать ноги или нагибаться вперёд сидя или лёжа.
После эндопротезирования человеку открывается больничный лист длительностью до 3 месяцев - его продолжительность определяется индивидуально, по самочувствию пациента.
Обычно уже через три месяца прооперированный человек может вернуться к своим обычным занятиям - спорту, активным пешим прогулкам, езде на велосипеде. Следует помнить о том, что подъём веса более 18 килограмм, занятия баскетболом или тяжёлой атлетикой не рекомендуются человеку с эндопротезом даже по окончанию процесса реабилитации, особенно после тотального эндопротезирования.
Полезным для прооперированного будет посещение реабилитационного центра или отдых в санатории в процессе восстановления после операции.
Операции по эндопротезированию тазобедренного сустава относятся к сложным хирургическим вмешательствам, в первую очередь, из-за того, что сам сустав представляет собой сложное структурное соединение. Тем не менее если хирург обладает достаточным опытом, а пациент добросовестно отнесся к требованиям подготовки и периода восстановления, риск появления осложнений после операции сводится к минимуму.
Эндопротезирование даёт шанс снова ходить и передвигаться людям с обширными и глубокими поражениями суставного аппарата, когда консервативная терапия бессильна.
Читайте также:
- Преждевременный рост молочных желез и волос на лобке. Преждевременное телархе и пубархе
- Длинные кости плода. Развитие длинных костей у эмбриона
- Введение лапароскопа. Осмотр органов брюшной полости при лапароскопии
- Как лечить невроз у детей? Симптомы невроза у ребенка
- Методика переливания тромбоцитов у новорожденных детей
