Техника операции при дисците и спондилите шейного отдела позвоночника
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Микрохирургическая декомпрессия позвоночника - это хирургическое лечение с применением оптических интраоперационных приборов, направленное на устранение компрессии нервно-сосудистых структур позвоночного канала. Для освобождения сдавленных спинальных нервных образований и кровеносных сосудов в нейрохирургической практике применяются малотравматичные методы с высокой степенью визуализации оперируемого поля. Современная операция по декомпрессии позвоночного канала осуществляется через минидоступ, размером от 1 см до 4 см.
Дренирование после операции избавляет от отека.
Компрессионно-вертебральный синдром включает в себя серьезные неврологические расстройства. Они сопровождаются мучительными локальными и/или отраженными болями в спине и других участках тела, нарушениями чувствительных и опорно-двигательных функций конечностей, дисфункцией внутренних органов, в частности органов малого таза. Эти симптомы чаще вызывают дегенеративно-дистрофические заболевания (запущенный остеохондроз в 80%), посттравматические осложнения и опухоли, которые спровоцировали сужение полости спинномозгового канала. Как следствие, на нервные волокна и сосуды начинает воздействовать фактор патологического давления и тканевой травматизации, что выражается вышеперечисленными признаками.
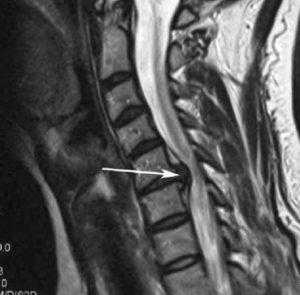
Стеноз шейного отдела вследствие грыжевого выпячивания.
С лечением компрессии шейного отдела позвоночника, пояснично-крестцового или грудного, медлить нельзя! Долгое компрессионное воздействие может вызвать гибель жизненно важных структур, в итоге привести к параличу рук или ног, тяжелым необратимым мозговым нарушениям, критической несостоятельности мочеполовой системы, сердца, дыхательного центра. Профессионально оценить всю серьезность клинического случая, грамотно рекомендовать тот или иной вид терапии, может - невролог, нейрохирург, ортопед.
Декомпрессия всегда назначается сугубо при веских обстоятельствах, когда существуют:
- угрожающие жизни и трудоспособности человека спинальные диагнозы, расстройства ЦНС;
- стойкое или прогрессирующее угнетение двигательных функций костно-мышечного аппарата, несмотря на пройденный курс комплексного консервативного лечения;
- постоянные или часто возобновляющиеся выраженные боли, которые не купируют лекарства или все возможные безоперационные способы;
- расстройства дефекации, мочеиспускательного акта, половой системы.
Вмешательство заключается в хирургическом устранении патологических дефектов, вызывающих перекрытие канала позвоночника, сдавливание нервных и сосудистых образований. Это могут быть межпозвонковые грыжи, краевые костные разрастания позвонков, гипертрофированные связки, доброкачественные или злокачественные новообразования, гематомы, спайки.
Эффективность декомпрессии
В большинстве случаев микрохирургическая операция, цена на нее составляет от 60 тыс. до 200 тыс. рублей, позволяет достичь существенного облегчения состояния больного. Шансы на полноценное восстановление при условии своевременного ее проведения, достаточно высокие. Основная часть манипуляций (70%-80%) выполняется на поясничных уровнях, так как зона поясницы характеризуется как самая нагруженная и подвижная часть хребта, легкоуязвимая дегенерациям и травмам. Второй по распространенности областью для осуществления декомпрессий выступает шея.
Примерно 95% пациентов, поступивших изначально в стационар с ущемлением нерва шейного и поясничного отдела, после декомпрессии выписываются с заметными функциональными улучшениями. Многие их них отмечают ощутимое сокращение болевого синдрома и мышечной слабости конечностей уже в первые часы, сутки/двое после перенесенной операции. Примерно у 3% сохраняется симптоматика в неизменном виде, у 1%-2% наблюдается ухудшение состояния.
Озвученные проценты эффективности здесь учитывают весь комплекс возможных патологий, подлежащих в целом декомпрессионной микрохирургии. Поэтому прогностические данные могут отличаться в зависимости от конкретного диагноза, исходного неврологического статуса, индивидуальных особенностей организма, способа и категории сложности вмешательства.
Декомпрессивно-стабилизирующая хирургия
Декомпрессивные операции иногда сочетаются с имплантацией стабилизирующей системы, если есть необходимость устранения или предупреждения нестабильности позвонков. Фиксация (стабилизация) после освобождения нервно-сосудистых образований подразумевает скрепление предрасположенных к анормальному смещению позвонков специальными конструкциями и имплантатами неподвижного или динамического типа.
Неподвижная тактика соединения - это укладка в межпозвонковое отверстие костного трансплантата или кейджа для обездвиживания и формирования спондилодеза (сращения) двух и более позвонков с последующей фиксацией стабилизированного участка титановой металлоконструкцией. Костный материал для пересадки обычно берется у пациента из гребня повздовшной кости, реже применяют аллотрансплантаты.
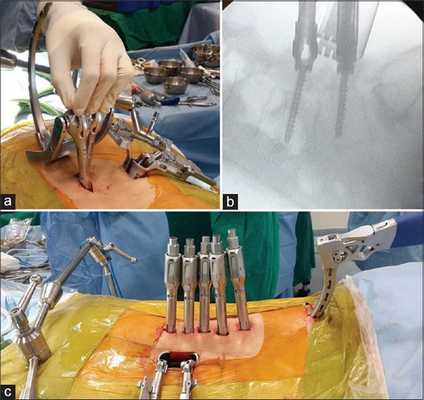
Динамическая стабилизация - имплантация протезных устройств, которые надежно стабилизируют патологическую зону, но не блокируют полностью подвижность между телами позвонков. Диапазон движений не будет выходить за порог физиологически допустимых значений.
Как проходит операция
Удаление образований, сдавливающих позвоночный канал и нарушающих проводящие функции спинного мозга, возможно посредством двух способов:
- под контролем микроскопа и микрохирургического инструментария;
- при помощи эндоскопической системы.
Цели и задачи у этих двух процедур одинаковые, отличает же их друг от друга степень инвазивности, техническая составляющая процесса, некоторые расхождения в показаниях.
Эндоскопический вид
Эндоскопическая операция в нейрохирургии позвоночника применяется сравнительно недавно, за рубежом ее начали внедрять в средине 90-х, в России только спустя 10 лет. Эндоскопия по поводу декомпрессии - это самая миниинвазивная методика резекции патологических тканей через незначительный разрез (1-1,5 см) с использованием телескопического зонда и комплекта инструментов, которые вводятся в его рабочую полость. Сеанс длится в среднем 45 минут. На реабилитацию уходит примерно 60 суток.
Во время операции.
Методика, когда хирург производит резекционные мероприятия через тонкую эндоскопическую трубку диаметром всего в 6-8 мм, является наиболее корректной по отношению к здоровым кожным и окружающим мышечно-связочным структурам. Благодаря этому пациент легче и быстрее переносит восстановительные этапы.
Эндоскопия предельно минимизирует риски интра- и послеоперационных осложнений за счет высочайших возможностей увеличения операционного поля с четкой передачей его изображения на хирургический монитор в реальном времени. Оперативное вмешательство с эндоскопом также располагает уникальными способами доступа:
- TESSYS (трансфораминальный);
- CESSYS (переднелатеральный);
- iLESSYS (дорзальный, дорзолатеральный) и другими высокоперспективными в плане безопасности и минимальной инвазивности технологиями.
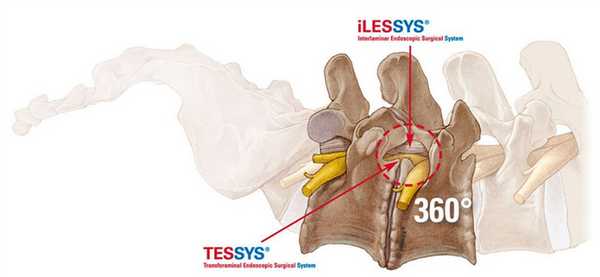
Составить представление о том, как эндоскопическим методом производится освобождение сдавленных составляющих элементов нервной и кровеносной системы в позвоночнике, вам поможет информация:
- Как правило, операция проходит под местной анестезией, но возможно и использование общего эндотрахеального наркоза.
- Далее следует обработка антисептическим раствором кожных покровов спины, если доступ создается сзади. На коже в проекции места поражения выполняется маленький разрез (не более 1,5 см) скальпелем.
- В созданное отверстие под контролем ЭОП в безопасную зону позвоночного пространства вводится дилататор (расширитель), затем по нему вводится рабочая гильза, и уже через гильзу устанавливают трубку эндоскопа. В основном приборе подключают камеру и световод.
- Под многократно увеличенным видеонаблюдением, используя сменные инструменты, которые помещаются внутрь эндоскопа, хирург выполняет необходимые манипуляции. Специалист аккуратно удаляет источник компрессионного синдрома, например, остеофиты костными кусачками, грыжу диска микрощупом. Таким образом, достигается декомпрессия нервов или сосудов, которые смогут восстановиться уже в скором времени.
- Иссеченные структуры выводятся через отсек эндоскопической системы, полость позвоночного канала тщательно промывается физиологическим раствором от хирургического «мусора». Далее прибор извлекается, после чего ранку дезинфицируют и накладывают на нее несколько швов.
Эндоскопия противопоказана при наличии сильно выраженного бокового и циркулярного стеноза, двусторонней каудогенной хромоты, грубых парезов, медианных грыж, опухолей паравертебральной локализации. Установка стабилизирующих устройств в большинстве случаев - невыполнимая задача при этой тактике.
Операция с микроскопом
Операция под микроскоп-контролем признана наиболее удачной и продуктивной тактикой декомпрессивной хирургии. Она позволяет осуществлять более широкий спектр манипуляций при огромном количестве диагнозов, в отличие от эндоскопического лечения. Что касается визуализации, то современные микроскопы обеспечивают 40-кратное увеличение, а это удовлетворяет на 100% всем требованиям для высокоточного проведения хирургических манипуляций на любом из отделов позвоночного столба.
К тому же, операциям с микроскопом подвластны всевозможные реконструктивные и стабилизирующие мероприятия различной степени сложности. Операционная агрессия гораздо меньше, чем при классических открытых вмешательствах, поэтому данная технология причисляется тоже к разряду малоинвазивной нейрохирургии. Разрез для качественной реализации микрохирургической декомпрессии на 1-ом уровне составляет около 3-4 см, анестезиологическое обеспечение - только общий наркоз. Длится процедура от 1 до 3 часов. Продолжительность послеоперационного восстановления составляет в среднем 2-3 месяца.
Каким образом для расширения позвоночного канала, где оказались зажатыми невральные структуры, выполняется широко практикуемый способ оперативного вмешательства с микроскопом, опишем далее.
- Пациента вводят в глубокое состояние сна посредством ингаляционной многокомпонентной анестезии.
- В районе стенозирующего очага создается наиболее выгодный доступ, чтобы по максимуму оставить интактными структуры опорного позвоночного комплекса.
- Отслеживая через сверхмощный микроскоп ход хирургического процесса, микрохирург отодвигает в безопасное место защемленный нерв.
- С помощью миниатюрных инструментов (боров, кусачек и пр.) специалист удаляет те части суставов, связок, позвонков, хрящевой ткани, которые чрезмерно разрослись и привели к компрессии. При необходимости позвоночник стабилизируют имплантатами.
- На завершающем этапе рану промывают, дезинфицируют и ушивают косметическим швом.
Пациенту обычно разрешается вставать и ходить уже ближе к вечеру после процедуры или на следующее утро. Минимальный срок госпитализации - 4 суток.
Тренажер для декомпрессии не альтернатива операции
При запущенных неврологических и функциональных расстройствах эффективным может быть только операция. Никакие безоперационные методы не способны полноценно расширить позвоночный канал и навсегда вызволить нервно-сосудистые структуры от гнета сформировавшихся дегенераций, новообразований. Имея сложный диагноз, на чудодейственный эффект от популярных тренажеров для декомпрессии уповать бессмысленно. На них уместно проходить декомпрессивную терапию исключительно при дегенеративно-дистрофических патологиях в неосложненных формах проявления, например, при начальной и средней стадии остеохондроза, протрузиях диска.
Если в больном позвоночнике сформировалась крупная грыжа или появились грубые массивные костные наросты на суставах и позвонках, которые и явились провокаторами нелегкого нейрогенного патогенеза, они не рассосутся и не пропадут, как не растягивай позвоночник на тренажере. Даже если вдруг противокомпрессионный эффект и произойдет, рецидивов в таких сложных ситуациях, к сожалению, не избежать. Кроме того, знаменитые декомпрессионные и антигравитационные тренажерные системы некоторым пациентам могут серьезно навредить, к примеру:
- легко травмировать ослабленные болезнью мышцы, сухожилия, связки;
- усилить прогрессию развития имеющейся патологии, усугубить и без того тяжелую симптоматику;
- спровоцировать еще какую-нибудь патологию скелетно-мышечного комплекса.
Нельзя, конечно, полностью отрицать пользу специальных тренажеров, они вполне могут сослужить для избранной категории людей неоценимую пользу, а именно:
- разгрузить позвоночник;
- повысить эластичность, выносливость мышц;
- снизить отечность нервного корешка, уменьшить болевой синдром.
Но только в том случае, если назначенные специалистом тренировки не идут в расход с показаниями и противопоказаниями. Поэтому разрешение и направление на подобные занятия вы должны получить исключительно у узкопрофильного врача высокого уровня. Проходите их только под наблюдением опытного инструктора по кинезитерапии с отменными рекомендациями.
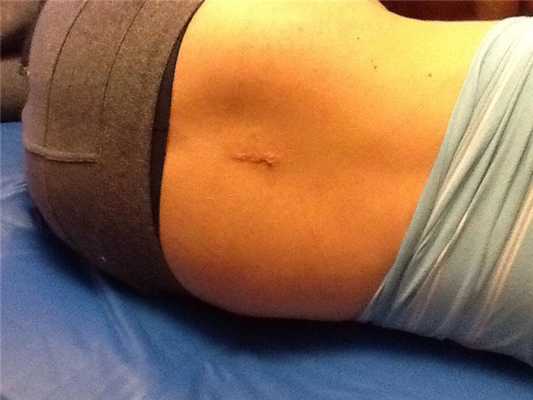
Шрам после операции.
Заключение
Обязательно примите к сведению, что операция микрохирургической декомпрессии, когда она явно показана, - неизбежная и единственная эффективная мера лечения. Микрохирургия способна окончательно избавить от адской боли, функционального разлада работоспособности органов движения, вернуть утраченное качество жизни, причем зачастую на уровень здорового человека. Но доверять оперировать свой позвоночник необходимо только передовому хирургу!
Гарантированно пройти лечебно-хирургический сеанс качественно и без последствий доступно в Чехии, к тому же, в этой стране самые низкие цены в Европе на соответствующую категорию медпомощи. Чешские врачи спинальной микрохирургии и реабилитации - одни из первых в мире, кто заслуживает высочайшее доверие и уважение.
Операция на шейном отделе позвоночника: опасность, показания, хирургические техники, отзывы
Шейный (цервикальный) отдел - самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
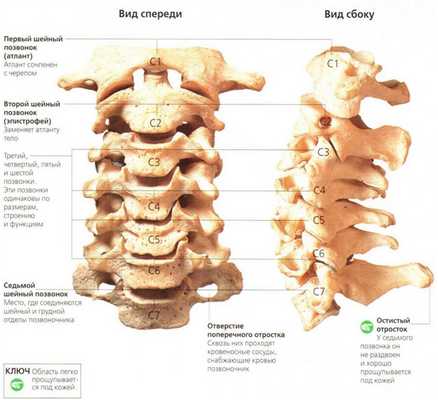
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
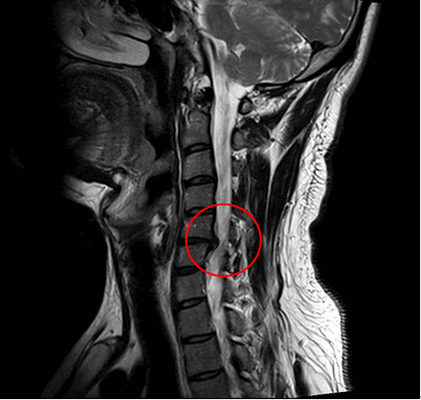
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
- - иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска, выполняется под контролем микроскопа; - частичная или полная резекция дужки позвонка, остистых отростков, фасеточных суставов, связок; - методика с использованием эндоскопа, реализуемая через миниатюрный доступ, назначается часто при грыжах, многих дегенеративно-дистрофических изменениях, опухолях; - «выпаривание» при помощи лазерного световода небольшого фрагмента ткани пульпозного ядра для втяжения образовавшейся протрузии диска (доступ осуществляется через пункционный прокол).
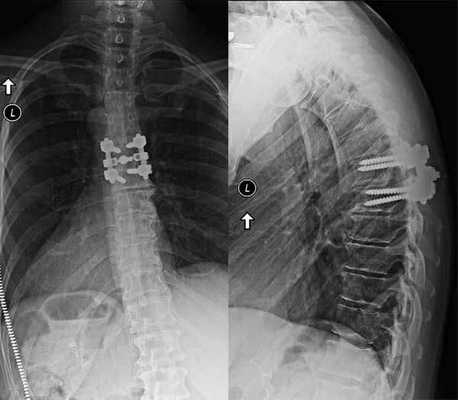
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
- - неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
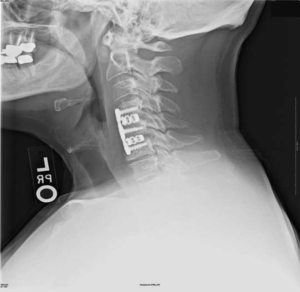
Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее - это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе - предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС - спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
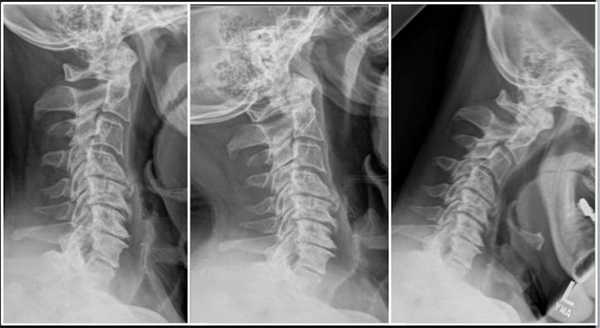
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
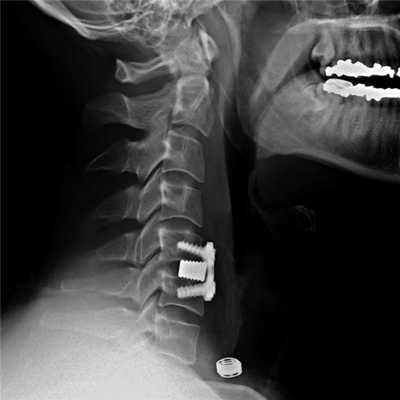
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей - в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Спондилодез позвоночника: показания и противопоказания, способы операции, цены леченая
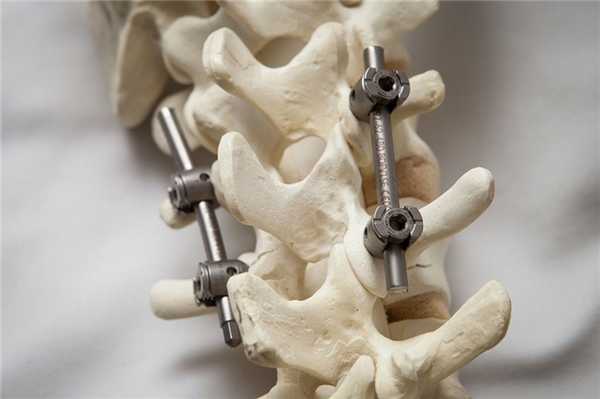
Спондилодез - это группа сложных хирургических вмешательств, направленных на обездвиживание одного или нескольких позвоночно-двигательных сегментов. Во время операции врачи с помощью специальных конструкций фиксируют между собой соседние позвонки. После спондилодеза они срастаются между собой, перестают двигаться и вызывать болезненные ощущения.
Как вы думаете, в чем разница между артродезом и спондилодезом? Артродезированием (artro - сустав, deso - связывать, скреплять) называют операцию по обездвиживанию любого сустава, который не удается вылечить консервативным путем. Спондилодез - это один из видов артродеза, который подразумевает иммобилизацию ПДС.
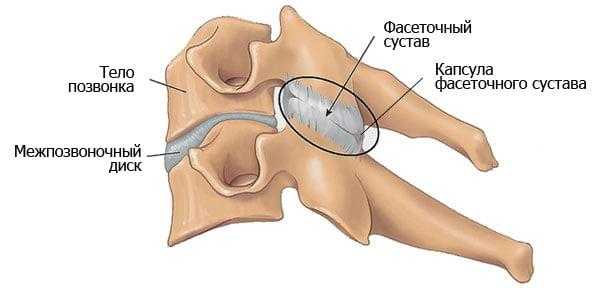
Позвоночно-двигательный сегмент (ПДС) - это структурно-функциональная единица позвоночника, состоящая из двух смежных позвонков, межпозвонкового диска (МПД), связывающих их суставов, связок и мышц.
Потребность в обездвиживании ПДС возникает при нестабильности позвоночника и ярко выраженном болевом синдроме. Чаще всего они развиваются при тяжелом остеохондрозе. У многих пациентов на фоне нестабильности позвоночно-двигательных сегментов выявляют артроз фасеточных суставов, компрессию нервных корешков или спинного мозга, грыжи межпозвонковых дисков. Каждая из этих патологий требует лечения.
Поэтому в большинстве случаев спондилодез комбинируют с другими хирургическими манипуляциями на позвоночнике. При тяжелом спондилоартрозе пациентам выполняют фасетэктомию, при наличии спаек в области спинномозговых корешков - менингорадикулолиз, при сдавлении спинного мозга - декомпрессию дурального мешка. Вместе с этим всем больным удаляют МПД и заменяют их специальными кейджами. Такой подход позволяет устранить причину болей в спине и предупредить их появление в будущем.
Спондилодез относится к группе декомпрессивно-стабилизирующих операций. Все они направлены на освобождение сдавленных невральных структур, удаление разрушенных межпозвонковых суставов и дисков, стабилизацию ПДС.
Показания и противопоказания
Хирургическое вмешательство требуется лицам с хроническими болями в спине, не поддающимися консервативному лечению. Отметим, что при различных заболеваниях пациентам требуются разные нейрохирургические операции. Выбор метода лечения проводится индивидуально, после комплексного обследования больного.
Показания к декомпрессивно-стабилизирующим операциям с последующим выполнением спондилодеза:
- врожденная или приобретенная нестабильность позвоночника;
- спондилолистез - смещение позвонка;
- артроз фасеточных суставов позвоночника;
- тяжелый сколиоз или кифоз;
- остеохондроз с дискогенным болевым синдромом;
- межпозвонковые грыжи, сдавливающие нервные корешки или спинной мозг;
- рецидивирующий корешковый синдром различной этиологии; - сужение спинномозгового канала;
- рубцово-спаечный эпидурит; ; позвонков на фоне остеопороза;
- травматические повреждения позвоночника (трещины, переломы).
Операции на позвоночнике нельзя делать при наличии тяжелой сердечно-сосудистой патологии, острых инфекционных заболеваний и свищей неизвестной этиологии. Из-за высокого риска тромбоэмболических осложнений спондилодез не делают при нарушениях свертываемости крови и варикозной болезни.
Хирургические вмешательства на позвоночнике довольно часто запрещают проводить детям моложе 12 лет и лицам в возрасте более 60 лет.
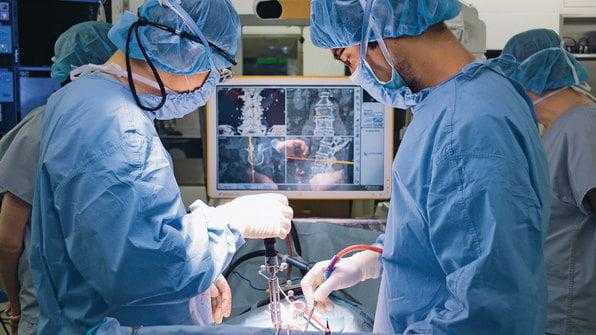
Виды спондилодеза
Операции могут выполнять через передний или задний доступ. В первом случае хирург «пробирается» к позвоночнику через брюшную полость или клетчаточные пространства шеи, во втором - через мягкие ткани со стороны спины. При этом врач сначала разрезает кожу и рассекает фасции, затем отодвигает в сторону глубокие мышцы спины.
- Передний доступ сегодня используют редко из-за огромных технических трудностей, большой кровопотери и высокого операционного риска. Его применяют только при оскольчатых переломах позвонков, сколиозе и некоторых дегенеративно-дистрофических заболеваниях.
- Задний доступ используют все чаще благодаря малотравматичности, низкой вероятности развития осложнений и быстрой реабилитации. Он стал особенно популярен после появления титановых кейджей с костной крошкой. Ими врачи заменяют разрушенные диски и надежно соединяют позвонки. Отметим, что ранее с этой целью использовали костные или искусственные имплантаты.
Что касается методов фиксации, они бывают передними и задними. В первом случае хирург работает с телами позвонков, во втором - с их остистыми и поперечными отростками. Многочисленные исследования показали более высокую эффективность межтелового спондилодеза. Тела позвонков лучше кровоснабжаются, имеют больше клеточных элементов и обладают хорошим остеогенным потенциалом. Следовательно, установленные между ними трансплантаты приживаются намного лучше тех, которыми соединяют отростки.
Любопытно! Как показывает статистика, частота успешных сращений при межтеловом спондилодезе составляет 96%. При фиксации позвонковых отростков она гораздо ниже.
Спондилодез шейного отдела
При тяжелых дегенеративно-дистрофических заболеваниях шейного отдела врачи предпочитают выполнять задний цервикоспондилодез. В ходе хирургического вмешательства они могут обездвиживать один, два или сразу несколько ПДС. Наиболее современным и надежным методом считается транспедикулярная фиксация позвонков. К сожалению, в ряде случаев она сопряжена с высоким риском ятрогенного повреждения нервов и сосудов.
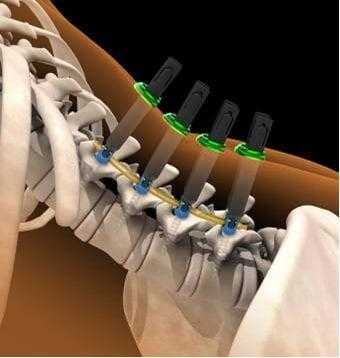
Ввиду этого многие специалисты отдают предпочтение металлоконструкциям, которые фиксируют задний опорный комплекс ПДС. С их помощью хирурги соединяют между собой отростки шейных позвонков. Отметим, что сегодня среди врачей нет единого мнения о преимуществах того или иного метода заднего цервикоспондилодеза.
При тяжелых травмах шейного отдела позвоночника хирурги отдают предпочтение спондилодезу через передне-боковой доступ. Метод фиксации выбирают индивидуально, после комплексного обследования пациента. Как показала практика, при переломах позвонков наиболее эффективна комбинация межтелового цервикоспондилодеза и передней фиксирующей пластины. Подобная фиксация более надежна и обеспечивает раннюю мобилизацию больного.
Спондилодез поясничного отдела позвоночника
При выполнении хирургических вмешательств на поясничном отделе хирурги стараются выбирать задний доступ. Как мы уже сказали, он менее травматичен и гораздо реже приводит к развитию осложнений. Передний доступ используют только при лечении оскольчатых переломов. В редких случаях его применяют в сложных клинических ситуациях.
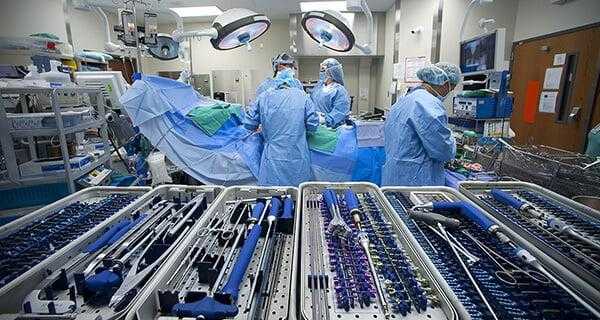
У людей старше 55 лет на фоне остеопороза довольно часто возникают компрессионные переломы позвонков. По статистике, среди жителей США они встречают чаще переломов шейки бедра.
Таблица 1. Виды поясничного спондилодеза.
| Особенности | Преимущества, недостатки | |
| Передний межтеловой, ALIF | Во время операции хирург получает удобный доступ к телам позвонков и МПД. Он свободно удаляет диск и выполняет декомпрессию. Затем он устанавливает кейдж, способствующий быстрому сращению тел позвонков. При необходимости специалист использует дополнительные фиксирующие конструкции. | Метод позволяет избежать дислокации нервных пучков, что сопряжено с высоким риском их повреждения.Тем не менее при ALIF врач вынужден смещать кровеносные сосуды, что может привести к кровотечению. |
| Задний межтеловой, PLIF | Врач выполняет двухстороннюю интерламинэктомию и радикальную дискэктомию. После этого он имплантирует кейджи по обе стороны от позвонка.В некоторых случаях хирурги используют расширяющиеся имплантаты. Поскольку они имеют меньший диаметр, для их установки достаточно медиальной двусторонней фасетэктомии и удаления студенистого ядра. После внедрения кейджи развинчивают до нужных размеров специальным ключом. | PLIF дает возможность выполнить циркулярный спондилодез за одно хирургическое вмешательство.Чтобы получить доступ к межтеловому пространству, врач вынужден отодвигать нервные корешки. Во время тракций он рискует повредить их. В последующем это может привести к парезам, параличам, дисфункции тазовых органов и т.д. |
| Трансфораминальный межтеловой, TLIF | Наиболее современный и малотравматичный метод, обладающий массой преимуществ. Во время операции хирург выполняет дискэктомию и спондилодез с одной стороны - максимального стеноза. | TLIF позволяет избежать разрушения задний опорных структур позвоночника. Метод дает возможность выполнить хирургическое вмешательство даже на фоне выраженного рубцового процесса. |
Для более прочной иммобилизации ПДС многие хирурги выполняют межтеловой спондилодез вместе с транспедикулярной фиксацией. Суть последней заключается в применении специальных конструкций, которыми дополнительно скрепляют тела позвонков.
Перспективы восстановления
Спондилодез - это тяжелая операция, которую выполняют под наркозом. В первые сутки после хирургического вмешательства пациент пребывает в палате интенсивной терапии под присмотром медперсонала. При отсутствии осложнений ему разрешают вставать с постели уже на вторые сутки.
Восстановительный период после разных видов спондилодеза длится от 2 до 4 месяцев. В это время человеку необходимо избегать физических нагрузок, носить ортопедические корсеты и выполнять все предписания врача. Если операция и реабилитационный период прошли гладко - больной вскоре возвращается к привычному образу жизни.

Отметим, что после некоторых операций у пациентов случается несращение позвонков. Обычно это происходит тогда, когда врачи фиксируют между собой остистые и поперечные отростки. В этом случае больных продолжают беспокоить боли в спине. При отсутствии лечения несращение позвонков может привести к тяжелых последствиям.
После моно- и бисегментарного спондилодеза человек практически не замечает ограничений подвижности позвоночника. А вот после фиксации одновременно нескольких ПДС он может испытывать трудности при сгибании и разгибании спины.
Сколько стоит операция
В Москве минимальная стоимость спондилодеза составляет 50 000 рублей. При этом человеку необходимо дополнительно заплатить за расходные материалы, металлические имплантаты, пребывание в стационаре и реабилитацию. В сумме лечение в Москве может обойтись больному в 100 000 рублей.
В наше время многие жители РФ едут оперироваться в Германию и Израиль. Там операция стоит в пределах 10-12 тысяч евро. К сожалению, в германских и израильских клиниках пациентов выписывают уже через несколько дней после хирургического вмешательства. В итоге больные не получают нужной реабилитации или проходят ее дома. Естественно, все это замедляет выздоровление.
Если вы хотите прооперироваться за рубежом и получить полноценную реабилитацию - обратите внимание на Чехию. Лечение там стоит намного меньше, чем в других европейских странах. За спондилодез, пребывание в клинике и качественное восстановление в Чехии вы заплатите всего 7-8 тысяч евро.
Шейный спондилез ( Приобретенный стеноз шейного отдела позвоночника , Шейная спондилотическая миелопатия )
Шейный спондилез - это дегенеративное заболевание шейного отдела позвоночника, сопровождающееся изменением межпозвонковых дисков, окостенением передней продольной связки, появлением костных разрастаний на передней и боковых поверхностях позвонков. Обычно возникает в пожилом возрасте. Может долгое время протекать бессимптомно. При снижении высоты дисков и присоединении спондилоартроза проявляется ограничением подвижности шеи, болями в шее и затылке. Для уточнения диагноза используют рентгенографию, МРТ, КТ, миелографию, электромиографию и другие исследования. Лечение обычно консервативное: ЛФК, массаж, мануальная терапия, физиотерапия.
МКБ-10

Общие сведения
Шейный спондилез - дегенеративно-дистрофическое поражение шейного отдела позвоночника (ШОП). Обычно является сследствием инволютивных процессов, возникает у пожилых людей. Начальные признаки спондилеза часто заметны на рентгенограммах пациентов пожилого и среднего возраста. По статистике, после 40 лет патология выявляется у 30-40%, после 65 лет - у 90% населения. Реже болезнь развивается у молодых людей.
Шейный спондилез - самая распространенная разновидность спондилеза. Это обусловлено анатомическими и физиологическими особенностями шейного отдела. По наблюдениям специалистов в сфере вертебрологии, травматологии и ортопедии, в большинстве случаев клинически проявляющийся шейный спондилез сочетается с другими инволютивными поражениями позвоночного столба - остеохондрозом и артрозом суставов позвоночника.

Причины
Как правило, основной причиной возникновения шейного спондилеза становятся возрастные изменения метаболизма, естественное старение клеток и тканей человеческого тела. Раннему развитию спондилеза способствуют:
- крупные однократные травматические повреждения, например, перелом шейных позвонков;
- многократные небольшие травмы позвоночника в шейном отделе;
- врожденные аномалии развития позвоночного столба;
- нарушения осанки, сколиоз и усиленный шейный лордоз;
- обменные расстройства, вследствие которых в позвоночном столбе усиленно откладываются соли кальция;
- гормональные нарушения, переохлаждения и хронические инфекции.
Факторы риска
В отдельную группу причин стоит отнести обстоятельства, при которых возникает длительная нефизиологическая нагрузка на шейный отдел позвоночника. Чаще всего патология развивается у работников умственного труда, людей, выполняющих профессиональные обязанности в одной статической позе, и лиц, ведущих малоактивный образ жизни. Нередко у больных шейным спондилезом наблюдается сочетание этих факторов.
Вынужденное положение головы при работе на компьютере, за микроскопом или пишущей машинкой создает чрезмерную нагрузку на определенные участки ШОП. Шея очень подвижна, при этом мышечный корсет в данной области развит слабее, чем в других отделах позвоночного столба. Мышцы не справляются с удержанием нефизиологической позы, возникает перегрузка межпозвонковых дисков, мышц и связочного аппарата позвоночника.
Патогенез
Шейный отдел - самый подвижный отдел позвоночного столба. Он состоит из семи позвонков. Между всеми шейными позвонками, кроме первого и второго, есть эластичные межпозвоночные диски, выполняющие функцию амортизаторов. Диски состоят из мягкого пульпозного ядра и жесткого фиброзного кольца, которое удерживает ядро, не давая ему выпячиваться.
Позвоночник укреплен связками и мышцами. Одна из крупных связок (передняя продольная связка) располагается по передней поверхности тел позвонков. При развитии шейного спондилеза фиброзное кольцо частично утрачивает свою жесткость, а находящееся под давлением пульпозное ядро выпячивается в сторону передней продольной связки. В области связки появляются участки окостенения. Со временем на передней и боковых поверхностях позвонков образуются костные разрастания.
При сохранении высоты межпозвонкового диска шейный спондилез может долгое время протекать бессимптомно. Болевой синдром обусловлен повышением тонуса близлежащих мышц, блокадами суставов, воспалением в области связок и фасций. Со временем формируются грубые анатомические нарушения: снижение высоты межпозвонковых дисков, ограничение подвижности и анкилоз мелких суставов. Возможно сдавление нервных корешков и стеноз позвоночного канала с развитием неврологической симптоматики.
Симптомы шейного спондилеза
Пациенты с изолированной формой заболевания, не сопровождающейся снижением высоты межпозвоночных дисков, долгое время могут не предъявлять никаких жалоб. При присоединении других заболеваний позвоночника и прогрессировании анатомических нарушений возникают локальные тупые ноющие или тянущие боли, которые усиливаются после нагрузки и ослабевают или исчезают после продолжительного отдыха. Больной начинает щадить шею при движениях, старается поворачивать не только голову, но и корпус.
Боль возникает в области шеи, отдает в руки. Иногда пациенты жалуются только на боли в руках, которые локализуются по наружной поверхности конечности от плечевого до локтевого сустава. Иногда боль иррадиирует в область лопатки. Возможны кардиалгии, болевые ощущения в зоне грудины и верхних ребер.
По мере прогрессирования патологии болевой синдром становится более длительным и интенсивным. В последующем боли приобретают постоянный характер и не исчезают даже после сна. Из-за болей и нарушения нормальных анатомических соотношений между отдельными элементами позвоночника мышцы шеи находятся в постоянном напряжении. Спазм шейных мышц способствует ограничению движений шейного отдела и со временем сам становится причиной болей в шее.
Осложнения
У некоторых больных развивается плечелопаточный периартрит, активное отведение и вращение плеча ограничивается из-за боли. Из-за сдавления позвоночных артерий остеофитами со временем появляются головокружения и головные боли, обусловленные ухудшением кровоснабжения головного мозга. Сочетанная компрессия нервов и сосудов может стать причиной нарушений зрения и слуха. Больных беспокоит невозможность сконцентрировать взгляд, мелькание мушек, шум в ушах и ухудшение слуха.
Иногда выявляется синдром лестничной мышцы, обусловленный сдавлением сосудов и нервов в зоне надплечья. Патология сопровождается болью в руке и ослаблением пульса. При дальнейшем усугублении патологических изменений могут возникать неврологические симптомы, обусловленные сдавлением нервных корешков (радикулит) и стенозом позвоночного канала (компрессионная миелопатия). Возможны слабость мышц, нарушения чувствительности верхних и нижних конечностей.
Диагностика
Обследование пациента, страдающего шейным спондилезом, осуществляется врачом-вертебрологом или ортопедом при участии невролога, включает в себя объективные исследования и визуализационные методики. Для уточнения диагноза проводятся:
- Опрос, внешний осмотр. Врач уточняет время появления и динамику развития проявлений болезни, признаки осложнений. Специалист определяет подвижность шеи, выявляет характерные симптомы (ограничение наклона головы вбок в положении стоя и увеличение - в положении лежа).
- Неврологический осмотр. Включает проверку рефлексов, чувствительности и движений. При сдавлении корешков возможно исчезновение рефлексов с бицепса, трицепса и плечелучевой мышцы. При сдавлении спинного мозга отмечается повышение тонуса мышц и усиление рефлексов, появляется патологический рефлекс Бабинского.
- Рентгенография позвоночника. Высота межпозвоночных дисков снижена. На снимках просматриваются распространенные дегенеративные изменения, определяются остеофиты, выступающие в сторону спинномозгового канала.
- КТ позвоночника. Позволяет уточнить данные рентгенографии. Свидетельствует о сужении межпозвонковых отверстий, дегенеративных изменениях мелких суставов позвоночника. На поздней стадии подтверждает сдавление спинного мозга измененными дисками и остеофитами.
- МРТ позвоночника. Применяется для детальной оценки состояния мягкотканных структур. Выявляет стеноз или окклюзию субарахноидального пространства, утолщение связок, сдавление участков спинного мозга, зоны отека, демиелинизации, контузии или миеломаляции нервных тканей.
- Электромиография. Исследование нервной проводимости проводится при обнаружении признаков радикулита или компрессионной миелопатии. Дает возможность уточнить тяжесть и распространенность поражения нервных волокон и иннервируемых ими мышц.

Раньше для выявления стеноза позвоночного канала обычно применяли миелографию - рентгенконтрастное исследование, при котором контрастную жидкость или воздух вводили в позвоночный канал посредством люмбальной пункции, а затем делали серию снимков. В настоящее время данная методика постепенно утрачивает свое значение из-за появления КТ и МРТ. Эти методы позволяют получить те же данные, но не имеют побочных эффектов и гораздо легче переносятся больными.
Лечение шейного спондилеза
Лечение обычно консервативное. Основными целями являются устранение болевого синдрома, улучшение локального кровообращения, сохранение подвижности ШОП, восстановление нормальных соотношений между отдельными структурами позвоночного столба и замедление дегенеративно-дистрофических процессов в ткани межпозвоночных дисков.
Консервативная терапия
Осуществляется в амбулаторных условиях, включает специальный режим, лекарственные средства и физиотерапевтические процедуры. Проводят следующие лечебные мероприятия.
- Охранительный режим. Предполагает ограничение нагрузок (особенно статических) на область шеи. Больным, которым приходится подолгу находиться в вынужденном положении, рекомендуют использовать эластичный воротник.
- Медикаментозная терапия. Пациентам выписывают хондропротекторы, ангиопротекторы и противовоспалительные препараты. При интенсивном болевом синдроме применяют анальгетики, при выраженных спазмах шейных мышц - миорелаксанты.
- Физиолечение. При шейном спондилезе эффективны ультразвук, диадинамические токи, лекарственный электрофорез с новокаином. Для укрепления мышц и сохранения подвижности необходимы регулярные заниятия ЛФК без переразгибания и перенапряжения шеи.
При отсутствии противопоказаний назначают мануальную терапию и щадящий массаж. Категорически противопоказаны грубые массажные приемы и самостоятельный массаж, проводимый неспециалистом. При резких болях, обусловленных сдавлением нервных корешков, выполняют блокады пораженной области (паравертебральные блокады и блокады фасеточных суставов).
Хирургическое лечение
Хирургические вмешательства требуются очень редко. Больных направляют на операцию при сочетании нескольких патологических процессов (например, спондилеза и тяжелого спондилоартроза), неэффективности консервативного лечения, а также при наличии прогрессирующей неврологической симптоматики, свидетельствующей о стенозе позвоночного канала и сдавлении спинномозговых корешков. Выполняются:
- Ламинэктомия. Удаление дужек и остистых отростков позвонков для устранения сдавления корешка.
- Фораминотомия. Расширение отверстия, через которое проходит корешок и сосуды, питающие спинной мозг.
- Микродискэктомия. Показана при осложнении спондилеза грыжей шейного отдела. Предусматривает частичное иссечение диска с использованием микрохирургической техники.
Операции осуществляются в условиях нейрохирургического или вертебрологического отделения. В послеоперационном периоде проводят обезболивание, назначают физиолечение, массаж, лечебную физкультуру.
Прогноз
Прогноз обычно благоприятный. Патология не представляет опасности для жизни. Устранить уже возникшие дегенеративные изменения в позвоночнике невозможно, однако при своевременном начале лечения у большинства больных удается ликвидировать болевой синдром, сохранить подвижность шеи и предупредить развитие неврологических осложнений. На поздних стадиях прогноз несколько ухудшается из-за распространенности патологических процессов, сопутствующих изменениях нервов, мышц и других структур.
Профилактика
Перечень профилактических мероприятий включает сохранение физиологического положения шеи в процессе работы, требующей длительной неподвижности, регулярные перерывы для разминки мышц шеи, сохранение достаточного уровня физической активности, предупреждение травм и заболеваний позвоночника.
4. Дегенеративно-дистрофические поражения позвоночника / Рамешвили Т.Е., Труфанов Г.Е., Гайдар Б.В., Парфенов В.Е. - 2011
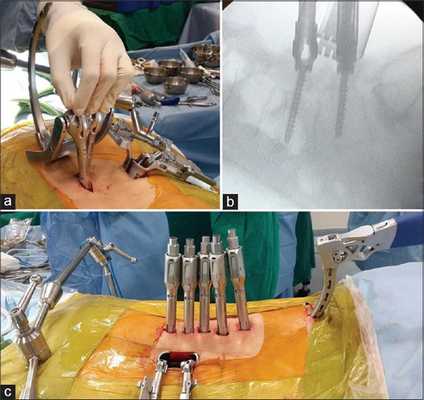
Спондилодисцит
Спондилодисцит - это инфекционно-воспалительное поражение межпозвоночных дисков и смежных с ними тел позвонков. Заболевание возникает при заражении бактериальными или паразитарными агентами. Основное проявление - постоянная боль в спине, которая не подлежит стандартной медикаментозной коррекции. Позже присоединяются неврологические нарушения, ограничения подвижности, расстройства функции тазовых органов. Для диагностики спондилодисцита проводится КТ и МРТ позвоночника, клиническое и бактериологическое исследование крови. Лечение включает антибактериальную терапию, длительную иммобилизацию, нейрохирургические операции.



Спондилодисцит относится к группе неспецифических гнойно-воспалительных заболеваний позвоночника и составляет 80% от их общего количества. Патология встречается с частотой 0,5-2,5 случаев на 100 тыс. населения, преимущественно развивается у пациентов старше 50 лет. В последние годы число вновь выявленных случаев постоянно растет. Диагностика болезни остается сложной проблемой ортопедии и неврологии: от обращения пациента к врачу до верификации диагноза проходит в среднем 3-12 месяцев.

Причины спондилодисцита
Патологическое состояние возникает при поражении тканей позвоночного столба инфекционными агентами. Типичным возбудителем заболевания называют золотистый стафилококк, на втором месте по частоте встречаемости находится грамотрицательная флора. Реже патологию связывают с инфицированием микобактерией туберкулеза, хроническим бруцеллезом, висцеральными микозами. Грибковые формы спондилодисцита возникают только у пациентов с иммуносупрессией.
Для спондилодисцита клинически значимы очаги инфекции в организме, которые становятся источником заражения. Чаще всего перенос патогенных микробов происходит при инфекционных заболеваниях почек и тазовых органов (17%), сердечных клапанов (12%), кожи и слизистых оболочек (11%). Меньшее значение имеют инфекционно-воспалительные процессы в органах пищеварительной и дыхательной системы, кариес и другие стоматологические заболевания.
Спондилодисцит в основном возникает у людей с уже имеющимися тяжелыми заболеваниями: сахарным диабетом, системными болезнями соединительной ткани, злокачественными новообразованиями. После операций на позвоночнике патология развивается в 0,2-3,6% случаев. К группе риска относят потребителей инъекционных наркотиков. Более высокая вероятность гнойно-воспалительных поражений позвоночника у пациентов со сниженным иммунным статусом.
Инфицирование патогенными возбудителями происходит по трем механизмам. Чаще всего наблюдается гематогенный тип заражения - перенос микроорганизмов с током крови из отдаленных гнойно-воспалительных очагов. Реже диагностируется контактный путь, когда инфекция проникает в костно-суставные структуры позвоночника из близлежащих воспалительных очагов. Возможно прямое попадание возбудителей во время операций и инвазивных диагностических манипуляций.
Классификация
По локализации воспалительного очага спондилодисцит подразделяется на поясничный (39-55% всех диагностированных случаев), грудной (20-27%) и шейный (9-10%). Преобладание поражений поясничного отдела позвоночника связывают с особенностями его кровоснабжения. По этиологическому фактору выделяют такие формы спондилодисцита:
- Гнойный. Самый распространенный клинический вариант, который возникает при инфицировании стафилококками, кишечной палочкой, псевдомонадами и протеем.
- Гранулематозный. Специфический тип воспаления, возникающий как осложнение легочного и внелегочного туберкулеза, бруцеллеза.
- Грибковый. Наиболее редкий вариант заболевания, который вызван возбудителями глубоких микозов.
- Неинфекционный. Сюда относят около 34% случаев болезни, для которых при тщательной диагностике не удается выявить ни одного инфекционного возбудителя.

Симптомы спондилодисцита
Пациенты предъявляют жалобы на боли в спине, преимущественно в поясничном отделе. Дискомфортные ощущения наблюдаются постоянно, усиливаются при неловких движениях и физических нагрузках. Большинство людей сообщают о болях высокой интенсивности, что соответствует оценке в диапазоне 7-10 баллов по визуальной аналоговой шкале. Боли продолжаются несколько недель и даже месяцев, не исчезают после приема безрецептурных анальгетиков.
Для уменьшения боли пациенты занимают вынужденное положение сидя с наклоном вперед и опорой руками на колени - так называемый симптом осевой нагрузки (Томпсона). При ощупывании или постукивании по отросткам позвонков пораженной зоны боли резко усиливаются. Для болевого синдрома характерна иррадиация, поэтому изредка он имитирует клиническую картину острого живота, пиелонефрита, мочекаменной болезни.
При вовлечении в процесс содержимого позвоночного канала возникает неврологическая симптоматика. Поражение спинного мозга и его корешков чаще происходит при шейном и грудном спондилодисците. Возникают жалобы на головные боли и головокружение, онемение верхних конечностей, простреливающие боли по типу межреберной невралгии. Вовлечение в процесс поясничных сегментов проявляется дисфункцией органов малого таза.
Нелеченый воспалительный процесс распространяется на близлежащие органы с развитием гнойных плевритов, лимфаденитов, медиастинитов и бронхиальных свищей. Массивное поражение костных структур чревато деформацией позвоночника, утратой его опорной и двигательной функций. После тяжелого деструктивного спондилодисцита большинство людей получают инвалидность. Уровень смертности от гнойно-септических осложнений достигает 5-11%.
Пациенты с болями в спине обращаются к ортопеду-травматологу, неврологу или семейному врачу (терапевту). Диагностика заболевания начинается с детального сбора жалоб и анамнеза, выявления физикальных признаков заболевания, оценки неврологического статуса. Далее назначается расширенная программа обследования, которая включает следующие методы:
- МРТ позвоночника. Определяется снижение интенсивности сигнала на Т1-взвешенных снимках и его повышение на Т2-взвешенных изображениях, деформация межпозвоночных дисков, структурные изменения тел позвонков. Чувствительность магнитно-резонансной томографии достигает 96%, точность - 94%, поэтому ее считают «золотым стандартом» диагностики.
- Рентгенография позвоночника. Исследование информативно спустя 3-6 недель от начала заболевания. На рентгенологических снимках обнаруживают деструкцию тел позвонков, эрозию замыкательных пластин, уменьшение расстояния между соседними позвонками. Для более четкой визуализации назначается КТ позвоночника.
- Биопсия. Забор биоматериала из воспалительного очага позволяет точно установить вид возбудителя и подобрать этиотропную терапию. В основном проводится пункционная биопсия под ультразвуковым контролем. Ее информативность достигает 74%.
- Анализы крови. Воспалительный процесс проявляется лейкоцитозом, повышением показателя СОЭ и уровня С-реактивного белка. Также диагностируется диспротеинемия, увеличение прокальцитонина и фибриногена. По степени возрастания показателей оценивают тяжесть системного воспалительного ответа.
- Посев на гемокультуру. Для диагностики возбудителя спондилодисцита требуется как минимум двукратный бактериологический анализ крови. Наиболее достоверные результаты получают при заборе биоматериала на высоте лихорадки. При этом у 34-75% пациентов исследование не выявляет патогенов.
Дифференциальная диагностика
Спондилодисцит дифференцируют с проявлениями остеохондроза, межпозвоночной грыжи, спондилолистеза и спондилоартроза. Важными клиническими критериями являются возраст старше 50 лет и отсутствие анальгетического эффекта от НПВС. Неспецифические боли при спондилодисците необходимо отличать от проявлений радикулита, миелита. При комплексном обследовании исключают ревматические заболевания.

Лечение спондилодисцита
Ключевым звеном фармакотерапии является прием антибактериальных препаратов. Этиотропное лечение спондилодисцита ликвидирует воспалительный очаг, предупреждает осложнения и способствует скорейшему выздоровлению. Противомикробная терапия подбирается по результатам бактериологических исследований с учетом типа возбудителя. Для пациентов в тяжелом состоянии допустимо эмпирическое лечение.
При спондилодисците требуется массивная антибиотикотерапия. Препараты назначаются в максимальных терапевтических дозах на 6 недель. Используют пероральный или парентеральный способ введения, при обширном гнойном процессе целесообразно внутриаортальное использование лекарств. При эмпирической терапии зачастую используют комбинацию двух медикаментов, которые по спектру фармакологической активности охватывают большой перечень микроорганизмов.
В дополнение к антибиотикотерапии назначают анальгетики, в том числе из группы НПВС. До ликвидации болевого синдрома пациентам показан постельный режим с иммобилизацией позвоночника. Внешние корсеты берут на себя опорную функцию позвонков, ограничивают патологическую подвижность отдельных сегментов и способствуют формированию костных блоков.
Оперативное вмешательство проводится при неэффективности консервативной терапии, выраженной нестабильности позвоночника, тяжелом неврологическом дефиците. Показаниями к операции служат признаки эпидурита, свищей, угроза сепсиса. При некупируемом болевом синдроме рассматривается возможность нейрохирургического вмешательства. Операции при спондилодисците направлены на ликвидацию очага инфекции, стабилизацию костных структур.
Прогноз и профилактика
Благодаря усовершенствованию антибиотикотерапии смертность при спондилодисците уменьшилась вдвое, но этот показатель остается стабильно высоким. Среди выживших пациентов наибольшие опасения вызывает деформация позвоночника, которая ограничивает подвижность и сопровождается видимым внешним дефектом. Профилактика заболевания включает своевременное лечение инфекций разной локализации, коррекцию иммуносупрессивных состояний.
1. Неспецифические гнойно-воспалительные поражения позвоночника: спондилодисцит, эпидурит/ А.В. Яриков, А.П. Фраерман, О.А. Перльмуттер, А.А. Денисов// НМП. - 2019. - №2.
2. Современная диагностика спондилодисцитов: основные КТ- и МРТ-признаки/ А.С. Винокуров, О.И. Беленькая, А.Л. Юдин, А.В. Ким// Лучевая диагностика и терапия. - 2019. - №10.
3. Спондилодисцит: ранняя диагностика и тактика ведения/ И.Ф. Хафизова// Казанский медицинский журнал. - 2016. - №6.
Читайте также:
- ЭРХПГ, КТ, МРТ, УЗИ признаки холангита от химиотерапии
- Чудо-квас. О пользе кваса и способах его приготовления
- Клиника отравления нефтяными продуктами (дистиллятами)
- Анатомия: Борозды и извилины медиальной поверхности полушария. Борозда мозолистого тела, sulcus corporis callosi
- Синдром периодических движений конечностей и синдром беспокойных ног
