Техника переднего доступа к локтевому суставу (вентральный доступ)
Добавил пользователь Владимир З. Обновлено: 22.01.2026
ХИРУРГИЧЕСКИЙ ДОСТУП ПРИ ЭНДОПРОТЕЗИРОВАНИИ ЛОКТЕВОГО СУСТАВА
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
Д. С. НОСИВЕЦ
Государственное учреждение «Днепропетровская медицинская академия Министерства здравоохранения Украины», Днепропетровск, Украина
Автором предложен доступ к локтевому суставу при выполнении операции эндопротезирования. В статье приведены основные ошибки выполнения хирургического доступа к локтевому суставу при эндопротезировании, в частности неправильная рефиксация мышц в области наружного и внутреннего мыщелков дистального отдела плечевой кости. Особенностью разработанного доступа является выполнение остеотомии наружного и внутреннего надмыщелков с целью сохранения анатомического строения мышечного аппарата и функции локтевого сустава.
Ключевые слова: локтевой сустав, хирургический доступ, эндопротезирование, дистальный отдел плечевой кости.
SURGICAL APPROACH TO THE ELBOW JOINT FOR ARTHROPLASTY
D. S. NOSIVETS
State Institution «Dnipropetrovsk Medical Academy of the Ministry of Health of Ukraine», Dnepropetrovsk, Ukraine
e author proposed surgical approach to the elbow joint for performing replacement surgery. e article presents the basic errors of surgical approaches to the elbow joint in cases of such wrong re- xation muscles in the area of external and internal epicondyle of the distal humerus. Feature surgical approach is developed performance osteotomy external and internal epicondyle to preserve anatomical muscular structure and function of elbow joint.
Keywords: elbow joint, surgical approach, аrthroplasty, distal humerus.
Введение
Несмотря на современное развитие эндопротезирования локтевого сустава (ЛС), результаты оперативного лечения связаны с возникновением осложнений у 30−40% пациентов. Одной из причин неудач многие авторы считают применение недостаточно рационального хирургического доступа и дефекты техники его выполнения [1, 2, 5−7].
Основной причиной осложнений при выполнении резекции дистального отдела плечевой кости (ДОПК) считается дислокация точек прикрепления мышц-разгибателей, сгибателей и ротаторов предплечья в области наружного и внутреннего надмыщелков плечевой кости, что нарушает их анатомическое положение. Данное осложнение наиболее характерно при выполнении операций эндопротезирования ЛС, когда к структурным элементам эндопротеза по наружной и внутренней поверхности необходимо фиксировать большое количество мышц. Неанатомическая рефиксация мышц приводит к нарушению величины межмышечных интервалов, изменению расстояния между точками прикрепления на проксимальном и дистальном уровнях, что в послеоперационном периоде отражается в функциональной недостаточности верхней конечности [1, 3].
Таким образом, все вышеизложенное обуславливает актуальность данного вопроса и необходимость улучшения функциональных результатов после операций эндопротезирования ЛС.
Цель работы - разработать хирургический доступ к ЛС при операциях эндопротезирования, который позволит сохранить анатомическую целостность точек прикрепления мышц в области надмыщелков ДОПК.
Материал и методы
Общеизвестными являются хирургические доступы к ЛС по Heim−Pfei er и Molesworth−Campbell с остеотомией наружного и внутреннего надмыщелка плечевой кости (рис. 1), однако они применяются при повреждениях «передних» структур ДОПК, в частности при операциях остеосинтеза головчатого возвышения и блока плечевой кости [4, 10, 11].
При операциях эндопротезирования ЛС возникает необходимость в широкой резекции ДОПК, что требует обширного выделения окружающих анатомических структур. Для облегчения поставленной задачи необходимо выполнение заднего срединного доступа с остеотомией локтевого отростка, которая позволяет широко выделить анатомические образования ДОПК, но возникает риск повреждения общих точек прикрепления мышц в области наружного и внутреннего надмыщелков. В настоящее время данный вопрос решается наложением фиксирующих лигатур в этой области и дальнейшим препари- рованием надмыщелков. Однако использование лигатур, по данным ряда авторов, недостаточно эффективно вследствие сложности визуального контроля точек прикрепления при рефиксации [3, 8].
Для решения поставленной задачи нами предложен хирургический доступ к ЛС, который позволяет сохранить анатомические точки прикрепления мышц-сгибателей и разгибателей предплечья в области ДОПК [10, 11].
Результаты и их обсуждение
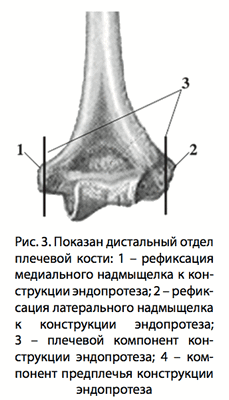
Под общим обезболиванием при положении пациента на «здоровом» боку и фиксированной верхней конечности на приставном кронштейне после стандартной обработки операционного поля выполняется задний срединный разрез длинной около 20 см от дистальной трети плеча до проксимальной трети предплечья [9]. Выполняется препарирование тканей до поверхностной фасции и мобилизация кожного лоскута. Перед выполнением остеотомии локтевого отростка обязательно проводится выделение и мобилизация локтевого нерва, который фиксируется на «держалках» для профилактики его повреждения.
С нашей точки зрения, для сохранения целостности анато- мических структур в области наружного и внутреннего надмыщелков ДОПК целесообразно выполнение их остеотомии, что в дальнейшем позволит более анатомично рефиксировать их к конструкции эндопротеза. Остеотомия выполняется острым тонким долотом или осциллирующей пилой на расстоянии 5−10 мм от верхушки надмыщелка (рис. 2).

При этом необходимо обратить внимание, что при использовании осциллирующей пилы формируется «дефект» костной ткани, приблизительно равный по величине толщине лезвия используемой пилы, который в послеоперационном периоде может привести к остеолизису вокруг компонентов эндопротеза и развитию его ранней нестабильности. Для профилактики перечисленных осложнений необходимо тщательное проведение предоперационного планирования с учетом способа выполнения остеотомии и типоразмера эндопротеза.
После выполнения остеотомии надмыщелков ДОПК общие точки прикрепления мышц остаются фиксированными на костном фрагменте и прошиваются лигатурами для более удобной их мобилизации. Затем выполняется подготовка ложа суставных поверхностей и костномозгового канала плечевого компонента и компонента предплечья эндопротеза. После установки эндопротеза выполняется рефиксация мышц в области наружного и внутреннего «надмыщелков» конструкции (рис. 3). При этом необходимо обратить внимание на ориентацию оси вращения ЛС, что осуществляется выполнением рентгенологических снимков в двух взаимноперпендикулярных проекциях.
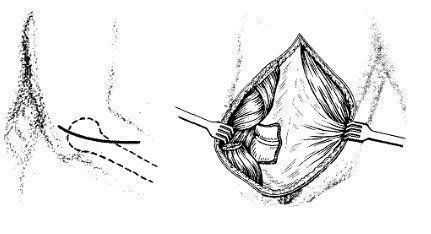
После интраоперационного контроля объема движений в ЛС и стабильности фиксации компонентов эндопротеза выполняется послойное ушивание операционной раны с максимальным восстановлением анатомической целостности поврежденных структур. При этом особое внимание должно уделяться восстановлению наружного коллатерального связочного комплекса, что способствует профилактике заднелатеральной ротационной нестабильности ЛС в послеоперационном периоде [10, 11].
Выводы
Предложенный хирургический доступ к ЛС при операциях эндопротезирования является наиболее физиологичным в связи с возможностью сохранения анатомического расположения точек прикрепления мышц предплечья в области мыщелков ДОПК, что способствует восстановлению кинематики сустава и профилактике развития осложнений в послеоперационном периоде.
Список литературы
1. Амбросенков А.В. Артропластика локтевого сустава (резекционная и эндопротезирование различными конструкциями) при его повреждениях и заболеваниях (клинико-экспериментальное исследование): Дис. . канд. мед. наук. СПб., 2008. 18 с.
2. Носівець Д.С. Порівняльні характеристики способів лікування переломів дистального метаепіфізу плечової кістки: автореф. дис. на здобуття наук. ступеня канд. мед. наук: 14.01.21; Донецький національний медичний університет ім. М. Горького. Донецьк, 2012. 20 с.
3. Bennett J.B., Mehlho T.L. Total elbow arthroplasty: surgical technique // j. Hand Surgery. 2009. Vol. 34 (5). P. 933−939.
4. Canale S.T. Campbell's operative orthopaedics: surgical techniques and approaches. Chicago «Mosby», 1999. P. 598.
5. Kim J.M., Mudgal C.S., Konopka J. et al. Complications of total elbow arthroplasty // Orthop. j. Harv. Med. School. 2010. Vol. 12. P. 33−39.
6. Lee K.T., Lai C.H., Singh S. Results of total elbow arthroplasty in the treatment of distal humerus fractures in elderly: asian patients // j. Trauma. 2006. No 61 (4). P. 889−892.
7. Bjorg-Tilde S.F., Lie S.A., Havelin L.I. et al. Results a er 562 total elbow replacements: a report from the Norwegian arthroplasty register // j. Shoulder Elbow Surg. 2009. No 18. P. 449−456.
8. Sanchez-Sotelo J. Total Elbow Arthroplasty // Open Orthop. j. 2011. No 5. P. 115−123.
9. Shahane S.A., Stanley D. A posterior approach to the elbow joint // j. Bone joint Surg. [Br]. 1999. No 81-B. P. 1020−1022.
10. Науменко Л.Ю., Носивец Д.С., Кошарний В.В., Абдул- Огли Л.В. Оперативні доступи до ліктьового суглобу // Навчально-методичний посібник. Дніпропетровськ: «Друкар», 2013. 53 с.
11. Носивец Д.С. Хирургический доступ к локтевому су- ставу при эндопротезировании // II Конгресс травматологов и ортопедов: Травматология и ортопедия столицы. Настоящее и будущее. Сборник тезисов. М., 2013.
Работа выполнена согласно плана госбюджетной НИР ГУ «Украинский государственный НИИ медико-социальных проблем инвалидности МЗ Украины» (г. Днепропетровск) «Критерии инвалидности и медицинская реабилитация больных с последствиями повреждений локтевого сустава и суставов запястья и пальцев кисти» (шифр темы ВН.69.Ін.07, No госрегистрации 0107U001446).
Доступы к локтевой кости Доступы к венечному отростку локтевой кости
Доступы к венечному отростку локтевой кости отличаются сложностью благодаря тому, что он закрыт несколькими мышечными слоями, располагается внутри суставной капсулы и близко к нему расположен локтевой нерв и его ветви. Он может быть обнажен из доступов, предложенных для артротомии локтевого сустава.
Передний доступ
Спереди венечный отросток может быть обнажен из разреза над сухожилием двуглавой мышцы плеча (доступ для артротомии локтевого сустава Левена). Сухожилие двуглавой мышцы может быть смещено как кнаружи, так и кнутри. Однако И. М. Айзенштейн рекомендует отвести это сухожилие кнутри, тогда оно защитит расположенные поверх плечевой мышцы плечевую артерию и срединный нерв и отходящие от его медиальной поверхности мышечные ветви. Наружный кожный нерв предплечья легко удается сместить кнутри. Плечевую мышцу разделяют вдоль волокон до места ее прикрепления у основания венечного отростка, руку для этого необходимо согнуть в локте. Книзу разрез ограничен сухожилием двуглавой мышцы плеча. После продольного рассечения капсулы сустава обнажается суставная поверхность венечного отростка.
Внутренние доступы
С внутренней стороны венечный отросток можно обнажить внутренними доступами к локтевому суставу, рекомендованными Пайром, В. Ф. Войно-Ясенецким, Кро, Гютером. Эти доступы имеют между собой много общего. Доступ, предложенный И. М. Айзенштейном, для обнажения венечного отростка является модификацией внутренних доступов к локтевому суставу и дает наиболее широкое обнажение отростка.
Разрез кожи ведут на 1,5 см кпереди от внутреннего надмыщелка плеча через круглый пронатор параллельно оси плечевой кости. Срединный нерв при этом не повреждается, так как он расположен латеральнее, а при согнутом локте отходит вперед. После рассечения круглого пронатора рассекают плечевую мышцу и капсулу сустава. При таком доступе обнажается венечный отросток с 3 сторон.
К венечному отростку можно подойти также из переднего доступа к локтевой кости (стр. 53). Разрез кожи необходимо продлить несколько выше локтевого сгиба. Локтевой нерв приходится выделить и отвести кнутри вместе с локтевым сгибателем кисти.
От венечного отростка нужно отделить локтевую порцию круглого пронатора и пучки поверхностного сгибателя пальцев. Вслед за этим открывается возвратная локтевая артерия, которая лежит поперек раны у основания венечного отростка (рис. 30). Ее приходится перевязать и рассечь. После этого от основания венечного отростка отделяют сухожилие плечевой мышцы. Все эти мышцы отводят кнутри. Локтевая артерия и срединный нерв остаются вне поля операционного действия, так как они расположены латеральнее венечного отростка и отодвигаются вместе с сухожилием плечевой мышцы кнаружи.
Глубокий сгибатель пальцев легко удается сдвинуть от места его начала распатором вниз и кнутри. Однако это нужно делать с осторожностью, чтобы не повредить непостоянную соединительную ветвь между локтевым и срединным нервом, которая располагается поверх глубокого сгибателя. Вслед за этим пересекается капсула сустава. Венечный отросток из такого доступа широко обнажается вместе со своим основанием (рис. 31).
Доступы к локтевому суставу
Задний поднадкостничный доступ по Фарабефу. Локтевой сустав.
Положение больного - на спине, рука на груди. Разрез длиной до 12 см проходит по заднесрединной линии плеча над вершиной локтевого отростка, идет далее по гребню локтевой кости книзу. Разрез может быть слегка выпуклым кнаружи, что позволяет избежать образования кожного рубца непосредственно над локтевым отростком. Трехглавую мышцу рассекают продольно вместе с надкостницей. Кость скелетируют поднадкостнично (рис. 1, а).
Задний оперативный доступ по Кемпбеллу. Локтевой сустав.
Положение больного - на спине, рука согнута и лежит на груди. Производят слегка изогнутый разрез кожи, затем из апоневроза трехглавой мышцы выкраивают треугольный лоскут, основание которого расположено у локтевого отростка. После отведения лоскута вниз волокна трехглавой мышцы раздвигают продольно (рис. 1, б). При этом открывается широкий доступ к задней поверхности локтевого сустава. Вскрытие капсулы сустава позволяет произвести необходимые манипуляции на суставных поверхностях плечевой, лучевой и локтевой костей. Сухожилие трехглавой мышцы ушивают при сгибании сустава, при этом его фактически удлиняют.
Задний трансолекраноновый оперативный доступ описал Kisselbaum (1952). Локтевой сустав.
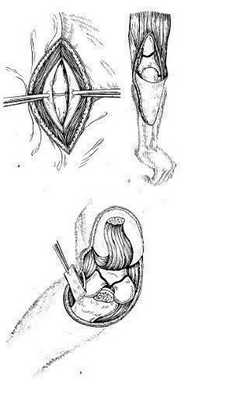
Делают подковообразный разрез, выпуклая часть которого расположена в дистальном направлении. Оба вертикальных плеча разреза проходят у мыщелков плечевой кости, поперечная часть - на 2-3 см дистальнее суставной щели. После рассечения кожи и подкожной жировой клетчатки осторожно рассекают апоневроз и под защитой желобоватого зонда выделяют локтевой нерв. Обнаженный нерв анестезируют и отводят кнутри. С обеих сторон олекранона рассекают мягкие ткани и суставную капсулу. Локтевой отросток перепиливают ближе к основанию и вместе с мышцами отводят проксимально (рис. 1, в). При этом широко обнажаются дистальный отдел плечевой кости и элементы локтевого сустава. К недостаткам доступа относится необходимость выполнять остеосинтез: имеется также опасность развития остеоартрита.
1. Задние доступы к локтевому суставу.
а - по Фарабефу; б - по Кэмпбеллу; в - трансолекраноновый.
Широкий задний доступ по Брайену - Морри. Локтевой сустав.
Этот оперативный доступ к локтевому суставу используют при переломах мыщелков и дистального конца плечевой кости, переломах локтевого отростка, застарелых вывихах предплечья. В отличие от доступа по Кэмпбеллу в данном случае не рассекают сухожилие трехглавой мышцы. Положение больного - на здоровом боку. Срединный разрез кожи производят по задней поверхности плеча и предплечья на 9 см проксимальнее и 7 см дистальнее локтевого сустава. Выделяют локтевой нерв. Медиальную порцию трехглавой мышцы отделяют от плечевой кости в зоне разреза. Поверхностную фасцию предплечья рассекают дистально примерно на 6 см с внутренней стороны локтевого отростка. Периост и фасцию тщательно отделяют как единое целое, идя изнутри кнаружи. Сухожильные волокна, которые вплетаются в локтевой отросток, тщательно отделяют, чтобы не нарушить связь трехглавой мышцы с периостом и фасцией. Локтевой сустав при этом должен быть разогнут, чтобы уменьшилось натяжение трехглавой мышцы. По завершении отделения трехглавой мышцы от локтевого отростка оставшуюся часть разгибательного механизма отводят тупо. При необходимости обнажения головки лучевой кости производят дополнительный разрез и субпериостально отсепаровывают локтевую мышцу от проксимального конца локтевой кости. Заднюю часть капсулы локтевого сустава обычно отслаивают вместе с периостом и сухожилием трехглавой мышцы. Проксимальную часть локтевого отростка можно резецировать. При этом хорошо виден блок плечевой кости. По завершении операции трехглавую мышцу подшивают к проксимальному отделу локтевой кости. Затем ушивают остальные мягкие ткани.
Наружный доступ. Локтевой сустав.
Обнажают верхушку наружного надмыщелка и в параолекраноновой части разреза отыскивают межмышечное пространство между трехглавой мышцей, расположенной сзади, и длинным лучевым разгибателем запястья и плечевой мышцей - спереди. Обнаружив это пространство, проникают в него снизу вверх и таким образом обнажают наружный край плечевой кости. Манипуляции следует производить осторожно, чтобы не повредить лучевой нерв. Общее сухожилие мышц предплечья отделяют от наружного надмыщелка. Затем сухожилие отводят в дистальном направлении, после чего обнажают капсулу сустава (рис. 2).
Чрезнадмыщелковый наружный доступ по Гурьеву - Шестерне. Локтевой сустав.

В ЦИТО разработан и многократно применялся с хорошим результатом наружный чрезнадмыщелковый оперативный доступ к локтевому суставу. Доступ малотравматичен и обеспечивает широкий осмотр переднего отдела локтевого сустава, особенно если необходимо производить манипуляции на короновидном отростке.
2. Наружный доступ (а, б) к локтевому суставу.
Положение больного - на спине, рука - на столике. Разрез мягких тканей начинают на 6-8 см проксимальнее локтевого сустава и проводят по наружному краю сухожилия трехглавой мышцы. На уровне локтевого сустава (щели) разрез овально изгибают и проводят по контуру разгибателей кисти. Рассекают фасцию. Между волокнами плечелучевой и трехглавой мышц проникают до плечевой кости. Трехглавую мышцу отводят кзади, плечелучевую мышцу - кпереди и кнутри. Долотом отсекают наружный надмыщелок плечевой кости. Толщина фрагмента должна быть около 10 мм. Этот фрагмент вместе с прикрепляющимися к нему разгибателями кисти смещают кпереди и кнутри, постепенно проникая в локтевой сустав. При этом вместе с мягкими тканями смещаются глубокая ветвь лучевого нерва, срединный нерв и локтевая артерия. В результате этого открывается широкий доступ к головке лучевой кости, головчатому возвышению, лучевой вырезке локтевой кости, кольцевидной связке, короновидному отростку локтевой кости. Завершающим элементом операции является остеосинтез наружного надмыщелка плеча винтом Тер-Егиазарова.
Передний доступ. Локтевой сустав.
Передненаружный оперативный доступ. Локтевой сустав.
Положение больного - на спине, рука отведена. Кожный разрез начинают приблизительно на расстоянии 5 см над наружным надмыщелком, ведут по переднему краю плечелучевой мышцы и затем книзу на протяжении около 10 см, обходя снаружи локтевую ямку. Подкожные вены или рассекают между лигатурами, или мобилизируют и отводят. Затем рассекают фасцию и определяют передний край плечелучевой мышцы, который остается снаружи, и наружный край двуглавой мышцы, который остается внутри. Между этими мышцами проникают тупым путем вглубь, причем плечелучевую мышцу отводят кнаружи, а плечевую - кнутри, пока не дойдут до плечевой кости. На дне раны находится лучевой нерв. Его следует обнажить и отвести на резиновой держалке. После того как отведут кнутри двуглавую мышцу, под ней открывается наружная часть плечевой мышцы. Между этими мышцами проходит мышечно-кожный нерв, а ниже уровня сустава он выходит латеральнее сухожилия двуглавой мышцы. Рассекают надкостницу по ходу наружного края
плечевой мышцы, который поднимают вместе с надкостницей и отводят. При этом обнажается также передненаружная часть капсулы. Разрезав ее, проникают до наружного мыщелка плеча и головки лучевой кости (рис. 3). Доступ довольно травматичен.
3. Линия разреза при передненаружном доступе к локтевому суставу.
Внутренний чрезнадмыщелковый доступ. Локтевой сустав.
Положение больного - на спине, рука отведена и лежит на подставке. Производят разрез на протяжении 5 см в проксимальном и дистальном направлении от внутреннего надмыщелка. Локтевой нерв освобождают и отводят кзади на держалке. Надмыщелок вместе с прикрепленными к нему сухожилиями сгибателей отсекают и отводят книзу и кнаружи. Капсулу сустава вместе с волокнами мышц - сгибателей кисти и пальцев - смещают кнаружи и книзу. При этом обнажается дистальный отдел плечевой кости. Доступ позволяет сместить локтевую артерию и срединный нерв, не обнажая их. После манипуляций на элементах локтевого сустава рану ушивают. Требуется остеосинтез отсеченного внутреннего надмыщелка.
Доступ к головке лучевой кости. Локтевой сустав.
Положение больного - на спине, рука отведена, лежит на боковом столике, согнута в локтевом суставе и пронирована. Кожный разрез начинают со стороны наружного надмыщелка плечевой кости и ведут косо книзу и кнутри. Разрез кожи длиной приблизительно 10 см проводят от локтевого отростка по гребню локтевой кости. Кожу слегка отделяют, рассекают подкожную фасцию и надкостницу по линии кожного разреза. С медиальной стороны открываются косые волокна локтевой мышцы (m. anconeus). С другой стороны расположены волокна локтевого разгибателя запястья и супинатора. Их тоже отделяют субпериостально и отводят кнаружи. Распатор необходимо двигать сверху вниз по локтевой кости. Капсулу рассекают продольно и обнажают головку лучевой кости (рис. 4). При резекции головки лучевой кости следует осторожно обойти подъемником вокруг шейки лучевой кости и на этом уровне долотом произвести резекцию (рис. 5). Супинатор вместе с глубокой ветвью лучевого нерва остается вне операционного поля и нерв не травмируется.
4. Линия разреза при заднем доступе к головке лучевой кости.
5. Задний доступ к головке лучевой кости и верхней трети локтевой кости.
Доступ к головке лучевой кости по Каплану. Локтевой сустав.
Положение больного - на животе, рука, находящаяся в абдукционном положении, лежит на подставке. Кожу рассекают по латеральной стороне локтевой области, начиная на 2,5-3,5 см выше надмыщелка, разрез ведут вниз, приблизительно на 5 см ниже уровня локтевого сустава. Послерассечения кожи и фасции проникают между плечелучевой мышцей и длинным лучевым разгибателем запястья, который отводят в латеральном направлении. Под этим слоем мышц находится супинатор. Глубокую ветвь лучевого нерва, которая проходит через супинатор, берут на держалку. Капсулу сустава вскрывают непосредственно проксимальнее супинатора. В результате открывается доступ к головке лучевой кости (рис. 6). Доступ применяют, если необходимо произвести ревизию глубокой ветви лучевого нерва наряду с вмешательством на головке лучевой кости.
6. Доступ к головке лучевой кости по Каплану.
Т.А. Ревенко, В.Н. Гурьев, Н. А. Шестерня
Операции при травмах опорно-двигательного аппарата
Вскрытие сустава (artrotomia)
Показания. Вскрытие полости сустава производят с целью выполнения асептических операций внутри сустава, удаления инородных тел, дренирования сустава при эмпиемах и для первичной хирургической обработки поврежденного сустава. Разрезы при атротомиях имеют типичное направление, по возможности щадящее связочный аппарат; лишь при первичной хирургической обработке допускаются атипичные разрезы.
Артротомия плечевого сустава
Передняя артротомия по Лангенбеку. Положение больного на здоровом боку.
Техника операции. Разрез кожи начинают от передней поверхности акромиального отростка лопатки и продолжают вниз на 6-8 см по переднему краю дельтовидной мышцы. Далее рассекают фасцию и тупым инструментом разделяют дельтовидную мышцу по ходу ее волокон (или проникают в промежуток между дельтовидной и большой грудной мышцей). Растянув крючками края мышцы, обнажают капсулу сустава и влагалище сухожилия длинной головки двуглавой мышцы плеча, рассекают по зонду влагалище и сухожилие оттягивают в сторону; медиально от него рассекают капсулу сустава.
Перед рассечением капсулы рекомендуется опорожнить сустав при помощи пункции. Вскрыв полость сустава, удаляют содержимое и проводят необходимые манипуляции. Сустав дренируют резиновыми полосками и затем накладывают редкие швы на сумку, мышцы и кожу.
При затеке гноя в задний отдел сустава делают контрапертуру и дренируют также и этот отдел сустава. Для производства контрапертуры через рану вводят корнцанг и выпячивают им задний отдел сумки сустава с мягкими тканями. В области выпячивания кожи (задний край дельтовидной мышцы) делают разрез и вводят через него дренажную трубку. Рассечение заднего отдела сумки сустава сопряжено с опасностью повреждения n.axillaris, который здесь проходит в поперечном направлении и вступает в задний отдел дельтовидной мышцы. Во избежание повреждения нерва рекомендуется делать разрез по выпяченному концу корнцанга. При таком положении инструмента эластичный нерв соскальзывает с него, и поэтому рассечение тканей становится неопасным. По окончании операции конечность иммобилизируют гипсовой повязкой с отведением плеча на 70-80° и отклонением его вперед на 30°.
Артротомия локтевого сустава
Дренирование локтевого сустава при гнойных воспалениях затруднено из-за сложности его конфигурации. Вскрытие его производят одним или двумя продольными разрезами, проведенными на середине расстояния между olecranon и надмыщелками плечевой кости. Разрез по медиальному краю olecranon опасен, и его следует делать строго послойно, чтобы не повредить n.ulnaris.
Операцию производят при согнутом локте. Более широкий доступ к локтевому суставу достигается разрезом Кохера. Разрез начинают на 3-4 см выше наружного надмыщелка плеча и ведут чрез линию сустава и головку лучевой кости. Рассекают суставную сумку; для расширения доступа к этому разрезу добавляют небольшой поперечный разрез, направленный к тыльной поверхности сустава. Этим разрезом создается хороший доступ к плечелучевому сочленению и переднему отделу суставной сумки.
Артротомия лучезапястного сустава
Для вскрытия лучезапястного сустава обычно применяют разрезы на тыльной поверхности, вдоль локтевой или лучевой кости; в некоторых случаях капсулу сустава обнажают срединным тыльным разрезом. Кисти придают положение умеренного сгибания.
Операция по Беккелю-Лангенбеку. Проводят продольный разрез, начиная от основания II пястной кости, и продолжают его вверх, на предплечье через лучезапястный сустав и выше его на 2-3 см. После рассечения тыльной связки находят в ране m.extensor pollicis longus и m.extensor indicis, растягивают их крючками в стороны и между ними рассекают суставную сумку. По такому же принципу можно произвести разрез с локтевой стороны, начиная от основания V пястной кости и продолжая его вверх на предплечье через линию сустава. Иммобилизация сустава достигается ладонной гипсовой лонгетой в положении разгибания под утлом 20°.
Артротомия тазобедренного сустава
Вскрытие сустава при гнойных кокситах производят редко, т.к. эта операция не создает достаточных условий для оттока содержимого. Поэтому артротомия используется чаще как метод оперативного доступа. В практике применяют несколько видов оперативных доступов к тазобедренному суставу: задний, латеральный, передний и медиальный, один из которых избирают в зависимости от характера патологического процесса и объема хирургического вмешательства.
Наименее травматичным является переднелатеральный доступ, при котором минимально повреждаются мышцы.
Техника операции. Разрез кожи начинают от spina iliaca anterior superior и продолжают вниз по передней поверхности бедра на 3-4 см ниже большого вертела. Рассекают широкую фасцию бедра и проникают тупым инструментом в межмышечный промежуток, образованный m.tensor fasciae latae (снаружи) и m.sartorius (кнутри). После этого в глубине раны обнажают m.rectus femoris. Сухожильную часть прямой мышцы бедра пересекают и мышцу отводят книзу. Обнажают lig.iliofemorale и капсулу тазобедренного сустава. Связку вместе с капсулой сустава рассекают скальпелем, края ее захватывают зажимами и разводят в стороны, что дает возможность широко обнажить шейку и головку бедренной кости. По окончании операции на суставе пересеченные концы прямой мышцы бедра сшивают. Накладывают редкие швы на фасцию и кожу. Иммобилизацию конечности осуществляют гипсовой повязкой на 2-3 нед.
Артротомия коленного сустава
Для вскрытия коленного сустава предложено большое количество оперативных доступов. Дренирование сустава при эмпиемах достигается обычно двумя разрезами по сторонам надколенника (парапателлярные разрезы). Однако эти разрезы не обеспечивают дренирования задних отделов сустава. В.Ф. Войно-Ясенецкий рекомендует для этой цели разрезы между сухожилиями m.sartorius и m.adductor magnus, а по латеральному краю подколенной ямки - разрез над сухожилием двуглавой мышцы.
Техника операции при эмпиеме сустава. Колено слегка сгибают, проводят по обеим сторонам надколенника два вертикальных разреза, проникающих в полость сустава. Разрезы начинают на 4-5 см выше надколенника и продолжают их книзу до уровня tuberositas tibiae. Надколенник оттягивают крючком кпереди, полость сустава высушивают марлевым тампоном и вставляют дренажи. При наличии небольших воспалительных явлений в суставе не рекомендуется вводить дренажные трубки.
Для предупреждения преждевременного закрытия и обеспечения оттока из раны подшивают края капсулы сустава к коже. В случаях отграниченной эмпиемы можно вскрыть сустав одним парапателлярным разрезом.
Для дренирования задних заворотов сустава рекомендуется к парапателлярной артротомии добавить контрапертуру по медиальному краю подколенной ямки.
Для этого через имеющийся разрез по внутреннему краю надколенника проводят в полость сустава изогнутый корнцанг между внутренним мыщелком бедра и боковой медиальной частью капсулы сустава. Корнцанг продвигают кзади до тех пор, пока его конец не будет выпячивать мягкие ткани в подколенной ямке, непосредственно у сухожилия m.semitendinosus. Над образовавшимся выпячиванием разрезают скальпелем мягкие ткани и таким образом вскрывают задний медиальный заворот сустава. Не рекомендуется производить контрапертуру в области латеральных заворотов сустава, т.к. это сопряжено с опасностью повредить малоберцовый нерв, который проходит по медиальному краю сухожилия m.biceps femoris. После операции конечность помещают на шину Белера или накладывают гипсовую повязку.
Артротомия голеностопного сустава
Большей частью артротомия голеностопного сустава осуществляется как доступ для оперативного вмешательства на суставе. Различают несколько видов оперативных доступов к суставу: латеральный, медиальный и передний (срединный). В зависимости от характера хирургического вмешательства избирают один из указанных доступов, но чаще прибегают к латеральному доступу по Кохеру.
Техника операции. Разрез кожи проводят по переднелатеральной поверхности стопы от наружного края сухожилия общего разгибателя пальцев и продолжают кверху вдоль переднего края наружной лодыжки. Рассекают retinaculum mm.extensorum inferius и отводят крючком медиально m.peroneus tertius, обнажая таким образом капсулу сустава, и рассекают ее скальпелем. После операции голеностопный сустав под углом 90-100° иммобилизируют гипсовой повязкой.
Атлас операций при травмах опорно-двигательного аппарата. Ревенко Т.А
53. Применение репозиционного аппарата Волкова—Оганесяна при переломе диафаза плечевой кости.
с клювом вводят в костномозговую полость короткого фрагмента. Этим приемом обеспечивают его прочную фиксацию. После забивания балки следует осуществить ее дополнительное крепление
с помощью шплинтов и винтов (рис. 51).
При переломе плеча могут быть применены аппараты Илизарова (рис. 52) и Волкова — Оганесяна (рис. 53).
Локтевой сустав образуют три кости: плечевая, локтевая и лучевая. В локтевом суставе различают три пары сочленяющихся поверхностей: плечелоктевую, плечелучевую и лучелоктевую, которые покрыты единой суставной сумкой.
Плечелоктевой сустав образован блоком плеча и полулунной вырезкой локтевой кости. В этом суставе возможны только два движения: сгибание (flexio) и разгибание (extensio).
Плечелучевой сустав сформирован из головчатого возвышения плечевой кости и головки лучевой кости. Сустав многоосевой, в
нем возможны сгибание, разгибание, вращение (rotatio), вращение внутрь (pronatio), вращение кнаружи (supinatio).
Лучелоктевой сустав образован суставной поверхностью головки лучевой кости и лучевой вырезкой локтевой кости. В нем возможны два движения: вращение внутрь и вращение кнаружи.
На передней поверхности локтевого сустава имеются три группы мышц. Средняя группа — m. biceps brachii, которая прикрепляется к tuberculum radii, и m. brachialis, прикрепляющаяся к tuberositas ulnae. Это преимущественно сгибатели предплечья. Радиальная (латеральная) группа включает mm. brachioradialis, extensor carpi radialis longus и brevis, а также проходящий наискость над ними m. supinator. В этом месте мышцы объединены в общую массу, начинаясь от epicondylus lateralis, и представлены mm. extensor digitorum communis, extensor carpi ulnaris и extensor digiti quinti proprius. Ульнарная (медиальная) группа включает преимущественно сгибатели кисти и пальцев.
A. brachialis сопровождается двумя венами и п. medianus. Она делится на a. radialis и a. ulnaris приблизительно на 2—3 см ниже уровня надмыщелков. В самом начале от первой артерии ответвляется, a. recurrens radialis, а от второй — a. recurrens ulnaris. Иннервация сустава осуществляется п. medianus и п. ulnaris.
ТРАВМЫ ЛОКТЕВОГО СУСТАВА
При травмах локтевого сустава нередко встречаются ушибы, растяжения связочного аппарата, внутрисуставные переломы и травматические вывихи. Чаще всего наблюдаются ушибы околосуставных тканей, локтевого отростка, мыщелков плеча и локтевого нерва, расположенного в борозде на задней поверхности внутреннего мыщелка плеча. Ушибы локтевого сустава лечат консервативно.
Вывихи в локтевом суставе. Травматические вывихи локтевого сустава по частоте занимают второе место после вывихов плеча.
Различают следующие вывихи предплечья: кзади, кнаружи, кнутри. кпереди, дивергирующие вывихи с разрывом проксимального радиоульнарного сочленения и расхождением костей предплечья в стороны, изолированный вывих и пронационный подвывих головки лучевой кости.
Переломы в области локтевого сустава — внутрисуставные. К ним относятся все переломы эпифиза плечевой кости, чрезмыщелковые переломы, переломы головки лучевой кости, венечного и локтевого отростков. Методики оперативного лечения этих переломов изложены ниже.
Перелом локтевого отростка. Перелом локтевого отростка, как правило, возникает в результате прямого удара локтевой областью о твердый предмет. В большинстве случаев переломы локтевого отростка внутрисуставные.
Л4. Переломы локтевого отростка.
55. Переломы головки лучевой кости.
1) перелом основания локтевого отростка без повреждения лучелоктевогосочленения;
2) перелом Монтеджи: перелом основания локтевого отростка
и вывих лучевой кости;
3) внутрисуставные переломы локтевого отростка на уровне
блоковидной вырезки; а) с разрывом разгибательного аппарата;
б) без разрыва разгибательного аппарата, т. е. с сохранением
активного разгибания в локтевом суставе; 4) перелом верхушки локтевого отростка (с сохранением
функции локтевого сустава; рис. 54).
Перелом венечного отростка. Перелом венечного отростка локтевой кости наблюдается редко. Чаще эта травма сочетается с задним вывихом предплечья. Перелом происходит при падении
на локтевой сустав или в результате резкого сокращения мышц, крепящихся к отростку. В большинстве случаев отломок небольшой и смещение незначительное. Оссификация гематомы нередко приводит к ограничению движений в локтевом суставе.
Переломы головки и шейки лучевой кости. Переломы головки и шейки лучевой кости возникают при падении на вытянутую руку.
При таком механизме травмы могут наблюдаться также повреждения головчатого возвышения плечевой кости. Различают три вида переломов головки лучевой кости: трещины и переломы без смещения, краевые переломы со смещением, раздробленные переломы (рис. 55).
ДОСТУПЫ К ЛОКТЕВОМУ СУСТАВУ
Задний поднадкостничный доступ по Фарабефу. П о л о ж е н и е б о л ь н о г о — на спине, рука на груди.
Разрез длиной до 12 см проходит по заднесрединной линии плеча над вершиной локтевого отростка, идет далее по гребню локтевой кости книзу. Разрез может быть слегка выпуклым кнаружи, что позволяет избежать образования кожного рубца непосредственно над локтевым отростком. Трехглавую мышцу рассекают продольно вместе с надкостницей. Кость скелетируют поднадкостнично (рис. 56, а).
Задний доступ по Кемпбеллу. П о л о ж е н и е б о л ь н о г о— на спине, рука согнута и лежит на груди.
Производят слегка изогнутый разрез кожи, затем из апоневроза трехглавой мышцы выкраивают треугольный лоскут, основание которого расположено у локтевого отростка. После отведения лоскута вниз волокна трехглавой мышцы раздвигают продольно (рис. 56, б). При этом открывается широкий доступ к задней поверхности локтевого сустава. Вскрытие капсулы сустава позволяет произвести необходимые манипуляции на суставных поверхностях плечевой, лучевой и локтевой костей. Сухожилие трехглавой мышцы ушивают при сгибании сустава, при этом его фактически удлиняют.
Задний трансолекраноновый доступ. Доступ описал Kisselbaum (1952).
Делают подковообразный разрез, выпуклая часть которого расположена в дистальном направлении. Оба вертикальных плеча разреза проходят у мыщелков плечевой кости, поперечная часть — на 2—3 см дистальнее суставной щели. После рассечения кожи
и подкожной жировой клетчатки осторожно рассекают апоневроз
и под защитой желобоватого зонда выделяют локтевой нерв. Обнаженный нерв анестезируют и отводят кнутри. С обеих сторон
олекранона рассекают мягкие ткани и суставную капсулу. Локтевой отросток перепиливают ближе к основанию и вместе с мышцами отводят проксимально (рис. 56, в). При этом широко обнажаются дистальный отдел плечевой кости и элементы локтевого
56. Задние доступы к локтевому суставу.
а по Фарабефу; б — по Кэмпбеллу; в — трансолекраноновый.
сустава. К недостаткам доступа относится необходимость выполнять остеосинтез: имеется также опасность развития остеоартрита.
Широкий задний доступ по Брайену — Морри. Этот доступ к локтевому суставу используют при переломах мыщелков и дистального конца плечевой кости, переломах локтевого отростка, застарелых вывихах предплечья. В отличие от доступа по Кэмпбеллу в данном случае не рассекают сухожилие трехглавой мышцы.
П о л о ж е н и е б о л ь н о г о — на здоровом боку. Срединный разрез кожи производят по задней поверхности плеча и предплечья на 9 см проксимальнее и 7 см дистальнее локтевого сустава. Выделяют локтевой нерв. Медиальную порцию трехглавой мышцы отделяют от плечевой кости в зоне разреза. Поверхностную фасцию предплечья рассекают дистально примерно на 6 см
с внутренней стороны локтевого отростка. Периост и фасцию тщательно отделяют как единое целое, идя изнутри кнаружи. Сухожильные волокна, которые вплетаются в локтевой отросток, тщательно отделяют, чтобы не нарушить связь трехглавой мышцы
с периостом и фасцией. Локтевой сустав при этом должен быть разогнут, чтобы уменьшилось натяжение трехглавой мышцы.
По завершении отделения трехглавой мышцы от локтевого отростка оставшуюся часть разгибательного механизма отводят тупо. При необходимости обнажения головки лучевой кости производят дополнительный разрез и субпериостально отсепаровывают локтевую мышцу от проксимального конца локтевой кости. Заднюю часть капсулы локтевого сустава обычно отслаивают вместе с периостом и сухожилием трехглавой мышцы. Проксимальную часть локтевого отростка можно резецировать. При этом хорошо виден блок плечевой кости. По завершении операции трехглавую мышцу подшивают к проксимальному отделу локтевой кости. Затем ушивают остальные мягкие ткани.
Наружный доступ. Обнажают верхушку наружного надмыщелка и в параолекраноновой части разреза отыскивают межмышечное пространство между трехглавой мышцей, расположенной сзади, и длинным лучевым разгибателем запястья и плечевой мышцей — спереди. Обнаружив это пространство, проникают в него снизу вверх и таким образом обнажают наружный край плечевой кости. Манипуляции следует производить осторожно, чтобы не повредить лучевой нерв. Общее сухожилие мышц предплечья отделяют от наружного надмыщелка. Затем сухожилие отводят в дистальном направлении, после чего обнажают капсулу сустава
Чрезнадмыщелковый наружный доступ по Гурьеву — Шестерне. В ЦИТО разработан и многократно применялся с хорошим результатом наружный чрезнадмыщелковый доступ к локтевому суставу. Доступ малотравматичен и обеспечивает широкий осмотр переднего отдела локтевого сустава, особенно если необходимо производить манипуляции на короновидном отростке.
П о л о ж е н и е б о л ь н о г о — на спине, рука — на столике.
57. Наружный доступ (а, б) к локтевому суставу.
Разрез мягких тканей начинают на 6—8 см проксимальнее локтевого сустава и проводят по наружному краю сухожилия трехглавой мышцы. На уровне локтевого сустава (щели) разрез овально изгибают и проводят по контуру разгибателей кисти. Рассекают фасцию. Между волокнами плечелучевой и трехглавой
мышц проникают до плечевой кости. Трехглавую мышцу отводят кзади, плечелучевую мышцу — кпереди и кнутри. Долотом отсекают наружный надмыщелок плечевой кости. Толщина фрагмента должна быть около 10 мм. Этот фрагмент вместе с прикрепляющимися к нему разгибателями кисти смещают кпереди и кнутри, постепенно проникая в локтевой сустав. При этом вместе с мягкими тканями смещаются глубокая ветвь лучевого нерва, срединный нерв и локтевая артерия. В результате этого открывается широкий доступ к головке лучевой кости, головчатому возвышению, лучевой вырезке локтевой кости, кольцевидной связке, короновидному отростку локтевой кости. Завершающим элементом операции является остеосинтез наружного надмыщелка плеча винтом Тер-Егиазарова.
Передний доступ. П о л о ж е н и е б о л ь н о г о — на спине, рука отведена.
Кожный разрез проводят по проекции плечелучевой мышцы, начиная его на 5 см выше локтевого сгиба. Спускаются вниз на 8—10 см, обходя снаружи локтевой сгиб. Рассекают глубокую фасцию. Обнажают плечелучевую и плечевую мышцы, апоневроз двуглавой мышцы плеча и круглый пронатор. Затем находят лучевой нерв, обнажают его и берут на резиновую держалку. Далее проникают в дистальную часть раны, где под плечелучевой мышцей находится супинатор. Непосредственно под супинатором к лучевой кости прикрепляется круглый пронатор и волокна общего разгибателя пальцев (рис. 58). После завершения манипуляций на головчатом возвышении, головке лучевой кости, кольцевидной связке и т. д, рану послойно ушивают.
Передненаружный доступ. П о л о ж е н и е б о л ь н о г о — на спине, рука отведена.
Кожный разрез начинают приблизительно на расстоянии 5 см над наружным надмыщелком, ведут по переднему краю плечелучевой мышцы и затем книзу на протяжении около 10 см, обходя снаружи локтевую ямку. Подкожные вены или рассекают между лигатурами, или мобилизируют и отводят. Затем рассекают фасцию и определяют передний край плечелучевой мышцы, который остается снаружи, и наружный край двуглавой мышцы, который остается внутри. Между этими мышцами проникают тупым путем вглубь, причем плечелучевую мышцу отводят кна-
плечевую — кнутри, пока
не дойдут до плечевой кости.
раны находится лучевой
нерв. Его следует обнажить
и отвести на резиновой держалке. После того как отведут кнутри двуглавую мышцу, под ней открывается наружная часть плечевой мышцы. Между этими мышцами проходит мышечно-кожный нерв, а ниже уровня сустава он выходит латеральнее сухожилия двуглавой мышцы. Рассекают надкостницу по ходу наружного края плечевой мышцы, который поднимают вместе с надкостницей и отводят. При этом обнажается также передненаружная часть капсулы. Разрезав ее, проникают до наружного мыщелка плеча и головки лучевой кости (рис. 59). Доступ довольно травматичен.
58. Выделение срединного нерва при операциях в зоне локтевой ямки,
а — кожный разрез; б — выделени; неповрежденного участка срединного нерва; в — дефект срединного нерва.
Читайте также:
- Варианты нормы губы плечевого сустава
- Роль холестерола в организме. Пластические функции фосфолипидов и холестерола
- Влияние температурных колебаний на организм. Нервная регуляция трофики тканей
- Пример множественной саркомы неба. Саркома небных миндалин
- Подапоневротическое пространство ладони. Стенки подапоневротического пространства. Сосуды и нервы левой кисти. Синовиальные влагалища сухожилий кисти.
