Техника переднего скользящего релиза с сохранением непрерывности при массивном разрыве вращательной манжеты плечевого сустава
Добавил пользователь Владимир З. Обновлено: 21.01.2026
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ ПЛЕЧЕВОГО СУСТАВА
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
К. А. ЕГИАЗАРЯН, Г. Д. ЛАЗИШВИЛИ, А. П. РАТЬЕВ, М. А. ДАНИЛОВ, Д. И. ОТВЕТЧИКОВА
Росси й ски й национальны й исследовательски й медицински й университет им. Н. И.Пирогова, Москва
Информация об авторах:
Повреждения сухожилий вращательной манжеты плечевого сустава - часто встречающаяся и наиболее тяжелая в диагностике патология сухожильно-мышечного аппарата плеча. Проведен анализ литературных данных, посвященных диагностике, методам обследования, тактике оперативного лечения в зависимости от тяжести выявленной патологии сухожилий вращательной манжеты плеча.
Ключевые слова: плечевой сустав, вращательная манжета. Актуальность
Повреждения плечевого сустава составляют от 16 до 55% среди поражений всех крупных суставов человека [1]. По данным некоторых авторов частота обращаемости за медицинской помощью в связи с повреждением плечевого сустава насчитывает 30 случаев на 1000 человек [2].
Самыми распространенными жалобами, предъявляемыми пациентами во время осмотра, являются боль и ограничение функции верхней конечности. У 65-70% пациентов основной причиной болевого синдрома и нарушением функции верхней конечности является повреждение мышечно-сухожильного аппарата вращательной манжеты плеча [3].
В США разрывы вращательной манжеты встречаются у 10% пациентов старше 60 лет, что приводит к 75000-250,000 восстановительным операциям на связочно-сухожильном аппарате плечевого сустава в год [4].
В Австралии в оперативном лечении повреждений вращательной манжеты плечевого сустава нуждаются 14 000 человек ежегодно [5].
К сожалению, многие пациенты, обращаясь за медицинской помощью на этапе амбулаторного звена, получают лишь симптоматическое лечение патологии плечевого сустава [6].
За выставленными при первичном обращении диагнозами «ушиб», «растяжение», «плечелопаточный периартрит» могут скрываться нераспознанные более серьезные повреждения [7]. Главной проблемой при выявлении мягкотканных повреждений плечевого сустава является отсутствие единого алгоритма диагностики [8]. В результате хирургическое лечение свежих повреждений вращательной манжеты плеча не осуществляется своевременно.
Стойкое ограничение объема движений, вызванное болью, сначала переходит в мышечную, позже - в десмогенную контрактуру. Боль, ограничение движений, снижение мышечной силы и выносливости постепенно лишают пациента трудоспособности, что отражается и на психоэмоциональном статусе больного [9, 10].
Целью нашего исследования является анализ способов оперативного лечения повреждений сухожилий вращательной манжеты плеча, определение показаний и выработки тактики лечения пациентов с данной патологией.
Уникальная подвижность сустава, сформированная в процессе филогенеза и трудовой деятельности человека, определяет наибольшую частоту его повреждений в наиболее трудоспособном возрасте [11]. Разнообразие движений, осуществляемых суставом, обусловлено малой площадью контакта суставных поверхностей (головки плечевой кости и лопатки), избыточностью капсулы, слабой выраженностью связочного аппарата. Соответственно, можно сделать вывод, что в основе стабильности и нормального функционирования сустава лежит сбалансированная работа окружающих его мышц.
Особенности анатомии плечевого сустава заключаются в малой площади соприкосновения суставных поверхностей - головки плечевой кости и суставной поверхности лопатки, а также в избыточности капсулы и слабой выраженности связочного аппарата, чем обеспечена высокая мобильность сустава. Это и обуславливает частоту и разнообразие повреждений плечевого сустава.
Тесная функциональная связь элементов плечевого сустава приводит к тому, что даже небольшое повреждение некоторых из них вовлекает в патологический процесс другие суставные структуры, а это, в свою очередь, способствует прогрессированию анатомо-функциональных изменений ротаторной манжеты плеча и элементов субакромиального пространства. Так развитие повреждений вращательной манжеты после первичной травмы составляет от 65-84% [8, 12, 13].
От самого момента повреждения до появления первых симптомов нередко проходит от нескольких месяцев и до нескольких лет. Затяжной характер течения нередко завершается инвалидностью больных [14, 15].
Начинать исследование плечевого сустава всегда следует с выполнения рентгеновских снимков в двух проекциях: так можно получить необходимую информацию о наличии костной патологии [16].
Объективными методами, подтверждающими наличие повреждения, размер и точную локализацию дефекта вращательной манжеты плечевого сустава, являются КТ, МРТ и УЗИ. Но в отечественной литературе для диагностики этой патологии практически не используется такой современный метод исследования, как ультразвук. По-видимому, это обусловлено сложившимся мнением о недостаточной информативности ультрасонографии и, прежде всего потому, что получаемая картина не достаточно изучена
Известно, что залогом успешного лечения, минимизирования операционной травмы и осложнений является выбор адекватного объема хирургического вмешательства. Использование для этих целей магнитно-резонансной томографии открывает новые возможности для предоперационного планирования [17]. В то же время ее широкое использование с практической целью сдерживается погрешностями в трактовке томограмм, так как их зачастую анализируют не специалисты, выполняющие оперативные вмешательства у больных, а врачи лучевой диагностики. Помимо этого, имеет место дороговизна, относительная длительность исследования и ограниченная доступность.
По мнению многих авторов, основным показанием к оперативному лечению повреждений сухожилий вращательной манжеты плеча является физическая активность пациентов, наличие стойкого болевого синдрома и отсутствие сопутствующей патологии, исключающей хирургическое вмешательство [18].
Несмотря на большое разнообразие предложенных методов хирургической коррекции при повреждениях ротаторной манжеты плеча, до сих пор сохраняются разногласия в отношении показаний к оперативному лечению, сроков выполнения вмешательства, выбора хирургической тактики и др.
Общая цель оперативной коррекции повреждений ротаторной манжеты плеча - уменьшение боли в плече и восстановление функции плечевого сустава.
В настоящее время существует несколько основных принципов оперативного лечения: санация дегенеративно-измененных тканей вращательной манжеты, санация совместно с акромиопластикой, шов сухожилия в сочетании с акромиопластикой.
Под термином «массивный разрыв вращательной манжеты плеча» подразумевается повреждение двух сухожилий и более [19].
При выполнении только декомпрессии или санации плечевого сустава не следует ожидать улучшения силовых характеристик мышц. Подобный метод лечения рекомендован для пациентов с невысокой физической активностью при массивных невосстанавливаемых разрывах ротаторов [20]. По данным проведенного исследования после такой тактики лечения удовлетворительный результат достигнут у 83% пациентов [21].
Самой простой по технике выполнения является открытая операция, восстанавливающая целостность вращательной манжеты плеча. Она может быть вариантом выбора при коррекции полнослойных разрывов, потому что позволяет хорошо визуализировать дефект сухожилия с определением точных размеров и формы дефекта, выполнить субакромиальную декомпрессию, адекватно мобилизовать манжету перед ее коррекцией, надежно выполнить шовную фиксацию сухожилия [22].
Y. Ono с соавторами доказали, что восстановление целостности сухожилий при разрывах является предпочтительным методом лечения [23].
С помощью вышеописанной операции можно устранить большинство мышечно-сухожильных дефектов. Но при наличии таких клинических признаков, как потеря ротации и отведения плеча у молодых пациентов возможно выполнить пластику мышечно-сухожильного дефекта с помощью перемещенной широчайшей мышцы спины. Так же эта методика может быть применена у пациентов, которым ранее проводились неудачные попытки по восстановлению целостности сухожилий вращательной манжеты [24].
За последние двадцать лет, по мере совершенствования техники и накопления клинического опыта, артроскопия превратилась в интенсивно развивающийся, высокоэффективный метод диагностики и малоинвазивной реконструктивной хирургии плечевого сустава.
Сразу после внедрения артроскопической техники лечения заболеваний вращательной манжеты плеча исследователи доказали, что результаты миниинвазивной техники сопоставимы с традиционными открытыми хирургическими вмешательствами. После артроскопической коррекции повреждений вращательной манжеты при разрывах 2-3 см, ретракции его не более 1-2 см и при хорошем состоянии тканей сухожилия удается получить хорошие результаты операции в 83,06% [25].
В исследовании Rosa D. с соавторами имеется клинический опыт лечения пациентов с дефектами сухожилий вращательной манжеты плеча методикой InSpaсe или баллонной пластики. Проанализировано лечение 10 пациентов с массивными невосстанавливаемыми разрывами ротаторов плеча, которым произведена артроскопическая имлантация баллона в субакромиальное пространство. Через 8 недель после операции пациенты отмечали увеличения объема движений в плечевом суставе, уменьшение болевого синдрома, а через 3 месяца пациенты смогли вернуться к тяжелой физической нагрузке [26].
Благодаря малотравматичной технике оперативного лечения пациенты в раннем послеоперационном периоде не испытывают выраженного болевого синдрома и приступают к восстановлению объема движений в плечевом суставе значительно быстрее [27].
Имплантация протеза плечевого сустава показана только в случаях массивного невосстанавливаемого повреждения мягкотканных структур плечевого сустава, вызывающего стойкий болевой синдром, появление нестабильности плеча и нарушение функций верхней конечности. В 2016 году опубликовано исследование, в которое включены 60 пациентов с массивным невосстанавливаемым разрывом вращательной манжеты плечевого сустава. Пациентам выполнено тотальное эндопротезирование поврежденного плечевого сустава. Через 2 года у 10% пациентов отмечается снижение болевого синдрома по визуально-аналоговой шкале (ВАШ) и увеличение амплитуды движений по шкале ASES (American Shoulder and Elbow Surgeons Standardized Shoulder Assessment Form). Объем движений у оперированных пациентов при сгибании увеличился от 53 о до 134 о , а при отведении - от 49 о до 125 о [28].
Заключение
Несмотря на распространенность частоты возникновения травм ротаторной манжеты плеча, а также большое количество работ, посвященных данной проблеме, диагностика данного поражения до сих пор представляет определенные трудности. Это значительно увеличивает продолжительность нетрудоспособности пациентов, сроки лечения, а также ведет к росту числа неудовлетворительных результатов [29, 35].
На этапе дообследования и предоперационного планирования важно проводить грамотный дифференциальный диагноз. Для получения лучших результатов оперативное лечение пациентам необходимо выполнять в ранние сроки после травмы.
Для максимальной эффективности хирургическое вмешательство подбирается с учетом давности заболевания, наличия сопутствующей патологии, возраста и физиологических потребностей конкретного пациента. Так же необходимо оценивать локализацию дефекта, качество мышечно-сухожильной ткани плечевого сустава и степень ретракции поврежденного сухожилия.
Внимания, уделяемого пластике сухожилий при их дефекте, явно недостаточно [30]. В литературе представлено небольшое количество публикаций о применении искусственных материалов для закрытия дефекта сухожилия вращательной манжеты [31]. Различные методики закрытия дефекта зачастую исключают надостную мышцу из процесса реконструктивного оперативного вмешательства [32]. В описанных методиках закрытия дефектов не уделяется должного внимания восстановлению вектора приложения силы надостной мышцы. В результате перемещенные сухожилия мышц плечевого пояса не компенсируют потерю функции надостной мышцы и отведение конечности нарушается. До сих пор актуален поиск новых подходов к восстановлению функции верхней конечности при лечении застарелой патологии сухожилий манжеты с ретракцией мышц плечевого сустава [33].
В литературе отсутствуют публикации, посвященные единому алгоритму послеоперационной реабилитации пациентов с повреждениями вращательной манжеты плеча. Крайне мало отражены иммобилизационный и постиммобилизационный период, отсутствуют простые, отличающиеся дешевизной и доступностью механоаппараты для реабилитации пациентов [34].
Список литературы
1. Mckee M.D., Yoo D.J. e e ect of surgery for rotator cu disease on general health status. Results of a prospective trial // J. Bone Joint Surg. - 2000. - Т.82-A. No7. P. 970-979.
2. Burkhart S., Barth J. Arthroscopic repair of massive rotator cu tears with stage 3 and 4 fatty degeneration // Arthroscopy. - 2007. Т. 23. No 4. P. 347-354.
3. Fukuda H. Partial-thickness rotator cu tears: a modern view on Codman's classic //Journal of Shoulder and Elbow Surgery. - 2000. Т. 9. No. 2. P. 163-168.
4. Kuhn J.E. et al. E ectiveness of physical therapy in treating a traumatic full-thickness rotator cu tears: a multicenter prospective cohort study //Journal of Shoulder and Elbow Surgery. - 2013. Т. 22. No. 10. P. 1371-1379.
5. Wang T. et al. Bioreactor design for tendon, ligament engineering //Tissue Engineering Part B: Reviews. - 2012. Т. 19. No. 2. P. 133146.
6. Ненашев Д В., Варфоломеев А.П., Майков С.В. Анализ отдаленных результатов эндопротезирования плечевого сустава // Травматология и ортопедия России. - 2012. Т. 2. С. 71-78.
8. Zumstein M.A., Jost B., Hempel J., Hodler J., Gerber C. e Clinical and Structural Long-Term Results of Open Repair of Massive Tears of the Rotator Cu // J. Bone Joint Surg. Am., - 2008. No90. P. 2423-2431.
9. Скороглядов А.В., Страхов М.А., Егиазарян К.А., Соков Е.Л., Магдиев Д.А., Семенова Т.В., Бутров А.В., Барсук В.И., Кондрашенко Е.Н., Корнилова Л.Е. Лечение болевого синдрома при повреждениях и заболеваниях опорно-двигательного аппарата. Учебное пособие. - М.: 2017. 320 с.
10. Grant H. J., Arthur A., Pichora D. R. Evaluation of interventions for rotator cu pathology: a systematic review // J Hand er. - 2004. No17. P. 274-299.
11. Неверов В. А. и др. Современный взгляд на лечение больных с травматическим вывихом плеча //Вестник хирургии имени И. И. Грекова. - 2007. No. 2. - С. 51-54.
12. Архипов C. B., Кавалерский Г. М. Плечо: современные хирургические технологии: (Атлас). - 2009. С. - 109-126.
13. Kim S. H., Ha K. I., Park J. H., Kang J. S., Oh S. K., Oh I. Arthroscopic versus mini-open salvage repair of the rotator cu tear: outcome analysis at 2 to 6 years' follow-up // Arthroscopy. - 2003. No19. P. 746-754.
14. Куропаткин Г. В., Щербаков В. Г. Об иммобилизации конечности после оперативного лечения привычного вывиха плеча // Ортопедия травматология и протезирование. - 1991. No8. С. 13-15.
15. Browning D. G., Desai M. M. Rotator cu injuries and treatment // Prim. Care. - 2004. No4. P.807-829.
16. Прудников О. Е. Оперативное лечение повреждений ротаторной манжеты плеча // Ортопедия травматология и протезирование. - 1988. No. 3. - С. 53-58.
17. Chang W. K. Shoulder impingement syndrome //Physical medicine and rehabilitation clinics of North America. - 2004. B. 15. No. 2. P. 493-510.
18. Аскерко Э. А. Лечение частичных повреждений ротаторной манжеты плеча с функциональной полноценностью надостной мышцы // Вестн. Вит. гос. мед. ун-та. - 2006. B.5, No4. С. 79-83.
19. Neer C.S. II Shoulder Reconstruction Philadelphia W В Saunders Company, - 1990. P. 551.
20. Прудников Е. Е., Прудников Д. О., Прудников О. Е. Хирургическое лечение «невосстановимых» разрывов вращающей манжеты плеча // Политравма. - 2007. No. 4. С. 19-26.
21. Dornan G. J. et al. Cost-E ectiveness of Arthroscopic Rotator Cu Repair Versus Reverse Total Shoulder Arthroplasty for the Treatment of Massive Rotator Cu Tears in Patients With Pseudoparalysis and Nonarthritic Shoulders // Arthroscopy: e Journal of Arthroscopic & Related Surgery. - 2017. B. 33. No. 4. P. 716-725.
22. Montgomery T. J., Yerger B., Savoie F. H. Management of rotator cu tears: a comparison of arthroscopic debridement and surgical repair // Journal of shoulder and elbow surgery. - 1994. B. 3. No. 2. P. 70-78.
23. Ono Y. et al. Arthroscopic Repair of Articular Surface Partialickness Rotator Cu Tears: Transtendon Technique versus Repair a er Completion of the Tear- A Meta-Analysis // Advances in Orthopedics. - 2016. С. 117-124.
24. Wolf E. M., Pennington W. T., Agrawal V. Arthroscopic rotator cu repair: 4-to 10-year results // Arthroscopy: e Journal of Arthroscopic & Related Surgery. - 2004. B. 20. No. 1. P. 5-12.
25. Мажди З. и др. Лечение повреждения вращательной манжеты плечевого сустава с использованием артроскопической техники // Вестник Российского университета дружбы народов. Серия: Медицина. - 2010. No. 2. С. 36.
26. Rosa D. et al. Treatment of massive irreparable rotator cu tears through biodegradable subacromial InSpace Balloon // BMC Surgery. - 2013. B. 13. No. 1. P. 43.
27. Woollard J. D. et al. e relationship of preoperative factors to patient-reported outcome in rotator cu repair: a systematic review // Physical erapy Reviews. - 2016. P. 1-13.
28. Virk M. S., Nicholson G. P., Romeo A. A. Irreparable Rotator Cu Tears Without Arthritis Treated With Reverse Total Shoulder Arthroplasty // e Open Orthopaedics Journal. - 2016. B. 10. No. 1. С. 296-308.
29. Литвинов И. И., Ключевский В. В., Рыжкин А. А. Внутренний остеосинтез закрытых диафизарных переломов плечевой кости // Политравма. - 2012. No. 2. С. 23-27.
30. Повелихин А. К, Абжалилов Р. А., Повелихин А. А. Консервативная реабилитация больных с нестабильностью плечевого сустава // Коленный и плечевой сустав XXI век: материалы зимнего Всероссийский симпозиум. Москва - 2000. С.166-167.
31. Clare D. J. et al. Current concepts reviewshoulder arthrodesis // J. Bone Joint Surg. - 2001. Vol.83-A, No4. P. 593-600.
32. Gazielly D. F., Montagnon C., Gleyze P. Functional and anatomical results a er rotator cu repair // Clin. Orthop. 1994. No304. P. 4353.
35. Mall N. A. et al. Symptomatic progression of asymptomatic rotator cu tears // J Bone Joint Surg Am. - 2010. Т. 92. No. 16. С. 2623-2633.
SURGICAL TREATMENT OF INJURIES OF THE ROTATOR CUFF OF THE SHOULDER JOINT
K. A. EGIAZARYAN, G. D. LAZISHVILI, M. A. DANILOV, D. I. OTVETCHIKOVA
The Russian national research medical university named after N.I. Pirogov, Moscow
Information about authors:
Damages of the rotator cu are the most common and most severe in the diagnosis of pathology of the tendon-muscular apparatus of the shoulder. An analysis of published data on the diagnosis, methods of examination, tactics of surgical treatment depending on the severity of identi ed pathology of the rotator cu tendons of the shoulder.
Key words: shoulder joint, rotator cu .
Повреждение вращательной манжеты плечевого сустава

Повреждение вращательной манжеты плечевого сустава рассматривают в качестве основной причины хронической боли и дисфункции сочленения у пациента старше 50 лет. Повреждения дегенеративной природы встречаются чаще, чем посттравматические разрывы. Вращательная (ротаторная) манжета плеча - группа мышц и сухожилий, которые окружают сустав, удерживая головку кости в неглубокой суставной впадине, т.е. выполняют стабилизирующую функцию. Ранее патологию называли плече-лопаточный периартрит. В современной ортопедии с доступностью магнитно-резонансной томографии и артроскопии диагностируют травму плечевого сустава с разрывом конкретного компонента/компонентов вращательной манжеты. Лечение, в зависимости от степени тяжести патологии, может быть консервативным или оперативным.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины повреждения вращательной манжеты плечевого сустава
Комплекс ротаторной манжеты плечевого сустава включает в себя сухожилия коротких ротаторов плеча - подлопаточной, надостной, подостной, малой круглой мышцы, внутрисуставную часть сухожилия длинной головки двуглавой мышцы плеча. Структуры соединены между собой и капсулой фиброзными перемычками.
Нарушение целостности вращательной манжеты может быть результатом:
- значительной травматизации плеча (падение, удар)
- прогрессирующей дегенерации и разрушения сухожильной ткани
Повторяющиеся циклические движения, связанные с необходимостью длительное время держать руки над головой у представителей ряда профессий (художник, плотник, дирижер, маляр), могут вызвать воспаление или повреждение сухожилий. С возрастом риск получить повреждение вращательной манжеты плеча выше.
Внешняя травма может возникнуть в результате сдавления сухожилия на аномальной коракоакромиальной дуге во время движения плеча. Способствующие факторы включают изогнутые и крючковатые формы акромиона, шпоры, акромиально-ключичные остеофиты, сухожильный и бурсальный отек, импинджмент синдром (синдром акромиально-бугоркового соударения).
Симптомы повреждения вращательной манжеты плечевого сустава
Клинические проявления вариативны: от полного отсутствия жалоб до развития нарушений биомеханики сочленения на фоне выраженного болевого синдрома.
Симптомы могут включать:
- ноющую тупую боль глубоко в плече, неприятные ощущения усиливается, если лечь на сторону поражения, при поднятии тяжестей
- трудности в заведении рук за спину, поднятии над головой, появление звуковых феноменов - щелчков, хруста
- отечность плечевого сочленения, локальное повышение температуры при острой патологии
- слабость в конечностях, атрофия мышц при длительно существующем процессе
При незначительных повреждениях мышц объем движений сохранен, но присутствует болезненная дуга (при отведении верхней конечности 60-120 градусов боль достигает максимума).
Классификация
Характеристики повреждений вращательной манжеты плеча широко варьируют и влияют на прогноз, выбор тактики лечения. Ортопеды и травматологи используют несколько систематизаций.
Для описания травмы важны:
- тип повреждения по этиологическому фактору/механизму - острое/застарелое (травматическое), хроническое (атравматическое), сочетанное
- по топографическим признакам относительно сагиттальной плоскости ( по Patte) - учитывают какие именно структуры травмировались - подлопаточная мышца, клювовидно-плечевая связка, только надостная мышца, в совокупности и пр.
- полное/неполное повреждение, состояние окружающих тканей
- артроскопическая картина и пр.
Диагностика
После оценки анамнеза (факт травмы или постепенное ухудшение биомеханики сустава на фоне хронической боли), физикального осмотра и пальпации, проводят инструментальные исследования:
Рентгенографию. На снимках можно увидеть сопутствующие переломы костей, дегенеративные изменения, приведшие к атравматическому повреждению сухожилий ротаторной манжеты плеча:отложение солей кальция в области акромиона, сужение межсуставного пространства, снижение плотности костной ткани (остеопороз), дегенеративные процессы структур, составляющих сустав.
Компьютерная томография обеспечивает лучшую визуализацию по сравнению с рентгеном, но получить детальное представление о проблеме лучше с помощью МРТ.
Магнитно-резонансная томография при оценке суставно-мышечно-капсульного комплекса плеча позволяет уточнить конкретный компонент, установить предположительный генез: воспаление или дегенеративный процесс.
- депонирование жидкости скопление выпота в подакромиальном пространстве
- дефекты ротаторной манжеты
- воспаление
- импиджмент синдром
- остеофиты
К какому врачу обратиться
С жалобами на боль в плече и дисфункцию сустава пациенты приходят к:неврологу; травматологу; ортопеду.
Если диагноз установлен и показана консервативная терапия, помогут реабилитологи; специалисты ЛФК; физиотерапевты.
Заболевания по направлению Разрыв (повреждение) вращательной манжеты
Большие нагрузки на плечо могут стать причиной различных повреждений и дегенеративных изменений. При неоднократных нагрузках на сустав плеча теряется его стабильность, и возникают проблемы с работоспособностью. Более серьезной проблемой является частичный или полный разрыв вращательной манжеты сустава. Такая травма требует срочного врачебного вмешательства и, зачастую, оперативного лечения.
Плечевой сустав - один из наиболее подвижных суставов в теле человека. Строение данного сустава дает возможность осуществлять в большом диапазоне различные движения верхними конечностями: вращательные, сгибательные, отводящие, разгибательные и приводящие действия.
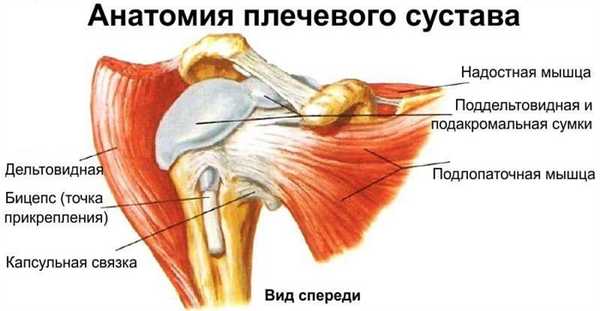
Описание заболевания
Вращательная манжета плеча - передняя наружная часть капсулы плечевого сустава. Она объединяет в себе сухожилия надостной, подостной, малой круглой мышц. Несмотря на различие выполняемых ими функций, такое анатомически близкое место фиксации мышц позволило травматологам идентифицировать их в общую группу (вращательную манжету плеча).
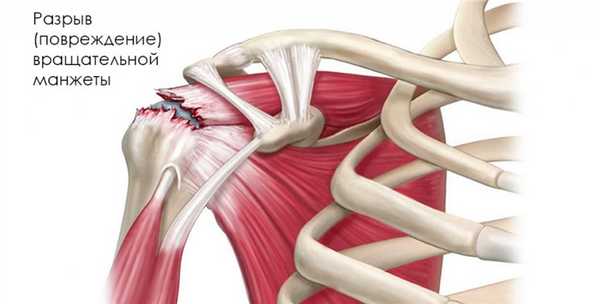
Повреждением вращательной манжеты можно считать разрыв одного или группы сухожилий, входящих в ее состав. Чаще всего это вызвано травмой, вывихом или предшествовавшим хроническим воспалительным процессом.
Что вызывает повреждение вращательной манжеты плечевого сустава?
Как уже было сказано выше, самой частой причиной повреждения вращательной манжеты является травма. Чаще всего разрывы возникают у лиц преклонного возраста, однако у молодых людей разрыв тоже может произойти вследствие серьезных повреждений, таких, как перелом части плечевой кости или вывихи.
Довольно распространенная причина повреждения вращательной манжеты - постоянная травматизация сухожилий, имеющая хронический характер. В основном, это относится к людям, профессиональная деятельность которых связана с тяжелым физическим трудом. Напряжение и сильная нагрузка на суставы, сопровождающиеся многократными двигательными операциями, приводит к хроническому воспалению и боли.
Самопроизвольному разрыву или повреждению сухожилий, как правило, предшествует период дегенеративно-дистрофических изменений. Недостаток кровоснабжения - основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность.
Еще одной причиной может являться индивидуальная анатомия. Иногда недостаточное пространство между головкой плечевой кости и кончиком лопаточной кости приводит к постоянному трению и травмированию сухожилий вращательной манжеты. Помимо этого, анатомически обусловленным является крючкообразная форма акромиального отростка и наличие на кончике лопаточной кости добавочной кости, повреждающей сухожилия.
Симптомы разрыва вращательной манжеты
Разрыв всегда сопровождается резким приступом боли, локализованной в области плечевого сустава и вокруг него. Боль нередко иррадиирует в кисть, шею и предплечья. Характерным симптомом является усиление боли при попытке совершить определенное движение рукой, например, поднять ее или отвести в бок. В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
Место, где локализован центр боли, напрямую зависит от места нахождения поврежденного сухожилия. Самым частым в клинической практике является разрыв сухожилия надостной мышцы. Диагностировать такой случай можно, попросив пациента отвести руку в бок. Если мы имеем дело именно с таким повреждением, больной не сможет выполнить данное задание. Если же, отведение руки возможно, но ощущается ярко-выраженная боль, вероятнее всего, что сухожилие порвано не полностью, а лишь сильно повреждено.
Диагностика повреждений вращательной манжеты ключевого сустава
Для того, чтобы поставить верный диагноз врач проводит комплекс мер по установлению клинической картины.
Первым методом является опрос больного: врачу необходимо установить обстоятельства, при которых появилась боль, установить, как давно пациент испытывал неприятные ощущения в данной области и расспросить о характере профессиональной деятельности.
Затем необходим тщательный осмотр с применением специфических тестов. Таким образом определяется уровень, степень выраженности болевого синдрома, степень слабости двигательных функция и состояние прилегающих мышц. Обычно, полный разрыв имеет ряд ярко-выраженных симптомов, поэтому диагностировать его удается без труда.
Ниже приведено несколько диагностических тестов, помогающих врачу разобраться с характером повреждений плечевого сустава.
Болезненная дуга Доуборна
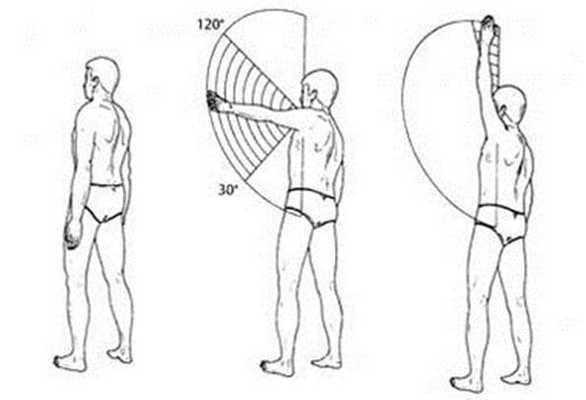
Рука пассивно и активно отводится от начального положения вдоль туловища.
Оценка. Боль, появляющаяся при отведении между 70° и 120°, является симптомом повреждения сухожилия надостной мышцы, которое подвергается компрессии между большим бугорком плечевой кости и акромиальным отростком в этой фазе движения («подакромиальный импиджмент»).
Тест отведения рук из нулевого положения
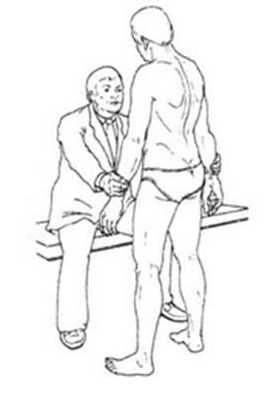
Пациент стоит с опущенными и расслабленными руками. Врач охватывает дистальную треть каждого предплечья пациента своими руками. Пациент пытается развести руки, в то время как врач оказывает сопротивление.
Оценка. Отведение руки осуществляют надостная и дельтовидная мышцы. Боль и особенно слабость в процессе отведения и девиации руки убедительно подтверждают разрыв ротаторной манжеты.
Эксцентричное расположение головки плеча в виде ее верхнего смещения при разрыве ротаторной манжеты возникает из-за дисбаланса мышц, окружающих плечевой сустав. Частичные разрывы, которые могут быть функционально компенсированы, в меньшей степени нарушают функцию при одинаковой выраженности болевых ощущений. Для полных разрывов неизменно характерны слабость и потеря функции.
Тест надостной мышцы Jobe
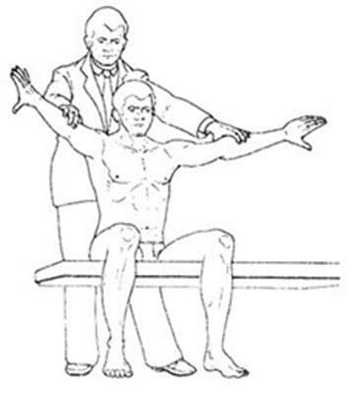
Этот тест может выполняться в положении пациента стоя или сидя. При разогнутом предплечье рука пациента устанавливается в положении отведения 90°, 30° горизонтального сгибания и во внутренней ротации. Врач оказывает сопротивление этому движению путем давления на проксимальный отдел плеча.
Оценка. Если этот тест вызывает значительную боль и пациент не может самостоятельно удерживать отведенную на 90° руку против силы тяжести, это называется положительным симптомом падающей руки. Верхние порции ротаторной манжеты (надостной) оцениваются преимущественно в положении внутренней ротации (первый палец смотрит вниз), а состояние передней порции манжеты — в положении наружной ротации.
Тест падающей руки (симптом падающего флажка, шахматных часов)
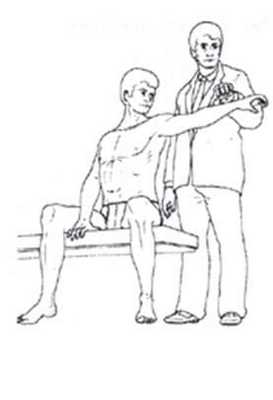
Пациент сидит, врач пассивно отводит разогнутую руку пациента приблизительно на 120°. Пациента просят самостоятельно удерживать руку в таком положении, а затем постепенно ее опустить.
Оценка. Невозможность удержания руки в этой позиции с или без боли, или резкое падение руки подтверждают повреждение ротаторной манжеты. Наиболее частой причиной является дефект надостной мышцы. При псевдопараличе пациент самостоятельно не может поднять поврежденную руку. Это основной симптом, подтверждающий патологию ротаторной манжеты.
Тест отведения в наружной ротации на разрыв сухожилия подостной мышцы
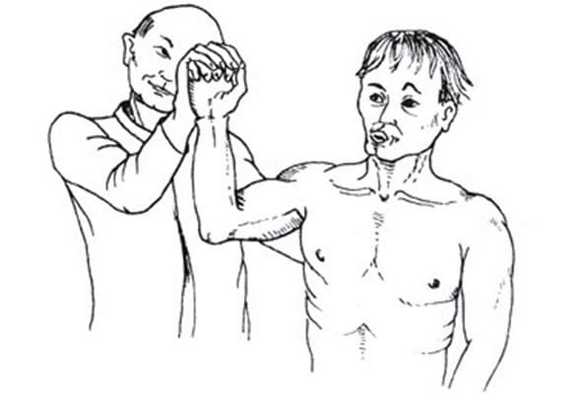
Рука пациента устанавливается в положении отведения 90° и сгибания 30°. В этом положении исключается действие дельтовидной мышцы как наружного ротатора. Затем пациенту предлагают начать наружную ротацию, чему препятствует врач.
Оценка. Уменьшение активной наружной ротации в отведенном положении руки характерно для клинически значимого повреждения сухожилия подостной мышцы.
Далее в обязательном порядке пациент получает направление на рентген. С помощью рентгенографического исследования врач получает картину, типичную для того или иного случая. К сожалению, именно разрыв не определяется четко, на него могут указать лишь ряд косвенных признаков. Самым информативным методом диагностики на сегодняшний день является магнитно-резонансная томография. С ее помощью можно визуализировать сухожилия, мышцы и связки плечевого сустава. Данный метод предоставляет наиболее четкую и яркую картину состояния мягких тканей пациента.
Методы лечения разрыва вращательной манжеты
Самым первым действием врача станут меры по облегчению боли: обычно, это противовоспалительные обезболивающие препараты и мази. Рекомендуется полный покой травмированной руки и фиксация с помощью наложения повязки или отводящей шины. Убрать отек поможет наложение холода, например пакета со льдом.
Хирургическое лечение
Полный разрыв манжеты не сможет срастись самостоятельно, а потому требуется незамедлительное оперативное вмешательство, дабы не утратить двигательную функцию сустава. В данном случае важно произвести операцию как можно раньше, потому как застарелая травма приводит к укорачиванию мышцы и невозможности растягивания ее до исходной длины. В таких случаях весьма сложно вернуть сухожилие на место и потребует от хирурга немало усилий. Оптимальный период исполнения операции - несколько месяцев с момента разрыва.
В процессе хирургического вмешательства поврежденное сухожилие натягивают, прикрепляя его к месту исходного положения, а также подшивают, если это необходимо. Все безжизненные ткани, подвергшиеся дегенерации удаляют, чтобы сухожилие лучше приросло к месту искусственного присоединения. Для прикрепления сухожилия в основном используются якорные фиксаторы. Якорь вкручивается в тот участок кости, куда впоследствии будет подсоединены мягкие ткани. Нити, прикрепленные к якорю, пропускают через вращательную манжету и подтягиваются к кости с помощью узловых швов. Таким образом, швы удерживают ткани до полного срастания мест разрыва. Операция по восстановлению функций вращательной манжеты можно назвать довольно сложной, и она выполняется путем разреза.
Артроскопическое лечение
Артроскопия - наиболее прогрессивный метод оперативного лечения разрыва вращательной манжеты. Выполняется без разреза путем создания специального прокола диаметром 1-2 сантиметра. Через полость прокола в сустав вводят камеру - артроскоп, благодаря чему хирург видит четкую картину внутреннего пространства сустава. Изображение, получаемое с поверхности артроскопа, транслируется на экран, глядя на который хирург проводит все необходимые манипуляции и одновременно контролирует их.
Операция, проведенная таким способом наиболее предпочтительна, так как заживление происходит гораздо быстрее, а окружающие сустав ткани практически не повреждаются в ходе вмешательства. После хирургического вмешательства руку пациента обездвиживают на несколько недель путем наложения шины. Это обезопасит от возможности повторного разрыва и даст тканям срастись после операции.
Реабилитация после травмы
Реабилитацию после данной травмы нельзя назвать быстрой: как правило, она может занимать от 3 до 6 месяцев. Нагрузка на поврежденный сустав должна быть точно дозирована, дабы не нарушить процесс срастания.
В качестве реабилитации показаны специальные упражнения и восстановительная гимнастика. Разрабатывать сустав следует начинания с пассивных движений. Активные упражнения могут быть разрешены не ранее, чем через 6 недель после операции. Назначается физиолечение с целью снятия отечности тканей и боли после операции.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Повреждение вращательной манжеты

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
- Что такое манжета?
- Механизм изменений
- Этиологические факторы
- Классификация
- Признаки
- Диагностика
- Терапия
- Реабилитация
Плечевой сустав является одним из самых подвижных компонентов костно-мышечной системы. Особенности строения и функционирования приводят к достаточно частым травматическим или патологическим изменениям, одним из которых является повреждение вращательной манжеты плеча.
Что такое манжета?
вращательная манжета плеча
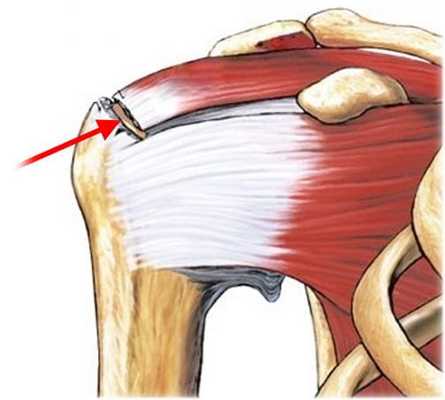
вращательная манжета плеча
Сустав плеча имеет круглую форму, что дает возможность для высокого объема движений, но при этом снижается стабильность. За обеспечение достаточной прочности, стабильности плеча отвечает вращательная манжета. Она представлена компонентами, которые увеличивают глубину суставной впадины. К ним относится хрящевая губа, локализующаяся по краям впадины, вращательная, надостная, подостная и подлопаточная мышца и соответствующие сухожилия, прикрепляющиеся к малому и большому бугру плечевой кости. Дополнительное укрепление дает соединительнотканная капсула, представляющая собой систему связок.
Механизм изменений
Повреждение вращательной манжеты развивается вследствие реализации двух основных механизмов:
- Слишком сильноефизическое воздействие, при котором головка плечевой кости стремится выйти из суставной впадины.
- Ослабление мягких тканей и соединительнотканных волокон капсулы. При этом повреждение может развиваться при обычных физнагрузках на плечо.
Значительная нагрузка при сниженной прочности тканей приводит к более тяжелым изменениям.
Этиологические факторы
Повреждение вращательной манжеты плечевого суставаможет происходить вследствие воздействия большого количества разнообразных причин, самыми распространенными из которых являются:
- Травмас воздействием внешней силы - повреждение часто происходит при падении на вытянутую руку, ушибе области плеча. Зачастую такие травмы сопровождаются вывихом или подвывихом плеча.
- Длительный воспалительный процесс мягких тканей, причиной которого является инфекция или аутоиммунная патология (заболевания, сопровождающееся выраженным нарушением функционального состояния иммунитета и синтезом антител к тканям структур костно-мышечной системы).
- Дегенеративно-дистрофические состояния, характеризующиеся постепенным ухудшением питания соединительной и хрящевой ткани с последующим разрушением структур. Они имеют возрастное происхождение, а также часто являются результатом систематических повышенных нагрузок на плечо (выполнение работы с длительным положением руки вверх).
- Врожденная патология с ослаблением соединительнотканных компонентов плеча или изменением их анатомического соотношения друг к другу.
Выяснение этиологических факторов необходимо для назначения адекватного лечения, реабилитации и профилактики.
признаки
признаки
Разделение повреждений на определенные виды проводится по нескольким критериям. В зависимости от основного этиологического фактора выделяются:
- Травматические изменения, частым результатом которых является повреждение вращательной манжеты правого плечевого сустава.
- Воспалительные изменения.
- Дегенеративные процессы.
По степени выраженности изменений тканей повреждения могут комбинироваться с полным или частичным вывихом. Также классификация включает разделение изменений по давности, они включают острое и застарелое повреждение манжеты. Из всех видов чаще всего встречается повреждение сухожилия вращательной манжеты плечевого сустава.
Определенные клинические признаки позволяют заподозрить повреждение вращательной манжеты плеча. Симптомы включают боль в области плеча, интенсивность которой зависит от степени изменений. Она обычно усиливается при попытках движений, особенно при подъеме руки вверх.
Повреждение структур нередко сопровождается нестабильностью сустава с чрезмерным увеличением объема движений в нем, а также периодическим выходом головки плечевой кости. Значительные изменения сопровождаются развитием синдрома воспаления с покраснением кожи, отеком тканей, локальным повышением температуры области плеча.
На основании всех выявленных клинических признаков врач ортопед-травматолог может сделать только предварительное заключение. Достоверное выяснение выраженности изменений проводится при помощи специального исследования, которое включает различные методики визуализации структур.
Наибольшее распространение в современных учреждениях получили рентгенологические методы исследования, томография, ультразвуковое обследование сустава, а также артроскопия. При помощи артроскопии врач также может выполнять лечебные манипуляции.
Терапия
Лечение повреждений обязательно является комплексным. После проведенного обследования медицинский специалист индивидуально для каждого пациента назначает консервативную тактику или хирургическую операцию. Если имеет место небольшое повреждение вращательной манжеты левого плечевого сустава, то назначается безоперационное лечение. Оно подразумевает использование медикаментозных средств (хондропротекторы, противовоспалительные препараты, витамины), а также физиотерапевтические процедуры.
Хирургические манипуляции обоснованы при выраженных изменениях, которые требуют пластики. Уменьшить травматизацию тканей, длительность послеоперационного периода сегодня можно за счет проведения артроскопической операции.
Реабилитация
Восстановление компонентов манжеты является важным направлением комплексных мероприятий, которое влияет на полноту восстановления функционального состояния плеча. Назначаются специальные упражнения, по мере адаптации тканей к нагрузкам объем движений в суставе увеличивается. Длительность реабилитации варьирует от нескольких месяцев до полугода.
Повреждение связочного аппарата плечевого сустава, привычный вывих плеча, разрыв сухожилий вращательной манжеты, травмы и заболевания акромиально - ключичного сочленения, артроз плечевого сустава, капсулит плечевого сустава, патология сухожилия длинной головки двуглавой мышцы плеча (бицепса)
Лечение больших, массивных невосстанавливаемых повреждений вращательной манжеты плечевого сустава

Вращательная манжета плечевого сустава (ВМП) относится к сложной анатомо-биомеханической структуре, помогающей стабилизировать плечевой сустав в правильном положении и производить в нем движения. Повреждения ВМП остаются наиболее частыми среди повреждений других анатомических структур плечевого сустава и, по данным ряда авторов, достигают 21%. На фоне дегенеративных изменений в структуре ВМП у пожилых пациентов такие повреждения склонны к жировой перестройке мышечной ткани. Такие повреждения сложны в своем восстановлении, а количество рецидивов после оперативного лечения по разным данным варьирует в очень широком диапазоне (20-90%). По результатам изучения неудач послеоперационного вмешательства внедрены альтернативные методики по замещению, трансферу или пластике поврежденных сухожилий, но до сих пор нет единого подхода в лечении данной патологии. В представленном литературном обзоре проанализирован материал по анатомической структуре и биомеханике ВМП, роли повреждения ВМП в нарушении функции плечевого сустава и возможные методы по ее восстановлению.
Ключевые слова
Полный текст
ВВЕДЕНИЕ
Причины болей в области плечевого сустава наиболее часто связаны с патологией субакромиального пространства, достигающей 70%. Повреждения вращательной манжеты плечевого сустава (ВМП) остаются самыми распространенными среди патологии плечевого сустава, достигая, по данным литературы, 20,7% [1, 2]. Среди повреждений ВМП выделяют малые, средние, большие и массивные, при этом на долю больших и массивных повреждений приходится 56% [3].
БОЛЬШИЕ И МАССИВНЫЕ ПОВРЕЖДЕНИЯ ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ ПЛЕЧЕВОГО СУСТАВА У ПАЦИЕНТОВ СТАРШЕЙ ВОЗРАСТНОЙ ГРУППЫ
Причины повреждения
У пожилых пациентов, особенно женского пола, на фоне гормональных изменений происходит перестройка костной ткани, приводящая к остеопении и остеопорозу, следствием чего является снижение эластичности мышечной ткани с последующими дегенеративными изменениями в них. F. de Oliveira с соавт. оценили результаты миографического исследования пациентов старшей возрастной группы, из которых 66% с диагностированной тендинопатией были отнесены к группе с повышенной предрасположенностью к повреждениям ВМП [4].
Как правило, развитию больших и массивных повреждений у пожилых пациентов предшествует эпизод низкоэнергетической травмы, по поводу которого они, как правило, не обращаются к врачу. И только появление выраженного болевого синдрома вместе со значительным снижением функции плечевого сустава заставляет пациентов обращаться за медицинской помощью. Позднее обращение приводит к атрофии поврежденных сухожилий ВМП с последующей жировой перестройкой мышечной ткани. Такие повреждения зачастую невосстановимы, а количество рецидивов после шва ВМП может достигать 20-90% [5].
Диагностические методы
На протяжении многих лет исследование плечевого сустава проводилось при помощи функциональных тестов. Так, с целью определения повреждений ВМП врач оценивал целостность сухожилия подлопаточной мышцы, используя тесты «Наполеон», Lift off, степень внутренней ротации. Для диагностики повреждения надостной и подостной мышц использовали тесты Jobe и Apley’s, тест падающей руки, симптом «флейтиста», а также степень наружной ротации. Для диагностики патологии сухожилия длинной головки бицепса использовали тесты Speed, O’Brien, Yergason и симптом Heuter. При подозрении на адгезивный капсулит плечевого сустава оценивали амплитуду пассивных движений и сохранение силы верхней конечности. В случае диагностики артроза акромиально-ключичного сустава оценивался тест «болевой дуги» при отведении руки в положении выше 120°, выполнялись пробы с локальным введением местных анестетиков в полость акромиально-ключичного сустава [6]. На основании этих данных удавалось установить предположительный диагноз и назначить необходимое лечение, однако степень верификации этих методов достаточно низка и не позволяет провести предоперационное планирование.
Внедрение в общую практику визуализирующих методов диагностики, таких как ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ), магнитно-резонансная артрография, позволило детально оценить структуры плечевого сустава.
УЗИ плечевого сустава является хорошей опцией в диагностике патологии плеча. Достаточная простота в использовании, малозатратность и исследование в режиме реального времени являются бесспорным преимуществом относительно других методов. Но чувствительность и специфичность УЗИ, по данным литературы, составляет от 46 до 95%, а вариабельность исследования напрямую зависит от уровня подготовки врача-диагноста [7].
С появлением МРТ диагностика плечевого сустава перешла на новый уровень. Учитывая высокую чувствительность и точность метода в исследовании мягких тканей, удалось улучшить диагностику патологий ВМП на 30-70%. На данный момент МРТ является «золотым стандартом» в исследовании не только плечевого сустава, но и остальных структур человеческого организма [8].
В последнее время широкое применение в практике приобрел метод магнитно-резонансной ангиографии. Наполнение капсулы плечевого сустава контрастным веществом позволяет более точно оценить анатомические структуры сустава и определить зоны распространения контрастного вещества. Однако при больших и массивных повреждениях ВМП этот метод не имеет высокой значимости и больше зарекомендовал себя при исследовании частичных или малых разрывов ВМП и повреждении суставной губы лопатки [9].
Классификация повреждений
В одной из первых классификаций повреждений ВМП R. Cofield (1982) оценивался размер повреждения по данным МРТ. O. Bayne (1984) предложил визуализировать повреждения во время диагностической артроскопии, которая часто переходила в лечебную. H. Ellman (1993) изучал характер повреждения ВМП по его виду, проводя предоперационное планирование. Чуть раньше (1990) этим же автором было предложено использовать артроскопическую классификацию при исследовании неполнослойных разрывов ВМП с целью интраоперационной диагностики повреждения. S. Snyder (2003) продолжил оценку неполнослойных разрывов ВМП и оценивал размер повреждения сухожилий вместе с их жировой перестройкой. D. Patte (1990) оценивал повреждения ВМП в сагиттальной плоскости, разделив плечевой сустав на 6 зон, а также изучал смещение сухожилий ВМП в сагиттальной плоскости в зависимости от давности травмы (1990). P. Habermeyer (2006), основываясь на принципах D. Patte, исследовал ретракцию сухожилий ВМП, разделив их на три зоны. K. Hamada (1990) ввел понятие артропатии плечевого сустава, оценивая смещение головки плечевой кости вверх при повреждении ВМП вместе с артрозными изменениями в суставе. D. Goutallier (1994) изучал изменения мышечной ткани ВМП после ее повреждения, оценивая степень перестройки мышечной ткани в жировую. При этом H. Thomazeau (1996), напротив, оценивал сохранные участки мышечной ткани после перестройки в жировую [10].
В клинической практике при лечении больших и массивных невосстанавливаемых повреждений ВМП наиболее часто используются классификации Patte, Goutallier, Hamada. Интерпретация данных на основании указанных классификаций дает возможность проведения предоперационного планирования с последующим операционным лечением.
Лечение
Консервативное лечение на протяжении многих лет оставалось методом выбора в лечении пациентов с большими и массивными повреждениями ВМП, особенно когда хирургическое лечение противопоказано. Местное применение физиотерапии вместе с лечебной физкультурой и локальным введением нестероидных противовоспалительных препаратов позволяет достичь хороших результатов на ранних этапах лечения. P. Zingg и соавт. (2007) провели лечение 40 пациентов с повреждением ВМП, из них у 11 повреждение было массивным. Все пациенты отметили значительное снижение болевого синдрома, увеличение объема движений в плечевом суставе, однако эффект был недолгосрочным [11].
C. Schmidt и соавт. (2015) проводили лечение пациентов с полнослойным повреждением ВМП. Курс консервативного лечения длился в течение 3 мес, при этом 75% пациентов отметили улучшение в период с 6-й по 12-ю нед лечения, но результаты 25% пациентов остались безуспешными, и им было выполнено оперативное лечение [12].
До появления артроскопической техники оперативные вмешательства на плечевом суставе заключались в открытом восстановлении повреждений ВМП. Первую опубликованную операцию по восстановлению ВМП выполнил E. Codman в 1911 г. Однако первые результаты по открытому восстановлению сухожилий ВМП были малообещающими, а количество неудовлетворительных результатов, по данным разных авторов, достигало 26-46% [13]. С. Neer (1972) предложил свою открытую методику по восстановлению ВМП, дополненную передней акромиопластикой. Оценивая свои результаты, он отметил улучшение функции плечевого сустава у 70-90% пациентов, а болевой синдром снизился в 85-100% случаев [14]. Н. McLaughlin (1962) считал, что время восстановления повреждений ВМП не имеет значения, но отметил тенденцию к переходу маленьких разрывов в большие при несвоевременном лечении [15]. Однако многие авторы были не согласны с таким подходом и считали раннее восстановление ВМП более предпочтительным.
С появлением артроскопической хирургии удалось снизить риски послеоперационных осложнений и улучшить результаты послеоперационного лечения за счет малотравматичности метода. Артроскопическое восстановление малых и средних повреждений ВМП при помощи однорядного шва долгое время оставалось эталоном в лечении, однако при восстановлении больших повреждений ВМП рецидивы достигали 74-94% [16]. С появление двухрядного шва удалось улучшить результаты лечения. Так, L. Lafosse и соавт. (2008), проведя лечение 105 пациентов, не заметили значительной разницы между однорядным и двурядным швами в лечении малых и средних разрывов, но при восстановлении больших и массивных разрывов количество послеоперационных рецидивов было снижено [17]. Однако при невосстанавливаемом повреждении сухожилий этот метод лечения провести невозможно.
В случае невосстанавливаемого повреждения надостной мышцы возможно замещение зоны дефекта при помощи ауто-, ксено- или аллотрансплантатов. Пионером в использовании данной методики являются доктор S. Mihara и соавт. из Японии. В 2014 г., проведя лечение 10 пациентов, они отметили значительное снижение болевого синдрома уже на первой неделе. За счет использования аутотрансплантата из широкой фасции бедра авторам удалось снизить стоимость операции, однако пациенты отмечали боли в области забора трансплантата в послеоперационном периоде [18].
S. Burkhart и соавт. (2016) использовали в своем лечении систему SCR (от Superior capsular reconstruction — реконструкция верхней капсулы) (рис. 1) [19].
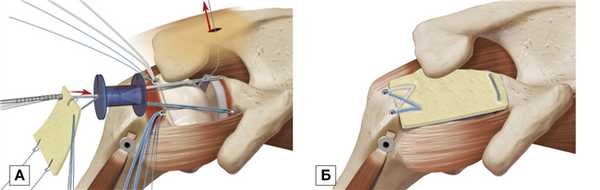
Рис. 1. Установка трансплантата по системе SCR
Примечание. Введение трансплантата в полость сустава через латеральный порт (А); прикрепление с помощью анкерных фиксаторов (Б).
Пролечив пациентов (n=24) и отследив их результаты на сроке до 34 мес после операции, было обнаружено, что в 83% случаев трансплантат остался сохраненным, а акромиально-плечевое расстояние увеличилось в среднем с 4,6 до 8,7 мм, что, по мнению авторов, является ключевым при использовании данной техники операции [19].
При лечении массивных повреждений ВМП с вовлечением в процесс подостной мышцы, потерей наружной ротации верхней конечности отдельные авторы предлагают использовать транспозицию широчайшей мышцы спины. J. L’Episcopo (1934) впервые описал методику при лечении детей с повреждениями плечевого сплетения. Позже C. Gerber и соавт. (1985) описали данную методику при лечении массивных повреждений ВМП [20]. Отслеживая свои результаты на сроках до одного года, они установили, что 86% пациентов остались довольны проведенным лечением. D. Villacis и соавт. (2013) провели лечение 8 пациентов с использованием транспозиции широчайшей мышцы спины под артроскопическим контролем (рис. 2) [21].
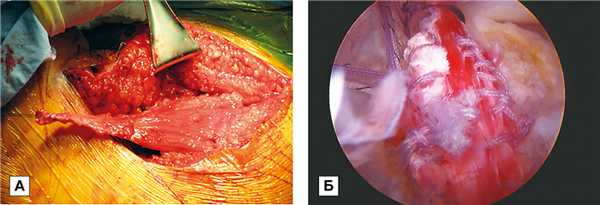
Рис. 2. Транспозиция сухожилия широчайшей мышцы полуоткрытым методом
Примечание. Открытый забор трансплантата широчайшей мышцы спины с последующим прошиванием его сухожилия (А); фиксация сухожилия на большом бугорке плечевой кости, артроскопический вид (Б).
При оценке своих результатов по визуальной аналоговой шкале (Visual analogue scale, VAS) было показано снижение уровня боли в среднем на 2 балла (с 7 до 5 баллов), при этом отмечалось увеличение амплитуды движений в плечевом суставе (отведение на 40°, сгибание на 33° и наружная ротация на 11°) [20]. В настоящий момент появились методики полностью артроскопической транспозиции широчайшей мышцы спины. K. Cutbush с соавт. (2016) отметили сложность данной операции, которая требует высокой квалификации оперирующего хирурга и знание анатомии плечевого сустава, позволяющее снизить послеоперационные осложнения и предотвратить повреждение плечевого или заднего грудного нерва во время забора трансплантата и проведения операции [22].
Менее травматичным из всех описанных ранее способов является установка субакромиального баллона, цель которой — раннее восстановление функции плечевого сустава и снижение болевого синдрома. Бесспорными плюсами этого метода являются простота использования, короткое время операционного пособия и низкий риск послеоперационных осложнений.
Первое клиническое исследование этой методики было проведено в 2010 г. в Словении, а в 2012 г. в Швейцарии была выполнена первая показательная операция. E. Savarese одним из первых представил свои клинические результаты, поэтапно описав всю методику операции [23] (рис. 3).
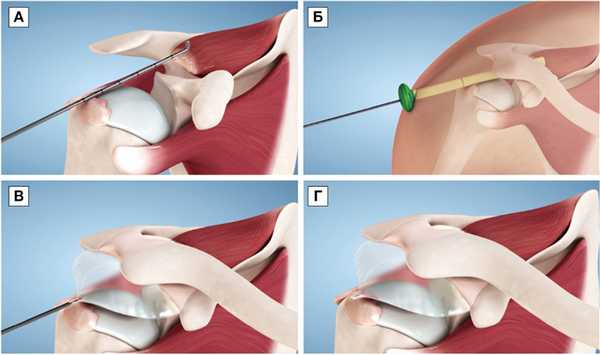
Рис. 3. Схема установки субакромиального баллона
Примечание. Измерение необходимого размера баллона между верхним краем гленоида и внутренней поверхностью дельтовидной мышцы (А); заведение баллона в субакромиальное пространство в защитном тубусе (Б); удаление защитного тубуса, наполнение баллона физиологическим раствором (В); удаление кондуктора, конечный вид баллона (Г).
R. Piekaar и соавт. (2018), проведя лечение 44 пациентов по описанной методике, отметили стойкое улучшение функции плечевого сустава и снижение болевого синдрома у 80% пациентов [24].
Для многих пациентов с тяжелыми сопутствующими заболеваниями, которым было противопоказано оперативное лечение под общей анестезией, диагноз невосстанавливаемого повреждения ВМП звучал как приговор, приводя к стойкому снижению функции плечевого сустава с последующей инвалидизацией пациента. Установку субакромиального баллона можно проводить под местной анестезией, что направлено на возращение этих пациентов к прежнему образу жизни. Так E. Gervasi с соавт. (2016) провели лечение 16 пациентов по описанной методике, показав отличные и хорошие результаты. Установка баллона проводилась под контролем электронно-оптического преобразователя, при этом время операции занимало не более 15 мин [25].
ЗАКЛЮЧЕНИЕ
Повреждения ВМП остаются одними из наиболее часто встречающихся заболеваний плечевого сустава. Несмотря на многообразие консервативных и хирургических методов лечения, остается множество нерешенных проблем, а количество неудовлетворительных результатов и послеоперационных рецидивов достаточно высоко.
Транспозиция широчайшей мышцы спины позволяет восстановить функцию плечевого сустава и снизить уровень болевого синдрома, но этот метод предпочтителен для пациентов средней возрастной группы, а техника операции требует высокого уровня квалификации от оперирующего хирурга. Использование методики SCR позволяет восстановить нормальную анатомию ВМП, но проведение данной операции возможно только при изолированном повреждении надостной мышцы. Реверсивное эндопротезирование плечевого сустава на протяжении многих лет было «золотым стандартом» в лечении пациентов с невосстанавливаемыми повреждениями ВМП, но на данный момент использование этого метода целесообразно при артрозных изменениях плечевого сустава, особенно у лиц пожилого возраста.
Технология по установке субакромиального баллона малотравматичная и позволяет быстро восстановить функцию плеча. Данный метод лечения позволяет достичь хороших результатов и может быть рекомендован в лечении пациентов с большими, массивными невосстанавливаемыми повреждениями ВМП.
ИСТОЧНИК ФИНАНСИРОВАНИЯ
КОНФЛИКТ ИНТЕРЕСОВ
Авторы подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
УЧАСТИЕ АВТОРОВ
Ф.Л. Лазко, А.П. Призов — концепция и дизайн исследования; А.А. Ахпашев, Т.О. Скипенко, А.В. Кузнецов — сбор материалов; Е.А. Беляк — обработка материалов; М.Ф. Лазко, И.Г. Маглаперидзе — написание текстовой части работы.
Все авторы внесли существенный вклад в проведение исследования и подготовку статьи, прочли и одобрили финальную версию до публикации.
Читайте также:
- Ушивание лапаротомии с переменным направлением доступа. Техника сшивания лапаротомных ран.
- Болезнь Стилла у взрослых
- Показания для чрескожной реконструкции латеральных связок голеностопного сустава
- Причины расширения тени сердца, средостения на рентгенограмме. Рентгенологические признаки причин болей в сердце
- Синдром быстрого лизиса опухоли у гематологических больных
