Травма прямой кишки. Диагностика
Добавил пользователь Morpheus Обновлено: 28.01.2026
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «10» декабря 2015 года
Протокол № 19
Название: Травма прямой кишки
Под травмами прямой кишки подразумевается механическое или химическое повреждение стенки прямой кишки и околопрямокишечной клетчатки [1].
Код по МКБ
S36.6 - Травма прямой кишки
Сокращения, используемые в протоколе:
АГ - Артериальная гипертензия
АЛТ - Аланинаминотрансфераза
АСТ - Аспартатаминотрансфераза
ИФА - Иммуноферментный анализ
ОАК - Общий анализ крови
ОАМ - Общий анализ мочи
ТПК - Травмы прямой кишки
УЗИ - Ультразвуковое исследование
ЭКГ - Электрокардиография
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: общие хирурги, колопроктологи, врачи общей практики.
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация повреждений прямой кишки [3,6]:
| по характеру травмы | по локализации | по отношению раны к просвету кишки* | по отношению к брюшной полости, другим органам | по отношению к анальному сфинктеру |
| огнестрельное ранение | анальный канал | слепая | внебрюшинные | внесфинктерные |
| колотое ранение | нижне-ампулярный отдел прямой кишки | касательная непроникающая | внутрибрюшинные | повреждение подкожной порции |
| резаная рана | средне-ампулярный отдел прямой кишки | проникающая | сочетанные | повреждение всей толщи сфинктера |
| ушиб прямой кишки | верхне-ампулярный отдел прямой кишки | проникающая сквозная | комбинированные | |
| рвано-ушибленная рана | ||||
| ожог |
* В каждом случае раневой канал может быть расположен как со стороны слизистой прямой кишки, так и наружного ее слоя.
Клиническая картина
Cимптомы, течение
Диагностические критерии постановки диагноза:
Жалобы и анамнез:
Жалобы:
· выделение крови из ануса;
· боли в прямой кишке;
· боли в животе;
· нарушение функции анального сфинктера;
· выделение кишечных газов из раны;
· постоянные тенезмы;
· выделение каловых масс из раны;
· непроизвольная дефекация;
· подкожная эмфизема перианальной области [3].
Анамнез.
Выявляются время получения травмы, механизм получения травмы (ножевое ранение перианальной области, падение на кол, инородное тело, дорожно-транспортное происшествие, ятрогенное повреждение, выпадение прямой кишки, спонтанный разрыв прямой кишки, огнестрельное ранение) [2,5,6].
Физикальное обследование:
Осмотр больного проводят на гинекологическом кресле, в положении на спине на боку или в колено-локтевом положении.
При этом оценивают характер раны в перианальной области.
При осмотре промежности и заднего прохода выявляют патологические выделения крови, газов и кала из раны [2,5,6].
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• ОАК;
• ОАМ.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
• биохимический анализ крови (общий белок, креатинин, мочевина, глюкоза, билирубин, АлТ, АсТ, );
• ЭКГ (УД-В);
• рентгенография обзорная органов грудной клетки.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
• ОАК;
• ОАМ (с целью исключения сопутствующей патологии);
• биохимический анализ крови (общий белок, альбумин, креатинин, мочевина, глюкоза, билирубин, АлТ, АсТ);
• коагулограмма (АЧТВ, ПТВ, МНО, фибриноген);
• группа крови и резус фактор;
• рентгенография органов брюшной клетки.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
• анализ крови на сифилис;
• анализ крови на ВИЧ;
• ИФА на маркеры гепатита В и С (УД-В);
• рентгенография обзорная органов грудной клетки (с целью исключения сопутствующей патологии);
• ЭКГ (УД-В) с целью исключения сердечной патологии;
• вульнерография с целью уточнения диагноза;
• УЗИ с применением контрастного вещества с целью уточнения диагноза;
• УЗИ органов брюшной полости и малого таза при подозрении на проникающее в брюшную полость ранения;
• диагностическая лапароскопия или лапароцентез применяют при подозрении на проникающее в брюшную полость ранения.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Инструментальные исследования:
· Ректороманоскопия. Является одним из самых достоверных и эффективных методов диагностики повреждений прямой кишки [2,6].
· Обзорная рентгенография органов брюшной полости. Применяют при подозрении на проникающее в брюшную полость ранения (пневмоперитонеум, фрагменты ранящих предметов) [2,6].
· Вульнерография с целью уточнения диагноза [6].
· Ультразвуковая диагностика с применением контрастного вещества с целью уточнения диагноза [2,6].
· УЗИ органов брюшной полости и малого таза применяют при подозрении на проникающее в брюшную полость ранения [2,6].
· Диагностическая лапароскопия или лапароцентез применяют при подозрении на проникающее в брюшную полость ранения [6].
Показания для консультации специалистов:
терапевт или кардиолог - для коррекции стойкой артериальной гипертензии (АГ), хронической сердечной недостаточности, нарушения ритма сердечной деятельности;
эндокринолог - для диагностики и коррекции лечения заболеваний эндокринной системы (сахарный диабет, первичный и вторичный гиперальдостеронизм, гиперпаратиреоидизм и др.);
анестезиолог - при необходимости катетеризации центральной вены для подготовки к операции.
Лабораторная диагностика
Лабораторные исследования: специфичных изменений со стороны анализа крови нет;
· в периферической крови лейкоцитоз при присоединении инфекции;
· изменение показателей крови при сопутствующей патологии и осложнениях;
· бактериологическое исследование при позднем обращении пациента, когда уже возникли гнойно-воспалительные осложнения, проводится. Заключается в видовом исследовании микрофлоры гнойного очага для проведения адекватной антибиотикотерапии [5,6].
Дифференциальный диагноз
Дифференциальный диагноз.
| № п/п | повреждение прямой кишки | наличие крови | наличие перитонита |
| 1 | внебрюшинное | в перианальной области следы крови | нет |
| 2 | внутрибрюшинное | есть | есть |
| 3 | непроникающее ранение прямой кишки | нет | нет |
Лечение
Цели лечения: а) устранение поступления кишечного содержимого в зону повреждения, в том числе и в брюшную полость; б) санация зоны повреждения, брюшной полости; в) своевременная и рациональная хирургическая обработка поврежденной прямой кишки с восстановлением целостности анатомо-топографических структур данной области; г) адекватное дренирование зоны повреждения с учетом особенностей параректальных пространств; д) восстановление пассажа кишечного содержимого естественным путем или при помощи сформированной колостомы; е) создание ране покоя, предотвращение и профилактика воспалительных явлений, несостоятельности швов в зоне повреждения и других возможных осложнений в послеоперационном периоде [2,6].
Тактика лечения: Лечение травм прямой кишки только хирургическое. Все виды хирургических вмешательств условно подразделяют на три группы: [2, 3, 6].
1) коррекция анатомических повреждений с восстановлением естественного пассажа кишечного содержимого - одноэтапные операции;
2) коррекция анатомических повреждений с отведением кишечного содержимого путем формирования колостомы - двухэтапные операции;
3) создание антисептических условий в области повреждения с отведением кишечного содержимого путем формирования колостомы - многоэтапные операции.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в стационарных условиях:
1) Первичная хирургическая обработка раны. Хирургическое вмешательство в зоне повреждения прямой кишки обязательно начинают с первичной хирургической обработки раны. Учитывая анатомо-топографические особенности данной области, инфицирование тканей кишечным содержимым и вирулентность ее микрофлоры, первичную хирургическую обработку раны распределяют следующим образом: ранняя - проведенная в первые 6 часов с момента повреждения; отсроченная - от 6 до 24 часов; поздняя - спустя 24 часа: [1, 2, 3].
2) Основное хирургическое лечение:
1. Без наложения колостомы:
Первичный шов ран прямой кишки выполняют при условии, если размеры дефекта стенки после освежения краев менее ¼ окружности, размеры дефекта наружного жома заднего прохода не превышали ½ окружности, отсутствие перифокального воспаления и загрязнение тканей каловыми массами, период времени с момента повреждения менее 12 часов [6].
· Ушивание дефекта стенки со стороны просвета прямой кишки;
· Ушивание дефекта стенки снаружи без захвата слизистой, ушивание раны;
· Ушивание дефекта стенки снаружи без захвата слизистой, дренирование параректальной клетчатки.
Немаловажной проблемой является повреждения прямой кишки инородным телом. Выбор манипуляции по удалению инородного тела проводится по обоснованным показаниям [6]:
· мануальное - при локализации инородного тела в анальном канале и нижнеампулярном отделе прямой кишки с размерами в диаметре не более 3-х см, проксимальная часть предмета со сглаженными, не травмирующими краями;
· применение фиксирующих инородное тело инструментов, под контролем пальца - при локализации в нижнеампулярном отделе и проксимальной части среднеампулярного отдела, размеры в диаметре не более 4-х см;
· по направляющему «желобу» - если размеры превышают 4 см, имеются травмирующие края, выявлено повреждение стенки прямой кишки, выраженные воспалительные явления;
· эндоскопическое - при локализации инородного тела в среднеампулярном, верхнеампулярном отделе прямой кишки и дистальной части сигмовидной;
· удаление инородного тела под общим обезболиванием - применяется при невозможности удаления предмета под местной анестезией, беспокойном поведении больного, при размерах инородного тела превышающих 6,0см в диаметре или по ширине.
2. С наложением колостомы:
· ушивание дефекта стенки со стороны просвета прямой кишки, формирование петлевой колостомы;
· ушивание дефекта стенки снаружи, дренирование параректальной клетчатки, формирование петлевой колостомы;
· дренирование параректальной клетчатки, формирование петлевой колостомы;
· резекция верхне-ампулярного отдела прямой кишки, формирование одноствольной колостомы.
Показания к наложению колостомы [6]:
· повреждение высоко расположенных внебрюшинных отделов прямой кишки не доступных для ушивания;
· повреждение верхнеампулярного отдела прямой кишки на фоне разлитого калового перитонита;
· наличие признаков гнойно-воспалительных осложнений, таких как: обширная инфильтрация, абсцедирование или гнилостно-некротические изменения тканей околопрямокишечной или тазовой клетчатки, а также забрюшинного пространства;
· повреждение прямой кишки с полным разрушением анального сфинктера;
· сквозное повреждение прямой кишки, проникающее в брюшную полость;
· сочетанное повреждение органов и тканей;
· комбинированные повреждения на ограниченном участке;
· наличие обширного ушиба и инфицирование кишечным содержимым тканей вокруг раневого канала;
· наличие раневого дефекта в стенке кишки охватывающего более ¼ ее окружности.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции - строгий постельный режим;
· на 2-3-е сутки после операции - режим II;
· далее - при гладком течении послеоперационного периода - свободный режим.
Диета:
· в первые сутки после операции - голод;
· далее - при гладком течении послеоперационного периода - стол №15.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на стационарном уровне:
Медикаментозное лечение проводится одним из нижеперечисленных препаратов, согласно таблице.
| №п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | примечание | Уровень доказательности |
| Антибактериальные препараты | |||||||
| 1 | Ампициллин | 0,5 - 1,0 г, | 3-4 раз в сутки | Внутрь, в/м | 5-10 дней | группы полусинтетических пенициллинов широкого спектра | А |
| 2 | Цефтазид или | 1г - 2 г | 2-3 раза в сутки | в/в и в/ м | 7-14 дней | Цефалоспорины 3-го поколения | А |
| 3 | Цефазолин | ||||||
Другие виды лечения:
Другие виды, оказываемые на стационарном уровне:
· гипербарическая оксигенация;
· экстракорпоральная детоксикация (УФО аутокрови, плазмоферез, гемодиализ, призмафлекс).
Другие виды лечения, оказываемые на этапе скорой медицинской помощи:
Ненаркотические анальгетики (для купирования болевого синдрома)
· Анальгин, раствор для инъекций 50%-2 мл 1 раз;
· Кетопрофен, раствор для инъекций 50 мг/2 мл 1 раз;
· наложение асептической повязки.
Индикаторы эффективности лечения.
Выздоровление (улучшение состояния) с нормализацией лабораторных показателей, температуры тела.
Свищи прямой кишки
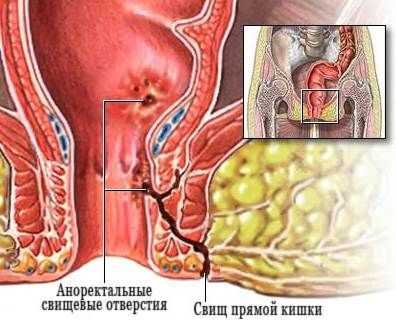
Свищ прямой кишки - это канал, который соединяет прямую кишку с кожей или окружающей орган жировой клетчаткой.
- Наиболее распространенной причиной является хронический парапроктит - воспалительный процесс в жировой клетчатке, окружающей прямую кишку. Обычно все начинается с воспаления слизистой оболочки самой кишки, затем процесс распространяется на окружающую жировую ткань. Формируется гнойник, который вскрывается, а на его месте остается канал.
- Травмы прямой кишки, в том числе обусловленные врачебными вмешательствами.
- Родовые травмы. При этом часто формируется свищ между прямой кишкой, мочевым пузырем или влагалищем.
- Также свищи встречаются при некоторых заболеваниях: туберкулезе, сифилисе, СПИДе, актиномикозе и пр. Это более редкие случаи.
Симптомы
- Стоимость: от 106 000 руб.
- Продолжительность: 30-40 минут
- Госпитализация: 2-3 дня в стационаре
На коже в области ануса появляется ранка. Из нее выделяются кровь и гной, которые пачкают белье, заставляют больного использовать прокладки, часто принимать ванну. Может возникать боль разной интенсивности. Если свищ открывается не на коже, а в жировой ткани или в мочевом пузыре, то внешне он не виден.
Течение свища - волнообразное. Периодически происходит его закупорка, в результате чего внутри скапливается гной, состояние больного ухудшается. Возникают или усиливаются боли, нарушается общее состояние, повышается температура тела. Затем свищ вскрывается, гной вытекает наружу, состояние нормализуется. Но самостоятельно заживления никогда не происходит: постоянно чередуются такие периоды обострений и улучшения состояния.
- Осмотр проктолога. Пальцевое исследование прямой кишки, зондирование свищевого хода, проба с красителем.
- Аноскопия.
- Ректороманоскопия (для диагностики сопутствующих заболеваний прямой и сигмовидной кишки). (для уточнения диагноза, исключения воспалительных заболеваний кишки).
- Ультразвуковое трансректальное исследование (для уточнения расположения свищевого хода, выявления затеков и полостей).
- Компьютерная и магнитно-резонансная томография органов таза и промежности.
Современное оснащение многопрофильной клиники ЦЭЛТ позволяет провести полноценное обследование и максимально конкретизировать положение свища.
Травмы прямой кишки

Травмы прямой кишки — любое повреждение отдела толстого кишечника, возникающее вследствие экстремальных или бытовых ситуаций, в которые человек попадает ввиду обстоятельств жизнедеятельности, а также анатомических особенностей организма и патологии. Случаи кишечных травм встречаются достаточно редко из-за углубленного расположения прямой кишки в организме.
Почему возникают травмы кишечника?
Специалисты дифференцирует наиболее частые причины возникновения повреждений:
- Субъективные особенности организма;
- Систематическое поднятие и ношение тяжелых предметов или профессиональных грузов;
- Сбой в работе кишечника, запоры;
- Интенсивное напряжение прямой кишки во время родов;
- Падение на выступающие части деревьев, трубы, забор из кольев;
- Повреждение костными обломками при переломе малого таза;
- Врачебная небрежность во время использования эндоскопа, клизмы, градусника;
- Анальный секс, применение интимных игрушек.
- Огнестрельное ранение;
- Введение воздуха;
Виды и симптомы
Четкая классификация увечий прямой кишки отсутствует. Принято разделять два основных вида:
- Травмы мирного периода, которые человек получает в производственной или бытовой сфере, а также во время занятий спортом;
- Травмы военного времени, вследствие стрелкового ранения.
В каждой отдельной ситуации повреждение может локализоваться на внешней и слизистой оболочке кишечника.
Болезни и увечья прямой кишки сопровождаются интенсивной симптоматикой. При травмах мышечной ткани или слизистого эпителия, пациент испытывает следующие признаки:
- резкая боль в аноректальной зоне, внизу живота;
- кровотечение из аноректальной области и примесь крови в опорожнениях;
- ложные позывы к испражнению кишечника;
- секреция гноя или каловых масс, а также газов из раны;
- воспаление или проникновение инфекции.
Огнестрельные ранения могут способствовать попаданию воздуха и кала в брюшную полость.
Диагностика и лечение

Первичная диагностика включает в себя мероприятия по сбору анамнеза заболевания пациента, выяснения обстоятельств получения травмы, а также физикальному обследованию. Осмотр производят в гинекологическом кресле в коленно-локтевой, боковой позе или на спине.
Следующий этап постановки диагноза предполагает комплексный подход:
- Клинический анализ мочи;
- Общий и биохимический анализ крови;
- Гемостазиограмма;
- Забор крови с целью определить группу и резус-фактор;
- Ректальное обследование прямой кишки;
- Рентгенографическое исследование;
- УЗИ;
- Аноскопия и лапаротомия прямой кишки;
На основании результатов диагностики, результатов анализов, а также анатомических особенностей организма пациента и характера получения травмы прямой кишки, врач может назначить консультацию и осмотр других специалистов, и дополнительное обследование.
Вид и объем травмы, состояние органа и общее самочувствие больного обуславливает выбор лечебной тактики. Лечение производится в амбулаторных условиях и ставит следующие задачи:
- ограничить проникновение кишечного содержимого в область увечья и за границы брюшной области;
- обработать поврежденную прямую кишку;
- восстановить анатомическую структуру и целостность органа;
- дренировать зону повреждения, освободить ее от кала и чужеродных предметов (при наличии);
- восстановить регулярную работу кишечника.
Процесс выполнения лечебных мероприятий сопровождается соблюдением специальной диеты, которая предполагает исключение из рациона выпечки, сала, жирных видов мяса и рыбы, жареной, пряной и соленой пищи, молочных продуктов.
Питание может включать в себя хлеб из пшеничной и ржаной муки, диетические сорта мяса, рыбы и птицы, колбаса, фрукты, овощи, нежирные бульоны, соки, чайные и кофейные напитки, травяные настои, а также варенье, мед, мусс и желе.
Трещина заднего прохода неуточненная (K60.2)
Анальная трещина (трещина заднего прохода) представляет собой дефект стенки анального канала длиной 1-2 см щелевидной или треугольной формы, верхний конец которого доходит до гребешковой (зубчатой) линии.
Трещины заднего прохода разделяют на:
1. Острые трещины ("Острая трещина заднего прохода" - K60.0). Острая трещина заживает в течение 1-2 недель. Имеет линейную или щелевидную форму; мягкие ровные края.
2. Хронические трещины ("Хроническая трещина заднего прохода" - K60.1). Хроническая трещина сохраняется более 6 недель. Имеет плотные каллезные края, дно может быть с фибринозным налетом. По краям трещины появляются разрастания грануляционной ткани (из-за постоянного скопления здесь секрета прямой кишки), которые называются пограничными или сторожевыми бугорками. Их нередко принимают за анальные полипы, так как они могут выпадать наружу.
- заднюю анальную трещину (на 6-ти часах); встречается в 85-90% случаев;
- переднюю анальную трещину (на 12 часах); встречается в 10-15% случаев;
- множественные анальные трещины (передние и задние); встречаются в 1-2% случаев;
- боковая анальная трещина; встречается в единичных случаях.
Этиология и патогенез
Точные причины развития анальных трещин неизвестны, но инициирующим фактором считается травма при трудном прохождении каловых масс. Однако у многих людей, страдающих запорами, анальные трещины либо не появляются, либо быстро заживают.
Наряду с запором и затрудненной дефекацией этиологически значимыми состояниями могут считаться поносы.
Предрасполагающими заболеваниями являются проктиты, колиты, геморрой и прочие.
У женщин трещины могут образовываться во время родов и при неправильном ведении послеродового периода, когда первый стул не вызывают клизмой или слабительным.
Эпидемиология
Возраст: трудоспособный возраст
Признак распространенности: Редко
Соотношение полов(м/ж): 0.5
Данные по эпидемиологии анальных трещин различны.
По мнению зарубежных исследователей, распространенность во взрослой популяции составляет около 0,3%. По данным исследователей РФ, заболевание составляет 10 -11,7 % в структуре проктологических заболеваний.
Пол. По данным западных исследователей, различий в заболеваемости между полами не наблюдается, хотя передняя трещина чаще развивается у женщин (25%), чем у мужчин (8%). По данным российских исследователей, женщины страдают примерно в 2 раза чаще, чем мужчины (Семионкин, 2004).
Возраст. Подавляющее большинство пациентов находятся в трудоспособном возрасте - 20-60 лет, с пиком заболеваемости до 45 лет. Заболевание может встречаться и у пожилых людей.
Факторы и группы риска
- низкое содержание растительной клетчатки в пище;
- использование опиоидов или других препаратов, влияющих на моторику кишечника;
- беременность (последний триместр) и роды;
- хроническое нарушение моторики кишечника (запор или диарея).
Клинические критерии диагностики
боль в анусе во время и после акта дефекации; кровотечение из прямой кишки; примесь крови в стуле; спазм анального сфинктера
Для анальной трещины характерна триада симптомов:
- боль во время или после акта дефекации (у 90% пациентов);
- незначительное кровотечение (60% пациентов);
- спазм анального сфинктера (70% пациентов).
Боль при острой трещине характеризуется как нестерпимая, острейшая, жгучая. Боль связана с актом дефекации и длится после него до нескольких часов. Она может иррадиировать в поясницу, реже - в низ живота. Иногда боль рефлекторно вызывает расстройство мочеиспускания. Кровотечения необильные и отмечаются в виде узкой полоски крови на кале.
Дополнительные симптомы:
- зуд в анальной области (20% пациентов);
- боязнь акта дефекации (стулобоязнь) - чувствительность признака не уточнена;
- ощущения разрыва ткани ануса (60% пациентов);
- интермиттирующие (непостоянные) симптомы (у 60% пациентов).
Физикальный осмотр
Осмотр проводится в положении пациента на левом боку с приведенными к туловищу ногами или в гинекологическом кресле в положении на спине. Трещина (или ее часть) видна при раздвижении ягодиц.
Острая трещина имеет гладкие ровные края, дно ее представлено мышечной тканью анального сфинктера. С течением времени дно и края трещины покрываются грануляционной тканью с фиброзным налетом. В дальнейшем, что характерно для хронической трещины, по краям происходит разрастание соединительной ткани, а в тканях, окружающих ее, развиваются воспалительные и трофические изменения.
В области внутреннего, а иногда и наружного, краев появляются участки избыточной ткани - анальные бугорки (приблизительно в 20% случаев).
В воспалительные и трофические изменения вовлекаются нервные окончания на дне трещины, способствуя возникновению незаживающей язвы.
Пальцевое исследование прямой кишки невозможно или затруднено вследствие спазма анального сфинктера и выраженной боли. В этом случае исследование следует временно отложить или провести под местной анестезией.
Диагноз устанавливается клинически. Дополнительные (инструментальные) методы диагностики применяются у ограниченной группы лиц по показаниям.
3. УЗИ сфинктеров (особенно внутреннего) осуществляется с целью выявления дефектов. Традиционно применяется у женщин с развившимися трещинами во время беременности или имевшими акушерские травмы (разрывы).
При задней или передней анальной трещине никаких лабораторных тестов для подтверждения диагноза не требуется.
В случае бокового расположения трещины или рецидивов трещины необходимо провести специфические лабораторные тесты, включая биопсию, для исключения другой патологии (см. раздел "Дифференциальная диагностика").
Обычно при трещинах в стуле выявляют примесь свежей крови.
- эритема;
- хроническая усталость;
- боль в суставах;
- увеличение лимфатических узлов;
- светобоязнь;
- покраснение глаз, помутнение зрения, узелки конъюнктивы;
- паралич лицевого нерва.
Для саркоидоза характерны боковые анальные трещины.
Диагноз подтверждается рентгенологическими методами исследования грудной клетки и биопсией.
3. Туберкулез. Анамнез туберкулеза. Клиника туберкулеза:
- увеличение лимфатических узлов;
- вздутие живота, боли в животе;
- увеличение печени;
- лихорадка;
- потеря веса более 10% массы тела, анорексия;
- недомогание, ночная потливость.
Для туберкулеза характерна боковая локализация трещин.
Диагноз подтверждается с помощью рентгенологических методов, биопсии, выделения культуры из трещин. Применяются серологические методы диагностики туберкулеза.
4. ВИЧ-инфекция. Установленный диагноз ВИЧ-инфекции или факторы риска (высокая вирусная нагрузка у матери, совместное использование игл при в/в употреблении наркотиков, не использование средств защиты при сексуальных контактах). Диагноз подтверждается лабораторными методами.
6. Сифилис. Незаживающие трещины. Выявление принадлежности к группе риска (половой контакт с инфицированным человеком, проституция, промискуитет , сифилис у матери, наличие других ЗППП). Диагноз подтверждается рентгенологически.
Осложнения
Осложнения оперативного вмешательства:
- задержка мочи;
Цель лечения анальный трещин: ликвидация запоров и боли, связанной с дефекацией; заживления трещины.
Немедикаментозные средства:
- коррекция приема лекарств, которые могут вызвать запоры;
- увеличение количества растительной клетчатки в пище;
- увеличение количества потребляемой жидкости;
- теплые ванны после дефекации могут уменьшить боль.
Медикаментозная терапия
Первая линия:
- неопиатные анальгетики могут облегчить дефекацию (не рекомендуется применение более 3 недель);
- минеральные масла облегчают акт дефекации;
- средства, размягчающие стул и увеличивающие его объем;
- слабительные различных групп (по показаниям).
Вторая линия:
1. Топические нитраты: нитроглицерин в виде ректальных свечей (например, Rectiv) или нитроглицериновая мазь 0,2-0,4% 2 раза в день, в течение 6 недель. Возможны побочные действия, уменьшающиеся через несколько дней регулярного приема.
2. Топическое применение дилтиазема: внутрь или мазь ректально. Назначается многими врачами для пациентов с сильными побочными действиями на фоне применения топических нитратов, при противопоказаниях к назначению нитратов или при отсутствии эффекта от их применения. Также, как вариант, может быть назначен нифедипин (внутрь).
Хирургические методы
Показанием является отсутствие эффекта от консервативной терапии острой анальной трещины в течение 3-4 недель, рецидивы хронической трещины.
Операцией выбора преимущественно является сфиктеротомия, выполняемая под общей, спинальной или, в отдельных случаях, местной анестезией. Также оперативное лечение может включать в себя дилатацию сфинктера, иссечение трещины или клапана.
Осложнением оперативного лечения считается недержание кала, особенно у женщин, которые вследствие родов имеют слабый или короткий сфинктер. Эти пациенты должны быть дополнительно обследованы с помощью аноректальной манометрии и УЗИ сфинктера. Они должны быть предупреждены о возможности осложнений и временном недержании жидкого кала и газов после операции.
Прогноз
Примерно у 60% пациентов достигается заживление анальной трещины в сроки от 6 до 8 недель. Еще у 20% пациентов заживление наступает после курса дилтиазема. Около 30% требуют хирургического варианта лечения вследствие возникновения рецидива.
Отказ от диеты с высоким содержанием клетчатки после заживления трещины провоцирует ее рецидив в 30-70%. Этот показатель может быть снижен до 15-20%, если пациенты продолжают соблюдать диету.
Проктит
Проктит - это воспалительное заболевание, которое локализовано в прямой кишке. В первую очередь оно поражает слизистую оболочку кишечника. Очень часто проктит возникает совместно с сигмоидитом - воспалением сигмовидной кишки (в этом случае мы говорим о проктосигмоидите).
По данным ВОЗ риск развития этого заболевания отмечается у 60% жителей развитых стран. Поэтому важно помнить о том, что в лечении этого заболевания большую роль играет ранняя диагностика. Со временем недолеченный проктит дает осложнения и переходит в хроническую форму.
Причины развития болезни
Причиной заболевания является воспалительный процесс. Поводом для развития болезни могут послужить самые разные факторы:
- Чрезмерное потребление острого, специй и алкоголя (проктит алиментарного происхождения).
- Гонорейный - возникает как осложнение гонореи, как правило, при некорректной терапии основного заболевания.
- «Застойный» - эта форма поражает людей, страдающих запорами. Может возникать на фоне травматизации стенок кишки.
- Лучевой - возникает после курса радиотерапии, направленной на органы малого таза. В настоящее время применяются инновационные методики облучения, и риск развития лучевого проктита снижается. Раньше эта форма болезни встречалась довольно часто.
- Паразитарная форма поражает лиц, страдающих от паразитарных кишечных инвазий простейшими, гельминтами.
Есть заболевания и состояния, которые напрямую не вызывают проктит, но способствуют его развитию и серьезно повышают риск заболевания:
- Переохлаждение.
- Воспаления, травмы кишки.
- Геморрой.
- Инфекционные заболевания прямой кишки.
- Анальные трещины.
- Парапроктит.
- Абсцессы стенки кишки.
- Воспалительные заболевания соседних органов.
- Инфекционные заболевания мочеполовой системы.
Симптомы и формы заболевания
По клиническим проявлениям выделяют две основные формы - острую и хроническую. Эти две разновидности наиболее явно отличаются друг от друга по симптомам и жалобам больного.

Острый проктит возникает достаточно редко, гораздо чаще пациенты обращаются с хронической формой. В то же время острое заболевание протекает с большим дискомфортом для больного. Субъективные ощущения пациента очень неприятные. Симптомы острой формы заставляют обратиться к врачу-проктологу сразу же.
Выделяют несколько морфологических форм острого проктита:
- Катаральный геморрагический проктит. Эта форма заболевания отличается сильным отеком слизистой оболочки кишечника. Возникают несистемные подслизистые кровоизлияния (геморрагии).
- Катаральный слизистый проктит отличается скоплением большого количества слизи в просвете кишки.
- Катаральный гнойный проктит отличается наличием гноя на поверхности отечной слизистой.
- Отдельно выделяют полипозную форму, когда при осмотре на слизистой оболочке кишечника выявляются полипы.
- Эрозивный, язвенный проктит - особая форма. Он характеризуется образованием длительно незаживающих эрозий и/или язв на слизистой прямой кишки.
Язвенный проктит - одна из наиболее тяжелых форм проктита. При обследовании можно обнаружить множество повреждений и язв на стенках кишечника. Течение болезни отличается медленным распространением патологического процесса, воспаление захватывает одну часть кишечника и распространяется дальше. Это может быть проявлением серьезного воспалительного заболевания - неспецифического язвенного колита (НЯК).
Хронический проктит
Хроническая форма заболевания широко распространена. Возникает незаметно, поэтому на первых этапах заболевания больные не спешат на прием к врачу.
Стандартные беспокоящие симптомы практически отсутствуют, зачастую наблюдается только местный дискомфорт:
- Раздражение в анальной области.
- Дискомфорт до или после опорожнения кишечника.
- Жжение, зуд в области прямой кишки.
Эти симптомы в первое время не вызывают у больных беспокойства. Многие пациенты предпочитают лечиться самостоятельно или просто ожидать. Важно знать, что это в корне неверный подход: без лечения патологический процесс только усиливается. Если не соблюдать диету, то «неправильная» еда при отсутствии лечения спровоцирует усиленное отделение слизи и гноя, прогрессирование болезни.
Хронический проктит может давать множество серьезных осложнений. В некоторых случаях придется прибегнуть к хирургическому лечению. Залог выздоровления - своевременное обращение к проктологу, диагностика и соблюдение всех рекомендаций врача.
Диагностика и лечение проктита

- Стоимость: от 15 000 руб.
- Продолжительность: 5-15 минут
- Госпитализация: 1-3 дня
Диагностика начинается со сбора анамнеза. Врач-проктолог опрашивает больного, уточняет жалобы, историю развития заболевания. Обычно назначают инструментальные исследования, так как хроническая форма не имеет специфической клинической картины и ее сложно распознать только по жалобам больного. Диагностика состоит из осмотра, инструментальных исследований и лабораторных анализов. Во время осмотра врач-проктолог проводит пальцевое исследование кишки, аноскопию, ректороманоскопию (инструментальный эндоскопический осмотр прямой кишки).
Для оценки воспаления проводят лабораторные диагностические исследования:
- Анализы кала (копрограмма, посев на микрофлору, кальпротектин).
- Клинические исследования крови и мочи.
- Цитологические и гистологические исследования материала кишки, взятого при биопсии во время осмотра, и другие.
Современные методы диагностики и лечения позволяют проводить терапию в условиях амбулатории. Пациенту необязательно находиться в медицинском стационаре. В первую очередь пациенту разъясняют особенности диеты, без которой лечение невозможно: отказ от алкоголя, острого, жареного, жирного, пряностей и специй.
По результатам лабораторных тестов подбирают лечение, в том числе антибактериальную терапию (в зависимости от возбудителя воспаления). Применяют местные противовоспалительные средства в виде свечей и микроклизм. Они позволяют облегчить состояние и снять основные симптомы.
Для борьбы с запорами и для поддержания нормальной функции кишечника назначают целый ряд процедур: от лекарств до специальной гимнастики. Принято считать, что правильное лечение - это комплекс мер, каждая из которых по-своему важна.
В отдельных случаях может применяться хирургическое лечение - например, при полипах. Необходимость и объем операции рассчитываются индивидуально для каждого случая.
Читайте также:
- Болезнь Розаи-Дорфмана глазницы (синусный гистиоцитоз с массивной лимфаденопатией): признаки, гистология, лечение, прогноз
- Развитие стандартов медицинской помощи в психотерапии
- Проявления в органах ЖКТ системных заболеваний. Пример ретикулеза желудка
- Анаэробное дыхание. Характеристика анаэробного дыхания.
- Невус голубой простой
